2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Перелом лодыжки, если обратиться к статистике, считается одним из самых распространённых в практике травматологии. При этом процентное соотношение переломов лодыжки составляет 20% от повреждений опорно-двигательного аппарата. У 200 000 человек каждый год переломы лодыжки встречаются в 110-130 случаях. При этом свыше 80% переломов лодыжки — это переломы внешней (наружной) лодыжки, и только на 20% приходятся сложные переломы, сопровождающиеся вывихами или подвывихами блока таранной кости.
Видео — перелом лодыжки, 0:22 мин, 1 Мб.
Перелом лодыжки — это один из наиболее частых видов травм, и он составляет до двух треть всех травм голени, и 21-23% по отношению ко всем травмам и повреждениям костей скелета. В зимнее время года, в условиях гололеда переломы лодыжек могут достигать размера « травматической эпидемии».
Перелом лодыжки со смещением можно получить при падении, падение с лестницы, а также при занятии экстремальными видами спорта. Чаще всего к таким переломам приводит занятие горнолыжными видами спорта, катание на коньках и роликах. Перелом лодыжки со смещением может возникать в результате неудачного прыжка с парашютом.
При переломе лодыжки со смещением, который происходит в случае падения человека с высоты, с подворачиванием стопы, как кнаружи, так и кнутри. Такое смещение отломков лодыжки может приводить к перфорации (разрыв) кожи в области перелома. В таких случаях необходимо обратиться к квалифицированному специалисту, врачу травматологу для оказания медицинской помощи. Зачастую переломы лодыжек не диагностируют, вследствии не обращения человека к врачу сразу после травмы.
Многие люди занимаются самолечением, и после того как 2-3 недели ничего не помогает обращаются к врачу травматологу. Это безответственно и неправильно. Застарелые переломы лодыжек лечатся тяжело, длительно. Как правило при застарелые травмы, переломы лодыжек осложняются развитием деформирующего артроза голеностопного сустава.
Лечение при переломе лодыжки без смещения и с незначительными отёками тканей осуществляется в амбулаторно-поликлинических условиях. Гипсовая иммобилизация проводится на протяжении 3-6 недель. В дальнейшем назначается лечебная гимнастика, массаж, различный комплекс физиотерапевтических процедур, специальная обувь и ортопедические стельки.
Во всех остальных случаях при переломе лодыжки госпитализация пациента обязательна. Для исключения развития посттравматического артроза в голеностопном суставе, который находится под большими нагрузками, необходимо правильное восстановление точного расстояния между больше и малоберцовой костями и длиной малоберцовой кости.
В случае, когда после выполнения закрытого вправления перелома лодыжки смещение сохраняется, то необходимо неотложное оперативное восстановление точных взаимоотношений между элементами в суставе. Операция — остеосинтез костных отломков применяется для восстановления анатомии голеностопного сустава. На сегодняшний день в нашем центре применяются передовые технологии, материалы, новые хирургические методики в оперативном лечении переломов лодыжек. Это необходимо для того, чтобы достичь хорошего функционального результата и предотвратить инвалидизацию человека и формирование деформирующего артроза голеностопного сустава в будущем.
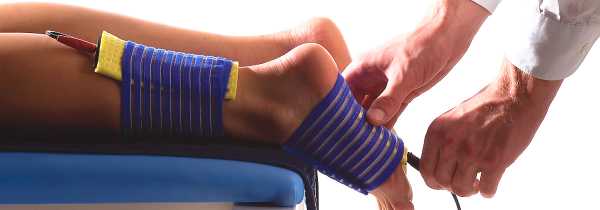
После того, как будет снят гипс, следует приступить к реабилитационным мероприятиям. Для этого назначается электромагнитная терапия, с целью восстановления кровообращения и лимфообращения и снятия отёчности в области голеностопного сустава и стопы.
Этапы медицинской реабилитации после лечения перелома лодыжки можно условно поделить на два периода: иммобилизация; восстановление функций травмированной конечности. Период длится (при переломе двух лодыжек), который осложнён подвывихом стопы, 2.5-3 месяца. При переломах наружной лодыжки без смещения отломков срок иммобилизации уменьшается до одного месяца.
Комплексная терапия переломов лодыжек, как правило, протекает на фоне иммобилизации. Больные в первую очередь делают акцент на лечебной физкультуре, обладающей общим тонизирующим характером. Помимо этого, на ранних сроках после репозиции отломков (когда уменьшился отёк и заменена гипсовая повязка) назначаются специальные упражнения, которые имеют тренирующий характер.
Пациент Любовь М. — дата операции 17 декабря 2013
Пациент Аркадий 51 год — операция в феврале 2014
Перелом лодыжек — один из наиболее часто встречающихся видов травм, возникающий чаще в результате падения во время гололеда или при занятии спортом. Переломы лодыжек характеризуются нарушением анатомической целостности дистального отдела малоберцовой кости (перелом наружной лодыжки) или нарушением целостности дистального отдела большеберцовой кости (перелом внутренней лодыжки). При их сочетании говорят о двухлодыжечном переломе. Лечение переломов лодыжек консервативное, либо операция.
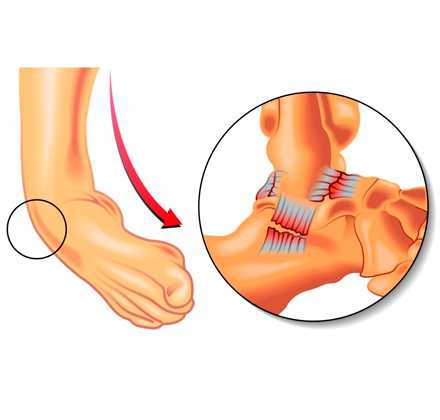
По механизму травмы переломы лодыжек могут быть пронационные и супинационные. Пронационные переломы происходят при чрезмерном вращении стопы кнаружи. Сначала повреждается внутренняя боковая связка, либо происходит перелом внутренней лодыжки, затем, при продолжении действия травмирующей силы, повреждается наружная лодыжка. При этом возможно повреждение синдесмоза, перелом наружной лодыжки в этом случае выше или на уровне синдесмоза. При сохранении синдесмоза прелом малоберцовой кости происходит на уровне суставной щели — ниже синдесмоза. Супинационные переломы возникают при чрезмерном вращении стопы во внутрь. Вначале происходит разрыв наружной боковой связки или перелом наружной лодыжки. При продолжении действия травмирующей силы происходит перелом внутренней лодыжки.
А = Повреждения ниже синдесмоза
В = Повреждение малой берцовой кисти на уровне синдесмоза
С = Повреждение выше синдесмоза
Переломы лодыжек характеризуются выраженной болью в области голеностопного сустава, невозможностью опоры на больную ногу. При осмотре определяется отек голеностопного сустава, его деформация, крепитация костных отломков.
В зависимости от вида перелома, наличия смещения лечение перелома лодыжек может быть консервативным, либо с применением операции (хирургическим). При консервативном лечении имеется риск вторичного смещения отломков в гипсе после спадения отека, а также развития локального остеопороза на фоне длительной иммобилизации.
Выбор хирургического метода лечения (операции) при переломе лодыжек осуществляет после точной диагностики, основным методом которой является ренгенологический. Хирургическое лечение перелома лодыжек заключается в репозиции отломков и остеосинтезе.
Для остеосинтеза лодыжек применяют маллеолярные и кортикальные винты, 8-образный серкляж, 1/3 трубчатые или реконструктивные пластины, стержни.
Методы фиксации наружной лодыжки
Способы фиксации внутренней лодыжки
После операции по поводу перелома лодыжек, как и при консервативном лечении, проводится иммобилизация в гипсе, а также рекомендуется прием препаратов улучшающих сращение перелома (препараты кальция, сосудистые препараты). Срок иммобилизации зависит от тяжести травмы и может составлять от 4 до 12 недель. Удаление фиксаторов возможно через 6–8 месяцев.

Самая часто встречающаяся травма голеностопа – перелом лодыжки.
Такое повреждение ограничивает двигательную активность и нарушает привычный жизненный уклад, к тому же несвоевременное лечение и безответственный подход к реабилитации могут послужить причиной серьезных осложнений.
Во избежание неблагоприятных последствий стоит незамедлительно принимать меры, правильно организовать ортопедическое лечение и начать реабилитацию.
 Лодыжка – двухсторонний костный отросток голени, состоящий из наружной (латеральной) и внутренней (медиальной) щиколотки.
Лодыжка – двухсторонний костный отросток голени, состоящий из наружной (латеральной) и внутренней (медиальной) щиколотки.Наружная щиколотка является дистальным окончанием малой берцовой кости, которая формирует голень. К внутренней прилегает большая берцовая кость.
Они проходят параллельно друг другу и образуют “угол”, расположенный на сочленении этих частей. Визуально лодыжка представляет собой костный бугорок с обеих сторон голеностопа.
Лодыжка – самая важная часть голеностопа, выполняющая функции стабилизатора. Из-за высоких механических нагрузок она наиболее уязвима к повреждениям.
Повреждения в области ниже синдесмоза
Консервативное лечение переломов лодыжек
Лечение заключается в ручном анатомическом восстановлении поврежденного сустава, полной иммобилизации и лечении поврежденных связок.
Консервативное лечение показано при переломах лодыжек без смещения, а также при тяжелых сопутствующих заболеваниях или неудовлетворительном состоянии мягких тканей, когда операция противопоказана.
К консервативным методам относят:
Операция должна происходить не позднее, чем через 8 часов после травмы, до образования отечности тканей. В противном случае, операция должна отложиться до спадения отека. До операции перелом должен быть зафиксирован рассеченной гипсовой повязкой или с помощью скелетного вытяжения.
В обоих случаях реабилитация сопровождается приема медикаментов, с целью обезболивания, снятия воспаления и профилактики тромбоза.
Пренебрежение этими рекомендациями грозит неправильным сращением отломков, которое грозит серьезными последствиями: ложными сочленениями, частыми последующими вывихами, хромотой, плоскостопием, а также возможными неутихающими болями и развитием деформирующего псевдоартроза.
Сроки восстановления
Срок достижения первых улучшений при соблюдении всех рекомендаций напрямую зависит от сложности травмы:
Разрабатывать ногу без костылей можно начинать через 3 месяца после перелома. Вопрос о возврате к привычному образу жизни решается индивидуально. Например, к занятию спорта можно возвращаться только через два года после травмы.
Метод основан на ношении специального ортопедического изделия на месте перелома костей, вывихе, травм мягких тканей, для восстановления их прежней работоспособности.
Выбор голеностопного ортеза при переломе лодыжек зависит от стадии течения процесса. В острый период выбор врача остановится на жёстком ортезе, который со временем заменится на полужёсткий, а затем и эластичный.
Функции ортеза:
Ортез представляет собой удобную, дышащую конструкцию, визуально напоминающую сапог с молниями или липучками.
Применятся при травмах Ахилла и повреждениях связок.
Такой ортез влезает в повседневную обувь.
 Используются спортсменами для профилактики травм суставов. Такие модели удобны в повседневном ношении, так как не вызывают дискомфорта.
Используются спортсменами для профилактики травм суставов. Такие модели удобны в повседневном ношении, так как не вызывают дискомфорта.Бандаж поможет обеспечить дополнительную поддержку связкам и суставам во время интенсивных нагрузок, благодаря чему вероятность повредить их станет минимальной. Если Вы часто бегаете, занимаетесь футболом, волейболом или другими активными видами спорта, подобные приспособления для Вас являются просто незаменимыми.
Перелом лодыжек – это нарушение целостности лодыжек в результате травматического воздействия. Обычно возникает при подворачивании стопы кнаружи или кнутри. Проявляется болью, отеком, кровоподтеками, ограничением опоры и движений. В ряде случаев наблюдается крепитация, деформация и патологическая подвижность. Для уточнения диагноза назначают рентгенографию голеностопного сустава. Лечение чаще консервативное: по показаниям осуществляется репозиция, на лодыжки накладывается гипсовая повязка. При неэффективности закрытой репозиции требуется операция.
Перелом лодыжек – одна из самых распространенных скелетных травм. Может возникать у пациентов любого возраста и пола, однако чаще страдают люди среднего и пожилого возраста, что обусловлено ухудшением координации движений и общей физической формы. Частота переломов лодыжек резко увеличивается зимой, особенно в период гололедицы. Повреждение может сопровождаться или не сопровождаться разрывом связок, подвывихом и смещением отломков. Бывает одно-, двух- или трехлодыжечным. Прогноз, а также тактика и сроки лечения зависят от особенностей перелома.
Патология может сочетаться с переломами других костей конечностей, повреждением грудной клетки, ЧМТ, переломом таза, тупой травмой живота, повреждением почки и т. д. Изолированные переломы лодыжек, как правило, закрытые. При сочетанной травме нередко наблюдаются открытые повреждения и размозжения. Лечение осуществляют врачи-травматологи.
Перелом лодыжек
Обычно перелом лодыжек является изолированным повреждением, возникает в результате подкорачивания ноги. Реже патология обнаруживается в составе сочетанной травмы. В последнем случае перелом может быть обусловлен ударом, падением тяжелого предмета или сдавлением области голеностопного сустава при автодорожной либо производственной аварии.
В зависимости от механизма повреждения в травматологии и ортопедии различают следующие виды переломов лодыжек:
В клинической практике переломы одной лодыжки называют однолодыжечными, переломы обеих лодыжек (внутренней и наружной) – двухлодыжечными, переломы обеих лодыжек и переднего или заднего края большеберцовой кости – трехлодыжечными. Одно- и двухлодыжечные повреждения в 50-70% случаев не сопровождаются смещением фрагментов. Трехлодыжечные переломы относятся к категории тяжелых повреждений, при них, как правило, наблюдается выраженное смещение, расхождение вилки голеностопного сустава, подвывих и разрыв связок.
Пациент жалуется на боль в голеностопе или области травмированной лодыжки. Выраженность симптомов напрямую зависит от степени повреждения связочного аппарата, а также от смещения лодыжек, стопы и периферического конца большеберцовой кости. При повреждениях без смещения (особенно однолодыжечных) клиническая картина может напоминать ушиб или надрыв связок. Отек локальный, кровоизлияния в области сустава выражены незначительно или отсутствуют. Опора и движения умеренно затруднены. Осевая нагрузка по оси голени болезненна, но возможна. При пальпации боль локализуется выше верхушки лодыжек. Выявляется положительный «симптом иррадиации» - боль в области лодыжек при сжатии костей голени в средней трети.
При переломах со смещением сустав сильно отечен, деформирован. Кожа с синюшным или багровым оттенком, имеются выраженные кровоподтеки, иногда распространяющиеся на тыл стопы и подошву. Лодыжки не контурируются из-за отека. Между голенью и стопой образуется угол, открытый кнаружи или кнутри (в зависимости от вида подвывиха). Отмечается патологическая подвижность, в некоторых случаях определяется крепитация. Движения и опора невозможны из-за боли.
Переломы лодыжек следует дифференцировать с повреждением связок голеностопного сустава. При переломах боль, как правило, локализуется выше, максимальная болезненность определяется при пальпации костей, а не мягкотканных образований. Для постановки окончательного диагноза назначается рентгенография голеностопного сустава в двух стандартных проекциях (боковой и переднезадней). На снимках определяются линии изломов, направление и степень смещения отломков, вид подвывиха и степень расхождения берцовых костей. В сомнительных случаях назначают КТ голеностопного сустава, при необходимости оценить состояние мягкотканных структур – МРТ голеностопного сустава.
Рентгенография голеностопного сустава. Переломы обеих лодыжек со смещением отломков.
Основной задачей при лечении повреждений лодыжек является точное восстановление нарушенных анатомических соотношений между различными элементами голеностопного сустава, поскольку без такого восстановления нормальное функционирование сустава невозможно. При переломах без смещения соотношение между элементами сустава не нарушено, поэтому достаточно наложить гипсовую повязку сроком на 4-8 недель. При переломах со смещением проводится одномоментная закрытая репозиция.
Репозиция осуществляется под местной анестезией в условиях стационара. При подвывихе сустава кнаружи травматолог одной рукой надавливает на наружную поверхность сустава, а другой – на внутреннюю поверхность голени выше лодыжки. После вправления подвывиха он сдавливает вилку голеностопного сустава, устраняя расхождение берцовых костей. При подвывихе сустава кнутри проводятся аналогичные манипуляции, но руки травматолога располагаются наоборот: одна – на внутренней поверхности сустава, вторая – на наружной поверхности голени выше лодыжки.
При повреждении заднего края большеберцовой кости стопу выводят вперед, производя тыльное сгибание, при повреждении переднего края – назад, производя подошвенное сгибание. Затем на ногу накладывают гипсовый сапожок в положении гиперкоррекции и выполняют контрольные снимки. Пациенту назначают обезболивающие и УВЧ. После спадания отека гипс циркулируют. Срок иммобилизации зависит от характера повреждения и составляет 4 недели при однолодыжечных переломах, 8 недель – при двухлодыжечных переломах и 12 недель – при трехлодыжечных переломах.
Показанием к хирургическому вмешательству является неустранимое смещение лодыжек, подвывих стопы и расхождение вилки сустава, а также невозможность удержания фрагментов в правильном положении. Кроме того, операции проводят при несросшихся переломах, интенсивных болях, выраженных нарушениях функции и статики. При свежих повреждениях хирургическое вмешательство обычно осуществляется на 2-5 день после травмы, при застарелых – в плановом порядке.
Внутреннюю лодыжку фиксируют двухлопастным гвоздем или винтами. При разрывах межберцового синдесмоза производят сближение берцовых костей, используя длинный винт или специальный болт. Для фиксации наружной лодыжки применяют гвоздь или спицу. При переломах заднего и переднего края производят остеосинтез лодыжек винтом или гвоздем. Затем рану послойно ушивают и дренируют, на ногу накладывают гипс. В послеоперационном периоде проводят антибиотикотерапию, назначают анальгетики, УВЧ и лечебную физкультуру. После снятия гипса осуществляют мероприятия по разработке сустава.
Переломы лодыжек без смещения, как правило, хорошо срастаются и в дальнейшем не доставляют неудобства пациентам. Иногда отмечаются нерезкие боли, связанные с изменением погоды или со значительной нагрузкой на сустав. При правильно отрепонированных переломах со смещением изредка развивается посттравматический дистрофический болевой синдром – выраженные боли в стопе и голеностопном суставе, делающие невозможной опору на ногу. Причиной развития такого синдрома являются сосудистые и нейротрофические нарушения. Лечение консервативное – электрофорез с новокаином, парафин, новокаиновые блокады, ЛФК и витаминотерапия. Обычно выздоровление наступает в течение года.
Исходом нерепонированных переломов лодыжек со смещением становятся постоянные боли, деформация и отек сустава, ограничение движений, неустойчивость и неуверенность при ходьбе, хромота. Быстро развивается деформирующий артроз, который еще больше затрудняет опору и движения в голеностопном суставе. В подобных случаях требуются восстановительные операции, которые могут предусматривать иссечение рубцовых тканей, остеосинтез с применением различных металлоконструкций, использование костных трансплантатов и пластику связок. Профилактика заключается в проведении мероприятий по снижению уровня травматизма.
Из-за переломов костей голени существенно ограничивается подвижность. Кроме этого, такая серьезная травма вызывает весьма сильные боли, длящиеся не один месяц. При малейшем подозрении на перелом нужно как можно быстрее обратиться к врачу-травматологу. Он после диагностики устанавливает тип травмы и назначает необходимое лечение. Специалист также определяет, нуждается ли пациент в госпитализации или же может лечиться в условиях амбулатории. Самолечение переломов голени категорически не допускается. Только врач может назначить правильное лечение или назначить конкретный ортез на голеностоп (ссылка)
После подтверждения диагноза перелома, травматолог определяет, как можно восстановить естественное положение костных осколков. Они фиксируются до того времени, пока кость не срастется целиком. С этой целью применяется повязка из гипса и специальные устройства для активизации остеосинтеза.
Тяжелые переломы требуют оперативного вмешательства. Отломки нужно зафиксировать пластинами или винтами. Открытый перелом нужно лечить при помощи устройства Илизарова. Его носят до полного срастания всех костей.
Антибиотикотерапия назначается для недопущения развития вторичного воспаления. Покровы кожи обрабатываются растворами антисептиков для исключения инфицирования раны.
Повязка из гипса значительно ограничивает возможность передвижения. Больному категорически нельзя наступать на больную ногу.
Продолжительность ношения гипса определяется степенью сложности травмы и ее типом. Огромное значение имеет тип перелома (открытый или закрытый, со смещением или без него), наличие вторичных травм или повреждений. Все сроки использования гипса, которые приводятся в литературе, отличаются из-за особенностей каждого организма и регенерации (восстановления) костных тканей.
Обычно гипс при переломанной лодыжке нужно носить от 4 до 7 недель, если перелом не имеет смещения. При смещении костей длительность иммобилизации может возрасти до четырех месяцев. На скорость срастания костной ткани влияют такие факторы:
К примеру, у ребенка перелом всегда срастается быстрее, нежели у мужчины старше 30-летнего возраста. На скорость регенерации тканей влияет качество наложенной гипсовой повязки. Например, излишне тугая гипсовая повязка или неравномерное распределение активного вещества приводят к нарушению кровотока и оттока жидкости. Срастание костей существенно замедляется, и пациенту нужно дольше носить гипс.
В преддверии дачного сезона важно внимательнее относиться к своему здоровью и не игнорировать тревожные звоночки организма. Мы продолжаем нашу рубрику, в которой рассказываем вам, как сохранить здоровье и в каких случаях лучше не тянуть с обращением к врачу.
Рассказывает Артур Глумаков, врач-ортопед Открытой клиники на проспекте Мира:
«Некоторые травмы имеют долгосрочные последствия. А за иными кроются совсем другие диагнозы, заподозрить которые не всегда способен даже опытный врач. Как и произошло с моей пациенткой 40 лет, у которой долго беспокоившая ее травма голеностопа стала сигналом совсем другой патологии.
Женщина 40 лет обратилась с жалобами на боли в голеностопном суставе, внешнюю отечность и ограничения движения. Она очень переживала по этому поводу, да и вообще, она была излишне эмоциональной и даже плаксивой.
При сборе анамнеза я выяснил, что в 2018 году, за два года до визита ко мне, у женщины был двухлодыжечный перелом голеностопного сустава. Она упала и подвернула ногу. Перелом обеих лодыжек на одном голеностопе — довольно частое явление при подворотах стопы – мягкие ткани «тянут» за собой кости, и возникает отрыв связок. С такими травмами нередко сталкиваются футболисты. По этому поводу даме делали открытую репозицию и ставили металлоконструкцию.
Выглядит это так: на одну из лодыжек устанавливают пластину и параллельно сквозь обе лодыжки проводят динамический винт, чтобы зафиксировать их в одном положении, чтобы сохранить опорность ноги. Обычно три месяца после такой репозиции пациент ходит в ортезе или мягком гипсе, а примерно через год, когда кости окончательно срастаются, металлоконструкцию (пластину и винт) снимают в операционной. Далее следуют реабилитационные мероприятия.
Фото: Наталия ГубернатороваУ этой женщины все было именно так — через год ей провели операцию по удалению металлоконструкции, и она жила обычной жизнью. Надо отметить, что работа у нее активная, предполагающая много перемещений. И такая активность для работы сустава оптимальна.
Однако в 2020 году началась пандемия, и многие из нас сели по домам. Пациентку, о которой я говорю, также перевели на удаленку: она начала работать из дома, и ее активность резко снизилась. Если раньше она делала 10-11 тысяч шагов в день, то в пандемию «наматывала» лишь по 3-4 тысячи. Нагрузка на суставы нижних конечностей сильно снизилась, что в ее ситуации крайне не рекомендовалось. Еще один важный момент: у этой женщины избыточная масса тела, а вес дает дополнительную нагрузку на суставы.
В результате через какое-то время ее стало беспокоить ноющее чувство в суставе, а к вечеру появлялся небольшой преходящий отек. Как и многие в таких ситуациях, она мазала ногу гепарином и противовоспалительной мазью, но, поскольку место сильно не болело, особенного внимания на него она не обращала.
В начале лета она переехала с родителями на дачу, и там ее активность начала потихоньку восстанавливаться. Она работала по огороду, ей приходилось много перемещаться. Однако именно в это время женщина начала отмечать, что ее боль приобрела постоянный характер. Это была уже именно болезненность, а не ноющее чувство дискомфорта. Боль усиливалась при подъемах по лестнице. Кроме того, появился выраженный отек в области голеностопного сустава, который сопровождался заметным покраснением.
Однако дача с ее вечными заботами не отпускала, и визит к врачу женщина откладывала. К тому же поблизости просто не было медучреждения, куда можно было бы обратиться. Поэтому пациентка старалась беречь ногу, продолжала «терапию» своими мазями и ждала, когда все пройдет само собой. Однако с каждым днем все становилось только хуже. В результате ко мне она пришла только в сентябре с уже очень выраженными жалобами. Во время приема чуть ли не каждые пять минут она плакала, и я долго ее успокаивал, потому что понимал, что проблема не настолько сложная, но она очень измучилась.
Первичные подходы к диагностике в таких случаях стандартные: сначала назначается УЗИ суставов, которое позволяет оценить наличие жидкости, износ и состояние связочного аппарата (последнее крайне важно, потому что на стопе порядка сорока костей и между каждыми из них — по две-три связки). УЗИ показало нарушение связочного аппарата на наружной и внешней лодыжке, где и была выраженная отечность. А вот рентген под нагрузкой выявил картину выраженного артроза, что, конечно, встречается у пациентов после операций на лодыжке, особенно при снижении активности. Но! В данной ситуации меня сильно смущало, что пациентке всего сорок лет – обычно в таком раннем возрасте явлений артроза не наблюдается. В таких ситуациях я направляю человека на анализ крови с целью оценки ревматоидного фактора — и он оказался повышенным. А это уже повод немедленно идти к ревматологу. Ведь если анамнез пациента осложнен ревматологическим диагнозом, сколько ни лечи его, не вылечишь, пока не будет решена основная проблема. По статистике, я направляю к ревматологу примерно 2 пациентов из 10.
 Фото: Наталия Губернаторова
Фото: Наталия Губернаторова Ревматолог поставил диагноз «ревматоидный артрит» — это аутоиммунное заболевание, требующее противовоспалительной терапии. Скорее всего, оно и стало причиной ухудшения состояния этой женщины. С другой стороны, болезнь до этой поры протекала скрытно, однако перемены с нагрузкой на суставы на фоне избыточного веса спровоцировали ее обострение, что и позволило диагностировать ее на довольно ранней стадии.
В течение трех недель пациентка проходила курс, назначенный ревматологом, чтобы сбить острое воспаление, а потом ей назначили пожизненную поддерживающую терапию. Когда анализы крови показали, что воспаление ушло, мы начали симптоматически лечить артроз и артрит. Я подобрал ей компрессы и бандаж на голеностоп и назначил препараты для снятия отека. Потом она прошла курс физиотерапии, получила внутрисуставный укол препаратом гиалуроновой кислоты и окончательно достигла ремиссии. Наконец, после двух лет мучений, она заметила положительные сдвиги в своем здоровье и успокоилась.
Теперь женщина находится у меня под наблюдением. Сейчас она параллельно занимается своим весом, чтобы снять лишнюю нагрузку на суставы. А скоро опять поедет на дачу. И теперь она знает: если что-то начнет ее беспокоить, тянуть с визитом к врачу она не будет».
Читайте следующий материал с советами доктора в понедельник, 19 апреля. Если вы хотите задать вопрос доктору, то мы ждем ваши письма на электронный адрес редакции [email protected].
К сожалению, запрашиваемая вами страница не найдена. Возможно, она была удалена или перемещена.
Перейти на главную →
Боковой перелом лодыжки — это общий термин для переломов, которые происходят ниже по малоберцовой кости — снаружи голеностопного сустава и хорошо прощупываются под кожей.
Эти виды переломов возникают в результате травмы - чаще всего по непрямому механизму. Чаще всего это подворот голеностопного сустава, неправильное положение стопы или подворот конечности с заблокированной стопой.Очень редко такой перелом является результатом прямой травмы, т.е. сильного удара в область.
Боковой перелом лодыжки может быть изолированным, и в этом случае он не сопровождается другими повреждениями костей, а может быть только одним из нескольких переломов лодыжки. Он может сопровождаться медиальным и/или задним переломом лодыжки — в этом случае такие переломы называются переломами двух или трех костей.
Важной травмой, которая относительно часто может сопровождать боковой перелом лодыжки, является так называемое расхождение большеберцово-малоберцовой связки.Это повреждение соединения между малоберцовой и большеберцовой костями, при котором обе эти кости отходят друг от друга, что существенно нарушает структуру и функцию голеностопного сустава. Каждый боковой перелом лодыжки оценивается ортопедами с точки зрения возможности повреждения связок, так как это оказывает большое влияние на выбор метода лечения.
Боковой перелом лодыжки является наиболее частым переломом голеностопного сустава.В то же время среди травм голеностопного сустава, которые в целом очень распространены, значительно реже встречаются растяжения - повреждения суставной капсулы и связок, переломы.
Перелом латеральной лодыжки проявляется болью в области лодыжки, отечностью и кровоподтеком голеностопного сустава, ограничением подвижности сустава. В большинстве случаев боль настолько сильная, что невозможно ходить на травмированной ноге. При сильном отеке может быть чувство онемения в области голеностопного сустава и стопы.
Клинически симптомы бокового перелома лодыжки очень похожи на симптомы растяжения связок лодыжки и во многих случаях не могут быть четко различимы без рентгенографии.
Пациенту с подозрением на боковой перелом лодыжки следует держаться подальше от ноги после травмы, высоко держать ногу, охладить болезненную область и обратиться в отделение неотложной ортопедической помощи. В отдельных случаях он или она может использовать безрецептурные обезболивающие.
Ортопед диагностирует перелом на основании опроса, клинического осмотра и соответствующих рентгеновских снимков. В случае переломов латеральной лодыжки, особенно при подозрении на сопутствующее повреждение большеберцово-малоберцовой связки, может оказаться необходимым сделать сравнительные снимки здоровой лодыжки (т. е. второй ноги) для полной оценки связи между малоберцовой и большеберцовой костями.
Компьютерная томография часто используется при сомнениях в правильности лечения или при наличии других переломов (двух- и трехкостных переломов).
Среди переломов латеральной лодыжки встречаются также так называемые Отрывные переломы, которые затрагивают только самую верхнюю часть лодыжки и являются переломами растяжения. При травме отрывается небольшая костная пластинка с прикрепляющейся к ней связкой. Затем врач может расширить диагностику, включив УЗИ, при котором он оценит состояние связок.
Методы лечения переломов латеральной лодыжки делятся на две основные группы - консервативные и хирургические методы лечения.
При переломах без смещения, без сопутствующей другой травмы показано лечение с иммобилизацией - применяют ортезы и лонгеты. Такое лечение рекомендуется и при более тяжелых переломах, когда операция невозможна, — у людей с многочисленными общими отягощениями, которым нельзя проводить наркоз. Боковые переломы лодыжек обычно заживают в течение 6-8 недель.
Хирургическое лечение может потребоваться при значительном смещении перелома, сопровождающемся повреждением большеберцово-малоберцовой связки или другими переломами.Предпочтительным методом фиксации этого перелома является использование пластины и винтов.
Независимо от метода лечения перелома требуется реабилитация - после снятия иммобилизации или оперативного вмешательства.
Прогноз хороший. В случае точно установленного диагноза, надлежащей квалификации для лечения и соответствующей реабилитации пациенты полностью восстанавливают физическую форму и имеют возможность вернуться ко всем видам деятельности.
Особая осторожность требуется при ходьбе по лестнице, по неровным или скользким поверхностям — в этих обстоятельствах вероятность перелома такого типа наиболее высока.
Активным спортсменам следует позаботиться о правильной подготовке к занятиям данной дисциплиной - разминке, стабилизирующим упражнениям и общедвигательной подготовке, что снижает общее количество травм.
Врач, специалист по ортопедии и травматологии опорно-двигательного аппарата.В своей практике занимается в основном спортивной травматологией, артроскопической хирургией и хирургией кисти.Из-за огромной нагрузки, которой подвергается голеностопный сустав, образующие его костные структуры - голеностопная кость и голеностопная вилка, т.е. латеральная лодыжка (стрелка) и медиальная лодыжка (большая кость), точно согласованы друг с другом и предоставить строго определенный круг движимого имущества. Переломы в суставе являются результатом вынужденного движения, чаще всего приводящего к повреждению одной или нескольких лодыжек, так называемому одно-, двух- или трехкостные переломы (задняя лодыжка определяется как задний край большеберцовой кости).Другая классификация разделяет переломы по ориентации стопы и векторам силы, действующим во время травмы, которые приводят к определенной картине перелома. Переломы таранной кости встречаются гораздо реже, но когда они случаются, последствия обычно очень серьезные. Стоит отметить, что травмы костей обычно сопровождаются повреждениями связочного аппарата голеностопного сустава и большеберцово-малоберцовых связок. Ситуация, при которой происходит отрыв костного отломка, являющегося местом прикрепления связки вследствие натяжения, при растяжении связок или вывихе голеностопного сустава называется отрывным переломом.
При лечении переломов в пределах голеностопного сустава особое внимание следует уделить восстановлению правильного расположения костей голени и вилок, то есть анатомических соотношений и непрерывности суставных поверхностей каждой из упомянутых структур. Это, в свою очередь, может повлечь за собой необходимость восстановления не только костных структур, но и вышеупомянутых мягких тканей. Даже небольшой вывих перелома или повреждение связки никогда нельзя недооценивать или упускать из виду.Нарушение точной посадки голеностопного сустава приводит к неправильной передаче огромной нагрузки, что в относительно короткие сроки может привести к артротическим изменениям в суставе (повреждению хрящевых поверхностей), а это, в свою очередь, существенно ограничивает дальнейшую терапевтическую возможности (укрепление сустава или протезирование).
В дополнение к физикальному и клиническому осмотру требуется рентген голеностопного сустава с дополнительной врезной проекцией, чтобы показать вилки. В случае более сложных повреждений или при подозрении на усталостной перелом, незаметный на рентгене, неоценимую помощь оказывает компьютерная томография с возможностью создания 3D-модели кости. В случае отрывных переломов и при оценке мягких тканей необходимо выполнить МРТ.
В зависимости от степени повреждения лечение может включать иммобилизацию конечности в жесткой повязке на голень в нейтральном положении стопы (переломы без смещения и отрывы) и запрет нагрузки на конечность в течение 6 недель. По истечении этого времени обычно можно полностью отказаться от гипса или заменить его ортопедической обувью Walker, осуществляя физиотерапию и постепенную нагрузку на конечность.
В случае более сложных переломов - многокостных, со смещением, а также когда больной хочет быстро восстановиться, рекомендуемым методом является открытое вправление перелома, т.е.восстановление анатомического положения отломков и внутренняя фиксация пластиной и винтами, спицами К, тянущими винтами, винтами Герберта или внешняя фиксация специальным аппаратом. В случае повреждения большеберцово-малоберцовой связки стабильность соединения достигается за счет использования лигаментозных винтов или других имплантатов, таких как FiberTape. При наличии повреждения суставной поверхности голеностопного сустава процедуру следует расширить, включив в нее артроскопию и точную реконструкцию поверхности под визуальным контролем.
Доступ к области перелома осуществляется через вертикальный дугообразный разрез в латеральной или медиальной области лодыжки длиной от 4 до 12 см в зависимости от перелома. В некоторых случаях (многоклиновидные переломы) требуется два разреза.
После внутренней фиксации конечность фиксируют жесткой голеневой повязкой, но срок иммобилизации можно сократить даже до 3 недель. По истечении этого времени осуществляют постепенную нагрузку на конечность и лечебную физкультуру.Обычно имплантаты можно удалить примерно через 12 месяцев после процедуры, но при отсутствии симптомов в этом нет необходимости.
Консервативное или хирургическое лечение является первым этапом комплексного лечебного процесса, направленного на выздоровление больного. Ранняя физиотерапия предполагает обучение ходьбе на костылях и укрепление мышц нижней конечности. После снятия иммобилизации терапия направлена на восстановление мышечной силы, глубокой чувствительности и увеличение диапазона подвижности суставов.Только такая комплексная процедура способна восстановить сложную функцию голеностопного сустава и способность эффективно двигаться.
.Сломанные кости можно различить на основе двух отделов. Первый разделяет переломы на закрытые (кожа здесь не повреждена) и открытые. Тогда как во втором различают неполные переломы, при которых непрерывность костей не нарушается, и полные переломы
Скелет человека состоит из 206 костей , задачей которых является совместное создание опорно-двигательного аппарата и защита внутренних органов . Несмотря на высокую плотность и твердость кости , часто возникают переломы в результате оказываемого на нее высокого давления . В зависимости от хода линии трещин или трещин различают переломы:
Основными причинами переломов костей являются автомобильные аварии и падения. Наиболее частой локализацией являются кости нижних конечностей, а у детей и лиц до 30 лет,с. также кости верхних конечностей.
Основными факторами риска переломов являются дефицит витамина D и низкая минеральная плотность костей. Повышенный риск перелома также вызван:
Наиболее распространенным механизмом перелома костей является травматический механизм , связанный с приложением большой внешней силы или давления, в результате чего кость теряет целостность. Исключение составляют низкоэнергетические переломы , возникающие при течении остеопороза , при которых для перелома кости достаточно незначительного усилия. Особым типом перелома являются усталостные переломы , которые не появляются после травмы.Их формирование происходит постепенно в результате повторных микротравм. Этот вид перелома чаще всего встречается у спортсменов и людей, ведущих активный образ жизни.
При определении типологии переломов костей могут использоваться различные термины в зависимости от классифицирующего фактора. К основному подразделению относятся:
Второй часто используемый метод разбивки трещин касается хода и формы трещины. Здесь различают:
При переломах могут быть смещения - т.е. костные отломки смещаются за пределы стандартной ориентации, или костные отломки могут оставаться в своей нормальной ориентации (перелом без смещения) .
Наиболее распространенными визуализирующими исследованиями, используемыми для выявления различных отклонений, являются:
Наиболее часто выбираемым методом является рентген , который позволяет быстро определить форму и место перелома.

Каждый перелом требует немедленной медицинской помощи. В зависимости от сложности перелома первым этапом лечения является восстановление правильного положения кости, т. е. ее установка , которая может выполняться под местной или общей анестезией на операционном столе.Некоторые переломы требуют дополнительной стабилизации в виде пластин или винтов, фиксируемых к кости.
Следующим шагом является фиксация перелома обычно гипсовая повязка накладывается на 4-8 недель до достижения полного сращения кости. Так называемое легкий гипс изготовлен из синтетических воздухопроницаемых волокон, которые в несколько раз легче традиционных повязок. Для некоторых переломов, например.переломы плюсневой кости, голени, ключицы или переломы, которые не могут быть загипсованы, например, переломы позвоночника, стандартной процедурой является в первую очередь ортопедических приспособлений . Преимуществом ортезов перед гипсовыми является возможность регулировки степени давления и временного снятия.
Ранние осложнения переломов костей включают повреждение окружающих кровеносных сосудов, внутренних органов, нервов и кожи, а также кожные инфекции.Впоследствии может возникнуть ограничение подвижности окружающих суставов или проблемы со сращением костей, что может привести к образованию псевдосуставов.
Почти 10% всех переломов не срастаются должным образом.
Переломы шейки бедра и таза, характерные для пожилых людей, представляют особый риск. Такие травмы могут привести к полной иммобилизации и, как следствие, к летальному исходу.
.© Borgis - Postępy Nauk Medicznych 6/2007, стр. 230-238
* Ян Орловский, Дариуш Марчак, Вальдемар Рыльский
Перелом пилона
Переломы пилона
Кафедра травматологии опорно-двигательного аппарата и ортопедии ЧМКП СПСК им. проф. А. Груси
Заведующий клиникой: проф. доктор хаб. врач Станислав Помяновски 9000 3
Реферат
Внутрисуставной перелом пилона дистального отдела большеберцовой кости представляет сложную терапевтическую проблему в связи с частыми послеоперационными осложнениями, возникающими в результате неправильной оценки степени повреждения мягких тканей, неправильной квалификации метода лечения и погрешностей в хирургической технике.Очень часто встречающиеся ятрогенные осложнения требуют особой осторожности при принятии решения о хирургическом лечении. Это требует от оператора большого опыта и знаний современных методов работы.
В связи со сложностью определения степени поражения кожи оптимальной процедурой является отсрочка оперативного лечения.
До решения проблем с кожей перелом необходимо иммобилизовать на каркасном подъемнике за пяточной костью (в настоящее время все реже и реже) или с помощью различных видов внешних стабилизаторов.Новые хирургические методы дают некоторую надежду на улучшение результатов лечения, поскольку чрескожная фиксация перелома без необходимости рассечения тканей снижает риск некроза кожи и обнажения костных фрагментов.
В отношении «пилонных» переломов сохраняется принцип анатомического расположения суставной поверхности и фиксации отломков, но способ хирургического лечения за последние годы существенно изменился. Экстренная фиксация металлической пластиной (ORIF) может быть выполнена только в 1.типа по А-О делению переломов, в остальных случаях рекомендуемой и безопасной операцией является хирургическая фиксация малоберцовой кости и применение аппарата внешней фиксации с отсроченным чрескожным анастомозированием переломов (минимум остеосинтеза) или анастомозом с металлической пластиной МИППО.
Все больше и больше статей в профессиональной прессе сообщают о положительных результатах лечения по методу Илизарова. Следует предположить, что в ближайшем будущем будет использоваться методика коррекции суставной поверхности с помощью артроскопа.
Однако следует помнить, что независимо от метода лечения, даже самого лучшего, могут развиться дегенеративные изменения голеностопного сустава.
Резюме
Перелом пилона является редкой травмой, и его лечение по-прежнему затруднено.
На долгосрочный исход переломов пилона влияет характер перелома, восстановление длины малоберцовой кости, качество репозиции и тяжесть повреждения мягких тканей. Они осложняются высокой частотой системных и местных повреждений хрящей, связок и кожи.
Лечение затруднено, особенно при оскольчатых переломах, связанных с повреждением мягких тканей: в этом случае открытая репозиция и внутренняя фиксация могут усилить ятрогенные поражения. По этой причине хирургическое вмешательство может быть отложено на несколько дней, используется мало материала и манипуляции с мягкими тканями сводятся к минимуму. Использование внешнего фиксатора с минимальной внутренней фиксацией или без нее вызвало меньше осложнений и улучшило долгосрочные результаты. При открытых переломах удовлетворительные исходы значительно ниже, чем при закрытых переломах.Посттравматический артроз, поражающий голеностопный сустав, прогрессирующее заболевание тяжелого перелома пилона при длительном наблюдении.
Литература показывает широкий диапазон результатов после хирургических вмешательств.
Это связано с различием в типе травмы, используемой системе классификации, материале, используемом для внутренней фиксации, и методе оценки.
Пилонообразные переломы дистального основания относятся к наиболее тяжелым повреждениям нижней конечности. На их долю приходится 5-7% всех переломов голени.
Термин «перелом пилона» был впервые использован в 1911 году Декулксом для описания внутрисуставных переломов дистального отдела большеберцовой кости.В основном это компрессионные переломы с вовлечением опорной поверхности голеностопного сустава, при которых сосуществуют тяжелые повреждения суставного хряща и мягких тканей, особенно кожи.
В этой области есть 4 типа переломов:
(а) переломы переднего края большеберцовой кости,
(б) переломы заднего края большеберцовой кости,
(в) взрывные переломы,
(г) переломы метафиза большеберцовой кости с вовлечением суставной поверхности.
Рис. 1. Пилон суставной перелом дистального основания большеберцовой кости.
Причиной явилась высокоэнергетическая травма оси конечности (падение с высоты). Таранная кость, действуя по типу клина (по-французски pilon означает пестик, молоток), привела к размозженному перелому эпифиза с вывихом и вывихом верхнего голеностопного сустава.
Механизм повреждения и отделы
Существуют две основные силы, ответственные за возникновение переломов пилонов: осевое сжатие и вращение. Чем больше компрессионный компонент, тем сложнее и многофрагментарнее перелом.Наоборот, при механизмах с преобладанием ротации возникают переломы с меньшей фрагментацией суставной поверхности. Механизм возникновения также важен для прогноза - показано, что после лечения переломов с преобладанием ротационного механизма получаются лучшие отдаленные результаты.
Таким образом, тип и тяжесть травмы имеют решающее значение для конечного результата лечения.
Высокоэнергетические повреждения, воздействующие на ось конечности, приводят к тяжелым формам т.н. взрывные переломы.
Также может быть сложный механизм действия ротационных сил и сжатия по оси конечности, обычно после падения с высоты. Чем больше составляющая сжимающей силы, тем сильнее будет формироваться перелом. Ход переломной щели зависит, в том числе, от положения стопы в момент травмы – положение стопы в подошвенном сгибании вызывает компрессионный перелом заднего отдела большеберцовой кости, а в тыльном положении – размозжение голени. передний край большеберцовой кости. Нейтральное положение стопы вызывает размозжение центральной части с образованием Y-образной щели перелома.По клиническим наблюдениям, этот вид перелома чаще всего возникает в результате падений с высоты, дорожно-транспортных происшествий, преимущественно на мотоцикле, и прямых травм голени при размозжении грузом (рис. 2).
Рис. 2. Положение стопы по отношению к голени в момент травмы.
A) нейтральное положение,
B) тыльное сгибание,
C) подошвенное сгибание,
D) отведение
E) приведение,
F) нейтральное положение, вся сила через таранную кость передается перпендикулярно дистальному концу большеберцовой кости (согласно до Seegl и острого).
Если перелом пилона сопровождается высоким переломом стрелы, велика вероятность того, что дополнительно применялась пронационная сила.
При переломах низкоэнергетического ротационного механизма развиваются повреждения, сходные со сложными трехклиновыми переломами, которые трудно отличить от перелома пилона, особенно при оценке боковой проекции рентгеновского изображения.
Наиболее важными характеристиками для дифференциации этих типов повреждений являются:
1.при переломе дистальных метафизов большеберцовой кости щель перелома достигает опорной поверхности эпифиза.
2. Обнаружено наличие инвагинации или размозжения суставной поверхности дистального основания большеберцовой кости.
3. Сопутствующий перелом таранной кости (1).
Среди множества разделов переломов дистального конца большеберцовой кости наиболее часто используемой литературой является трехэтапное разделение Ruedi-Allgover и разделение A-O (рис. 3).
Рис. 3. Разделение переломов дистального конца большеберцовой кости по А-О.
В дивизии А-О также есть три типа переломов:
Тип А: внесуставной перелом.
Тип B: Внутрисуставные переломы:
В 1 - простой отломковый перелом без смещения и опускания суставной поверхности,
В 2 - незначительное смещение перелома суставной поверхности,
В 3 - вмятина корня,
Тип С - внутрисуставные многооскольчатые переломы:
С 1 - без смещения,
С 2 - со смещением и вдавливанием суставной поверхности,
С 3 - дробление, взрывные разрушения (рис.4).
Рис. 4. Размозжение внутрисуставного перелома дистального отдела большеберцовой кости.
Квалификация для оперативного лечения должна производиться только на основании данных компьютерной томографии.
Лечение
Лечение нестабильных внутрисуставных переломов дистального отдела большеберцовой кости остается серьезной проблемой для хирурга - он сложнее других переломов голени, а результаты лечения крайне неблагоприятны. Следует подчеркнуть, что переломы «пилона» обычно характеризуются повреждением окружающих мягких тканей, причем степень их исходного повреждения оказывает существенное влияние на процесс заживления и заживления — не меньше, чем разрушение самой костной ткани.
Чрезвычайно важным моментом при планировании лечения является клиническая оценка поражения мягких тканей, особенно кожи: синяков, волдырей, сосудистых нарушений, отеков и риска развития синдрома фасциального компартмента.
Сосуществование обширных повреждений других структур, в т.ч. Несмотря на правильно выполненную операцию, ее результат часто осложняется некрозом кожи и инфицированием раны.Длительное лечение осложнений, часто требующих длительной иммобилизации, является причиной нарушения функции суставов.
Рутинное рентгенологическое исследование в прямой, боковой и косой проекциях не отражает степень поражения сустава, поэтому рекомендуется компьютерная томография (КТ). КТ-обследование также полезно при планировании операционного доступа и размещении связующего материала. Tornetta, анализируя 22 перелома пилона, обнаружил, что компьютерно-томографическое исследование дало более 80% дополнительной информации о незавершенных переломах, количестве и расположении отломков, что изменило тактику лечения более чем в 60% случаев.
Следует также упомянуть магнитно-резонансную томографию (МР), которая показывает не только точное течение переломов, но и позволяет оценить деструкцию суставного хряща и повреждение связочно-капсульного аппарата сустава. Детальный анализ данных КТ и МРТ позволяет избежать ятрогенных осложнений, которые, по данным мировой литературы, могут достигать даже 54% (!),
При переломах пилона правильная оценка риска осложнений, связанных с нарушением заживления кожи, имеет принципиальное значение для исхода операции.Нельзя забывать и о системных опасностях, таких как сахарный диабет, алкоголизм, курение, заболевания артериальных и венозных сосудов.
Хотя принцип лечения переломов пилона заключается в хирургической реконструкции суставной поверхности, это не всегда возможно.
Поэтому решение о хирургическом лечении с применением солидной фиксации пластинами А-О нужно принимать с особой осторожностью.
Результаты хирургического лечения открытых переломов пилона неудовлетворительны и связаны со значительным процентом гнойных осложнений, связанных с заживлением мягких тканей, преимущественно кожи.
Из-за неблагоприятных результатов после открытой репозиции переломов в последние годы аппарат внешней фиксации (временной или постоянной) получил много сторонников (рис. 5). Этот метод применяется как:
Рис. 5. Способ установки аппарата внешней фиксации при внутрисуставных переломах дистального основания большеберцовой кости.
1. Окончательное лечение вместо подтяжки опухоли пятки. Это позволяет сохранить соосность отломков, которая сохраняется в течение 8 недель, после чего можно накладывать гипсовую фиксацию голени до достижения полного сращения.
2. Использование внешнего фиксатора для нейтрализации усилий на большеберцовой стороне голени. Сломанную малоберцовую кость необходимо анатомически расположить и прочно зафиксировать желобной пластиной, затем обнажить суставную поверхность и зафиксировать основные фрагменты винтами или спицами Киршнера (минимум остеосинтеза).
В течение многих лет хирургическим лечением переломов пилона была временная внутренняя фиксация винтами и металлическими пластинами.
В последнее десятилетие внедряются новые методы лечения, заключающиеся в двухэтапном лечении - после первоначальной постановки временно применяют аппарат внешней фиксации, а через несколько-десяток дней - попытку наложения внутреннего анастомоза (ORIF открытая репозиция и внутренняя фиксация) предпочтительно с использованием малоинвазивных методик (спицы Киршнера или канюлированные винты).
Основными целями лечения переломов пилона, как и при всех переломах суставов, являются: достижение анатомического совмещения суставной поверхности с диафизом большеберцовой кости, достижение костного сращения и заживления мягких тканей, восстановление стабильности и двигательной функции сустав до травмы. Переломы со смещением должны быть квалифицированы для оперативного лечения, так как только анатомическая реконструкция суставной поверхности и ранняя возможность движения создают шанс на получение хорошего конечного результата.
Не всегда удается достичь этих целей. В терапевтическом алгоритме Carr и др. переломы «пилона» делят на несмещенные, со смещением суставной поверхности, которые можно реконструировать, и «невправимые» переломы, при которых разрушение суставной поверхности не приводит к ее восстановлению. возможно его восстановить. Такое деление представляется логичным, позволяя принять окончательное решение о выборе лечения.
Хирургическое вмешательство может быть выполнено в первые часы после травмы только в том случае, если это позволяет состояние кожи и мягких тканей вокруг перелома.В случае большой отечности кожи и тканей, наличии волдырей или других повреждений кожи необходимо отложить операцию на несколько или даже несколько дней, до улучшения состояния мягких тканей - в этом случае рекомендуется использовать скелетную подтяжку пяточной кости (метод, который используется все реже) или временную внешнюю стабилизацию стабилизатором.
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
У меня есть код доступа
19 90 015
зл. я выбираюполученный код необходимо ввести на странице статьи, на которую он был погашен
49 90 015
зл. я выбираю119 90 015
злотых я выбираюСсылки
1.Мейнваринг Б.Л., Даффнер Р.М., Ример Б.Л.: Переломы пилонов голеностопного сустава: отдельная клиническая и рентгенологическая сущность. Радиология, июль 1988 г.; 168, (1): 215-8.
2. Килиан О. и др.: Отдаленные результаты хирургического лечения переломов пилона большеберцовой кости. Ретроспективное исследование. Врач хирург. 2002 г., январь; 73, (1): 65-72.
3. Блаут М. и др.: Хирургические варианты лечения тяжелых переломов пилона большеберцовой кости; изучение трех техник. Дж. Ортоп. Травма 2001 ноябрь; 15, (3): 153-60.
4. Sheerin D.W., Turen C.H., Nascone J.W.: Реконструкция переломов дистального отдела большеберцовой кости с использованием заднебокового доступа и лопаточной пластины. Дж. Ортоп. Травма, 2006; 20: 247-52.
5. Сиркин М., Сандерс Р.: Лечение переломов пилона. Ортоп. клин. Север Ам. 2001 г.; 32, (1): 91-102.
6. Паттерсон М.Дж., Коул Дж.Д.: Двухэтапная отсроченная открытая репозиция и внутренняя фиксация тяжелых переломов пилона. Дж. Оретоп. Травма 1999, 13: 85-91.
7. Диксон К.Ф., Монтгомери С., Field J .: Высокоэнергетические переломы платформы, сначала леченные с помощью перекрывающего внешнего фиксатора, а затем второй этап открытой репозиции с внутренней фиксацией суставной поверхности - предварительный отчет. Травма 2001, 32 Приложение. 4: SD92-8.
8. Шахер Саид Отман М.: Оценка результатов лечения многогранных внутрисуставных переломов дистального конца большеберцовой кости. Мед. Dydak, Wychow, Vo XXXVI, 2004, (111), 204, 40. 9000 3
9. Deszczyński J. и др.: Dynastar S - новый метод лечения размозжечно-компрессионных переломов дистального основания большеберцовой кости.Orthopedics Traumatologia Rehabilitacja 2004, 4, 433-440.
10. Kralinger F., et al .: Артроскопическая чрескожная винтовая фиксация перелома большеберцовой кости Пилона. Артроскопия 2003; 19: Е45.
.Растяжение связок голеностопного сустава является результатом превышения физиологического объема движений в голеностопном суставе, которое может возникнуть при резком движении и искривлении стопы под неестественным (неанатомическим) углом. В большинстве случаев стопа загибается за внешний край и может (редко) закручиваться внутрь.
Лодыжка может быть слегка искривлена , травма также может быть очень серьезной.
При легком растяжении связок голеностопного сустава достаточно прикладывать к стопе холодные компрессы и некоторое время щадить ногу - в первую очередь стараться как можно меньше ходить и нагружать стопу. Вы можете зафиксировать растяжение связок голеностопного сустава эластичным бинтом .
Растяжение связок голеностопного сустава 1-я степень – легкое растяжение связок и капсулы сустава.Боль и припухлость незначительны, опухоль спадает довольно быстро, и пациент может самостоятельно передвигаться.
При более тяжелых растяжениях связок голеностопного сустава ( растяжений связок голеностопного сустава, растяжений связок голеностопного сустава 2-й степени) необходимо обратиться к ортопеду. Лечение заключается в укреплении голеностопного сустава стабилизатором, который предотвращает сгибание стопы в сторону. В этом случае врач дополнительно назначает обезболивающие и противоотечные гели и мази. Если пациент с растяжением лодыжки боль ограничивает движения до минимума, также необходимы инъекции гепарина для предотвращения образования тромбов.После заживления травмы хорошо приступить к реабилитации голеностопного сустава, чтобы восстановить его нормальную подвижность.
Растяжение связок голеностопного сустава II степени заключается в частичном разрыве связок и капсулы сустава. Отек, иногда гематома, голеностопный сустав может быть нестабильным.
При растяжении связок голеностопного сустава III степени необходимо наложение гипса примерно на 3 недели, при этом в течение следующих 3 недель носится стабилизатор с боковой поддержкой.Кроме того, врач назначает инъекции гепарина, а также обезболивающие и противоотечные, возможно, противовоспалительные.
Растяжение связок голеностопного сустава III степени — полный разрыв связок и капсулы сустава. Боль делает практически невозможным хождение. Лодыжка сильно отечна, имеется большая гематома и нестабильность сустава. Пациенту может быть так трудно передвигаться, что приходится пользоваться костылями.
Распространенным осложнением после растяжения связок голеностопного сустава и разрыва или разрыва связок и суставных сумок является хроническая нестабильность голеностопного сустава.Суставная капсула и связки не всегда срастаются должным образом - они могут быть достаточно рыхлыми, чтобы не удерживать стопу в правильном положении и при каждом более быстром движении (шаге) возникает риск ее повторного выкручивания . Еще растяжений голеностопного сустава могут привести к дегенерации сустава и его необратимому повреждению и износу.
Другим осложнением , связанным с растяжением связок голеностопного сустава , является перелом фрагментов хряща или таранной кости. Это может вызвать боль и отек после заживления травмы, так как фрагменты кости и хряща могут застрять в области лодыжки.После травмы , растяжения связок голеностопного сустава также может развиться синовиальная гипертрофия, выстилающая синовиальную капсулу изнутри.
Растяжение связок голеностопного сустава II и III степени требует реабилитации после заживления травмы , в ходе которой укрепляются малоберцовые мышцы, удерживающие стопу в правильном положении, что предотвращает дальнейшие травмы в будущем. Во время реабилитации после травмы растяжения связок голеностопного сустава также используются упражнения для улучшения проприоцепции, т.е. глубокой чувствительности.Он позволяет лучше оценить поверхность, на которую вы ставите стопу, и принять немедленное решение о напряжении сагиттальных мышц, что предотвращает скручивание стопы под неестественным углом и ее скручивание .
Иногда нестабильность голеностопного сустава после растяжения связок голеностопного сустава настолько велика, что требует хирургического вмешательства. Он заключается в укреплении связок с так называемым дублированием суставной капсулы, т. е. разрезанием ее и складыванием так, чтобы она была более тугой.
Вывих лодыжки отличается от растяжения связок или перелома лодыжки. При вывихе суставные поверхности смещаются между костями, образующими сустав, - тогда он деформируется. И растяжение связок, и перелом лодыжки требуют срочной медицинской помощи.
Растяжение связок голеностопного сустава — это травма голеностопного сустава с сильной болью и отеком.Это мешает нормальной ходьбе.
Растяжение связок голеностопного сустава, а точнее голеностопного сустава - самая частая травма нижней конечности.Проявляется отечностью, сопровождающейся резкой болью, препятствующей нормальному ...
Голеностопный сустав является частью скелетной системы, которая является основой нашего тела.Голеностопный сустав — это не что иное, как соединение большеберцовой кости со стопой. Есть...
У меня вывихнута лодыжка.Через некоторое время зажило, боли начались с медиальной стороны. Что я должен делать дальше?
Томаш Побожи, MD, PhDРастяжение сустава – повреждение капсулы сустава по непрямому механизму, когда сила травмы превышает прочность капсулы сустава и объем движений в суставе...
Тадеуш НедзвидскиОртопедические костыли обычно рекомендуются врачом людям после травм или операций с целью разгрузки больной конечности и людям на постоянной основе...
Растяжение связок голеностопного сустава — очень распространенная травма, встречающаяся не только в профессиональном или любительском спорте, но и во время повседневной работы по дому. В основном это связано со сложным строением голеностопного сустава с сильно развитым связочным аппаратом и действием множества внешних сил, вызывающих многочисленные перегрузки голеностопного сустава при движении.Риск получения травмы чаще всего связан с деятельностью, требующей высоких скручивающих движений (например, при игре в теннис или баскетбол), а также при беге по неровной местности. Растяжение связок голеностопного сустава или растяжение связок голеностопного сустава связано с напряжением, вызванным неправильным положением стопы во время бега, приземлением во время прыжка и даже - во время ходьбы. К возможным причинам травмы также относятся сумма предыдущих травм, мышечный дисбаланс (мышечный дисбаланс), нарушения приоприоцепции (глубокая чувствительность), генерализованная слабость связок и аномальные движения стопы (биомеханика) во время движения (плоскостопие).
Растяжение связок голеностопного сустава – растяжение или разрыв связок с повреждением капсулы сустава. Чаще всего повреждается передняя таранно-сагиттальная связка, являющаяся основным стабилизатором голеностопного сустава. Реже, в основном в результате более тяжелых травм, может повреждаться пяточно-малоберцовая связка.
Растяжение связок голеностопного сустава или плюсневой кости связано с частичным или полным повреждением капсульно-связочных структур голеностопного комплекса. Поэтому важно определить механизм возникновения травмы. Выраженность симптомов часто зависит от степени повреждения тканей.
Наиболее частой локализацией симптомов является переднебоковая часть голеностопного сустава, что может свидетельствовать о повреждении передней таранно-малоберцовой связки.Растяжение связок голеностопного сустава может быть очень серьезным. Учитывая сложность травмы, стоит обратиться к ортопеду, диагносту или физиотерапевту, чтобы защитить стопу от расширения травмы или, возможно, ускорить возвращение к активности.
Как и при других спортивных травмах, первая помощь при повреждении лодыжки – это правило ЦЕНЫ:
Пострадавшему с подозрением на растяжение связок голеностопного сустава следует избегать действий, усиливающих кровоток и увеличивающих отек, например, перегружать поврежденный голеностопный сустав, использовать согревающие или теплые мази в виде горячей ванны.
| Детальная диагностика, основанная на физикальном обследовании, рентгенографии и УЗИ, необходима в случае растяжения связок стопы. Он позволяет определить степень травмы и исключить более серьезные изменения, такие как трещины, переломы или смещения. |
Растяжение связок голеностопного сустава часто требует дальнейшего лечения в зависимости от серьезности повреждения голеностопного сустава. Если ортопед во время диспансерного осмотра с помощью рентгенологического обследования устранит все серьезные патологии (например, переломы), то можно сразу приступать к оздоровительным мероприятиям под наблюдением физиотерапевта. Реабилитация голеностопного сустава требует быстрого вмешательства в виде индивидуальной программы с оптимально подобранными нагрузками. Это ускоряет возвращение к активности и защищает от дальнейших травм в будущем.Растянутая лодыжка становится слабее и более восприимчива к дальнейшим травмам.
Реабилитация голеностопного сустава после растяжения связок голеностопного сустава изначально направлена на уменьшение боли, отека и восстановление полноценной подвижности сустава. Следующим этапом реабилитации является стабилизирующая тренировка, целью которой является восстановление устойчивости стопы. Однако следует помнить, что при возвращении в спорт, после обширного повреждения голеностопного сустава, в начале стоит использовать стабилизатор.Вывихнутая лодыжка должна быть хорошо напряжена.
Растяжение связок голеностопного сустава или голеностопного сустава лечат в зависимости от типа и тяжести травмы:
В большинстве случаев растяжения связок голеностопного сустава требуется физиотерапия. После травм 2 и 3 степени рекомендуется реабилитация голеностопного сустава, которая позволит восстановить полноценную функцию стопы.Физиотерапевт также покажет вам упражнения для голеностопного сустава, которые улучшат глубокую чувствительность, общую стабилизацию и, таким образом, снизят риск повторного растяжения связок голеностопного сустава. Следует помнить, что голеностопный сустав в дальнейшем будет более подвержен дальнейшим травмам, поэтому стоит соблюдать рекомендации врача и позаботиться о противотравматической профилактике.
Правильно подобранные упражнения являются основным элементом лечения после растяжения связок голеностопного сустава, а процесс реабилитации должен проходить под наблюдением физиотерапевта или лечащего врача.Сложность упражнений подбирается индивидуально и прогрессирует постепенно в зависимости от этапа. Выполнение их может защитить от возникновения другой травмы.
Статические упражнения на устойчивой поверхности после растяжения связок голеностопного сустава
Базовое упражнение — стояние на одной ноге с открытыми и закрытыми глазами. Последующие упражнения также выполняются стоя на одной ноге, во время которых выполняем подъемы на носки, полуприседания или движения другой ногой в разные стороны, так называемые«Четыре стороны света».
Статические упражнения на неустойчивой поверхности после растяжения связок голеностопного сустава
Следующим этапом будет выполнение упомянутых выше упражнений на различных поверхностях, таких как: матрац, подушка, сенсомоторный диск, босу или батут.
Динамические упражнения на устойчивой поверхности после растяжения связок голеностопного сустава
В этой части выполняем различные виды выпадов вперед и назад, прыжки на одной ноге через низкие препятствия или прыжки на обеих ногах с приземлением на одну ногу.Эти упражнения предназначены для имитации функциональной деятельности и адаптации сустава к нагрузкам, которым он будет подвергаться ежедневно.
Динамические упражнения на неустойчивой поверхности после растяжения связок голеностопного сустава
Следующим шагом будет выполнение упомянутых выше упражнений на другой поверхности. Выпады можно выполнять на подушке или балансировочном диске, прыжки и прыжки можно выполнять на матраце или сенсомоторных подушках. Упражнения этого типа используются на завершающем этапе реабилитации.
Упражнение для укрепления группы малоберцовых мышц
Малоберцовые мышцы внезапно перенапрягаются при латеральном подвывихе, что приводит к их нарушению. Изолированное укрепление малоберцовых мышц как при укорочении, так и при удлинении мышц (так называемое эксцентрическое движение) позволяет восстановить их правильную функцию. Движение стопы наружу стимулирует действие этих мышц.
Упражнения для укрепления мышц-разгибателей голеностопного сустава (так называемое тыльное сгибание)
Мышцы передней части голени также помогают стопе двигаться наружу. После торсионной травмы это направление может показывать дефицит объема. Подъем стопы и пальцев ног стимулирует мышцы к выполнению их функций.
Упражнения для укрепления мышц задней группы ног
Важным элементом также является укрепление икроножных мышц (трицепсы икр, голени спины), поскольку, несмотря на их чрезмерное напряжение, они также проявляют слабость, что способствует ненормальному подпрыгиванию отрываться от земли во время ходьбы.Отказ задней большеберцовой кости может привести к боли в задней большеберцовой кости на медиальной стороне стопы.
После травмы голеностопного сустава происходит рефлекторная разгрузка поврежденной конечности. Это также влияет на большие группы мышц вокруг коленного сустава и бедра. Здесь важна детальная оценка качества выполняемого движения и функции всей нижней конечности при функциональных пробах под наблюдением физиотерапевта.Прежде чем приступить к динамической тренировке, крайне важно компенсировать любой дисбаланс.
Растяжение связок голеностопного сустава (растяжение связок голеностопного сустава) является внезапным типом травмы, и трудно обеспечить полную профилактику голеностопного сустава. Однако стоит уделить больше внимания общеразвивающим тренировкам, ведь отсутствие стабилизации и чрезмерные движения туловища также являются факторами, предрасполагающими к травмам. Оно должно быть направлено на выравнивание мышечного дисбаланса, улучшение стабилизации всей нижней конечности и улучшение паттернов движений, характерных для выполняемой функции.
Ступни являются важной частью всей системы локомотива. Именно на них ложится вес тела. От них также зависит, стабильны ли наши суставы. Подошва стопы — очень важная часть тела, которая собирает информацию о неровностях местности, благодаря чему нервная система может генерировать немедленную реакцию, напрягая мышцы. Любые неровности в области стопы, такие как: плоскостопие, полые стопы или варусная и вальгусная деформация пятки, могут повлиять на неправильное положение колена, бедра и позвоночника.И наоборот, дисбаланс, например, в бедре, повлияет на лодыжку и стопу.
Растяжение связок голеностопного сустава можно вылечить в Rehasport в следующих городах: Варшава, Познань, Гданьск и Конин.
Авторов:
.Боли в голеностопном суставе могут быть вызваны различными причинами, чаще всего это различного рода растяжения и перенапряжения. Наружная или латеральная лодыжка является фрагментом малоберцовой кости, тогда как медиальная лодыжка является концевым элементом большеберцовой кости. Обе эти кости соединяются с костью лодыжки через голеностопный сустав. Боль в области голеностопного сустава обычно связана с болью в суставах. Причиной болей в суставах могут быть повреждения связок, сухожилий или патологические изменения, возникающие в результате сердечно-сосудистых заболеваний, в том числе венозной недостаточности нижних конечностей.
Дегенеративная боль в лодыжке может быть травматической или нетравматической:
1. Травматические причины возникают в результате физической нагрузки, чрезмерной нагрузки на голеностопный сустав, неправильного разогрева суставов или перегрузки в результате неправильно сбалансированной тренировки. Это ушибы, растяжения и переломы.
2. Нетравматическими причинами чаще всего являются дефекты осанки, возникающие в результате неправильной системы стопы – плоскостопие или чрезмерно полые стопы, заболевания костей или бактериальные заболевания, негативно влияющие на голеностопный сустав.В начальной стадии венозная недостаточность проявляется припухлостью в области голеней, чувством тяжести в ногах, а в более поздней - болью во всей голени.
1. Ушиб голеностопного сустава - самая легкая травма голеностопного сустава. Боль (часто острая) возникает именно в месте травмы, нередко возникает отек, гематома и деформация голеностопного сустава. При ушибе нет изменений в строении сустава и костей – сухожилия и связки не повреждаются.. Хорошим решением являются холодные компрессы (например, с использованием специальных охлаждающих гидрогелевых пластырей или манжет Cryo/Cuff), которые сужают сосуды, что уменьшает отек и облегчает движение в поврежденном суставе.
2. Растяжение - повреждение капсулы сустава и связок. Возникает в результате превышения диапазона движений в голеностопном суставе. Растяжение может быть трех различных степеней тяжести:
3. Вывих - Вывих костей и требует их вправления. В случае вывиха может произойти разрыв сухожилий. Сросшиеся кости следует укрепить, а затем постепенно начинать реабилитацию.Вывихнутая лодыжка с большей вероятностью будет травмирована позже. При хронической нестабильности голеностопного сустава рекомендуются ортезы AirSport и A60.
4. Перелом лодыжки - повреждение костной структуры, видимое на рентгенограмме. Существует три типа перелома:
Отличной альтернативой классической гипсовой повязке являются ортезы стопы и голени, значительно ускоряющие процесс реабилитации, например Pneumatic Walker AirSelect Elite, AirSelect Standard или ортезы из серии XcelTrax.
При любой травме лодыжки холодные компрессы помогают уменьшить отек. Затем следует разгрузить больную конечность и на основании рентгенологического снимка определить степень поражения голеностопного сустава.После консультации с ортопедом следует начать соответствующее лечение, например, лечение холодом или поддержку поврежденного сустава соответствующими средствами, например, вышеупомянутым стабилизатором голеностопного сустава Fusiolight или Air Stirrup II. В случае разрыва связки может потребоваться хирургическое вмешательство с последующей стабилизацией сустава голеностопным ортезом AirSelect Short или XcelTrax Air.
После рекомендованного периода разгрузки поврежденной конечности следует постепенно начинать реабилитацию.Первый этап реабилитации состоит из пассивных упражнений, восстанавливающих полный объем движений в суставе. Выполняются изометрические упражнения и лечебная физкультура с использованием магнитного поля. Во второй фазе активный диапазон движений постепенно увеличивается с помощью соответствующих комплексов упражнений, например, захват пальцами ног полотенца. Третий этап реабилитации заключается в укреплении икроножных и бедренных мышц. Реабилитацию следует проводить постепенно, помня о том, что голеностопный сустав будет более подвержен дальнейшим травмам после растяжения связок, вывиха или перелома.Также стоит подумать о дополнительной поддержке голеностопного сустава с помощью соответствующего стабилизатора, который поможет предотвратить повторные травмы, например, Velocity, Pro Speed или ранее замененных ортезов AirSport, A60 или Malleoforce.
Травмы голеностопного сустава являются одними из самых распространенных травм суставов. Во избежание травм следует регулярно укреплять околосуставные мышцы и выполнять упражнения на равновесие, благодаря которым мы будем чувствовать себя устойчиво при движении по разным поверхностям.Также важно тренировать мышцы, отвечающие за сохранение равновесия – мышцы позвоночника, ягодиц и живота. Если мы ведем активный образ жизни, мы должны помнить о разогреве мышц перед тренировкой и носить соответствующую обувь. Правильно подобранная обувь не только для спортсменов поможет обеспечить правильную осанку тела и мышечный аппарат в движении.
.