2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Нерегулярные месячные свидетельствуют о нарушениях в организме женщины. Причин для этого множество. Но безразлично относиться к такому явлению нельзя, это может привести к серьезным последствиям, если вовремя не пройти лечение. Гинекология в Туле позволяет справиться, в том числе, и с такими проблемами.
Изначально задержка наблюдается в подростковом возрасте, когда происходит процесс взросления организма и подготовки его к будущему деторождению. Установка цикла в таком случае может занять до двух лет. Но если нерегулярный цикл наблюдается в более зрелом возрасте, это может свидетельствовать о ряде заболеваний.
Часто женщина не придает значения задержкам, особенно если они стали нормой. Для выяснения причины, нужно пройти тщательное обследование у гинеколога, но предварительно сделать тест на беременность, чтобы исключить ее как возможный вариант задержки. Если тест окажется отрицательным, врач проведет осмотр и назначит следующие анализы:
Все причины задержки делятся по двум направлениям. Первое, это патологические причины, связанные с заболеваниями, среди которых:
Вторая категория связана с внешними факторами, к которым относятся:
Эмоциональное или физическое перенапряжение, психологические травмы.
Резкая смена установленного распорядка дня или климата.
Диета.
Созревание или угасание репродуктивной системы.
Прекращение приема гормональных контрацептивов.
Послеродовой период.
Дополнительно нужно исключить внематочную беременность. Определяется она только с помощью УЗИ. Только после проведения всех необходимых анализов и выявления причины задержек, доктор назначает необходимое лечение.
Часто причиной задержки становятся стрессовые ситуации. В таком случае помогут настои пустырника, пиона и валерианы. Нерегулярность месячных также может, наблюдается у подростка, основные причины сбоя цикла:
• Неполноценное питание.
• Высокая физическая нагрузка.
• Заболевания эндокринной или половой систем.
• Стресс.
• Период становления менструального цикла.
В любом случае нужно успокоиться и в случае необходимости пропить успокоительные препараты. Если же стрессовых ситуаций не наблюдалось или успокоительные препараты не помогли, нужно незамедлительно обратиться к специалисту. Врач гинеколог в Туле проведет полное обследование. Самолечением ни в коем случае заниматься нельзя, так же как и игнорировать проблему и тянуть с лечением. Если не предпринимать никаких мер и затянуть с лечением, могут наблюдаться более тяжелые последствия, на лечение которых потребуется больше времени и сил.
Гинеколог
Темишева
Яха Ахмедовна
Стаж 45 лет
Врач акушер-гинеколог высшей категории, кандидат медицинских наук, член Ассоциации гинекологов-эндоскопистов РФ, член Ассоциации эндометриоза, член Общества репродуктивной медицины и хирургии, член European Society of Gynecology
Записаться на приемЗадержка месячных – сбой менструального цикла, заметить который можно по отсутствию критических дней в срок от 35 дней. Симптом может возникнуть в любом возрасте, так как привести к нему может множество причин.
Если выделения не появляются в срок до 5-7 дней, после чего дают о себе знать, это патологией не является. В том случае, если сбой длится дольше или происходит более одного раза, следует записаться на прием к гинекологу.
Признак задержки месячных один – их отсутствие. Однако следует внимательно отнестись к своему состоянию и понаблюдать за самочувствием. Дополнительные симптомы могут указать на причину сбоя. К ним можно отнести головные боли, резкий набор или потерю веса, тошноту, усиление чувствительности в груди, общую физическую слабость и другие.
У вас появились симптомы задержки месячных?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Причин задержки месячных может быть масса, однако чаще всего задержка происходит при беременности. Так, если критические дни не наступают, следует сначала сделать тест на беременность (продается в любой аптеке). Для максимально точного результата рекомендуется приобрести сразу 2-3 теста разных фирм.
При беременности женщина может ощутить легкую тошноту, резкие перемены в настроении, болезненные ощущения в области груди и ее набухание. Отсутствие дополнительных признаков не исключает беременность.
Помимо теста можно сдать анализ на содержание в организме хорионического гонадотропного гормона (ХГЧ), который даст более точный ответ.
В случае если оба обследования показывают отсутствие беременности, а месячные так и не наступают, необходимо как можно скорее обратиться к гинекологу для выявления точной причины.
Внематочная беременность, поликистоз яичников, опухолевые образования в области женских половых органов, воспаления в зоне таза – все это может повлечь за собой сбой менструального цикла.
Большинство таких заболеваний нуждаются в экстренной диагностике и лечении, поэтому не стоит медлить с посещением гинеколога.
Симптом задержки месячных может спровоцировать серьезный эмоциональный или физический стресс, умственные перегрузки, отсутствие отдыха.
Нередко именно сбоем менструального цикла проявляются перенапряжения. Таким образом организм женщины кричит о помощи, и если его не услышать, к задержке могут добавиться иные недуги.
Перелет из жаркой страны в холодную и наоборот, сопровождающийся резкой сменой режима сна и бодрствования, зачастую также влечет за собой сбой менструального цикла.
В большинстве случаев ситуация нормализуется сама по себе с течением времени.
Стандартная норма задержки месячных в 5-7 дней может быть также звоночком организма о помощи, если сбой вызван соблюдением строгой диетой.
Многие женщины, желающие быстро сбросить лишние килограммы, в погоне за стройностью нередко забывают о здоровье. Любая диета должна проводиться под наблюдением специалиста. Кроме того, ни в коем случае нельзя входить в диету резко, так как стремительный вход влечет стресс для организма.
Поэтому важно сбалансировать свое питание, желательно с обращением к профессиональному диетологу.
Распространенная причина задержки менструального цикла – это гормональный сбой, связанный с работой щитовидной железы. В особенности это касается периода полового созревания или порога климакса.
Это же касается длительного приема, а затем резкого прекращения приема гормональных препаратов.
В данном случае гинеколог может рекомендовать консультацию эндокринолога.
В период беременности и на протяжении некоторого времени после родов у женщин наблюдается отсутствие месячных.
Следует не забывать о необходимости контрацепции после родов, так как отсутствие критических дней не означает исключение нежелательной беременности. Первый овуляторный цикл, как правило, начинается незаметно для женщины, и без должного предохранения у нее велик шанс забеременеть.
Обнаружив у себя длительную задержку критических дней, а также коричневые выделения при задержке месячных, необходимо обратиться за помощью к специалисту.
В процессе диагностирования используются следующие приемы:
Обследование желательно проводить в той же клинике, в которой принимает специалист. Дело в том, что анализы каждой лаборатории располагают собственными референсными значениями, а оборудование – показателями. Так врач будет точно знать, что происходит с телом пациентки.
При отсутствии проблем с точки зрения гинекологии, врач может направить на консультацию к диетологу, эндокринологу или психотерапевту.
Задержка месячных: что делать?
При задержке более 5-7 дней следует сделать тест на беременность (в случае если имел место половой акт) и записаться на прием к гинекологу.
Можно ли вызвать месячные в домашних условиях?
Любые самостоятельные действия могут серьезно навредить здоровью и, в особенности, репродуктивной системе. Предпринимать что-либо без предварительного согласования с врачом категорически запрещено.
Сколько дней может быть задержка месячных?
Нормальный срок для задержки – 5-7 дней однократно. При повторении ситуации лучше обратиться к гинекологу.
Можно ли ускорить месячные?
Ускорить их появление, не навредив своему здоровью, невозможно. Любая стимуляция может быть чревата серьезными осложнениями.
Наши специалисты готовы проконсультировать вас по телефону:
Задержка месячных в любом возрасте это та неприятность, которая может заставить волноваться, какой бы ни была возможная причина.
Прежде всего, перед тем, как начать паниковать, помните, что человеческий организм — это не часы, а вариации в продолжительности менструального цикла это норма, особенно если вы находитесь в подростковом возрасте и месячные у вас начались не так давно, приближаетесь к менопаузе или кормите грудью, то есть находитесь в том периоде своей жизни, в котором уровень гормонов в вашем теле меняется.
Для взрослых женщин с установившимся циклом нормальным является не повторяющееся регулярно отклонение от длины цикла вплоть до 7-9 дней. 2-3 таких цикла в году есть у порядка 30% женщин. Помните, что на продолжительность вашего цикла может повлиять не только беременность или болезнь, но и стресс, некоторые лекарства, неправильное питание или избыточные физические нагрузки.
Что такое задержка?
Менструальный цикл считается задержавшимся в том случае, если месячные не начались в течение 5 или более дней после того, как наступил день их ожидаемого начала. Менструальный цикл считается пропущенным, если у вас не было менструального кровотечения в течение больше чем 6 недель с дня начала последней менструации.
Для того, чтобы знать, когда примерно у вас будут месячные и есть ли у вас задержка, необходимо следить за своим циклом и знать свою индивидуальную среднюю продолжительность цикла. Для этого необходимо отмечать месячные с первого по последний день в календаре или специальном приложении на телефоне. Длина цикла считается с первого дня менструации по последний день перед следующей менструацией.
У большинства женщин цикл со временем выравнивается, но у некоторых может так и остаться нерегулярным.
Распространенные возможные причины задержки месячных:
Задержки у подростков
Беременность — самая распространенная причина задержки месячных у подростков.
Если у тебя был хотя бы один половой контакт с парнем в прошлые несколько месяцев и есть задержка, то необходимо обратиться ко врачу.
В течение первых пары лет после первой менструации у подростков месячные могут быть нерегулярными. В этот период женский организм ещё формируется, и нередко яичники могут не производить яйцеклетку ежемесячно. В результате этого менструальный цикл может сбиваться, и месячные могут наступить, например, через две недели спустя начало последнего цикла, а могут наступить и через 3 месяца. В течение первых двух лет это может быть просто признаком того, что процесс развития всё ещё идёт.
Задержки у женщин с регулярным менструальным циклом
Если у вас регулярный менструальный цикл, который редко сбивается больше, чем на пару дней, то шанс забеременеть у вас есть, только если у вас был незащищенный гетеросексуальный проникающий секс или были высокие шансы того, что сперма могла попасть в вашу вагину во время фертильного окна вашего цикла.
Фертильным окном называется период овуляции и 6 дней до неё, обычно в середине вашего менструального цикла.
Если ваши месячные отстают от примерного для начала менструации на 9 дней и у вас есть повод беспокоиться, то следует сдать тест на беременность.
Тест на беременность уже можно делать спустя две недели примерной даты вашей овуляции, но стоит помнить, что чем раньше вы делаете тест, тем менее точны его результаты. Если тест отрицательный, а месячных всё нет, то следует повторить его и обратиться ко врачу за консультацией.
Чем раньше вы узнаете, беременны вы или нет, тем быстрее вы сможете составить план своих дальнейших действий.
Задержки у женщин с нерегулярным менструальным циклом
Если у вас нерегулярный цикл, то есть вы не можете сказать, когда примерно начнутся ваши следующие месячные или разница между самым длинным вашим циклом и самым коротким больше недели, то незащищенный секс или контакт со спермой для вас нежелателен в любой период вашего цикла, если вы не хотите забеременеть.
Вы можете сделать тест на беременность через две недели после того, как у вас был незащищенный половой контакт. Если результат отрицательный, а месячных нет ещё неделю, то имеет смысл попробовать сделать домашний тест на беременность от другого производителя, сдать кровь на ХГЧ — лабораторные тесты более точно измеряют количество хорионического гонадотропина человека, по которому определяют наличие беременности, или обратиться ко врачу.
Стресс и гормональный дисбаланс
Избыточный стресс и тревожность негативно сказываются на здоровье в целом, так как подавляют деятельность гипофиза, который влияет на органы, ответственные за выработку телом гормонов, в частности на яичники, надпочечники и яичники.
Дисфункция в работе яичников может привести к проблеме выработки эстрогена, гормона, который участвует в процессе ежемесячного утолщения слизистой матки и подготовке тела к потенциальной беременности. Если работа яичников нарушена, это может приводить к задержкам изменению продолжительности цикла и даже к пропущенному циклу.
Исключить стрессы из повседневной жизни невозможно, поэтому важно знать симптомы стресса и способы с ним справляться, чтобы снижать уровень его негативного влияния на наше тело. Умение и знание здоровых способов справиться со стрессом—очень важные навыки для любого современного человека. Старайтесь соблюдать баланс между работой и личной жизнью, давай своему уму и телу возможность расслабиться и отвлечься без вовлечения вредных привычек.
Задержка месячных — это ситуация, когда менструация не начинается в ожидаемый срок. У каждой женщины он свой. Чтобы определить его, то есть понять, есть ли задержка, учитываются два параметра.
Теперь простой пример. Прошлые месячные начались у вас 3 марта. Сегодня 4 апреля. Есть ли задержка? Ответов может быть несколько.
Если ваш цикл, положим, 28 дней, месячные опаздывают на 4 дня. Но если 35, задержки ещё нет: по вашему индивидуальному графику менструация ожидается лишь 7 апреля. А в том случае, если вы молодая девушка с неустановившимся, плавающим циклом, задержка под вопросом.
Если месячных нет долго, больше трёх месяцев, врачи говорят об аменорее. Такое состояние нормально для беременных, кормящих и женщин в менопаузе. Всем остальным нужно обследоваться, чтобы выяснить, по каким причинам менструация не начинается.
Но, предположим, до мыслей об аменорее ещё не дошло. И вы, обнаружив задержку на несколько дней, просто хотите выяснить, что она означает. Лайфхакер собрал несколько вариантов.
Вот несколько наиболее распространённых причин.
Это едва ли не самая популярная причина задержки у здоровых женщин, которые ведут половую жизнь.
Если вы не занимаетесь сексом, беременность можно исключить. В ином случае выждите ещё пару-тройку дней (а лучше 5–7, если хватит терпения) и сделайте тест на беременность. Чтобы не ждать, можно сходить в лабораторию и сдать кровь на ХГЧ — хорионический гонадотропин человека. Такой анализ способен зафиксировать беременность уже через 11 дней после зачатия.
Если результат оказался положительным, как можно быстрее навестите гинеколога. Беременность может оказаться и внематочной, а это серьёзная угроза вашему здоровью и даже жизни.
Острый или хронический стресс ощутимо влияет на гормональный фон, поэтому месячный цикл может стать длиннее либо короче. А в некоторых случаях менструации и вовсе прекращаются.
Самый очевидный и простой совет — постараться успокоиться. Научитесь глубоко дышать, абстрагироваться, больше отдыхайте, думайте о хорошем — техник релаксации много. Если понимаете, что взять себя в руки самостоятельно не получается, обратитесь к психологу или психотерапевту.
Но важно помнить вот о чём. Вовсе не факт, что задержка месячных связана именно со стрессом. Нельзя исключать и другие причины (ту же беременность). Поэтому, если менструация не возвращается несколько недель, всё же проконсультируйтесь с гинекологом.
Если калорий не хватает, останавливается выработка гормонов, которые отвечают за овуляцию и запускают менструацию.
Задержка месячных на фоне недостаточного веса (это можно определить, высчитав индекс массы тела) — серьёзный повод как можно быстрее обратиться к терапевту. После осмотра врач может направить вас к диетологу — тот поможет нормализовать вес. Или к психотерапевту, если вы страдаете расстройствами пищевого поведения.
Скопившаяся в организме жировая ткань повышает выработку эстрогена — гормона, который в том числе регулирует месячный цикл. Избыток эстрогена может сделать менструации более редкими или вовсе остановить их.
Идти к терапевту. Врач посоветует, как быстрее и безопаснее сбросить вес. Возможно, вы получите направление к более узкому специалисту — диетологу.
Перебор с физическими нагрузками тоже вызывает стресс. А стресс, в свою очередь, влияет на гормоны, регулирующие менструальный цикл.
Если подозреваете, что задержка может быть связана с интенсивными тренировками, сократите активность. Профессиональным спортсменам стоит обратиться к врачу, который специализируется на спортивной медицине. Эксперт посоветует, как поддерживать физическую форму, не нарушая менструальный цикл.
Некоторые оральные контрацептивы, противозачаточные инъекции и даже установка внутриматочной спирали могут привести к полному прекращению менструации.
Кроме того, месячные иногда задерживаются и на фоне приёма обычных гормональных средств контрацепции. А после отмены таких таблеток понадобится время, чтобы цикл стабилизировался.
Если принимаете противозачаточные таблетки или недавно поставили спираль, поговорите о задержке с вашим гинекологом. Следуйте его рекомендациям.
Менопауза — естественная часть старения у женщин. Это гормональные изменения, при которых яичники прекращают производить яйцеклетки, а месячные задерживаются, становятся нерегулярными, а затем и вовсе останавливаются.
Обычно менопауза наступает в возрасте от 45 до 55 лет. Однако примерно у 1 из 100 женщин это происходит в возрасте до 40.
Проконсультируйтесь с гинекологом. У менопаузы, помимо прекращения месячных, могут быть и другие неприятные признаки: сухость влагалища, потливость, проблемы со сном и либидо, регулярные ощущения, будто бросает в жар. Врач поможет сделать симптомы менее выраженными.
Это состояние, при котором на яичниках образуются кисты (полости с невышедшими яйцеклетками), а в организме повышается уровень гормона андрогена. В результате синдром поликистозных яичников может вызвать сбой менструального цикла. В том числе задержку месячных.
Разобраться с поликистозом может только гинеколог. Врач выслушает ваши жалобы, проведёт осмотр и предложит сделать УЗИ и сдать анализ крови. Всё это необходимо, чтобы установить точный диагноз.
Если синдром подтвердится, вам назначат лекарства. Иногда, чтобы восстановить овуляцию и нарушенный месячный цикл, необходима хирургическая операция.
Задержку месячных могут вызвать:
Если вам кажется, что вы исключили практически все причины возможной задержки, а месячных всё нет, сходите к гинекологу. Врач проведёт осмотр и обследование, чтобы исключить возможные болезни. При необходимости он отправит вас к другому специалисту, например эндокринологу, гастроэнтерологу или онкологу.
Повлиять на менструальный цикл могут любые гормональные препараты.
Если вам назначены такие лекарства и на их фоне начались задержки месячных, поговорите об этом с лечащим врачом. Возможно, он предложит вам альтернативу — препарат, который не будет нарушать менструальный цикл.
Этот материал впервые был опубликован в марте 2018 года. В феврале 2021-го мы обновили текст.
Читайте также 🩸🩸🩸
Волнение любой из представительниц прекрасного пола из-за временного отсутствия менструации, чаще всего, связано с привычной «женской рулеткой»: а не беременна ли я? Причины задержки месячных, кроме беременности, могут быть самыми разными, включать как естественные механизмы защиты организма, так и патологические изменения.
Чтобы понять, как и почему происходит задержка месячных, нужно обратить внимание на женскую анатомию и физиологию процесса.
Все причины регулировки менструального цикла находятся не в половых органах женщины, а в «голове». Именно кора головного мозга собирает всю информацию о здоровье и состоянии женщины, направляя сигналы тревоги двум «дозорным»: гипофизу и гипоталамусу. Эта «сладкая парочка» взаимодействуют, выделяя особые вещества, оказывающие влияние на железы внутренней секреции, а также напрямую воздействующие на матку и яичники. Без этих стимуляторов менструального процесса никаких месячных не бывает.
Нормальный менструальный цикл должен быть устойчивым и иметь продолжительность от 21 до 35 дней.
Задержкой месячных считается их запаздывание на 5 и более дней. Если такие симптомы беспокоят девушку или женщину пару раз в год – это нормально, если же такая патология наступает чаще — есть повод обратиться к врачу.
Диагноз «дисфункция яичников», поставленный гинекологом, констатирует частую задержку месячных, но не определяет конкретную причину данной ситуации. В дальнейшем нужно определить: что послужило «спусковым крючком» для блокировки менструации.
Стрессы — настоящие «киллеры» процесса деторождения. Экзамены или семейные проблемы, сложные отношения в коллективе или ссора с молодым человеком могут стать причиной запаздывания месячных. Изменить данную ситуацию можно, обратившись к психологу. Иногда можно справиться и самой: сменить работу, найти любое позитивное решение скопившихся проблем или научиться воспринимать ситуацию не столь трагически. Необходимо иметь в виду, что нерегулярный сон и переутомление (как физическое, так и психическое) – это тоже мощный стресс для женского организма!
Чрезмерные спортивные и другие физические нагрузки. Сложная «мужская» работа с поднятием тяжестей, занятия профессиональным спортом, изматывающие тренировки – не лучшие условия для нормального функционирования месячного цикла и могут влиять даже на возможность деторождения.
Острые и хронические недуги. Воспалительные процессы (особенно органов мочеполовой сферы), гормональная разбалансировка, онкологические заболевания– это причины задержки месячных, кроме беременности. Сюда же медиками включены различные эндокринные нарушения: функции щитовидной железы и надпочечников, обменных процессов, например, ожирение, диабет.
Нерегулярный менструальный цикл связан с любым отклонением от нормального веса женщины. Избыток подкожного жира – настоящая «кладовая» эстрогена, способствующая появлению различных патологий. А непомерная худоба ведет к прекращению жизненно важных процессов, в том числе задержкам и остановке менструального цикла. Всемирная организация здравоохранения определила минимальный вес девушки, способной к деторождению – не менее 45кг!
Длительные интоксикации. Вредные привычки: курение, употребление алкоголя и наркотиков, а также вынужденный труд на вредном производстве отравляют организм женщины. Только смена работы или образа жизни может привести к нормализации менструального цикла после общего восстановления здоровья.
Прерывание нежелательной беременности. Аборты крайне негативно влияют на здоровье матки. Таким же действием обладают и самопроизвольные выкидыши. Они могут привести к регулярным сбоям в менструальных циклах.
«Мегаудар» гормональными противозачаточными средствами. Экстренную контрацепцию нужно проводить только как самую вынужденную меру – двойная доза гормонов может в будущем надолго стать причиной задержки месячных. Восстановление после подобной «терапии» проходит иногда достаточно долго. Поэтому прибегать к такому способу можно только в исключительных случаях!
Акклиматизация. Резкую смену климата или злоупотребление солярием женский организм воспринимает, как стресс. Непривычные климатические условия русских морозов для южанок или палящее южное солнце для жительниц северных широт могут стать причиной временного отсутствия месячных.
Климакс. Известно, что после 40-45 лет репродуктивная функция женщины угасает и появляются изменения в «графике» наступления месячных. Также дамы «бальзаковского возраста» обычно имеют груз хронических заболеваний, который также приводит иногда к частым задержкам и нарушениям менструального цикла.
Выяснив причины задержки месячных, благодаря врачебному обследованию, можно приступить к их устранению. Одновременно нужно позаботиться о соблюдении правил здорового образа жизни. Не стоит впустую тратить свой жизненный потенциал! Правильное питание, умеренные и регулярные физические нагрузки, режим труда и отдыха укрепят не только здоровье в целом, но и вашу половую систему.
Позаботьтесь о своем здоровье! Обращайтесь к профессионалам!
Проявляется недержание мочи у женщин после осуществления обыденных для жизни действий: продолжительного смеха, кашля, длительных физических нагрузок, смены положения тела во время сна, поднятия тяжелых предметов, половом контакте.
Практически каждая пятая женщина в мире сталкивалась с данной проблемой. При этом за лечением обращаются далеко не все. В Москве всего лишь 1,5% женщин записываются на прием к врачу с проблемой недержания мочи. В Америке и Европе статистика гораздо хуже – 30–40%.
Самыми распространенными случаями заболевания являются:
— стрессовое недержание мочи у женщин. Может возникнуть в любом месте, в зависимости от сложности окружающей ситуации, ее психологической, эмоциональной стороны. Считается самой частой проблемой в урологии;
— недержание мочи у женщин при кашле. Происходит резкий скачек давления внутри брюшной полости, мышцы мочевого пузыря находятся в сильном напряжении. Если сфинктеры слабые, то моча начинает подтекать. Такая же ситуация наблюдается при недержании мочи при чихании у женщин. Причины отклонения схожи полностью.
— ночное недержание мочи у женщин. Неконтролируемый процесс мочеиспускания. Как правило, «энурезом» страдают дети;
— недержание мочи у женщин после родов. Происходит из-за нарушения, ослабления мышц тазового дна;
— недержание мочи у молодых женщин. Может возникать ввиду всех вышеуказанных причин;
— недержание мочи у женщин пожилого возраста. Делится на три типа: стресорное (из-за давления на брюшную полость), вынужденное (при любом внезапном позыве), тотальное (неконтролируемое, происходит постоянно).
Спонтанная потеря мочи никак не вредит жизни женщины. При этом приносит серьезные физические и моральные неудобства, затрагивает различные аспекты деятельности.
Большинство женщин не решается сказать о своей проблеме даже врачу. Это вызвано ее глубочайшей интимностью, а также незнанием быстрого способа устранения недержания мочи.
Симптомы недержания мочи у женщин
Основным признаком недержания мочи у женщин является спонтанное протекание мочи при выполнении различных повседневных действий, физических нагрузках и других ситуациях. Также к симптомам заболевания относят внезапные позывы, чувство неполного опорожнения мочевого пузыря, ощущения наличия постороннего предмета во влагалище.
Причины недержания мочи
У такого заболевания как недержание мочи у женщин, причины могут быть разные. Основными являются:
— беременность, трудные роды;
— сильные физические нагрузки;
— операции;
— генетическая предрасположенность.
Возраст также влияет на развитие данного заболевания и является частой причиной недержания мочи у женщин после 50 лет. Если проявления незначительные, применяется консервативное лечение специальными препаратами. Если же ситуация сложная, имеются ярко выраженные изменения анатомии назначается хирургическое вмешательство.
Причинами ночного недержания мочи у женщин является отсутствие контроля состояния мышц. В этот момент они расслаблены. Кроме того, на подтекание мочи могут повлиять и инфекционные заболевания, нарушения нервной системы.
Чем опасно недержание мочи у женщин?
По своей сути заболевание никак не вредит здоровью женщины. Но при своей, казалось бы, минимальной опасность недержание мочи может полностью испортить жизнь, ограничить ее, сделать скованной. Женщина потеряет мобильной, будет испытывать постоянный дискомфорт. Это может отразиться и на карьере, профессиональном росте.
Профилактика, диагностика и лечение недержания мочи
Первым этапом диагностики недержания мочи у женщин является консультация у специалиста. Врач назначает полное обследование, которое помогает выявить причины заболевания. В дальнейшем выбирается наиболее приемлемый способ лечения.
Для успешного проведения операции необходимо наличие конкретных, четких показаний. Без них вмешательство осуществлять нельзя, оно может только усилить проблему.
Лечение недержания мочи у женщин осуществляется с помощью малоинвазивного хирургического вмешательства с использованием самых современных инструментов и оборудования.
Под середину уретры размещается специальный синтетический имплант – сетка, который надежно поддерживает орган, близлежащие к нему ткани, и предотвращает подтекание мочи. Протез выполнен из самых современных материалов – полипропилена, который уже не первый год используется в медицине. Его структура свободно пропускает кровяные клетки, тем самым препятствует возникновению воспалительных процессов. Имплант устанавливается через небольшой разрез во влагалище длиной 1 см. Также рассечения длиной 2-3 мм делаются и на внутренней части бедер. Операция длится 20 – 30 минут.
Лечение ночного недержания мочи у женщин может также осуществляться с помощью имплантов. В зависимости от сложности случая.
Выписка пациента после операции происходит через день. В течение следующего месяца необходимо придерживаться полового покоя, а также ограничиться в физических нагрузках.
Недержание мочи и беременность
Недержание мочи считается частым явлением при беременности. Чем больше срок, тем сильнее становится заболевание. Оно также может сохраняться и после родов.
Причины непроизвольного подтекания мочи во время беременности:
— мышцы тазового дна ослабевают. Это происходит ввиду изменений гормонального фона организма женщины;
— изменения размеров матки. Орган увеличивается, тем самым сдавливает мочевой пузырь;
— движения ребенка. Когда беременность находится на поздних сроках, плод активно шевелится. Удары ручек и ножек ребенка могут приходиться на мочевой пузырь.
Несмотря на всю безопасность заболевания для здоровья организма, оно вносит существенный дискомфорт в жизнь женщины. И только своевременное лечение позволит нормализовать ситуацию. Главное, не стоит этого стесняться и сразу же обратиться к врачу!
Телефон для справок и записи: +7 (495) 321-57-40 (отдел платных медицинских услуг).
Самые первые признаки беременности связаны с изменением гормонального фона и зачастую выполняют защитную функцию.
Несмотря на то, что точный ответ сможет дать тест на беременность, задержка или отсутствие менструации — самый первый и верный признак наступившей беременности. Когда же появляются первые признаки беременности? Некоторые симптомы появляются сразу после оплодотворения яйцеклетки в связи с гормональными изменениями в организме женщины. Так, после имплантации эмбриона молочные железы начинают увеличиваться в размере, готовясь к предстоящей лактации, в результате чего возникает иногда болезненное ощущение напряжения в груди. Кроме того, усиливается приток крови к молочным железам, они твердеют, соски увеличиваются, ареолы темнеют.
После зачатия у многих женщин обостряется чувствительность к запахам. Данный симптом (его называют гиперосмией беременных) связан с увеличением в организме концентрации эстрогена и выполняет роль защитного механизма для матери и ребенка. Неприятный запах может предупреждать о неблагоприятной среде, вредной еде или опасных действиях, которые могут навредить ребенку. Повышенная чувствительность к запахам часто сопровождается ощущением горечи и металлического привкуса во рту, которое тоже выполняет защитную функцию, обусловленную усиленной выработкой эстрогена и прогестерона.
Токсикоз и тошнота по утрам — два характерных признака беременности, которые вызывает хорионический гонадотропин человека (ХГЧ) — гормон, вырабатываемый эмбрионом с начала второй недели развития. Одни женщины более чувствительны к этому гормону, чем другие, поэтому не все испытывают классические симптомы беременности. В первые недели женщина также может ощущать усталость и головокружение, обусловленные пониженным артериальным давлением.
Из-за повышенной выработки прогестерона во время беременности у женщины могут появиться запоры и ощущение вздутия. По мере увеличения матки могут возникать тянущие боли внизу живота. Будущая мать также может испытывать болевые ощущения в паху, вызванные расслаблением связок в результате гормональной перестройки. Данный признак свидетельствует о том, что тело женщины начинает адаптироваться к растущему животу.
До сих пор у вас были месячные, как часы, но на этот раз у вас поздние или слишком ранние месячные? Если это разовая ситуация, то беспокоиться не о чем. Если такое состояние длится дольше, стоит обратиться к врачу. Подробнее о причинах нарушения менструального цикла вы можете прочитать ниже.
Менструальный цикл (менструация, менструальный цикл, пот.период) — это процесс, в ходе которого вследствие гормональных изменений в организме женщины матка «подготавливается» к приему эмбриона и высвобождает яйцеклетку ( овуляция ). Это повторяющееся явление, регулярно возникающее у женщин детородного возраста.
Различия в продолжительности менструаций у женщин совершенно нормальны. Несмотря на бытующее мнение, что нормальный менструальный цикл длится 28 дней, нормальным считается циклов от 21 до 35 дней.
Аномальные менструации – это те, которые возникают:
Аменорея (при исключении беременности) или ее задержка считается отклонением от нормы.
Чтобы проверить, регулярны ли ваши месячные, посчитайте количество дней от окончания последнего кровотечения до начала следующего. Такие расчеты следует проводить мин.на следующие 3 месяца. Если количество дней варьируется между тремя циклами, скорее всего, ваши месячные нерегулярны. Поэтому стоит не забывать систематически вести календарь менструаций , благодаря которому любые отклонения от нормы будут видны сразу.
Нерегулярные циклы часто встречаются в период полового созревания (менархе) и менопаузы (менопауза) и являются результатом гормонального дисбаланса. Затем нарушение может сохраняться в течение нескольких лет.
С точки зрения пациентки нерегулярные менструальные циклы являются не только причиной беспокойства, вызванного отклонением от прежней нормы. Такие расстройства могут вызывать затруднений при зачатии , а кроме того, они могут быть симптомами серьезных заболеваний, поражающих не только репродуктивную систему.
Скачать календарь менструаций
1. Стресс - хронический стресс или даже кратковременное беспокойство могут способствовать гормональному дисбалансу и, таким образом, пролонгированию цикла или аменорее.
2. Тренировки, упражнения - У многих профессиональных спортсменок возникают проблемы с нарушением менструального цикла из-за интенсивных тренировок. Впрочем, это касается не только игроков топ-уровня. В настоящее время, особенно в условиях популярности видов спорта на выносливость и силу, таких как бег, велогонки или марафоны по триатлону, кроссфит, а также «любительский» спорт требует огромных усилий, что может привести к нерегулярным менструациям.
3. Диета - радикальная диета, болезни или чрезмерные физические нагрузки являются причинами значительной потери веса, что также вызывает гормональные изменения, вызывающие нерегулярные менструальные циклы.
4 Гормональная контрацепция - Как гормоны, принимаемые внутрь в виде таблеток, так и внутриматочные системы действуют за счет секреции гормонов. Эти методы контрацепции могут удлинить менструальный цикл, временно приостановить его или вообще отсутствовать.
5 Синдром поликистозных яичников (СПКЯ) – это заболевание, которое вызывает гормональные изменения в организме женщины, проявляющиеся многочисленными симптомами. К ним относятся:
6. Гипотиреоз , то есть болезнь Хашимото или другие воспаления со следующими сопроводительными симптомами:
7. Гипертиреоз - например, болезнь Грейвса и некоторые узлы щитовидной железы. Характерные симптомы:
8. Серьезные травмы, операции - Нарушения менструального цикла возникают также после обширного разрушения тканей. Это результат стресса в организме, вызванного травмой или операцией.
9. Полипы эндометрия матки - Разрастание слизистой оболочки матки изнутри может вызывать обильные менструации и кровотечения между циклами (легко принять за внеменструальный цикл).
Один или два цикла, отличающиеся от других, не должны вызывать тревогу.С другой стороны, хронические нерегулярные менструации могут стать причиной более серьезного заболевания, поэтому его должен диагностировать гинеколог. В случае отсутствия ожидаемой менструации перед визитом к врачу подумайте, были ли у вас в последний месяц половые контакты, которые могли привести к зачатию? Сделайте тест на беременность, возможно, это первые признаки беременности.
Нарушения менструального цикла также могут вызывать трудности при наступлении беременности, т.к. одним из последствий этих заболеваний являются так называемые неовуляторных циклов .
Лечение нарушений менструального цикла в основном состоит из устранения первопричины заболевания вызывающей эти нарушения. Наиболее важным для врача будет собеседование (на его основании можно исключить такие причины, как стресс, диета, физические нагрузки, контрацепция, операции, травмы и т. д.). Затем вам понадобится УЗИ (СПКЯ, полипы) и анализы крови (гипотиреоз или гипертиреоз).
Причин нарушения менструального цикла может быть много.Поэтому стоит посетить гинеколога, чтобы определить их причины, а в случае более серьезных заболеваний начать соответствующее лечение.
.
 в. для выработки гормонов. Причиной аменореи может быть недостаточное количество жира в организме - при его содержании ниже 16% кровотечение обычно останавливается. Это связано с тем, что женский гормон эстроген вырабатывается не только в яичниках, но и частично в клетках жировой ткани. Поэтому у женщин с недостаточным весом его слишком мало. Однако лишних килограммов также приводят к проблемам с овуляцией и, в свою очередь, с менструацией – в свою очередь это связано с избытком гормонов.Стоит следить за своим индексом массы тела (ИМТ) . Это можно легко сделать с помощью калькуляторов, доступных в Интернете. Оценка ниже 18,5 и выше 35 может указывать на то, почему вы пропустили менструацию. Аменорея также может быть вызвана частыми, продолжительными и энергичными физическими упражнениями . Чтобы справиться с тренировками, организм тратит много энергии, которой впоследствии может не хватать, на правильное выполнение других видов деятельности, таких как контроль над выработкой гормонов и работой половой системы.
в. для выработки гормонов. Причиной аменореи может быть недостаточное количество жира в организме - при его содержании ниже 16% кровотечение обычно останавливается. Это связано с тем, что женский гормон эстроген вырабатывается не только в яичниках, но и частично в клетках жировой ткани. Поэтому у женщин с недостаточным весом его слишком мало. Однако лишних килограммов также приводят к проблемам с овуляцией и, в свою очередь, с менструацией – в свою очередь это связано с избытком гормонов.Стоит следить за своим индексом массы тела (ИМТ) . Это можно легко сделать с помощью калькуляторов, доступных в Интернете. Оценка ниже 18,5 и выше 35 может указывать на то, почему вы пропустили менструацию. Аменорея также может быть вызвана частыми, продолжительными и энергичными физическими упражнениями . Чтобы справиться с тренировками, организм тратит много энергии, которой впоследствии может не хватать, на правильное выполнение других видов деятельности, таких как контроль над выработкой гормонов и работой половой системы. способствуют длительный стресс и нервное напряжение, а также оно может быть вызвано опухолью гипофиза.
способствуют длительный стресс и нервное напряжение, а также оно может быть вызвано опухолью гипофиза. Хотя отсутствие менструации (лат. amenorrhea) у половозрелой женщины является одним из основных признаков беременности, не всегда возможно пропустить менструацию из-за зачатия. Тем более это касается женщин, которые уверены, что оплодотворения не могло быть. Кроме того, следует различать два вида аменореи - первичную (у девочки до 16 лет).первой менструации у нее не было) и вторичной (у половозрелой женщины менструации не было в течение трех последовательных циклов). В обоих случаях следует обратиться к гинекологу, который на основании осмотра специалиста установит причину отсутствия кровотечения .
Если вас беспокоит отсутствие менструаций, вы можете обратиться к гинекологу в форме электронного визита, не выходя из дома. Зарегистрируйтесь сейчас и получите электронный рецепт и электронное направление в течение 10 минут.
Обычно менструальный цикл длится от 26 до 32 дней, что не означает, что не бывает более коротких (25 дней) и длинных (даже 36 дней) циклов, которые все еще находятся в пределах нормы. Нерегулярные циклы могут наблюдаться у подростков и женщин в возрасте 40 лет, которые медленно входят в менопаузу.
Мумие Мумие - БАД ЯНГО обладает свойствами, регулирующими менструальный цикл, поддерживающими иммунную, репродуктивную и мочевыделительную системы. Препарат доступен на Медонет Маркет.
Аменорея у половозрелой женщины не всегда связана с изменениями гормонального баланса, к которым относятся беременность, менопауза или заболевание. Неправильное питание, в том числе частое употребление «нездоровой» пищи или строгие диеты, может быть непосредственной причиной задержки менструации. В обратной ситуации — резком наборе веса — также ожидайте задержек в цикле.
Если женщина начала интенсивные силовые тренировки, у нее также может не начаться менструация в ожидаемый день. Путешествия (например, смена часового пояса), стрессовые ситуации (смена работы) и истощение организма (слишком много обязанностей) также влияют на отсутствие менструаций. Прием антибиотиков во время болезни также может привести к задержке цикла.
Вне образа жизни и случайных ситуаций (напр.грипп), гормональные изменения также могут повлиять на задержку менструации. Наиболее распространенными причинами являются гипотиреоз или гипертиреоз, который представляет собой избыток или дефицит гормонов. В этом случае стоит проконсультироваться и у гинеколога, и у эндокринолога. Опухоли яичников также могут быть причиной задержки менструации. Сахарный диабет, прогрессирующая болезнь Альцгеймера и желчнокаменная недостаточность являются другими причинами задержки менструации. По каждому из упомянутых несчастных случаев следует немедленно обратиться к специалисту.
Также стоит пройти диагностический пакет гормональных тестов для женщин, благодаря которому можно проверить, не нарушен ли гормональный баланс. Комплексное гормональное тестирование позволяет выявить не только причины менструальных проблем, но и дерматологические изменения, проблемы с фертильностью и перепады настроения.
Нарушения менструального цикла могут вызвать синдром поликистозных яичников.В этом случае месячные могут полностью пройти или менструации будут очень плотными. Дополнительными тревожными сигналами являются: аномальные волосы (вокруг лица или плеч), изменение тембра голоса, облысение по мужскому типу и последующие себорейные изменения.
При длительном отсутствии менструации следует провести тест на беременность (женщинам, имевшим половой акт между одним циклом и другим).Если тест отрицательный, его можно повторить или сразу обратиться к гинекологу для тщательного обследования. Специалист может направить пациентку на исследование гормонов, а также провести УЗИ репродуктивных органов.
Способ лечения аменореи зависит от диагностированной причины. Часто врач назначает гормональные таблетки, но это не единственный метод лечения, о котором многие женщины забывают, приходя на прием.Гинеколог может направить пациентку на дополнительные анализы. Также может помочь изменение образа жизни или введение новых привычек в еде. Однако стоит помнить, что кардинальные изменения вводить не стоит, потому что следующий цикл также будет отложен.
Анжелика полезна при нерегулярных менструациях. Попробуйте чай, приготовленный на высушенном корне дягиля ЭКО, который можно купить на рынке Медонет. Нарушения менструального цикла также можно устранить, принимая Непокаланек + для регуляции менструального цикла.
Менструация – одна из самых интимных сфер жизни женщины, как и поддержание гигиены в «эти дни».Оказывается, играя в лучшем...
Пресс-материалыСгустки во время менструации в основном являются естественным явлением.Однако при частом появлении сгустков во время менструации, сопровождающемся обильными кровотечениями и болью...
Калькулятор менструации был создан, чтобы облегчить женщине запоминание самой важной информации, связанной с ее менструальным циклом.Калькулятор...
Малгожата ДанилкоНарушения менструального цикла являются симптомом функциональных или органических нарушений в организме женщины.Расстройства могут иметь форму первичных ...
Возраст, в котором у девочек начинаются первые менструации, определяется генетически, считают ученые из Великобритании и США.
Нарушения менструального цикла являются одним из частых симптомов наступления менопаузы.Но вместо того, чтобы разобраться и обвинить...
Марианна БжезинскаяВо время менструации в течение длительного времени у меня были сильные боли внизу живота.Боль очень часто носит спазматический характер и дополнительно сопровождается головной болью и ...
Лук. Ева ЗарудскаБолезненные менструации — это комплекс симптомов, возникающих вместе с началом менструального кровотечения.Боль, расположенная в ...
, является наиболее стойкой Лук. Александра ЧаховскаПоляки по-прежнему едят слишком много красного мяса и мясного ассорти и слишком мало овощей и фруктов. В нашем рационе недостаточно кальция, магния, калия и витаминов D и C. Все чаще...
ПАПСтремительное распространение коронавируса COVID-19 и введение в стране ряда ограничений привели к тому, что медицинским учреждениям также пришлось провести реорганизацию...
Татьяна Наклицкая | Онет.Для начала приведем такое сравнение: фазы менструального цикла подобны фазам луны. Новолуние, первая четверть, полнолуние и последняя четверть будут соответствовать менструальной, фолликулярной, овуляционной и лютеиновой фазам соответственно. Мы можем наблюдать за луной и определить, в какой она фазе, и то же самое можно сказать о нашем собственном биологическом ритме. Есть исключения из кругового движения планетарных последствий, такие как лунные затмения, два новолуния в месяц или два полных луны рядом друг с другом, но общий порядок здесь неизменен.С другой стороны, наши менструальные циклы, хотя само название должно о чем-то говорить, часто нарушаются или нарушаются — фолликулярные фазы удлиняются или укорачиваются, овуляции не происходит, обильные кровотечения не прекращаются. Мы же, наоборот, бежим то за очередным тестом на беременность, то за очередной упаковкой средств гигиены, волнуемся, звоня друзьям, или ищем совета у своего не всегда благонадежного дядюшки Гугла.
Знание процессов и ряда изменений, происходящих в нашем организме, умение различать нестабильность и нарушения делают нас более спокойными и менее беспомощными.Сегодня мы перепишем эту тему. Каковы причины нарушения менструального цикла? Когда наш организм более восприимчив к ним? И наш любимый вопрос и самая распространенная дилемма - что нормально, а что за его пределами? Тороплюсь ответить на все, но сначала вспомним, как устроен менструальный цикл хотя бы по определению.
Учебник, менструальный цикл длится 28 дней. Учитывая, что это более индивидуальный вопрос, предполагается семидневное колебание.Таким образом, длина цикла колеблется от 21 дня до 35 дней.
Первый день менструации — это первый день менструального цикла и начало фолликулярной фазы, которая длится примерно 14 дней. Кровотечение обычно длится от 3 до 7 дней, а типичный период менструации составляет 100 мл. Сначала слизистая оболочка матки очень тонкая, но под влиянием эстрогенов она постепенно утолщается, так что возможная имплантация яйцеклетки будет происходить в хорошо снабженном эндометрии. Затем в организме созревает несколько конкурирующих везикул Граафа.Одна или две из них берут на себя доминирующую функцию и лопаются, выпуская яйцеклетку, способную к оплодотворению в течение 24 часов. Этот момент называется овуляцией, которая является последней стадией фолликулярной фазы и началом следующей, лютеиновой фазы, продолжительностью от 10 до 16 дней. В это время повышается уровень прогестерона, и слизистая оболочка матки готовится принять эмбрион. Если оплодотворения не происходит, оболочка отслаивается, что приводит к следующей менструации. И таким образом, как луна в небе, мы продолжаем делать круг.
Мы уже знаем нормальный, правильный менструальный цикл. Теперь давайте еще больше подойдем к теме жизни и поговорим о нарушениях менструального цикла, встречающихся не так уж и редко. Они могут включать продолжительность менструального цикла, количество и продолжительность кровотечения и болезненные менструации. И больше всего они связаны с овуляцией, которая является показателем нашей фертильности. Несколько дней назад я говорил обо всем этом со своей подругой Кристен Фернандес, инструктором по вопросам сексуального здоровья, и мне понравилось ее заявление.Как она сказала: кровотечение является результатом овуляции, поэтому задержки менструации не бывает - бывает только задержка или отсутствие овуляции. Однако кровотечение, возникающее в ановуляторном цикле, на самом деле не является менструацией . Логически, однако, подобного объяснения в сети я не нашел, и оно проливает четкий свет на суть проблемы, ставя в центр нестабильности менструального цикла не менструацию, а овуляцию.
Говорят, что овуляция происходит в середине цикла, но важно знать, что овуляция часто бывает подвижной, что делает наши менструации нерегулярными.Это связано, например, с подвижностью упомянутой выше фолликулярной фазы, которая может сдвигаться на несколько дней. С другой стороны, лютеиновая фаза постоянна, поэтому, если цикл длится менее 10 дней или дольше 16 дней, вероятно, овуляции не было.
Ускорение или отсутствие овуляции чаще всего вызвано, среди прочего, путешествия и смена климата, значительная потеря веса, повышенные физические нагрузки, стрессы и различные заболевания. То, что мы едим в данном месяце и сколько спим, также влияет на наш биологический ритм.Если менструация наступает на 4 дня раньше, чем в предыдущем цикле, или на 4 дня позже, не волнуйтесь. Если, скажем, один цикл длится 30, другой 20 и еще 45 дней, то можно сделать вывод, что у нас нерегулярные месячные. Те слишком редкие могут быть результатом синдрома поликистозных яичников, , заболеваний щитовидной железы, гиперпролактинемии или опухолей яичников. Если вы не знаете причины нарушения цикла, вам следует обратиться к гинекологу.Такие ситуации, как повторяющиеся ановуляторные циклы или длительный перерыв в кровотечениях продолжительностью не менее 6 месяцев, которые могут указывать на вторичную аменорею , также требуют медицинской диагностики.
Нерегулярный менструальный цикл часто проявляется продолжительностью менее 3 или более 7 дней. Еще чаще это связано с обильными менструациями. На количество менструальной жидкости могут влиять все вышеперечисленные обстоятельства нашей жизни.Продолжительность менструального цикла и наличие или отсутствие овуляции также определяют объем менструации. В норме это около 100 мл. Подробнее о менструальной крови я писала здесь , призываю к изучению темы :). В нашем блоге вы также найдете статьи о скудном периоде и обильном периоде . В первом случае мы теряем менее 30 мл менструальной жидкости, в случае второго сильное кровотечение заставляет нас менять прокладку в среднем каждый час.Бывает, что кровянистые выделения появляются у нас на трусиках между менструациями. Если они возникают перед менструацией, это может быть связано с низким уровнем прогестерона, гормона, вырабатываемого желтым телом. Благодаря ему удается имплантировать оплодотворенную яйцеклетку и сохранить беременность до образования плаценты. Предменструальные кровянистые выделения также могут быть сигналом кист яичников, вызванных гормональным дисбалансом. С другой стороны, следы на трусиках, которые мы замечаем примерно в середине цикла, вероятно, являются овуляторными пятнами, связанными с падением уровня эстрогена, из-за которого слизистая оболочка матки мягко отслаивается.
Как видите, эти отклонения от школьной менструации накапливаются. Но впереди еще два неприятных, но, к сожалению, распространенных недуга: менструальные боли и ПМС (предменструальный синдром), т.е. явные эмоциональные колебания, предшествующие месячным. В какой-то степени менструальная боль нормальна, но иногда она настолько сильна, что мешает нашей повседневной жизни. Что касается недомогания за несколько дней до менструации, то его испытывают до 85% женщин.Некоторые из нас страдают от более тяжелой формы ПМС, предменструального дисфорического расстройства (ПМДР) , проявляющегося депрессивным настроением и саморазрушительным поведением.
Помимо овуляционных кровотечений, во всех упомянутых до сих пор повторяющихся ситуациях необходимо обратиться к гинекологу и начать индивидуальное лечение. Я использовал термин «конвертеры» не просто так. Следует помнить, что один цикл, отличный от других, не является ни поводом для беспокойства, ни поводом для обращения к врачу.Основанием для принятия мер являются 2, предпочтительно 3 наблюдаемых цикла.
Читайте также статьи: Влияние COVID на менструальный цикл и влияние вакцины на менструальный цикл .
Надеюсь, вы добрались сюда, потому что пришло время для небольшой поправки. В нашей жизни есть три этапа, когда некоторые из перечисленных здесь расстройств являются естественной реакцией организма.Первый — это… созревание. Доктор хаб. Гражина Ярзабек-Билецка является автором работы Нарушения менструального цикла у девочек в гинекологической практике , которая действительно помогает понять, что такое нарушения менструального цикла в подростковом возрасте. Как мы можем прочитать, они чаще всего вызваны нарушениями на различных уровнях гипоталамо-гипофизарно-яичниковой системы, которая в это время чувствительна к патогенным раздражителям, таким как стресс.К тому же молодой организм только привыкает к новому ритму яичников и к дозе гормонов, которой раньше никогда не было. По этим причинам в течение нескольких лет после менархе (первой менструации) наши циклы часто бывают нерегулярными — они длятся дольше 34 дней и, как правило, ановуляторные. Если они не сопровождаются длительным или обильным кровотечением, они не требуют лечения на данном этапе жизни. Точно так же частые менструации, которые иногда бывают у 11-12-летних девочек, не требуют их.Их циклы короче 22 дней и они ановуляторные, что связано с недостаточностью желтого тела или укороченной фолликулярной фазой.
Гормональные нарушения, возникающие до полового созревания, связаны с другой, особенно интересной проблемой - функциональными маточными кровотечениями. Как объясняет Ярзабек-Билецка, это ациклические обильные кровотечения, которые могут длиться от 10 дней до 3 месяцев, обычно вскоре после первой менструации. В результате ановуляции, вызванной дефицитом прогестерона, происходит неравномерное отслоение уплощенной слизистой оболочки матки, в связи с чем увеличивается кровотечение.Также может случиться так, что слизистая оболочка матки недостаточно отслаивается. Затем он медленно растет до 3 месяцев, а затем медленно отшелушивает свой функциональный слой, что может занять до месяца.
Ювенильные кровотечения часто являются причиной анемии или анемии, также они могут быть связаны с нарушениями свертывания крови или болезнью фон Виллебранда (здесь я снова ссылаюсь на нашу запись о болезни фон Виллебранда , из которой вы узнаете больше об этом недуге ).Важно выявить проблему на ранней стадии, чтобы избежать серьезных осложнений. Если, взрослея девушка, вы заметили какие-либо из вышеперечисленных симптомов, не откладывайте визит к гинекологу.
Нерегулярный период - это как неожиданный гость, да еще и особо незваный в наших поездках. Так как некоторые/некоторые из нас готовят место для такого места за столом в сочельник, давайте вести себя подобным образом и в этой ситуации. На всякий случай, давайте подготовимся и всегда будем иметь при себе несколько гигиенических прокладок :).
Мы также рекомендуем вам прочитать статью : менструальная синхрония - существует ли она на самом деле?
Если мы систематически не наблюдаем за своим телом, нерегулярные менструации могут помешать нам забеременеть. Неовуляторные циклы ее просто исключают, но в ситуации, когда овуляция только смещается, ведение графика температуры и наблюдение за слизью и положением шейки матки очень помогают в попытках зачать ребенка.
Как у нас с менструальным циклом после рождения ребенка? Гипофиз молодых мам вырабатывает пролактин, гормон, отвечающий за рост груди и лактацию, т.е. процесс секреции молока. Пролактин подавляет овуляцию, поэтому у большинства кормящих женщин (концентрация пролактина повышается за счет стимуляции сосков младенцем) наступает период бесплодия, который может длиться несколько и даже несколько месяцев. У женщин, не кормящих грудью, овуляция (и само менструальное кровотечение) может наступить намного быстрее (через 6 недель после родов).Однако не будем относиться к пролактину как к естественной и гарантированной контрацепции. Помните, что время возвращения менструации и овуляции после родов – это на самом деле индивидуальное дело каждой женщины.
Если я поднимаю тему беременности в контексте нерегулярных менструаций, уместно сказать несколько слов о контрацепции. Многие врачи назначают противозачаточные препараты для систематизации нерегулярных менструаций. Это очень распространенный рецепт проблемы, хотя мнения о его правильности разделились.На самом деле таблетки не регулируют цикл, потому что, подавляя овуляцию, они восстанавливают регулярное кровотечение, которое не является менструальным периодом. Это так называемые кровотечения отмены (вызванные семидневным перерывом в приеме таблеток или приемом «пустых» таблеток без гормонального вещества в течение четырех дней), действующие как плацебо, благодаря которым мы не чувствуем себя странно из-за полного отсутствие периода. Подробнее о влиянии таблеток на менструальный цикл вы можете узнать в статье: Противозачаточные таблетки и менструация - факты и мифы.А если вы хотите узнать больше о контрацепции, рекомендуем статьи: Гормональная контрацепция и Таблетки на следующее утро.
Да, менопауза — это особое время для менструации, потому что это означает, что с ней нужно распрощаться навсегда. Однако даже до того, как менструальный цикл окончательно остановится (обычно в возрасте около 50 лет), мы вступаем в фазу пременопаузы, которая длится несколько лет. Затем наши циклы обычно начинают укорачиваться или удлиняться, что является причиной нерегулярных менструаций.Это процесс остановки работы яичников, производящих все меньше и меньше эстрогена, что так важно для менструального цикла в его первую фазу. Это правда, что различия в менструациях на этом этапе жизни очень велики. Так же как и самочувствие перед менопаузой разное, о чем рассказали какие-то замечательные женщины :).
О диете при климаксе см. статью здесь .
Менструальный цикл является показателем здоровья менструирующих людей.Вы только что дочитали статью, которая представляет собой огромную порцию знаний, надеюсь, она окажется полезной и интересной. Но помните одно — наши организмы и образ жизни очень разные. Узнавайте, разговаривайте друг с другом, следите за своими циклами, но не ставьте себе диагноз - как говорится, врач не кусается :).
.Отсутствие менструации вызвано аномальными гормональными колебаниями женского цикла. Кровотечение затягивается из-за стресса, быстрого похудения, неправильного питания, анемии, физического истощения, а также из-за длительной лютеиновой фазы или заболеваний, влияющих на гормональный баланс в организме женщины. Аменорея также может быть первым признаком беременности.Каковы другие причины отсутствия месячных?
Аменорея может быть вызвана физиологическими факторами и проблемами образа жизни женщины. Часто женщины обеспокоены тем, что у них нет менструации в течение нескольких или нескольких дней. Не должны, так как это обычное явление, особенно при нарушении менструального цикла.
Продолжительное отсутствие менструации поражает женщин, которые быстро худеют (причем этому способствуют резкая потеря веса, недоедание и даже анемия), чрезмерно перегружают организм (напр.при изнуряющих физических нагрузках), а также появляется у беременных и кормящих женщин.
Отсутствие менструации также является признаком менопаузы. Лекарства, которые вы принимаете, также влияют на остановку менструального цикла . Некоторые лекарства, используемые при психических расстройствах, могут вызвать менструальных нарушений .
Поздний период? это не обязательно беременность [7 фото]
Задержка менструации может быть причиной для беспокойства, если вы не пытаетесь зачать ребенка.Без периода №
посмотреть галереюЕще одна причина, по которой месячные прекращаются, связана с чрезмерным стрессом. Если женщина слишком часто нервничает, стресс может вызвать проблемы в ее организме. Повышение пролактина может остановить овуляцию у женщины.
Также прекращение приема противозачаточных таблеток. Прием противозачаточных таблеток нормализует менструальный цикл женщины и делает его регулярным изо дня в час.Таблетки предназначены для предотвращения овуляции. После прекращения приема противозачаточных таблеток организму может потребоваться немного больше времени, чтобы привыкнуть к ним и нормализоваться.
Причиной отсутствия менструации может быть и строгая диета - если женщина длительное время сидит на диете или не обеспечивает свой организм достаточным количеством углеводов, белков или витаминов, это может привести к исчезновению или нерегулярности менструального цикла цикл. Если в организме женщины менее 16 проц.жира, ваши месячные, скорее всего, полностью прекратятся.
Отсутствие менструации также может быть вызвано чрезмерными физическими нагрузками - интенсивные физические нагрузки также влияют на нерегулярные циклы и являются причиной отсутствия менструации. Это связано с тем, что истощенный организм не в состоянии правильно и в достаточной мере заботиться обо всех системах.
Еще одной причиной могут быть путешествия - смена часовых поясов не оказывает положительного влияния на работу организма. Биологические часы должны быть нормализованы, потому что только тогда гормоны способны нормально функционировать.
Болезненные менструации – откуда они берутся и как их предотвратить?
Учитывая короткую продолжительность женского цикла и тот факт, что несколько дней в месяц для них период
читать статьюТакже работа - особенно посменная работа может быть основной причиной отсутствия менструации.Люди, работающие посменно, часто бывают уставшими и сонливыми, у них значительно замедляется обмен веществ, а организм может бунтовать, а менструация отсутствовать. Помимо отсутствия менструации, этот вид работы может способствовать сердечным заболеваниям , а также раку молочной железы.
Что касается заболеваний, вызывающих нарушения менструального цикла , то они связаны с гормональным балансом в женском организме. Эти заболевания поражают железы: яичники (нарушения в их функционировании приводят к отсутствию менструаций и бесплодию), гипоталамус или гипофиз (избыток вырабатываемого им пролактина блокирует секрецию эстрогенов, а тем самым также менструацию и овуляцию, дефицит лютеинизирующего гормона может остановить овуляцию), а также щитовидной железы.
Очень частой причиной бесплодия и аменореи является синдром поликистозных яичников (СПКЯ).
5 способов ускорить месячные
Менструальный цикл можно задержать с помощью противозачаточных или сезонных таблеток.Но иногда нам хочется
читать статьюПомимо отсутствия или нерегулярности менструаций женщина может жаловаться на гирсутизм. Еще одним заболеванием, вызывающим аменорею, является гиперпролактинемия. Чрезмерное количество пролактина может вызвать галакторею, остановку менструального цикла и бесплодие. Его чрезмерная секреция может быть вызвана опухолью головного мозга.
Первым тестом для остановки менструации должен быть тест на беременность на хорионический гонадотропин (ХГЧ).Некоторые из них настолько чувствительны, что обнаруживают этот гормон даже в день предполагаемой менструации.
Узнать, беременны ли вы , необходимо, чтобы убедиться, что у вас нет менструации из-за беременности. При отрицательном результате необходима консультация врача и дополнительные анализы. Может потребоваться регулярное медицинское обследование, информирование врача о возможном методе контрацепции или гинекологических заболеваниях в анамнезе.
Дальнейшие исследования включают определение половых гормонов, щитовидной железы и пролактина, реже необходимо УЗИ половых органов или компьютерная томография.
Остановка, если она не вызвана беременностью, требует лечения непосредственной причины расстройства. Помимо назначенных лекарств, женщина также должна изменить свой образ жизни на более здоровый, больше отдыхать и придерживаться здорового питания.
Отсутствие менопаузы у женщин в менопаузе не требует лечения, хотя многие выбирают заместительную гормональную терапию (ЗГТ) для облегчения симптомов менопаузы.
Менструация также прекращается во время беременности и послеродового периода, когда женщина кормит грудью.Кровотечение при беременности следует проконсультировать с врачом, так как оно может свидетельствовать об отклонениях в его течении.
.Беременность по определению невозможна. Однако на интернет-форумах можно найти массу сообщений, в которых будущие мамы утверждают, что узнали о беременности поздно, потому что у них были месячные на первых месяцах. Отсутствие менструации является ее первым симптомом и не бывает беспричинным, в то время как кровотечения в первые месяцы беременности имеют другие, более или менее серьезные причины.
Наверное, многие из нас слышали о случаях, когда у беременной были регулярные месячные . В интернете можно найти много сайтов на эту тему, а на форумах встречаются и заявления беременных о том, что у них менструация.
Возможна ли тогда беременность или это естественно? Ничто не могло быть более неправильным.Это невозможно, потому что после зачатия прекращаются менструации . Месячные означают, что женщина не беременна и ее организм готовится к оплодотворению. Это заставляет женщину прекратить менструацию, когда это происходит.
Что женщины считают беременностью, так это вагинальное кровотечение, которое часто бывает достаточно продолжительным и обильным, чтобы его можно было считать менструацией. Такой симптом может длиться несколько дней и является интенсивным , поэтому женщины думают, что это менструация.Стоит помнить, что при любых кровянистых выделениях или кровотечениях следует проконсультироваться с врачом.
Кровотечение во время беременности не всегда может иметь серьезные последствия для беременности, но никогда не следует относиться к нему легкомысленно. В любом случае обратитесь к гинекологу, который быстро найдет причину кровотечения .
Поздний период? это не обязательно беременность [7 фото]
Задержка менструации может быть причиной для беспокойства, если вы не пытаетесь зачать ребенка.Без периода №
посмотреть галереюКровотечение, которое можно считать беременным, например, кровотечение в начале беременности . Он может появиться между 2 и 4 неделями после зачатия, но встречается не очень часто. Это называется имплантационным кровотечением.
Следует отметить, что кровотечение обычно очень скудное и не сопровождается болями внизу живота.
Бывает и так, что во время беременности бывает кровотечение, напр.после полового акта.
Период беременности, т.е. кровянистые выделения, появляющиеся при беременности, должны беспокоить будущую маму, если:
Такие симптомы, сопровождающие кровянистые выделения , которые женщина изначально считает месячными, должны побудить ее обратиться в больницу для уточнения диагноза.
Кровотечение при беременности также может быть результатом внематочной беременности.
Очень опасно для здоровья и жизни женщины. Затем плодное яйцо имплантируется вне матки, например, в шейке матки.
Головокружение и даже обильные кровотечения могут также возникать при внематочной беременности, что означает разрыв фаллопиевой трубы , если яйцеклетка закрепляется в фаллопиевой трубе.Внематочная беременность, к сожалению, должна быть прервана в любом случае.
Очень сильное кровотечение из половых путей женщины также может означать выкидыш. Этот тип кровотечения трудно спутать с имплантационными пятнами. Кровь от темно-коричневого до очень ярко-красного цвета.
В случае выкидыша женщина испытывает сильную, резкую боль внизу живота и пояснице .
Выкидыш часто происходит к 8-й неделе беременности, поэтому возможно, что женщина еще не знает о беременности и убеждена, что кровотечение – это просто болезненные месячные.
.Рак молочной железы — это злокачественная опухоль, возникающая из клеток молочной железы, которая локально растет в молочной железе и распространяется на лимфатические узлы и внутренние органы (например, легкие, печень, кости и головной мозг). Рак молочной железы является наиболее частым злокачественным новообразованием у женщин. На его долю приходится примерно 23% всех случаев рака у женщин и примерно 14% смертей от этого. По оценкам, ежегодно у 1,5 миллиона женщин во всем мире диагностируется рак молочной железы, и около 400 000 из них умирают.Это наиболее распространенное злокачественное новообразование среди женщин высокоцивилизованных стран, таких как США, Канада, Австралия и страны Западной Европы. Самая низкая заболеваемость раком молочной железы зафиксирована в Южной Азии и Африке. Рак молочной железы, являющийся одним из самых частых злокачественных новообразований у женщин, у мужчин встречается редко.
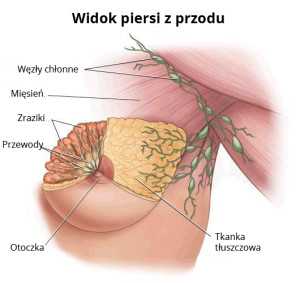
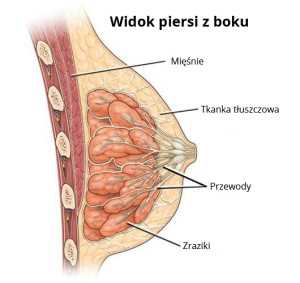
Женская грудь состоит из 15-20 долек (долей), которые представляют собой правильно сложные альвеолярные железы, вырабатывающие грудное молоко.От каждой дольки отходит лекарственный проток, по которому грудное молоко отводится в молочный синус, а затем за пределы соска. Дольки и протоки выстланы клетками, из которых может развиться рак. Молочная железа, состоящая из долек и протоков, окружена жировой, мышечной и фиброзной тканью. Большинство случаев рака молочной железы происходит из протоков (протоковая карцинома), гораздо меньше — из долек (дольковая карцинома). Относительно редко рак молочной железы может также развиться из других тканей, входящих в состав молочной железы (например,саркомы мышечной ткани).
Наиболее частой локализацией метастазов рака молочной железы в лимфатическую систему являются подмышечные лимфатические узлы на стороне поражения. Вторыми по частоте поражения являются загрудинные лимфатические узлы (узлы внутренней грудной цепи). Третьей группой, в которой могут локализоваться метастазы, являются надключичные и значительно реже подключичные узлы.
Причины рака молочной железы до сих пор неизвестны, но известно множество факторов, повышающих риск его развития.
Рак молочной железы чаще всего встречается у женщин. Из ста новых случаев рака молочной железы один приходится на мужчину.
Возраст считается наиболее важным фактором риска. Риск развития рака молочной железы у обоих полов увеличивается с возрастом. Среди женщин до 45 лет встречается редко, а большинство случаев встречается у женщин старше 50 лет (примерно 80%).
Около 5-10% случаев рака молочной железы являются наследственными, остальные возникают в результате спонтанных мутаций (изменений генов) на протяжении всей жизни.Вероятность развития рака молочной железы у женщин увеличивается с увеличением числа ближайших родственников (матери, сестры, дочери), страдающих этим раком, особенно в молодом возрасте. Семейная встречаемость рака молочной железы до сих пор не считалась синонимом наследственной отягощенности, а скорее была связана со схожим образом жизни у родственников. Пока еще не известны все гены, мутации которых могут привести к этому раку. Модель мультигенной предрасположенности к генетически детерминированному раку молочной железы предполагает, что сосуществование нескольких генов, имеющих второстепенное значение в формировании рака, и влияние специфических факторов окружающей среды могут повышать риск развития рака.
Наиболее верным критерием наследственного рака молочной железы является наличие мутаций в генах-супрессорах BRCA1, и BRCA2. Мутация этих генов вызывает синдром высокой предрасположенности к наследственному раку молочной железы. У женщин с мутацией гена BRCA пожизненный риск рака молочной железы составляет 80%, а риск рака яичников — 30%. Другие виды рака также встречаются в семьях с наследственным раком молочной железы (например, рак яичников, толстой кишки, матки, предстательной железы, поджелудочной железы).
Другими генами, мутация которых может увеличить риск рака молочной железы, являются следующие гены: ATP, BRIP1, TP3, CHEK и PTEN.
Генетические тесты: Показанием к проведению генетических тестов на мутации в генах BRCA1/2 чаще всего является 10% и более вероятность их возникновения.
Репродуктивные факторы
Другим фактором, повышающим риск рака молочной железы, является ранний возраст первой менструации и поздний возраст последней менструации, которые являются факторами, увеличивающими воздействие гормонов яичников на развивающуюся железистую ткань ( эстрогены и прогестерон – женские гормоны).Чем дольше время воздействия, тем выше риск заболевания. Еще одним репродуктивным фактором, повышающим риск развития рака молочной железы, является возраст первой доношенной беременности. Рождение первого ребенка влияет на окончательное формирование эпителия молочной железы, что снижает риск развития рака молочной железы. У женщин, которые не рожали или имели первую доношенную беременность после 30 лет, риск развития заболевания в два раза выше, чем у тех, кто имел беременность до 20 лет. Наибольшее повышение риска касается женщин с первой доношенной беременностью после 35 лет.возраст. В этой группе он даже выше, чем у нерожавших женщин. Роль грудного вскармливания до сих пор остается дискуссионной. Некоторые авторы считают, что он обладает защитным действием против рака молочной железы.
Другими факторами, увеличивающими риск рака молочной железы, являются использование оральных контрацептивов и заместительной гормональной терапии.
Влияние образа жизни на риск развития рака молочной железы трудно четко определить.Результаты исследований указывают на связь с чрезмерным потреблением жиров и избыточным весом, а также с повышенным риском рака молочной железы. Употребление алкоголя также увеличивает риск рака молочной железы и не зависит от типа употребляемого алкоголя. Однако не было доказано, что курение влияет на риск рака молочной железы.
Другим фактором риска развития рака молочной железы, связанным со здоровьем, является перенесенный рак молочной железы, который более чем в три раза увеличивает риск развития других видов рака молочной железы.Другие виды рака с историей повышенного риска рака молочной железы включают рак яичников и рак эндометрия.
Некоторые доброкачественные образования в молочной железе с наличием атипичной гиперплазии, например гиперплазия протоков атипичная и гиперплазия дольчатая атипичная (ADH - атипичная) развития рака молочной железы.
Женщины с так называемойплотная железистая ткань имеют больший риск развития рака молочной железы.
Ионизирующее излучение
Ионизирующее излучение также может незначительно повышать риск рака молочной железы (например, у женщин, перенесших лимфому Ходжкина в молодости).
Клинические симптомы рака молочной железы зависят от его стадии. В начальной стадии рак молочной железы протекает бессимптомно. Обычно это определяется случайно как твердый комок в груди, который можно ощутить на ощупь.В последние годы, благодаря использованию и распространению методов визуализации молочной железы, рак молочной железы диагностируется на досимптомной стадии. У большинства больных раком молочной железы первым симптомом является безболезненная опухоль, расположенная в верхненаружном квадранте (верхнелатеральной части молочной железы) (около 35% случаев), реже всего в нижневнутренней (нижнемедиальной части) ( примерно 5% случаев). Чаще локализация первичного очага слева. Такое расположение опухолей обусловлено распространением железистой ткани в молочной железе.Выделения из соска вызывают беспокойство, если они сопровождают узелок в соске или периапиллярной области. Другие симптомы рака молочной железы включают асимметрию соска, втяжение соска, изъязвление соска или кожи груди, дополнительные шишки в этой области, боль без видимой причины, небольшое утолщение кожи, апельсиновую корку (разрыв связок), зуд или жжение соска. Развивающийся рак во многих случаях сопровождается увеличением подмышечных лимфатических узлов на стороне пораженной молочной железы, а в более поздних стадиях — увеличением шейно-надключичных узлов.Симптомы так называемого Воспалительный рак молочной железы представляет собой быстро нарастающий отек кожи в сочетании с ее покраснением, чрезмерным жаром и болью. У 5-10% больных рак диагностируют в генерализованной стадии, чаще всего метастазы в легкие, печень, кости и головной мозг.
Стадии
Стадия оценивается на основе классификации TNM, разработанной Международным противораковым союзом (UICC). Признак Т означает первичную опухоль, ее размеры и локализацию, признак N - регионарные лимфатические узлы, размер метастаза в узле и количество узлов с метастазами, признак М - имеются ли метастазы в отдаленные органы.С учетом индивидуальных особенностей получаем уровень продвижения, традиционно имеющий цифры от 0 до IV. Классификация может основываться на клиническом обследовании (клиническая классификация) или на микроскопическом исследовании (патологическая классификация). Можно выделить две категории пациентов: пациенты, получающие лечение с целью выздоровления (ранняя стадия или местное прогрессирование), и пациенты, получающие паллиативную помощь (только для облегчения симптомов, а не для лечения) с метастазами в отдаленные органы на момент постановки диагноза.
Всегда консультируйтесь со своим лечащим врачом для полного понимания классификации и устранения любых сомнений.
Для рака молочной железы общепринята микроскопическая классификация Всемирной организации здравоохранения. Наиболее общее деление на преинвазивный (неметастатический) (внутрипротоковый) и инвазивный рак молочной железы (метастатически угрожающий).
Она получает все большее признание после распространения маммографического скрининга.В зависимости от структуры гиперплазии можно выделить следующие подгруппы протоковой преинвазивной карциномы:
● солидная,
● объемная,
● микротубулярная,
● папиллярная.
Также важны степень аномалии яичка и наличие некроза. Соответственно выделяют три степени злокачественности: низкую, среднюю и высокую.
Имеет мономорфное (однородное) изображение клеток и выявляется случайно при диагностических исследованиях других новообразований.Обнаружение LCIS не влияет на решение о лечении.
Это наиболее распространенная форма рака, которая подвержена риску метастазирования у женщин и составляет 65-80% всех случаев рака молочной железы. Почти всегда частично сопровождается наличием DCIS. Инфильтративная (инвазивная) протоковая карцинома характеризуется большим разнообразием опухолевых клеток и наличием тубулярных или железистых структур. При инфильтративной протоковой карциноме определяют степень гистологической злокачественности.Есть три уровня: низкий, средний и высокий.
Это второй наиболее распространенный микроскопический тип, на который приходится 10-20% всех случаев рака молочной железы у женщин.
Другие микроскопические подтипы инфильтрирующего рака молочной железы встречаются гораздо реже, составляя примерно 5% случаев. Это:
● тубулярная карцинома,
● медуллярная карцинома,
● муцинозная карцинома,
● плоскоклеточная карцинома.
При болезни Педжета изменения в соске и вокруг него напоминают экзему: сосок краснеет, зудит, иногда покрывается корками.Важной микроскопической особенностью является наличие клеток Педжета.
Встречается относительно редко (1-2% всех случаев). Характеризуется неблагоприятным прогнозом, припухлостью и болью в груди, покраснением кожи, лихорадкой и повышенным количеством лейкоцитов. У некоторых больных при осмотре на ощупь опухоль не обнаруживается. Инфильтраты протоковой карциномы обычно обнаруживаются микроскопически.
К ним относятся: злокачественная листовидная опухоль, саркома сосудов, липосаркома, фибросаркома и рабдомиосаркома.
Молочная железа также может быть местом метастатических изменений при других видах рака. Чаще всего метастазы в молочные железы образуются при меланоме, раке репродуктивного органа и желудочно-кишечного тракта.
Неопластическая ткань рака молочной железы у женщин сильно экспрессируется стероидными рецепторами. Рецепторы эстрогена присутствуют у 80% больных раком молочной железы, рецепторы прогестагена у 70-40%. Определение состояния стероидных рецепторов основано на интерпретации иммуногистохимического окрашивания ядер клеток рака молочной железы.Согласно последним рекомендациям, опухоли с любой экспрессией стероидных рецепторов считаются гормоночувствительными.
Определяется на основании гистологической структуры или степени ядерной атипии. В большинстве случаев рака молочной железы степень дифференцировки является одним из наиболее важных показателей прогноза; это не имеет значения при лобулярных и медуллярных карциномах.
Молекулярная классификация
Теперь также есть новая молекулярная классификация.Классическая морфологическая классификация рака молочной железы основана на микроскопическом изображении новообразования, которое, однако, не в полной мере отражает характер новообразования в отношении течения заболевания и реакции на лечение. Рак молочной железы со сходной морфологической картиной может различаться по течению. В настоящее время можно предположить, что термин «рак молочной железы» является прежде всего локализационным названием, но может обозначать заболевания с различным течением, прогнозом и реакцией на лечение.
На основе молекулярных признаков различают следующие типы рака молочной железы:
● люминальный А – присутствуют рецепторы эстрогена, «ресиверы женских гормонов»,
● люминальный В – прогноз хуже, чем люминальный тип А, рак менее дифференцированный , менее частое появление гормональных рецепторов,
● HER2 – большинство видов рака с амплификации (множественные копии) HER2 ,
гена ● базальные – большинство (60%) без экспрессии гормональных рецепторов и HER2 «тройной негатив».Худший.
Диагностика
Основой диагностики рака молочной железы, как и любого другого рака, является
микроскопическое исследование. К наиболее важным методам, дополняющим микроскопическое исследование, относятся:
● история болезни,
● медицинское обследование,
● маммография (ММ),
● УЗИ (УЗИ),
● магнитно-резонансная (МР) маммография,
● тонкоигольная аспирация (ВАС) – забор клеток тонкой иглой для микроскопического исследования,
● грубоигольная биопсия – забор тонкого среза опухолевой ткани для микроскопического исследования более толстой иглой,
,
● хирургическая образец опухоли,
● исследование клеток секрета из соска.
Для оценки степени распространения и подозрения на метастазы в отдаленные органы проводятся следующие исследования:
● рентгенография органов грудной клетки,
● компьютерная томография органов грудной клетки,
● УЗИ брюшной полости,
● брюшная компьютерная томография,
● компьютерная томография головного мозга,
● сцинтиграфия костей (исследование костей с радиоактивными элементами с целью поиска метастазов),
● позитронно-эмиссионная томография (ПЭТ) (специальное исследование с радиоактивными элементами для выявления даже очень небольшие скопления раковых клеток в организме).
Дополнительные обследования включают полный гинекологический осмотр, анализ крови и биохимические анализы, оценивающие функцию почек и печени. Онкомаркеры (особые показатели в анализе крови, связанные с раком) не имеют отношения к диагностике рака молочной железы.
Лечение злокачественных новообразований можно разделить по:
● способу воздействия на организм местным и системным (общим) лечением,
● моменту, когда системное лечение применяется к предоперационному и послеоперационному лечению,
● Цель терапии: радикальное и симптоматическое лечение.
Целью местного лечения является удаление опухоли без воздействия на остальную часть тела. Местные методы лечения включают хирургическое вмешательство и лучевую терапию. Целью системного лечения является воздействие на все клетки организма. Системные методы лечения включают химиотерапию, гормональную терапию и таргетную терапию, которые можно вводить перорально или вводить непосредственно в кровоток.
Начальное лечение используется перед местным лечением (хирургическим вмешательством, лучевой терапией) с целью уменьшения опухолевой массы и уничтожения возможных микрометастаз.Адъювантная (вспомогательная) терапия проводится после местного лечения для уничтожения микрометастазов. Как лучевая терапия, так и химиотерапия, а также гормональная терапия могут быть предварительным и адъювантным лечением рака молочной железы.
Целью радикального лечения является излечение пациента. Паллиативное лечение направлено на продление выживаемости и улучшение качества жизни (без намерения полностью излечить заболевание). Симптоматическое лечение направлено на улучшение качества жизни (лишь на облегчение симптомов заболевания).
Хирургическое лечение является краеугольным камнем лечения рака молочной железы. Хирургическое лечение применяют преимущественно на ранних стадиях прогрессирования. В течение многих лет хирургическое лечение рака молочной железы становилось все менее агрессивным. Все чаще используются менее инвазивные методы, воздействующие как на молочные железы, так и на лимфатические узлы. При лечении первичной опухоли используют органосохраняющий метод, а в случае лимфатических узлов – метод удаления сигнальных лимфатических узлов (см. ниже).
Показан во всех случаях, когда нет противопоказаний для данного вида лечения. Он состоит из 2-х этапов: удаление опухоли с соответствующим краем и дополнительная лучевая терапия. Если пациенту предстоит химиотерапия, лучевую терапию начинают после завершения химиотерапии. Степень удаления опухоли и окружающих тканей зависит от размера и расположения опухоли и других факторов. Послеоперационное ложе помечают металлическими зажимами, чтобы помочь определить местонахождение опухоли перед лучевой терапией.
Удаление опухоли с отступом от здоровой ткани на 1 см.
Коническое иссечение ареоло-сосочкового комплекса
Широкое удаление первичной опухоли. Процедура заключается в удалении ареоловидной бородавки и опухоли вместе с запасом не менее 1 см между здоровыми тканями.
Простая ампутация молочной железы с биопсией сигнального узла (см. ниже).
Эта процедура заключается в удалении всей молочной железы вместе с фасцией большой грудной мышцы вместе с ареоло-сосковым комплексом.
Подкожная ампутация
Это форма простой ампутации молочной железы, при которой удаляется железистая ткань, оставляя кожу, ареолу и сам сосок.
Заключается в удалении молочной железы с большой грудной фасцией и подмышечными лимфатическими узлами в одном тканевом блоке без рассечения малой грудной мышцы.
Заключается в удалении молочной железы вместе с фасцией грудной мышцы в одном блоке с подмышечными лимфатическими узлами от пересечения малой грудной мышцы. Сегодня этот метод используется редко.
Заключается в ампутации молочной железы с лимфатическими узлами в подмышечной впадине и дополнительно в иссечении большой грудной мышцы. В результате проведенных исследований установлено, что удаление грудной мышцы не влияет на выживаемость пациентов, но связано с гораздо большим количеством осложнений и ухудшением качества жизни пациентов.Этот метод, популярный в прошлом, сейчас используется очень редко.
Подмышечная лимфаденэктомия (удаление подмышечных лимфатических узлов)
Стандартно используется у пациентов с подозрением на метастазы в подмышечные лимфатические узлы.
Используется при исследовании больных без метастазов в подмышечные лимфатические узлы. Этот метод включает удаление лимфатического узла, который собирает лимфу (жидкость, содержащую лейкоциты, в основном ответственные за иммунитет) из области опухоли.Его определяют синим красителем и радиоактивным индикатором.
*
Выбор между органосохраняющим лечением и ампутацией молочной железы зависит от размера опухоли, соотношения размера опухоли к размеру груди, наличия противопоказаний к лучевой терапии, предпочтений пациентки, наличия очагов поражения во многих разных местах наличие мутации гена BRCA .
Может быть одномоментным или отсроченным.Осуществляется с использованием собственных тканей или силиконового имплантата.
Лучевая терапия является вторым местным методом лечения больных раком молочной железы. Применяется при всех стадиях рака, как в ранних случаях, так и при лечении отдаленных метастазов. Он используется в качестве постоянного компонента консервирующего лечения рака молочной железы после удаления опухоли. После ампутации молочной железы послеоперационная лучевая терапия снижает количество местных рецидивов и увеличивает вероятность долгосрочного выживания.В тех случаях, когда прогрессирование рака или общее состояние больной не позволяет провести оперативное лечение, лучевая терапия является единственным местным методом лечения рака молочной железы. При метастазах во внутренние органы применяется как симптоматическое лечение.
Лучевую терапию применяют в виде внешнего пучка облучения (лучевая терапия) и в виде внутритканевой лучевой терапии (брахитерапия).
Также известная как внешняя лучевая терапия, это наиболее распространенная форма лучевой терапии у женщин с раком молочной железы.Пучок излучения создается устройством, называемым ускорителем, которое размещается в комнате с пациентом. Область облучения всегда должна включать грудную стенку и, в особых случаях, узловую область. Целесообразность облучения подмышечной впадины вызывает споры, поскольку вероятность рецидива в этой области мала, а риск отека руки после сочетания операции и лучевой терапии высок. В настоящее время от рутинного облучения подмышечной впадины все чаще отказываются, за исключением случаев высокого риска рецидива в этой области (большое количество метастазов в подмышечные лимфатические узлы, массивная инфильтрация через капсулу лимфатических узлов).Показания к облучению узловых областей аналогичны у пациентов, получавших экономное лечение, и у пациентов после мастэктомии.
У больных после щадящего лечения наружным пучком доза облучения может быть увеличена только на область очага опухоли.
Чаще всего используется 5 дней в неделю (с понедельника по пятницу) в течение 5-6 недель.
Это метод облучения, при котором общее время облучения сокращается за счет увеличения суточной дозы.Чаще всего он длится 3 недели.
Новый вид лечения - лучевая терапия, заключающаяся в однократном применении высокой дозы в условиях операционной перед ушиванием раны после удаления опухоли.
Включает облучение только части молочной железы, а не всей молочной железы, при сокращении общего времени облучения. Пока этот метод не используется рутинно.
Также известно как внутреннее облучение; заключается во внутриполостном или внутриполостном облучении.Этот метод чаще всего применяют после щадящего лечения рака молочной железы с целью увеличения дозы на область ложа опухоли в дополнение к облучению всей молочной железы внешним пучком.
Это системное (общее) лечение, заключающееся в введении цитостатических препаратов, задачей которых является уничтожение раковых клеток по всему телу. Его можно принимать внутрь в виде таблеток или в виде внутривенных вливаний («капель») непосредственно в кровоток.Лечение химиотерапией часто длится несколько месяцев.
Применяется после операции; Его цель — уничтожить микропотоки бессимптомного рака, которые не видны в доступных диагностических тестах. Его применение после органосохраняющего лечения или после мастэктомии снижает количество отдаленных рецидивов и продлевает выживаемость.
Применяется перед операцией для уменьшения размера опухоли.Применяются те же виды цитостатиков, что и при послеоперационной химиотерапии.
Применяется у пациентов, у которых операция невозможна из-за запущенного заболевания (местно-распространенный рак молочной железы, генерализованный рак молочной железы).
При лечении рака молочной железы используют многие цитостатические препараты с различными режимами дозирования. Химиотерапия проводится циклами, которые могут длиться от 21 до 28 дней, в зависимости от режима.Количество циклов колеблется от 4 до 6.
Является формой системного (общего) лечения. Рак молочной железы — это рак, который стимулируется эстрогенами (женскими половыми гормонами). Гормональное лечение рака молочной железы заключается, прежде всего, в устранении источников выработки эстрогенов или уменьшении их влияния на опухолевую ткань. В связи с высоким процентом опухолей, содержащих стероидные рецепторы («рецепторы половых гормонов») у женщин с раком молочной железы, имеются веские аргументы в пользу применения гормонотерапии как до, так и после хирургического вмешательства, а также на поздних стадиях заболевания.Основным его преимуществом является относительно низкая токсичность, что позволяет использовать этот метод и у пациентов пожилого возраста. В отличие от химиотерапии, гормональную терапию можно безопасно сочетать с одновременным облучением. В настоящее время основным критерием для начала гормонотерапии является чувствительность опухоли, т. е. наличие в опухолевой ткани стероидных рецепторов.
Применяется после операции; Его цель — затормозить рост микроочагов рака, которые не видны в доступных диагностических тестах.Его использование после органосохраняющего лечения рака молочной железы или после мастэктомии снижает количество отдаленных рецидивов и продлевает выживаемость. В настоящее время рекомендуется 5-летний период адъювантной гормональной терапии.
Применяется перед операцией для уменьшения размера опухоли.
Применяется у пациентов, у которых операция невозможна из-за прогрессирования заболевания (местно-распространенный рак молочной железы, генерализованный рак молочной железы).В данной клинической ситуации гормональная терапия применяется до тех пор, пока опухоль не прогрессирует.
Эффект ингибирования роста опухолевых клеток может быть получен путем:
● ингибирования стероидных рецепторов эстрогенов и прогестагенов (женских половых гормонов) на поверхности опухолевой клетки (лекарственные препараты: тамоксифен, фулвестран),
● ингибирование половых стероидных гормонов в яичниках путем фармакологического (гозерелин) или хирургического удаления яичников,
● ингибирование превращения гормонов надпочечников в эстрогены в тканях организма (анастрозол, летрозол),
препараты, используемые в гормональной терапии:
● тамоксифен (при раннем и позднем раке молочной железы),
● анастрозол летрозол (при раннем и позднем раке молочной железы),
● гозерелин, лейпрорелин (при раннем и позднем раке молочной железы),
● фулвестрант (у женщин в постменопаузе при распространенном раке молочной железы),
● мегестрола ацетат (у женщин в постменопаузе при распространенном раке молочной железы).
Это форма системного (общего) лечения. Применяется при наличии большого количества рецепторов HER2 на поверхности опухоли (повышенное присутствие белка HER2 на поверхности) или мутации гена HER2 (повышенное количество гена HER2, ответственного за повышенное присутствие белок HER2 на поверхности опухолевых клеток). Он используется не только на ранних стадиях продвижения. Применяется в качестве послеоперационного лечения, за исключением очень ранних стадий (диаметр опухоли менее 1 см) и при распространенном раке молочной железы (в случаях генерализованного рака молочной железы).При раннем раке молочной железы лечение транстузумабом занимает один год. При распространенном раке молочной железы таргетная терапия может применяться в сочетании с химиотерапией, а после окончания химиотерапии ее продолжают до прогрессирования рака.
● транстузумаб – при раннем и распространенном раке молочной железы,
● лапатиниб – при распространенном раке молочной железы,
● бевацизумаб – при распространенном раке молочной железы, в настоящее время не используется в качестве стандарта в Польше.
Эти препараты можно вводить внутривенно и перорально.
Применяются при паллиативном лечении метастазов в кости в случае:
● резкого повышения концентрации кальция в сыворотке крови с полиорганными симптомами,
● множественных метастазов в кости, разрушающих кость , с болью. Эти препараты можно вводить перорально и внутривенно. В случае внезапного повышения уровня кальция препарат вводят внутривенно для быстрого снижения повышенного уровня кальция, опасного для жизни.
Препараты, относящиеся к группе бисфосфонатов:
● клодронат,
● памидронат,
● золендроновая кислота.
Деносумаб
Используется для паллиативного лечения костных метастазов. Предотвращает переломы костей. Его вводят под кожу каждые 4 недели.
Реабилитация является очень важной частью лечения больных раком молочной железы. Объем и интенсивность реабилитации зависят от прогрессирования заболевания и применяемого лечения.После оперативного лечения больные реабилитируются с первых дней после операции. Со временем интенсивность упражнений увеличивается. Чтобы оставаться в хорошей физической и умственной форме, послеоперационные женщины должны выполнять рекомендуемые упражнения на протяжении всей жизни. Очень важным элементом реабилитации после операции является получение правильно подобранного протеза молочной железы.
Больным раком молочной железы рекомендуется психофизическая реабилитация как во время, так и после лечения.Целью психофизической реабилитации является уменьшение последствий лечения в физической и психической сфере, а также физической, психической, социальной и профессиональной дезадаптации, вызванной болезнью или лечением.
Реабилитация включает профилактические мероприятия, такие как профилактика лимфедемы (отек оперируемой стороны верхней конечности, вызванный повреждением лимфатических сосудов) или антикоагулянтная терапия, а также восстановительные процедуры. Он также включает психологическую профилактику, направленную на борьбу со страхом травм, распада семьи, физических страданий и смерти, а также с чувством неполноценности.
Для некоторых больных раком молочной железы участие в группах поддержки, таких как Федерация ассоциаций «амазонок», является большим подспорьем. Это немедицинская организация самопомощи, которая оказывает психологическую поддержку и практическую помощь женщинам, страдающим раком молочной железы.
Профилактика
Возможности первичной профилактики, т.е. мероприятий по предупреждению рака молочной железы, невелики, поэтому вторичная профилактика играет большую роль в раннем выявлении.
Условием эффективности профилактических (скрининговых) исследований является их массовость, продолжительность и высокое качество. Медицинские последствия профилактических осмотров проявляются только через много лет, а влияние этих мероприятий на показатели смертности может быть заметно при условии массового участия. Результаты исследований с участием большого числа женщин подтвердили эффективность регулярно повторного маммографического скрининга в снижении смертности от рака молочной железы.Опыт многих стран показывает, что раннее начало популяционной диагностики и лечения рака молочной железы позволяет снизить смертность на 20-30%. Такой эффект может быть достигнут только при массовом повторяющемся характере скрининговых тестов, проводимых в соответствующей возрастной группе. Рекомендации по скринингу рака молочной железы сильно различаются. Программа скрининга должна быть адаптирована к потребностям и возможностям каждой страны в отдельности.
В Европе женщинам в возрасте 50-69 лет рекомендуется проходить маммографию и проходить скрининговый тест каждые 2-3 года.Нецелесообразно проводить тест у молодых женщин из-за более низкой заболеваемости раком и меньшей читабельности маммографии из-за строения молочной железы в этой возрастной группе.
Никакие другие диагностические тесты не рекомендуются для профилактики рака молочной железы.
В Польше рекомендуется проводить маммографическую профилактику женщинам в возрасте 50-69 лет и проводить обследование каждые 2 года.
Женщины из группы высокого и высокого риска рака молочной железы должны находиться под наблюдением генетико-онкологического диспансера.Основной целью в этой группе является как можно более раннее обнаружение новообразования.
Уход за семьями с высоким генетическим риском включает фармакологическую и хирургическую профилактику и скрининг.
Фармакологическая гормональная профилактика с применением тамоксифена в течение 5 лет снижает риск рака молочной железы вдвое. Возможность применения тамоксифена снижает риск нежелательных эффектов.
Удаление яичников снижает риск развития рака яичников и молочной железы на 80-95% и 50% соответственно (выполняется до наступления менопаузы).Возраст и тип операции определяются индивидуально.
Профилактическая мастэктомия с сохранением соска касается носителей мутации BRCA1/2 гена и обычно проводится женщинам в возрасте 40-50 лет.
Магнитно-резонансная томография (МРТ) рекомендуется всем женщинам с риском развития рака молочной железы не менее 20%. Чувствительность маммографии у носителей мутации гена BRCA1 низкая из-за высокой плотности железистой ткани.
Женщинам от 35 лет рекомендуется проводить ультразвуковое исследование с применением вагинального датчика и определением концентрации онкомаркера (показатель, предполагающий наличие клеток рака яичников) Са125 с интервалом 6 мес.
Эти женщины подлежат:
● самообследованию молочных желез 1 раз в месяц после менструации и 1-2 раза в год врачом,
● ежегодным маммографическим и/или ультразвуковым исследованиям у женщин в возрасте 25-30 лет, в зависимости от телосложения груди. Носительницам мутации гена BRCA1 , в возрасте 25-60 лет, рекомендуется проводить МРТ молочных желез 1 раз в год, а в промежутках между маммографией или УЗИ молочных желез,
● обследование, направленное на раннее выявление яичников и рак эндометрия (Ca125, гинекологическое исследование и вагинальное ультразвуковое исследование).
Рак молочной железы у беременных
Рак молочной железы у беременных определяется как новообразование, диагностированное во время беременности, в первый год после ее завершения или в период грудного вскармливания. Подсчитано, что сосуществующий рак молочной железы встречается в 1 из 10 000 беременностей и является вторым раком, диагностированным во время беременности после рака шейки матки. Заболеваемость раком молочной железы во время беременности увеличивается из-за тенденции к более позднему материнству.
Рак молочной железы, связанный с беременностью, имеет тенденцию быть более агрессивным, как правило, плохо дифференцированным, лишенным гормональных рецепторов и часто показывает увеличение белка HER2.Это связано с худшим прогнозом. Их часто распознают позже из-за измененного внешнего вида груди во время беременности.
При диагностике рака молочной железы ультразвуковое исследование используется в основном для визуализации как молочной железы, так и органов брюшной полости. Рентгенография грудной клетки также выполняется с оболочкой плода.
Общие принципы лечения рака молочной железы у беременных аналогичны действующим при лечении небеременных женщин. Модифицированная ампутация молочной железы является наиболее распространенной формой операции, позволяющей избежать лучевой терапии.Сохраняющее грудь лечение можно рассматривать только в третьем триместре беременности.
Адъювантная химиотерапия может применяться во втором и третьем триместрах беременности. Риск развития пороков развития плода сравним с риском при отсутствии химиотерапии. Из-за риска ухудшения морфологии следует избегать химиотерапии после 35-й недели беременности. Применение транстузумаба может быть связано со снижением количества воды в организме, что может поставить под угрозу беременность.
Послеоперационная лучевая терапия и гормональная терапия не должны использоваться во время беременности.
В третьем триместре следует рассмотреть досрочное прекращение беременности и последующее стандартное лечение.
Беременность не ухудшает прогноз сопутствующего рака молочной железы, худший прогноз обусловлен более выраженным клиническим прогрессом. Достигнутое время выживания не отличается от наблюдаемого у пациенток с аналогичным течением без сопутствующих беременностей.
В неоперабельных или генерализованных случаях следует рассмотреть возможность прерывания беременности.
Женщины после радикального лечения могут рассматривать повторную беременность не ранее чем через 3 года, а у больных с метастазами в лимфатические узлы этот срок должен быть не менее 5 лет.
.