2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Компьютерная томография (КТ) легких считается «золотым стандартом» диагностики воспаления легких, в частности пневмонии, ассоциированной с COVID-19. На томограммах — множественных сканах дыхательного органа в трех плоскостях — визуализируются нефункциональные участки уплотнения или инфильтрации легочной ткани.
На ранних стадиях пневмония может протекать практически бессимптомно или вызывать незначительный дискомфорт: кашель, затрудненное дыхание, повышение температуры. Однако она быстро переходит в более тяжелую форму и человек начинает ощущать нехватку воздуха, спазм в груди, вызванный отеком легких, или острый респираторный дистресс-синдром — обширный воспалительный процесс, который дает осложнение на сердце и в некоторых случаях приводит к летальному исходу.
В этой связи очень важно вовремя распознать пневмонию и начать лечение. КТ легких — единственный метод диагностики, который позволяет выявить очаги инфильтрации и оценить степень их выраженности, даже если поражено менее 5% легких.
После компьютерной томографии легких, особенно при наличии подозрений на вирусную пневмонию, пациентов в первую очередь интересуют результаты и расшифровка обследований. В этой статье мы расскажем о том, что означает КТ1, КТ2, КТ3, КТ4 в заключении, и на что следует обратить внимание, если пневмония все-таки была обнаружена.
Чтобы врачи могли объективно оценивать объем поражения легких, взвешивать риски и реагировать на вызовы, был принят единый стандарт классификации вирусных пневмоний по степени тяжести, где:
КТ-0 — отсутствие признаков вирусной пневмонии;
КТ-1 — легкая форма пневмонии с участками «матового стекла», выраженность патологических изменений менее 25%;
КТ-2 — умеренная пневмония, поражено 25-50% легких;
КТ-3 — среднетяжелая пневмония, поражено 50-75% легких;
КТ-4 — тяжелая форма пневмонии, поражено >75% легких.
Процент деструкции легочной ткани определяется по томограммам. Врач-рентгенолог оценивает по пятибалльной шкале каждую из пяти долей легких.* Если признаки пневмонии не выявлены, то значение соответствует 0; 1 балл свидетельствует о поражении легких 5%, и так далее.
* Согласно «Временным методическим рекомендациям» Министерства Здравоохранения РФ от октября 2020 г., принятая и описанная выше балльная система оценки легочных сегментов и долей упразднена. Объективность оценки поддерживается программным обеспечением и медицинской экспертизой.
Иными словами, сокращение КТ1, КТ2, КТ3 или КТ4, которое врач-рентгенолог пишет в заключении, указывает на объемы нефункциональной легочной ткани в совокупности с другими признаками, характерными для той или иной стадии. Это эмпирическая визуальная шкала, принятая рентгенологами.
Данную шкалу визуальной оценки легких по результатам компьютерной томографии (или МСКТ) разработали только во время пандемии новой коронавирусной инфекции. Ее ввели специалисты из Центра диагностики и телемедицины США, изучив КТ-исследования 13 003 человек, которые составили основную выборку.
Примечательно, что скорость перехода пневмонии к следующей, более осложненной степени зависит не только от возраста пациента (чем старше, тем быстрее), но и от текущей стадии заболевания. А именно, если вирусная пневмония SARS-CoV-2 у пациента была выявлена еще на первой стадии (КТ1), то предотвратить переход к следующей (КТ2) будет легче как минимум потому, что сравнительно малому числу вирионов требуется больше времени, чтобы распространиться по легким и спровоцировать более обширный воспалительный процесс. В то время как переход от КТ3 к КТ4 происходит очень быстро, и тогда жизнь пациента находится под угрозой. Анализируя уже упомянутую группу пациентов, ученые из США пришли к выводу, что при переходе в следующую группу, риск летального исхода при коронавирусе увеличивался примерно на 38%.
Процент вовлечения паренхимы (собственно поражения) легких в заключениях обычно указан приблизительно, поэтому диапазон значений может быть довольно широким, однако это не главный показатель. При определении степени тяжести воспаления легких учитываются и другие признаки воспаления легких:
1) Наличие «матовых стекол» на сканах КТ, их локализация, консолидация. «Матовые стекла» — это светлые участки легких на томограммах, которые свидетельствуют об очагах инфильтрации. Плотная ткань не пропускает рентгеновские лучи. «Матовые стекла» — основной признак поражения легких на КТ. Их распространенность и консолидация соответствует тяжелым стадиям пневмонии КТ3 и КТ4.
2) Утолщение междолькового пространства легких или «симптом булыжной мостовой» — ткань легких на сканах КТ имеет внешнее визуальное сходство с брусчаткой. Соответствует тяжелой стадии пневмонии КТ4.
3) Симптом «обратного гало» или «ободка́» — на томограммах выглядит как светлые кольца. Это участки уплотнения вокруг очага инфекции. Считается признаком организующейся пневмонии.
4) Ретикулярные изменения — тонкие линии патологически измененного легочного интерстиция, формирующие сеть.
Если в заключении указана «полисегментарная пневмония», это значит, что признаки воспалительного процесса обнаружены в обоих легких, в нескольких сегментах.
На сканах КТ легких обнаружены «матовые стекла» — менее трех. Диаметр очага инфильтрации не превышает 3 см, иные патологические изменения легких не обнаружены. У пациента может быть высокая температура, затрудненное дыхание, кашель, иногда явные симптомы отсутствуют. Лечиться от внебольничной пневмонии КТ1 можно в амбулаторных условиях и дома после консультации врача.
КТ2 означает, что обнаружено более трех участков воспаления легких по типу «матового стекла» диаметром не более 5 см. Также как и в случае с КТ1, это внебольничная пневмония, при которой не нужна госпитализация. Пациент лечится дома, соблюдая рекомендации врача. КТ легких поможет ответить на вопрос — имеется ли активный воспалительный процесс и тенденция к консолидации «матовых стекол». Если лечение не помогает, и становится хуже, рекомендовано сделать повторное КТ легких, чтобы оценить динамику и скорректировать лечение. Поскольку у пациента с умеренной пневмонией КТ2 может быть поражено до 50% легких, после основного лечения необходима реабилитация.
Обнаружены множественные участки «матового стекла» с тенденцией к консолидации. Это основной признак, но возможны и другие: ретикулярные изменения, «дерево в почках» или центрилобулярные очаги. При пневмонии КТ3 поражено более 50% легких, нужна срочная госпитализация и интенсивная терапия. Множественные инфекционные очаги и подавленные защитные силы организма способствуют тому, что переход от КТ3 к КТ4 происходит быстрее и легче, чем от КТ1 к КТ2.
Критическая стадия поражения легких, когда более 75% легких не участвует в газообмене. На томограммах визуализируется как диффузное поражение лёгочной ткани с ретикулярными изменениями и симптомом «булыжной мостовой», гидроторакс. Пациент может нуждаться в реанимации с искусственной вентиляцией легких (ИВЛ).
Дата добавления: 21 декабря 2020 г.
Большое интервью для «Радио России» Амиржана Кулбаисова
Руководитель ковид-центра при Оренбургской областной клинической больнице № 2 Амиржан Кулбаисов в прямом эфире радиостанции «Радио Россия» ответил на ряд вопросов, которые касаются новой коронавирусной инфекции, процессов и стадии заболевания, профилактики и реабилитации. Главный пульмонолог Оренбургской области дал четыре совета, которые нужно выполнять каждому.
− Расскажите как вирус поражает легкие?
- Мы все продолжаем жить в период пандемии коронавирусной инфекции, но хочу всем сказать, что коронавирус – это поражение не только легких, он поражает все органы и системы. В первую очередь поражает легкие и при большом проценте поражения сопровождается жизнеугрожающим синдромом острой дыхательной недостаточности, которая проявляется отдышкой. Это опасная ситуация, и мы акцентированы на решении этой проблемы. При этом, когда мы лечим коронавирусную инфекцию, мы лечим не только поражение легких, но и поражение других органов и систем.
− А какие степени заболевания могут быть?
- Их четыре степени – легкая, средняя, тяжелая и крайне тяжелая. Это градация конечно для врачей, которые ориентируются при посещении пациента. Это важно, что врач, который контактирует с пациентом с подозрением на коронавирус или уже с подтвержденным анализом, он должен его оценить. Есть определенные клинические критерии – температура, кашель, отдышка, наличие или отсутствие пневмонии, насыщение крови кислородом, которое определяется пульсоксиметрией (сатурация) и в зависимости от сочетания всех параметров (показателей) определяются все четыре степени тяжести заболевания. Конечно, самая тяжелая – это коронавирусная инфекция, которая сопровождается высокой лихорадкой, отдышкой, долечиванием тяжелой двусторонней пневмонии, поражением легких и угрозой отека легких, ведь пациенты как правило реанимационного уровня поступают в реанимацию и находятся в реанимационном отделении. Но сразу хочу сказать, что коронавирусная инфекция в большей степени, в 80% случаев, протекает в легкой степени. Примерно 15% протекает в средней степени тяжести, если говорим о крайне тяжелой степени, то это около 5%. Эта статистика по нашему опыту, в нашем регионе, и мы можем сказать, что слава богу, что коронавирусная инфекция проявляется не в каждом случае тяжелой и крайне тяжелой формой. И конечно, если такие формы возникают, то пациенты поступают в реанимационные отделения. Такого пациента ни с кем не спутаешь. Пациенты с легкой формой тоже требуют внимания к себе, и диагностика своевременная и лечение, оно тоже является обязательным, потому что степени тяжести могут трансформироваться между собой. Если пациента с легкой степенью не лечить правильно, то не во всех случаях он может вылечиться.
- В чем опасность пневмонии, вызванной коронавирусом? Чем она отличается от других видов пневмоний?
- Сейчас всё мировое медицинское сообщество уже начинает четко понимать, что за поражение легких возникает при коронавирусной инфекции, и сейчас всё больше и больше сходятся к тому, что это не та пневмония, которую мы знали до прихода этого заболевания. Поражение легких при начале коронавирусной инфекции имеет мало чего общего с пневмонией. Если мы имеем в виду пневмонию, то она вызывается бактериями, пневмококком. Это заболевание самостоятельное, которое имеет свой механизм развития, свои точки приложения легочной ткани, в частности при бактериальной пневмонии, внебольничной, внутри воздушных пузырьков (альвеолы) скапливается воспалительная жидкость вместе с бактериями. Где-то очаговое поражение может быть, где-то двустороннее – эта ситуация лечится антибиотиками и через 3 недели пневмония рассасывается, пациент уходит на выздоровление. Если мы говорим про коронавирусное поражение, то здесь речь идет о том, что вирус поражает не вот эти воздушные мешочки, а поражает сосуды, бьет по сосудам легких, в основе этого микротромбирование сосудов легких. Где-то коронавирус ведет себя похоже, как вирус гриппа. Происходит в начале поражение сосуда, пропотевание жидкой части крови в легкие и возникает уплотнение кровянистое, которое характерно для вирусных поражений легких и в том числе для коронавирусной инфекции, возникают микротромбозы, тромбозы легочных артерий. Этого нет при обычной пневмонии. Поэтому, когда мы говорим про поражение легких при коронавирусной инфекции, при лечении мы тут не должны обращаться к антибактериальным препаратам, к антибиотикам, потому что первые дни неуместно его применение, тут нет бактерий, тут есть вирус. Поэтому надо назначить противовирусный препарат и препараты, которые разжижают кровь – антикоагулянты, они дают возможность убрать микротромбозы в легких, восстановить кровоток в легочной ткани и тем самым способствуют уменьшению поражения легочной ткани при коронавирусной инфекции.
− Но термин одинаковый.
− Многие коллеги, многие научные работники, это все идет на федеральном, на мировом уровне, предлагают поменять термин – пневмония при коронавирусной инфекции, не называть пневмонией, чтобы не было путаницы, особенно в голове у врачей, а называть вирусным поражением легких, потому что лечение вирусного поражения легких и пневмонии бактериальной совсем абсолютно разные. Конечно при пневмонии антибактериальные препараты, которые бездумно используют, в начале лечения абсолютно не обоснованы. При первых признаках коронавирусной инфекции не надо идти в аптеку и покупать антибактериальные препараты, потому что они бессмысленны.
− Мы часто слышим про использование искусственной вентиляции легких при тяжелой коронавирусной инфекции, кому ее назначают?
− Есть разработанные мировые критерии перевода пациента на искусственную вентиляцию легких. Это терапия «отчаяния», это когда человеческий организм в силу того, что большой процент легких поражается и легкие человека не могут обеспечить газообмен, когда в организм не поставляется кислород. Для того чтобы улучшить газообмен, конечно пациента переводят на ИВЛ, через аппарат ИВЛ подается кислород под высоким процентом и под определенным давлением, что способствует тому, чтобы кислород усвоился организмом, хотя бы через те маленькие участки, которые остались не поврежденными. Конечно это очень тяжелая процедура. Но если не использовать этот метод, то у пациента еще меньше шансов к выздоровлению. В каком-то проценте получаем положительный результат, выводим пациента, и он вылечивается.
− А если при отсутствии симптомов можно просто записаться на КТ и выявить коронавирус таким способом?
− Зачем?
− Чтобы сразу понять, что с тобой случилось?
− Все действия, все обследования при любом заболевании должны быть инициированы и выписаны врачом, медицинским работником. План обследования пациента расписывает медицинский работник. Пациент имеет право обсудить с врачом свое обследование. Мы делаем КТ только в тех случаях, когда у нас есть определенные подозрения на наличие пневмонии. Пневмонию могут поставить и без КТ. Ведь этот метод диагностики появился недавно. Ведь смысл не в самом диагностическом мероприятии, а как изменится или не изменится тактика ведения пациента. Если КТ выявляет небольшой процент изменений, то тактика лечения не изменяется, пациент также будет получать лечение на дому, теми же противовирусными препаратами, будет получать те же коагулянты, и еще не факт что ему будут показаны противобактериальные препараты.
− Зависит ли риск легочных заболеваний от курения?
− Коронавирусная инфекция поражает «излюбленно» группу людей, которая называется группа риска – лица старше 60 лет, люди с артериальной гипертонией, сахарным диабетом, сердечной недостаточностью, хроническими легочными заболеваниями. Конечно пациенты, которые курят, у них дыхательные пути, легочная ткань давно спровоцированы, и те природные механизмы защиты истощены табачным дымом, и коронавирус попадая в такой организм, попадает в благодатную почву. У такого пациента быстрее развивается тяжелое поражение легких. Табакокурение – это тот фактор, который способствует утяжелению течения заболевания. Курильщикам надо принимать кардинальное решение – бросать курить. Статистика такова, что курильщики болеют больше и тяжелее.
− На сколько отличается вред табака от кальяна и вейпа?
− Это все виды табакокурения, они все вредны. Дыхательные пути человека не рассчитаны на вдыхание инородных паров и веществ. Дыхательные пути рассчитаны на то, чтобы дышать чистым воздухом. Табачный дым содержит более 4000 химических веществ и их соединений. Если мы говорим о курении кальяна – все ароматизаторы и масла при попадании в дыхательные пути обладают канцерогенным действием, вызывают воспаление. То же самое касается и вейпов. Все вейпы, кальяны и аналоги − вредны.
− Как восстановить легкие после коронавируса? Есть ли какая-то дыхательная гимнастика?
− Есть конечно. Но по нашему опыту хочу сказать, что на уровне стационара лечение не заканчивается. Даже если пациент выписывается с отрицательными мазками, даже если он работоспособный, мы не говорим, что он не должен наблюдаться и дальше проводить какие-то восстановительные методы лечения. Все методы конечно разнообразны, но самым эффективным является дыхательная гимнастика и лечебная физкультура. К этим методам восстановления и реабилитации необходимо относиться со всей серьезностью. Так как не все методы подходят к пациентам с коронавирусной инфекцией. Необходимо получить консультацию у лечебного инструктора по медицинской физкультуре или у медицинского сотрудника отделения восстановительного лечения или у врача физиотерапевта, которые знают схемы дыхательной гимнастики и лечебной физкультуры. Всё индивидуально и в щадящем режиме. В Оренбургской области открыты реабилитационные центры – в Соль-Илецке, Караваева Роща.
− Во время перенесения этой болезни может образоваться депрессия?
− Депрессия – это еще одна форма проявления коронавирусной инфекции. Это конечно не относится к реабилитации заболевания легких, но это тоже не мало важно. Психотерапевтическая реабилитация важна. Пациенты, которые получили консультацию психотерапевта, восстанавливаются быстрее.
−Что принимать для укрепления иммунитета?
− Чтобы не заболеть или уж если заболели, перенести ее более легко, есть несколько вещей, которые называются профилактикой коронавирусной инфекции. Самый лучший способ выздороветь – это не заболеть ковидом. Необходимо соблюдать социальную дистанцию, избегать большого количества людей, обязательное ношение средств индивидуальной защиты, маска, кстати, не должна носится больше двух часов, маски нужно носить правильно, обрабатывание антисептиком рук и перчаток. Для усиления иммунитета и выработки антител, которые возникают после перенесенной болезни и при иммунизации вакциной, конечно все в ожидании вакцины, и наша страна является лидером по производству вакцины. Если большое число будет привито, то мы победим. Но это не снимает ответственность. А что касается лекарственного повышения иммунитета, нет таких препаратов, которые повышали бы иммунную защиту организма. Нужно вести здоровый образ жизни, не иметь пагубных привычек. У пациентов, которые ведут здоровый образ жизни, риск меньше заболеть, или заболеть, но перенести болезнь в легкой форме. Резюмируя нашу беседу, хочу дать несколько советов оренбуржцам – необходимо соблюдать здоровый образ жизни, не иметь пагубных привычек, своевременно обращаться к врачу, не заниматься самолечением.
28.08.2020
|
После успешного выздоровления коронавирус снова может напомнить о себе. Появилась статистика: пациенты, которые лечились от COVID-19, во время самой болезни чувствовали себя более-менее нормально, хотя КТ показывала пневмонию. Успешно вылечились, но спустя месяц-два болезнь снова напомнила о себе: одышка, давящее чувство в груди, кашель, першение в горле. |
Журналист городского портала е1 Елена Панкратьева расспросила, что с этим делать заведующую городским амбулаторно-консультативным отделением аллергологии и иммунологии нашей больницы.
Почему так происходит? Пройдет ли это? Рассказывает кандидат медицинских наук, врач-пульмонолог, аллерголог-иммунолог Анна Петухова.
Наша больница начала принимать больных с коронавирусом в самый разгар пандемии. Сейчас на базе 6-й больницы работает реабилитационный центр, куда направляют пациентов, переболевших COVID-19. За три месяца работы центр принял более 500 взрослых пациентов. Все эти люди выздоровели, но продолжают наблюдаться у пульмонолога, чтобы восстановиться.
— Знаете, самое главное правило, которое мы четко усвоили за эти месяцы: ковид не играет по правилам. Течение болезни и ее осложнения могут изменяться от пациента к пациенту. Как только позволяешь себе думать, что наконец понял суть, что есть некая стандартная схема, приходит на прием пациент и предыдущие выводы тут же ломаются. Например, я вижу пациента, у которого был диагностирован большой объем поражения легких — 80, 90 процентов. В этом случае мне понятно и объяснимо, почему после выздоровления он жалуется на одышку. Потому что значительный объем легких «выключен» из процесса дыхания. Эта часть легочной ткани функционально неактивна. Выпала из процесса дыхания. Но, понимаете, у нас также очень много пациентов, каждый третий, наверное, у кого объем поражения легких совсем небольшой или у кого пневмония вообще полностью рассосалась. А одышка при этом осталась. Или они жалуются на заложенность в груди, дискомфортное дыхание. При этом органического субстрата, то есть изменения в легких, нет!
— Внешне легкие чистые, почему тогда болезнь снова напоминает о себе?
— Мы выявили для себя три основные причины одышки после перенесенной ковидной пневмонии. Первая причина — это постковидное поражение легочной ткани, собственно говоря, это и есть ковидная пневмония, а точнее, вирусное повреждение легочной ткани. Второй момент — психогенная одышка.
— Психосоматика?
— Да, психосоматическая одышка. И это очень большая часть наших пациентов. Мы всех наших пациентов тестируем по шкале тревоги и депрессии. И я очень редко вижу нормальные показатели. Я, честно говоря, не ожидала, что мы с этим столкнемся. Вот два фактора, почему возникает такая одышка. Основной фактор — социальный: страхи, связанные с возникновением самого заболевания. Люди про это заболевание очень много слышат, знают о неблагоприятных исходах, поэтому боятся. Второй фактор — это в той или иной мере выраженное поражение нервной системы. Кстати, характерная потеря обоняния при COVID — это не что иное, как поражение обонятельного нерва. На сегодняшний день мы знаем, что еще одна мишень для коронавируса — это центральная нервная система и головной мозг в частности. Если говорить простым языком, центр стресса и центр дыхания в головном мозге расположены близко друг от друга. И возбуждение одного центра переходит на другой центр. Так формируется психогенная одышка. Если говорить простыми словами,
Вчера ко мне на консультацию приходила женщина, у нее в легких все рассосалось, КТ-снимки идеальные. Но прямо на приеме я слышу ее шумное, демонстративное дыхание с глубокими вдохами и периодическим зеванием. Пациентка очень тревожна, она сама измучилась, но не может с этим справиться. Случилась поломка, сбой в технике дыхания.
— А третья причина?
— Декомпенсация хронических заболеваний. Например, пациент и раньше страдал повышенным артериальным давлением. И оно усугубилось после перенесенной коронавирусной инфекции. Коронавирус коварен, он способен поражать не только легкие, но и другие органы и системы организма. Может декомпенсироваться сердечная недостаточность, которая до болезни была в дремлющем (компенсируемом) состоянии. Это проявляется нарастающей одышкой. Более того, данный вирус способен спровоцировать начало новой болезни: поражение сердца — инфаркты, нарушение артериального кровообращения — инсульты, заболевания эндокринной системы — сахарный диабет. Все эти заболевания также могут приводить к появлению одышки у пациента.
— Коронавирус может вызвать сахарный диабет?
— Да. Мы видим такие случаи.
— Почему после бактериальной пневмонии таких последствий обычно нет, она ведь тоже тяжело переносится?
— Коронавирус в несколько раз больше способствует образованию тромбов в мелких сосудах — в сосудах легких, чем, например, обычный вирус гриппа. И есть принципиальная разница между бактериальной и вирусной пневмонией. Вирусную пневмонию даже пневмонией назвать нельзя. Правильно сказать: вирусное повреждение легких. Это повреждение состоит из отека самой ткани и тромбоза. Отек плюс тромбоз. Вирусная пневмония имеет большую скорость распространения по легкому, чем бактериальная. Например, у пациента изначально на КТ при первых симптомах 15–20 процентов поражения, через неделю уже семьдесят. Мы пробуем лечить противовирусными препаратами, но ковид может не поддаваться этому лечению, поэтому очень важно профилактировать и лечить осложнения коронавирусной инфекции. Например, для профилактики тромбозов при ковиде большинству пациентов показаны лекарственные препараты, препятствующие свертыванию крови, — гепарин, например. А теперь скажите, как часто вы слышите, что классическую бактериальную пневмонию лечат гепарином?
Ковид — это не воспаление легочной ткани в классическом его понимании, как бактериальная пневмония, которую можно остановить антибиотиками — и через 14 дней вы здоровы. При этом симптом «матового стекла» («матовое стекло» — это медицинский рентгенологический термин, такой эффект на рентгене дает альвеолярное повреждение легочной ткани, связано с отеком альвеолярной стенки из-за нарушения проницаемости сосудов. — Прим. ред.), характерный для вирусной пневмонии, будет рассасываться от трех до шести месяцев. В зависимости от степени поражения легких. Поэтому после успешного, казалось бы, выздоровления пациенты жалуются на одышку или давление в груди.
В чем абсурдность ситуации? Мы видим пациентов, у которых нет пневмонии, но есть одышка. И видим пациентов, у которых сохраняется изменение в легочной ткани, но нет одышки. Клиническое проявление и картина на рентгене могут не сочетаться. Пациент себя отлично чувствует, а на рентгене ужасная картина.
— Это может остаться на всю жизнь? Вообще, правда или миф, что ковидная пневмония просто уходит в ремиссию и постоянно будет напоминать о себе?
— Миф. Да, есть группа пациентов, у которых последствия останутся на всю жизнь. Но это люди с хроническими заболеваниями или у которых было большое поражение легочной ткани, они долго находились на ИВЛ. У них есть риск формирования легочного фиброза. Но это очень небольшая часть пациентов. Фиброз — это рубец на легочной ткани. То есть это участок функционально неактивной легочной ткани. Поэтому важно приступать к легочной реабилитации, чтобы не допустить фиброза, формирования рубца, как можно раньше, уже на этапе стационарного лечения и даже в условиях отделения реанимации.
— За сколько времени может рубец сформироваться?
— Сложно сказать. Но мы наблюдали пациентов, которые находились в отделении реанимации и приходили к нам на реабилитацию, уже имея фиброзные изменения. Если матовое стекло и консолидация (уплотнение легочной ткани) уйдут бесследно, то насчет фиброза сложно давать прогнозы. Чем больше зона поражения, тем меньше вероятность, что это исчезнет. Понимаете, это перерождение легочной ткани в соединительную. Но, к счастью, по нашим наблюдениям, по наблюдениям московских и европейских коллег, такое поражение, как фиброз, встречается у очень небольшого количества пациентов. В нашем центре это около восьми процентов пациентов. Московские коллеги говорят о 10–12 процентах, европейские медики — о 18 процентах. Да, первое время была некая паника, что у всех переболевших изменения [легочной ткани] уйдут в фиброз. Но на практике это лишь очень небольшая часть пациентов.
— Медики не раз говорили, что изменения в легких на КТ наблюдали даже у бессимптомников. Может такое случиться, что человек перенес коронавирус, даже не зная об этом, конечно, никакой реабилитации не проходил, и у него образовался фиброз?
— Нет. Все-таки организм не обманешь. Легочный фиброз формируется при большом объеме поражения легких. При этом будут клинические проявления в виде одышки. Небольшие изменения в легких рассасываются в ноль, без последствий. Мы не видели ни одного бессимптомного пациента с тяжелыми, серьезными изменениями в легких. Так же как не видели легких пациентов, у которых бы сформировался фиброз.
— Будет правильно, если после перенесенной ковидной пневмонии снова начать заниматься спортом как раньше, чтобы восстановить легкие?
— Не совсем, после любого острого заболевания, которое сопровождается повреждением легочной ткани, увеличивать физические нагрузки нужно постепенно. Очень полезно для таких пациентов плавание в бассейне, при этом работает дыхательная мускулатура. Но основа реабилитации — это восстановление правильного дыхания. Первое, чему мы учим на наших консультациях, — это дыхательная гимнастика, в частности, диафрагмальное дыхание.
Именно при таком типе дыхания происходит максимальное насыщение легких кислородом. На самом деле, это очень физиологичный тип дыхания.Так дышат младенцы, с возрастом это теряется. Это наша самая главная рекомендация, подходит и для пациентов с психогенной одышкой, и для тех, у кого есть изменения в легких. Также обязательно нужно выполнять физические упражнения: для верхней группы мышц — упражнения с гантелями, упражнения на мышечную выносливость, полезна также ходьба по ступенькам, дома можно использовать степ-платформы (степперы). Мы в нашем центре, имея несколько реабилитационных программ, стараемся подходить индивидуально к каждому пациенту, решая его проблемы с дыханием. Все предлагаемые нами методики разработаны федеральными экспертами в области респираторной реабилитации и экспертами Всемирной организации здравоохранения. В среднем физические упражнения должны занимать 20–30 минут в день не менее пяти раз в неделю. Физические упражнения увеличивают кровоток, диафрагмальное дыхание насыщает легкие кислородом. Все это препятствует образованию фиброзной ткани в легких.
— Как понять, достаточная физическая нагрузка или нет?
— Есть несложная методика от экспертов ВОЗ. Например, на высоте физической нагрузки, кросса произнесите любую фразу, предложение. Любое: «Занятия спортом очень полезны для меня». Если не можете произнести предложение без остановок, целиком, значит, физическая нагрузка чрезмерная. Если произносите фразу с легкостью, нагрузка недостаточная. Если слегка останавливаясь, через два-три слова, — это адекватная нагрузка. Но повторю, если раньше не бегали кроссы, не стоит это начинать делать сразу после перенесенной коронавирусной инфекции. Самое идеальное, что подойдет, помимо наших профессиональных реабилитационных комплексов, — это ходьба. Это доступно всем. Мы рекомендуем гулять от 30 минут до двух часов в день. Причем рекомендуем все физические упражнения и прогулки планировать во второй половине дня. Это дает приятную утомляемость и способствует более глубокому и полноценному сну. А полноценный сон — очень важная часть любых реабилитационных методик. Именно во сне восстанавливается организм после заболевания. Мы много говорим нашим пациентам о качественном сне: полная темнота, все окна зашторены, комфортная температура в комнате — 19–23 градуса. Продолжительность ночного сна должна быть не менее 7–8 часов. И очень важно: засыпание в промежуток времени от 22 до 23 часов. Это залог качественного сна и полноценного восстановления.
В завершение хочу сказать, если переболевший ковидом будет внимательно и бережно к себе относиться, будет выполнять все рекомендации врача, то у большинства все закончится полной победой над болезнью.
Источник: https://www.e1.ru/news/spool/news_id-69442636.html
Весной, когда в Гомельскую область пришел COVID-19, первыми принимать тяжелых пациентов стали пульмонологи. Заниматься коронавирусной инфекцией, причем тяжелыми пневмониями, стала и заведующая кафедрой фтизиопульмонологии Гомельского государственного медицинского университета Ирина Буйневич. В интервью корреспонденту БЕЛТА она рассказала об особенностях заболевания, проводимом кафедрой исследовании и эффективных мерах профилактики.
- Ирина Викторовна, как пульмонолог какие особенности коронавирусной инфекции вы бы отметили?
- Органами-мишенями коронавируса являются в том числе легкие. Особенность этой инфекции в том, что даже у пациентов с легкой формой, у которых было незначительное повышение температуры на протяжении дней трех, как правило, будут изменения, визуализируемые при КТ. Но во многих случаях эти процессы не оказывают влияния на состояние пациента, он бы и не догадывался о них, если бы не проведенное обследование. Поэтому пульмонологи призывают без необходимости не назначать КТ, тем более проходить его по собственной инициативе.
К слову, поражение легких, которое развивается при коронавирусной инфекции, называют пневмонией. Хотя морфологически это не та классическая пневмония, с которой работают пульмонологи.
Еще одно интересное наблюдение: иной раз даже при большом объеме поражения легких пациенты чувствуют себя хорошо, они не нуждаются в кислородной поддержке, что удивительно. Также замечено, что симптоматика болезни нарастает достаточно медленно. Дыхательный дискомфорт, одышка усиливаются в среднем на 6-7-й день, а разгар заболевания происходит, как правило, на 10-11-й. Поэтому всех наших пациентов мы предупреждаем, что не стоит ждать быстрого выздоровления, симптомы заболевания могут быть до 20 дней. Некоторые тяжелые пациенты лечатся в стационаре и по два месяца, хотя и здесь все очень индивидуально.
Сужу по личным наблюдениям: многие люди запасаются антибиотиками и, как только появляется симптоматика, начинают сразу их принимать. Но это ошибка, потому что антибиотики при коронавирусе не помогают. Более того, их чрезмерный прием вызывает дисбактериоз, расстройство работы кишечника и т.д. Не должно быть самолечения, не нужно бегать в аптеку и скупать антибиотики тоннами. Кстати как врач я выступаю за то, чтобы все антибиотики продавать по рецепту.
- Выходит, что изменения в легких появляются у большинства пациентов, перенесших COVID-19. Проходят ли они со временем?
- С инфекцией мы работаем только полгода, но на этот счет у нас есть свои наблюдения. Очень часто бывает так: пациент делает КТ, в ходе которого находят изменения в легких, а проведенное через месяц контрольное исследование показывает, что изменения практически бесследно исчезли. Иногда строение легкого после перенесенной инфекции восстанавливается долго.
По нашим рекомендациям, после перенесенной тяжелой ковидной пневмонии сделать КТ следует через три месяца с момента выздоровления, а затем повторное - через шесть. При легких формах вообще не рекомендуется контрольное КТ, но если в этом есть необходимость, то не ранее, чем через полгода.
Вообще ресурсы человеческого организма огромны. И, наверное, не всегда именно медицинские вмешательства приводят к выздоровлению. Иной раз человек может и сам справиться с болезнью. Особенно хорошо это просматривается при работе с коронавирусными пациентами. На сегодня этиотропного лечения, воздействующего именно на возбудителя, нет. Пациентов лечат патогенетически (воздействие на механизмы развития болезни. - Прим. БЕЛТА) и симптоматически. У меня складывается впечатление, что организм многих пациентов сам борется с инфекцией.
- Нужна ли человеку реабилитация, если он перенес заболевание в легкой форме? Стоит ли проводить, например, дыхательную гимнастику?
- Если не было одышки и пациент не нуждался в респираторной поддержке, специально ему ничего не нужно делать. Надувать шарики точно не следует, это даже вредно в данной ситуации. К тому же у людей, перенесших болезнь в легкой и среднетяжелой форме, проблем с дыхательной системой, как правило, не возникает. У них возможны астенический синдром, слабость, потливость, приступы тахикардии, сердцебиения. В этом случае важна умеренная, дозированная физическая нагрузка. Хороша ходьба, причем достаточно интенсивная, со скоростью минимум 4 км в час. Можно заниматься той же скандинавской ходьбой, чтобы задействовать и пояс верхних конечностей.
- Если коронавирусом заболевает один человек, обязательно ли заразятся и другие члены его семьи?
- Особенно в первую волну мы наблюдали ситуации, когда болели семьями. Нередко в стационарах были так называемые семейные палаты. Вероятность того, что заболеет вся семья, достаточно высока. Другое дело, кто в какой форме перенесет болезнь. Фактором риска являются солидный возраст, наличие сопутствующих фоновых заболеваний, ожирение. Это нужно учитывать. Поэтому своих пожилых родственников нужно поберечь.
- Ранее в СМИ проходила информация о том, что риск заражения коронавирусом, возможно, связан с группой крови. Так ли это?
- Кафедра проводит свое исследование, в частности, в нашем стационаре - Гомельской областной туберкулезной клинической больнице. Сейчас обрабатываем материал. Что касается группы крови и вероятности заразиться, мы четкой зависимости пока не видим. Аналогично с заболеваемостью мужчин и женщин. Ранее китайцы публиковали информацию о том, что, по их наблюдениям, чаще болеют мужчины. В наш стационар, хоть и с небольшим перевесом, но чаще госпитализировались женщины.
- Расскажите подробнее об этом исследовании.
- Это наше кафедральное научное исследование. Мы хотим проанализировать структуру госпитализированных пациентов с коронавирусной инфекцией, эпидемиологический анамнез, социальный портрет, в том числе возраст, пол. Анализируем симптомы заболевания и факторы, которые его утяжеляли. Многие говорят, что в ходе второй волны коронавируса изменился и портрет пациента. Если поначалу факторы риска (ожирение, возраст, сопутствующие болезни) особенно четко прослеживались, то теперь считается, что серьезно переболеть могут все, некоторые переносят COVID-19 повторно.
- На каких принципах, на ваш взгляд, должна строиться профилактика коронавируса?
- Новая коронавирусная инфекция подвержена всем законам эпидемиологии. Есть такое понятие, как эпидемический процесс, который состоит из трех компонентов. Первый - источник инфекции, второй - механизм передачи, третий - восприимчивый контингент. Когда мы говорим о профилактике коронавирусной инфекции, воздействие должно быть на все эти три компонента.
Первый предполагает раннее выявление, диагностику, изоляцию пациентов и их лечение. Для выявления вируса у нас активно применяются методы ПЦР и серологическая диагностика. Я как врач склоняюсь к тому, чтобы эти обследования назначать по необходимости. В том числе это касается контактов первого уровня. Если нет четкого эпидемического анамнеза, то, наверное, и нет смысла обследоваться лишний раз, тем более, при отсутствии клинических симптомов.
Если возникают симптомы респираторной инфекции - температура, кашель и особенно одышка - необходимо обращаться к врачу, и только он может определить, нужно ли пациенту проходить дальнейшее обследование.
С приходом первой волны многие люди по собственной инициативе стали делать КТ. Сейчас ситуация такова: сначала сдают анализ на серологическую диагностику, а при выявлении положительных иммуноглобулинов идут на КТ. Я считаю это абсолютно лишним. У медиков есть определенные алгоритмы действий, они знают перечень медицинских манипуляций при каждой форме коронавирусной инфекции - при легкой, среднетяжелой, тяжелой. И компьютерная томография всем подряд не назначается. При отсутствии симптомов это вообще излишнее обследование.
Возвращаясь к компонентам эпидпроцесса, замечу, что важным моментом в прерывании цепочки передачи инфекции является ношение масок, гигиена рук. Что касается масок, не думаю, что они на 100% защищают. Но они действительно снижают вирусную нагрузку, которую может получить человек, предотвращают бурный рост заболеваемости. Важно социальное дистанцирование, кашлевой этикет - это позволяет уберечься не только от коронавируса, но и от любой другой респираторной инфекции. Эти меры крайне важны для того, чтобы растянуть по времени нарастание количества пациентов. Если все практически одномоментно заболеют, у здравоохранения не будет ресурсов помочь: пациентов будет некуда госпитализировать, не хватит кислородных точек. Это важно понимать.
Третий компонент - восприимчивость населения. В этой связи хочется в очередной раз напомнить: при недомогании по возможности следует остаться дома. Не нужно проявлять героизм, он на сегодня воспринимается как глупость. Это неуважение к окружающим, когда человек с температурой, плохим самочувствием идет на работу, считая, что без него не справятся. Нужно понимать, что в окружении есть люди, которые страдают хроническими заболеваниями, у них COVID-19 может протекать тяжелее.
- Хотелось бы услышать ваше мнение насчет масштабности второй волны коронавируса. Она будет более мощной?
- Это трудно предсказать. Надо учитывать, что сейчас мы входим в период сезонного подъема заболеваемости вирусными инфекциями, пневмониями в том числе. Конечно, пациентов станет больше. Будет микст разных вирусных заболеваний. Важна специфическая профилактика в виде вакцинации. Если от коронавируса у нас пока нет вакцины, то от гриппа можно защититься. Сейчас вакцинироваться еще не поздно.
- Есть ли надежды, что коронавирус станет менее агрессивным?
- Однозначно. Инфекционисты прогнозируют, что коронавирус спустя некоторое время станет банальной сезонной инфекцией, как это было, в частности, со свиным гриппом A (h2N1). Осенью 2009 года он вызвал серьезную эпидемию, а теперь регистрируется ежегодно, но в не в таких масштабах. Так будет и с коронавирусом.
- Насколько это далекая перспектива?
- Я не инфекционист, поэтому мне сложно говорить об этих механизмах. Но по ощущению, к весне мы будем видеть уменьшение заболеваемости. Рассчитываем, что к декабрю ситуация стабилизируется, мы выйдем на выраженное плато.
БЕЛТА.-0-
По всей России из больниц благополучно выписываются пациенты, пережившие 100-процентное поражение легких. При этом побороть недуг людям не мешает даже беременность, лишний вес, возраст и сопутствующие заболевания. О том, в каких случаях COVID-19 может привести к тотальному поражению органов дыхания, что ощущают пациенты с такой патологией и какими методами их спасают — в материале «Газеты.Ru».
В Иркутске врачам удалось вылечить беременную пациентку, болевшую коронавирусом со стопроцентным поражением легких. Девушка поступила в перинатальный центр на 32-й неделе беременности с высокой температурой и обширным очагом поражения органов дыхания. Чтобы спасти ребенка, медики решили сделать кесарево сечение – девочка родилась здоровой, в то время как ее мать отправилась в реанимацию. Там роженица провела около 50 дней, большую часть из которых ей приходилось дышать при помощи ИВЛ.
«Все время мы ее поддерживали. Рассказывали, что и зачем делаем. Говорили: «Держись, моя девочка». И она держалась. Она поразила своей стойкостью и стремлением выжить. Некоторые сдаются и говорят: «Будь что будет». А она не сдалась», — рассказывала РИА «Новости» заведующая отделением анестезиологии и реанимации №2 Иркутского городского перинатального центра Галина Шкандрий.
Сейчас девушка уже дома – 11 января ее выписали из больницы, так как вирус удалось победить. При этом, как отмечают медики, счастливый случай иркутской роженицы скорее исключение, чем правило.
«Согласно данным ВОЗ, беременные женщины подвержены более высокому риску развития тяжелых форм COVID-19 по сравнению с небеременными репродуктивного возраста. В случае тяжелого течения болезни беременные чаще нуждаются в переводе в отделение интенсивной терапии», — объяснила «Газете.Ru» акушер-гинеколог, эксперт команды приложения «Справочник врача» Мария Филатова.
Сама по себе коронавирусная инфекция не является показанием для кесарева сечения, однако ее тяжелое течение может не оставить врачам выбора. По словам врача-гинеколога Владимира Сурсякова, при стопроцентном поражении легких родить ребенка естественным путем очень трудно.
«В таком случае это будет последнее, что женщина сделает в своей жизни. Кесарево сечение – это единственный способ спасения в данном случае как для мамы, так и для малыша. Тут можно только поаплодировать врачам, которым удалось спасти две жизни в такой сложной ситуации», — заявил медик «Газете.Ru».
В целом развитие COVID-19 на поздних сроках беременности значительно ухудшает прогноз для матери и плода. Как объяснила акушер-гинеколог, генетик, кандидат медицинских наук Наталия Андронова, в таких условиях спонтанная родовая деятельность может резко усилить респираторный дистресс (воспалительное поражение легких — «Газета.Ru») у женщины с поврежденными легкими и привести к смерти.
В качестве примера врач привела случай смерти роженицы в Университетской клинике Нью-Джерси, США, описанный в журнале «The American journal of case reports». Тогда женщину на 37-й неделе беременности с подтвержденным COVID-19 госпитализировали только спустя пять дней после первых признаков родовой деятельности. В результате врачам пришлось провести кесарево сечение, однако спасти женщину не удалось – спустя 15 дней после операции она умерла.
«На основании представленного наблюдения авторы предлагают внести в клинические рекомендации по ведению беременных с COVID-19 плановое кесарево сечение в качестве оптимального метода родоразрешения», — сообщила Наталия Андронова «Газете.Ru».
Как показывает медицинская практика, случаи стопроцентного поражения легких при коронавирусе – не редкость. Так, к декабрю 2020 года только из Городской больницы Святого Георгия в Санкт-Петербурге выписали больше 60 таких пациентов. Самому старшему из выздоровевших после тяжелой болезни — 93 года.
Некоторым не помешали победить коронавирус даже сопутствующие заболевания. На сайте больницы врачи рассказали случай 72-летней пациентки с сахарным диабетом и сердечно-сосудистой патологией. Она поступила в стационар на шестой день после начала болезни, когда почувствовала нехватку воздуха при ходьбе по квартире.
«При первичной КТ при поступлении отмечалось поражение 60% легочной ткани. Контрольная КТ показала объем поражения легких уже 100%. Ее сумели «вытащить», не прибегая к ИВЛ с интубацией трахеи», — уточнили медики.
В том же декабре вылечиться удалось мужчине из Пензы, у которого из-за коронавируса и пневмонии было поражено 100% легких. На стационарном лечении он находился 1,5 месяца, еще несколько дней провел в реанимации. Теперь ему предстоит пройти длительную реабилитацию.
«Я очень благодарен врачам, всем медсестрам и медбратьям, санитарам — они меня спасли. Вы бы видели, как им самим тяжело работать. Пожалуйста, берегите себя, относитесь серьезно к тому, что нам говорят врачи о масках, дистанции и изоляции. Пережить такое, что пережил я, не пожелаю никому», — цитировал слова пациента местный минздрав.
В ноябре победить коронавирус, поразивший ее легкие полностью, смогла и 60-летняя жительница Уфы с лишним весом и диабетом. По словам врачей, во многом выжить ей помог позитивный настрой.
«Она поступила к нам со стопроцентным поражением легких, то есть у нее было тотальное поражение легких. Женщину сразу же перевели на аппарат ИВЛ, на котором она провела месяц. Если анализировать ее случай с холодным разумом, у нее практически не было шанса выжить, абсолютно никакого.
Но пациентка была настолько позитивно настроенной, настолько веселой, что она прямо зубами вцепилась в жизнь. Мы замечаем, что позитивные люди выходят с минимальными потерями из реанимации», — рассказывал «Башинформ» завотделением реанимации и интенсивной терапии больницы скорой медицинской помощи №22 Рустем Габидуллин.
Как отмечают врачи-пульмонологи, пережить стопроцентное поражение легких крайне тяжело. В таких случаях иммунная система «сильно» реагирует на болезнь — это состояние врачи обычно называют цитокиновым штормом.
«Оно проявляется лихорадкой, болью в голове и в поясничной области, затрудненным дыханием, иногда — тошнотой, рвотой, диареей, изнуряющим сухим кашлем», — рассказала «Газете.Ru» врач-пульмонолог ФНКЦ ФМБА России Анна Сотникова.
При этом думать, что при поражении легких на 100% человек совсем перестает дышать не стоит, подчеркнула терапевт-пульмонолог Марина Казакова:
«Процент поражения легких, который показывает КТ, не говорит о том, что эти участки легкого не участвуют в газообмене. Кроме того, полное поражение легких все же довольно редко встречается на фоне потока случаев заражения».
Основным фактором, влияющим на степень тяжести болезни, являются генетические маркеры. По словам Анны Сотниковой, сейчас выявлена только одна часть генома человека, которая увеличивает риск попасть в реанимацию при коронавирусе примерно на 60%. Это фрагмент третьей хромосомы длиной около 50 тыс. пар.
«Помимо этого, тяжелую переносимость болезни могут обеспечить сопутствующие заболевания у пациента — сердечно-сосудистые и онкологические заболевания, хроническая почечная недостаточность, обструктивная болезнь легких, инсульт, застойная сердечная недостаточность, астма, хронические заболевания печени, а также высокая вирусная нагрузка, которой не избежать при продолжительном тесном контакте с зараженным или носителем вируса», — пояснила медик.
Наиболее распространенным способом лечения таких пациентов является подключение к аппарату искусственной вентиляции легких.
«В таких случаях пациентов вводят в медицинскую кому, чтобы они спокойно умирали. Или выживали. В целом помочь тут может только ИВЛ», — заявил «Газете.Ru» ЛОР-врач, пульмонолог высшей категории Сергей Пурясев.
В особенно тяжелых случаях применяется также плазма переболевших пациентов с антителами, прошедшая патогеноредукцию, то есть обработку свободными радикалами, отметила Анна Сотникова. «Помимо этого, назначается множество препаратов и другие виды комплексной терапии, так что универсального средства от COVID-19 пока нет», — сказала она.
Терапевт-пульмонолог Марина Казакова, в свою очередь, также выделила метод ЭКМО — экстракорпоральной мембранной оксигенации. Его воздействие заключается в том, что при помощи специального оборудования врачи создают искусственную циркуляцию крови, которую насыщают кислородом и очищают от углекислого газа. По своей сути, аппарат выполняет функцию легких, пока врачи пытаются помочь пораженным органам.
По словам врачей, в 56–70% случаев ЭКМО помогает даже тем, кого не может спасти ИВЛ. Однако, согласно справке Минздрава, по всей России аппаратов ЭКМО всего 137, поэтому чаще всего в больницах прибегают к помощи ИВЛ.
«ЭКМО начинает применяться у пациентов, у которых газообмен с помощью ИВЛ уже невозможно исправить. В порядке эскалации терапии этот метод находится на вершине пирамиды: когда никакие другие способы не помогают, приходит его очередь», – рассказывал порталу «Медвестник» главный анестезиолог-реаниматолог МЧС России Даниил Щелухин.
— Насколько долго?
— Это очень индивидуально. Всё зависит от степени выраженности поражения легких, от наличия сопутствующих патологий, от возраста пациента, от длительности пребывания на аппарате ИВЛ, от той терапии, которую проводил сам пациент до больницы, от той терапии, которую он получал там, возможны и поражения других органов. Процесс восстановления займет не один и не два месяца, может, это будет полгода, может год. Возможно, в ближайший год-два увеличится количество пациентов, которые будут нуждаться в постоянном наблюдении и коррекции.
— Один врач рассказывал, что в каждой клинике есть отделение хирургии, но нет отделения пульмонологии. Как вы думаете, после пандемии ситуация изменится?
— Да, так сложилось, что у нас дефицит врачей-пульмонологов, так же как пульмонологических кабинетов, коек и центров. Может быть, сейчас молодые врачи, которые только оканчивают вуз, задумаются о том, что легкие – это немаловажный орган. Мы будем ожидать пересмотра количества мест для поступления в пульмонологию, и будем ожидать увеличения количества молодых специалистов, которые захотят этим заниматься.
— Давайте вернемся к аппаратам искусственной вентиляции легких. Ходит много страшилок о том, что каждый второй под ИВЛ погибает. Так ли это?
— Знаете, статистика в разных странах разная. Пока еще нет единых рекомендаций на тот счет, на каком этапе подключать пациента к ИВЛ, то есть рекомендации отличаются в разных странах. Казахстан как раз-таки одна и тех стран, которые не пытаются сразу перевести пациента на искусственную вентиляцию легких, потому что это не простая ситуация для организма. Нужно понимать, что если пациент уходит на ИВЛ, это не заканчивается одним днем и зачастую даже одной неделей. Естественно, аппаратное дыхание имеет свои плюсы и свои минусы, и нужно понимать, что мы будем иметь в результате. Врачи-реаниматологи совместно с пульмонологами за этот период коронавирусной инфекции в Казахстане выработали свои критерии, основываясь, конечно, на международном и своем опыте, и на сегодня у нас, наверное, летальность не составляет 50%, она меньше. В некоторых странах действительно половина тех, кто попал на ИВЛ, погибают. Но надо понимать, что на ИВЛ уходят самые тяжелые пациенты, с тотальным поражением легких. И конечно, шансы выжить есть далеко не у всех. Особенно если пациент имеет какие-то свои дополнительные факторы: хронические заболевания, излишний вес, курение, сахарный диабет, хронические заболевания бронхов, легких – если они не очень хорошо поддавались лечению или пациент просто игнорировал врачебные назначения, это всегда будет отягощающим фактором. Сейчас то время, когда стоит вспомнить о своем здоровье, отрегулировать свои препараты по какому-либо имеющемуся у вас заболеванию. Это спасет многим жизни.
— Сейчас многие критикуют минздрав за то, что он включил в протокол лечения гидроксихлорахин, лапиновир, по которым ВОЗ остановил испытания.
— Нет ни одной эффективной медикаментозной схемы лечения при этом заболевании. Все препараты пока либо на стадии изучения, либо экспериментальные — используются с согласия пациента. Гидроксихлорофин – известный противомалярийный препарат. Он неоднозначно влияет на состояние сердца и сосудов, поэтому требует строгого контроля. Не всегда даже ежедневный контроль позволяет избавить пациента от серьезных, зачастую смертельных побочных эффектов. И учитывая, что этот препарат не показал своей стопроцентной результативности для лечения этой инфекции, учитывая необходимость строго мониторинга, и все равно высокую вероятность летального исхода, конечно, есть смысл от него отказаться. Ведь в медицине есть основной принцип – не навреди. Если мы по каким-то причинам не можем глобально изменить состояние пациента, то мы должны сделать всё, чтобы не навредить ему. Поэтому ВОЗ остановила дальнейшее использование гидроксихлорофина. Но некоторые страны в своих протоколах его пока еще оставили и продолжают дальнейшее наблюдение. Наш опыт не столь громаден как в целом мировой опыт, наши разработчики посчитали возможным его там оставить. Но однозначно его нельзя пойти купить в аптеку и пить самому.
— Смертельный исход – это совокупность нескольких факторов? Возраста, хронических заболеваний, позднего обращения?
— Это заболевание не развивается за один день. Когда мы столкнулись с коронавирусной инфекцией, мы ожидали в числе погибших людей старшего возраста с сопутствующими заболеваниями, но надо сказать, что это не всегда так. Есть ситуации, когда относительно молодые люди – 30-40-50 лет погибают. И вроде бы по жизни они вели здоровый образ жизни и соблюдали рекомендации. Есть небольшой процент таких пациентов, которые, казалось бы, должны были пережить эту инфекцию, но… Казахстан, и позже другие страны, в частности, Россия, столкнулись с ситуацией, когда возрастных ограничений особо и нет. Есть в нашей стране люди в возрасте 80-90 лет, которые пережили эту инфекцию и живут дальше, а есть более молодые, которые, к сожалению, не пережили. Но нужно понимать, что появление симптомов должно в первую очередь заставить человека сделать звонок специалисту. Риски погибнуть всегда выше у тех, кто начинает бегать. Ведь вспомните, как лечится простуда: человек остается дома, не тратит энергию зря, важно, чтобы все силы шли на борьбу с инфекцией, нужно пить жидкость, чай, набираться сил. Большинство инфекций лечатся именно так. Что происходит сейчас?
Пациент Ш., 80 лет. Диагноз: U07.1 Коронавирусная инфекция, вызванная COVID-19 (подтвержденная), тяжелая форма. Внебольничная двусторонняя пневмония. Дыхательная недостаточность 2 ст. ИБС. Постинфарктный кардиосклероз (инфаркт миокарда от 2012 года). Нарушение ритма сердца: пароксизмальная фибрилляция предсердий, тахисистолический вариант. Гипертоническая болезнь 3 стадии. Артериальная гипертензия 3 ст. Риск ССО 4 очень высокий. Хроническая болезнь почек 4 ст. Язвенная болезнь желудка, эпизод желудочно-кишечного кровотечения от 24.04.2020, рецидив от 27.04.2020.
Анамнез заболевания
16.03.2020 у пациента появился выраженный сухой непродуктивный кашель и одышка. Принимал антибиотики без эффекта. С 28.03 по 10.04.2020 находился на стационарном лечении в ГКБ № 15 ДЗМ по поводу внебольничной правосторонней нижнедолевой пневмонии (бактериальной). Два мазка ПЦР на COVID-19 были отрицательными. Получал терапию: ампициллин + сульбактам 1,5 г х 3р/сут, азитромицин 500 мг/сут. Был выписан с улучшением и рекомендацией продолжить прием левофлоксацина в дозе 500 мг/сут, который пациент не принимал.
После выписки сохранялись одышка и общая слабость. Через несколько дней возобновился сухой кашель, появилась лихорадка, усилилась слабость, в связи с чем 17.04.2020 бригадой СМП пациент доставлен в НМИЦ кардиологии Минздрава России для дальнейшего обследования и лечения.
При поступлении на компьютерной томографии органов грудной клетки объем поражения легких 15% (КТ-1). При ПЦР-исследовании на SARS-COV19 получен положительный результат.
Назначена специфическая противовирусная и антибактериальная терапия (гидроксихлорохин, азитромицин, цефоперазон/сульбактам), антикоагулянтны (эноксапарин по 40 мг х 2 р/сут). Состояние больного оставалось стабильным, SpO2 в пределах 95-96% на атмосферном воздухе.
20.04.2020 появилась рвота кофейной гущей. На эзофагогастродуоденоскопии выявлены эрозии желудка. Добавлена терапия ингибиторами протонной помпы и антацидами. Антикоагулянтная терапия временно отменена. 23.04.2020 на компьютерной томографии органов грудной клетки отмечена незначительная отрицательная динамика, объем поражения легких увеличился до 20% (КТ-2). Плаквенил заменен на калетру. 27.04.2020 на ЭХО-КГ ФВ 50%, среднее давление в легочной артерии 60-65 мм рт. ст., убедительных данных за наличие свежих зон нарушений локальной сократимости миокарда нет.
Ночью 28.04.2020 отмечено ухудшение состояния, нарастание одышки, SpO2 93% на инсуффляции кислорода 6 мл/мин.
Пациент переведен в реанимацию. Сознание – умеренно заторможен. По шкале NEWS – 12 баллов, частота дыхания 30/мин. В реанимации увеличена скорость инсуффляции кислорода до 10 л/мин, SpO2 – 98%. Течение заболевания осложнилось пароксизмом мерцания предсердий с частотой сокращений – 120-140/мин, гипотонией, десатурацией, потерей сознания.
Больной переведен на ИВЛ. Восстановлен синусовый ритм с помощью электрической кардиоверсии. Состояние стабилизировано. Проводилась терапия: цефоперазон + сульбактат 2 гр. х 2р/сут в/в капельно, омез 180 мг х 50,0 NaCl-0,9% в/в через перфузор со скоростью 2,1 мл/ч, метопролол 50 мг х 2р сут, калетра 400 мг внутрь 2р/сут, инфибета 1 фл. п/к 1 раз через день. Тяжесть состояния пациента усугубилась повторным кровотечением из желудочно-кишечного тракта, по поводу чего выполнен эндоскопический гемостаз, проведена консервативная гемостатическая терапия (инфузия свежезамороженной плазмы, антифибринолитики в/в). Выполнена компьютерная томография: площадь поражения легких увеличилась до 30%.
На 4 сутки пребывания в реанимации пациент переведен на вспомогательную вентиляцию легких в режиме CИПАП. Проведенная терапия: специфическая противовирусная (инфибета, калетра), антибактериальная (сульцеф, левофлоксацин), гепатопротекторная (гептрал), непрерывная инфузия блокаторов протонной помпы (омез), инфузия альбумина и свежезамороженной плазмы, антифибринолитическая терапия (транексамовая кислота), эндоскопический гемостаз, бета-блокаторы, коррекция электролитов и кислотно-щелочного равновесия, электрическая кардиоверсия, энтеральное питание.
Состояние пациента улучшилось. На 5 сутки пациент экстубирован и переведен на инсуффляцию кислорода со скоростью 6 л/мин через назальные канюли, SpO2 – 100%. На 7 сутки пребывания в реанимации пациент переведен в палатное отделение.
В настоящее время пациент находится в палатном отделении, продолжается комплексная терапия.
ФГБУ «НМИЦ Кардиологии» Минздрава России - Чазовский кардиоцентр - начал борьбу с COVID-19 c 14.04.2020.
90 000 Коронавирус. Несмотря на выздоровление, COVID-19 может навсегда повредить легкоеКоронавирус может вызвать необратимое повреждение легких. К таким выводам пришли врачи из Центрально-китайского университета науки и технологии в Ухане. Ученые проводили исследования на телах людей, умерших в результате заражения вирусом COVID-19. Выводы исследования опубликованы в Journal of Forensic Medicine.
Д-р Павел Гжесевски — педиатр, иммунолог — в своем Твиттере опубликовал запись, в которой поделился статьей китайских врачей с комментарием: «Описание изменений тканей, основанное на аутопсийных исследованиях людей, умерших от SARS-CoV-2. Вирус вызывает необратимые изменения в легких, фиброз может продолжаться, несмотря на выздоровление».
Описание изменений тканей на основе вскрытий умерших от SARS-CoV-2. Вирус вызывает необратимые изменения в легких, фиброз может продолжаться, несмотря на выздоровление https://t.co/TRk0Q2SyLA
- Pawel Grzesiowski (@grzesiowski_p) 6 марта 2020 г.
Согласно выводам китайских врачей, вирус в первую очередь поражает легкие . По их мнению, его действие крайне разрушительно для организма больного. В статье их сравнивают с комбинированным действием ОРВИ и СПИДа.Ожидается, что вирус уничтожит как легкие, так и иммунную систему .
См. также: Не ходить в СОР. Куда обращаться при подозрении на коронавирус?
Исследователи отмечают, что у пациентов может наблюдаться чрезмерный фиброз легких , который по мере прогрессирования заболевания может привести к смерти пациента. Воспалительная реакция в организме повреждает дыхательные пути и альвеолы в легких.
Врачи с самого начала распространения болезни предупреждали, что новый тип коронавируса опасен для людей, у которых есть проблемы с органами дыхания.Они сравнили то, как коронавирус разрушает альвеолы легких, с вирусом SARS (тяжелый острый респираторный синдром).
Вспышка вируса SARS в период с 2002 по 2003 год привела к гибели 812 человек во всем мире.
См. также: Коронавирус. Письмо врача из Рыбника
У вас есть новости, фото или видео? Напишите нам через czassie.wp.pl
Воспользуйтесь медицинскими услугами без очередей.Запишитесь на прием к специалисту по электронному рецепту и электронному сертификату или на обследование в abcHealth Найти врача.
. Первый подтвержденный случай коронавирусной инфекции (SARS-CoV-2) в Польше 4 марта 2020 г.
До 24 марта 2022 г. в мир .
Умерло 6 094 326 человек. Вирус из Азии достиг Европы, а также Северной Америки, Южной Америки, Австралии и Африки.
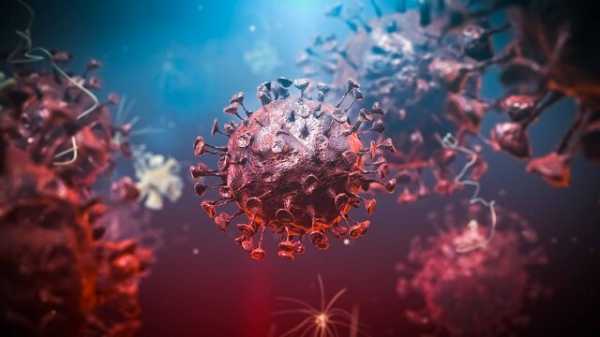
Рис.istockphoto.com
Коронавирус SARS-CoV-2 — это вирус, принадлежащий к семейству коронавирусов ( coronaviridae ). Коронавирусы встречаются у животных и вызывают различные заболевания (дыхательной системы, пищеварительной системы, печени, нервной системы), причем многие инфекции также протекают бессимптомно. Эти вирусы часто мутируют и обладают большой способностью заражать новые виды. Все известные коронавирусы, вызывающие инфекции у людей, являются вирусами, вызывающими респираторные симптомы, очень редко из других систем и органов.Не исключено, что помимо инфекций дыхательных путей они могут вызывать диарею у детей до 12-месячного возраста. К 2019 году было известно 6 вирусов, поражающих человека. Четыре из них (229E, OC43, NL63, HKU1) вызывают легкие простудные заболевания. Два других (вирусы SARS и MERS) могут привести к опасной для жизни острой дыхательной недостаточности. Коронавирус SARS-CoV-2 — это вирус, ответственный за текущую эпидемию респираторных инфекций, которая началась в Ухане, Китай, и была впервые выявлена там в декабре 2019 года.
COVID-19 — это заболевание, вызываемое уханьским коронавирусом (SARS-CoV-2). Раньше у болезни не было названия, и использовались такие термины, как «коронавирусная болезнь» или «заболевание, вызванное уханьским коронавирусом». Название COVID-19 было объявлено Всемирной организацией здравоохранения (ВОЗ) и является официально действительным. «СО» в названии означает корону ( корона ), «ВИ» — вирус ( вирус ), «Д» — болезнь (анг. болезнь ) и цифра 19 указывает на год вспышки вируса - 2019 (Corona-Virus-Disease-2019). Отличие коронавируса от COVID-19 в том, что коронавирус — это возбудитель заболевания, а COVID-19 — это болезнь, то есть группа симптомов, вызванных этим фактором.
У пациентов с подтвержденной коронавирусной инфекцией SARS-CoV-2 были симптомы инфекции дыхательных путей, такие как:
Кроме того, часто встречались мышечная боль, реже спутанность сознания, головная боль, боль в горле, продуктивный (или «влажный») кашель и кровохарканье.Характерным симптомом некоторых больных является внезапная потеря обоняния и вкуса. Диарея возникала только у 2-3% больных. Симптомы обычно появлялись между 2 и 14 днями после заражения.
Сначала симптомы легкие, со временем они становятся более серьезными.
Течение инфекций COVID-19 разнообразно: от бессимптомного течения через легкое респираторное заболевание (похожее на простуду) до тяжелой пневмонии с острым респираторным дистресс-синдромом и/или полиорганной недостаточностью.
Около 80% заболевших COVID-19 не нуждаются в лечении, и болезнь проходит сама по себе. 1 из 6 человек имеет более тяжелое заболевание, проблемы с дыханием и нуждается в лечении.
Согласно данным Китайского центра по контролю и профилактике заболеваний, охватывающим более 70 000 случаев заболевания COVID-19, зарегистрированных по состоянию на 11 февраля 2020 года, 87% пациентов с COVID-19 в Китае относятся к возрастной группе 30-79 лет, и 8% случаев были у людей в возрасте 20-29 лет. На людей старше 70 лет приходится 3% всех случаев COVID-19.У 81% больных пневмония не развилась или была легкой. Течение инфекции оценивалось как тяжелое у 14% больных.
Следует помнить, что многие другие заболевания могут иметь схожие симптомы, особенно респираторные инфекции, которые довольно часто встречаются в осенне-зимний период. Чтобы заболеть коронавирусом SARS-CoV-2, нужно быть инфицированным, то есть:
Как и другие респираторные инфекции, коронавирусная инфекция может вызывать легкие симптомы, такие как боль в горле, кашель и лихорадка. Однако у некоторых людей он может быть тяжелым и привести к пневмонии и проблемам с дыханием. Заражение коронавирусом (COVID-19) может привести к летальному исходу.
Точно неизвестно, сколько людей заражены коронавирусом, но у них нет симптомов и они даже не знают об этом.По этой причине очень сложно оценить смертность от COVID-19.
Летальность среди всех пациентов в Китае составила 2,3%, в возрастной группе 70–79 лет — 8%, а среди пациентов в возрасте ≥80 лет — 14,8%. Среди случаев критического течения летальность составила 49%. Смертность среди инфицированных SARS-CoV-2, отягощенных хроническими заболеваниями, была выше: в группе лиц с сердечно-сосудистыми заболеваниями — 10,5 %, с хроническими заболеваниями органов дыхания — 6,3 %, с артериальной гипертензией — 6 %, с онкологическими заболеваниями — 5,6 %. %.
Напротив, уровень смертности в Италии составляет около 7%, из которых 40% умерших от COVID-19 были старше 79 лет.
Для сравнения, от гриппа умирает 0,1–0,5% больных в зависимости от сезона.
Заражение коронавирусом SARS-CoV-2 может произойти у людей любого возраста. Анализ заболеваемости показывает, что наиболее тяжелое течение заболевания наблюдается у лиц пожилого возраста, с ранее диагностированными хроническими заболеваниями (прежде всего сердечно-сосудистой системы, неврологическими расстройствами или сахарным диабетом) или с нарушениями иммунитета.Это касается и летальных исходов.
Мужчины болеют чаще, чем женщины. Дети болеют очень редко (около 1-2% всех случаев).
Коронавирусы — это семейство вирусов, которые можно обнаружить у многих видов млекопитающих (например, у верблюдов, кошек). В редких случаях коронавирусы могут передаваться от животных к человеку, а затем от человека к человеку.
Первоначально казалось, что передача коронавируса SARS-CoV-2 связана с контактом с животными, поскольку многие пациенты с пневмонией в Ухане, Китай, сообщили, что они контактировали с рыбным рынком или рынком животных.Однако увеличение числа пациентов, не имевших таких связей, позволило предположить, что вирус распространяется от человека к человеку. Сейчас известно, что вирус может передаваться от человека к человеку.
Считается, что большинство инфекций человека происходит в основном воздушно-капельным путем, когда инфицированный человек кашляет или чихает, так же, как, например, передается вирус гриппа. Вирус также может передаваться, когда человек касается поверхности или объекта, содержащего вирус (т.слюна человека), а затем касается его рта, носа или глаз. Однако прямой контакт с инфицированным человеком является основным путем передачи коронавируса SARS-CoV-2.
Обратите внимание, что легкость передачи данного вируса от человека к человеку может варьироваться. Некоторые вирусы очень заразны (например, корь), что означает, что они распространяются очень легко, другие менее. В настоящее время неизвестно, насколько легко коронавирус SARS-CoV-2 передается от человека к человеку, и исследования продолжаются. Предполагается, что один больной заражает 3-4 других.
Читайте: Как избежать заражения коронавирусом (SARS-CoV-2)?
Подробнее о правилах защиты от коронавируса:
Уханьский коронавирус – основные правила защиты
Предотвращают ли маски для лица заражение коронавирусом?
№ Членистоногие, такие как комары или клещи, могут передавать только те вирусы, которые способны выжить в их организме, оказаться в колюще-сосущем аппарате животного и попасть в организм человека.Это не относится к коронавирусам.
Да. Зараженные люди, у которых нет симптомов, могут заразить других. Подсчитано, что люди, у которых проявляются симптомы в первые несколько дней после появления симптомов, наиболее заразны, но люди с симптомами также могут быть заразны до появления симптомов.
В настоящее время вакцины для предотвращения заболевания не существует.Лучший способ не заболеть — избегать контакта с вирусом. Ситуация находится на постоянном контроле. Ведутся работы по разработке вакцины против COVID-19.
Пандемия COVID-19 в настоящее время продолжается, а это значит, что вирус есть во многих странах мира. Таким образом, профилактика инфекций основана на соблюдении рекомендаций властей в отношении поездок, карантина, гигиены и поведения, в том числе соблюдение дистанции, ношение масок в определенных ситуациях и т. д.: основные принципы защиты.
Лица, которые могут быть заражены коронавирусом (COVID-19), должны немедленно сообщить об этом в районную санитарно-эпидемиологическую станцию по телефону или обратиться непосредственно в инфекционное отделение или обсервационно-инфекционное отделение. Не посещайте своего семейного врача или отделение неотложной помощи!
Перечень санитарно-эпидемиологических станций и инфекционных отделений.
Текущая ситуация : Уханьский коронавирус - Карта заражения
Пациенты получают лечение для облегчения симптомов (симптоматическое лечение). Некоторые пациенты с тяжелым заболеванием могут также получать различные лекарства (например, противовирусные препараты) во время госпитализации, эффективность которых все еще исследуется.
В настоящее время нет доказательств того, что домашние животные, такие как собаки и кошки, могут передавать коронавирусную инфекцию SARS-CoV-2.Однако желательно соблюдать правила гигиены, например, мыть руки с мылом после контакта с домашними животными, так как они могут передавать человеку различные бактерии (например, E. coli или Salmonella ).
Всемирная организация здравоохранения (ВОЗ) 11 марта 2020 г. объявила пандемию, что означает, что новый коронавирус SARS-CoV-2 распространяется по всему миру. 12 марта 2020 года в Польше была введена эпидемия в соответствии с Законом о предупреждении и борьбе с инфекциями и инфекционными заболеваниями человека, затемЭпидемия была объявлена в марте. Затем ограничения постепенно ослаблялись. Действующие правила и ограничения
Да. Всех пациентов с симптомами коронавируса будут лечить бесплатно, в том числе незастрахованных.
Неизвестно, как изменения температуры и влажности воздуха могут повлиять на жизнеспособность и распространение вируса.Коронавирус более активен при низкой влажности и температуре. Будут ли новые коронавирусные инфекции носить сезонный характер, сказать сложно, но это сомнительный сценарий. В целом респираторные вирусы имеют тенденцию быть более активными при более низких температурах, поэтому сезон простуды и гриппа начинается осенью и длится до весны, но это не означает, что эти заболевания отсутствуют летом.
Вирусы мутируют, это их общее свойство.Поэтому не исключено, что коронавирус (SARS-CoV-2) может развиться в более опасный штамм. Однако более вероятен противоположный сценарий, т. е. сдвиг в сторону более мягкого штамма. Это связано с тем, что вирусы, вызывающие тяжелые заболевания и смерть хозяина, распространяются с меньшей вероятностью.
Неизвестно. Скорее всего, это будут месяцы или даже годы.
.90 000 Коронавирус. COVID-19 может вызвать почти незаметные изменения в легкихПредварительное исследование , результаты которого были опубликованы на сайте bioRxiv, было проведено на группе из 36 человек. Хотя одышка является одним из стандартных симптомов заболевания, до сих пор точно не было известно, что ее вызывает.
См. также: Новые случаи коронавируса. Данные Министерства здравоохранения на 29 января
- Это первое исследование, посвященное людям, страдающим одышкой после перенесенного COVID-19 .Однако томографические исследования не выявили каких-либо отклонений. Это говорит о том, что вирус вызывает аномалии в микроструктуре легких или легочной васкуляризации, сказала The Guardian соавтор исследования доктор Эмили Фрейзер, консультант больниц Оксфордского университета.
Британское исследование использует специализированный метод магнитно-резонансной томографии . С помощью газа ксенона, вдыхаемого пациентами, его можно проследить от легких до кровотока.Стандартная компьютерная томография показывает только структуру легких.
По данным исследователей, у людей с длительными симптомами COVID-19 наблюдались нарушения поступления газа из легких в кровоток. Аналогичные результаты были получены у людей, которые тяжело перенесли COVID-19.
- У некоторых пациентов симптомы проявляются в течение года после заражения коронавирусом, сказал автор исследования проф.Фергус Глисон , рентгенолог из сети больниц Оксфордского университета.
Продолжение исследования и увеличение числа участников до 400 позволит провести соответствующую легочную реабилитацию на как можно более ранней стадии.
видеоДля видеопроигрывателя требуется, чтобы в браузере был включен JavaScript.
проф.Гелерак в «Гостье событий» о коронавирусе: Мы должны признать, что вирус будет с нами Новости Polsat
.Проведенные на сегодняшний день исследования показывают, что нарушения свертываемости крови, особенно в легочных сосудах, могут сопровождать коронавирусную инфекцию SARS-CoV-2 и способствовать тяжелому течению COVID-19. Более того, одно китайское исследование показало, что повышенный уровень D-димера в крови был связан с плохим прогнозом у пациентов с COVID-19.D-димеры являются продуктом распада тромбов, и их повышенный уровень указывает на наличие венозного тромбоза.
Читайте также: Обнаружен еще один фактор, из-за которого люди умирают от COVID-19
Результаты аутопсии пациентов, умерших от COVID-19, свидетельствуют о наличии диссеминированных микротромбов (диссеминированное внутрисосудистое свертывание) в мелких сосудах легких и сопутствующем некрозе тканей. Все больше и больше данных также показывают, что в тяжелых случаях COVID-19 увеличивается риск венозного тромбоза и легочной эмболии, что значительно увеличивает риск смерти.У пациентов с COVID-19 также случаются сердечные приступы и инсульты, связанные с образованием тромбов.
Читайте также: Коронавирус может вызвать инсульт в среднем возрасте
Однако на сегодняшний день исследования по этому вопросу проводились в основном в Китае, что важно, поскольку китайцы в целом имеют в три-четыре раза более низкий риск венозного тромбоза по сравнению с белыми. Темнокожие люди, с другой стороны, имеют более высокий риск тромбоза по сравнению с белыми.
Исследователи Королевского колледжа хирургов в Ирландии (RCSI) Университета медицины и медицинских наук провели исследование среди 83 пациентов с COVID-19, поступивших в больницу Святого Джеймса в Дублине в период с 13 марта по 10 апреля. Пациенты были в возрасте от 26 до 92 лет. Большинство были белыми.
У 67% вскоре после поступления в стационар были обнаружены значительно повышенные уровни D-димера.Однако тромботических изменений в сосудах не выявлено. Дальнейшие наблюдения подтвердили, что пациенты с высоким уровнем Д-димера после поступления в стационар чаще нуждались в пребывании в отделении интенсивной терапии. У пациентов с неблагоприятным прогнозом высокие уровни D-димера сохранялись в последующие дни. Некоторые другие параметры, свидетельствующие о нарушении свертываемости крови, также были изменены.
По мнению авторов исследования, эти результаты свидетельствуют о том, что нарушения свертывания крови у больных COVID-19 связаны с патологическими изменениями в легких, сопровождающими это заболевание .
- Наши новые наблюдения показывают, что COVID-19 связан с атипичным типом нарушений свертывания крови, которые в первую очередь поражают легкие и которые, несомненно, способствуют высокой смертности пациентов с COVID-19, - прокомментировал соавтор работы, проф. Джеймс О'Доннелл, директор Ирландского центра биологии сосудов.
Как он пояснил, помимо пневмонии, поражающей мелкие альвеолы, у больных этой инфекцией также наблюдаются сотни мелких тромбов в мелких сосудах легких .Это отличает COVID-19 от других инфекций, поражающих легкие, и может объяснить, почему уровень кислорода в крови резко падает у пациентов с тяжелыми формами заболевания.
— Понимание того, как образуются эти микротромбы в легких, имеет решающее значение для разработки более эффективных методов лечения наших пациентов, особенно в группах высокого риска, — подчеркнул проф. О'Доннелл. Он добавил, что необходимы дополнительные исследования, чтобы оценить, могут ли различные антикоагулянтные терапии снизить риск образования тромбов у пациентов с COVID-19 с особым риском его тяжелого течения.В основной группе у пациентов, получавших низкомолекулярный гепарин (препарат-антикоагулянт), диссеминированного внутрисосудистого свертывания не наблюдалось.
Вы заражены коронавирусом или у кого-то из ваших близких есть COVID-19? Или, может быть, вы работаете в службе здравоохранения? Вы хотите поделиться своей историей или сообщить о каких-либо нарушениях, свидетелем которых вы стали или на которые вы повлияли? Напишите нам по следующему адресу: [email protected] .Мы гарантируем анонимность!
Авторы предполагают, что расовая предрасположенность к нарушениям свертываемости крови может в значительной степени объяснить различия в смертности от COVID-19 в разных частях мира.
Пройдите обследование на тромбоз сегодня. Венозный тромбоз - исследование генетических заболеваний у разных генотипов доступно на Медонет Маркет. Это тест по почте, в котором мы сами собираем образец для тестирования, отправляем его в лабораторию для получения результатов через 2-4 недели.
Это может вас заинтересовать:
Контент из медонета.pl предназначены для улучшения, а не замены контакта между пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайди к галодоктору.pl, где можно получить онлайн-помощь - быстро, безопасно и не выходя из дома.
ИсточникиПо статистике это опаснее рака.В Европе от тромбоза глубоких вен умирает больше людей, чем от СПИДа или рака легких, молочной железы и простаты - то есть ...
Пшемыслав ЧвикCOVID-19 — это не только само заболевание, но и ряд различных осложнений. Некоторые из них касаются воспаления и свертывания крови. Из выполненных ...
Адриан ДомбекAstraZeneca была предоставлена миллионам людей во всем мире, что усилило их защиту от COVID-19. Несмотря на это, препарат не пользуется хорошей репутацией. Все для...
Паулина ВойтовичВ апреле 2021 г.Европейское агентство по лекарственным средствам (EMA) объявило, что тромбоз может быть редким побочным эффектом после вакцинации препаратом АстраЗенеки ....
Татьяна НаклицкаяТромбоз - коварное заболевание - может развиваться незаметно и не давать никаких симптомов. К сожалению, последствия тромбоза могут быть очень серьезными - они могут достигать ...
Сильвия СтахураНекоторые европейские страны решили полностью не проводить вакцинацию препаратом АстраЗенека из-за очень редкого побочного эффекта - случаев тромбоза и ...
Сгустки крови и связанные с ними так называемыетромбоэмболические осложнения из-за вакцинации против COVID-19 и самого заболевания недавно совершили крупный прорыв в ...
ПАПТромбоз в контексте COVID-19 в основном пишут в отношении взрослых. Болезнь стала известной, когда выяснилось, что она очень...
Редакторы МедонетаПоследние отчеты проливают новый свет на проблему побочных реакций после вакцинации против COVID-19. Из таблиц, доступных на gov.pl и pzh.gov.pl...
Агнешка Мазур-ПучалаПоследний отчет о побочных реакциях после вакцинации против COVID-19 показывает, что к 25 мая они возникали у 9000 человек. 380 поляков. Однозначно...
Агнешка Мазур-Пучала«Основной причиной смерти пациентов, инфицированных новым коронавирусом (COVID-19), является острый респираторный дистресс-синдром (ОРДС), вызванный тяжелым воспалением в легкие, что приводит к потере их функции. В зависимости от источника наблюдаемая смертность у инфицированных COVID-19 пациентов колеблется от 3 до 8% и увеличивается пропорционально возрасту и плохому состоянию здоровья инфицированных.Поэтому наиболее уязвимыми к тяжелому заражению являются пожилые люди с сопутствующими хроническими заболеваниями», — говорится в сообщении. пациентов, прошедших рентгенологическое обследование после перенесенного заболевания и выздоровевших, в легких наблюдались изменения, которые также свидетельствуют о развитии фиброза.Эти предварительные наблюдения во время быстро распространяющейся глобальной пандемии ясно указывают на сосуществование COVID-19 и легочного фиброза.
Высокая смертность от воспаления, вызывающего поражения легких и, в конечном счете, от ADRS также была связана с другими предыдущими вспышками коронавируса, такими как SARS или MERS, когда у 30% пациентов были обнаружены фиброзные поражения легких. Таким образом, можно ожидать, что то же самое будет верно и для других вспышек коронавируса, включая COVID-19.
"Во всем мире в настоящее время зарегистрировано всего около 20 клинических испытаний идиопатического легочного фиброза (ИЛФ). В Польше единственной компанией, имеющей препарат-кандидат для лечения легочного фиброза человека, который находится на стадии клинической разработки, является OncoArendi. Therapeutics S.A. В настоящее время препарат ОАТД-01 находится на стадии завершения I фазы клинических испытаний, т. е. подтверждения безопасности его применения у здоровых добровольцев, которые проводятся в Германии, и в прошлом году препарат ОАТД-01 был удостоен статус орфанного препарата при показаниях к ИЛФ.обозначение орфанного препарата — ODD) от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA)» — читаем далее. Белки хитотриозидазы (CHIT1) — в патологически активированных воспалительных клетках, продуцирующих повышенное количество этого белка В лабораторных экспериментах блокирование активности CHIT1 после введение OATD-01 приводило к подтвержденным противовоспалительным и антифибротическим эффектам.
«Постулируемый терапевтический эффект OATD-01 у пациентов с коронавирусом (COVID-19) или другой вирусной инфекцией в анамнезе, приводящей к аналогичному течению заболевания, может заключаться в замедлении или предотвращении прогрессирующих фиброзных изменений в легких, и следовательно, улучшить дыхательную функцию», — сказал директор по исследованиям OncoArendi Therapeutics Рафал Камински, цитируемый в материале.
Команда OncoArendi в настоящее время организует научное сотрудничество для проверки того, что ткани легких, полученные от пациентов, умерших от COVID-19, имеют более высокую концентрацию CHIT1 и что он также присутствует в воспалительных клетках, инфильтрирующих легкие этих пациентов.Если компания наконец подтвердит его возникновение и назначит безопасную дозу для введения пациентам, имея при этом орфанное показание (ODD) от FDA, она сможет претендовать на возможность более раннего введения соединения (уже во второй фазе клинических испытаний) пациентам с COVID-19 в анамнезе, у которых наблюдались изменения легких. Сочетание орфанного показания с подтвержденным наличием у пациентов повышенного уровня терапевтической мишени, т.е. CHIT1, может значительно сократить цикл клинической разработки препарата, т.е. с 3-5 лет до даже менее 2 лет указано.
«Увеличение числа больных в связи с разрастающейся сейчас пандемией резко повысит потребность фармацевтического рынка в препаратах для борьбы с воспалением, приводящим к легочному фиброзу. До сих пор идиопатический легочный фиброз был редким, но смертельным заболеванием с ожидаемая продолжительность жизни 3-5 лет с момента постановки диагноза Быстрый рост Быстрый рост количества пациентов повысит ценность проекта OATD-01 для потенциальных отраслевых партнеров, так как эффективное лечение ИЛФ, скорее всего, потребует сочетания нескольких различные методы лечения, основанные на взаимодополняющих механизмах действия», — добавил Камински.
В случае подтверждения гипотезы о повышенной активности CHIT1 в легочной ткани людей с коронавирусной инфекцией в анамнезе ОнкоАренди планирует получение средств в виде грантов и субсидий, а также соглашений о сотрудничестве с партнерами за рубежом, в том числе в США и ЕС (в частности, в Германии) для борьбы с потенциальными последствиями пандемии COVID-19. Правительство США объявило, что потратит более 8 миллиардов долларов на борьбу с коронавирусом, из которых 3 миллиарда долларов пойдут на исследования новых методов лечения.
«ОнкоАренди» не планирует работу над препаратом, который будет непосредственно бороться с новым коронавирусом, но может способствовать борьбе с потенциально смертельными осложнениями этого заболевания, от которого, по текущим прогнозам, пострадают многие миллионы людей во всем мире ", - заключил директорисследовать.
ОнкоАренди Терапьютикс С.А. — инновационная биотехнологическая компания, специализирующаяся на поиске, разработке и коммерциализации новых препаратов для лечения респираторных и онкологических заболеваний. Компания котируется на основном рынке ВФБ с апреля 2018 года.
Источник:
.Больница Covid 90 000 - выздоравливающий рассказывает, чего там ожидать ;;;;«Было два или три раза в приемном покое, когда я очень боялся инсульта. Я вижу, как туда идут гробы, и не знаю, что со мной будет, у меня высокая температура. Я закуталась в пуховик, который, к счастью, взяла. Проходит еще час, у меня кончилась вода и я чувствую, что сохну», — говорит наш собеседник.
41 год, занимается спортом каждый день, живет на полную катушку. Последнее, о чем он мог думать, это то, что его госпитализируют с тяжелой формой COVID.А попадает дважды и во второй раз обнаруживает, что его легкие в ужасном состоянии. Семья должна попрощаться с ним.
Целительница от COVID-19 рассказывает ОКО.пресс об этом страшном опыте, а также дает советы о том, как подготовиться к болезни и пребыванию в больнице, как справиться со стрессом и о чем должны позаботиться родственники человека, находящегося в больнице. «Стоит взять с собой теплую одежду, потому что в ковидных больницах есть мощные кондиционеры, поэтому персонал может оставаться в защитных костюмах, поэтому чертовски холодно».
Славомир Загурски, OKO.press: Устали?
Мой собеседник - человек из медицинского сообщества и попросил не называть его имени: No. Это не плохо, это удивительно хорошо. Во вторник я впервые после долгого перерыва был на скалодроме. Я был в отпуске полтора месяца, и мне очень нравится скалолазание.
Вы молодой, здоровый мужчина, который недавно переболел COVID.Тяжело, с пребыванием в больнице. Вы боялись, что заболеете? Вы даже не рассматривали это?
Так как я никогда в жизни серьезно не болела, никогда не лежала в больницах, занимаюсь спортом каждый день, то думала, что мой организм готов справиться с любой инфекцией. Будет ли это коронавирус, простуда или грипп.
Если раньше у меня были простуды, то в этой одно-двухдневной модели с высокой температурой и очень быстрым выздоровлением.
ЧСС в покое - 52. Артериальное давление в норме. Нет диабета, нет сопутствующих заболеваний. Нить. Просто образец здоровья.
Но вы были осторожны? Маска, ограничение контактов?
Да. Кроме сменного графика работы, я немного работал удаленно. Я был осторожен.
Вы знаете, как вы заразились?
Не знаю. Мне кажется, что я мог заразиться на работе. В какой-то момент у нас возникла идея, что после воскресенья мы все разделимся на две команды, чтобы снизить риск заражения, а перед этим сделаем несколько анализов.В итоге это сделали только три человека. В среду я был на работе в последний раз. В четверг вечером, 22 октября, мне сообщили, что у одного из людей положительный результат.
Она чувствовала себя хорошо?
В начале недели у нее не было никаких симптомов, и она немного кашляла.
В ночь с четверга на пятницу у меня поднимается температура. Мы с женой решили взять мазок утром.
Думаешь, это оно?
Да. Потому что лихорадка была слишком низкой.В моем случае - как я уже сказал - при этих простудах бывают такие внезапные высокие температуры и зараза, как быстро приходит, так и кончается. И тут понеслось...
… относительно невинный.
Точно. Температура максимум 38 градусов.
Мы проводим тест. Я позвонил другу утром и попросил его прийти и взять мазок для нас. И сразу после этого мазка я потеряла сознание. Я потерял сознание и упал головой на край стены. Много крови. Голова рассечена в двух местах.Я в плохой форме. Когда через час приезжает скорая помощь, парамедикам приходится вытаскивать меня из дома в инвалидной коляске, потому что я не могу ходить.
Я в машине скорой помощи, мой телефон в кармане, но я не могу ни с кем поговорить или сообщить, куда я еду. К счастью, мой тесть следует за нами, так что семья узнает, куда я иду. Тем временем мои друзья тоже отследили, куда меня везут.
В отделении неотложной помощи, зная, что у вас, вероятно, COVID +?
Они знают, что я из контакта, потому что у меня еще нет результатов теста.
У меня быстро прошился. Мне делают томографию головы, потому что надо посмотреть, нет ли гематомы, не сломан ли череп. Результаты в порядке. Делают рентген легких, тоже все в порядке.
Я в том отделении неотложной помощи. Я ношу маску и мне тяжело дышать в ней. Вот я и прошу кислород и лежу под кислородом.
Я как-то ночую. На второй день температуры нет. Моя голова перевязана, но все в порядке.
Они делают вам второй тест?
Да. Сразу, на входе.Если вы находитесь в контакте, они сразу возьмут мазок.
Здесь важный момент.
При вызове скорой помощи стоит сразу сообщить диспетчеру, что вы на связи. Тогда задержки нет. Потому что коллега, который разговаривал с диспетчером, этого не сделал и спасателям пришлось одеваться в коридоре, а они приходят в таком виде.
Иногда эти 15 минут могут быть очень важны.
После 24 часов в отделении неотложной помощи меня отправили домой.Я говорю, что не хочу возвращаться, спрашиваю про изолятор. Узнаю, что изоляторы для Варшавы и окрестностей будут построены только после выходных, а сейчас ближайший находится в Люблинском воеводстве.
Я думал, все хотят домой.
Мы с женой договорились, что для безопасности домочадцев (у нас двое маленьких детей) мне будет лучше какое-то время отлучиться.
Но ты все равно вернешься туда.
Я не решаюсь ехать в Люблинское воеводство.Итак, скорая помощь отвезет меня домой. И я был там с субботы.
Я уединяюсь в спальне, жена спит в гостиной. Еду получаю у двери, в туалет хожу только в маске. Я борюсь с лихорадкой, у меня три пика в день. У меня высокая температура - от 39 до 40 градусов. Это меня так утомляет. Я пытаюсь пить.
Вы становитесь все слабее и слабее.
После возвращения из больницы все в порядке, но с воскресенья стало хуже. Если у вас жар и слабость, вы ограничиваете любые движения.Чтобы меньше ходил в туалет, меньше пил. И вот еще одно важное замечание. По такому случаю стоит приготовить домашнюю утку. Почему? Потому что после недели, проведенной дома, в какой-то момент я вдруг выпрямился, потому что хотел в туалет, и рухнул в этот туалет.
Скорая уже знает, что у меня положительный результат, и меня забирают. Я спускаюсь вниз со спасателями и неизвестно куда пойду.
Если бы у тебя была утка, или ты встал с постели более осторожно, ты не знаешь, как бы это обернется.
Я очень рад, что так все закончилось, потому что когда я прихожу в больницу, оказывается, что 10 процентов. легкие заняты ковидными изменениями. У меня прогрессирующая пневмония.
О чем вы вообще не знали?
№ Я думаю, что начал немного кашлять, но мое насыщение было нормальным.
Следующий важный момент - если вы начинаете болеть, стоит иметь несколько вещей упакованных - нижнее белье, пижаму, бутылку воды, может быть, два банана - чтобы вы могли быть в безопасности в случае крайней необходимости.Вы можете провести много времени в SOR.
Еще ковидные больницы имеют сильный кондиционер, чтобы персонал держался в защитных костюмах, так что чертовски холодно.
Я был не готов, вся эта болезнь меня удивила. Спрашиваю спасателя, как одеться. В конце концов, все, что я беру, это пуховик — и это было здорово — и бутылку воды. Я приземляюсь на SOR. Я лежу там семь часов. Я прохожу все рутинные тесты, ожидая, что со мной произойдет.
Меня принимают в неврологию.Сегодня суббота, 31 октября. У меня очень высокая температура, потому что у меня 41 с половиной градус. Решено, что будет пункция ликвора, так как есть подозрение на менингит. А на рассвете воскресенья у меня прокол.
Очень неприятно?
Резня. Перед процедурой врач на одном дыхании перечисляет все возможные последствия для вас – от парезов до депрессивных синдромов, длящихся месяцами. Если оператор хороший, пункция проходит гладко, но не менее 6-8 часов после того, как вы полежите в жмыхе.Если вы поднимаете голову, у вас заканчивается спинномозговая жидкость. Ваш организм должен успеть выработать новую его порцию.
Я действительно не хотел этого исследования. Я была травмирована, потому что у моей тети после такого прокола был синдром депрессии.
Но я нейробиолог и вокруг меня пациенты, у которых COVID начался с инсульта. Ненамного старше меня - может быть, 45-50 лет. Я, конечно, не хочу, чтобы все пошло так.
Итак, в 6.30 у меня прокол. Жидкость чистая.С другой стороны, рентгенологи описывают это воспаление, поэтому я получаю противовирусный ацикловир и антибиотики при ковидных изменениях.
Примерно через 20 часов после операции медсестры берут меня на руки, как тряпичную куклу. Снимают футболку, стирают влажными салфетками, меняют футболку и снова надевают. Только на следующий день я смогла больше двигаться.
У меня все еще высокая температура. Однажды около 10 часов вечера я прошу медсестру измерить мне температуру, потому что чувствую, что она поднимается.Он отвечает через минуту, потому что тогда мы всех измерим. А около 23:00 у меня уже 40,5 градусов. Я сразу получаю пиралгин внутривенно. Не помогает. Мне прикладывают лед и вызывают врача, может, он еще что-нибудь сделает. Мне вводят кетонал внутривенно. Около 03:00 ночи температура падает.
Вы смогли уснуть?
Очень плохо, как-то засыпает, а если добавить к тому, как работает палата, разные звуки... К счастью, в неврологии у меня была резонансная томография головы с контрастом.По этому случаю я получил затычки для ушей, и это отличная сделка.
Я лгу. Все комнаты закрыты. В коридоре холодно. Жизнь там умирает около 23:00. прибл. В 05:00 утра в палату заходят медсестры, измеряют давление и сатурацию, иногда температуру. Затем есть еще два часа, прежде чем лекарство и завтрак прибудут между 08:00 и 09:00.
Суточный ритм определяется приемом пищи. За ними стоит вставать, потому что есть теплый чай. Вы также должны помнить, что на каждый градус повышения температуры вы сжигаете 500 килокалорий.Так что вы способны съесть черного жареного черта с рогами, чтобы просто выжить и иметь силы лихорадить его.
Обед подается между 13:00 и 14:00. Ужин, к сожалению, довольно ранний, между 17:00 и 18:00. Почему я говорю вам это? Потому что я никогда не был госпитализирован. Я не знала этого подопечного ритма, он для меня новый.
Разве ты не был голоден поздно ночью?
К счастью, мои родственники уронили немного еды.Коллеги тоже. У меня есть бананы, шоколад. Эта калорическая цепочка действительно велика. Менее чем за 3 недели госпитализации я похудела на пять килограммов.
Как-то продолжаю.
У меня есть лечащий врач, которого я посещаю дважды за все время моего пребывания в больнице. Может быть, по 10 минут каждый раз.
Выходит в четверг, 29 октября. Я иду на томографию. Никто не говорит мне, каков мой результат. Жена звонит друзьям, которые могут помочь. Потому что предвосхищая факты - получается, что у меня процентов 65.поврежденные легкие.
Это ужасный результат. На данный момент неизвестно, что со мной будет.
Но ты еще этого не знаешь. У вас есть мысли, что вы можете умереть в этой больнице от COVID?
У меня не возникает этих мыслей до тех пор, пока вскоре после этого испытания я не начинаю лихорадочно двигаться. Меня переводят в комнату интенсивного наблюдения. Это комната, где за вами постоянно наблюдают, перед пультом медсестер.
Вам говорят, зачем вас туда везут?
Говорят, что я буду получать ремдесивир и что плазма для меня готова.Еще до того, как я пошевелился, я получил первую дозу стероида - дексаметазона. В течение некоторого времени было известно, что дексаметазон значительно помогает больным COVID, и теперь, когда вы приходите в больницу, вам действительно нужно сразу же принимать стероиды.
Я вижу, что что-то не так. Подозрительно много людей приходит ко мне. При этом у меня хорошая насыщенность, я правильно дышу.
Мне дают ремдесивир и плазму. При плазме температура тела должна быть ниже 37 градусов.В связи с тем, что эта температура у меня продолжает прыгать, мне сначала вводят пиралгин в вену. Окна открываем, укутываем, лед прикладываем, есть успех - 36,5 градусов. Мы лжем. Ремдесивир - по крайней мере в начале - должен быть на низком расходе, потому что неизвестно, как отреагирует организм. Все работает нормально. Я принимаю это без какого-либо шока, я принимаю это с надеждой. Еще тогда - не помню кто, то ли жена, то ли мой друг, говорит мне, что у меня процентов 65. поврежденные легкие.
Помню, это была первая ночь, когда я наконец поспал пару часов.В реанимационном отделении удобная кровать, высокая, противопролежневая, с компрессором, который постоянно качает воздух, как будто лежишь на водяной кровати. Так что когда дело доходит до сна, это хорошая ночь, но стресс огромен, потому что я не знаю, что со мной произойдет.
Я понимаю, что, вероятно, не вернусь к той жизни, что была до болезни, но выживу ли я вообще?
Ну а теперь первая мысль, которая пришла в голову - как бороться с этим стрессом и поддерживать параметры.
Существует метод обучения скалолазанию, который достаточно хорошо стимулирует нервно-мышечные окончания. Вы закрываете глаза, можете использовать руки и повторяете последовательности движений на альпинистских маршрутах.
Те, которые вы когда-то сделали. Мысленно вы перемещаетесь к скалам или стене для скалолазания и карабкаетесь.
Я заметил, что он держит мой сердечный ритм хорошим, что у меня все время высокая насыщенность. Я успокаиваюсь. Ну вот опять. И еще раз. Я продолжаю свой путь со стиснутыми зубами.Я засыпаю.
Утром, проснувшись, слышу, что надо опять идти на томографию легких. Так мало времени прошло с этой плазмы и первого ремдесивира. Может быть, такая страшная паника, что хотят посмотреть, прекратилось ли поражение легких?
Вот так. Они делают мне обследование, я возвращаюсь. Неожиданно приходит лечащий врач. И он говорит, что вчерашнее исследование, которое прошло так плохо, было не моим.
Красивый номер.
Звоним через полчаса, на этот раз.И врач сообщает, что у меня поражение легких 10-15%, которое не сильно ухудшилось за эти пять дней. Это отличная новость для меня! Как будто кто-то сидящий в черном колодце бросил веревку и вытащил его на поверхность.
После мгновения эйфории есть место гневу — как можно было спутать результат теста? Получаю ответ, системная ошибка, такое бывает. Во всяком случае, когда вы видите ситуацию, в которой оказалась вся система здравоохранения, в которой они работают, меня это не удивляет.
Что дальше?
Сегодня пятница, меня переводят в пульмонологию. Я продолжаю получать ацикловир, антибиотики, стероиды и ремдесивир.
Первый день провожу в пульмонологии одна.
Еще один ход на следующий день. Через некоторое время они приводят ко мне в комнату своего соседа по комнате - Кшишека, хирурга. Он в плохом состоянии, температура около 40 градусов, также через неделю, может быть, даже 10-дневная лихорадка. Он больше не мог этого выносить, он не спал последние три ночи и был госпитализирован.
Кржишек лежит под кислородом, получает 2-2,5 литра кислорода. Сделали томографию. У него были большие повреждения легких, чем у меня, но он очень быстро поправляется. Ремдесивир получает довольно быстро, плазму не дают, но дела идут хорошо.
Завязывается приятное знакомство. Мы начинаем совершать виртуальные прогулки, которые немного снимают стресс, позволяют вырваться из этой больничной реальности. Однажды Кшишек везет меня куда-то, иногда я беру его.
Едем с рюкзаками. Низкие Бескиды.«Я был там недавно, — говорит Кшисек. Он рассказывает, как выглядят деревья, какие красивые цвета. На следующий день едем в Хель. «Смотрите, 80 метров пляжа. Мы немного зарылись в этот песок».
Я не получаю всю серию из пяти доз ремдесивира, потому что печень сильно пострадала из-за других препаратов, но после четырех я чувствую себя довольно хорошо. У меня еще есть 2-3 приступа лихорадки, но я вижу, что после этого четверга, когда я получил все возможное, я наконец-то иду на поправку.
Интересно, когда я смогу выписаться из больницы.У меня берут еще один мазок. Вместе у меня было целых девять мазков в обеих больницах.
Это преувеличение?
Я думаю, что два слишком много, но это процедуры передачи между отделами.
Получается, что для того, чтобы вернуться домой, мне нужно иметь два отрицательных теста на коронавирус. Есть два регламента. В одном рассказывается о двух отрицательных тестах, а в другом говорится, что если вы болеете не менее 13 дней, то вам могут сказать «привет» через три дня после исчезновения симптомов.
Я чувствую себя все лучше и лучше. В субботу у меня еще один мазок, и результат неубедительный. То есть я больше не заражаю, но остатки вируса где-то в организме. А вот еще один мазок после неубедительного результата можно брать не через 24 часа, а через 72 часа.
Это три дня назад.
В понедельник у нас с Кшиштофом еще один мазок. На следующее утро медсестра сказала, что у нас обоих отрицательный результат. Через час нам неожиданно дают еще один мазок.
В больнице плохой поток информации. Врачи меняются, бегают по палатам, часто не делятся информацией о больных.
Если почувствуете слабость, стоит за родными следить, звонить, что происходит, что у меня получается. Это была роль моей жены, и когда я немного поправился, я держал руку на пульсе и осведомлялся о лечении.
Но вы знаете, для других это не так просто. Ты все-таки выйдешь из этой больницы?
Давай! Мы ходим по комнате с моей соседкой.В двухместном номере мой сосед по комнате смог проехать 2,5 км за день!
Делаем приседания, растяжку. Через несколько недель у вас нет ни бедер, ни икр. Итак, мы как-нибудь начнем. Бегаем также для мобилизации легких и улучшения насыщения.
вторник. Два отрицательных теста, мне сообщают, что я ухожу. Я так скучаю по своей семье, так хочу обнять своих детей. Это какое-то мистическое ощущение для меня. Я в плохой форме, у меня было несколько моментов, когда я был действительно напуган.
Два или три раза в травмпункте, когда очень боялся инсульта. Я вижу, как туда идут гробы, и не знаю, что со мной будет, у меня высокая температура. Я закуталась в пуховик, который, к счастью, взяла. Проходит еще час, вода у меня закончилась, и я чувствую, что сохну.
Это худший момент в истории ?
Худший момент с неправильным результатом - 65 процентов. поврежденные легкие.
Вы видели эту больницу.
Да. То, через что проходит пациент, ужасно.
Тот факт, что вы так много знаете о COVID и о медицине, помог вам в вашей болезни или, скорее, беспокоил вас?
Вас беспокоить. В воскресенье после пункции, когда меня так сильно лихорадило, мой хороший друг дал мне ссылку на статью о том, насколько COVID разрушает мозг. И тогда я был в ярости на него. Я не мог ему ответить, но я был зол, лежа без сознания на кровати. Я знал, как COVID разрушает мозг.Я знал, что когда у тебя высокая температура, твои синапсы ослабевают, и получается фрикаделька.
Вот почему упражнения, которые я упомянул, имеют решающее значение для контроля стресса. Какое-то позитивное мышление, что ужасно сложно в такой ситуации, но, может быть, просто вспомнить какие-то приятные места или путешествия.
Мои коллеги планируют исследование пациентов с ковидом. Они покажут им несколько спокойных фотографий, чтобы снять стресс.
Мой мозг пострадал от болезни.Я выздоравливаю, но мне еще трудно подобрать слова, например.
Я не вижу. Вы рассказываете отличную историю.
Когда жена забирала меня из роддома, я чувствовал себя домашним животным, которое просто хотело, чтобы его укрыли одеялом и спрятали под стол.
Мы дома. У меня была ужасная калорийность. Я сказал: «Давай закажем пиццу». Жена съела два куска, а я доел оставшуюся часть большой пиццы. Для этого я взяла плитку шоколада, выпила два чая и легла спать. Я потел ночью.Это потоотделение продолжалось еще неделю, может быть, дольше. Я спросил Кшишека, он тоже вспотел.
Это признак слабости.
Да, хотя у меня до сих пор нет ответа, если это не проблема с печенью.
Мы со свекровью со вторника по воскресенье, а через неделю у меня запланирована научная конференция, чтобы прочитать лекцию. По мере того, как приближалась перспектива выписки из больницы, я не позволял себе думать, что смогу что-то сказать. Тяжело, пусть кто-нибудь другой скажет, могу подарить материалы.Между тем, в этот вторник мне вдруг захотелось. Представьте, что я читал эту лекцию совершенно расслабленно. Босс сказал, что это было здорово, я не вижу, что я болен.
Ну, я потихоньку возвращаюсь к работе, мои родственники помогают с детьми, я пытаюсь наверстать упущенное.
Вы будете сдавать плазму?
Да. Я недавно получил результаты, и оказалось, что у меня много антител. Результаты исследований относительно эффективности плазмы различаются. Пока это экспериментальный метод, но есть веская гипотеза, что он может спасти жизнь многим людям, а плазмы везде не хватает, ее получают лишь единицы пациентов.Как ремдесивир.
Я также думаю о плазме в социальном контексте, что она очень хорошо работает для людей, если они могут что-то сделать для других. Общество сильно консолидируется, если оно обладает чувством свободы воли.
В нынешнем политическом контексте это очень и очень важно. Это, вероятно, небольшой разрез на этой жестокой ране, но люди из всех слоев общества сдают плазму.
Вы узнали что-то из своей болезни? Потому что я не знаю, можно ли сказать, что вы что-то приобрели.
Конечно, я отдалился от различных вещей. Вы знаете, мне в марте будет 42 года, у меня двое детей. Лежа в этой больнице, я думал, что если я их больше не увижу, то это будет означать, что я не случится в их жизни. Они слишком маленькие, ничего не запомнят.
В вашем удостоверении личности указан только отец. Оно вписано, но в жизни не бывает, не оставляет следа. Это такое травмирующее, подавляющее чувство небытия.
Так что я думаю, что я получил, может быть, более мягкий взгляд на этот мир.Потому что у меня, однако, большие ожидания от жизни. Сколько себя помню, я много чего пытался сделать. Мой день заканчивается поздно. Я мало сплю, меня многое интересует. Как правило, модель полна газа и импульса. То и дело стена, два дня паузы и больше.
Не хотелось бы его менять, но после болезни я конечно смотрю на некоторые вещи мягче, спокойнее и с большей отстраненностью.
Имя пациента в общей комнате в больнице изменено.
Здоровье личности – основа здоровья нации.
Проверяем, как работает польское здравоохранение
Биолог, журналист. Он защитил докторскую диссертацию в Варшавском университете и преподавал биологию студентам в Алжире. Он провел 20 лет в Gazeta Wyborcza. Он основал там научный отдел и продвинул многих научных журналистов. Он также работал, среди прочего в посольстве Республики Польша в Вашингтоне, занимаясь вопросами научного и культурного сотрудничества между США и Польшей. В «ОКО.пресс» он в основном пишет о системе здравоохранения.
Почти весь мир борется с коронавирусом. Согласно последним исследованиям, оказывается, что после выздоровления от COVID-19 могут остаться серьезные осложнения, такие как тромбы во многих органах тела или инсульт. Из-за возможных последствий для организма в целом COVID-19 можно считать мультисистемным заболеванием.
Хотя вирус SARS-CoV-2 в основном поражает легкие, появляется все больше и больше наблюдений, которые дают некоторое представление о его воздействии на остальные части тела, такие как мозг, сердце, почки, иммунная система и кровоток.Большинство из миллионов людей, инфицированных SARS-CoV-2, имеют только легкие симптомы или инфекция протекает бессимптомно. Однако у сотен тысяч заболевание имеет тяжелое, осложненное течение.
Более одной системы
Информация, полученная с начала пандемии, предполагает, что вирус, поражающий дыхательные пути, будет ограничиваться гриппоподобной пневмонией. Между тем, COVID-19, по-видимому, является мультисистемным заболеванием, поражающим различные ткани и органы, такие как туберкулез и болезнь Лайма.
Однако, в отличие от известных мультисистемных заболеваний, не существует основанных на многовековом опыте руководств по правильному их лечению. Имеются единичные сообщения о лекарствах или методах лечения, которые помогли пациенту или нет. Для получения надежных знаний необходимы обширные и длительные клинические испытания. Во многих странах проводятся десятки, если не сотни таких исследований.
Чаще болеют мужчины
Когда коронавирус вызывает пневмонию, он вызывает затруднение дыхания, что приводит к гипоксии в других органах и тканях.Если организму не удается бороться с пневмонией, это может привести к летальному исходу — фактически, это основная причина смерти от COVID-19. Но гипоксия не единственная проблема. Кроме того, сопутствующие респираторные заболевания, такие как астма, не являются столь серьезным фактором риска для пациентов, как это опасались. Болезни, влияющие на состояние сосудов – повышенное артериальное давление, диабет и болезни сердца – оказались более опасными. Чаще умирают мужчины, тучные люди и особенно пожилые люди.По данным Национального аудиторско-исследовательского центра интенсивной терапии, более 70 процентов пациентов, поступивших в отделения интенсивной терапии в Англии, Уэльсе и Северной Ирландии, были мужчинами, а доля людей с избыточным весом и ожирением также превышала 70%. Более двух третей умерших в отделениях интенсивной терапии — люди старше 60 лет.
Однако неизвестно, почему некоторые 70-летние попадают в больницу «только» с дыхательной недостаточностью и нуждаются в небольшом аппарате искусственной вентиляции легких, в то время как есть 20-летние, у которых быстро развивается полиорганная недостаточность.Поскольку афроамериканцы и азиаты кажутся более чувствительными к вирусу, чем европейцы, многие врачи предполагают, что в этом могут быть виноваты генетические факторы. Однако твердых доказательств этому нет.
Картина заболевания часто не ограничивается пневмонией. Врачи по всему миру наблюдали множество удивительно серьезных осложнений COVID-19.
Одним из них является образование тромбов, возможно, связанное с воспалением слизистой оболочки кровеносных сосудов, а также с повышенным уровнем строительного материала сгустков, фибриногена.У здорового человека в литре крови содержится от двух до пяти граммов фибриногена, а у больных COVID-19 — даже несколько граммов на литр. Другой белок, имеющий отношение к свертыванию крови (Д-димер), вместо обычных десятков или сотен единиц может достигать уровня десятков тысяч единиц.
Голландское исследование (проведенное в Медицинском центре Лейденского университета, Университете Эразма в Роттердаме и больнице Амфия в Бреде), представленное в научном журнале Thrombosis Research, выявило осложнения со сгустками у 38% респондентов.пациентов с тяжелым течением COVID-19. Особенно интригующим примером является так называемая «счастливая гипоксия», описанная в другом научном журнале Science, что можно свободно перевести как «счастливая гипоксия». Счастливые больные гипоксией ведут себя нормально и сообщают, что чувствуют себя хорошо, несмотря на то, что уровень насыщения гемоглобина крови кислородом (сатурация) у них ниже стандартных 95%. Иногда насыщение намного меньше 80%, что обычно означает потерю сознания или даже угрозу для жизни.Врачи подозревают, что причиной этого явления являются тромбы в легких.
В многочисленных сообщениях (обобщенных в журнале «Nature») отмечается наличие тромбов и в других органах — почках, кишечнике, печени и головном мозге. В случае с головным мозгом наиболее серьезным осложнением, вызванным, скорее всего, тромбами в мозговых сосудах, является инсульт, который, по мнению редакторов New England Journal of Medicine, возникает даже у молодых пациентов.Первые китайские и американские исследования показали, что от двух до пяти процентов пациентов перенесли инсульт. Более свежее исследование, проведенное специалистами Медицинской школы Гроссмана при Нью-Йоркском университете, указывает на то, что это один процент, но инсульты, связанные с COVID-19, протекают особенно тяжело: пациенты умирают в семь раз чаще, чем при неинфицированных инсультах.
Инсульт — не единственное и не самое распространенное осложнение нервной системы. Как сообщает «Природа», даже в 65 проц.люди с положительным тестом на SARS-CoV потеряли вкус и обоняние. По мнению некоторых ученых, это может быть связано с прямым воздействием вируса на нервную систему. Во время эпидемии в Ухане также были описаны такие симптомы, как спутанность сознания и нарушение сознания (например, в журнале «JAMA Neurology»).
COVID-19 также наносит вред сердцу. Как пишут ученые в журнале JAMA Cardiology, его острая недостаточность может быть результатом гипоксии или воспалительного процесса, но некоторые из зарегистрированных случаев, похоже, указывают на то, что вирус может напрямую заражать и повреждать сердечную мышцу.
Согласно китайским и итальянским исследованиям, проведенным на ранней стадии пандемии, от 25 до 27 процентов у госпитализированных пациентов, умерших от COVID-19, были проблемы с почками. Они часто сопровождают пневмонию. Неясно, что вызывает эти проблемы — это могут быть тромбы, чрезмерная воспалительная реакция, гипоксия или прямая вирусная атака на почки. Многие пациенты нуждаются в диализе, но использование искусственной почки предотвращает чрезмерное свертывание крови, что требует использования антикоагулянтов, как сообщает Johns Hopkins Medicine.
Особо тяжелые случаи COVID-19, по словам экспертов, вызываются «цитокиновым штормом» — чрезмерной воспалительной реакцией иммунной системы, которая повреждает здоровые ткани и органы даже после того, как инфекция побеждена. Это явление было описано, например, в медицинском журнале «Журнал инфекций». В то время как задача цитокинов, таких как TNF, IL-6 и IL-1β, состоит в том, чтобы остановить размножение вируса, слишком большая их часть наносит вред организму, который они призваны защищать.
В настоящее время нет достоверных данных о частоте этой реакции, но у многих больных, впоследствии умерших, наблюдались высокие уровни цитокинов в крови.В этих случаях наилучшие результаты дают препараты, ингибирующие цитокины (например, тоцилизумаб, описанный в Annals of Oncology). Одно исследование в The Lancet также предполагает раннее введение препаратов, препятствующих свертыванию крови (таких как гепарин и антитромбин), для предотвращения цитокинового шторма.
Автор: kw/map/ Источник: PAP
Источник основного фото: Shutterstock
.