2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
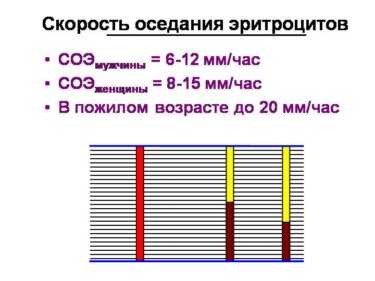
Аббревиатура СОЭ означает «скорость оседания эритроцитов», измеряемая миллиметрами в час. (В старых справочниках этот анализ назывался РОЭ). В основе исследования лежит процесс, обусловленный гравитационными силами. Поскольку эритроциты тяжелее других элементов крови, они первыми выпадают в осадок. Их подсчет в вертикально установленной пробирке через час и является основой анализа.
Скорость, с которой эритроциты опускаются на дно, зависит от многих факторов, как физиологических, так и патологических. Значения СОЭ отличаются в зависимости от возраста, пола. Изменения показателей возможны в связи с особенностями питания, прохождением пациентом курса лечения определенными видами медикаментозных препаратов, кортикостероидами, противовоспалительными средствами.
Знать, что показывает высокое СОЭ, особенно важно, так как превышение нормативов наиболее часто свидетельствует в пользу развития того или иного заболевания. Высокие цифры СОЭ могут свидетельствовать о наличии в организме онкопатологии, воспалительного процесса, инфекционного, ревматологического, анемии. Показатель будет превышать норму при инфаркте миокарда, травме, аллергии, беременности.
Несмотря на то, что СОЭ – неспецифичный показатель, диагностическая ценность исследования огромна. Она обусловлена его высокой чувствительностью. Изменение данного показателя отмечается уже на ранних стадиях развития патологического процесса, когда другие анализы еще не являются информативными, остаются в норме. Повышенный показатель СОЭ в анализе крови является поводом к продолжению обследования, уточнению ситуации.
Причины, почему значение параметра СОЭ повышается у женщин в норме:
У женщины после 50 лет увлечение СОЭ связано с гормональной перестройкой организма при приближении климакса.
У ребенка значение показателя СОЭ зависит от его возраста. У новорожденного максимальное значение – 2,8 мм/ч, что связано с очень низкой концентрацией белка в крови, и значит, отсутствием условий у эритроцитов для быстрого оседания. Поскольку с развитием ребенка вязкость крови увеличивается, к 14 годам этот показатель у девочек становится – 2-15 мм/ч, у мальчиков – 1-10 мм/ч.
Все нормативные показатели СОЭ имеются в специальной таблице, где они указаны в соответствии с полом и возрастом. При этом интерпретировать полученный ответ должен только врач, поскольку результат проведенного исследования может варьировать в любую сторону в зависимости от физиологических или патологических процессов. Для оценки ситуации специалист будет учитывать целый круг сопутствующих факторов. При этом нужно знать, что у 5% жителей Земли анализ показывает высокое СОЭ без видимых причин.
| Возраст | Норма, мм/ч |
| до 13 лет | 4-12 мм/ч |
| 13-18 лет | 3-18 мм/ч |
| 18-30 лет | 2-15 мм/ч |
| 30-40 лет | 2-20 мм/ч |
| 40-50 лет | 0-26 мм/ч |
| 50-60 лет | 0-26 мм/ч |
| после 60 лет | 2-55 мм/ч |
| При беременности | до 45 мм/ч |
Скорость оседания эритроцитов, или СОЭ, — это часть общего анализа крови. Показатель зависит от состояния мембраны эритроцитов и присутствия в крови разных белков. СОЭ может изменяться по естественным причинам или указывать на воспалительный процесс в организме.
Какова норма СОЭ и как его определяют, мы уже рассказывали здесь. А в этой статье разберёмся, почему оно повышается и когда это опасно.
СОЭ зависит от особенностей оболочки эритроцитов и концентрации некоторых белков в крови. Иногда их количество изменяется, но это не связано с болезнью, а является нормой. Например, повышенные значения могут быть у следующих людей:
Это не значит, что не нужно обращать внимание на повышенное СОЭ. В некоторых случаях это признак заболеваний, поэтому лучше доверить расшифровку анализа терапевту.
Чаще всего увеличение скорости оседания эритроцитов связывают с различными воспалительными процессами. Но помните: показатель не помогает определить, какая болезнь у человека. СОЭ нужно только для контроля состояния. А его повышение может указывать на определённую группу патологий.
СОЭ увеличивается при любом инфекционном заболевании. Это может быть простая ОРВИ, острые воспалительные процессы в мочеполовых органах или кишечнике. После выздоровления этот показатель обычно постепенно снижается. Но у людей с хроническими или тяжёлыми инфекциями отклонения могут сохраняться долго. Например, при мононуклеозе, туберкулёзе.
При некоторых болезнях разрушаются и воспаляются ткани, но это не связано с действием микроорганизмов. К таким патологиям относятся:
Если у человека есть состояние, при котором иммунные клетки атакуют собственные ткани или чужеродные белки, это вызывает иммунные нарушения и приводит к увеличению СОЭ. Из-за патологии в крови становится больше иммуноглобулинов, белка фибриногена, которые участвуют в воспалительных реакциях и усиливают оседание эритроцитов.
СОЭ может повышаться при сахарном диабете, аллергии и следующих аутоиммунных патологиях:
Изменения состава крови, формы или концентрации клеток могут привести к ускорению СОЭ. Это происходит в таких случаях:
При злокачественных опухолях в крови появляются различные антитела, воспалительные белки, токсичные вещества, которые являются результатом распада опухоли. Они значительно ускоряют СОЭ. Изменения в анализе крови появятся при миеломной болезни, остром лейкозе, лимфоме, раке простаты или другого органа.
Скорость оседания эритроцитов может увеличиться и по другим причинам. Иногда это происходит при повышенном холестерине, гипер- или гипотиреозе, дефиците белка. У некоторых людей повышение СОЭ — это побочное действие некоторых препаратов. Например, морфина, добавок витамина А, средств от давления.
Если человек во время планового медосмотра сдавал анализ крови и в нём нашли повышенное СОЭ, а других отклонений от нормы нет, скорее всего, это не страшно. Чтобы избавиться от сомнений, врач должен назначить повторный тест через несколько месяцев.
Но тем, у кого есть другие изменения в крови, может понадобиться дополнительное обследование. Какое — будет решать специалист, который заметил повышенное СОЭ.
Читайте также 🩸🩸🩸
По словам терапевта GMS Clinic Натальи Поленовой, весь предыдущий год врачи большинства специальностей занимались лечением одной «главной» болезни — новой респираторной вирусной инфекции, COVID-19. Это заболевание принципиально отличается от своих инфекционных предшественников риском развития быстро прогрессирующих осложнений, в том числе, опасных для жизни. И тесты на воспаление, особенно на С-реактивный белок (СРБ) играют в его диагностике очень важную роль.
«Одну из главных опасностей для жизни при Covid представляет так называемый цитокиновый шторм, — рассказывает Наталья Поленова. — Предвестниками этого шторма можно считать стойкую (в течение 5 дней) лихорадку более 38°С, снижение уровня лейкоцитов менее 3 тыс/мл, повышение уровня СРБ более 30 мг/дл, ферритина более 500 нг/мл, интерлейкина-6 более 40 пк/мл. Последний является биологически активным веществом, цитокином, непосредственно ответственным за продукцию белков острой фазы: СРБ, прокальцитонина и ферритина».
Если пациенту с коронавирусной болезнью не становится легче, а лихорадка сохраняется в течение нескольких дней, оценка уровня воспалительных маркеров в крови позволяет заподозрить риск тяжелого течения болезни. В результате врач вовремя понимает, когда нужно госпитализировать пациента, или принимает решение усилить терапию — например, назначить ему глюкокортикостероиды, антибактериальную терапию и другие лечебные мероприятия.
«Оценка параметров системного воспаления позволяет определить тактику лечения, не допустить развития тяжелых осложнений, а также оценить эффективность проводимой терапии при повторном тестировании», — заключает Наталья Поленова.
Что это такое. Анализ крови, который показывает, с какой скоростью кровяные клетки оседают на дно пробирки в течение часа. Позволяет понять, есть ли у человека скрытое воспаление. СОЭ часто назначают вместе с общим анализов крови — о нем мы писали в предыдущей статье.
Как это работает. Кровь — это клетки: красные эритроциты, белые лейкоциты и лимфоциты. Они плавают в плазме — солоноватой жидкости с растворенными в ней белками. Во время движения по сосудам все это непрерывно перемешивается, поэтому кровь напоминает красную краску. Но если оставить ее стоять в тонкой клинной пробирке-капилляре, кровь расслаивается: эритроциты и лейкоциты под действием силы тяжести опускаются на дно.
В норме клетки спускаются на дно медленно. Но если у человека началось воспаление, в его крови появляются защитные белки-иммуноглобулины и фибриноген — белок, который зашивает раны. Эти два белка прилипают к поверхности эритроцитов, так что они тонут быстрее. Если лаборант видит, что на дне капилляра преждевременно образовался красный осадок, он вправе заподозрить, что у человека скрытое воспаление. Но именно заподозрить: бывает, что СОЭ увеличивается и по другим, не связанным с воспалением причинам.
Зачем назначают. СОЭ — неспецифический анализ. То есть он позволяет сказать, что где-то в организме идет воспаление, но почему оно случилось, не объясняет. Вывод об этом может сделать только врач после осмотра пациента: чтобы понять, в чем причина воспаления, чаще всего нужна дополнительная информация.
Как правило, врачи назначают СОЭ не просто так, а если уже подозревают, что где-то идет воспалительный процесс. Чаще всего такие пациенты жалуются на головную боль, температуру выше 37°С, боль в шее, плечах или в суставах, необъяснимую потерю веса или аппетита.
«СОЭ — показатель очень неспецифический, он может повышаться во многих случаях, — рассказывает терапевт одной из клиник Москвы. — Как правило, СОЭ назначают при ревматических болезнях — это системные заболевания, при которых иммунитет атакует собственные ткани пациента. Это системная красная волчанка, ревматоидный артрит, васкулиты. По степени выраженности процесса можно судить по величине СОЭ. Если норма СОЭ обычно до 25, то при этих заболеваниях показатель может быть 40 — это говорит о средней тяжести процесса. Если СОЭ поднимается до 80, процесс протекает еще тяжелее.»
Врач уточняет, что СОЭ может быть ценным показателем, если сопоставить его результаты с данными общего анализа крови. Если у пациента внезапно, на фоне общего благополучия и «спокойного» общего анализа крови обнаруживается огромный СОЭ в пределах 80-100, это заставляет задуматься о раковой опухоли. В некоторых, достаточно редких случаях, при таком СОЭ речь может идти о воспалительных заболеваниях, нагноении — но в первую очередь врач обязан задуматься именно об онкозаболевании.
СОЭ повышается и при пневмонии. Если речь о коронавирусной болезни, то этот анализ может отчасти говорить и о степени тяжести коронавирусной пневмонии. Потому что, если СОЭ повышен чуть выше нормы, до 27-30, воспалительный процесс умеренный. Если СОЭ 45-50, воспаление выражено больше. Но СОЭ — анализ неточный, потому что он может повышаться даже при кариесе зубов, беременности и многих других состояниях. Так что при коронавирусной болезни на него ориентироваться не стоит.
На что обратить внимание при выборе лаборатории. В нашей стране и за рубежом анализ СОЭ делают разными методами. Во всем мире принят метод Вестергрена, при котором у пациента забирают 2 мл венозной крови. Этот метод считается самым надежным. В нашей стране СОЭ часто делают по методу Панченкова, когда у пациента забирают примерно 100 мкл капиллярной крови из пальца. Это проще и дешевле, но в капиллярной крови при заборе могут образовываться микросгустки, так что метод считается менее надежным.
Выбирая лабораторию, нужно обратить внимание, чтобы анализ крови на СОЭ делали именно из венозной крови по методу Вестергрена. Некоторые лаборатории пишут, что делают анализ по нему, но из капиллярной крови — скорее всего, это модификация метода Панченкова, а ее надежность никто не проверял.
Как правило, пациентам, которые сдают кровь по ОМС, то есть бесплатно, исследование проводят по методу Панченкова. Поэтому имеет смысл заранее уточнить у доктора, который направил на анализ, устроит ли его такой результат.
Как подготовиться. За рубежом считается, что специально готовиться к анализу не нужно. Но в нашей стране принято сдавать анализ в первой половине дня и натощак, в крайнем случае — как минимум через три часа после последнего приема пищи — считается, что так анализ будет точнее, потому что в крови не будет ничего «лишнего».
Как понять результат. В норме СОЭ отличается у людей разного пола и возраста, а еще зависит от того, каким методом выполнялся анализ. В целом, показатели похожи, но диапазон «нормы», который охватывает метод Вестергрена, шире, чем при методе Панченкова — в основном потому, что пробирка-капилляр, который используют в первом методе, длиннее, чем та, которую применяют во втором.
У здоровых взрослых мужчин моложе 60 лет СОЭ по методу Вестергрена должен находиться в пределах 2-15 мм/час, а у здоровых небеременных взрослых женщин — в пределах 2-20 мм/час. СОЭ повышается на 0,8 мм/ч каждые пять лет: у мужчин до 20, у женщин — до 30 мм/ч. У беременных женщин СОЭ повышается с 4 месяца беременности, а к моменту родов может достигать 40-50 мм/час — и это совершенно нормально.
СОЭ может быть как повышенным, так и пониженным. Высокий СОЭ, то есть 60-100 мм/ч и более — признак серьезных проблем: это может быть что угодно, от тяжелой бактериальной инфекции и ревматизма до опухолей и височного артериита. Умеренное повышение СОЭ, то есть 20-60 мм/ч, тоже может говорить об инфекции, а еще — об анемии, беременности или старении. Выявить точную причину можно только вместе с врачом.
При коронавирусной болезни измерять СОЭ тоже очень важно. Рост этого показателя может свидетельствовать о том, что к вирусу присоединилась бактериальная инфекция. Резкое падение СОЭ при COVID-19 тоже может быть признаком серьезного осложнения. Например, синдрома активации макрофагов — иммунологического нарушения, которое может возникать у больных коронавирусной болезнью детей.
Низкий СОЭ может указывать на повышенную вязкость крови. Такое бывает, например, при полицитемии, когда эритроцитов в крови становится слишком много, у людей, которые принимают нестероидные воспалительные препараты, и у спортсменов с высокими физическими нагрузками. Разбираться с низким СОЭ тоже нужно вместе с врачом.
Что это такое. Анализ венозной крови, при котором в образце определяют концентрацию С-реактивного белка. Это исследование точнее указывает на воспаление, чем СОЭ, потому что С-реактивный белок появляется в крови исключительно при воспалении.
Как это работает. Печень вырабатывает С-реактивный белок в ответ на призыв иммунных клеток, которые столкнулись с какой-то проблемой — от бактериальной или вирусной инфекции до раковых клеток. При встрече с мертвыми или умирающими клетками белок связывается с ними и запускает еще один защитные механизм — активирует систему комплемента. Это означает, что в норме в крови СРБ или вообще нет, или очень мало. А если появляется — значит, где-то точно идет воспаление.
Зачем назначают. Хотя СРБ — более надежный маркер воспаления, чем СОЭ, сам факт его наличия в крови ничего не говорит о причинах воспаления, поэтому для диагностики он не подходит. Как правило, анализ назначают для уточнения диагноза или для контроля лечения: например, если у больного COVID-19 уровень СРБ больше 10 мг/л, то это, наряду с другими признаками, может говорить о среднетяжелом течении болезни.
«СРБ — показатель более точный, чем СОЭ, — говорит другой специалист клиники Москвы — он отражает степень выраженности именно бактериального воспаления. Если у пациента высокие лейкоциты и высокий СРБ, это достоверно говорит о том, что у него бактериальная инфекция, которую нужно лечить антибиотиками».
При пневмонии показатель СРБ будет отражать степень поражения легких. Норма — от 0 до 6. Если у человека обычная простуда, он будет в пределах 10-12. Но если СРБ, например, в пределах 100-300, речь, скорее всего, идет о серьезной пневмонии.
«Если у человека подтверждается пневмония на рентгене или КТ, по мере выздоровления СРБ будет падать, — объясняет другой врач. — При этом бывают клинические состояния, когда у человека, который недавно перенес коронавирусную болезнь, сохраняется остаточная температура в пределах 37,1-37,2°С. Если СРБ при этом нормальный, это говорит о том, что на самом деле пациент выздоровел. А если СРБ высокий — человека нужно долечивать».
На что обратить внимание при выборе лаборатории. Нормальный уровень СРБ зависит от метода, которым определяли белок. Если метод стандартный, то у всех людей СРБ должен быть в пределах 0-10 мг/л. А если метод высокочувствительный (hs-CRP), то уровень белка должен быть меньше 3 мг/л. Высокочувствительный анализ стоит дороже, но нужен не всегда. Поэтому, если врач назначил это исследование, имеет смысл уточнить, какой именно анализ нужен.
Как понять результат анализа. В норме СРБ не должен быть высоким. Однако понять, почему он повысился, можно только вместе с врачом. Например, СРБ может держаться на уровне от 3 до 10 мг/л при беременности, малоподвижном образе жизни и курении — а может из-за диабета, пародонтита или наследственных заболеваний.
Уровень от 10 до 100 может говорить и об инфаркте миокарда, и о бронхите. А если уровень больше 100 — это могут быть и обширные травмы, и бактериальные и вирусные инфекции.
Однозначно об острых бактериальных инфекциях говорит только очень сильное повышение уровня СРБ — больше 500 мг/л. Но это не означает, что, если уровень СРБ меньше, то бактериальной инфекции нет. Понять, так это, или нет, могут помочь дополнительные обследования: например, бактериальный посев. Без дополнительной информации и консультации с врачом сказать что-то определенное о причине повышения СРБ очень тяжело.
Что это такое. Анализ крови, при котором в образце определяют концентрацию белка прокальцитонина. Это исследование точнее, чем СОЭ и СРБ, потому что с высокой степенью вероятности подтверждает, что воспаление вызвали именно болезнетворные бактерии, а не другие причины. Однако стоит прокальцитониновый тест дороже, чем другие исследования, так что врачи обычно начинают с более простых и бюджетных тестов. При этом тест не позволяет понять, какие именно бактерии вызывают воспалительную реакцию.
Как это работает. В норме прокальцитонина в крови практически нет. Однако в ответ на вторжение бактерий почти все клетки тела начинают усиленно создавать этот белое, так что его уровень в крови резко повышается. Скорее всего, уровень прокальцитонина в крови растет в ответ на бактериальные яды, которые они выделяют в процессе жизнедеятельности — так что при вирусной инфекции, травмах и атаке паразитических грибков уровень прокальцитонина повышается совсем немного.
Пока исследователи не совсем понимают, какую роль играет прокальцитонин в противобактериальной обороне. Но сам факт повышения позволяет использовать уровень прокальцитонина в крови в качестве достаточно надежного маркера бактериальной инфекции.
Зачем назначают. Чтобы надежно отличить бактериальную инфекцию от вирусной. Например. при обычной, неосложненной коронавирусной болезни уровень прокальцитонина в крови находится в пределах нормы.
Если концентрация прокальцитонина вырастает, значит, к вирусной инфекции присоединилась бактериальная, и настала пора назначать антибиотики. Прокальцитониновый тест применяют для контроля за состоянием пациентов, которые лечатся в больнице — например, при тяжелой форме COVID-19.
«Прокальцитонин в амбулаторной практике используют редко, — рассказывает другой специалист. — В моду он вошел недавно, с началом эпидемии коронавирусной болезни. Считается, что он предсказывает ее тяжелое течение. Но на самом деле этот тест пришел из реаниматологии — он указывает на сепсис, то есть на заражение крови. Самостоятельно этот тест делать не нужно».
Как подготовиться. Людям, которые лечатся дома, прокальцитониновый тест практически не назначают. Но в целом правила подготовки такие же, как при СОЭ и СРБ.
Как понять результат анализа. Появление прокальцитонина в крови — всегда недобрый знак, даже если уровень белка поднялся незначительно. Умеренно повышенный уровень прокальцитонина — от 0,15 до 2 нг/мл — у взрослых людей может говорить о местной легкой или среднетяжелой бактериальной инфекции, аутоиммунной реакции или тяжелой почечной недостаточности. Если уровень прокальцитонина поднимается выше 2 нг/мл, речь идет о бактериальном заражении крови, то есть сепсисе, тяжелой бактериальной инфекции вроде менингита, или о раковой опухоли щитовидной железы.
СОЭ в крови — определяется по высоте столбика плазмы (в мм), образовавшегося в течение 1 часа, при разделении крови в пробирке с добавленным коагулянтом на две фракции: плазму (в верхнем слое) и эритроциты (в нижнем слое). При этом необходимо учитывать пол пациента, возраст и возможную беременность у женщин, так как для всех этих категорий существуют некоторые различия в нормах показателей.
Норма СОЭ может варьировать в зависимости от пола обследуемого. Так, норма СОЭ у мужчин отличается от нормы у женщин.
Норма для мужчин:
Норма для женщин:
Также, при определении СОЭ в крови у женщин, необходимо обращать внимание на возможную беременность, послеродовой период, период менструального цикла. В таких случаях показатели будут отличны от нормы в сторону повышения. СОЭ при беременности может возрасти до 45 мм/ч, но в разные триместры будут разные значения.
Если исключить возможные естественные причины возрастания СОЭ, то в остальных случаях высокие результаты могут говорить о присутствии воспалительных процессов в организме. Скорость оседания прямо зависит от состояния и изменения состава белков в крови. Принцип анализа заключается в способности эритроцитов к слипанию — агрегации. Эритроциты сами по себе несут одинаковый отрицательный заряд и поэтому отталкиваются друг от друга. Появление в плазме белков острой фазы (фибриногены, иммуноглобулины), образующихся при воспалительных процессах, повышает степень слипания эритроцитов и, соответственно, повышается скорость их оседания.
Чаще всего, повышение данного показателя наблюдается в случае:
Таким образом, расшифровка СОЭ — это лишь косвенный показатель состояния здоровья организма обследуемого. С помощью только этого показателя невозможно определить характер заболевания. Отклонение от нормы лишь сигнализирует о наличии возможных проблем со здоровьем. И, прежде чем впадать в панику, необходимо обратиться в специализированный Мед Центр «Здоровье», который предоставит консультацию квалифицированных специалистов, способных дать точную оценку состоянию пациента, провести необходимые обследования, определить диагноз и назначить соответствующее ему лечение.
Состав крови человека очень чувствителен к любым изменениям в работе организма. Именно поэтому одним из самых распространенных лабораторных анализов является общий анализ крови. Аббревиатура СОЭ в этом анализе хорошо знакома каждому человеку, который хотя бы один раз в жизни болел и сдавал общий анализ крови. Этот показатель помогает заподозрить множество заболеваний — от инфекций до опухолей, показывает наличие и интенсивность воспалительного процесса в организме.
В основе методики анализа крови на скорость оседания эритроцитов (СОЭ) лежат законы физики. Дело в том, что эритроциты значительно тяжелее плазмы крови и других форменных элементов, поэтому если кровь оставить в вертикально установленной пробирке, то через некоторое время на ее дне появится густой бордовый эритроцитарный осадок, а сверху останется полупрозрачная жидкость (плазма и буферный слой остальных элементов крови). Это совершенно естественный процесс, обусловленный действием силы тяжести. Эритроциты способны «слипаться» друг с другом, образуя комплексы. Последние оседают на дно значительно быстрее отдельно существующих эритроцитарных клеток за счет большей массы. При воспалительном процессе способность эритроцитов к образованию комплексов, как правило, существенно повышается, следовательно, скорость их оседания повышается, что приводит к повышению СОЭ.
Результат анализа СОЭ отражает степень оседания эритроцитов в пробе крови за определённый период времени.
СОЭ – неспецифичный, но чувствительный показатель и поэтому может отреагировать ещё на доклинической стадии (при отсутствии симптомов заболевания).
Повышение СОЭ наблюдается не только при патологических изменениях в организме: анемиях, многих инфекционных, онкологических и ревматологических заболеваниях, инфарктах и инсультах, но и при некоторых физиологических состояниях. Например, в течение дня возможно колебание значений, максимальный уровень отмечается в дневное время, резкое повышение показателя наблюдается у беременных, а незначительное увеличение СОЭ может зависеть даже от типа питания: диета или голодание ведут к изменениям в анализе крови и в той или иной мере сказываются на СОЭ.
Важно и то, что при большинстве заболеваний рост СОЭ начинается не сразу, а спустя сутки, а после выздоровления, восстановление этого показателя до нормы может длиться до четырех недель.
СОЭ у ребенка крайне необходимый показатель, ведь ребенок, особенно в раннем возрасте, не может оценить тяжесть своего состояния и рассказать о симптомах недомогания.
Не стоит волноваться, если врач выписывает вашему ребенку направление на анализ крови, включающий СОЭ. Это — стандартная процедура, которая позволяет контролировать состояние здоровья человека в любом возрасте — как при наличии жалоб, так и при их отсутствии. Поэтому, даже если дети чувствуют себя хорошо, сдавать кровь на СОЭ стоит как минимум один раз в год.
Важную роль в достоверности результатов оценки СОЭ играет подготовка к манипуляции. Дело в том, что белки в крови появляются не только при воспалении, но и в некоторых физиологических ситуациях — например, сразу после еды, физической нагрузки и в результате стресса. В зависимости от метода, которым будет определяться СОЭ, образец крови возьмут из пальца или из вены.
В современных лабораториях используются автоматические счётчики СОЭ, которые самостоятельно забирают пробу крови и разводят её антикоагулянтом в нужной пропорции. Кроме того, технологические особенности прибора позволяют в автоматическом режиме производить поправки на температуру окружающего воздуха.
Существуют несколько методов определения СОЭ. Причём, норма СОЭ в этих методах различная и не взаимозаменяема.
Результаты, получаемые при определении СОЭ разными методами совпадают только если речь идёт о нормальных значениях. В случае сравнения результатов СОЭ, полученных разными методами обязательно необходимо проконсультироваться с лечащим доктором.
Интерпретация анализа СОЭ — процесс индивидуальный. В разных ситуациях полученные результаты могут говорить о норме и о патологии, поэтому только врач может сделать заключение, опираясь на общую клиническую картину и историю болезни.
Кровь из вены на общий анализ и определение СОЭ можно сдать в любом пункте Синэво.
Сдать анализ крови на СОЭ можно в Минске, Барановичах, Бобруйске, Борисове, Бресте, Витебске, Ганцевичах, Гомеле, Гродно, Жлобине, Лиде, Могилеве, Мозыре, Молодечно, Новогрудке, Новополоцке, Орше, Пинске, Полоцке, Речице, Светлогорске, Слуцке, Сморгони, Солигорске.
Скорость оседания эритроцитов (СОЭ) - неспецифический показатель; назначается, как правило, вместе с общим анализом крови. Этот тест не является диагностическим признаком конкретного заболевания, не должен использоваться для скрининга бессимптомных пациентов. Реакция оседания эритроцитов во многом зависит от изменения состава белков крови при физиологических и патологических процессах в организме.
Чаще всего скорость оседания эритроцитов используется как маркер воспалительного процесса. В случае острых инфекционных и воспалительных заболеваний СОЭ быстро повышается (также как и другой маркер воспаления – С- реактивный белок) после выздоровления СОЭ может оставаться умеренно повышенной еще некоторое время (когда С- реактивный белок уже приходит в норму).
Воспаление зависит от иммунного ответа организма. Воспалительная реакция может быть острой, возникнуть после травмы, хирургической операции или инфекции. В других случаях воспаление может быть длительным (хроническим) и сопровождать такие состояния, как аутоиммунные или онкологические заболевания.
Если образец крови поместить в специальную узкую трубку, то можно с течением времени увидеть, что клетки крови (эритроциты) оседают на дно, а над ними появляется слой прозрачной плазмы. Это процесс происходитт с определенной постоянной скоростью. Если в крови присутствуют белки воспалительного ответа, такие как С-реактивный белок или фибриноген, то клетки красной крови оседают быстрее. При определении СОЭ фактически измеряется скорость падения (оседания) эритроцитов в крови.
Случайное выявление повышенного значения СОЭ в анализе крови у пациентов без жалоб не имеет клинического значения, в этом случае целесообразно повторное исследование СОЭ через 2-3 недели.
Стойкое значительное повышение СОЭ, повторяющееся в нескольких последовательных анализах, служит лабораторным диагностическим критерием при некоторых системных воспалительных (ревматических) заболеваниях: ревматоидный артрит, гигантоклеточный артериит, ревматическая полимиалгия.
Обычно используется международный метод определения СОЭ по Вестергрену. Значение верхней границы нормальных значений СОЭ зависит от возраста пациента и его пола. Индивидуальная норма для пациента рассчитывается по следующей формуле: у женщин СОЭ (мм/час) = (возраст в годах+10)/2; у мужчин СОЭ (мм/час) = (возраст в годах)/2. Эту методику определения нормальных значений не применяют для беременных женщин, СОЭ во время беременности обычно повышена.
Обычно результат СОЭ можно получить в течение 1-2 дней
Специальная подготовка не требуется. Подробнее про условия сдачи можно прочитать в разделе «Подготовка»
Дети подросли, дом обжит и обустроен. 40 лет для многих женщин — рубеж, который наконец-то позволяет им заняться тем, что прежде откладывалось — продвижением по карьерным ступенькам, путешествиями и заботами о себе любимой. Для реализации этих планов необходимы энергия, молодость, красота и крепкое здоровье. Как его поддержать?
Ни один патологический процесс в организме не происходит без того, чтобы это не отразилось в крови. Лабораторные тесты могут проверить множество маркеров воспаления, сердечно-сосудистых изменений, ослабления костей, появления новообразований.
Можно обратиться к терапевту и получить от него направления на анализы крови, после чего прийти на прием еще раз. Пожалуй, организационно удобнее сначала сдать комплекс тестов, и уже с готовыми результатами идти на прием. Таким образом, вы экономите и время, и деньги: ведь комплекс тестов стоит дешевле, чем эти же тесты по отдельности. Кроме того, если анализы явно указывают на проблемы с печенью, сердечно-сосудистой системой или репродуктивными органами, вы сможете сразу записаться на прием к врачу-специалисту, а не врачу общей практики.
Возраст ответственности
40-49 лет — ответственный период для женского здоровья. В это время серьезно меняются уровни женских половых гормонов (эстрогена и прогестерона). Репродуктивная система начинает готовиться к переходу в режим покоя во время менопаузы, которая в норме проходит в промежутке 45-55 лет. Мощные изменения столь важных гормонов отражаются на всем организме. Поэтому начиная с 40 лет так важно раз в год делать чек-ап.
Комплекс лабораторных тестов «Здесь и сейчас» включает в себя 21 параметр анализа крови, которые наиболее информативны для женщин 40-49 лет.
Клинический анализ крови с лейкоцитарной формулой и скорость оседания эритроцитов (СОЭ) отражают воспалительный и иммунный статус организма. По этим тестам можно установить, есть ли признаки бактериальной или вирусной инфекции, скрытая аллергия, анемия.
Аспартатаминотрансфераза (АСТ), аланинаминотрансфераза, билирубин общий, гамма-глутамилтрансфераза (ГГТ), щелочная фосфатаза — показатели, позволяющие оценить состояние печени и желчного пузыря. По их значению и, главное, соотношению можно увидеть начинающиеся нарушения оттока желчи, хронический гепатит, другие повреждения гепатобилиарной системы. В сочетании с другими параметрами оценивают и риски других заболеваний.
Билирубин общий в сочетании с клиническим анализом крови позволяет увидеть причину анемии.
Соотношение АСТ/АЛТ показывает, нет ли повреждений сердечной мышцы.
Щелочная фосфатаза, кальций общий, фосфор неорганический – эти показатели отражают обмен кальция и фосфора, и состояние костной ткани.
Тиреотропный гормон (ТТГ) регулирует работу щитовидной железы. Заболевания щитовидной железы — довольно распространенное явление среди женщин. Уровень ТТГ покажет, как работает щитовидная железа, еще до появления явных симптомов ее недостаточности или гиперфункции.
Витамин D суммарный (25-OH витамин D, кальциферол) известен как необходимый для крепости костей и мышц. При этом он еще и необходим для выработки клеток иммунной системы, снижает риск аутоиммунных и онкологических заболеваний. Его уровень в крови необходимо контролировать, если вы живете в районе, где мало солнечных дней и часто приходится носить одежду, закрывающую руки и ноги, вы имеете лишний вес или заболевания кишечника.
Разнообразие зрелости
Комплекс лабораторных тестов «Без лишних проблем» составлен специально для женщин 50-65 лет. В него входят 27 показателей: те, про которые мы рассказали выше в составе комплекса для женщин 40-49 лет, и еще несколько.
С-реактивный белок ультрачувствительный — признак начальных повреждений стенок сосудов (начала атеросклероза). До наступления менопаузы стенки сосудов защищены от этого женскими гормонами эстрогенами, поэтому атеросклероз более типичен для мужчин. Поэтому со снижением функции яичников важно контролировать признаки воспаления стенок сосудов.
Раково-эмбриональный антиген (РЭА) — важный онкомаркер. Может повышаться не только при онкологических, но и других хронических заболеваниях. В сочетании с другими данными позволяет заподозрить гепатит и цирроз, панкреатит, язвенный колит, бронхит и некоторые другие заболевания. При наличии опухолей степень увеличения пропорциональна массе опухолевой ткани.
Антиген СА 125 известен как маркер рака яичников. В то же время его небольшое повышение может указывать и на воспалительные заболевания в печени, поджелудочной железе, легких, органах малого таза.
Проведите плановый чек-ап, вовремя примите меры для профилактики развития заболеваний и не тратьте деньги и нервы на экстренное лечение!
*ЗА ДИАГНОСТИКОЙ И ЛЕЧЕНИЕМ ОБРАТИТЕСЬ К ВРАЧУ
90 000 Профилактические осмотры женщин старше 40 лет40 лет – это тот момент, когда стоит планировать профилактические осмотры, чтобы избежать заболеваний в будущем. Здоровое тело дает нам большое удовлетворение, а также гораздо больше сил и мотивации для самореализации в профессиональном и личном плане. Проверьте, какие тесты стоит делать.
… у нас еще много планов, идей и мечтаний. Мы можем делать их все, стоит только поддерживать свое тело в хорошем состоянии , что требует профилактических осмотров .Хотя в этот период обычно мы не испытываем негативных последствий для здоровья , риск развития заболеваний увеличивается с возрастом . Эти заболевания могут развиваться медленно и без каких-либо симптомов в течение лет. Как только болезнь развивается в более позднем возрасте, часто бывает слишком поздно для успешного лечения .
гормональные изменения происходят в возрасте старше 40 лет, что способствует повышенному риску некоторых заболеваний .Так что стоит позаботиться о своем медицинском кредите достаточно рано в течение следующих десятилетий. Благодаря профилактическим осмотрам мы можем отслеживать многие заболевания на ранней, бессимптомной стадии. Какие тесты вы должны сделать?
Мы разделили тесты, которые стоит выполнить, в соответствии с их частотой . Однако следует помнить, что этот критерий следует рассматривать как ориентировочный. Основой хорошей диагностики является визит к врачу, который индивидуально подберет пакет необходимых анализов, в зависимости от состояния нашего организма, а также тяжести конкретных заболеваний.
С 1 января 2021 года в нашей стране действует программа Prevention 40 Plus . В рамках этой программы поляки в возрасте лет, от 40 до 65 лет в возрасте лет были охвачены пакетом профилактических осмотров.Бесплатные тесты предоставляются из застрахованных пациентов. Программа направлена на раннее выявление сердечно-сосудистых заболеваний , онкологических и сахарного диабета . Мы можем проводить тесты в рамках медицины труда (когда мы работаем) или основных медицинских услуг (когда мы не подвергаемся проверкам сотрудников). Базовый пакет тестов включает :
Если результаты основных анализов окажутся тревожными , врач сможет провести расширенную диагностику пациента или выдать направление на консультацию к другим врачам-специалистам . Расширенная диагностика включает :
Пациенты также могут воспользоваться скрининговыми тестами , которые реализуются в рамках национальных и региональных программ здравоохранения , а также Национальной программы по борьбе с онкологическими заболеваниями (НПЗЧН). К таким анализам относятся:
Программа полностью финансируется Национальным фондом здравоохранения (NFZ).
Читайте также:
Какие заболевания чаще всего встречаются у женщин старше 40 лет?
Профилактические осмотры женщин
Какие профилактические осмотры необходимо проводить?
Профилактические осмотры мужчин старше 40 лет – какие проводить?
Кислород – важнейший элемент, необходимый для жизни человека и живых организмов на Земле. Все человеческие органы нуждаются в нем, чтобы выжить и функционировать должным образом. Мозг, сердце и почки наиболее уязвимы к повреждению из-за недостатка кислорода. Кислород в организме переносится гемоглобином, белком эритроцитов, придающим крови красный цвет.Гемоглобин содержит четыре группы гема, в которых есть атом железа, способный связывать кислород. Насыщение описывает количество гемоглобина, связанного с кислородом в любой момент времени до свободного гемоглобина. Кислород поступает в организм в процессе дыхания. При вдохе мы вводим кислород вместе с воздухом в дыхательную систему, который переходит в легкие. Затем кислород связывается с гемоглобином в альвеолах. Эта комбинация называется оксигемоглобином. Оксигемоглобин и кровь по артериям доставляются к тканям по всему телу.Небольшое количество кислорода также переносится кровью в свободном виде. Насыщенная кислородом кровь поступает к тканям непрерывно благодаря регулярной работе сердца.
У здорового человека один грамм гемоглобина может связать 1,34 мл кислорода. Это означает, что 100 мл крови переносят 20 мл кислорода. Сердце перекачивает 5000 мл крови в минуту, т.е. ткани и органы получают около 1000 мл кислорода в минуту. Ткани используют около 250 мл кислорода для выживания в минуту, что означает, что снабжение тканей кислородом невелико. Без достаточного снабжения кислородом ткани могут поддерживать свои физиологические функции примерно в течение 3 минут. По истечении этого времени могут появиться первые повреждения.
Низкая сатурация может быть вызвана различными дефектами органов и респираторными заболеваниями, такими как:
Причиной низкой сатурации может быть также отравление газами , например соединениями азота, окисью углерода. Структура клеток крови также влияет на величину сатурации, например, серповидная форма клетки крови при серповидноклеточной анемии не позволяет эффективному переносу кислорода через кровь к тканям. На уровень насыщения также влияют географические условия, т.е. места с пониженным атмосферным давлением. Это зоны, расположенные на высоте более 2500 метров над уровнем моря.
Измерение сатурации используется в амбулаторных условиях как один из жизненно важных показателей. Часто гипоксия протекает незаметно, у больного не проявляются симптомы, и это опасное для жизни состояние.
Показанием для измерения уровня сатурации в стационаре являются ситуации, при которых в организме может возникнуть гипоксия. Это, например:
Насыщенность также измеряют альпинисты, потому что в горных районах организму легче впасть в гипоксию. Этот параметр также часто используется пилотами, парашютистами и спортсменами.
Сатурация крови измеряется с помощью пульсоксиметрии. Измерение выполняется с помощью устройства под названием пульсоксиметр . Он измеряет процент гемоглобина, связанного с кислородом в крови. Принцип работы оксиметра основан на поглощении эритроцитами излучения красного и инфракрасного света.Эритроцит, несущий кислород, имеет другой цвет, чем эритроцит без кислорода. Результат калибруется в приборе и выдается в процентах. Насыщение крови обозначается аббревиатурой SpO2, а пример результата приводится письменно, например, SpO2 98%. Сатурацию с помощью пульсоксиметра у взрослых обычно измеряют на кончике пальца или мочке уха. У новорожденных сатурацию кислорода измеряют с помощью пульсоксиметра на запястье или стопе.
Узнайте, как работает пульсоксиметр, в этой статье:
Что такое пульсоксиметр, как он работает и как считывать результаты?
Значения сатурации менее 70% классифицируются как опасные для жизни. Стойко низкие показатели оксигенации крови приводят к тяжелым поражениям головного мозга, нарушению восприятия раздражителей, а затем и к летальному исходу.
Любое значение насыщения ниже 95% означает риск гипоксии. Гипоксия – это состояние, при котором кровь не доставляет достаточного количества кислорода к тканям. Состояние может быть ограничено целым организмом или одним органом. Симптомы гипоксии могут различаться в зависимости от скорости развития гипоксии, степени кислородной резильентности и способности компенсировать дефицит кислорода.Основными симптомами гипоксии являются:
Одним из симптомов также является цианоз - заболевание, возникающее при состояниях недостаточного снабжения тканей кислородом.Кровь с низким содержанием кислорода имеет более темный цвет, чем насыщенная кислородом кровь. Цианоз получил свое название от характерного синего цвета тканей, кожи и слизистых оболочек. Изменение цвета появляется в основном на губах, языке и во рту, когда насыщенность ниже 85%.
Когда гемоглобин насыщен кислородом во всех возможных местах связывания, насыщение достигает 100%. В организме человека только небольшое количество гемоглобина из крови не проходит через легкие для насыщения кислородом.
У здорового взрослого человека сатурация крови в артериях находится в пределах 95-99%. В случае тревожных результатов ниже 95% необходима консультация врача.
Курение – один из самых популярных стимуляторов современности. Сигаретный дым воздействует как на самого курильщика, так и на окружающих, т.е. на пассивных курильщиков. Сигаретный дым содержит вещества, негативно влияющие на организм человека: никотин, угарный газ, цианистый водород.Попадая в нижние дыхательные пути, никотин всасывается альвеолами в кровоток. В зависимости от времени вдыхания сигаретного дыма, глубины дыхания и рН дыма в крови колеблется от 31 нг/мл до 41 нг/мл никотина.
Курение вредно для многих органов и тканей человеческого организма. Это может привести к ряду заболеваний:
Курение сигарет является причиной смерти 20-40% людей в развитых странах и 40-60% в развивающихся странах.
Было проведено исследование, в котором анализировалось влияние курения на уровень сатурации крови. В исследовании приняли участие 406 человек - курильщики, у которых не было диагностировано никаких заболеваний (189 человек) и некурящие (217 человек). Участники исследования измеряли уровень сатурации с помощью пульсоксиметра между 16:00 и 18:00.Насыщенность измерялась на пальце, при этом участникам исследования не разрешалось носить искусственные ногти или ногти, окрашенные лаком или хной.
Исследование показало, что насыщение у курильщиков составило 97,28% ± 1,19, у некурящих 97,92% ± 1,09. По результатам уровень насыщения у курильщиков несколько ниже, чем у некурящих. Курение сигарет мало влияет на насыщение гемоглобина кислородом или сатурацию. Тем не менее курение приводит к серьезным заболеваниям, которые значительно снижают качество жизни курильщиков и могут привести к летальному исходу.
Сатурация – один из параметров, который необходимо исследовать в первые 24 часа жизни ребенка. Насыщение тестируется между 2-м и 24-м днем после рождения. Измерение производят пульсоксиметром на правой нижней конечности ребенка. Измерение занимает около 2-3 минут и безболезненно. Сатурация у здорового ребенка должна быть более 95%. Результат насыщения позволяет определить, не страдает ли ребенок серьезными скрытыми пороками сердца, такими как однокамерное сердце или общее предсердие. Результат насыщение ниже чем 95% указывает на гипоксию у новорожденного. Это очень серьезное состояние, которое может привести к необратимому поражению центральной нервной системы или развитию церебрального паралича. Низкое неонатальное значение сатурации ниже 95% является показанием к проведению дополнительных тестов, например эхокардиографии. Обычно при обнаружении низкой насыщенности на ножке ребенка повторное измерение проводят на правом запястье.
Повышенная сатурация в верхней конечности может свидетельствовать о наличии таких заболеваний, как:
Низкая сатурация как в верхних, так и в нижних конечностях может свидетельствовать о таких заболеваниях, как:
Для предотвращения серьезного и необратимого повреждения ребенку дают кислород и подключают к дыхательному аппарату.
Читайте также:
Маски FFP2 и FFP3 - чем они отличаются? Вакцина против коронавируса
— что о ней нужно знать?
Согласно отчету Центрального статистического управления о здоровье населения Польши за 2009 год, статистический поляк страдает 2 хроническими заболеваниями на пятом десятилетии своей жизни, а в последующие десятилетия у него развивается еще 2. Наиболее распространенными являются - ле спина - в области шеи, сердечно-сосудистые заболевания (включая гипертонию, инфаркт миокарда, инсульт м - язвы) или проблемы с костями и суставами.С возрастом также увеличивается риск развития сахарного диабета, заболеваний мочевыделительной системы и щитовидной железы или рака. Гигиенический образ жизни, медицинские и лабораторные осмотры профилактические осмотры позволяют в сутки сохранять здоровье, контролировать течение болезней - б и избегать их наиболее опасных последствий 4 - 4 9 Какие анализы крови необходимо сдать после 50 лет ?
По данным Всемирной организации здравоохранения (ВОЗ), в начале 20 века средняя продолжительность жизни в самых богатых странах не превышала 50 лет.Польское центральное статистическое управление (GUS) сообщает, что в середине 1980-х годов поляки жили около 66,8 лет, а поляки - 75 лет. В 2014 году средняя продолжительность жизни женщин в Польше составляет уже 81,6 года, а мужчин - 73,8 года! С учетом только последних 30 лет средняя продолжительность жизни поляков увеличилась на 7 лет (хотя в последние годы она менялась медленно — в 2020 г. средняя продолжительность жизни женщин составила 80,7 года, а мужчин — 72,6 года).
Благодаря прогрессу медицины мы живем все дольше и дольше, что видно не только в статистике, но и в повседневной жизни - в изменении ожиданий по отношению к людям определенного возраста.Про 25-летнего уже никто не скажет «старая дева», 40-летние часто пытаются завести первого ребенка, а люди в возрасте 50+ переживают вторую молодость. Поляки старше 50 знают, чего хотят, они по-прежнему профессионально активны, но также находят время для своих близких и для реализации своих увлечений и ранее отложенных планов. Однако организм человека подвержен процессу старения – с возрастом снижается эффективность биохимических процессов, снижается регенеративная способность тканей, выходят из строя механизмы клеточной репарации.
ЗАБОТА О ЗДОРОВЬЕ - НЕ КАПРИК, ведь заботясь о них, мы заботимся о счастье наших близких. Это также не второстепенная вещь, потому что полная сила позволяет вам преследовать свои собственные страсти и мечты. Настоящим кладезем знаний о состоянии нашего здоровья являются базовые анализы крови, к которым относится общий анализ крови. Это простое и дешевое исследование дает нам трехмерную информацию о потенциале:
Нарушение анализа крови также может быть первым признаком пролиферативных заболеваний крови (например, лейкемии).
В первом случае о наличии инфекции сообщает повышенное количество лейкоцитов (лейкоцитов). При заказе так называемого полной морфологии, мы также получаем данные об отдельных популяциях лейкоцитов, что позволяет сделать вывод о причине инфекции. Морфология в этой области может быть дополнена определением воспалительных маркеров, т.е.ОБ и СРБ. Заметное увеличение количества лейкоцитов, часто сопровождающееся уменьшением количества эритроцитов и тромбоцитов, также наблюдается при лейкозах. Пожилые люди (старше 60 лет) особенно подвержены риску развития хронического лимфолейкоза.
Снижение количества лейкоцитов, с другой стороны, может быть связано со снижением иммунитета, иногда сопровождающимся анемией и снижением числа тромбоцитов.
Можно заподозрить пониженное количество эритроцитов (эритроцитов) из-за анализа крови. эритроцитов ) и снижение концентрации гемоглобина. Наиболее частой причиной этого заболевания у населения в целом является дефицит железа, который тогда называют сидеропенической анемией. У пожилых людей анемия часто вызывается нарушением всасывания витамина B12, что приводит к аномальному образованию эритроцитов и мегалобластной анемии. Эти два вида анемии можно различить на основании анализа результатов так называемого параметры эритроцитов в анализе крови - MCH, MCHC и MCV, а также сывороточные измерения m.в такие параметры, как концентрация железа (Fe), белки, связанные с его хранением и транспортом – соответственно: ферритин и трансферрин и витамин В12.
Аномальное число тромбоцитов в крови может указывать на проблемы со свертываемостью.
Как вы уже знаете, аномальные параметры клеток крови (особенно лейкоцитов) могут быть сигналом развития лейкемии (здесь напомню - лейкемия - это рак, но не рак.Нет такого заболевания, как «рак крови»). Например, хронический миелоидный лейкоз даже у половины больных может быть диагностирован совершенно случайно при анализе крови. Также стоит иметь в виду, что подозрение на другие опухолевые заболевания, хотя они и не проявляются в морфологии столь очевидным образом, также может быть сделано на основании морфологии. Хроническая анемия может быть, например, первым симптомом колоректального рака.
Хотя общий анализ крови является одним из самых простых и доступных тестов, помните, что интерпретация результатов крови требует определенных знаний, и вам не следует пытаться сделать это самостоятельно.Оставьте оценку параметров морфологии врачу, который, если будут замечены какие-либо отклонения, обязательно проинформирует вас о дальнейшем лечении.
Большое значение для самочувствия организма имеет эффективность работы органов, удаляющих ненужные и вредные вещества, как вырабатываемые в организме, так и поступающие в него извне, такие как токсические факторы окружающей среды и длительно принимаемые лекарства.С годами основные органы, выполняющие дезинтоксикационную функцию – печень и почки, поэтому все больше перегружаются, а их работоспособность снижается. Их функционирование определяют: печеночные пробы (в том числе анализы крови на билирубин и ферменты, специфичные для печени и желчевыводящих путей - АЛТ, АСТ, ЩФ, ГГТП) и концентрацию продуктов азотистого обмена - креатинина (наряду с расчетным тестом клубочковой фильтрации - рСКФ), мочевины и мочевой кислоты.
Воспалительное поражение печени (которое может быть вызвано некоторыми лекарствами, чрезмерным употреблением алкоголя или вирусными инфекциями) характеризуется заметным повышением уровня фермента АЛТ в крови.На заболевания печени и желчевыводящих путей указывает повышение активности ГГТП.
Болезнь почек часто развивается постепенно и долгое время протекает бессимптомно. С возрастом функция почек снижается, что проявляется снижением так называемого скорость клубочковой фильтрации (СКФ). СКФ можно оценить путем измерения креатинина или цистатина С в крови или путем измерения так называемого клиренс креатинина, для которого необходимы как образец крови, так и 24-часовой сбор мочи.Размер СКФ влияет на дальнейшие диагностические и терапевтические рекомендации. Большое значение в диагностике заболеваний почек имеет общее исследование мочи с оценкой ее осадка, в качестве альтернативы также проводят определение мочевины и мочевой кислоты. Уровень последнего вещества повышается также при биохимических нарушениях, лежащих в основе некоторых заболеваний суставов. Одним из самых известных является подагра.
Развитие цивилизации принесло нам процветание - еды у нас обычно достаточно, мы часто (слишком часто!) едим мясо, и добыча еды не требует больших физических нагрузок.Кроме того, многие люди заявляют, что лучше всего и чаще всего отдыхают перед телевизором или компьютером. Ожирение, неправильное питание и малоподвижный образ жизни, т.е. факторы, влияние которых с годами усиливается, могут привести к т.н. болезни цивилизации, наиболее важными из которых являются диабет и атеросклероз. Развитие этих заболеваний может привести к серьезным осложнениям. Неконтролируемый диабет может привести, среди прочего, к заболеваниях почек, зрительных и неврологических расстройствах, также способствует развитию атеросклероза.Последствиями атеросклероза могут быть серьезные сердечно-сосудистые заболевания, такие как ишемическая болезнь сердца или инфаркт.
Причинами этих болезней цивилизации являются нарушения в управлении энергией организма, которые можно оценить, измерив уровень глюкозы натощак и липидный профиль в крови. Глюкоза является важнейшим источником энергии для нашего организма, и неправильное ее использование (повышенная концентрация этого сахара в сыворотке крови) может свидетельствовать о наличии т. н. предиабет или даже развившийся диабет.При двукратном обнаружении уровня глюкозы натощак выше 7 ммоль/л врач может диагностировать сахарный диабет. Однако «желтую карточку» можно сравнить с ситуацией, при которой концентрация глюкозы натощак повышена, но не превышает 7 ммоль/л (т.е. находится в пределах 5,6-6,9 ммоль/л). врач должен назначить дополнительную диагностику - оральный тест на толерантность к глюкозе (Oral Glucose Tolerance Test, OGTT).
Стеатозные изменения уже можно обнаружить в сосудах двухлетних детей, но именно на пятом - шестом десятилетии жизни частота сердечно-сосудистых заболеваний наиболее высока.При оценке риска атеросклероза и сердечно-сосудистых заболеваний используют определение липидного профиля (липидограммы). О повышенном риске можно судить по повышенному уровню общего холестерина (ХОЛ), липопротеинов ЛПНП (так называемый «плохой» холестерин) и триглицеридов (ТГ), что может сопровождаться снижением липопротеинов ЛПВП (так называемый «хороший» холестерин). холестерина) и неправильный размер фракции холестерина не_ЛПВП. Определение белка СРБ высокочувствительным методом (вчСРБ) также используется для оценки риска развития острого коронарного синдрома и стабильной ишемической болезни сердца.Риск определяется как низкий при <1 мг/л; средний 1-3 мг/л; высокая > 3 мг/л. Модификация диеты и образа жизни не «переоценена» и может значительно улучшить значения этих показателей в крови, снижая как риск развития этих заболеваний, так и их осложнений.
Рекомендуется, чтобы основные лабораторные тесты, описанные выше, - анализ крови, анализ мочи, уровень глюкозы или липидов, а также ферменты печени и параметры, связанные с функцией почек, определялись у людей старше 50 лет.выполнялись ежегодно.
Отдельные органы и системы, составляющие наше тело, не функционируют отдельно друг от друга. Их слаженная работа контролируется нервной и эндокринной системами. Одной из важных эндокринных (гормоносекретирующих) желез является щитовидная железа. Гормоны, выделяемые им, обеспечивают соответствующую скорость метаболизма, регулируют рост и развитие системы. Нарушения в его функциях могут проявляться в виде хронической усталости, проблем с памятью, поддержанием массы тела и температуры тела или чувством беспокойства, более специфическим симптомом является появление зоба.Пик заболеваемости заболеваниями щитовидной железы приходится на возраст 50-60 лет, причем у женщин они встречаются в 8,5 раза чаще, чем у мужчин. Базовым тестом, оценивающим состояние щитовидной железы, является измерение концентрации гормона, секретируемого гипофизом и контролирующего функцию щитовидной железы – ТТГ. Его можно дополнить исследованием самих гормонов щитовидной железы - свТ3 и свТ4 и специфических аутоантител. Результаты этих тестов должен интерпретировать врач.
Около 50с. статистический поляк вступает в перименопаузальный период. Сопровождается прекращением менструаций, а также многими неприятными недомоганиями, такими как приливы, бессонница, гиперактивность, недомогание и половая дисфункция. В то время как тема климакса широко обсуждается в средствах массовой информации не только женщин, мужской климакс (андропауза) вызывает интерес у достаточно узких групп. При этом мужчины не плачут после последней менструации, но другие симптомы сходны с таковыми у женщин – снижение либидо и другие сексуальные расстройства, раздражительность, бессонница, повышенная потливость.
Эти изменения обусловлены снижением с возрастом женских (эстроген и прогестерон) и мужских (тестостерон) половых гормонов соответственно, оба из которых сопровождаются повышением концентрации гипофизарных гормонов, контролирующих половые железы: ФСГ и ЛХ. Уровни этих гормонов можно измерить в крови, и оценка их результатов позволяет определить, вызваны ли проблемы со здоровьем климактерическим периодом и целесообразно ли начинать терапию. Как у женщин, так и у мужчин правильно проведенная гормональная терапия может устранить неприятные симптомы дефицита гормонов и предотвратить развитие таких заболеваний, как остеопороз, диабет и атеросклероз.
Этот остеопороз обычно поражает женщин в постменопаузе и мужчин старше 70 лет из-за снижения уровня гормонов, защищающих кости. Уменьшение массы костной ткани повышает предрасположенность к переломам и снижает качество жизни. Косвенно, через тромбоэмболические осложнения, может привести и к летальному исходу. Первичным обследованием на остеопороз может быть оценка минерального баланса (концентрации общего кальция и неорганического фосфора в крови), что связано с состоянием костей.Центральное место в диагностике остеопороза занимает денситометрическое исследование, т. е. определение минеральной плотности костной ткани (МПКТ), но лабораторные определения так наз. костные маркеры в крови и/или моче. К ним относятся эталонные маркеры, рекомендованные Международным фондом остеопороза (IOF): переломы костей и эффективность терапии остеопороза - бета-перекресты, бета-CTx (C-телопептид, сшитый коллагеном I типа) и костеобразование и эффективность терапии остеопоза - N- концевой пропептид проколлагена I типа, P1NP (англ.Procollagen Type I Aminoterminal Propeptide), а также остеокальцин (OC) и пирилинки D (дезоксипиридинолин, ДПД), определяемые в моче. Повышенные уровни этих биохимических веществ могут указывать на повышенный риск переломов костей — независимо от результата МПК. Костные маркеры также особенно полезны при мониторинге терапии остеопороза - изменения их концентрации, вызванные лечением, появляются быстрее, чем эффект, наблюдаемый в тесте BMD. Успех терапии остеопороза зависит от правильного уровня (30-50нг/мл) витамина D в организме.Лабораторное определение его уровня помогает добиться оптимального лечебного эффекта.
Мутации, вызывающие рак, происходят у всех нас. Однако почти все они репарируются различными клеточными механизмами. С возрастом эти механизмы становятся ненадежными, отсюда возрастает заболеваемость опухолевыми заболеваниями - большинство случаев злокачественных новообразований приходится на мужчин после 60 лет).Ранняя диагностика – залог успешного лечения рака. На ранних стадиях развития большинство из них излечимы! Диагностика рака основана на регулярных медицинских и визуализационных обследованиях, но в ней также играет роль лабораторная медицина, а также в мониторинге лечения.
В крови можно измерить уровень так называемого биохимические маркеры опухолей. Это вещества, вырабатываемые раковыми клетками в большем количестве, чем нормальные клетки, либо измененные иным образом, поэтому их концентрация у больных увеличивается.Однако следует помнить, что большинство имеющихся в лабораторной диагностике маркеров не обладают полной специфичностью — их повышенный уровень не всегда свидетельствует об опухоли. О повышенном риске рака обычно говорят, когда концентрация маркера в несколько раз превышает верхнюю границу нормального диапазона. Однако неопластические маркеры эффективны в контроле за эффективностью терапии - изменения их уровня до, во время и после лечения обычно (но не всегда!) отражают динамику заболевания, т.е. они высокие во время него, падают до нормальных значений. при эффективном лечении и вновь увеличиваться в случае рецидива.Интерпретацией результатов измерения онкомаркеров в крови всегда должен заниматься врач.
Колоректальный рак
По статистике Национального онкологического регистра (NCR), 94% случаев злокачественных новообразований толстой кишки приходится на возраст после 50 лет. Риск развития заболевания увеличивается с возрастом, у мужчин он также выше в 1,5-2 раза. Тревожным сигналом является, например, изменение ритма дефекации или появление крови в кале. Невидимое невооруженным глазом количество крови в кале можно обнаружить при лабораторном исследовании кала - желательно в течение 3 дней подряд.Эндоскопические исследования имеют наибольшее значение для выявления опухолевых заболеваний, из которых наиболее важной является колоноскопия. Определение маркеров СА 19-9 и СЕА также может помочь в диагностике. Они не являются специфическими для колоректального рака и могут также увеличиваться при других видах рака желудочно-кишечного тракта или воспалительных заболеваниях, таких как поджелудочная железа. CA 19-9 также увеличивается при раке яичников, а CEA выше у курильщиков. Частота и виды профилактических осмотров при колоректальном раке должны быть согласованы с лечащим врачом.
Рак молочной железы
NCR утверждает, что 50% случаев рака молочной железы приходится на пятое и шестое десятилетие жизни. Визуализирующие тесты, такие как маммография, необходимы для диагностики. Некоторые случаи этого рака обусловлены генетически – страдают носители мутации гена BRCA . Эта мутация передается по наследству, и ее наличие может быть продемонстрировано лабораторным тестом. Наличие мутации свидетельствует о высоком риске развития рака. В этом случае рекомендуется более высокая частота профилактических осмотров, таких как маммография или определение уровня маркера СА 15-3 в крови.
Рак яичников
80% случаев рака яичников возникают после 50 лет (NCR), и заболеваемость этим раком увеличивается. В то же время это одна из самых частых причин смерти от рака среди женщин в Польше. Его риск увеличивается с числом овуляций – то есть он выше у женщин, которые рано начали менструировать, не рожали или не использовали гормональную контрацепцию. Воспаление органов малого таза и диета с высоким содержанием жиров также являются факторами риска.Некоторые больные, как и в случае рака молочной железы, являются носителями мутации BRCA. Наибольшее значение в выявлении заболевания имеет регулярный гинекологический осмотр. Определение онкомаркера CA-125 в крови может быть полезным в диагностике рака яичников у женщин с подозрением на рак или в контроле женщин с повышенным риском этого рака, например, у носительниц мутации BRCA. Однако в основном он эффективен при контроле за эффективностью терапии. Недавно также была определена концентрация маркера HE-4 .Этот тест более чувствителен и специфичен, чем CA-125, а это значит, что он может выявить рак на более ранней стадии и с большей уверенностью. Концентрация НЕ4 повышается гораздо реже, чем СА-125, при неопухолевых гинекологических заболеваниях и новообразованиях, отличных от рака яичников. Этот маркер также позволяет обнаруживать рак яичников, не продуцирующий СА-125, и ранние стадии рака яичников, когда уровень СА-125 может быть нормальным.
Рак предстательной железы
По данным NCR, риск развития рака предстательной железы быстро возрастает на шестом и седьмом десятилетиях жизни, но глобальные рекомендации рекомендуют профилактические тесты на него всем мужчинам после 50 лет.что связано как с высокой заболеваемостью в этой возрастной группе, так и с бессимптомным началом заболевания. Помимо возраста, развитию рака предстательной железы способствует диета с высоким содержанием жиров, случаи заболевания раком предстательной железы среди родственников или загрязнение окружающей среды. Тестирование на это состояние должно быть вызвано проблемами с мочеиспусканием, появлением крови в моче или сперме и болью в промежности. В диагностике рака предстательной железы одинаково важны: постректальное медицинское обследование и лабораторное определение уровня маркера ПСА в крови.У мужчин старше 40 лет его концентрация должна быть ниже 4 нг/мл, значения от 4 до 10 нг/мл свидетельствуют о подозрении на доброкачественную гиперплазию предстательной железы или воспаление, выше 10 нг/мл - о повышенном риске простатита. рак. В некоторых случаях рака уровень ПСА может быть умеренно повышен. Так называемое фракция свободного маркера ( fPSA ) и ее отношение к общему ПСА.
Следует также помнить, что «ложное» (не связанное с заболеванием) повышение уровня ПСА происходит до 48 часов после эякуляции и механической стимуляции железы (напр. per rectum , биопсия), поэтому кровь следует сдавать без сосуществования этих мешающих факторов. Помните, что ПСА как маркер не может независимо предсказать или исключить наличие рака предстательной железы. Уровень ПСА может быть повышен не только при отсутствии рака (ложноположительные результаты), но и может быть нормальным, несмотря на наличие рака. Вот почему так важно посетить уролога, пропальпировать ректально и оставить на усмотрение врача решение о необходимости соответствующих лабораторных исследований.
Периодом зрелости может быть период его второй юности. Однако, чтобы иметь возможность наслаждаться жизнью как можно дольше, вы должны знать об ограничениях и опасностях. Надлежащая профилактика позволяет своевременно выявить нарушения и, следовательно, избежать развития заболеваний и их осложнений. Если вы все еще задаетесь вопросом, какие анализы крови нужно сдавать после 50 лет (и вас интересует пакет анализов для мужчин старше 50 лет или женщин старше 50 лет), вы можете проконсультироваться на онлайн-консультации в DIAGNOSTYVE.
.90 000 Баланс 40-летних - какие анализы крови нужно сдавать после 40? - ПациентВам скоро 40? Ср - д план - Чтобы отметить этот праздник, обязательно выделите время для профилактических осмотров. Это лучший подарок, который вы можете сделать себе по этому случаю. Какие анализы крови после 40 лет лет Стоит делать?
Женщины и мужчины, вступающие в пятый десяток своей жизни, по внешнему виду и состоянию ничем не уступают своим коллегам, которые моложе их на десяток лет.Однако возраст 40+ — это время, когда начинает возрастать риск многих заболеваний, таких как сердечно-сосудистые заболевания, диабет и рак. Чтобы предотвратить их или начать лечение раньше, проверьте, какой «Пакет скрининга » для 40-летнего человека подходит именно вам.
Помните, что общий медицинский осмотр является вводным этапом вашего медицинского осмотра. Они включают в себя: подробный анамнез болезней и операций, пребывание в больнице, семейные заболевания, лекарства и образ жизни, а также тщательное медицинское обследование.Это вводная информация о направлении на лабораторные и специализированные анализы.
Не забудьте проконсультироваться с врачом, если вас что-то беспокоит. Большинство вышеперечисленных тестов следует выполнять профилактически, но некоторые обычно проводят только при наличии особых показаний. Непонятно какие анализы крови после 40стоит сделать, вы можете воспользоваться онлайн-консультацией в ДИАГНОСТИКА.
.Общий анализ крови является наиболее распространенным основным анализом крови. Он основан на количественной и качественной оценке морфотических элементов, т.е. клеток крови. К ним относятся эритроциты (эритроциты), лейкоциты (лейкоциты) и тромбоциты или тромбоциты (тромбоциты).
Взрослым рекомендуется сдавать общий анализ крови не реже одного раза в год.Чаще всего его рекомендует лечащий врач в диагностических/профилактических целях. Тест дает ценную информацию о здоровье пациента и может помочь в более раннем выявлении многих заболеваний. К ним относятся различные виды анемии, в том числе наиболее распространенная анемия, вызванная дефицитом железа, особенно у молодых женщин. Кроме того, изображение лейкоцитов может свидетельствовать о воспалениях и инфекциях, нарушениях иммунитета, различных заболеваниях крови и кроветворной системы. Важным показателем также является количество тромбоцитов в вашей крови.Нарушенное состояние может свидетельствовать о гематологических заболеваниях или быть побочным действием применяемых препаратов.
В случае отклонения от нормы, выявленного при общем анализе крови, или при других особых обстоятельствах ваш врач может назначить общий анализ крови с мазком крови. Помимо основных параметров тест также сообщает о количестве и процентном содержании отдельных видов лейкоцитов (лимфоцитов, моноцитов, эозинофилов, нейтрофилов и базофилов).
Результаты морфологии отображаются на распечатке.Следующие строки документа относятся к отдельным индикаторам, помеченным английскими аббревиатурами их названий. Они формируют первый столбец в распечатке, а второй содержит численные результаты.
В следующих столбцах приводится единица измерения, а также обычно также минимальный и максимальный стандарт, то есть диапазон значений, считающихся правильными. Если результаты не попадают в этот диапазон, часто также ставится стрелка, направление которой указывает, находится ли показатель выше или ниже нормы.Результаты также могут быть представлены графически.
Нормы основаны на результатах тестирования 95% здоровых людей, поэтому небольшие отклонения не обязательно означают какие-либо проблемы со здоровьем. Некоторые параметры — в частности, количество эритроцитов, гемоглобин и гематокрит — также зависят от многих факторов, таких как образ жизни и привычки в еде, поэтому их результаты могут различаться для разных популяций. По указанным выше причинам приведенные ниже нормы основных показателей в анализе крови следует рассматривать как ориентировочные.
Результаты морфологии интерпретирует врач. Особое внимание уделяется параметрам, которые могут быть связаны с симптомами, о которых сообщает пациент. Отдельные результаты интерпретируются в сочетании с другими. Относительно небольшие изменения одного из них при правильном уровне остальных часто не предвещают проблем со здоровьем.
Это относится, например, к параметрам системы эритроцитов, в частности к количеству эритроцитов, гематокриту и концентрации гемоглобина. Повышенное количество эритроцитов и гемоглобина называется гиперемией, а пониженное количество – анемией или анемией. Гидратация организма, в свою очередь, оказывает ключевое влияние на величину гематокрита, который характеризуется высокой вариабельностью: при обезвоживании его значение высокое, а при гипергидратации - может быть низким. Лучше всего, когда он колеблется в пределах опорного диапазона.
В связи с вышеперечисленными показателями также анализируются значения МСН и МСНС, и прежде всего MCV. Низкий средний объем эритроцитов (MCV) вместе с анемией являются наиболее распространенными признаками дефицита железа. Это может быть вызвано диетой, отрицательным балансом железа в репродуктивном возрасте из-за физиологической кровопотери и недостаточного приема препаратов железа, а также серьезными заболеваниями, связанными с явными или скрытыми кровотечениями. В свою очередь, высокий MCV и анемия возникают при дефиците витамина В12 или фолиевой кислоты, а также при заболеваниях печени, у людей, соблюдающих веганскую диету или недоедающих.Анемия и нормальный MCV встречаются при многих хронических заболеваниях (включая инфекции, почечную недостаточность, рак).
Лейкоциты являются основным компонентом иммунной системы. Чрезмерное увеличение их количества называется лейкоцитозом, а низкое количество лейкоцитов – в свою очередь лейкопенией. Лейкоцитоз может быть вызван физиологическими причинами (например, рост во время беременности), но также может быть вызван инфекциями, воспалением. Для бактериальных и грибковых инфекций более характерно увеличение числа нейтрофилов, а для вирусных - чаще наблюдается увеличение лимфоцитов.Тем не менее, эти результаты необходимо оценивать с точки зрения картины симптомов в целом, поскольку могут быть исключения из правил (например, некоторые вирусные инфекции часто вызывают снижение числа лимфоцитов). Повышение уровня лейкоцитов также может быть вызвано ожогами, нарушением обмена веществ, острыми кровотечениями или приемом некоторых лекарственных препаратов. Значительное увеличение лейкоцитов также может быть вызвано опухолевыми заболеваниями крови и костного мозга (например, лейкемией).
Лейкопения может быть вызвана дефицитом витамина B12 или фолиевой кислоты, вирусными инфекциями и некоторыми тяжелыми бактериальными инфекциями.Однако это также может означать повреждение костного мозга. Они вызваны лейкозным процессом или метастазированием опухоли в костный мозг или применением некоторых лекарств, химических веществ (например, бензола) или ионизирующего излучения.
Последним из основных показателей анализа крови является PLT (количество тромбоцитов). Его повышение происходит при дефиците железа, при легких и злокачественных воспалениях, после удаления селезенки и при миелопролиферативных заболеваниях (например, при эссенциальной тромбоцитемии). Пониженное количество тромбоцитов может свидетельствовать об: иммунной, лекарственной, постинфекционной тромбоцитопении, при заболеваниях печени, аплазии костного мозга, инфильтрации костного мозга при лейкозах и метастазах опухоли в костный мозг или потере тромбоцитов при обильных кровоизлияниях.
Узнайте больше о процессе регистрации и требованиях к донорам костного мозга. Проверьте, можете ли вы стать донором и дать кому-то второй шанс на жизнь!
.90 000 ЭС - реакция Бернацкого. Что такое индекс оседания эритроцитов?Тест Бьернаки (СОЭ) — это тест, который измеряет скорость, с которой в течение одного часа эритроциты опускаются на дно специального сосуда. Это исследование было разработано в 1897 году польским врачом Эдмундом Бернацки. ОБ является, помимо реактивного протеина С (СРБ), индикатором наличия воспаления в организме.Однако уровни СОЭ не растут и не падают так быстро, как уровни СРБ. Это значит, что в случае начала инфекции мы быстрее заметим повышение уровня С-реактивного белка, то же самое и при разрешении инфекции - в первую очередь снижается уровень СРБ.
Проба Бернаки чрезвычайно полезна на начальном этапе диагностики и при наблюдении за состоянием здоровья пациентов. Это связано с тем, что индекс оседания эритроцитов очень чувствителен к воспалительным изменениям в организме.На скорость падения эритроцитов влияют их количество и объем, а также концентрация фибриногена, глобулинов, альбумина, нуклеопротеидов, лецитина и холестерина. Изменение уровня вышеперечисленных факторов обычно связано с ухудшением самочувствия. У женщин это может также указывать на гормональные изменения, связанные с менструацией или беременностью.
Хотели бы вы, чтобы тест СОЭ был объединен с другими тестами и чтобы получить интерпретацию результатов? Закажите пакет профилактических лабораторных исследований с забором крови на дом уже сейчас.
Определение СОЭ проводится во время профилактических анализов крови. Нормы акушерства зависят от возраста и пола обследуемого. Самая низкая норма бывает у новорожденных, а самая высокая у женщин старше 60 лет.
Анализ СОЭ — это анализ крови, который показывает, воспален ли ваш организм. Сам тест оценивает скорость погружения эритроцитов в несвертывающуюся кровь в течение одного часа.Единицей измерения являются миллиметры в час (мм/ч). Врач может назначить измерение реакции Бернацкого при подозрении на аутоиммунные или опухолевые заболевания, воспалительные изменения различной природы (например, ревматические), инфекционные заболевания или некроз тканей.
Рекомендуется проводить тест Бернаки не реже одного раза в год.
Проба Бернаки и липидограмма должны проводиться не реже одного раза в год в качестве профилактических осмотров.Сделать СОЭ может практически любой, так как для анализа нужен только образец крови. Хотя результат исследования ОВ конкретно не указывает на какое-либо заболевание, опасным считается трехзначный результат, который говорит о наличии в организме серьезного заболевания с воспалительным компонентом (инфекция, неопластический процесс, аутоиммунный процесс).
Исследование акушерства является частью учебных пакетов как для женщин, так и для мужчин. Это поможет вам определить, есть ли воспаление в вашем теле.В Medonet Market вы можете безопасно и удобно покупать пакеты:
следует проводить натощак, чтобы с момента последнего приема пищи прошло не менее 12 часов. По этой причине лучше всего планировать посещение пункта сбора утром. Исследуемый материал берется однократно из вены на руке. Детям и людям старше 60 лет рекомендуется выпивать стакан воды за 30 минут до исследования.
Базовый скринингдля женщин и мужчин — это пакет, который каждый должен проходить не реже одного раза в год.Покупайте быстро и безопасно на рынке Медонет и делайте это в нескольких сотнях точек по всей стране.
Тест можно пройти совершенно бесплатно, если врач имеет договор с НФЗ, выдает направление и указывает лабораторию, где можно сделать акушерский тест. Если мы выберем частную диагностику, , цена OB будет около 5-14 злотых, в зависимости от прейскуранта данной лаборатории.
OB могут отличаться в зависимости от лаборатории, в которой проводился тест. При этом нормы весьма вариабельны и зависят от общего состояния больного. По этой причине каждый результат должен включать референтный диапазон, используемый конкретной лабораторией. Результат теста Бернаки следует интерпретировать вместе с другими данными (CRP, морфология).
Результаты измерения СОЭ не следует интерпретировать самостоятельно, поскольку тест, несмотря на его высокую чувствительность, неспецифичен и не указывает однозначно на какое-либо конкретное заболевание.Реакция Бернацкого должна оцениваться врачом, также на основании истории болезни пациента, а также других диагностических тестов. Если скорость оседания эритроцитов выходит за пределы нормы, могут потребоваться дополнительные тесты для точного определения причины состояния. Если вам нужна интерпретация результатов, запишитесь на онлайн-консультацию на сайте haloDoctor.pl.
Если результаты СОЭ в норме, но пациент сообщает о беспокоящих симптомах, может быть показано дальнейшее обследование.Следует помнить, что реакцию Бернацкого оценивают с учетом возраста и пола больного, а также принимаемых им лекарственных препаратов.
На результаты СОЭ влияют горячие ванны, тяжелая пища, некоторые лекарства, менструация и беременность.
Снижение значений СОЭ наблюдается при аллергических заболеваниях, серповидноклеточной анемии, при гиперемии. Некоторые лекарства также могут снизить уровень СОЭ, например:аспирин, кортизон и хинин.
Причинами сокращенного OB также могут быть:
Естественно повышенная СОЭ возникает у беременных (примерно с 10 недель гестации), а также в послеродовом периоде и при менструациях. Поэтому проводить анализ в перечисленных случаях не имеет смысла, так как результат не будет достоверным. СОЭ также может быть увеличена у женщин, использующих гормональные контрацептивы.
Во время беременности значение СОЭ увеличивается естественным образом. Во втором триместре результат может достигать 50 мм/ч, а в третьем триместре может достигать трехзначного результата (до 100 мм/ч).
Повышенный тест на реакцию Бернацкого может свидетельствовать о воспалении, но результат теста не указывает, что может быть причиной. Потенциальное воспаление может быть вызвано:
СОЭ выше 100 может указывать на гигантоклеточный артериит, очень часто также на множественную миелому, рак почки и болезнь Ходжкина.
Учитывая, что эритроциты падают очень медленно, высокая СОЭ может свидетельствовать о том, что воспаление возникло неделями ранее. Поэтому СОЭ не рекомендуется при диагностике острого и кратковременного воспаления.
Всегда консультируйтесь с врачом по поводу результатов анализов.
Читайте также:
Хотя СОЭ является легко поддающимся измерению маркером и его измерение рекомендуется регулярно, с его помощью можно выявить хроническое или острое воспаление.СОЭ увеличивается в течение 24-48 часов после начала воспалительной реакции. Для дифференциации бактериальных и вирусных инфекций применяют определение белков острой фазы, концентрация которых изменяется быстрее, чем проба Бернаки. Обычно используемые показатели включают вышеупомянутый СРБ, а также прокальцитонин (ПКТ).
Терапевт в вашем городе
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом.Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома.90 152
ИсточникиНет никаких сомнений в том, что контроль сердечного ритма играет чрезвычайно важную роль в способности действовать в случае каких-либо отклонений.Нормальная частота сердечных сокращений является жизненно важным показателем, который очень легко измерить. Его результат дает нам много информации о правильном или неправильном функционировании нашего организма, особенно сердца. Правильный пульс – самый важный элемент, который должен учитывать каждый из нас.
Нормальная частота сердечных сокращений должна составлять от 60 до 100 ударов в минуту. Если она слишком высокая, выше 100 ударов в минуту, это называется тахикардией, а значит, тахикардией.Если у человека ЧСС слишком низкая, то речь идет о брадикардии. Любые отклонения требуют диагностики. Недооцененные, они могут вызвать множество серьезных заболеваний. Конечно, известно, что частота сердечных сокращений в покое будет другой, и частота сердечных сокращений будет другой после тренировки. У ребенка будет разный пульс, у беременной будет другой пульс, и еще разные нормы пульса будут соответствовать возрасту или полу.
Нормальная частота сердечных сокращений составляет от 60 до 100 ударов в минуту.Тем не менее, вы должны знать, что это будет совершенно по-разному для людей в разных возрастных группах. Итак, диапазон правильного пульса:
нормальная частота сердечных сокращений у младенцев составляет примерно 130 ударов в минуту
Нормальная частота сердечных сокращений у детей составляет около 100 ударов в минуту
нормальная частота сердечных сокращений у подростков составляет примерно 85 ударов в минуту
нормальная частота сердечных сокращений человека составляет примерно 70 ударов в минуту
нормальная частота сердечных сокращений у пожилых людей составляет около 60 ударов в минуту
Чтобы определить частоту сердечных сокращений в минуту, измерьте частоту сердечных сокращений надлежащим образом.Лучшие места для этого:
Давайте сначала сосредоточимся на ритмичном движении сосудов, чтобы ответить на вопрос - как измерить свой пульс? Упомянутое движение заключается в растяжении, а также в сокращении стенок сосудов под влиянием крови, сдавливаемой сердцем. Он циркулирует как в артериях, так и в венах. Однако в венозных сосудах он пульсирует слабее, чем в артериях, поэтому при измерении в большей степени учитываются артерии.
Здесь стоит упомянуть одну очень важную информацию – в случае CPR не рекомендуется измерять пульс на периферических артериях.Таким образом, лучшее место для подсчета сердечных сокращений в минуту — это сонные артерии.
Чтобы измерить нормальную частоту сердечных сокращений человека, первое, что вам нужно сделать, это следовать установленным правилам. Только тогда можно будет определить правильный пульс.
Поместите два пальца - указательный и средний на сонную артерию под нижней челюстью или лучевую на запястье.
После измерения пульса запустите таймер и подсчитайте удары за 1 минуту или 15 секунд, умножив их на 4.
Рассчитанный результат даст вам соответствующую частоту сердечных сокращений или количество ударов сердца в минуту
Известно, что правильный пульс у 40-летнего человека будет другим, у другого будет , правильный пульс у 70-летнего мальчика будет другим . Однако, зная нормы, соответствующие возрасту, можно легко определить, дает ли измеренный результат правильный пульс или нет. Так что задавая себе вопрос – сколько должно быть ударов сердца в минуту, всегда следует обращать внимание на возрастные нормы сердцебиения, чтобы получить правильный результат.
При измерении обратите внимание на 6 очень важных элементов:
регулярность пульса - это интервалы между ударами сердца и сила ударов. Здесь мы можем выделить три типа неровностей:
вольтаж пульса - это сопротивление пальпируемой артерии, а также сама особенность пульса, которая связана с артериальным давлением. Среди прочих можно выделить мягкий и жесткий пульс
наполнение пульса - это высота пульсовой волны, а точнее количество крови, наполняющей артерию.А вот как здесь можно отличить:
высокая частота сердечных сокращений - хорошая прокладка
низкий пульс - слабое заполнение
ЧСС неравномерная и причудливая - слабое наполнение на вдохе и большое на выдохе
нарезной пульс, ровный - еле заметное наполнение
переменный импульс - заполнение один раз сильным один раз слабым
Частота пульса — это скорость опорожнения и наполнения артерии.
симметрия частоты сердечных сокращений - определяет, одинаково ли измеряется частота сердечных сокращений слева и справа
Правильный пульс может многое рассказать нам о здоровье организма.Как по норме ЧСС в покое, так и по норме ЧСС после физической нагрузки это определяет состояние здоровья обследуемого, особенно в отношении сердечно-сосудистой системы. Какие нарушения могут свидетельствовать о возникновении различных видов заболеваний? Основной причиной является сужение просвета сосуда, что связано с атеросклерозом или эмболией. Кроме того, встречаются также аневризмы аорты, заболевания сосудов, коарктация аорты. Очень распространенными состояниями, при которых не видно норм пульса, являются сердечная недостаточность, стеноз аортального клапана, а также недостаточность аортального клапана, анемия или даже пороки сердца. Высокая частота сердечных сокращений указывает на тахикардию, а низкая частота сердечных сокращений связана с брадикардией. Оба состояния очень опасны, поэтому при их возникновении следует немедленно реагировать и предпринимать соответствующие меры.
Сердце – самый важный орган в организме человека. Пока оно бьется, мы живем. Однако для того, чтобы он работал должным образом, необходимо сотрудничество с системой кровообращения. Это связано с частотой сердечных сокращений или пульсом, то есть с количеством ударов сердца в минуту.
Если вы до сих пор задавались вопросом - какой должна быть правильная частота сердечных сокращений и сколько она у человека в состоянии покоя или после активности, то эта статья наверняка позволила вам получить полные ответы на эти вопросы. Ключевое значение в этих нормах имеет то, что ЧСС у подростков разная, ЧСС у детей разная, а еще одна указывает на правильную ЧСС у взрослого человека. Это самое главное, и вы должны помнить об этом. Любые нарушения должны быть немедленно проконсультированы со специалистом.Ни в коем случае нельзя недооценивать проблемы, потому что последствия такого положения дел могут оказаться очень плачевными. Чтобы получить полный обзор данной ситуации, требуется всего несколько секунд.
.