2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
При отсутствии лечения воспаление распространяется на внутренние половые органы и вызывает тяжелые осложнения. Обращаться к врачу необходимо как можно раньше. В острой форме болезни лечение бартолинита наиболее эффективно, прогноз благоприянтый.
В клинике «Альфа-Центр Здоровья» в Москве ведут прием опытные врачи-гинекологи. В нашем медцентре вас обследуют, поставят диагноз и назначат адекватное лечение. Стоимость услуг указана в прайсе на сайте.
Воспаление в бартолиновой железе вызывают инфекционные агенты, которые проникают в нее из влагалища или мочевыводящих путей. Возбудителем болезни может являться гонококк, трихомонада или другие микроорганизмы. Известны случаи распространения инфекции через кровь.
Попадание патогена в железу не всегда вызывает бартолинит. Начало воспалительного процесса провоцируют различные внешние и внутренние факторы:
На начальном этапе возникает воспаление слизистых оболочек. Естественный отток секрета блокируется – выделения начинают скапливаться в железе и формируют кисту. Постепенно образование растет. Киста бартолиновой железы заполняется гнойным содержимым, и возникает абсцесс. Женщина может самостоятельно почувствовать образование. Абсцесс располагается на половых губах, имеет вид небольшой шишки, болезненной при нажатии.
По тяжести течения воспаление бывает острое и хроническое.
Острый бартолинит начинается с канакулита. Воспаление поражает только одну железу, поэтому местные симптомы односторонние. Двусторонний канакулит бывает обычно при заражении гонореей. Пациентка в этот период может не ощущать острой симптоматики. Тревожные признаки замечает врач во время осмотра. На месте выхода протока железы появляется покраснение. Сам канал для отхождения секрета начинает хорошо прощупываться. При надавливании из железы появляется гнойное отделяемое. На стадии канакулита можно достаточно быстро купировать воспаление. Если не принимать никаких мер, отек увеличится и перекроет протоку. Постепенно воспаление перейдет на саму железу.
Острый бартолинит существует в двух формах:
Хронический бартолинит – это последствие непролеченной острой формы. Непродолжительные ремиссии сменяются обострениями. Спровоцировать рецидив может очередной цикл, любая инфекция, стресс, авитаминоз и т. д. Хроническая форма сложно поддается лечению даже при установлении точной причины воспаления.
Выделяют также подострый бартолинит, но такой диагноз встречается редко. Заболевание характеризуется стиханием острой симптоматики и постепенно переходит в хронический процесс.
Любое воспаление в женских половых органах представляет опасность для плода. Именно поэтому беременные пациентки должны регулярно приходить на прием к гинекологу, сдавать анализы. Предупредить воспаление значительно легче, чем его лечить.
Во время беременности происходит естественное снижение иммунитета. Организм подавляет защитные реакции, чтобы не отторгнуть плод, который на 50 % является генетически чужеродным объектом. В таких условиях тело матери не может обеспечить надежный барьер на пути инфекции. При попадании в половые пути возбудители поднимаются вверх и достигают матки. Такое заболевание как бартолинит угрожает внутриутробным заражением плода через пуповину. Инфекции вызывают множественные мутации, вмешиваются в процессы органогенеза. В критических случаях речь идет о прерывании беременности.
Осложнений можно избежать при постановке на учет в гинекологию на ранних сроках и своевременной диагностике воспаления. Врач может предположить опасную ситуацию уже по результатам мазка, еще до появления симптомов. Воспаление купируют, не позволяя ему распространиться в половых органах. Под медицинским контролем женщины спокойно вынашивают беременность до естественных родов.
Врач начинает со сбора анамнеза и осмотра пациентки. Перед приемом приготовьтесь ответить на стандартные вопросы:
После сбора анамнеза пациентку осматривают на гинекологическом кресле. На наружных половых органах бартолинит виден визуально. Врач осматривает абсцесс, берет мазок со стенок влагалища и пробу секрета железы. Полученные материалы направляют на лабораторные исследования. Только после получения результатов анализов врач может с уверенностью поставить диагноз и назначить лечение кисты бартолинита. Анализы в дальнейшем сдают еще несколько раз для контроля эффективности терапии.
Не пытайтесь лечиться самостоятельно! Компрессы, ванночки, попытки вскрыть и прочистить абсцесс очень плохо заканчиваются. На прием часто приходят пациентки после самолечения с тяжелой лихорадкой, обширным воспалением, которое требует срочной госпитализации. Не рискуйте своим здоровьем. Обращайтесь к врачу своевременно.
В начальной стадии доктора лечат бартолинит без операции. Пациентке подбирают схему консервативной терапии, назначают противогрибковые препараты, антибиотики. Для нормализации кишечной микрофлоры потребуются средства с бифидобактериями и витамины. Хирургического удаления кисты бартолиновой железы не требуется. Чтобы немного снять отек, можно приложить к воспаленной области грелку или любую другую емкость со льдом, обернутую в мягкую ткань. Для лечения также используют лечебные тампоны с левомеколем, мазью Вишневского, солевые аппликации, растворы хлоргексидина, мирамистина.
После снятия обострения назначают сидячие ванны со слабым раствором перманганата калия (1 сл. л. на 1 л воды). Можно использовать в тех же целях отвар ромашки. Время принятия ванны - 20 минут. После улучшения состояния переходят к физиолечению.
Женщина должна неукоснительно следовать рекомендациям врача – это единственный способ предотвратить осложнения бартолинита.
Истинный абсцесс требует хирургического вмешательства. Операции на бартолиновой железе проводят двумя методами:
Существуют и более щадящие, современные методы лечения бартолинита в гинекологии. В тело железы устанавливают кольцевидный катетер (операция марсупиализации). В течение 2 месяцев катетер выполняет функции естественного протока и способствует отхождению секрета. Такая операция малотравматичная, риск рецидива минимальный. В период реабилитации женщина проходит курс магнитотерапии, УФ-облучения.
Женщины, которые регулярно приходят на осмотры к гинекологу, могут увидеть в карте такой диагноз как бессимптомное течение кисты бартолиниевой железы. Врач никак не комментирует эту ситуацию, не назначает таблеток, пациентка начинает беспокоиться. Но поводов для паники нет. Киста при бессимптомном лечении не требует никаких радикальных мер. Необходимо регулярное наблюдение, правильная гигиена, сбалансированное питание. Женский организм при достаточной поддержке справляется с застоем секрета самостоятельно. Поэтому слушайте своего врача и не занимайтесь самолечением.
Чтобы снизить риск воспаления, необходимо укреплять иммунитет, соблюдать правила интимной гигиены, иметь сексуальные отношения с одним постоянным партнером. Важно вовремя лечить гинекологические заболевания и не реже одного раза в год проходить профилактический осмотр у врача.
Внимательно относитесь к выбору белья. Оно должно быть достаточно свободным, эластичным, из натуральных тканей. Для интимной гигиены используйте гели с нейтральным рН, без красителей и ароматизаторов. Здоровый образ жизни и правильное питание – это лучшая профилактика для большинства болезней.
Врачи клиники «Альфа-Центр Здоровья» помогут справиться с бартолинитом и восстановить ваше женское здоровье. Позвоните нам, чтобы записаться на прием и уточнить цену консультации.
Источники:
1. Клинический протокол диагностики и лечения воспалительных заболеваний промежности, вульвы, влагалища. Электронная версия.
2. Бартолинит. Медицинская энциклопедия. Электронная версия.
Остроконечные кондиломы — наросты в интимных местах из поверхностных слоев эпителия. Образуются они за счет поражения вирусом папилломы человека ДНК клеток и запуска избыточного размножения. Кондиломы такого типа похожи на бородавки, могут выглядеть по-разному. Бывают одиночными и тонкими и множественными, собранными в большие, частично сливающиеся гнезда. Цвет тоже может быть разным от бледно-розового до темно-коричневого. Располагаются остроконечные кондиломы на наружных половых органах у мужчин и женщин, поражают влагалище, половой член, области вокруг и внутри заднего прохода.
| Консультация дерматолога в день удаления кондилом с использованием дерматоскопа до 2 ед. | 1200 руб Записаться |
| Лазерное удаление остроконечных кондилом, за 1 ед. | 700 руб Записаться |
| Лазерное удаление множественных остроконечных кондилом, сеанс 20 мин. | 4000 руб Записаться |
| Лазерное удаление множественных остроконечных кондилом, сеанс 30 мин. | 5000 руб Записаться |
| Лазерное удаление множественных остроконечных кондилом, сеанс 40 мин. | 6000 руб Записаться |
| Радиоволновое удаление кандилом 1 ед - 20 мин - цена за ед. | 800 руб Записаться |
| Радиоволновое удаление кандилом 3-9 ед - 20 мин - цена за ед | 500 руб Записаться |
| Радиоволновое удаление кандилом 10-20 ед - 30 мин - цена за ед. | 400 руб Записаться |
Существуют различные классификации, разделяющие кондиломы на разновидности. Однако, основных разновидностей всего две: остроконечные и широкие.
Остроконечные кондиломы - вирусные кондиломы из-за ВПЧ. Именно их имеют ввиду, когда речь идет об удалении. Несмотря на разнообразный внешний вид и размеры, у них есть общая схожесть в строении — одиночные или множественные сосочки на поверхности. Их называют остроконечными, даже если они больше похожи на шелковицу и не имеют острых концов.
Кондилома Бушке Левенштейна — разновидность остроконечной кондиломы, в которой произошел сдвиг в сторону рака (in situ). Она вырастает до очень крупных размеров в интимных областях. Если ее не удалить — она может в превратиться в полноценный рак и давать метстазы.
Широкие кондиломы - кондиломы из-за сифилиса. Они слабо возвышаются над поверхностью слизистой, не имеют сосочков на поверхности. Если вырастают крупными — то имеют крупнобугристую поверхность. Широкие кондиломы не удаляют - в этом нет смысла. Бледные трепонемы (в отличие от вируса папилломы) распространяются с кровью по всему организму. От них лечатся антибиотиками. Бывают случаи, когда внешний вид может быть неопределенным, тогда назначаются анализы для исключения сифилиса.
По расположению у мужчин выделяют кондиломы полового члена, уретры, заднего прохода, мошонки. У женщин выделяют кондиломы больших и малых половых губ, клитора, уретры, влагалища, шейки матки, заднего прохода. Расположение кондилом имеет важное значение при удалении.
По способу роста кондиломы разделяются на экзофитные и энодофитные. Экзофитные растут наружу и в высоту, их большинство, их легче удалять. Эндофитные растут вширь в толще эпителия, такое встречается реже. Они могут быть мало заметны, удалить их сложнее. Эндофитные кондиломы следует дифференцировать от широких (сдать анализы на сифилис).
Хотя остроконечные кондиломы и вызываются вирусами папилломы (ВПЧ) с низким онкологическим потенциалом, однако, этот потенциал все же есть. В кондиломах происходит размножение вирусов наряду с размножением самих клеток эпителия. Чем больше количество вирусов, богаче их разнообразие (существует множество типов ВПЧ) и слабее иммунитет — тем больше вероятность появления рака от кондилом. У женщин это может быть рак влагалища, вульвы, шейки матки, заднего прохода (анального канала). У мужчин от кондилом может быть рак заднего прохода, полового члена. Кроме кондиломы и рака в интимных местах встречается меланома (бывает и бесптгментной), промедление в диагностике и правильном удалении которой ещё опаснее, чем для рака.
Наиболее часто кондиломы вызывают осложнения в связи со своим расположением и размерами. Это могут быть болевые ощущения, выделение крови, связанные с половым актом или дефекацией. Так же возможны затруднения при мочеиспускании при расположении остроконечной кондиломы в уретре.
Записаться на консультациюЛазерное удаление кондилом — лучом света нужной волны. Под воздействием лазера вода из остроконечной кондиломы моментально испаряется, а сухие ткани обугливаются. Метод хорош точечным воздействием, отсутствием кровотечения, отсутствием болей при хорошем обезболивании. Удаление лазером широко распространено и намного лучше электрокоагуляции. После него образуется меньше рубцовой ткани. Сами рубцы в интимных областях могут нарушать мочеиспускание, дефекацию, вызывать дискомфорт при половом акте.
Радиоволновое удаление кондилом (сургитроном) — с помощь специального радиоволнового аппарата, который имеет другой тип волн и они более высокой частоты, чем в электрокоагуляторе. Преимущества радиоволнового удаления кондилом в бескровности, быстроте, малой потребности в обезболивании. Вероятность образования деформирующих рубцов крайне низка. Однако, радиоволновые аппараты дороже и сложнее в ремонте, чем лазерные.
Удаление кондилом азотом - замораживание остроконечных кондилом при помощи жидкого азота. Они на некоторое время становятся кусочками льда. Затем оттаивают, становятся отечными, образуются пузыри и выделяется жидкость. Через несколько дне происходит отторжение удаленных кондилом. Возможно использование различных инструментов для удаления азотом. Самый примитивный и наименее точный - ватная палочка с азотом.
Удаление кондилом с помощью лекарств - наиболее непредсказуемый с точки зрения последствий метод. Во-первых, на слизистых может получиться неконтролируемый некроз с последующим образованием деформирующих рубцов, нарушающих функции интимных областей. Во-вторых, останется невыясненным точный диагноз. Ведь наряду с остроконечными кондиломами там бывают и меланомы, и рак, для которых самолечение - дополнительный стимул к росту.
Да, остроконечные кондиломы могут появиться вновь при наличии непобежденного иммунитетом вируса папилломы человека, при заражении вирусом папилломы другого типа, на который нужен свой иммунитет. А так же, при неполном удалении остроконечных кондилом, когда мелкие или кусочки больших остаются и продолжают расти. Существуют противовирусные лекарства, назначение которых возможно после удаления кондилом для снижения вероятности рецидива.
Наличие остроконечных кондилом свидетельствует о слабости иммунитета против вируса ВПЧ. У женщин анализы на самые онкогенные типы ВПЧ помогут предотвратить развитие рака шейки матки и анального канала. У мужчин такие анализы более полезны для предотвращения заражения партнёрши, но и на возможность рака анального канала они так же указывают.
Существуют прививки от ВПЧ: Гардасил и Церварикс. Однако, они нацелены на борьбу против рака шейки матки. Их делают девочкам в подростковом возрасте. От остроконечных кондилом частично защищает лишь Гардасил. Типов вируса ВПЧ очень много и на каждый из типов нужен свой иммунитет. Полностью защититься прививкой от всех типов ВПЧ, вызывающих остроконечные кондиломы, невозможно.
Остроконечные кондиломы и бородавки всегда вызываются вирусами ВПЧ. И те и другие выглядят похоже, разница лишь в расположении и типах ВПЧ. Бородавки в интимных местах называют кондиломами. Папилломы выглядят, как узкие длинные сосочки. Они, как ни странно, появляются не всегда из-за вирусов, порой они появляются за счёт трения.
Остроконечные кондиломы, особенно если из не удалять, интенсивно распространяют вирусы ВПЧ. Эти вирусы не попадают в кровь, они переходят с места на место при прикосновении к ним. При половых контактах происходит распространение на другие участки слизистой хозяина и на слизистые партнёра. При использовании презервативов опасность заражения снижается, но полностью не исчезает
Во время беременности происходят физиологическое ослабление иммунитета женщины. Это нужно для того, чтобы плодные оболочки ребенка не атаковались иммунитетом матери. При ослабленном иммунитете повышается риск дальнейшего роста размеров и количества остроконечных кондилом. А так же, увеличивается вероятность появления рака от вирусов ВПЧ. Во время родов остроконечные кондиломы у женщин могут травмироваться и вызвать кровотечение. А так же, заразить ребенка ВПЧ. Лучше всего удалять кондиломы заранее, до наступления беременности.
Появление кондилом во влагалище и на половых губах у женщин происходит из-за инфекционного заражения. Возбудителем является вирус папилломы человека, передающийся при половом акте. Важно вовремя производить лечение этого заболевания, так как чаще всего эти наросты указывают на предраковое состояние.
Общие сведения
По своему виду кондиломы похожи на небольшие бородавки. Увеличение наростов начинает происходить с маленьких прыщиков, определить которые очень сложно. Чтобы выявить наличие кондилом, нужно провести специальный анализ на ВПЧ. Его можно сдать в любой больнице.
Кондилома – это доброкачественная опухоль. По своему виду наросты делятся на сосочковые и бородавчатые.
При вовремя принятых мероприятиях и правильном лечении, кондиломы не опасны для жизни женщины. Но чаще всего ВПЧ сопутствуют дополнительные болезни, которые связаны с нарушением микрофлоры:
Все эти патологии могут являться причиной появления ВПЧ, которое характеризуется ростом бородавок во влагалище и на половых губах.
Проникая в организм женщины, ВПЧ быстро активизируется и распространяется. Именно в этом кроется главная опасность. Нужно максимально быстро принять соответствующие мероприятия по лечению патологии и не допустить последующего размножение наростов.
Вирус делится в клетках влагалища. Этот процесс и обуславливает такое быстрое развитие новообразований, которые причиняют множество неудобств женщинам.
Одной из главных причин появления кондилом во влагалище считается присутствие у одного из партнеров этих наростов. При незащищенном сексуальном контакте, естественно, вирус передается другому партнеру.
ВПЧ активизируется лишь при определенных факторах:
Во время диагностирования ВПЧ для полного лечения стоит также отвести своего партнера к врачу. Нужно лечиться одновременно и, естественно, воздержаться от секса в это время.
Способов заражения вирусом множество:
Первый симптом кондиломатоза – это образование наростов на слизистой влагалища и половых губах. Эти маленькие бородавки, как правило, находятся на вульве.
Другие выраженные симптомы:
Симптоматика, описанная выше, также сопутствует некоторым другим болезням, которым подвержены женщины, к примеру, при появлении молочницы или гарднереллы. Поэтому если возникают любые подозрения, нужно обратиться к гинекологу.
Клиники специализирующиеся на диагностике и лечении в Москве:
Выделяют два основных вида кондилом:
1. Остроконечные. При осмотре влагалища можно увидеть наросты, которые напоминают сосочки. Эту разновидность кондилом называют остроконечной. Они похожи на новообразование на ножке, чаще всего имеют телесный цвет. Могут появляться как единично, так и группами. Обычно располагаются на стенках влагалища.
2. Плоские. Эти наросты заметить сложно. По форме кондиломы могут быть круглыми или овальными. Наросты не выделяются по своему оттенку и сливаются со слизистой. Новообразования имеют медленный темп роста и не причиняют женщине дискомфорт.
Диагностирование кондилом
Во время обнаружения подозрительных наростов консультация с гинекологом является обязательной процедурой. Обследование подразумевает выполнение следующих мероприятий:
Существует гарантированный способ диагностировать кондиломы во влагалище – действие уксусным раствором. Слизистую половых губ нужно обработать уксусным составом. В результате происходит спазм сосуда, который питает кожное новообразование.
Через время наросты посветлеют и будут выделяться, за счет этого можно определить их точное количество и диаметр. Есть возможность даже увидеть подкожные новообразования, которые находятся в глубоких слоях.
Способы лечения
Способы избавления от кондилом во влагалище подразумевают радикальное удаление наростов и консервативное лечение, дополняющееся средствами народной медицины. Как лечить кондиломы, решает только врач.
Консервативная терапия
Есть много консервативных способов, как лечить кондиломы прианальной области, вульвы, вагины. Это использование противовирусных препаратов, цитостатических средств, лекарств с общеукрепляющим воздействием, иммуностимуляторов.
Если наросты находятся в районе вульвы, а площадь их покрытия не более 10 см2, можно использовать прижигающие средства (Кондилин, Подофиллин, Веррукацид, Колломак, Солкодерм). Это препараты, вызывающие некроз обрабатываемой поверхности. Поэтому лекарства не советуют для лечения прианальной области и уретры. Запрещены при вынашивании ребенка.
Избавление кондилом во влагалище, как правило, производится хирургическими способами, иногда их дополняет использование противовирусных препаратов. В эту группу можно отнести Панавир, Интерферон, Изопринозин. Терапия зачастую дополняется применением препаратов, которые повышают иммунитет, к примеру, Полиоксидоний, Алдара, Иммунал.
Радикальное лечение
Сегодня для избавления от кондилом используется электрокоагуляция, криодеструкция, хирургическое вмешательство, лазерная вапоризация, радиоволновой нож.
Но совершенно не все способы подойдут для лечения кондилом. Использование азота в таком случае более травматично и не так эффективно, в отличие от других методов.
Что относительно хирургического варианта удаления, то этот процесс инвазивен и его назначают лишь в очень тяжелых случаях.
При лечении в основном выбор делают в пользу электрокоагулятора, радиоволнового ножа и лазера. Все эти способы применяются под анестезией, потому они не причиняют дискомфорта женщине при операции. Они практически не травматичны, в отличие от хирургического вмешательства, имеют быстрое время заживления.
Отличие состоит в принципе работы аппарата. Радиоволновой нож и лазер послойно испаряют зараженные ткани. Электрокоагулятор прижигает наросты, действуя током на повышенных частотах.
Любой из способов имеет определенные противопоказания, но, в общем, эти методы лечения можно использовать для удаления новообразований у женщин на клиторе, малых половых губах, шейке матки, во влагалище.
Народные способы
Обращаясь к народным способам, можно найти множество рецептов, которые рекомендуются для избавления от наростов. Наиболее популярные средства включают сок чистотела. Он применяется для избавления от различных кожных наростов. Но в процессе обработки нужно действовать осторожно, чтобы состав не попал на здоровые ткани.
Вылечить кондиломы сможет помочь йод, поскольку он имеет подсушивающий эффект. Средство можно использовать лишь на поверхности кожного покрова, при нанесении на слизистую возникнет ожог.
Народные рецепты тоже имеют определенные противопоказания. Помимо этого, ни один из них не подойдет для избавления от кондилом во влагалище. Потому народное лечение может только дополнить основное. Перед использованием нужно непременно посоветоваться с врачом.
Кондиломы во время беременности
Наросты при беременности также часто встречаются. При этом, естественно, существуют определенные особенности, которые нужно учесть как во время консервативного лечения, так и при удалении новообразования с помощью различных способов.
Образование наростов провоцирует, в первую очередь, появление гормонального дисбаланса, а также ослабление иммунной системы во время вынашивания плода.
Крупные кондиломы повлияют на родовой процесс и усложнят его. При диагностировании кондилом рожать ребенка врачи рекомендуют с помощью кесарева сечения.
После избавления от ВПЧ не появляется пожизненный иммунитет. Наросты во влагалище могут заново появиться после лечения. Это случается из-за активации уже находящегося в организме вируса или из-за инфицированных половых партнеров.
Профилактические мероприятия состоят из:
Эти несложные советы позволят снизить риск появления кондилом во влагалище и сдержат активность ВПЧ, который уже присутствует в организме женщины. А если симптоматика заново начала проявляться, нужно срочно обратиться к врачу.
Автор статьи: Врач колопроктолог, хирург, онкологСайтов З. С. Стаж работы: 9 лет
Опубликовано: 05-08-2020
Обновлено: 15-06-2021
Кондиломы — новообразования кожи, внешне напоминающие бородавки. Их появление обусловлено повышением активности в организме вируса папилломы человека. Инфицированность вирусом папилломы человека лиц биологически активного возраста составляет от 20 до 60%. Различные типы этого вируса могут вызывать появление родинок, бородавок, папиллом, участков гиперкератоза и т. д. Некоторые типы этого вируса вызывают появление остроконечных кондилом. Эти типы передаются только половым путем, поэтому остроконечные кондиломы относятся к группе заболеваний передаваемых половым путём.
Первичный приём проктолога (оценка жалоб пациента, сбор анамнеза, наружный осмотр заднего прохода, пальцевое исследование прямой кишки, аноскопия по показаниям)
Первичный прием – обращение к врачу конкретной специальности в первый раз.
Записаться на приемИссечение бахромки, кондиломы, подкожного свища и других образований анальной области
Записаться на приемМеста, травмируемые при половых контактах, обычно являются очагами появления кондилом. Характерна множественность, хотя встречаются и одиночные остроконечные кондиломы. Начало процесса связано с появлением мелких розовых сосочков, которые разрастаются и сливаются в более крупные образования.
У мужчин с необрезанной крайней плотью чаще всего поражается головка полового члена, венечная борозда, уздечка или внутренний листок крайней плоти. У мужчин с выполненной циркумцизией (обрезанием) в процесс чаще вовлекается тело полового члена. Возможно распространение элементов на паховые и перианальные области, мошонку, промежность. Сильный дискомфорт доставляет появление остроконечных кондилом в самом мочеиспускательном канале. Эта локализация проявляется затруднением мочеиспускания, изменением формы струи мочи, её разбрызгиванием. Чаще всего остроконечные кондиломы, один раз появившись, остаются до тех пор, пока их не удалят.
У женщин кондиломы появляются на наружных половых органах в области малых половых губ, на больших половых губах, во влагалище, на шейке матки, в области мочеиспускательного канала, промежности и заднего прохода. Крайне редко встречаются остроконечные кондиломы на слизистой оболочке полости рта.
Наиболее частыми жалобами пациентов с остроконечными кондиломами являются зуд и дискомфорт в области гениталий, болезненные ощущения при половых контактах, иногда выделения с неприятным запахом, обусловленные мацерацией разросшихся кондилом.
Постановка диагноза возможна уже на основании данных осмотра. Однако необходимо иметь в виду, что в подавляющем большинстве случаев начальные формы папилломавирусной инфекции сочетаются с другими заболеваниями, передаваемыми половым путём. Пациент нуждается в комплексном обследовании для выявления возбудителей сопутствующих заболеваний, в частности хламидийной инфекции. В случае если сопутствующие заболевания будут проигнорированы, рецидивы ВПЧ становятся гораздо более вероятными и частыми. Напротив, выявленная и вылеченная инфекция значительно уменьшает риск повторного появления остроконечных кондилом.
Записаться на приемТерапия папилломавирусной инфекции состоит из трёх этапов: удаление самих кондилом как очага вирусной инфекции, восстановление звеньев иммунной системы и перевод инфекции в стадию устойчивой ремиссии (клинического выздоровления).
Онкогенную опасность ВПЧ представляет только на шейке матки и головке полового члена. Папилломатоз кожи, влагалища, наружных половых органов не опасен с точки зрения онкологии, и лечение его зависит от выраженности косметологического дефекта, желания пациентки и выраженности зуда — частого спутника вируса папилломы. При этом следует помнить, что хирургическое удаление — это не лечение папилломатоза, а только удаление измененной ткани.
Окончательное решение о необходимости удаления остроконечных кондилом принимает специалист на основе всех показаний. Поскольку часто кондиломы мешают полноценной интимной жизни, производят неэстетичное впечатление, способствуют своему дальнейшему распространению, многие пациенты предпочитают избавиться от этого ненужного «украшения». В Клинике Дерматологии удаление остроконечных кондилом и папиллом производится на самом современном лазерном оборудовании.
Процедура удаления кондилом безболезненна. Перед удалением новобразований лазером, обязательно проводится процедура местного обезболивания (укол или анестезирующая мазь), само удаление — лазерная вапоризация — занимает несколько минут, время зависит от количества новообразований и их размеров. Неприятные ощущения возможны через некоторое время после процедуры, это может быть связано с отёком в местах удаления. Впрочем, болезненные ощущения вовсе не обязательны, это очень индивидуальная реакция, во многом зависящая от места прежнего расположения кондилом. После процедуры пациенту назначается курс самостоятельного ухода за местом удаления и препаратов для повышения иммунитета.
Бородавки представляют собой наросты кожи и слизистой оболочки белого или светло-серого цвета с неровной ороговевшей поверхностью в виде узелков или сосков, образующихся в результате разрастания эпидермиса и сосочкового слоя дермы.
Существует около 150 типов этого вируса. Определенные типы ВПЧ нарушают характерные для них анатомические области (обыкновенные бородавки вызывают типы 2-ой и 4-ый, бородавки стоп – тип 1-ый и др.). Однако они могут появиться и в нехарактерных для них местах.
Бородавки распространяются через кожу и слизистые, чаще всего вследствие проникновения вируса в организм через поврежденную кожу во время прямого контакта, особенно если она слишком сухая. Также при наличии трещин, нарушении кровотока или увеличении потливости. Вирус, вызывающий бородавки, глубже кожи не проникает.
Бородавки могут быть нескольких видов:
Медикаменты локального действия:
Деструкционные методы лечения:
При множественных бородавках могут применяться несколько методов лечения, однако определенный вид лечения может назначить только врач с учетом возраста и иммунной системы человека, количества, распространенности, размера и места появления бородавок.
Более подробную информацию о лечении бородавок с помощью лазера Вы найдете в разделе Удаление бородавок с помощью лазера.
Кожный нарост на ножке цилиндрической формы, иногда почти незаметный, называется папилломой. Он часто возникает ниоткуда, долго не проявляется. Но при любом «скачке» иммунитета или в жару он неожиданно предстает вашему взору сначала одиночкой: одна папилломка- «мама» может «выскочить» подмышкой или на веке глаза (ее излюбленные места, например, на сгибах локтей и в подколенных ямках), а затем «пустить» и «деток», т. е. буквально «обсыпать» всевозможные места на нашем теле. Для кого-то это явление станет лишь временным расстройством — ну, дескать, мешает, цепляется за одежду, а если на лице «вкочила» - некрасиво, косметический дефект, но можно и не замечать! Но так ли безобиден этот маленький вырост, тем более когда он вокруг себя образует целую колонию? Стоит ли его удалять, или оставить и забыть?
ВПЧ - подробнее расшифровывается как «вирус, вызывающий доброкачественную опухоль эпителиального происхождения в виде сосочка» - папиллома (papilloma: лат. papilla - сосок и греч. -oma – опухоль). Он относится к заболеваниям, передающимся половым путем (ЗППП). Понятие сегодня стало, к сожалению, гораздо шире, и если раньше мы слышали о нескольких «страшных», как нам казалось, классических заболеваниях Венеры, которые на самом деле лечатся просто и выявляются быстро (сифилис, гонорея, трихомониаз, мягкий шанкр), то список «новых» ЗППП - коварных, труднодиагностируемых, а, порой, и трудно поддающихся лечению и вовсе неизлечимых (ВИЧ) - постоянно растет.
Итак, к «новым» ЗППП мы относим: хламидиоз, микоплазмоз, уреаплазмоз, гарднереллез, герпес половых органов, кандидоз, а также папилломавирус человека. Если наросты от папилломавируса образовались в областях половых или перианальных органов, то их называют «остроконечные кандиломы», а по сути — это один и тот же вирус, только разные его штаммы (виды).
Остроконечные кондиломы половых органов в области промежности иногда единичны, а иногда выглядят как наросты, напоминающие по виду цветную капусту. Иногда эти образования вызывают зуд, раздражение при прикосновении, иногда кровоточат. К врачам «СМ-Клиника» часто обращаются пациентки, которые, насмотревшись рекламы, годами лечатся «одной таблеткой»от якобы «обострений» кандидоза (молочницы). При обследовании выясняется, что мазок у таких пациенток в порядке, а часто повторяющийся зуд дают на самом деле кондиломы.
Существует также папилломатоз респираторного тракта, когда ткань, выстилающая носоглотку, начинает разрастаться от носа до легких, также часто поражает гортань. Это тоже один из видов заболевания, вызванного вирусом папилломы, образования в данном случае считаются доброкачественными. Врачи «СМ-Клиника» хорошо диагностируют этот вид ВПЧ и успешно лечат, в то время как заболевание не всегда распознается участковыми или ЛОР-врачами, которые в лучшем случае разводят руками и прописывают полоскания.
Папилломы и кондиломы могут появляться, исчезать и снова появляться, потому что они — проявления вирусной инфекции, и их наличие зависит от состояния защитных сил организма в настоящий момент, то есть иммунитета. Наиболее вероятно инфицирование у приверженцев курения и алкоголя, у тех, кто не разборчив в половых связях.
Женщины, длительно применяющие оральные контрацептивы (КОК) - тоже в факторе рисказаражения вирусом. Носителем вируса может быть и стар, и млад. Достаточно, чтобы ваш организм испытал внутренний стресс различного происхождения: вы переболели гриппом или ОРВИ, обострились желудочно-кишечные проблемы, организм не справился с длительным приемом лекарств — и вот вам ослабление иммунитета, а с ним и папилломавирус.
Достаточно находиться в тесном контакте или жить рядом с человеком-носителем вируса, искупаться в «грязном» бассейне или в душевой в общественной бане, да и просто пройтись по пляжу — как вирус, если ваш иммунитет не справится, вторгнется в вашу жизнь. Очень «любит» папилломавирус жару и повышенную влажность, когда ваша кожа не защищена одеждой. Он тут же находит себе пристанище на вашей разгоряченной коже.
Заражение от матери к плоду во время родов происходит практически в 98% случаев. Ребеночку, который проходит через родовые пути, буквально усеянными кондиломами, вирус попадает в рот и глаза, поэтому всем женщинам, планирующим беременность, следует заранее провериться и при необходимости пролечиться от ВПЧ и всех видов ЗППП. Только по окончании лечения можно планировать зачатие.
Если же заболевание было в скрытой форме и впервые обнаружилось во время беременности, а такое случается часто (иммунитет во время беременности ослабевает), то необходимо срочно обратиться к врачу: лечение папилломы во время беременности возможно.
Учеными обнаружено более 100 разновидностей вируса ВПЧ, но некоторые виды остроконечной кандиломы могут привести к раку шейки матки, особенно подвиды ВПЧ (HPV) 16, 18, 31. А причиной тому то, что зачастую из-за бессимптомного течения, человек долгое время никуда не обращается! Диспансерные обследования исчезли из нашей жизни, потому и диагностика бывает довольно поздней.
Чтобы этого избежать, необходимо дважды в год посещать акушера-гинеколога, раз в год сдавать мазок на цитологию (его еще называют тест по Папаниколау или «мазок на атипию») на обнаружение предраковых изменений в шейке матки. Необходимо также пройти анализ крови на определение ДНК вируса методом ПЦР. Собственные лаборатории «СМ-Клиника» использует высококачественные реактивы для более точного определения результатов анализов. Пройдя их станет ясно, какие виды ПВЧ присутствуют или отсутствуют в вашем организме, стоит ли провести лечение.
Не забывайте, что появление папиллом указывает на неблагополучие в вашем организме: эти маленькие неприятнные кожные выступы, от которых просто избавиться, сигнализируют, что вы давно не показывались к врачу, и возможно, запустили гинекологические заболевания, болезни почек, гастрит или колит.
Ни в коем случае нельзя отрывать, перевязывать нитками, расчесывать папилломы — это провоцирует вирус на агрессивное «захватывание» новых территорий — он просто переселится в непораженный орган.
Удаление без следов и осложнений ведется в «СМ-Клиника» безболезненными методами, не оставляющими следов и шрамов. Также параллельно проводится повышающее иммунитет лечение.
Латекс – это переработанный сок каучукового дерева Гевеи (Hevea brasiliensis) с добавлением ряда химических веществ для придания необходимых свойств. Этот млечный сок вытекает из разреза в коре точно так же, как вытекает молочко из стеблей одуванчика, чистотела и молочая. Синтетический латекс производится из синтетического каучука. Слово «латекс» является синонимом «натуральной резины».
Латекс содержится во многих потребительских товарах и медицинских материалах, как, например, надувные шары, резинки, чулки, обувь, резиновые сапоги, надувные матрасы, автомобильные и велосипедные шины, резиновые перчатки, детские соски, костюмы аквалангистов, эластичные детали одежды, анестезиологические, дренажные и инфузионные средства, бутылочные пробки, ингаляционные маски и катетеры и многое другое.
Особой осторожности требует применение латекса в таких продуктах, как презервативы и шеечные колпачки. В дополнение к проблемам в половой жизни аллергия на латекс может привести к очень серьёзным реакциям организма. Компания Durex предлагает презервативы «Avanti» с гарантией отсутствия в них латекса. Синтетические продукты, как, например, латексная краска, не содержат натуральной резины.
Симптомами могут быть как мгновенные реакции на антитела IgE, так и замедленные аллергические реакции с появлением контактной экземы.
Наиболее обычными симптомами аллергии на латекс являются экземные изменения на коже в виде отёка, покраснения, образования ранок и зуда. Также может наблюдаться образование водянистых волдырей и растрескивание кожи. Довольно обычными являются расстройства дыхательных путей, такие, как раздражение слизистой оболочки носа и глаз, а также приступы астмы.
Латекс перекрёстно реагирует с протеинами, содержащимися в экзотических фруктах, и, таким образом, может спровоцировать оральный аллергический синдром (зуд и отёк в полости рта, носу, горле и на губах). Наиболее опасными в этом отношении являются банан, авокадо и киви, но и папайя, инжир, картофель, помидор и каштан могут стать причиной перекрёстной реакции. От 30 до 80% аллергиков на латекс получают сипмтомы при употреблении в пищу указанных продуктов. Кроме того, латекс может перекрёстно реагировать с соками деревьев и листьев, а также пылью от фикуса Бенджамина. Перекрёстная реакция возникает между растительными протеинами, содержащимися в латексе и продуктах питания. У лиц с повышенной чувствительностью латекс может вызвать опасные для жизни реакции (анафилактический шок).
Всего лишь несколько лет назад этот вид аллергии наблюдался только у представителей коренного населения некоторых стран (например, Индонезии), собиравших натуральный древесный латекс.
Позднее аллергия стала наблюдаться у детей, подвергавшихся хирургическим операциям и, соответственно, контакту с латексными перчатками врача. Обнаружение вируса иммунодефицита человека (ВИЧ) привело к резкому росту применения резиновых перчаток, что в свою очередь стало причиной увеличения количества аллергиков на латекс, особенно среди медицинских работников. Степень распространённости этого вида аллергии среди работников сферы здравоохранения составляет около 7%. Предполагается, что этот показатель будет расти по причине наблюдавшегося в последние 10-15 лет все более широкого применения резиновых перчаток в этой профессиональной группе. Лица, занимающиеся уборкой помещений, и зубные врачи также входят в группу риска.
После установления диагноза аллергии на латекс необходимо полностью исключить близкий контакт с этим материалом. Лицам, страдающим перекрёстными реакциями на продукты питания, также следует избегать контакта с латексом.
Начало аллергического (анафилактического) шока чаще всего сопровождается обычными для больного аллергическими симптомами. Они могут наступать постепенно или внезапно и носить опасный для жизни характер. Лицам, страдающим настолько ярко выраженной аллергией, что существует опасность наступления анафилактического шока, следует иметь при себе шприц с адреналином (EpiPen) для незамедлительного проведения инъекции в случае появления симптомов. Необходимо сразу же вызвать «скорую помощь». Противоаллергическая вакцинация (гиперсенсибилизация) не предназначена для лечения аллергии на латекс.
Обследование при подозрении на латексную аллергию прежде всего проводится дерматологом или педиатром. Полезным будет наличие подробной истории болезни. Актуальными методами тестирования могут быть проба Пирке или наложение кусочка латекса на предплечье для проверки реакции кожи. В дополнение к кожным анализам полезную информацию может дать анализ крови на иммуноглобулин (IgE).
Аллергия на латекс является неизлечимой болезнью, и бороться можно лишь с её симптомами. Самое лучшее – постараться избежать развития аллергии. Многие изделия из латекса можно заменить продуктами из винила. Маркировка «гипоаллерген» на некоторых продуктах не означает, что содержание латексных аллергенов в них ниже, чем в продуктах без такой маркировки.
Следует применять резиновые перчатки без тальковой присыпки, с низким содержанием аллергенов/растворимых протеинов, резиновых добавок и эндотоксинов. Практика показывает, что переход на применение таких перчаток ведёт к уменьшению количества случаев заболевания аллергией и даёт аллергикам с лёгкими симптомами возможность продолжать работу на том же рабочем месте. Также это имеет значение для пациентов. Следует требовать от изготовителей поставку таких перчаток с документацией соответствия установленным нормам.
Генитальные вирусные бородавки, также известные как генитальные бородавки, вызываются вирусом папилломы человека (ВПЧ). На сегодняшний день выделено более 120 типов ВПЧ, некоторые из которых ответственны за изменения в области гениталий.
Заражение происходит в результате прямого контакта с пораженной вирусом кожей. Поэтому, как и при ВПГ, заражение может произойти не только при вагинальном контакте, но и при анальном, орогенитальном и ороанальном контакте.
Клиническая картина разнообразна и зависит от типа вируса, иммунного статуса больного и локализации очагов поражения.
Поражения выглядят как здоровые или красноватые бородавки кожи. Высолы могут быть плоскими с широким основанием или иметь вид образования в виде цветной капусты с рваной поверхностью. При отсутствии лечения заболевание характеризуется появлением гигантских опухолей, называемых кондиломами Бушке-Левенштейна. Именно форма непосредственно предшествует трансформации изменений в злокачественное новообразование.
У женщин поражения локализуются на половых губах, влагалище, шейке матки и перианальной области. Однако у мужчин кондиломы могут появляться на стволе полового члена, крайней плоти, головке и перианальной области. В случае анального контакта может быть вовлечен ректальный канал. Оральный половой акт может привести к кондиломам ротоглотки.
Некоторые типы ВПЧ имеют так называемые онкогенный потенциал. Это означает, что они могут привести к опухолевым изменениям кожи и слизистых оболочек.Было доказано, что инфекция ВПЧ связана с раком шейки матки, раком полового члена и анальным раком. В настоящее время нет способа полностью устранить вирус из организма. Для устранения изменений, вызванных ВПЧ, применяют препараты местного действия. В случае тяжелых поражений применяют хирургическое лечение: криотерапию, т. е. замораживание очагов поражения, электрохирургию, т. е. удаление новообразований с помощью электрического электрода, традиционные хирургические методы с использованием скальпеля, фотодинамическую терапию с использованием УФ-излучения или лазеротерапию.
Использование презервативов не полностью защищает от инфекции ВПЧ, но снижает риск заражения. Людям с вирусными бородавками следует воздерживаться от половых контактов.
В последние годы была внедрена вакцина, защищающая от заражения наиболее важными типами ВПЧ. Особое значение он имеет в профилактике рака шейки матки у женщин. Вакцинация наиболее эффективна, когда ее применяют перед половым актом, т.е. до первого потенциального контакта с ВПЧ.
Следует также подчеркнуть, что систематическая цитология шейки матки позволяет своевременно выявить и полностью излечить рак шейки матки.
.
Генитальные бородавки – досадная и распространенная проблема. Доктор Марек Квечень из Медицинского центра Medfemina во Вроцлаве рассказывает о том, что это такое и как их удалить.
Доктор Марек Апрель:
Генитальные бородавки вызываются вирусом папилломы человека, называемым ВПЧ.Существует много типов вирусов, и они пронумерованы для простоты и порядка. Типы 6 и 11 вызывают кондиломы. Это инфекционное заболевание, передающееся половым путем, от него страдают как женщины, так и мужчины.
Инфекция проявляется сначала небольшими розовыми, шероховатыми, твердыми наростами, которые со временем сливаются, образуя безболезненные структуры, похожие на цветную капусту, которые могут достигать огромных размеров. У женщин кондиломы чаще всего обнаруживают вокруг половых губ, преддверия, заднего прохода, бедер и ягодиц, реже - клитора, шейки матки и уретры.У мужчин бородавки обнаруживаются на крайней плоти, головке полового члена, уретре и заднем проходе.
Генитальные бородавки обычно появляются через несколько недель или месяцев после полового контакта с инфицированным человеком. Эти изменения происходят очень часто, кроме того, в Польше за последние 15 лет число диагностированных новых случаев кондилом увеличилось более чем в три раза.
Вирусы типов 6 и 11 ответственны за образование кондилом и не вызывают опухолевых поражений, однако следует иметь в виду, что при половом контакте заражение многими типами вируса может происходить одновременно, часто совместно, включая подтипы, наделенные способность создавать новообразования.Следовательно, осложнения инфекции могут быть опасными и трудно поддающимися лечению. Типы ВПЧ с высоким онкогенным потенциалом чаще всего приводят к развитию рака шейки матки (более 90%). Они также ответственны за образование рака ануса, вульвы, полового члена, влагалища и многих видов рака рта, горла и гортани (типы ВПЧ 21, 22 и 23).
Хронические инфекции высокоонкогенного типа вируса (преимущественно 16 и 18), с которыми организм не может справиться и элиминировать вирус, через годы переходят в запущенное состояние, называемое ЦИН (сокращение от наличия раковых клеток в эпителии шейки матки) .Усиление и расширение этих изменений, вовлекающих все большее число больных клеток, уже есть начало развития рака. Вирус ВПЧ, если он поражает другую область, также часто является причиной рака полости рта и горла. По мнению некоторых ученых, оральный секс увеличивает риск развития рака рта и горла.
Беременные женщины. Передача вируса ВПЧ ребенку в перинатальный период может вызвать синдром, называемый РРП (респираторный папилломатозный синдром), который вызывает постоянную охриплость или изменения, затрудняющие дыхание.
Кондиломы чаще всего диагностируются по их характерному внешнему виду. Каждый гинеколог много раз сталкивался с кондиломами и способен распознать их с первого взгляда. Поскольку пациентка может быть инфицирована более чем одним типом ВПЧ, мы также стараемся проводить мазок Папаниколау у женщин с остроконечными кондиломами для выявления аномальных клеток шейки матки. Иногда может случиться так, что естественная форма слизистой полового члена или внутренней стороны малых половых губ напоминает изменения, возникшие в результате вирусной инфекции.Они называются жемчужными папулами и совершенно нормальны. Сомнения, однако, всегда должен развеять специалист.
Очень важно, чтобы оба половых партнера проходили лечение, чтобы предотвратить повторную передачу инфекции. В зависимости от размера и места изменений выбираем подходящий метод. К методам лечения кондилом относится фармакотерапия очагов поражения – как длительный и утомительный метод, он хорошо работает в случае ограниченных, небольших разрастаний.Крупные диффузные образования можно удалить физическими методами — замораживанием, электрокоагуляцией или при хирургическом иссечении. Наиболее современным методом лечения кондилом является использование лазера, позволяющего эффективно, безболезненно и быстро удалить очаги поражения за непродолжительную процедуру. С помощью энергии лазера мы уничтожаем очаги поражения вместе с местом, из которого они «вырастают». Нередко разрушение большинства очагов вызывает такую защитную мобилизацию организма, что оставшиеся, более мелкие, спонтанно исчезают.Последний метод успешно применяется в нашем центре на всех стадиях заболевания. Перед процедурой пациент должен проконсультироваться с врачом, но специальной подготовки к данному виду процедуры не требуется. И сразу после этого пациентка может вернуться к своим повседневным делам.
.Генитальные бородавки
Проблема остроконечных кондилом. Давайте познакомимся с процедурами, рекомендованными врачами эстетической медицины, которые позволят вам безопасно удалить их.
Генитальные бородавки представляют собой инфекционное заболевание, вызываемое вирусом папилломы человека (ВПЧ) и образующееся на поверхности кожи гениталий. Они часто появляются на коже заднего прохода. Они появляются скоплениями и причиняют небольшую боль и доставляют психологический дискомфорт.ВПЧ-инфекция передается половым путем. Их присутствие во влагалище увеличивает риск рака влагалища или шейки матки.
90% инфекций передается при оральном, вагинальном или анальном сексе. Используйте презерватив, чтобы снизить риск заражения ВПЧ. Однако это не сводит вероятность к нулю, так как возможно заражение и при использовании предохранителя. Заражению вирусом способствуют ссадины, трещины и несоблюдение правил личной гигиены, ношение тесного белья, мацерация складок у людей с ожирением и др.
Анальные и остроконечные кондиломы часто протекают бессимптомно. У женщин зуд вызывают кондиломы во влагалище и кондиломы на половых губах. У мужчин кондиломы полового члена могут увеличиваться в размерах, поэтому не стоит недооценивать эту проблему и обращаться к врачу.
Первое лечение этого заболевания фракционный лазер CO2. Это приводит к разрушению пораженных тканей. Кожа нагревается, а повреждения контролируются, что эффективно удаляет остроконечные кондиломы.Участки, обработанные фракционным CO2-лазером, заживают через 7-10 дней, а сама процедура проводится под наркозом анестезирующим кремом.
Инкубационный период узелков длится до 8 месяцев, поэтому некоторые из них могут появиться даже после окончания лечения. Фракционный СО2-лазер при лечении остроконечных кондилом можно применять на всех участках тела, кроме устья уретры у мужчин — тогда существует риск кровотечения после процедуры.
Следующим методом лечения этого состояния является криотерапия.Лечение включает использование устройства с аппликатором, охлаждающим остроконечные кондиломы жидким азотом. Эффект криотерапии заключается в сужении сосудов и замедлении обменных процессов. Это сопровождается расширением кровеносных сосудов и усилением кровообращения. Результатом этого является избавление от остроконечных кондилом.
Себорейные соски доброкачественные, гиперкератотические и поверхностные эпидермальные поражения.
Клиническая картина:
Расположение:
Эти изменения проявляются в зрелом возрасте и у пожилых людей.
Бородавка обыкновенная Эпидермальные папулы с неровной гиперкератотической поверхностью и цветом кожи.
Клиническая картина:
Локализация:
Плоские бородавки - слегка дугообразные, с гладкой поверхностью и размером несколько миллиметров, иногда принимающие линейный ход на царапине
Клиническая картина:
Место
Местонахождение:
Секс Warts сформированы как подводные папулы , они гибкие и имеют тенденцию сбегать.
Клиническая картина:
Подробнее об этом на странице проблемы: Курзайки/бородавки.
Soft Fibromas - являются врожденными Neoplasms
клиническая картина:
Местоположение:
Эти изменения обычно сохраняются на протяжении всей жизни без тенденции к спонтанному разрешению.
Твердые фибромы - это фиброзная реакция, возникающая независимо от возраста.
Клиническая картина:
Ангиофиброма часто принимает форму небольших куполообразных твердых узлов.
Клиническая картина:
Расположение:
Келоид - это опухоль, состоящая из волокнистой соединительной ткани, обычно образующаяся на месте повреждений.
Клиническая картина:
Расположение:
Липома - проявляется в виде пальпируемого подкожного образования.Большинство изменений бессимптомны.
Клиническая картина:
Клиническая картина:
Местоположение
Расположение:
Лекарства, которые можно приобрести в аптеках без рецепта, подходят для лечения бородавок на ногах и руках. Однако эти меры нельзя применять в случае бородавок вокруг гениталий и заднего прохода (так называемые генитальные бородавки) – это указано в информации, прилагаемой к каждому продукту. Препараты, подобные упомянутым г-ном Brodacid или Vericaust, обладают едкими свойствами, и хотя их можно использовать на коже стоп и рук (где они смягчают и отшелушивают ороговевший слой эпидермиса), в случае гениталий или заднего прохода , они могут вызывать раздражение или повреждение нежных слизистых оболочек, присутствующих в этих местах.Так что нет ничего необычного в том, что такие меры вам не помогли.
Поэтому мы не можем рекомендовать какой-либо аптечный продукт без рецепта при генитальных и перианальных бородавках. Лечение данного вида поражений может проводить только врач. Лучше всего посетить специалиста в области дерматовенерологии. Лекарства, предназначенные для лечения генитальных и анальных бородавок, доступны только по рецепту – например, крем, содержащий активный ингредиент имиквимод, который повышает реакцию иммунной системы на вирусы, или средства, подавляющие деление клеток, например,подофиллотоксин. Врач решит, какой именно препарат будет уместен в вашем случае, а также способ его дозировки и продолжительность лечения. Существуют также различные методы механического удаления бородавок, например, замораживание жидким азотом или прижигание CO2-лазером. Также в этом случае врач подберет оптимальный метод. В вопросе проведения такой процедуры стоит проконсультироваться с хирургом-проктологом.
К сожалению, лечить кондиломы непросто. Нет возможности удалить вирус из организма, поэтому часто - как в вашем случае - эти изменения повторяются.Поэтому наберитесь терпения и строго следуйте указаниям врача. При лечении бородавок также стоит позаботиться о правильной работе иммунной системы, о чем мы писали в нашей статье:
https://www.gdziepolek.pl/artykuly/jak-pozbyc-sie-brodawki-śmieajki
Генитальные бородавки представляют собой папиллярные поражения кожи и слизистых оболочек вокруг половых органов и заднего прохода, вызываемые вирусом папилломы человека (ВПЧ).
Генитальные бородавки одно из самых распространенных заболеваний, передающихся половым путем . Заражение чаще всего происходит при половых контактах .

Генитальные бородавки чаще всего имеют вид розовых, беловатых или коричневых мягких папул или узелков .Высыпания могут быть единичными или очень многочисленными, размером от нескольких миллиметров до нескольких сантиметров. В редких случаях они могут достигать больших размеров, образуя гигантские образования, напоминающие цветную капусту (так называемые гигантские остроконечные кондиломы Бушке-Левенштейна).
У мужчин кондиломы чаще всего располагаются в области крайней плоти и головки и у женщин на половых губах и предсердиях .
Однако их можно найти и в других местах:
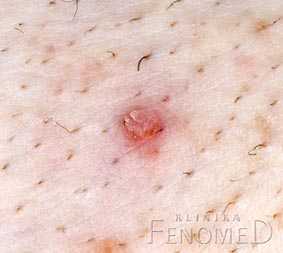 Мелкая остроконечная кондилома в области лобкового холмика.
Мелкая остроконечная кондилома в области лобкового холмика. Остроконечные кондиломы обычно не сопровождаются какими-либо дополнительными симптомами. В редких случаях они могут вызывать легкий зуд.
Генитальные бородавки являются симптомом инфекции вирусом папилломы человека (HPV - Human Papilloma Virus), а точнее его подтипом - 6 и/или 11.
На сегодняшний день описано более 170 подтипов ВПЧ . Некоторые из них вызывают распространенные кожные заболевания, такие как:
ВПЧ легко передается от человека к человеку. По этой причине он довольно распространен среди населения.
Большинство людей заражаются одним из подтипов ВПЧ в течение жизни. Это также относится к подтипам, вызывающим остроконечные кондиломы.
 Генитальные бородавки на больших половых губах и вокруг ануса.
Генитальные бородавки на больших половых губах и вокруг ануса. Вирус остроконечных кондилом ВПЧ очень заразен.Преимущественно при половых контактах (вагинальных, анальных и оральных) переходят в генитальные подтипы. Вирус, присутствующий в жидкостях организма, имплантируется при микротравмах кожи и слизистых оболочек в результате механического раздражения.
В большинстве случаев инфицированы оба партнера, даже если кожные поражения имеются только у одного из них.
Легче всего заразиться от того, у кого в данный момент есть кондиломы.Поэтому до их удаления категорически необходимо воздерживаться от половых контактов.
Около человек никогда не заболевают остроконечными кондиломами, несмотря на то, что они инфицированы. Тем не менее, они все же могут передавать инфекцию другим, хотя вероятность этого намного ниже, чем у людей с кожными поражениями.
Возможный путь заражения передача от матери к ребенку во время родов .
Заражение ВПЧ, вызывающее остроконечные кондиломы через зараженные предметы, встречается очень редко.
Целью лечения является уничтожение поражений кожи . Для этого используется методов лечения , таких как:
Также имеются препараты для местного применения в форме крема или раствора.
Врач подбирает оптимальное лечение исходя из характера поражений (количество, размер, расположение и т.д.) и предпочтений пациента.
Для удаления генитальных бородавок мы используем абляционный лазер CO2 . Суть действия заключается в использовании энергии лазерного луча для выпаривания (абляции) патологической ткани. Это эффективный, точный и безопасный метод лечения .Это особенно полезно для небольших, но многочисленных кондилом.
Процедура проводится под местной анестезией . В случае небольших и немногочисленных поражений для этой цели можно использовать анестезирующий крем (например, Эмла). После процедуры остаются раны и струпья, соответствующие площади удаленных очагов поражения, которые заживают в течение 1-2 недель.
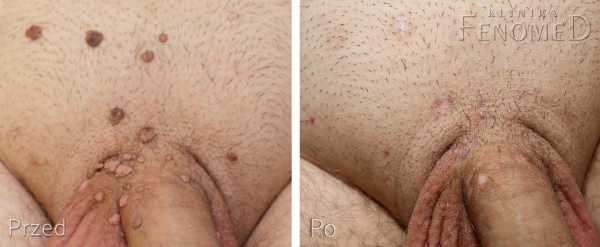 Генитальные бородавки - состояние до и после лечения СО2-лазером. Видно незначительное изменение цвета и обесцвечивание кожи, которые со временем исчезают.
Генитальные бородавки - состояние до и после лечения СО2-лазером. Видно незначительное изменение цвета и обесцвечивание кожи, которые со временем исчезают. Этот метод основан на удалении поражений кожи с помощью хирургической диатермии – аппарата , который использует поток электрического тока для рассечения или разрушения патологических тканей .
Хирургические процедуры диатермии проводятся под местной анестезией . Как и в случае лазерной абляции, после процедуры остаются раны площадью, соответствующей удаленным очагам, которые заживают в течение 1-2 недель .Этот метод эффективен и безопасен как для малых, так и для больших кондилом.
Воздействие очень низких температур на пораженные участки кожи вызывает повреждение клеток, воспаление и некроз. Этот механизм используется для удаления кондилом. Процедура проводится под местной анестезией .
Метод замораживания эффективен, но вызывает выраженную ожоговую реакцию - волдыри, шелушение и болезненные эрозии .По этой причине в настоящее время от него отказываются в пользу более точной и менее травмирующей электрокоагуляции и лазерной терапии.
Хирургическое иссечение остроконечных кондилом редко используется из-за более высокой частоты рецидивов и большей инвазивности. Он зарезервирован для особых ситуаций, например, для некоторых случаев гигантских кондилом .
Хирургическое иссечение проводится под местной анестезией .Этот метод часто комбинируют с электрокоагуляцией или криотерапией, чтобы уменьшить вероятность рецидива.
Помимо хирургических методов, возможно консервативное лечение препаратами местного действия - Крем Алдара (5% имихимод) или Кондилин (подофиллотоксин). Преимуществом этих методов лечения является то, что пациент может использовать их самостоятельно дома . Однако они эффективны при лечении только относительно 90 007 небольших и 90 008 ранних вспышек.Кроме того, побочные эффекты , такие как раздражение, жжение и боль, эрозии и изъязвления кожи, характерны для обоих препаратов. Рецидивы также более часты.
Местное лечение можно рассматривать как как дополнение к хирургическим методам и профилактику ранних рецидивов .
Продолжительность лечения и количество процедур зависят в первую очередь от степени поражения.При хирургических методах лечения обычно проводят 1-3 процедуры с интервалом 2-3 недели . Чем многочисленнее и крупнее кондиломы, тем больше вероятность того, что процедуру придется повторить.
Целью лечения является уничтожение поражений кожи. Если терапия проводится на ранней стадии развития кондилом и они не обширны, обычно удается регрессировать поражения.
Однако ни один из доступных методов лечения не уничтожает вирус. На сегодняшний день противовирусный препарат, эффективный против ВПЧ, не разработан. Он остается бездействующим в организме, пока иммунная система не устранит его. Обычно это происходит примерно через 2 года после заражения, но это время может варьироваться от человека к человеку. Пока вирус не будет уничтожен естественным путем, кондиломы могут вернуться.
Чем обширнее и многочисленнее поражения, тем выше вероятность рецидивов в дальнейшем.
Не откладывайте визит к дерматологу.Стоит сообщить как можно раньше, когда болезнь еще не запущена, так как это снижает количество процедур и вероятность рецидивов.
Некоторые из подтипов ВПЧ, так называемые онкогенных подтипов , способствуют развитию рака шейки матки. Это одно из самых распространенных и смертельных новообразований среди женского населения Польши.
Рак шейки матки — не единственный вид рака, связанный с ВПЧ.К ним также относятся:
Подтипы ВПЧ 6 и 11, ответственные за остроконечные кондиломы, не являются онкогенными и, следовательно, не повышают риск рака шейки матки и других видов рака .
Генитальные бородавкине представляют реальной угрозы для здоровья, однако инфекция ВПЧ 6 и 11 может сосуществовать с инфекцией онкогенными подтипами , поэтому пациентам рекомендуется проявлять бдительность.
Женщины с остроконечными кондиломами и партнеры с инфицированными мужчинами должны проходить гинекологический осмотр и регулярные мазки Папаниколау.
Дополнительная информация о раке шейки матки ⇒ Рак шейки матки: причины, симптомы, лечение и вакцинация
Для снижения риска заражения ВПЧ, вызывающим остроконечные кондиломы, стоит:
Подробнее о вакцинации против ВПЧ можно узнать по ссылке ⇒ Vaccinations.info
кожа Рентгенограммы половых губ, крайней плоти клитора и лобкового холмика и окружающей области, а также слизистой преддверия влагалища часто являются местом патологических изменений, таких как аномальные пигментированные родинки, кожные или остроконечные кондиломы.Мы предлагаем процедуры, заключающиеся в вырезании или выпаривании (выпаривание CO2-лазером) таких изменений. По желанию пациента каждое поражение может быть подвергнуто гистопатологической оценке.
Показания к процедуре:
Подготовка к процедуре:
или поесть за 2 часа до процедуры.
3. Запланируйте время для отдыха дома после процедуры
4. Побрейте половые губы, тщательно вымойтесь
5. Избегайте стояния и сидения в первый день после процедуры
Симптоматическая железистая эктопия (эрозии), дисплазия шейки матки, влагалища и вульвы, а также поражения эндометриоза могут потребовать незначительного хирургического вмешательства на шейке матки. В случае эндометриоза, эктопии или легкой дисплазии обычно достаточно вапоризации, т.е. выпаривания очага поражения лучом СО2-лазера.При умеренной и высокой степени дисплазии и раннем раке шейки матки или влагалища целесообразно иссечение пораженных участков шейки матки методом электроконизации.
Показания:
.Лечение вагинальных и вульварных инфекций
2. Не пить и не есть за 2 часа до процедуры.
3. Запланируйте время для отдыха дома после процедуры
4. Побрейте половые губы, тщательно вымойтесь
5. Избегайте длительного стояния и сидения после процедуры, а также физических упражнений
Гипертрофия половых губ является относительно частым явлением. Обычно он не вызывает проблем со здоровьем, но может мешать половым контактам, вызывать ссадины и снижение самооценки.В Sofimed мы проводим операции по уменьшению и увеличению половых губ под местной анестезией. Процедура включает в себя вырезание лишней ткани и воссоздание формы органа в соответствии с анатомией. Рубец обычно незаметен, спрятан в естественной складке кожи.
Девственная плева – это складка слизистой преддверия влагалища, самой разной величины – может быть остаточной и не препятствовать половому акту, а может и полностью перекрывать просвет влагалища. Обычно бывают промежуточные ситуации.
Некоторые женщины не могут разорвать девственную плеву во время полового акта из-за толщины девственной плевы. Это также может быть страх боли или кровотечения. В таких случаях показано иссечение или разрез девственной плевы под местной анестезией. Эта процедура, как и реконструкция девственной плевы, проводится в Sofimed под местной анестезией.
Подготовка к операции:
1. Лечение инфекций влагалища и вульвы
2.За 2 часа до процедуры нельзя пить и есть.
3. Запланируйте отдых дома после процедуры
4. Побрейте половые губы, тщательно вымойтесь
5. Избегайте длительного стояния и сидения после процедуры, а также физических упражнений
Киста бартолиновой железы обычно развивается на базе его абсцесса. Боль и припухлость в нижней части больших половых губ, трудно сидеть. Однако иногда киста развивается постепенно и безболезненно.Он становится пальпируемым в виде шаровидного, эластичного и подвижного образования в нижней части одной или обеих половых губ.
Лечение заключается в разрезе кожи над кистой и последующей ее энуклеации, т.е. отделении от окружающих тканей - кожи и подкожной клетчатки. Мы проводим процедуру энуклеации кисты бартолиновой железы в Sofimed под местной анестезией.
Подготовка к процедуре:
1. Лечение инфекций влагалища и вульвы
2. Не пить и не есть за 2 часа до процедуры.
3. Запланируйте время для отдыха дома после процедуры
4. Побрейте половые губы, тщательно вымойтесь
5. Избегайте длительного стояния и сидения после процедуры, а также физических упражнений
Уплотнения в груди являются проблемой для многих женщин. Большинство из них легкие, но могут деформировать грудь, быть болезненными или вызывать беспокойство из-за наличия уплотнения в груди. Часто четко оценить характер уплотнения при маммографии или УЗИ не удается, из-за чего проводится так называемаяоткрытая биопсия, то есть иссечение уплотнения молочной железы.
Процедура проводится под местной анестезией, разрезая кожу над узлом, а затем вырезая пораженный участок. После наложения рассасывающихся швов пациент может идти домой. Гистопатологическое исследование определяет, была ли опухоль молочной железы доброкачественной или нет.
Показания к процедуре:
Подготовка к операции: 9003 8 Подготовка к операции: Процедура не требует специальной подготовки, однако:
2. Не пить и не есть за 2 часа до процедуры.
3. Планируйте время для домашнего отдыха после операции
Рубцы после операции часто являются серьезным косметическим дефектом. Это может быть вызвано небрежным наложением швов на кожу, использованием неподходящих швов или плохим заживлением раны. Улучшить внешний вид рубца можно, вырезав его и аккуратно сшив кожу тонкими рассасывающимися нитями.Пластику рубцов мы проводим в Sofimed под местной анестезией.
Подготовка к процедуре:
1. Процедура не требует специальной подготовки, однако:
2. Вымыть и, при необходимости, побрить кожу обрабатываемого участка
3. Не пить и не есть в течение 2 часов перед лечением.
4. Запланируйте время для отдыха дома после процедуры
Некоторые родинки могут вызывать злокачественные новообразования кожи – меланому или рак.Особенно это относится к родимым пятнам и изменениям окраски кожи со следующими признаками:
Некоторые из этих родинок могут остаться незамеченными, если они находятся на спине, тыльной стороне рук и ног или на коже головы.Поэтому регулярное дерматоскопическое обследование позволяет обнаружить подозрительные изменения и принять решение об их наблюдении или иссечении.
Процедура удаления невуса проводится под местной анестезией. Можно удалить сразу несколько родимых пятен. В зависимости от необходимости используются рассасывающиеся нити или специальные пластыри.
Подготовка к процедуре:
Процедура не требует специальной подготовки, однако:
1. Вымойте и, при необходимости, побрейте кожу обрабатываемого участка
2.Не пейте и не ешьте за 1 час до процедуры
3. Запланируйте время для отдыха дома после процедуры.
| Хирургические процедуры Выполнены на СПМ-специалистом Медицинском центре на Vistula Terraces | |||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Удаление матки Myoma | 9000 PLN | ||||||||||||||||||||||||||||||||||||||
| 20 000 Pln | |||||||||||||||||||||||||||||||||||||||
| радикальная хирургия в современном раке яичников | 20 000 PLN | Conization или электроконизация шейки матки | 3 402 000 PLN / полости матки | 4000 PLN | Исследовательская лапароскопия (например,В тазовом синдроме боли или бесплодия) | 8000 PLN | 9024 8000 PLN | Лапароскопическое удаление кисты яичников / овариэктомия | 8000 PLN | Простое удаление матки | Простое удаление матки 902 902 8000 PLN без придатков | | | 9000 | PLN 7000 | PLN 7000 | Гинекологическая пластическая хирургия | E.g.уменьшение клитора, уменьшение половых губ, расширение входа во влагалище и др. 4000 зл. | Подготовка влагалища у пациенток с врожденным недоразвитием этого органа | 9,03009 | | ||||||||||||||||||