2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Энтеровирусная инфекция(ЭВИ) – это болезнь, вызванная энтеровирусами, которые очень устойчивы во внешней среде.
Энтеровирусы хорошо переносят низкие температуры: в замороженном состоянии активность энтеровирусов сохраняется в течение многих лет, в условиях холодильника они сохраняются в течение нескольких недель, в водопроводной воде выживают до 18 дней, в речной воде - около месяца, в очищенных сточных водах - до двух месяцев.
Источником заболевания является больной человек или носитель. Заразиться можно через загрязненную пищу, воду, предметы, которые окружают человека, грязные руки, а также по воздуху при чихании, кашле, разговоре. Факторами риска также являются купание в загрязненных вирусами водоемах, употребление немытых овощей и фруктов, питьевой воды сомнительного качества.
В организм человека вирусы попадают через рот или верхние дыхательные пути. Период от попадания вируса в организм человека до появления первых клинических признаков у всех ЭВИ одинаковый – от 2 до 10 дней, чаще 2-5 дней. Заболевание начинается остро - с повышения температуры тела до 38-39º С, которая чаще всего держится 3-5 дней, потом снижается до нормальных цифр. Очень часто температура имеет волнообразное течение. При повышении температуры человек, особенно ребенок, ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота.
Энтеровирусы могут поражать разные системы организма - центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, поэтому различают несколько форм энтеровирусной инфекции.
Наиболее тяжело протекают заболевания при поражении нервной системы, когда развиваются серозные менингиты, энцефалиты. Для этих заболеваний характерно острое начало, у заболевших наблюдается сильная головная боль, тошнота, рвота, повышение температуры тела до 39-400 С, судороги, парезы и параличи, потеря сознания.
При поражении слизистой ротоглотки происходит развитие энтеровирусной герпангины, когда наблюдается повышение температуры тела, общая интоксикация (слабость, головная боль, сонливость) и сыпь в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки лопаются, и на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении кожи возможно появление экзантемы – покраснение кожи, чаще всего на верхней половине туловища (голова, грудь, руки) и появление сыпи разного вида, похожей на сыпь при краснухе, кори, которая появляется обычно в 1-2 день заболевания и исчезает через 4-6 дней.
При поражении слизистой кишечника наблюдается жидкий стул. Симптомы заболевания - как при кишечной инфекции. Стул обычной окраски (желтый или коричневый), жидкий, без разных (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так и без этого.
При поражении глаз развивается конъюнктивит, который проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развивается миозит – боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. При снижении температуры тела боли уменьшаются или исчезают совсем.
Энтеровирусные инфекции могут поражать различные участки сердца с развитием миокардитов и перикардитов, а при поражении печени развивается острый гепатит.
Для постановки диагноза энтеровирусной инфекции у заболевших, в зависимости от клинических проявлений, берутся для исследования смывы из носа, зева или фекалии, спиномозговая жидкость. Исследования проводят в вирусологической лаборатории.
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят симптоматически в зависимости от проявлений инфекции - ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема. При необходимости проводят профилактику бактериальных осложнений. При появлении симптомов энтеровирусной инфекции необходимо обратиться к врачу.
Профилактика энтеровирусной инфекции
Необходимо соблюдать правила личной гигиены. Тщательно мойте руки с мылом перед приготовлением пищи, перед едой, после прихода домой с улицы и посещения туалета.
Следите за чистотой рук детей, приучайте их к соблюдению мер личной гигиены с детства. Мойте дверные ручки, краны, ручки для спуска воды в туалете. Регулярно мойте и содержите в чистоте детские игрушки.
Не купайтесь сами и не разрешайте купаться детям в водоемах, где это не рекомендуется или запрещено. Купайтесь только в разрешенных местах, учите детей не заглатывать воду при купании.
Нельзя использовать для питья и хозяйственно-бытовых нужд воду из открытых водоемов (в исключительных случаях только после кипячения в течение 5-7 минут), воду из колодца обязательно кипятить. Употребляйте для питья только кипяченую или бутилированную воду.
Фрукты, ягоды, овощи тщательно мойте под водопроводной проточной водой, а для маленьких детишек фрукты желательно мыть кипяченой водой или ошпаривать горячей кипяченой водой после мытья.
При покупке обязательно читайте обозначенные на упаковке сроки годности и условия хранения продуктов питания, в быту строго следуйте им. Следите за закладкой продуктов в холодильник. Упаковывайте каждый продукт в отдельную чистую упаковку, берегите продукты от загрязнения. Не допускайте соприкосновение между продуктами, не прошедшими и прошедшими кулинарную (термическую) обработку. Выделите кухонный инвентарь (ножи, разделочные доски) отдельно для сырых и вареных продуктов.
Если Вы собираетесь на отдых в ближнее или дальнее зарубежье, обязательно поинтересуйтесь у туроператора об эпидситуации в стране пребывания, о мерах профилактики инфекционных заболеваний.
Помните, болезнь легче предупредить, чем лечить! Будьте здоровы!
Что такое простуда?
Признаки
Заложенность носа, насморк и чихание, отсутствие явной повышенной температуры тела, отсутствие явного воздействия на физическое состояние и аппетит, отсутствие выраженной головной боли, боли в суставах и общего дискомфорта. У людей с простудой наблюдается поражение верхних дыхательных путей, нет угрозы для жизни человека.
Что такое грипп?
Острая респираторная вирусная инфекция, вызванная вирусами гриппа, не только поражает верхние дыхательные пути, но и вызывает инфекцию нижних дыхательных путей, что приводит к воспалению легких. Грипп часто распространяется зимой и весной, есть грипп типа А и Б.
Признаки
У людей с гриппом наблюдаются тяжелые симптомы и лихорадка, один-два дня температура тела может подниматься до 39 градусов и выше. Больной гриппом человек чувствует головную боль, слабость, снижение аппетита. Для пожилых людей, детей, людей, страдающих ожирением, беременных женщин и людей с другими заболеваниями грипп может стать причиной тяжелого воспаления легких и даже привести к смерти.
Каковы симптомы воспаления легких, вызванные новым типом коронавируса?
У больных с легкой формой заболевания наблюдается лишь невысокая температура тела, кашель, озноб и недомогание.
У больных с тяжелой формой заболевания в первые три-пять дней наблюдаются повышенная температура, кашель и усиливающаяся слабость, ситуация постепенно ухудшается и превращается в воспаление легких и даже в тяжелую пневмонию. У людей с тяжелой формой заболевания учащается дыхание, возникает дыхательная недостаточность, повреждаются некоторые органы. При последующем ухудшении ситуации может потребоваться поддержка здоровья с помощью респиратора или системы жизнеобеспечения. Тяжелая форма заболевания смертельно опасна. В случаях заражения типичным коронавирусом нового типа наблюдается постепенный прогресс заболевания. На второй неделе состояние больного серьезно ухудшается.
Как определить повышенную температуру?
В спокойном состоянии температура тела превышает 37.3℃
Субфебрильная температура – 37.3 – 38℃
Кардиоторакальная температура – 38.1 – 39℃
Высокая температура – 39.1 – 41℃
Сверхвысокая температура – выше 41℃
Что делать при возникновении головной боли, насморка, кашля и боли в горле?
При температуре ниже 38℃, следует пребывать на домашнем карантине, оповестить необходимые структуры в соответствии с местными правилами, наблюдать за изменениями. В соответствии с инструкциями можно принимать ибупрофен или другие медикаменты. При ухудшении состояния, в первую очередь необходимо обратиться в медицинский центр в микрорайоне. Если температура превышает 38℃, то нужно идти в поликлинику.
Что делать, если нет явных признаков повышенной температуры, но ломит тело, присутствуют боли в животе и диарея?
В настоящее время среди первых признаков заражения новым типом коронавируса следует отметить расстройство желудочно-кишечного тракта. При диареи необходимо находиться под домашним карантином, обратить внимание на питание, пить больше солевой сахарный раствор. При ухудшении ситуации необходимо обратиться в больницу.
Следует продолжать наблюдать за больным в домашних условиях в случае повышенной температуры и ощущения стеснения в груди?
Если высокая температура сопровождается ощущением стеснения в груди, следует быть крайне бдительным, как можно скорее обратиться в больницу. Лучше всего пешком дойти до ближайшего медицинского пункта (в маске, избегая лифт), сдать анализы крови, сделать КТ грудной клетки и др.
Что делать, если был контакт с больными с подозрением на коронавирус, но нет никаких признаков дискомфорта?
Рекомендуется пребывать в самоизоляции на протяжении 14 дней, главным образом, следить за изменением температуры тела. Необходимо измерять температуру днем и вечером. В случае появления повышенной температуры и кашля в течение 14 дней, необходимо обратиться в ближайший медицинский пункт.
Источник: газета «Бэйцзин циннянь», больница «Тунцзи» при Медицинском институте Тунцзи Хуачжунского университета науки и технологии
Подробная инструкция для жителей Курганской области:
что делать, где получить консультацию, как записаться к врачу,
как вызвать доктора на дом, при каких условиях звонить в скорую помощь
Я заболел, пока не понимаю чем
Важно! Не ходите в поликлинику без предварительной записи, чтобы не создавать неконтролируемые очереди и не повышать риск заражения.
Важно! Людей с высокой температурой в сезон повышенной заболеваемости ОРВИ очень много. Это не значит, что у каждого СOVID-19. Не звоните в скорую помощь без явных и веских причин, если нет угрозы жизни.
Мне уже поставили диагноз «коронавирус»
Важно! Необходимо честно отвечать на вопросы специалиста дистанционного медцентра. Нельзя скрывать ухудшение своего состояния.
Если вам стало хуже, а звонок от специалиста еще не поступил – звоните по телефону дистанционного медцентра 8 (3522) 25-03-03 и вызывайте врача на дом.
Важно! Не ходите в поликлинику самостоятельно, чтобы никого не заразить и не создавать неконтролируемые очереди.
Я болею, но не коронавирусом
Важно! Если лекарство необходимо срочно, позвоните в регистратуру поликлиники по месту жительства, скажите, что вам нужен рецепт, но самостоятельно прийти вы за ним не можете. Затем позвоните в волонтерский центр по телефону 8 800-200-34-11. Волонтер сходит в поликлинику за вашим рецептом, а затем в аптеку за лекарством, после чего принесет его вам.
Важно! Не ходите в поликлинику без предварительной записи, чтобы не создавать неконтролируемые очереди и не повышать риск заражения.
Я контактировал с больным коронавирусом
Если у вас появились признаки ОРВИ и недомогание – звоните в дистанционный медцентр по телефону 8 (3522) 25-03-03. Специалисты медцентра опросят вас и примут решение о вызове врача или бригады неотложной или скорой помощи на дом.
Важно! Необходимо честно отвечать на вопросы специалиста дистанционного медцентра. Нельзя скрывать ухудшение своего состояния.
Помните!!!
Любую консультацию по коронавирусной инфекции
вы также можете получить в круглосуточном режиме
по горячей линии Департамента здравоохранения Курганской области
8 (3522) 25-03-03
Жаркая погода является источником повышенной опасности для детей и людей с ослабленным здоровьем. В сочетании с повышенной влажностью риски возрастают. Главные правила – избегать длительного пребывания на улице, обязательно надевать головной убор, и ограничить физическую активность на открытом воздухе в пик жары. Учитывая, что жажда не является обязательным признаком обезвоживания организма, человек может не заметить перегрева. Чтобы ребенок легче переносил жару, можно обтирать ребенка влажным полотенцем и давать больше пить. Учтите, что дети перегреваются в 3-5 раз быстрее взрослых, поэтому даже в морозную погоду одетый малыш, которого оставили в машине с обогревателем и на солнце, может серьезно пострадать.
Нарушения, вызванные воздействием высоких температур, развиваются в результате сочетания повышенного поступления тепла и пониженной теплоотдачи.
Нарушение охлаждения тела может быть обосновано ожирением, высокой влажностью, высокой температурой окружающей среды, теплой одеждой и любыми другими факторами, которые ухудшают потоотделение или испарение пота.
В группу высокого риска входят пожилые люди и дети младшего возраста. Риск у пожилых людей повышен, так как они чаще принимают препараты, увеличивающие риск, у них чаще развивается дегидратация и сердечная недостаточность. У детей повышенный риск связан с более высоким соотношением площади поверхности тела к его массе (что создает условия для большего потребления тепла из окружающей среды с жаркие дни) и с меньшей скоростью производства пота. Дети медленнее акклиматизируются и меньше ощущают жажду. И пожилые люди, и маленькие дети могут быть относительно малоподвижны, что не дает им возможности самостоятельно покинуть место воздействия высокой температуры.
В очень жаркую погоду детям и пожилым людям не следует оставаться в непроветриваемых помещениях, если в них не предусмотрен кондиционер.
Взрослые ни в коем случае не должны оставлять детей в машине летом! При температуре воздуха на улице в 27С в машине она на 10 градусов выше, даже если окна открыты. Критическое состояние - тепловой удар, наступает очень быстро, и является одной из причин гибели детей. Даже если ребенку удастся оказать квалифицированную помощь вовремя, последствия теплового удара могут быть необратимы. При температуре 42 С возникают судороги, потеря сознания, рвота, может наступить отек мозга.
Если вы путешествуете с ребенком в душном транспорте, можно надеть ему на шею тонкий шарф, смоченный в прохладной воде, или просто кусок ткани. Вода может быть даже теплой – главное, что она охладит место расположения крупных сосудов. Придя домой ополосните кисти рук и шею холодной водой
Также старайтесь придерживаться следующих правил:
не позволяйте детям залезать в автомобиль для игр;
не оставляйте открытыми двери;
когда ведете машину, проверяйте, чтобы сиденье автокресла не перегревалось;
летом используйте специальные светлые чехлы для детского сидения, которые лучше впитывают пот и притягивают меньше тепла.
Тепловое истощение – это не угрожающий жизни клинический синдром, проявляющийся слабостью, недомоганием, тошнотой, обморочными состояниями и другими неспецифическими симптомами, вызванными тепловым истощением. Терморегуляция и функции ЦНС не нарушены, однако, как правило, имеет место дегидратация и возможно умеренное повышение температуры тела. Лечение: отдых в прохладном месте и возмещение потери жидкости.
Тепловое истощение отличается от теплового удара отсутствием нарушений со стороны головного мозга (например, спутанности сознания, атаксии).
Симптомы часто неспецифичны, и пациенты могут не понимать, что причина в перегреве. Возможны общий дискомфорт, слабость, головокружение, головная боль, тошнота, иногда рвота. Могут возникнуть обмороки, связанные с длительным пребыванием на жаре (тепловой обморок). При осмотре больной выглядит утомленным, обычно у него отмечаются повышенная потливость и тахикардия, возможна ортостатическая гипотензия. Психическое состояние не страдает в отличие от случаев теплового удара. Температура нормальная, а при повышении обычно не превышает 40 °C.
Диагноз теплового истощения выставляется на основании клинических данных, дополнительные анализы выполняются по показаниям для исключения других похожих по клинической картине состояний.
(Помните: даже небольшое алкогольное опьянение в сочетании с палящим солнцем может привести к перегреву, а сильно пьяный человек и вовсе не будет чувствовать, что организм "закипает"! Если при этом человек окажется в открытой воде, он может потерять сознание и утонуть. Произойдет это незаметно для окружающих, и оказать первую помощь можно не успеть)
Тепловой удар – это гипертермия, сопровождающаяся системной воспалительной реакцией, которая вызывает полиорганную недостаточность и часто приводит к смерти. Симптомы включают повышение температуры > 40 °С и нарушение психического состояния; потоотделение может отсутствовать. Диагноз может поставить только медицинский работник. Однако, есть определенные симптомы, на которые нужно обратить внимание. Крайне важно действовать быстро, и первым делом позвонить 112 или 103.
Классический тепловой удар развивается в течение 2–3 дней воздействия высоких температур. Чаще возникает летом, в жаркую погоду, обычно у пожилых малоподвижных людей, проживающих в помещениях без кондиционера, часто с ограниченным доступом к жидкостям. Тепловой удар может быстро возникнуть у детей, оставшихся в душной машине, особенно с закрытыми окнами.
Основными признаками являются дисфункция ЦНС, колеблющаяся от спутанности сознания и странного поведения до делирия, судорог и комы. Атаксия может быть ранним симптомом. Часто возникают тахикардия, даже в положении лежа на спине, и тахипноэ. Потливость может как присутствовать, так и отсутствовать. Температура повышается > 40 °C.
Тепловой удар отличается от теплового истощения исчерпанием компенсаторных механизмов теплоотдачи, наличием дисфункции ЦНС и повышением температуры > 40 °C.
В случае теплового удара следует немедленно вызвать скорую помощь, так как это угрожающее жизни состояние. Пострадавшего переместить в прохладное место, включить вентилятор, положить компрессы со льдом на ладони, стопы, щёки, на тело распылять едва теплую воду. Попытки охладить человека нужно продолжать до приезда скорой. Применять какие-либо препараты, если вы не имеете квалификации медработника, нельзя.
Чтобы избежать перегрева, вовремя восполняйте потери жидкости организмом, лучше для этого использовать чистую воду. Сладкие напитки только усилят жажду. Существует распространенное заблуждение, что утолить ее можно пивом. Однако алкоголь, содержащийся в нем, будет только способствовать дегидратации организма, а жаркая погода усилит нагрузку на выделительную систему, которая и так работает в полную силу. Жидкость необходимо пить вне зависимости от ощущения жажды через каждые несколько часов. Максимум чистого поглощения воды в кишечнике составляет около 20 мл/мин (1200 мл/ч, что ниже максимальной скорости потоотделения 2000 мл/ч).
Тепловой удар нужно различать от солнечного удара, а также от отравления (особенно у маленьких детей). Если вы не специалист, вам будет сложно правильно определить болезненное состояние. Поэтому, чем скорее вы обратитесь за медицинской помощью, тем эффективнее будет лечение.
Пятница, 7 Июля 2017
Когда летом вокруг просто разбегаются глаза от изобилия овощей и фруктов, хочется перепробовать всё, что видишь. А потом почему-то вспоминается, что негде помыть руки перед тем, как отправить в рот вот ту клубничку… или вон тот персик… А они бессовестно лежат и соблазняют румяными боками, всем своим видом суля неземной вкус.
Возбудителей кишечных инфекций довольно много — это могут быть как бактерии, так и разные виды вирусов, которые попадают в организм вместе с некачественными или приготовленными в антисанитарных условиях продуктами питания, с немытыми овощами и фруктами, через контакт продуктов и посуды с грязными руками и т. д. Как видите — в основном через рот. И, попав в организм, эти непрошеные гости развивают там бурную деятельность, в результате чего человек чувствует себя плохо.
Общими признаками острых кишечных инфекций служат ощущение слабости, головная боль, повышенная температура. Эти признаки тем больше выражены, чем сильнее отравлен организм. А ещё у каждого желудочно-кишечного заболевания есть своя особая симптоматика.
Если пострадал желудок, то речь идёт о гастрите. Самые частые его признаки — начинает болеть верхняя часть живота, также присутствуют рвота и тошнота.
При поражении тонкого кишечника ставится диагноз «энтерит». Врач может определить это, если есть жалобы на боль в животе, вздутие, жидкий водянистый понос (возможно даже со слизью или зеленью) — это говорит о неполадках в процессе пищеварения и всасывания пищи.
Патологии в работе толстого кишечника именуются колитом. Если в стуле присутствуют зелень, слизь или прожилки крови, желание посетить туалет сопровождается сильной болью и в животе периодически возникают схваткообразные боли — это он.
Но в реальной жизни так, что поражён только какой-то один отдел желудочно-кишечного тракта, случается редко. В основном под удар попадают несколько отделов — если толстый и тонкий кишечник, то диагноз будет звучать как «энтероколит», если желудок и тонкий кишечник — то это уже будет гастроэнтеритом, если пострадал весь пищеварительный тракт — это называется гастроэнтероколитом.
Только не обольщайтесь, что с похолоданием «впадут в спячку» и кишечные инфекции. На смену осенне-летним бактериальным инфекциям зимой и весной приходят их вирусные родственники. Так что принцип «предупреждён — значит вооружён» будет никогда не лишним.
Дизентерия, она же шигеллёз (второе название получила из-за того, что вызывается бактериями родаShigella) может быть подхвачена от бактерионосителя или заболевшего человека. Бактерии Shigella достаточно живучи — они холодоустойчивы, могут довольно длительное время жить в пище (особенно в молочных продуктах) и воде. Инкубационный период дизентерии — 2–3 дня. Определяется при таких симптомах, как повышение температуры тела, отсутствие аппетита, вялость, частый, но скудный стул с прожилками крови или слизью, боли в животе. Рвота может быть только в первые сутки, не более пары раз.
Сальмонеллёз, вызываемый бактериями рода Salmonella, передаётся не только от заболевшего человека, но и от домашней живности (куры, коровы и т. д.). Эти бактерии могут долгое время жить в воде и продуктах питания (мясо, яйца, молочные продукты) и устойчивы к низким температурам. Попав в тёплую среду, бактерии начинают усердно размножаться, в результате чего образуются токсические вещества. Инкубационный период — от четырёх часов до двух суток, симптоматика — повышенная температура, боли в животе, отсутствие аппетита, слабость (не правда ли, похоже на дизентерию?). Чтоб дифференцировать с дизентерией, обратите внимание на частый жидкий стул и обильную рвоту.
Ротавирусная инфекция получила своё название из-за того, что внешне её возбудитель напоминает по форме колесо (по-латыни — rota). Заполучить её можно только от больного человека (он считается заразным 7–10 дней от начала заболевания). Поскольку этот вирус спокойно переносит холода, то пик заболеваемости ротавирусной инфекцией приходится как раз на холодное время года (поздняя осень-зима-ранняя весна). Симптомы заболевания — повышение температуры до 38° С (может быть и выше), отсутствие аппетита, боль в верхней части живота, частые рвотные позывы, очень частые дефекации, жидкий стул. Инкубационный период при этой болезни составляет 1–2 дня, но при перенесённом ротавирусе человек обеспечивается иммунитетом на всю жизнь.
Норовирусная инфекция происходит из семейства энтеровирусов. Самое неприятное в этой болячке — невероятная живучесть её возбудителя: норовирус, что называется «в огне не горит и в воде не тонет». Он не только спокойно переживёт пребывание в воде, нагрев до 60° С, но и замораживание с высыханием. А при попадании в человеческий организм уже через несколько часов успевает натворить кучу неприятностей. При этой инфекции повышение температуры минимально, но с тошнотой, болью животе и поносом. Уже через пару дней состояние может стабилизироваться, но человек будет заразным ещё несколько недель. Так что мотайте это на ус.
Пищевая токсикоинфекция (так мудрёно врачи называют отравление) тоже считается кишечной инфекцией, её провоцируют такие бактерии как клебсиелла, стафилококк, кишечная палочка или протей. Самые частые места «проживания» этой гадости — кремовые тортики и пирожные, молоко и молочные продукты, творог, колбасы, которые хранятся неправильно (например, на жаре).
Иногда бывает и так, что выраженные симптомы у человека отсутствуют, но при анализах обнаруживаются патогенные бактерии (та же кишечная палочка и т. д.). Это имеет название «бактерионосительство» и несёт в себе скрытую угрозу — распространение инфекции, даже не подозревая о её наличии. В таком случае необходимо лечение до полного выздоровления носителя.
Неприятность проще предупредить, нежели потом избавляться от её последствий. Самое основное — соблюдение правил гигиены. Висевший в советских столовых лозунг «Мойте руки перед едой» не теряет своей актуальности и сегодня. А если быть конкретнее — то не только перед едой, но и после посещения туалета, после возвращения с улицы. Если хотите перекусить в городе и нет возможности помыть руки, носите с собой хотя бы влажные салфетки или флакончик с антибактериальным гелем.
Если вы собираетесь готовить или есть сырые овощи и фрукты, их необходимо тщательно мыть под проточной водой. Хотите угостить ягодкой ребёнка? Помните — особо тщательно необходимо мыть клубнику, так как она контактирует с землёй. Молочные продукты, мясо, колбасы, готовые салаты надёжнее всего покупать в торговых точках, оборудованных холодильниками. Дома их хранить только в соответствующих условиях, не бросать на столе на долгий срок, особенно в жару, а если срок годности истёк — выбрасывать. Может взыграть жадность за выброшенные деньги, но лечение кишечной инфекции может обойтись дороже. Так будет убедительнее?
Собираясь готовить еду на всю семью, на всякий случай учтите, что приготовленные блюда даже в холодильнике оптимальнее всего хранить не более двух суток. А пить старайтесь только бутилированную или кипячёную воду. Без холодильника такая вода может выдержать от шести до восьми часов, потом эффект от кипячения сводится практически к нулю и приходится ещё раз её кипятить.
Так что соблюдайте меры предосторожности и пусть инфекции обходят вас стороной!
По данным Роспотребнадзора, параллельно с ростом заболеваемости COVID-19 среди взрослого населения и детей от семи до 14 лет отмечается превышение недельных порогов заболеваемости ОРВИ. Специалисты дают рекомендации, как отличить эти инфекции и грипп друг от друга.
«Для гриппа характерна очень высокая температура – 39–40 градусов – и кашель с дискомфортом за грудиной. Есть риновирусы — льется из носа, пониженная температура, чихает человек. Есть аденовирусы — клиника ангины, боли в горле, отекание лимфоузлов. Для коронавирусов в принципе характеристика идет в виде температуры в коридоре 37–38, кашель, першение в горле и явление катарального синусита со снижением обоняния. Это характерно для всех вирусных инфекций, но коронавирусы почаще это, видимо, выдают», — отмечает терапевт Иван Скороходов.
По словам терапевта центра семейной медицины Варвары Веретюк, временная утрата обоняния случается лишь в трети случаев. Для коронавирусной инфекции обычно не характерны обильные выделения из носа, хотя заложенность присутствует. Также она подчеркнула, что для COVID-19 не характерен кашель с жужжанием и свистами, который чаще бывает при ОРВИ.
«Можно выделить те симптомы, которые помогут заподозрить именно COVID-19: самый патогномоничный симптом — потеря обоняния и частично вкуса, длительный и навязчивый кашель, появление одышки, разнообразная сыпь, появляющаяся практически одновременно с респираторными симптомами. Кроме того, могут быть выраженные симптомы интоксикации, не проходящие более двух-трёх дней, боли в мышцах, суставах», — сказал инфекционист Андрей Поздняков.
Терапевт Иван Скороходов среди тревожных симптомов называет долго не проходящую температуру. По его словам, большинство вирусных инфекций «держит» температуру максимум от трех до пяти дней. Для COVID-19 может быть характерна повышенная температура до недели. Но ориентироваться только на нее, отсутствие обоняния или кашель не нужно.
«Тут всё зависит от того, на каком уровне произошло поражение дыхательных путей. Если на уровне гортани — кашель будет грубый, лающий, будет боль в горле. Если это трахея — кашель будет с дискомфортом за грудиной, скудная мокрота, люди говорят, что болит в груди. Есть бронхитный кашель — с обильной мокротой, с хрипами при дыхании. Но кто вызвал эти ларингит, трахеит, бронхит: грипп или ковид? Сказать сложно. Поэтому только набор признаков может указывать на наличие вируса, а если уж мы хотим получить четкий ответ — надо сдавать ПЦР», — пояснил он.
Знать основные симптомы заболеваний необходимо, но в то же время специалисты не рекомендуют заниматься самодиагностикой. При любом недомогании стоит обращаться к врачу. Далее он назначит дополнительные исследования: при подозрении на коронавирус – ПЦР-тесты, которые могут быть дополнены исследованием крови на ранние антитела и компьютерной томографией легких. После этого по необходимости подбирается специальное лечение.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Озноб: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Озноб – это ощущение холода, которое сопровождается появлением гусиной кожи, мышечной дрожи и бледностью кожных покровов. При ознобе происходят частые сокращения мышц, сужение сосудов и замедление микроциркуляции кожи, соответственно, снижается теплоотдача и возникает чувство зябкости. В большинстве случаев с ознобом сталкиваются при повышении температуры тела, однако этот симптом может возникать и по другим причинам, многие из которых требуют незамедлительного врачебного вмешательства.
Разновидности озноба
Наиболее важным для диагностики является определение связи озноба с температурой тела:
Наиболее частой причиной озноба является инфекция, вызывающая повышение температуры тела.
Лихорадка – это аутоиммунный ответ организма на простуду, грипп и т. д. Известно, что повышенная температура тела затрудняет размножение вирусов и позволяет иммунной системе более эффективно бороться с болезнью.
Мозг получает сигнал для повышения температуры тела, после чего в организме усиливается процесс теплопродукции и снижается теплоотдача, в этот момент и возникает озноб.Редкое, но опасное инфекционное заболевание – малярия, передающаяся комарами рода Anopheles. Малярия сопровождается высокой температурой и сильным ознобом, который наступает внезапно и продолжается до двух часов.
Пациенты, недавно вернувшиеся из тропических стран и жалующиеся на лихорадку с ознобом, должны быть обязательно обследованы на предмет малярии.
Не стоит забывать, что не только инфекционные заболевания, но и онкологический процесс может стать причиной озноба. В таком случае у пациента также наблюдается снижение массы тела, потливость, особенно в ночное время, повышенная утомляемость, ухудшение аппетита.Озноб может стать следствием сильного переохлаждения. При этом состоянии кровеносные сосуды сужаются, в организме замедляется не только кровоток, но и обменные процессы.
Не самой частой, но все же встречающейся в медицинской практике причиной озноба может стать синдром Рейно, характеризующийся кратковременными спазмами сосудов концевых фаланг кистей и стоп. Данное состояние чаще регистрируется у женщин, а провоцирующим фактором является холод.
Что касается появления озноба при нормальной температуре тела, то и здесь причин тоже немало.
Эндокринологические нарушения и заболевания. Например, для пациентов с недостаточной функцией щитовидной железы жалобы на озноб – совсем не редкость. Больные сахарным диабетом могут ощущать зябкость в момент резкого снижения уровня глюкозы. У женщин причиной появления озноба порой становится гормональный дисбаланс во время климактерического периода.
Озноб может быть одним из симптомов анемии – заболевания, сопровождающегося снижением количества красных клеток крови (эритроцитов) и содержащегося в них гемоглобина.
Нередко озноб возникает в ответ на повышение или понижение артериального давления. В таком случае помимо озноба пациента будут беспокоить головокружение, резкая слабость, тошнота, рвота.
Озноб без повышения температуры может быть симптомом хронизации инфекционного процесса.На озноб нередко жалуются люди с дефицитом массы тела (значение индекса массы тела менее 18,5 кг/м2). Для расчета индекса массы тела нужно значение массы тела в килограммах разделить на значение роста в метрах, предварительно возведенное в квадрат.
В некоторых случаях стресс, психоэмоциональное напряжение и тяжелые физические нагрузки являются причиной озноба на фоне нормальной температуры тела.
Озноб может стать побочной реакцией на прием некоторых медикаментов, поэтому при обращении к врачу следует сообщать обо всех принимаемых лекарственных препаратах.
Таким образом, озноб возникает при следующих заболеваниях:
Если озноб возник на фоне высокой температуры, особенно у пожилых пациентов или маленьких детей, гипертонического криза, резкого падения сахара в крови, аллергической реакции, то может потребоваться экстренный вызов скорой медицинской помощи.
Поскольку озноб является симптомом многих заболеваний, то в первую очередь стоит обратиться к врачу-терапевту, который проведет первичное обследование и примет решение, к какому узкому специалисту направить пациента. Может потребоваться консультация следующих специалистов: врача-гастроэнтеролога, гематолога, эндокринолога, инфекциониста, онколога, нефролога, невролога.Диагностика и обследования при ознобе
При обращении пациента с жалобами на озноб врач собирает подробный анамнез, выясняет, сопровождается ли озноб повышением температуры, проводит тщательный физикальный осмотр пациента с целью поиска инфекционного очага, выясняет, какие еще симптомы беспокоят больного, узнает, принимает ли пациент какие-либо лекарственные препараты.
В зависимости от предполагаемой причины появления озноба с целью уточнения диагноза врач может назначить следующие обследования:
При переохлаждении следует надеть теплую, желательно шерстяную одежду, выпить горячий безалкогольный напиток.
Если озноб вызван стрессом, надо постараться расслабиться и принять успокоительное средство, рекомендованное врачом.Лечение озноба
Выбор метода лечения зависит от причины, вызвавшей появление озноба.
Только специалист может назначить правильную терапию.
Инфекционные заболевания обычно требуют назначения антибактериальной терапии. При вирусных заболеваниях показана симптоматическая терапия, а также препараты, укрепляющие иммунитет.
Эндокринные нарушения часто лечат с помощью гормонов, пациентам с сахарным диабетом необходимо подобрать рациональную гипогликемическую терапию.Если выявлена анемия, то в зависимости от вызвавшей ее причины назначают препараты железа, витамин В12, фолиевую кислоту.
Источники:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Неприятное першение в горле и дискомфорт при глотании могут свидетельствовать о начале острого фарингита. В зависимости от причины ее возникновения врач определяет метод лечения. Итак, каковы симптомы и триггеры этого заболевания?
Вирусы являются наиболее частой причиной острого фарингита. У детей это около 80% всех заболеваний, у взрослых до 90-95%.Второй по распространенности инфекцией является бактериальная инфекция, которая у детей составляет около 15%, а у взрослых 5-10%. Инфекции, вызванные другими факторами, составляют небольшой процент. Период наибольшей заболеваемости острым фарингитом с поздней осени до ранней весны .
Вирусная инфекция передается воздушно-капельным путем и при прямом контакте .Инкубационный период 1-6 дней. Это означает, что симптомы заболевания могут проявиться до 6 дней после контакта с человеком, который является его источником. Больной человек начинает заражать за 1-2 дня до появления симптомов и перестает быть заразным до 3 недель после него.
Наиболее частыми симптомами вирусного фарингита являются:
Особой формой вирусной инфекции является инфекционный мононуклеоз . Вызывается вирусом Эпштейна-Барр. Он передается при контакте со слюной больного или зараженного человека. Инкубационный период болезни составляет около 30-60 дней. Предупреждение! После нее больной может быть заразным в течение полугода, а в некоторых случаях и дольше. К сожалению, вирус никогда полностью не выводится из организма, и заболевание часто протекает бессимптомно.Симптоматическое течение — слабость и упадок сил, которые развиваются медленно, подобно симптомам гриппа. Затем у больного возникает внезапная боль в горле с высокой температурой, похожая на стрептококковую ангину. Кроме того, наблюдается увеличение печени, селезенки и лимфатических узлов, могут быть сыпь и другие поражения кожи. Диагностика инфекционного мононуклеоза включает определение антител к вирусу и определение его ДНК в крови. Лечение в большинстве случаев симптоматическое. При тяжелом течении заболевания может потребоваться госпитализация.
Наиболее распространенной бактерией, вызывающей фарингит, является Streptococcus pyogenes - тогда мы имеем дело со стрептококковой ангиной . Заражение происходит воздушно-капельным путем или при прямом контакте. Предупреждение! Источником инфекции может быть как больной, так и здоровый человек, являющийся носителем бактерии . Симптомы развиваются через 1-4 дня после контакта с источником. Продолжительность инфекционного периода зависит от лечения.Если была начата эффективная антибактериальная терапия, больной перестает заражать через 24 часа после ее начала. Если, с другой стороны, соответствующий антибиотик не вводился, заразность сохраняется около 7 дней после исчезновения симптомов. В диагностике стрептококковой ангины при неоднозначной клинической картине применяют экспресс-тесты на антигены и посев мазка из зева.
Симптомы стрептококковой инфекции отличаются от вирусных инфекций.Наиболее частыми симптомами бактериального фарингита являются:
В случае бактериальных инфекций врач принимает решение о назначении антибиотика .Это особенно важно в случае стрептококковых инфекций, так как они несут в себе риск осложнений. К ним относятся:
Очень важно принимать назначенный антибиотик до конца . Хотя улучшение состояния больного наступает в первые дни, для полного уничтожения бактерий необходимо принять полную дозу препарата.Следует подчеркнуть, что прекращение терапии может привести к развитию резистентности бактерий к используемому антибиотику!
Антибиотики не используются при инфекциях, вызванных вирусами.
При обоих типах инфекций горла мы также используем симптоматическое лечение , которое включает:
В качестве вспомогательных можно использовать также препараты, содержащие такие травы, как:
Помните! Прежде чем использовать растительные препараты, следует убедиться, что они не взаимодействуют с лекарствами, назначенными врачом. Независимо от предполагаемого типа инфекции, обратитесь к врачу. Благодаря этому можно избежать неприятных последствий неправильного лечения. Не забывайте заботиться о своем иммунитете в период роста заболеваемости инфекциями! Источники: Interna Szczeklik 2017, Практическая медицина, Краков 2017 А. Добжиньска, Ю. Рыжко, Педиатрия, Эльзевир, Вроцлав 2014 В.Костовски, З. Герман, Фармакология, PZWL, Варшава, 2004 г. З. Кольмунцер, Фармакогнозия, PZWL, Варшава, 2013 г.
.90 000 Грипп, простуда или COVID-19. Как отличить? Антверпен Время чтения: 4 минутыГрипп, простуда и COVID-19 — инфекции верхних дыхательных путей. У больных гриппом не всегда бывает насморк и боль в горле, а температура часто бывает выше 39°С. Одышка и поверхностное дыхание характерны для COVID-19. Насморк, заложенность носа и чихание обычно сопровождают простуду.
Грипп
Сезон гриппа начинается в осенне-зимний период и усиливается в начале нового года.Заражение чаще всего происходит воздушно-капельным путем при непосредственном контакте с больным и длительном пребывании на расстоянии менее 1,5 метра от больного гриппом. Заболеванию также способствует большое скопление людей и недостаточный уход за гигиеной рук.
Грипп — острое инфекционное заболевание, вызываемое вирусами гриппа типа А (наиболее распространенный), а также гриппа В и С. Различают сезонный и пандемический грипп, который возникает каждые несколько десятилетий и принимает форму пандемии, например, испанский грипп) .
Симптомы гриппа появляются внезапно.Лихорадка (свыше 38°С), озноб, слабость, повышенная утомляемость, головная боль, боль в мышцах и суставах, сухой и неприятный кашель, общее недомогание.
Менее распространенные симптомы гриппа: боль в горле, насморк или заложенность носа, чихание, отсутствие аппетита, тошнота, рвота, диарея или боль в животе.
Продолжительность заболевания гриппом зависит от штамма вируса и иммунитета пациента. Обычно считается, что грипп проходит без осложнений примерно через неделю. Чувство упадка сил, усталость и кашель могут появляться до двух недель после выздоровления.
Грипп – опасное заболевание, и его состояние может очень быстро ухудшаться. Тяжелое течение болезни (возникновение одышки, неврологической симптоматики, резкого обезвоживания или вторичных осложнений, например, миокардита) часто требует интенсивного лечения в стационаре, даже в течение нескольких недель.
Ежегодно во всем мире от осложнений гриппа умирает около 2 миллионов человек. В основном дети раннего возраста и люди старше 65 лет, ослабленные другими заболеваниями.
Простуда
Простуда — это общее название инфекций верхних дыхательных путей, включая нос, придаточные пазухи и горло. Их вызывают около 200 вирусов, наиболее распространенными из которых являются риновирусы (до 80%), а также коронавирусы, аденовирусы и энетровирусы.
Основной путь передачи – воздушно-капельный, но в зависимости от типа возбудителя им также можно заразиться при прямом контакте или при проглатывании. В отличие от гриппа начало заболевания обычно легкое.
Наиболее распространенными симптомами простуды являются: насморк или заложенность носа, боль в горле или чувство першения, чихание, плохое самочувствие, кашель - сначала сухой, затем влажный, охриплость.
Менее распространенными симптомами простуды являются: лихорадка (до 38°С), головная боль, озноб, мышечные боли, подавление вкуса и обоняния, легкое раздражение глаз.
Взрослые простужаются примерно 4-5 раз в год, а дети даже 10 раз в год. Простуда обычно протекает легко, с пиком симптомов на 2-3 день.Он проходит спонтанно в течение 7-10 дней, хотя постинфекционный кашель иногда длится несколько недель. Основа лечения — покой, симптоматическое лечение безрецептурными препаратами и обильное питье.
COVID-19
Covid-19 — название респираторного заболевания, вызываемого вирусом SARS-CoV-2, который относится к группе коронавирусов. Его полное название — коронавирус SARS-CoV-2 — часто заменяют термином «коронавирус».
Коронавирус SARS-CoV-2 — относительно новый вирус, и о нем еще не все известно.Во всем мире ведутся исследования, чтобы найти эффективное лекарство против этого вируса, а также вакцину, которая защитит нас от него.
COVID-19 — острое инфекционное заболевание, вызываемое коронавирусом SARS-CoV-2. Подсчитано, что симптомы обычно появляются через 5-6 дней после заражения, а инкубация вируса может занять до 14 дней. Поэтому рекомендуется 14-дневный карантин и постоянный контроль за своим здоровьем.
Наиболее частые симптомы COVID-19: очень высокая температура, кашель, общая усталость и слабость, внезапная и полная потеря обоняния и вкуса, одышка и затрудненное дыхание.
Менее распространенные симптомы COVID-19: головная боль, боль в мышцах и суставах, боль в горле, диарея (в основном у детей).
Лечение COVID-19 обычно симптоматическое, в тяжелых случаях требуется госпитализация. Симптомы заболевания обычно исчезают через 14 дней, а в очень редких случаях на это уходит несколько недель.
Болезнь распространяется воздушно-капельным путем, через зараженные руки и предметы. Наши знания о COVID-19 показывают, что у большинства людей (около 80%) инфекция развивается от легкой до средней степени тяжести и не требует госпитализации.К сожалению, у оставшихся 20% могут быть серьезные проблемы с дыханием, вплоть до дыхательной недостаточности.
COVID-19 и грипп
Сходства
Оба заболевания вызываются заражением вирусами и передаются воздушно-капельным путем. Грипп развивается после заражения вирусом гриппа, а COVID-19 развивается после заражения коронавирусом 2019-nCoV. Симптомы этих двух заболеваний очень похожи и представляют большую проблему как для врача, так и для пациента.
CoVID-19 легко спутать с гриппом, поскольку на ранних стадиях заболевания симптомы практически идентичны: лихорадка (субфебрильная температура), озноб, кашель, затрудненное дыхание/одышка, повышенная утомляемость, боль в мышцах/суставах , головная боль, у некоторых больных (чаще у детей) рвота и диарея.
Оба заболевания могут протекать в легкой или тяжелой форме, приводя к серьезным осложнениям или даже смерти. Осложнениями являются: пневмония, легочная недостаточность, острый респираторный дистресс-синдром (ОРДС), инфаркт или инсульт, сепсис, полиорганная недостаточность, обострение сопутствующих хронических заболеваний (включая легкие, сердце, нервную систему и диабет), вторичные бактериальные инфекции.
Тяжелые группы риска: люди пожилого возраста, люди со сниженным иммунитетом, люди с некоторыми сопутствующими заболеваниями - легочными, сердечными, сахарным диабетом, заболеваниями почек.Дети болеют COVID-19 реже и менее тяжело, чем взрослые.
Отличия
Эти болезни вызываются совершенно разными вирусами. При COVID-19 существует повышенный риск серьезных осложнений и летального исхода. Смертность также выше, чем от гриппа.
Человек, зараженный COVID-19, в среднем заражает 2-3 человек (каков этот показатель точно определить пока сложно). В случае с гриппом это в среднем 1,3 человека. Период от заражения до появления первых симптомов при гриппе составляет от 1 до 4 дней, при коронавирусе — от 2 до 14 дней.
Средняя продолжительность лечения COVID-19 (при легких симптомах) составляет около 2 недель, у тяжелобольных - при дыхательной недостаточности, полиорганной дисфункции, септическом шоке - более 3 недель. Часто приходится пользоваться респиратором, есть даже трансплантаты, поврежденные болезнью легких.
В отличие от вируса гриппа, коронавирус SRS-CoV-2 не ограничивается поражением легких; он может попасть в кровоток и вызвать проблемы во всем организме, такие как свертывание крови и инсульт.Возникают миокардиты, аритмии и инфаркты.
Исследование Университета Южной Калифорнии (США) показало, что, хотя грипп обычно начинается с кашля, первым симптомом COVID-19 является лихорадка.
Грипп распространяется подобно COVID-19, менее заразен, часто имеет схожие симптомы, но обычно менее опасен, и его легче избежать, поскольку существуют вакцины и эффективные лекарства.
Грипп, коронавирус SARS-CoV-2 или простуда?
Ответ на этот вопрос не прост и не очевиден.Если кто-то заметит какие-либо тревожные симптомы, немедленно обратитесь к врачу, который может назначить соответствующие анализы. Положительный тест на COVID-19 сразу уточнит тип заболевания. Однако врачи предупреждают, что можно заразиться обоими вирусами. Они даже обеспокоены тем, что инфекция гриппа может увеличить риск заражения вирусом COVID-19.
Вакцины для профилактики COVID-19 не существует. Также не существует препарата, рекомендованного для лечения этого заболевания.Вакцины против гриппа на этот сезон уже доступны. Врачи считают, что прививки — лучший способ повысить иммунитет и избежать осложнений от гриппа. Так может стоит сделать прививку?
Основано на diag.pl, medicover.pl, nazwaawpolsce.pap.pl, radiozet.pl, Zdrowie.radiozet.pl
Подготовлено: Ewa Janik
Озноб, мышечные боли, сухость во рту или сухость слизистых оболочек? Это симптомы, которые могут сопровождать повышенную температуру тела. Повышение температуры выше нормы является защитной реакцией организма на факторы, способствующие развитию заболевания. Лихорадка также является одним из наиболее распространенных симптомов простуды и гриппа. Симптомы, сопровождающие лихорадку, включают головную боль, учащение пульса, потерю аппетита и жажду, озноб и потливость 1 .
До сих пор многие люди путают субфебрилитет с лихорадкой. Температура тела как у детей, так и у взрослых может колебаться в течение суток от 36,6°С до 37,5°С. Самое низкое тепло обычно возникает, когда мы просыпаемся, потому что наши метаболические процессы во время сна замедляются. В течение дня организм работает на полную мощность, поэтому температура тела повышается. Однако все индивидуально и зависит от особенностей нашего организма.Условно говорят о субфебрильной лихорадке, если температура тела выше 37°С, и о лихорадке, если она превышает 38°С 1 .
Для измерения температуры тела можно использовать несколько типов термометров. Однако обратите внимание, что результат может немного отличаться в зависимости от места измерения. Чаще всего ее проводят под мышкой, все чаще в ухе, реже во рту, у грудных детей в прямой кишке, в связи с точностью измерения. Важно не двигаться во время измерения, не пить согревающих напитков и терпеливо ждать сигнала о том, что измерение произведено.В случае с традиционными термометрами для получения надежного результата 2 требуется около 5 минут.
Поддержание правильной температуры тела важно, среди прочего. для правильного течения метаболических процессов и некоторых иммунологических процессов. Лихорадка – это нарушение терморегуляции, при котором организм начинает стремиться к температуре, отличной от нормальной. Причин появления лихорадки может быть много и специалисты делят их на несколько групп 2 .Однако чаще всего он возникает из-за вирусных инфекций, в том числе и гриппа, что может сопровождаться болью в горле, кашлем, насморком и болью в мышцах. Для того, чтобы снять лихорадку, вы можете принять, среди прочего: парацетамол. В зависимости от других сопутствующих симптомов можно использовать комбинированный препарат, доступный в аптеках, например, при лихорадке и влажном кашле можно использовать Vicks AntiGrip Complex.
Бактериальные инфекции дыхательных путей являются еще одним фактором, способствующим повышению температуры тела.Боль в горле, гортани, носу или придаточных пазухах обычно вызывает сильный болевой дискомфорт. Важно обратиться к врачу, если симптомы инфекции сохраняются.
Течение лихорадки может варьироваться от непрерывного до перемежающегося, замедляющегося или пищеварительного 2 . Организм, активируя защитные механизмы, одновременно повышает свою температуру, потому что повышает эффективность «системы оповещения». Стоит знать, что лихорадка — это лишь один из возможных симптомов, связанных с простудой или гриппом.Это не болезнь сама по себе 2 .
Причины лихорадки классифицированы, наиболее распространены пять больших классов причин лихорадки 3 :
Простуда и грипп — два разных инфекционных заболевания с похожими симптомами, но вызываемые разными типами вирусов. Лихорадка — это симптом, который сопровождает как простуду, так и грипп, но по-разному. При простуде лихорадка бывает легкой (субфебрилитет от 37°С до 38°С) или вообще не проявляется.Напротив, грипп обычно имеет высокую температуру (от 38°C до 40°C) и длится около 3-4 дней 4 .
В связи с тем, что может быть много причин лихорадки, решение о лечении следует рассматривать индивидуально. Считается, что примерно у 30% больных с хронической лихорадкой, диагностированной в узкоспециализированных центрах, не удается установить причину лихорадки, что позволяет диагностировать лихорадку неясного генеза 4 .
Если лихорадка сохраняется более трех дней или симптомы значительно ухудшаются, необходима консультация специалиста. В случае вирусной инфекции лихорадка может держаться до недели. При высокой температуре более 7 дней необходима консультация специалиста 2 .
Обычно мы сначала используем домашние средства для борьбы с лихорадкой. Важно при лихорадке много пить, особенно жидкости комнатной температуры, потому что повышенная температура способствует потере воды из организма.Также можно использовать натуральные соки или чаи с потогонным действием, например, из цветков липы, бузины или малины. Эти «бабушкины» методы работают, потому что когда кожа потеет, тело отдает свое тепло наружу. Дополнительно можно использовать прохладные компрессы на шею и лоб или охладить все тело в непродолжительной ванне (температура воды должна быть примерно на 1 °С ниже температуры тела) 3 .
На рынке имеются препараты, содержащие активные вещества, облегчающие симптомы простуды и гриппа.Vicks AntiGrip Complex и Vicks AntiGrip Max входят в число препаратов, снижающих жар и одновременно борющихся с симптомами простуды и гриппа. Vicks AntiGrip Max содержит максимальное содержание парацетамола (1000 мг) в одной дозе, разрешенное на польском рынке без рецепта врача (OTC).1. Маслинский С., Рыжевский Дж., Патофизиология, PZWL, 2007; 310.
2.Кухарз Э.Ю., Дифференциальная диагностика лихорадки, Ежегодник Поморского медицинского университета в Щецине, 2010; 56, ПРИЛ.1, 25–28.
3.Кухарз Э.Ю., Больной хронической лихорадкой – поиск причины и лечение, Пшев Лек, 2010; 85–89.
4.Францак-Дрыгальска А., Янкевич-Зиобро К., Котульска А., Кухарз Е.Ю., Этиология повышенной температуры тела у пациентов, поступивших в связи с лихорадкой неизвестного происхождения: анализ 100 последовательных случаев, Ревматология, 2005; 103–104.
Низкая температура тела, особенно в течение длительного периода времени, может вызывать беспокойство. Действительно ли это оправдано? Что может означать низкая температура тела и когда следует обращаться за помощью? Мы объясняем.
Низкая температура тела - ярлыки:
Нормальный диапазон температуры тела человека составляет от 36 до 37 градусов по Цельсию.Конечно, результаты измерения могут различаться в зависимости от места измерения, например, температура тела всегда немного выше в прямой кишке, чем в подмышечной впадине. Также стоит помнить, что температура тела человека может меняться в зависимости от времени суток: самая низкая – утром, самая высокая – вечером.
Если температура тела выше 37 градусов и ниже 38, то говорят о субфебрильной лихорадке. Выше 38 градусов по Цельсию мы уже имеем дело с лихорадкой. А как быть с пониженной температурой тела?
Снижение температуры тела может иметь несколько причин, наиболее распространенной из которых является... погрешность измерения. Если человек с низкой температурой тела здоров, без тревожных симптомов (например, озноба, слабости, возбуждения или вялости, нарушения сознания или сердечного ритма), следует предположить, что у него неисправен градусник или он неправильно измеряет температуру тела (например, измеряет слишком кратковременная температура, неправильно прикладывает термометр к коже, делает это в помещении с очень низкой температурой окружающей среды). Измерение температуры может быть необъективным, потому что мы пытаемся оценить внутреннюю температуру нашего тела, измеряя температуру его внешней поверхности.При правильно выполненном измерении эта разница не должна превышать 0,5°С. Температуру во рту или прямой кишке стоит проверять проверенным, надежным термометром.
Гипотермия, или охлаждение тела, это когда температура тела, измеренная в прямой кишке, падает ниже 35°С. Различают 4 фазы гипотермии:
1. Пониженная температура колеблется от 32 до 35 градусов Цельсия. Сопровождается симптомами, характерными для состояния слабости в организме, напр.в озноб, вялость, апатия, повышенная утомляемость, головокружение, легкая дезориентация.
2. Пониженная температура колеблется от 31 до 28 градусов Цельсия. В этой фазе озноб прекращается и сознание постепенно угасает.
3-я и 4-я Температура тела ниже 28 градусов по Цельсию, когда она падает ниже 24 градусов по Цельсию, наступает смерть.
См. также
Низкая температура тела может быть результатом длительного пребывания при низкой температуре окружающей среды или в мокрой одежде или мокрой обуви.Такое состояние нельзя недооценивать, следует найти теплое место, где мы согреемся, просушим одежду или обувь. Стоит выпить теплого напитка или съесть теплую пищу. Стоит помнить, что длительное пребывание в условиях низкой температуры может привести к обморожению и даже смерти (если температура тела в таких условиях опустится ниже 28 градусов Цельсия).
Пониженная температура тела у женщин может быть связана с менструальным циклом.Некоторые дамы могут наблюдать низкую температуру тела в лютеиновую фазу, которая следует сразу за овуляцией. Во время овуляции может развиться более высокая температура тела.
Низкая температура тела у беременных может быть следствием анемии, низкого уровня прогестерона, проблем с щитовидной железой (гипотиреоз), а также гипотонии или болезни Лайма. Если измерение температуры показывает температуру тела ниже нормы, стоит проконсультироваться с лечащим врачом, который может назначить дополнительные анализы.
См. также
К сожалению, некоторые лекарства, напр.бензодиазепины, барбитураты и нейролептики (лекарства от беспокойства и седативные средства) и бета-блокаторы (используемые при лечении сердца). Жаропонижающие также могут помочь снизить температуру тела, особенно если их использовать в чрезмерных количествах.
У людей, злоупотребляющих алкоголем и наркотиками, также может быть понижена температура тела, поскольку некоторые содержащиеся в них вещества, например этиленгликоль, могут влиять на процессы терморегуляции в организме.
Понижение температуры тела может быть также следствием нарушений в функционировании органов в организме, ответственных за терморегуляцию, напр.часть мозга, называемая гипоталамусом (который является термостатом тела), щитовидная железа, отвечающая за обмен веществ и выработку тепла в тканях, и гипофиз, высвобождающий тиротропин, напрямую взаимодействуют со щитовидной железой по механизму обратной связи. . Низкая температура тела также может быть связана с нарушением правильного функционирования печени, поджелудочной железы, коры надпочечников и почек.
Болезни, которые могут сопровождаться пониженной температурой тела:
См. также
Если несколько измерений, проведенных разными термометрами в разных местах (рот, подмышка или анус), показывают низкую температуру тела, а кроме того имеются тревожные симптомы, такие как озноб, чрезмерная сонливость, вялость, утомляемость или возбуждение, нарушение сознания или сердечного ритма, обратитесь к врачу как можно скорее.Он обязательно назначит дополнительное обследование, чтобы найти причину этого недуга.
Приведенный выше совет не может заменить визит к специалисту. Помните, что при любых проблемах со здоровьем обращайтесь к врачу.Источник: mp.pl, «Внутренние болезни» Рэйчел Хаф, Ифтихар Ул Хак, Urban & Partner, Вроцлав 2008
.90 000 Желудочный грипп - симптомы и лечение 9000 1Желудочный грипп — это инфекция пищеварительного тракта, поражающая желудок и тонкий кишечник. У взрослых его чаще всего вызывают норовирусы, а у детей – ротавирусы. Норовирусы более вирулентны, чем ротавирусы. Их генетический материал состоит из одной нити РНК. Учеными выявлено около на 5 групп генов, которые включают не менее 35 генотипов. Эти патогены очень быстро мутируют и, по оценкам, вызывают более 90% всех случаев небактериальных инфекций пищеварительной системы в мире.Симптомы инфекции проявляются через 24-48 часов после контакта с возбудителем. Организм взрослого человека, благодаря иммунной системе, может бороться с инфекцией в течение нескольких дней, поэтому стоит поддержать ее приемом пробиотиков при первых признаках ослабления организма.
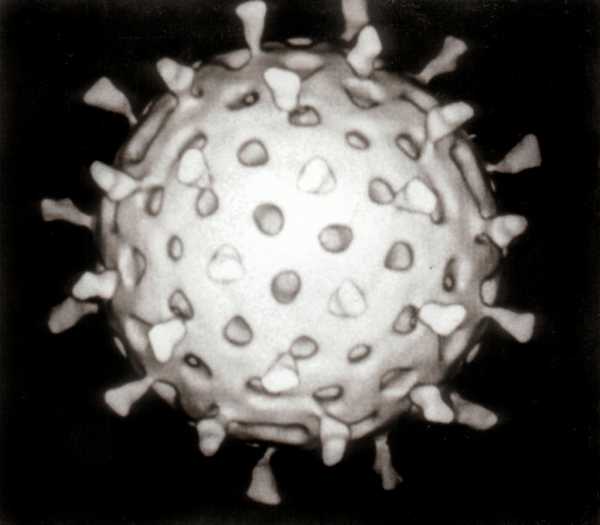
Компьютерная модель ротавируса, созданная из
фотографий, полученных с помощью электронной микроскопии.Источник: Graham Beards создал эту работу полностью сам.Перевод из английской Википедии
Ротавирусы были разделены на 5 основных групп, из которых только 3 вызывают инфекции у человека — чаще всего у детей. Ротавирус легко приспосабливается к меняющимся условиям внешней среды и очень быстро распространяется в организме человека через продукты питания (пища и вода), воздушно-капельным путем (при непосредственном контакте с инфицированным человеком) и при контакте с инфицированными предметами. Желудочным гриппом можно заразиться от больного человека в течение нескольких дней после его выздоровления.Ротавирус может сохраняться вне организма человека до 2 месяцев. Его можно уничтожить только через 30 минут при температуре около 60 градусов по Цельсию.
Желудочный грипп чаще встречается в осенне-зимний период, когда организм человека ослаблен. Он развивается в течение одного-двух дней после заражения. Симптомы особенно неприятны, и к ним относятся: водянистый, сильный понос (число дефекаций нередко достигает 20 раз в сутки), тошнота и рвота.Они могут сопровождаться болями в животе и головной болью, вялостью, общей слабостью, мышечными болями, потерей аппетита, лихорадкой и ознобом. Также часто наблюдается, что организм никак не реагирует на принимаемые лекарства. Эти симптомы могут иметь и более резкое течение (высокая лихорадка — ок. 39—40°С и даже потеря сознания), а их последствия особенно опасны у детей, пожилых и ослабленных (заболевание может длиться до 9 дней). Лечение часто проводят в условиях стационара.Симптомы со стороны кишечника возникают внезапно, без предшествующих симптомов слабости или тошноты. Иногда больной не может дойти до туалета. Желудочный грипп легко отличить от обычного пищевого отравления по его бурному началу и быстрому выздоровлению, которое обычно занимает два-три дня. Понос очень водянистый, но обычно не сопровождается неприятным запахом. Вместе с многочисленной рвотой это может легко привести к быстрому обезвоживанию организма.
Чем младше ребенок, тем тяжелее симптомы заболевания и тем серьезнее могут быть последствия. Что лучше всего подходит для желудочного гриппа у детей? Врачи рекомендуют, в первую очередь, сохранять спокойствие и пить воду. Поскольку частые поносы и рвота в короткие сроки приводят к нарушению гомеостаза организма ребенка, основу лечения составляет быстрая коррекция водно-электролитного дефицита и поддержание должного уровня гидратации. Ребенку можно давать минеральную (негазированную) воду, некрепкий чай, настой ромашки или укропа. Тем не менее, лучше всего работают специальные жидкости для регидратации, содержащие электролиты, т.е.Орсалит для детей. Они должны быть основой домашней аптечки каждой мамы. Рацион, если ребенок вообще хочет есть, должен быть легкоусвояемым (рисовая каша, морковь). «Желитувка» у детей обычно исчезает спонтанно, примерно через три дня, если она затяжная или если вы заметили тревожные симптомы обезвоживания, следует как можно скорее обратиться в больницу (госпитализация может длиться до 9 дней). Обезвоживание легко распознать по сухим, потрескавшимся губам, запавшим глазницам, плачу без слез и нечастому мочеиспусканию темного цвета.Течение болезни может быть особенно опасным у грудных детей. Из-за малого веса и трудностей с подачей напитков организм сравнительно быстро обезвоживается, что легко наблюдать после спадающего стремени. Затем необходимо ввести капельницу в условиях стационара.
Норовирусная инфекция у взрослых обычно проходит сама по себе, и лечение в основном основано на гидратации организма и возмещении электролитов. Что рекомендуют врачи при желудочном гриппе ? В основном препараты, содержащие пробиотики и электролиты, а также лекарства для облегчения боли или лихорадки. Поскольку заболевание очень заразно, важно соблюдать гигиену в доме, где находится зараженный человек. Вы должны мыть и дезинфицировать санитарно-технические изделия после каждого использования больным человеком, часто мыть руки, особенно перед приготовлением пищи, и дезинфицировать предметы, к которым прикасался больной человек (напр.дверные ручки, компьютерная клавиатура или пульт дистанционного управления). Это не устранит риск, но значительно снизит риск заражения желудочным гриппом. Сколько стоит в болезни ? На этот вопрос нет четкого ответа. Чаще всего проходит через два-три дня, но бывает и (особенно при ослабленном организме), что продолжается до недели и даже 10 дней.
.Как предотвратить заражение? В первую очередь следует соблюдать правила гигиены, мыть фрукты, овощи и руки перед едой, не пить некипяченую воду.
В Польше ежегодно от сердечного приступа умирает до 200 000 человек. Узнайте, как распознать симптомы сердечного приступа и быстро оказать первую помощь.
Наиболее распространенными симптомами сердечного приступа являются боль в груди, слабость и одышка. Это вызвано ишемической болезнью сердца, которая блокирует кровоток в коронарных сосудах. Как распознать сердечный приступ? Что делать при появлении первых симптомов сердечного приступа?
Принято считать, что сердечный приступ в основном поражает пожилых людей.Отчасти это так, потому что мужчины в возрасте 50 лет больше всего подвержены риску сердечного приступа. Однако сегодня сердечная недостаточность чаще встречается у молодых людей, иногда даже в возрасте от 20 до 30 лет. Женщины нередко испытывают симптомы сердечного приступа. Независимо от возраста и пола нельзя недооценивать первые симптомы инфаркта и как можно быстрее вызывать скорую помощь.
Инфаркт (сердечный приступ) — это нарушение беспрепятственного тока крови по коронарным артериям. Основной причиной сердечного приступа является атеросклероз , то есть закупорка коронарной артерии скопившимися атеросклеротическими бляшками. Риск сердечного приступа также повышают: сахарный диабет, высокое кровяное давление и избыток «плохого» холестерина. Люди, страдающие ожирением, злоупотребляющие алкоголем или курящие сигареты, также подвержены большему риску сердечного приступа. Если вы относитесь к группе повышенного риска, оформите страховку от серьезных заболеваний, чтобы помочь в лечении сердечного приступа и его осложнений.
Как распознать сердечный приступ? Обратите внимание на характерные симптомы:
Если вы заметили первые признаки сердечного приступа, действуйте как можно скорее. В этой ситуации время имеет решающее значение. Быстрая реакция (особенно в течение первого часа после появления симптомов) значительно улучшает прогноз больного.Поэтому, даже если симптомы сердечного приступа не такие тяжелые, не откладывайте визит в больницу или вызов скорой помощи. Немедленное лечение сердечного приступа, своевременная ЭКГ или немедленная реанимация могут спасти жизнь.
Сердечный приступ очень опасен, и его лечение обычно длительное и дорогостоящее. Вы можете вовремя предотвратить это, ведя здоровый образ жизни. Контроль веса, богатая питательными веществами диета, физические упражнения и регулярные анализы имеют первостепенное значение. Вам также понадобится страхование жизни, которое в случае сердечного приступа обеспечит вас деньгами на лечение или адекватную медицинскую помощь.
Команда Национале-Нидерланды 07.01.2020
.Чаще всего солнечный удар возникает в результате воздействия солнечных лучей на голову без надлежащего покрытия. Это вызвано раздражением головного мозга действием ультрафиолетового излучения. Часто недооцениваемый, он может вызвать серьезные осложнения. Дети особенно уязвимы к симптомам солнечного удара.
Летом мы редко защищаем голову от опасного воздействия солнца .Следовательно, наиболее распространенной причиной проблем со здоровьем является солнечный удар. Солнечный удар или тепловой удар — это ситуация, при которой перегретое тело не может отдавать тепло наружу.
Возникает при длительном воздействии солнечных лучей на голову и шею. Перегрев также может возникнуть из-за пребывания в душных помещениях, чрезмерных физических нагрузок или парной атмосферы.
Симптомы солнечного удара очень похожи на симптомы теплового удара .В том числе:
Риск инсульта наиболее высок у детей и пожилых людей. Действие солнца также усиливается применением диуретиков и антидепрессантов. Люди с диабетом, ожирением, проблемами с сердцем и в состоянии алкогольного опьянения также подвержены риску развития инсульта.
Солнце и тепловой удар могут быть опасны для жизни. Наибольшую опасность представляет потеря сознания и ее последствия. В случае обнаружения опасных симптомов солнечного удара следует направить пострадавшего к врачу или вызвать скорую помощь.
Дети, и особенно маленькие дети, чаще страдают от теплового удара, потому что у них тонкие волосы и тонкий черепной покров, который не во всех местах сращен. Солнечный удар вызывается сильным прямым солнечным светом на незащищенной голове и шее.
Это в свою очередь приводит к гиперемии мозговых оболочек. Мозг маленьких детей плохо защищен от солнечной радиации, поэтому каждый головной убор (шапка, шарф, шапка) является прекрасной защитой от воздействия солнца.
Кроме того, дети намного быстрее перегреваются, потому что их терморегуляторные механизмы еще не полностью функционируют. Детское тело не потеет и не рассеивает тепло, как развитая система взрослого человека.
По этой причине ребенок не имеет возможности эффективно охлаждать перегревающееся тело, в результате чего тело ребенка нагревается быстрее и интенсивнее, достигая температуры даже выше 40 градусов Цельсия.А высокая температура – один из основных симптомов солнечного удара у детей.
Возникновение лихорадки у детей младшего возраста (даже после пребывания на солнце) может свидетельствовать о солнечном ударе.
Солнечный удар у ребенка — опасное для жизни состояние, поэтому при появлении симптомов следует немедленно вызвать скорую помощь. До приезда скорой помощи:
Одним из основных симптомов этого состояния у детей является очень высокая температура тела, достигающая в некоторых случаях даже 42 градусов Цельсия.
Помимо лихорадки у детей могут развиться:
Лечение солнечного удара в первую очередь основано на охлаждении тела, прикладывании прохладных и влажных компрессов (не слишком холодных, чтобы не было теплового удара). При необходимости можно также использовать гели и охлаждающие мази.
Охлаждение тела помогает снизить жар, который является одним из симптомов солнечного удара. Лечение также требует орошения больного, желательно водой.
Если кожа ожога в результате солнечного излучения, следует использовать соответствующие препараты для облегчения последствий ожога и регенерации тканей. В этом случае может потребоваться визит к врачу.
Стоит помнить, что солнечный удар может быть опасен для жизни, поэтому при первых симптомах стоит обратиться к врачу или, если этого требует ситуация, вызвать скорую помощь.
Продолжительность солнечного удара зависит от степени нагревания тела и любых признаков воздействия солнца.
С одной стороны, солнечный удар может быть более легким и его последствия могут ощущаться в течение одного вечера, с другой, он может привести к тяжелым последствиям, появлению очень высокой температуры, судорогам, рвоте, ожогам или обморокам.
Тепловой удар может потребовать немедленной помощи специалиста и привести к госпитализации. Даже после того, как симптомы исчезли, позже могут возникнуть осложнения. В крайних случаях солнечный удар может привести к летальному исходу.
Поэтому продолжительность инсульта трудно оценить, и каждый случай можно рассматривать индивидуально. Одно можно сказать точно, нужно сделать все, чтобы защитить организм от инсульта.
Что делать, если вы знаете, что у вас солнечный удар? В первую очередь нужно оградить пострадавшего от дальнейшего попадания солнечных лучей, переместить в прохладное и затененное место.
Расстегнуть или снять одежду, обрызгать водой или наложить на голову прохладные и влажные компрессы.Целесообразно вызвать движение воздуха вокруг пострадавшего, например, обмахивая его веером. Гидратация важна - вы должны давать пациенту жидкости, предпочтительно воду.
Температуру нельзя менять быстро, чтобы не вызвать тепловой шок, поэтому не рекомендуется погружать больного в очень холодную воду или охлаждать его кубиками льда.
Пострадавшего следует расположить с приподнятой головой и верхней частью туловища (пока пострадавший находится в сознании) и постоянно следить за его состоянием.
Если пострадавший без сознания, но дышит и у него прощупывается пульс, уложите пострадавшего в восстановительное положение, вызовите скорую помощь и начните оказание первой помощи. Однако в случае потери дыхания, отсутствия пальпируемого пульса немедленно приступают к сердечно-легочной реанимации.
Если состояние пострадавшего стабильное и температура тела снижена, оставить его в положении лежа и дождаться приезда бригады скорой помощи.
Чтобы уменьшить неприятные последствия солнечного удара, используйте прохладные компрессы в течение следующих нескольких дней и избегайте пребывания на солнце. Следует обратиться к врачу при сохранении симптомов или появлении на коже гнойных волдырей.
Тепловой удар может привести ко многим серьезным осложнениям или побочным эффектам. Перегрев тела может привести к:
Следует помнить, что тепловой удар опасен для жизни и при несвоевременном лечении и лечении пострадавшего может наступить летальный исход.