2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тяжесть внизу живота - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Чувство тяжести, распирания, тянущая боль внизу живота относятся к субъективным ощущениям и требуют детальной диагностики. Живот – сосредоточение жизненно важных органов, которые расположены близко друг к другу, что мешает определить источник дискомфорта. Ситуация усугубляется тем, что человеку трудно описать испытываемые ощущения и указать точную локализацию боли.
Разновидности
Часто тяжесть внизу живота сопровождается болью, ощущением распирания, иногда выделениями из половых органов или прямой кишки.
Боль может быть острой, приступообразной, тянущей, иметь разную локализацию (справа, слева или по центру) и отдавать в поясницу, мошонку, прямую кишку или влагалище.
Возможные причины тяжести внизу живота
Тяжесть и тянущие ощущения внизу живота часто имеют физиологический характер и возникают при беременности. Дискомфортные ощущения развиваются из-за увеличения матки, которая давит на соседние органы – мочевой пузырь, кишечник. Кроме того, увеличивающаяся матка растягивает связочный аппарат и брюшные мышцы, вызывая слабую боль. Однако сочетание тяжести с сильной болью может быть симптомом внематочной беременности или ранней отслойки плаценты.
Также к распространенным причинам тяжести внизу живота относятся предменструальный синдром и дисменорея. Предменструальный синдром возникает более чем у половины женщин. Четкой клинической картины у этого состояния нет. Часто оно сопровождается тяжестью и болью внизу живота, перепадами настроения, плаксивостью, головной болью. Эти симптомы исчезают после наступления менструации.
В основе предменструального синдрома лежат изменения гормонального фона.
При дисменорее болевой синдром выражен ярче, а причиной может быть нарушение кровообращения в области малого таза. Спазм сосудов и венозный застой приводят к раздражению нервных окончаний, что сопровождается тянущей болью. Аналогичные ощущения характерны для периода перименопаузы, который возникает с момента первых климактерических симптомов и длится один-два года после последней менструации. В этот период уровень эстрадиола в крови сильно колеблется, что может вызывать тяжесть внизу живота и боли в пояснице.
Гинекологические заболевания почти всегда сопровождаются болью и тяжестью внизу живота. Чаще всего это воспалительные процессы органов малого таза: аднексит, эндометрит, сальпингит, параметрит и др. Как правило, эти патологии развиваются вследствие восходящей инфекции. Основные возбудители – микроорганизмы, передаваемые половым путем, или микроорганизмы, обитающие в области наружных половых органов и заднего прохода. Развитию воспаления способствуют дополнительные факторы: частая смена половых партнеров, предшествующие инфекционные процессы, аборт, использование внутриматочных спиралей и т. д.
Воспалительные заболевания органов малого таза сопровождаются тянущей болью, отдающей в поясницу и нижние конечности, выделениями (иногда кровяными) из влагалища, повышением температуры. Симптомы эндометриоза, который часто вызывает тянущие болевые ощущения, усиливаются перед началом менструации. Тяжесть внизу живота иногда служит единственным проявлением кисты яичников и фибромиомы матки.
Распространенной проблемой стали тазовые боли, причиной которых могут быть урологические, гинекологические, проктологические и сосудистые нарушения.
Тянущие и ноющие боли могут появляться при синдроме раздраженного кишечника и сопровождаться диареей или запорами, вздутием живота и метеоризмом. В ночное время чувство дискомфорта проходит.
При заболеваниях мочеполовой системы тяжесть внизу живота развивается очень часто. При закупорке камнем мочеточника или мочеиспускательного канала отток мочи нарушается и возникают тянущие боли в паху. При полной обструкции боли могут приобретать резкий нестерпимый характер. Нарушение оттока мочи может также быть следствием других болезней: гиперплазии или рака предстательной железы, стриктур мочеиспускательного канала и т. д. В этих случаях появляются боли в промежности, в области крестца или внизу живота. Часто они отдают в пах и наружные половые органы.
Нередко чувство тяжести внизу живота может быть проявлением остеохондроза поясничного отдела позвоночника. Ноющая боль, как правило, возникает во время ходьбы или в сидячем положении. Ночью болевой синдром утихает.
Диагностика и обследование
Диагностика патологий, связанных с болевым синдромом и чувством тяжести внизу живота, затруднена.
Поскольку клинические проявления заболеваний не соответствуют их тяжести, промедление с лечением органов брюшной полости чревато серьезными последствиями.
После опроса и осмотра пациента врач дает направление на клинический анализ крови и общий анализ мочи.
Для исключения инфекций, передаваемых половым путем – Инбиофлор, комплексное исследование микрофлоры урогенитального тракта.
Для выявления воспалительных заболеваний и опухолевых процессов применяют УЗИ органов малого таза, а иногда лапароскопию.
При подозрении на синдром раздраженного кишечника врач ориентируется на клиническую симптоматику заболевания, для исключения других патологий назначает анализ кала на скрытую кровь и колоноскопию.
При симптомах урологических заболеваний проводят биохимический анализ крови, анализ мочи общий с микроскопией осадка, определение простатспецифического антигена в крови, а также УЗИ органов малого таза и предстательной железы.
В некоторых случаях необходимо рентгенологическое исследование почек и мочевыводящих путей. При этом часто применяют экскреторную урографию.
К каким врачам обращаться
Лечение
Тяжесть внизу живота может быть проявлением разных заболеваний, поэтому лечение определяется диагнозом.
Что делать
Тяжесть и боль внизу живота могут объясняться физиологическими причинами, но могут служить и симптомами серьезных патологий, которые требуют быстрой диагностики и лечения. При появлении дискомфортных ощущений не стоит откладывать визит к врачу.
При тяжести и боли внизу живота нельзя использовать прогревание – это может привести к непоправимым последствиям. Болеутолящие средства можно принимать только по назначению врача.
Непроходящая острая боль, которая может сопровождаться выделениями из половых органов, тошнотой, рвотой, нарушением мочеиспускания, требует незамедлительной медицинской помощи.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Такие боли бывают, когда один или несколько органов увеличились в размерах и давят на окружающие их мышцы. Почему это происходит?
Причины могут совершенно разные.
Разберем примеры у мужчин и женщин. У обоих полов такие боли могут быть причиной сильного перенапряжения мышц и невозможности их сокращения.
Также стоит помнить, что такие боли сопровождают половые инфекции. Всегда обращайте внимание на цвет и запах выделений из половых органов. У здорового человека выделения прозрачные и практически не имеют запаха.
Женщины
Такие боли часто бывают при месячных. Если они случаются на 12-14 день обычного 28 дневного цикла, без привычных выделений, то нужно немедленно обратиться к гинекологу. Это может свидетельствовать о различных воспалениях в матке и яичниках. Если боли увеличиваются во время месячных или становятся невыносимыми – это свидетельствует о стремительно развивающемся эндометриозе или более страшных заболеваниях, вплоть до рака.
Боли внизу живота у женщин часто говорят о беременности, в том числе, внематочной.
Если вы испытываете подобные боли во время полового акта, то следует также обратиться к гинекологу. Он выяснит, почему в этот момент матка увеличивается в размерах, хотя так быть не должно. Если боли возникают во время мочеиспускания или после – это свидетельствует об инфекции в мочевом пузыре. Это могут быть распространенные у женщин пиелонефрит или цистит. Тогда вам срочно нужно показаться урологу и сдать анализ мочи. Не доводите болезнь до камней в почках.
Постарайтесь четко сказать врачу, какую боль вы чувствуете: тянущую и схваткообразную. Это поможет быстрее поставить диагноз.
Мужчины
Врачу важно понять, где именно и при каких условиях вы испытываете боль. Помимо половых инфекций – это могут быть воспаления простаты и мочевыводящих путей, поражения кишечника.
Такие боли свидетельствуют о хроническом простатите. Они чреваты проблемами в половой жизни и недержанием мочи.
Помните, что если вы хотя бы раз ночью встаете в туалет – это говорит о проблемах с мочеполовой системой. При любых болях и дискомфорте при мочеиспускании обратитесь к урологу. Не доводите до операции.
Если болит справа, то это аппендицит. Срочно отправляйтесь в больницу. Он может «лопнуть» и тогда произойдет заражение крови.
Также боли справа могут говорить о злокачественной опухоли в кишечнике. Чтобы его установить необходимо рентгенологическое исследование кишечника. Если боль возникает слева при ходьбе или тряске в автомобиле, это также воспаление отделов кишечника.
Специалисты клиники «Элеос» ответят на все ваши вопросы. Мы знаем, как вам помочь.
Боль в низу живота и области таза – распространенный симптом, являющийся проявлением множества заболеваний.
В зависимости от причины боль может быть тупая или острая; постоянная или приступообразная; легкая, умеренная или тяжелая. Иногда она может возникать только в определенное время, например, при мочеиспускании или во время сексуальной активности.
Боль в низу живота и области таза может возникнуть внезапно, резко и в одном месте (острая боль) или продолжаться в течение длительного времени (хроническая боль). Хроническая тазовая боль – это постоянная или периодически возникающая боли в области таза, которая наблюдается в течение более чем шести месяцев.
Существует несколько типов заболеваний и состояний, которые могут привести к боли в низу живота и области таза. Также причина может быть не только одна, но и несколько причин.
У мужчин и женщин самыми распространенными причинами боли в области таза могут быть:
У женщин боль в тазовой области также может возникать в связи со следующими заболеваниями органов женской репродуктивной системы:
Такое знакомо многим: утром трудно встать с кровати из-за скованности и резкой, отдающей в ногу боли в спине. То же самое – после долгого сидения, например, за компьютером, причем нога как будто подкашивается. О том, симптомом каких заболеваний могут быть эти ощущения, в эфире телеканал "Россия 1" рассказал врач-травматолог, ортопед Леонид Туморин.
Боль в пояснице и иррадиацией в ногу – результат защемления седалищного нерва бедра, который образован сплетением корешков нижнего участка спинного мозга. Этот нерв – самый толстый и самый длинный в нашем организме. Он идет от поясницы по задней поверхности бедра и на уровне колена раздваивается на большеберцовый и малоберцовый нервы.
1. Грыжа диска (межпозвонковая грыжа) – самая распространенная причина ущемления веточек, ведущих к седалищному нерву. Каждый нервный корешок в поясничном отделе позвоночника ответственен за свою зону на ноге, и по ощущениям в ногах можно "вычислить" уровень, где произошло защемление.
2. Спондилолистезы – смещения позвонков относительно друг друга. При этом также происходит поддавливание нервов.
3. Спондилоартроз – проблема межпозвонковых суставов, их деформация или перегрузка при слабости мышц спины. Нервные корешки зажимаются, что вызывает сильную боль.
4. Тромбоз близлежащих сосудов может стать неортопедической причиной болевого синдрома седалищного нерва. У женщин, страдающих варикозом вен нижних конечностей, часто бывает также и варикоз вен малого таза, который увеличивает риск тромбоза этих вен.
5. Новообразования (опухоли) позвоночника, малого таза, ягодичной области могут давить на седалищный нерв, вызывая боль.
6. Воспаление органов малого таза. Тубовар – воспалительный конгломерат в области маточной трубы и яичника – лечится гинекологом. После купирования воспаления болевой синдром седалищного нерва исчезает.
Причину возникновения боли в пояснице поможет определить магнитно-резонансная томография. Боль снимают противовоспалительные и анальгезирующие препараты. Если они не помогают, специалисты делают блокады (уколы в позвоночник) или радиочастотную иннервацию (прижигание нерва, вызывающего боль). Последний способ избавляет от боли на срок от полугода до двух лет.
Однако если, избавившись от боли, человек не предпринимает никаких мер для профилактики ее возобновления, проблема обязательно вернется, – предупреждает программа "О самом главном". Одним из самых простых упражнений для расслабления седалищного нерва и укрепления мышц поясницы является "кошка": стоя на четвереньках, нужно по 20 секунд прогибать спину с поднятой головой и выгибать с опущенной. Можно также катать теннисный мячик по задней поверхности бедра. Все это надо сочетать с физиотерапией: иглоукалыванием, магнитными процедурами. Терапия обязательно должна быть комплексной!
Боли почек и поясницы схожи симптоматически — ощущаются остро, значительно сковывают движения, локализуются в одних и тех же областях.
Но при болезнях почек часто наблюдается общее недомогание с чувством слабости, температурой, головной болью.
В свою очередь, скелетно-мышечная боль не распространяется на живот, отсутствуют признаки расстройств чувствительности, наблюдается хронический характер.
При неврологических нарушениях нередки “выстрелы” в ногу, нарушение чувствительности в зоне пораженных участков.
Красные флажки. На что обратить внимание:
- боль не уменьшается в покое;
- заметны тенденции к нарастанию;
- наблюдается высокая температура, снижается вес.
Как и в случае с любой симптоматикой, не рекомендуем ставить диагноз самостоятельно и заниматься самолечением. Например, если вы решите помочь своей пояснице прогревающей мазью, тогда как существует риск патологий почек, грыжи (что встречается крайне часто), любой другой воспалительный процесс — вы не только не поможете себе, но и нанесете вред здоровью вплоть до инвалидизации.
Боли в пояснице — общий симптом, характерный не только для остеохондроза (и болезней почек), но и для:
- язвенной болезни;
- тромбозов и аневризм;
- заболеваний яичников;
- мочекаменной болезни;
- воспалительных процессов в тазе и брюшной области.
Вне зависимости от сопутствующей симптоматики, при болях в пояснице рекомендуем снизить нагрузку и записаться к доктору.
Если у вас не наблюдается изменений в моче (цветность, запах, наличие крови), записывайтесь к неврологу-остеопату, в ином случае — проконсультируйтесь в колл-центре клиники.
На приеме доктор определит истинную причину боли, если последняя носит неврологический, скелетно-мышечный характер. При подозрениях на грыжи, при снижении рефлексов, атрофии мышц, подозрении на воспалительные процессы, может потребоваться дополнительная диагностика, включающая в себя рентген, КТ, УЗИ почек, анализ мочи и крови.
Не рекомендуем затягивать диагностику своего организма. Тем более, если вы испытываете сомнения в причинах поясничных болей. Даже в случае, если причина болей — остеохондроз, запишитесь к доктору, чтобы остановить разрушительные процессы вашего опорно-двигательного аппарата.
Боли внизу живота возникающие под пупком или в области таза могут быть спровоцированы болезнями и нарушением работы некоторых систем организма и являться только частью целого ряда симптомов, которые, как может показаться сначала, не связаны друг с другом. Кроме того, они могут иррадиировать в бедро и нижнюю часть спины.
Боли могут возникать из-за нарушения работы следующих систем и отделов организма:
— Нижнего отдела кишечника
— Репродуктивной системы
— Мочевыделительной системы
— Нервной системы
— Опорно-двигательной системы
В зависимости от источника возникновения, боль может быть:
— Ноющая или резкая
— Легкая, умеренная или сильная
— Внезапная, непрерывная или постепенно усиливающаяся
— Постоянная или приступообразная
Боли в области таза могут появляться не всегда, например, только в период менструации, при мочеиспускании или при половом акте.
Причины возникновения болей внизу живота
Из-за особенностей строения репродуктивной системы и наличия менструального цикла боли в области таза чаще возникают у женщин, чем у мужчин. Причинами возникновения внезапной и сильной (острой) боли в области таза у женщин могут сложить следующие состояния:
— Внематочная беременность
— Выкидыш
— Киста яичника
— Воспалительные заболевания органов малого таза
— Преждевременные роды
Если на протяжении шести или более месяцев боль проявляется постоянно или приступообразно, то она уже считается хронической. У многих женщин боли внизу живота возникают в связи с менструальным циклом или из-за нарушения работы репродуктивных органов. Возможными причинами возникновения хронических тазовых болей из-за нарушений функционирования репродуктивных органов у женщин могут быть:
— Аденомиоз
— Эндометриоз
— Менструальные боли (дисменорея)
— Овуляторный синдром (болезненная овуляция)
— Рак яичников
— Фиброма матки
Другими причинами возникновения боли внизу живота могут быть:
— Аппендицит
— Болезнь Крона
— Грыжа межпозвоночного диска
— Дивертикулит
— Запоры
— Интерстициальный цистит
— Инфекция мочевых путей
— Неспецифический язвенный колит
— Паховая грыжа
— Последствия физического или сексуального насилия
— Почечная колика (мочекаменная болезнь)
— Рак толстой кишки
— Синдром раздраженного кишечника (СРК)
— Спазмы мышц тазового дна
— Спайки
— Фибромиалгия
Вышеуказанные заболевания чаще всего являются причиной возникновения данного симптома. Для выяснения точного диагноза, следует обратиться к врачу.
Когда обращаться к врачу?
При возникновении сильной боли внизу живота может потребоваться скорая медицинская помощь, и следует немедленно обратиться к врачу. Если боли внизу живота или области таза возникли недавно, мешают обычному ходу жизни и со временем усиливаются, рекомендуем Вам проконсультироваться у докторов клиники «Здоровье 365» г. Екатеринбурга.
Связанные статьи:
Менструальные боли
Признаки беременности
Гистероскопия
Кольпоскопия
Гистеросальпингография
УЗИ малого таза
УЗИ молочных желез
Маммография
Мастопатия
Лапароскопия в гинекологии
Миома матки
Эндометриоз
Киста яичника
Заболевания передающиеся половым путем
Воспалительные заболевания
Бактериальный вагиноз
Вирус папилломы человека
Овуляторный синдром, симптомы
Аденомиоз
Внематочная беременность
Выкидыш
Менопауза. Климактерический синдром
Недержание мочи
Опущение внутренних органов
Преждевременные роды
Удаление матки
Интимная пластическая хирургия
Боль слева внизу живота у мужчин встречается достаточно часто и причиняет массу дискомфорта и неприятных ощущений. При этом человек не может понять, из-за чего она появилась и чем угрожает. Обычно, вместо того, чтобы проконсультироваться с врачом, больной без конца глотает обезболивающие, пользуется советами друзей и родственников, попросту пытается не обращать внимание на свое самочувствие.
Подобные боли могут быть вызваны самыми разными причинами и быть как временными неполадками со здоровьем, так и симптомами серьезных нарушений. Жалобы пациентов на то, что тянет низ живота, регулярно встречаются на врачебных осмотрах. Болевые ощущения различаются по характеру, продолжительности, интенсивности. В любом случае точно определить причину нарушения у вас вряд ли получится самостоятельно, поэтому лучше не откладывать поход в клинику. Ведь при отсутствии терапии болезненные проявления усугубляются, рано или поздно все равно придется обратиться за медицинской помощью, вот только лечение будет гораздо сложнее и дороже.
Боль в нижней части живота бывает такого характера: Ноющая — чаще всего возникает при заболеваниях кишечника и почек. Может быть вызвана обыкновенным кишечным расстройством в результате употребления некачественных продуктов, слишком острых, жирных блюд.
Почечные воспаления, которые отличаются подобными симптомами, не терпят самолечения, да и точно поставить диагноз может только специалист, после проведения ряда анализов и обследований. Учтите, что принимать обезболивающие тоже нежелательно, поскольку в этом случае смазывается картина патологии.
Колющая — обычно обусловлена воспалительным процессом в толстом кишечнике, возникшим из-за употребления тяжелых для переваривания блюд, приправленных большим количеством специй. Также вызывается воспалением органов мочеполовой системы.
Тянущая — тянущая боль внизу живота является симптомом воспалительного процесса в мочеполовых органах, почечных болезней или нарушений работы кишечника.
Острая — сигнализирует об острой форме инфекционных болезней репродуктивных органов, почечной колике, проблемах с пищеварительной системой. Часто сопровождается другими болезненными симптомами: кровотечениями, рвотой, примесями крови в моче, обморочным состоянием. В случае тяжелого состояния больного необходимо сразу вызывать «Скорую помощь».
Режущая — чаще всего появляется при кишечных заболеваниях, но также отмечается при простатите, мочекаменной болезни.
Тупая — возникает при хроническом протекании мочеполовых инфекций, кишечных расстройствах, патологиях поджелудочной железы и желчного пузыря.
Чтобы разобраться в причинах возникновения боли, нужно знать, что находится в нижней левой части живота. Поскольку в этой области расположена мочеполовая система и нижний отдел кишечника, болезненные ощущения являются симптомом:
Урологических заболеваний.
Нарушений функционирования пищеварительных органов.
Патологий периферического отдела нервной системы.
Урологические проблемы
Как мы уже говорили, одной из основных причин подобных болевых ощущений является воспаление органов мочевыделительной и репродуктивной систем. Болевой синдром характерен для таких патологий:
Простатит — поскольку воспаленная предстательная железа анатомически находится в непосредственной близости от мочевого пузыря и прямой кишки, боль распространяется и на эти органы и возникает в области крестца, пениса, паховой зоне. Рези внизу живота мужчина ощущает с левой стороны, поскольку именно здесь определяется проекция прямой кишки. Также больного мучают учащенное и болезненное мочеиспускание, высокая температура, прочие проявления воспаления. Главная причина возникновения патологии — инфекционные возбудители, проникшие в железу из уретры, мочевого пузыря, занесенные током крови из пораженного кишечника и отдаленных органов. Кроме того, расстройство вызывается венерическими инфекциями, развивается из-за постоянного сидения, избыточного веса, нерегулярной интимной жизни и прочих факторов. При появлении болезненных ощущений следует попытаться выяснить их причину. Для этого нужно исключить из рациона питания острую и жирную пищу, жареные и копченые блюда. В случае исчезновения болевых ощущений, можно сделать вывод о том, что они были вызваны именно неправильным питанием.
Уролитиаз (мочекаменная болезнь) — образование в почках, мочевом пузыре и выделительных путях конкрементов, и прохождение камней по выводящим протокам вызывают жжение внизу живота у мужчин. Причиной нарушения является нарушения обменных процессов, неправильное питание, дефицит витаминов. Возникновению камней способствуют пиелонефрит, простатит, аденома предстательной железы, цистит. То утихающая, то усиливающаяся постоянная боль, сопровождается болезненным мочеиспусканием, примесями крови в моче, тошнотой, приступами рвоты.
Уретрит — кроме болей в области живота мужчина жалуется на учащенное и болезненное мочеиспускание, вкрапления крови в моче, выделение слизи из мочеиспускательного канала. Также может наблюдаться болезненность во время эрекции. Патология бывает инфекционной природы, может развиваться при переохлаждении, аллергии на лекарства, средства гигиены. В качестве осложнений возникает простатит, эпидидимит и бесплодие.
Эпидидимит (воспаление придатков тестикул) — заболевание проявляется выраженным болевым синдромом, отечностью мошонки, высокой температурой. Вызывается инфекционными возбудителями, неправильной постановкой мочевого катетера, переохлаждением, недостатком витаминов.
Доброкачественные и злокачественные новообразования органов мочеполовой системы. Читайте также:
Болезни пищеварительных органов
Пищеварительная система человека является очень уязвимой и подверженной негативным влияниям, связанным с употреблением некачественной пищи, увлечения жирными и жареными блюдами, специями, фастфудом, сладостями. Все это сказывается на состоянии желудочно-кишечного тракта, вызывает кишечные расстройства. При этом мужчина ощущает тяжесть внизу живота, боли разного характера, тошноту, метеоризм. Болевой синдром проявляется при таких болезнях:
Проктит.
Язвенный колит.
Грыжа.
Непроходимость кишечника.
Развитие в кишечнике доброкачественных или злокачественных опухолей.
Боли могут возникнуть не по причине заболевания, а после обильной трапезы, употребления тяжелой для переваривания пищи, жареных и острых блюд. Наблюдающиеся на протяжении длительного времени боли свидетельствуют о протекании серьезного заболевания. Чаще всего, это патологии выделительных и репродуктивных органов, но могут быть и проблемы с кишечником. Для выяснения причины возникновения болезненных ощущений следует обратиться к урологу или проктологу, пройти назначенные им обследования и соблюдать все рекомендации по лечению.
Нервные патологии
Нередко болезненность объясняется ущемлением и последующим воспалением седалищного нерва при межпозвоночной грыже. Сначала у больного появляются боли в поясничной области при ходьбе, затем внизу живота, с левой или правой стороны. В медицине существует термин «конский хвост», означающий сорок нервных окончаний, протянувшихся от поясничного отдела позвоночника до копчика и отвечающих за иннервацию ног и органов, расположенных в малом тазу. Поражения этих нервов проявляются в боли в нижней части живота, области паха и промежности. Появлению межпозвонковой грыжи способствуют остеохондроз, ослабление мускулатуры спины, искривление позвоночника, травмы. Расстройством занимаются такие специалисты, как вертебролог и невролог.
По вопросам вы можете обращаться по телефонам: +998970733535
Бывает, что больные жалуются на одновременные боли внизу живота и спине, преимущественно в поясничной области. Что может вызвать боль, поражающую как переднюю, так и заднюю часть тела одновременно? Где источник таких недугов?
Сопутствующая боль внизу живота и боль в спине часто является загадкой для пациентов, которые жалуются на нее.Его сильное излучение затрудняет четкое определение, находится ли источник недуга в брюшной полости или в позвоночнике.
В брюшной полости находится множество органов, принадлежащих к разным системам:
Таким образом, источников боли в нижней части живота и поясничной боли в спине может быть много.Чаще всего такие недуги предвещают болезни:
Боль в животе может иметь две формы:
Из этих двух причин висцеральная боль может иррадиировать из нижней части живота в спину, особенно в поясничный отдел позвоночника.
У мужчин его источник чаще всего лежит в органах пищеварительной и мочевыводящей систем, а у женщин может дополнительно свидетельствовать о дисфункциях органов половой системы:
- их воспаление, а иногда и рак. Поэтому постоянные, сильные боли в животе и спине не должны оставаться без внимания и требуют полноценной диагностики.
Одновременная боль внизу живота и пояснице не обязательно должна быть симптомом серьезного заболевания.Бывает, что она появляется в результате перенапряжения или как обычная невралгия. Однако иногда это может быть симптомом болезненного состояния (обычно воспаления) важных органов, расположенных в нижней части живота, отвечающих за основные функции организма. Поэтому постоянные боли внизу живота и в позвоночнике обязательно требуют обращения к врачу для постановки правильного диагноза.
Бывает, что врач ставит диагноз на основании подробного опроса больного и общего осмотра, но в силу характера недугов - их неоднозначной локализации и сильной иррадиации в разные части тела - обычно требуют специфических анализов .
Как правило, врач назначает для начала следующее:
Иногда врачи дополнительно назначают рентген или еще точнее магнитно-резонансную томографию.
Кетогенная диета и холестерин – повышает или понижает его уровень?
Влияет ли кетогенная диета, основанная на максимальном поступлении жиров за счет углеводов, на уровень холестерина? Если да, то как?
Читать статью
Часто пациенты с жалобами на этот вид недомогания спрашивают, могут ли быть боли внизу живота от позвоночника .Следовательно, это было бы противоположно описанной выше ситуации, при которой источник боли находится в задней части тела и иррадиирует вперед — в нижнюю часть брюшной полости.
Это может произойти из-за того, что спинной мозг, который является частью центральной нервной системы, проходит через позвоночник, и оттуда идут нервы ко всем частям тела.
Так индуцированная боль в спине:
может иррадиировать в различных направлениях, включая нижнюю часть живота.
Любые постоянные боли в теле должны быть диагностированы врачом, и их лечение обычно двоякое. Он заключается в устранении симптомов и лечении причины.
При болях в нижней части живота и поясничном отделе спины важно точно определить источник боли, чтобы получить соответствующее лечение.После проведения пациентом соответствующей диагностики семейный врач направляет его к соответствующему специалисту (гастрологу, гинекологу, нефрологу, ортопеду) или — если причина болей несерьезна — сам назначает соответствующее лечение.
Чтобы полностью избавиться от болезней, необходимо вылечить болезнь, которая их вызывает. Пациент может только самостоятельно справляться с симптомами, используя, например, безрецептурные обезболивающие и противовоспалительные препараты, компрессы для облегчения боли или - если источником боли является, например.кишечник - соблюдайте правильную диету и пейте трав , обладающих успокаивающими свойствами.
Когда недомогания связаны с заболеваниями пищеварительной системы, стоит позаботиться о правильном питании, но когда они исходят от позвоночника, иногда необходима реабилитация или соответствующие двигательные упражнения.
Была ли эта статья полезной для вас?
Да :-) Нет :-(
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации по
о здоровье и здоровом образе жизни,
, пожалуйста, посетите наш портал снова!
Боль в животе может сопровождать женщину в первой половине беременности. Они тогда чаще всего связаны с увеличением плода, а вместе с ним и матки (ее растяжением). Это вызывает повышение давления внутри брюшной полости. Дополнительно начинают появляться более частые запоры (повышение прогестерона – расслабление мышц, давление на матку), которые еще больше усугубляют эти симптомы.После 20 недель беременности основными виновниками болей являются схватки (Альварес, Брэкстон-Хикс), а также шевеления плода. Будущие мамочки задаются вопросом: болит ли вначале живот, как в месячные? Что это за боль? Проверять!
Каждое болевое недомогание – это информация, исходящая от организма о том, что в нем происходит что-то отличное от обычного. Физиология некоторых женщин дает им ежемесячные симптомы ПМС, которые часто проявляются болями внизу живота, характеризующимися « тянущим ощущением внизу живота ».
Болит ли живот в начале беременности? Да. Тянущие низ живота в начале беременности возникают (как и при ПМС) из-за резкого подъема уровня гестагенов, отвечающих за сокращения матки, так как желтое тело вырабатывает прогестерон. Это гормон, который подготавливает слизистую оболочку матки к приему оплодотворенной яйцеклетки и обеспечивает ее правильное развитие в первые месяцы беременности.
Из-за гормональных изменений во время беременности к репродуктивным органам женщины поступает больше крови, чем обычно, что делает их более опухшими и чувствительными.Многие беременные отмечают дискомфорт в виде болей внизу живота и переполнения брюшной полости.
Боли внизу живота в начале беременности физиологического характера слабо выражены и возникают латерально, слева и справа внизу живота. При беременности связано с увеличением матки, которая постепенно начинает давить на близлежащие органы (поэтому локализация болей может быть вариабельной и зависеть от положения беременной, а также срока беременности ).
9 самых распространенных недугов беременных [10 фото]
Рвота, тошнота, изжога - это типичные жалобы, которые обычно сопровождают женщину в первые
посмотреть галереюОднако в первом триместре не стоит легкомысленно относиться к любой боли, поскольку существует самый высокий риск выкидыша.
Срочной консультации требуют боли в животе (внезапные, колики), которые сопровождаются дополнительными симптомами в виде: скотом перед глазами, слабости, обмороков, повышения температуры тела выше 37,9 градусов Цельсия и кровотечений!!! (подозрение на выкидыш).
Помните: Любая схваткообразная боль в животе, сопровождающаяся уплотнением живота , может указывать на скорый выкидыш или преждевременные роды.
Другие недомогания, связанные с болью в животе, сопровождающиеся субфебрилитетом, диареей или рвотой, могут указывать на пищевое отравление или воспаление мочевыводящих путей или аппендицит.Когда боли дополнительно сопровождаются кровянистыми выделениями из половых путей, это сигнал для обращения к лечащему врачу.
На поздних сроках беременности мышцы живота растягиваются из-за роста матки, что вызвано ростом плода внутри матки. Такое растяжение может вызвать сильную боль , которую женщина может облегчить, приняв положение отдыха на боку (предпочтительно на левом боку).Он также может ходить или плавать.
Дополнительно причиной болезненности в животе могут быть ощущения шевеления плода (после 20-й недели беременности), а во время и в конце третьего триместра - предвестниковые схватки.
Головные боли при беременности
Головные боли и недомогание — это лишь некоторые из возможных заболеваний, которые могут возникнуть во время беременности.
посмотреть галереюБеременная женщина испытывает крайних эмоций : от эйфории через тревогу до грусти. Все это связано с ее гормональным балансом в этот период. Дополнительная боль, несомненно, усилила ее тревогу.
Наблюдая за собой во время беременности, женщина проверяет свою физическую и умственную выносливость перед многими ожидаемыми и неожиданными событиями. Если она научится прислушиваться к своему телу, то позаботится о себе и будет поддерживать постоянный контакт со своим лечащим врачом – любую беспокоящую боль внизу живота она воспримет как информацию для правильных действий.
Также будет интуитивно искать способов облегчения боли и при необходимости следовать врачебным рекомендациям, принимая соответствующее лечение.
. Подготовил:
Доктор Петр Хомики-Биндас
Магистр Эва Витек-Пиотровска
Отделение спортивной реабилитации Орторех
Вы можете быть удивлены, узнав, что ни в литературе, ни в нашей практике не указывается, что боль в спине может быть прямым результатом бега. Однако у многих бегунов есть эта проблема, которая может помешать им продолжать тренироваться и соревноваться. За всю нашу взрослую жизнь практически каждый из нас хотя бы раз испытывает сильную боль в пояснично-крестцовом отделе позвоночника.Болезни этого эпизода также являются одной из наиболее частых причин боли и невыходов на работу. В подавляющем большинстве случаев боль спонтанно проходит в течение нескольких недель, в других случаях она становится хронической. Наиболее распространенными разговорными словами для обозначения боли в поясничной области являются «боль в пояснице» или «дископатия», а иррадиация в ногу называется «ишиас». Однако проблемы со спиной более сложны.
Когда начинается проблема:
Проблемы, которые мы ощущаем как боль в поясничном отделе позвоночника:
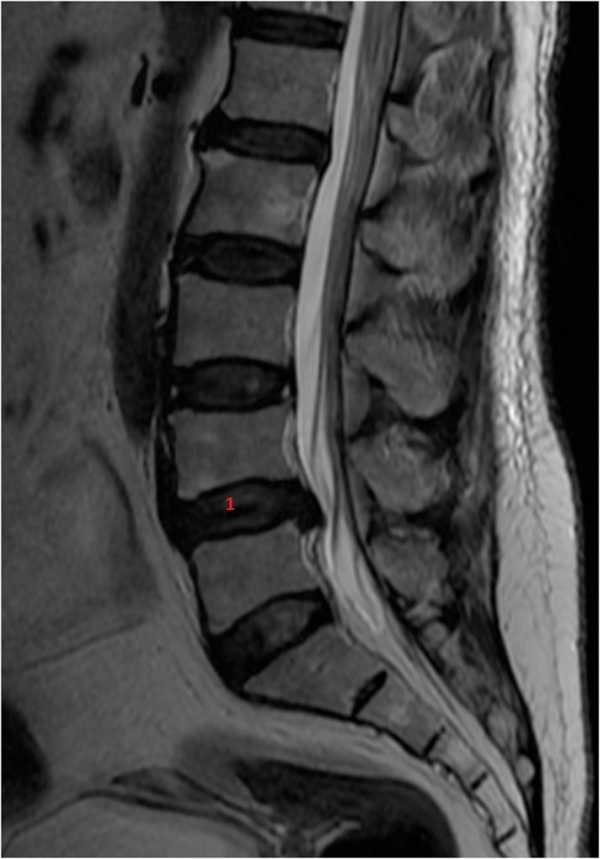
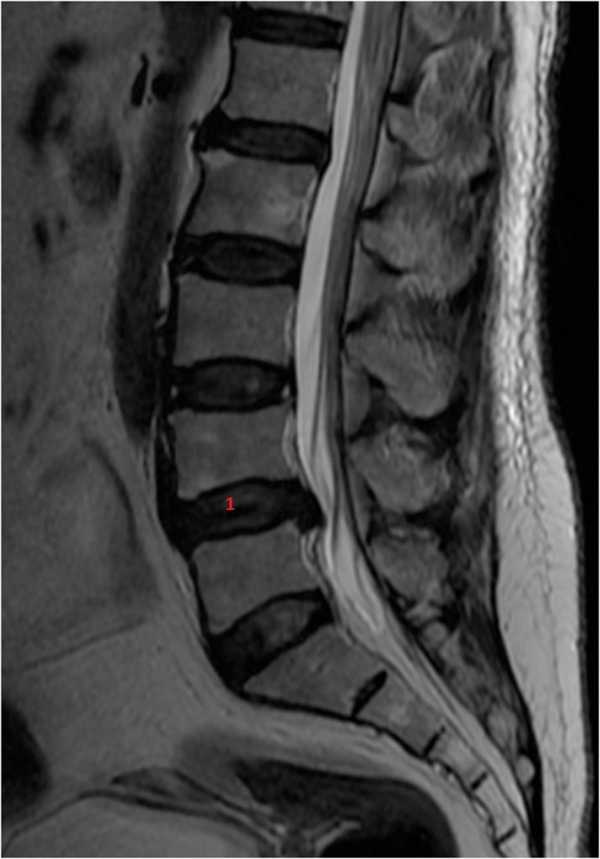
При возникновении проблемы обязательно нужно обратиться к врачу, который часто после беседы, клинического осмотра и нескольких анализов может предположить причину боли.Затем он также может направить вас на диагностические исследования: рентген, КТ (компьютерную томографию) или МРТ (магнитно-резонансную томографию), например, в случае неврологических симптомов или подозрения на грыжу ядра ядра.
Вам нужно понимать анатомию и биомеханику, чтобы понять эту сложную проблему.
Позвоночник состоит из костных элементов (позвонков), соединенных системой суставов. Соединения между позвонками осуществляются межпозвонковыми дисками и межпозвонковыми суставами, и эта система вместе с сопутствующими связками, сосудами и нервами образует нейромоторный сегмент — основной функциональный элемент позвоночника.
При осмотре сбоку позвоночник искривлен - лордоз в шейном и поясничном отделах (выпуклость искривления к передней части туловища), а в грудном и крестцовом кифозах (выпуклая часть кзади) - эта форма имеет большое значение для функции позвоночника. (Рис. 1) Искривление позвоночника важную роль в поглощении энергии при ходьбе или беге, даже при обычной ходьбе, изменении на 1-2 градуса «пружины» и защите от чрезмерной нагрузки на отдельные структуры.
В позвоночнике выделяют две колонны: переднюю, состоящую из межпозвонковых дисков и тел позвонков, а также продольных связок, соединяющих их по оси тела, и заднюю, охватывающую межпозвонковые суставы, дуги позвонков, остистые отростки и связки, их соединяющие.
Межпозвонковый диск (рис. 2) имеет форму овального валика, в центральной части содержащего мякоть пульпы, консистенции желе, окруженной, как корзинка, фиброзным кольцом с очень точно расположенными волокнами, высокой резистентностью.Однако, несмотря на то, что прочность на сжатие этих конструкций очень высока, для сил вращения она намного ниже.
Говоря об анатомии позвоночника, важно помнить о важности всего туловища и окружающих его мышц. Хотя статические структуры связок обеспечивают высокую устойчивость к травмам, этого было бы недостаточно без поддержки мышц туловища и фасций. Именно эти дополнительные стабилизаторы обеспечивают гораздо большую устойчивость позвоночника к прогибам и нагрузкам. Следует помнить, что их роль в правильном функционировании позвоночника как минимум равна роли таких специализированных структур, как межпозвонковые диски или межпозвонковые суставы.
ПАТОЛОГИИ:
Спондилолистез
Спондилолистез, или «скольжение» частей позвоночника по отношению к нижним сегментам, — распространенная патология, поражающая с разной степенью тяжести примерно 6% населения. Возникает в результате перелома дуги позвонка, чаще всего в результате перегрузки, которая накладывается на генетическую предрасположенность, когда кость в заднем столбе слишком слаба, чтобы выдерживать возлагаемые на нее нагрузки. Следует помнить об этом заболевании при появлении болей в спине у молодых, даже подростковых, активно занимающихся спортом людей.Расположение чаще всего касается пограничной линии поясничного отдела позвоночника и крестца. Некоторые виды спорта, такие как гимнастика и тяжелая атлетика, особенно подвержены этой патологии. При подозрении на спондилолистез всегда запрашивайте мнение врача и проведите хотя бы рентгенологическое исследование. Для многих бегунов это будет лишь дополнительной находкой на фотографиях позвоночника. Однако следует помнить, что сам факт возникновения спондилолистеза, кроме острой фазы сразу после его возникновения, которую мы лечим аналогично перелому позвоночника, обычно не является противопоказанием к занятиям спортом.При более запущенных формах желательно обратиться к специалисту.
Блокада крестцово-подвздошного сочленения
Блокада крестцово-подвздошного сочленения может произойти, когда вы прыгаете на одну ногу, падаете или когда вам неудобно спать. Боль, иногда очень острая, может иррадиировать в ягодицу, чаще всего связана с поворотом таза. Это очень маленький пруд с небольшим движением. При блокировке острые поверхности перекрываются, что вызывает боль.Длительная блокада сустава может привести к ротации таза, вызывая функциональное укорочение одной конечности и чрезмерную нагрузку на другую.
Что делать?
Посещение мануального терапевта - разблокировка сустава, разучивание упражнений на укрепление ягодицы с той стороны, где сустав был неподвижен, и растяжка там, где он был недостаточно подвижен.
Поясничная дископатия
Заболевания межпозвонкового диска распространены среди людей, занимающихся спортом, а также среди населения в целом.С возрастом развиваются дегенеративные изменения диска, его дегидратация и, как следствие, на фиброзное кольцо передаются большие нагрузки, что может привести к его разрыву и образованию грыжи студенистого ядра. Важно уметь различать, является ли источником боли только дегенерация диска и связанные с ней нарушения или грыжа с давлением на нервный корешок.
При заболеваниях, связанных с дегенерацией межпозвонкового диска, когда нервные корешки не сдавлены, в большинстве случаев достаточно консервативного лечения.Однако бегать со свежей дископатией точно нельзя. В случае острого состояния иногда необходимо лежать в обезболивающей позе в течение нескольких дней, что позволяет правильно выровнять позвоночник и снять воспаление. В острой стадии реабилитационные процедуры обычно не проводят. Терапию можно начинать только через несколько дней, когда стихнет острое состояние. После завершения лечения можно приступать к бегу трусцой, нужно только иметь хорошо подготовленные мышцы, стабилизирующие позвоночник.
Гораздо более серьезным состоянием является грыжа студенистого ядра, когда возникает давление на нервные структуры. Боль при этом чаще всего проходит по одному из нервов, иррадиирует в конечность, может быть связана с нарушением чувствительности (может быть жжение или покалывание) или слабостью в ноге. Корневая (иррадиирующая) боль чаще локализуется в ягодицах, задней части бедер, латеральной части голеней и на икрах. Наличие симптомов в обеих ногах вызывает тревогу, т.е.отвисание стопы или нарушение контроля сфинктера, например, недержание мочи — это может свидетельствовать о серьезном сдавлении нервных структур в поясничной области и требует неотложной медицинской помощи.
Помните, что для того, чтобы говорить о лечении, в первую очередь нужно поставить правильный диагноз. Большинство грыж межпозвонковых дисков на начальных стадиях требуют лежания в положении, обеспечивающем максимальный комфорт, и обезболивающих препаратов, которые назначит врач. Лечение может продолжаться до нескольких недель, в течение которых важно контролировать неврологические функции, а в случае их ухудшения может потребоваться хирургическое вмешательство.Большинство пациентов, тем не менее, почувствуют облегчение после консервативного лечения, но для того, чтобы иметь возможность безопасно вернуться в спорт, все равно потребуется специализированная реабилитация.
Лечение заболеваний поясничного отдела позвоночника:
После диагностики приступайте к лечению. Большинству из вас операция не понадобится, достаточно реабилитационного лечения. При необходимости врач назначает расслабляющие препараты, анальгетики или противовоспалительные средства.
Терапевту лучше всего, если он использует различные методы лечения.Чаще всего понадобится мануальная терапия (разблокировка суставов, работа со связками и мягкими тканями). При заблокированном суставе, дископатии или синдроме перегрузки добавляется чрезмерное напряжение определенной группы мышц. Затем следует заняться ослаблением и расслаблением этих сторон. Иногда для поддержки лечебного эффекта используют кинезиотейпирование (тейпирование специальными полупластическими пластырями) - в зависимости от техники наклеивания пластыря оно может обеспечивать рефлекторную релаксацию, повышать напряжение покоя или поддерживать изменение положения сустава.В случае дископатических проблем хорошие результаты дает также применение методики Мак-Кензи, краниосакральной терапии.
Самое главное – это ваше образование: знать, стоит ли, когда и как начинать бегать; какие упражнения делать во время лечения; что делать когда проблема исчезнет, как прогреть. Обо всем этом вам должен сообщить терапевт, ведь каждая ваша проблема будет разной, потребует совершенно разного лечения и времени, чтобы вернуться в спорт. Упражнения, которые выполняет ваш коллега, даже при, казалось бы, такой же проблеме с позвоночником, могут нанести вам вред (например,выпячивание противоположной стороны потребует «зеркальных» упражнений).
Современные исследования показывают, что наиболее важными мышцами, стабилизирующими поясничный отдел позвоночника, являются местные мышцы (глубокие мышцы таза, многосторонние мышцы, поперечные мышцы живота). Раньше считалось, что эту функцию выполняют глобальные мышцы, например, разгибатель позвоночника, и при всех проблемах с позвоночником использовались одни и те же упражнения: лежа на животе и поднимая туловище вверх. Однако это упражнение эффективно только для людей с определенными заболеваниями позвоночника.
Профилактика, или что делать, чтобы не болел позвоночник?
Эргономика работы, отдыха и бега:
Растяжка нижних конечностей.
«сидячая» цивилизация заставляет нас сокращаться мышцы: сгибатели бедра, сгибатели колена, икры. Даже контрактура этих мышц сама по себе может вызвать боль в спине, натягивая мышцы и перегружая смещенный позвоночник.
Укрепление мышц:
Боль в пояснице во время становой тяги
Организм эволюционировал, чтобы предупреждать вас о потенциальных опасностях.
Одним из ее элементов является боль - красный свет, говорящий о том, что что-то не так.
Твоя спина посылает тебе этот сигнал? Если да, то почему вы пренебрегаете этим?
 Многосуставные упражнения — основа тренировок в тренажерном зале — убедитесь, что ваша техника верна!
Многосуставные упражнения — основа тренировок в тренажерном зале — убедитесь, что ваша техника верна! Становая тяга – одно из самых простых и в то же время одно из самых сложных упражнений в тренажерном зале.Его простота вытекает из первичности и естественности движения — это не что иное, как подъем предмета с земли. У вас наверняка не раз была возможность возить что-то, например, за покупками.
С другой стороны, годы сидения и отсутствие физической активности сделали многие из этих моделей излишними. Кто сегодня может сделать полный присед или приседать без болей в коленях и спине? Множество контрактур, а также приобретенные в ходе современной жизни дисфункции делают правильную «мертвую» для новичка практически невозможной.
Позвоночник представляет собой структуру, разделенную на дуги, последовательно - шейный лордоз, грудной кифоз, поясничный лордоз и крестцовый кифоз. Благодаря этим естественным изгибам он способен поглощать воздействующие на него нагрузки.
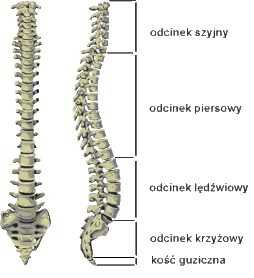
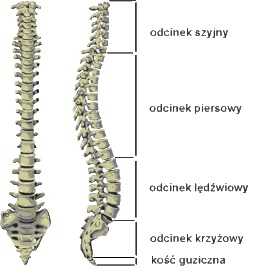 Позвоночник и его естественные изгибы.
Позвоночник и его естественные изгибы. Следующим элементом являются межпозвонковые диски (расположенные между позвонками), которые выполняют функцию подшипников. Неизбежно, они также отвечают за амортизацию, потому что они являются компонентом позвоночника, образуя вышеупомянутые изгибы.
Вы уже знаете, что естественные изгибы являются гарантией сохранности и здорового функционирования позвоночника, что делать, если они отсутствуют или деформированы?
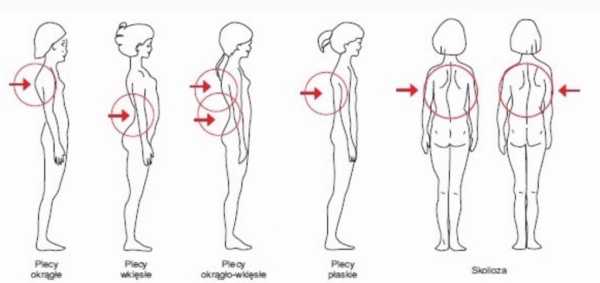
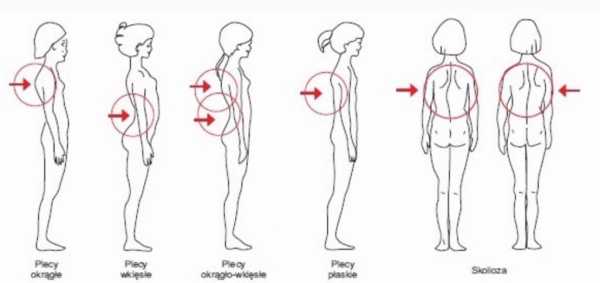 Как видите, дефектов осанки много, и каждый из них оказывает разрушительное воздействие на вашу спину.
Как видите, дефектов осанки много, и каждый из них оказывает разрушительное воздействие на вашу спину. Затем создается среда, способствующая дегенерации межпозвонковых дисков. Короче говоря, их ядра начинают изливаться, протыкая фиброзную оболочку и оказывая давление на спинной мозг.Наиболее распространенным симптомом является боль .
В зависимости от степени поражения это может быть временная боль - но острая или продолжительная - но тупая и часто парализующая, вызывающая онемение конечностей и т.д. На тип ощущения влияют многие факторы, в том числе степень дегенерации, структура искривлений, генетика или возраст.
Помните, что позвоночник активно поддерживает вес вашего тела 24 часа в сутки. Поэтому любые повреждения, возникающие во время тренировок, будут усугубляться.
 Поврежденный диск давит на сердцевину (яркая линия проходит через все изображение) Это не единственная грыжа, видимая на этом фото.
Поврежденный диск давит на сердцевину (яркая линия проходит через все изображение) Это не единственная грыжа, видимая на этом фото.
Как вы прекрасно знаете, в основе становой тяги лежит прямая спина с сохраненными естественными изгибами. Их отсутствие приравнивается к неправильной технике, вызывающей дегенеративные изменения и боль. Дискомфорт в пояснице чаще всего связан с исчезновением поясничного лордоза . Визуально это выглядит как округление поясницы (так называемое ягодичное подмигивание).
А грудной отдел?
Там кифоз - это нечто естественное, что помогает правильно распределить вес на межпозвонковые диски.Вы должны избегать как углубления, так и сглаживания его.
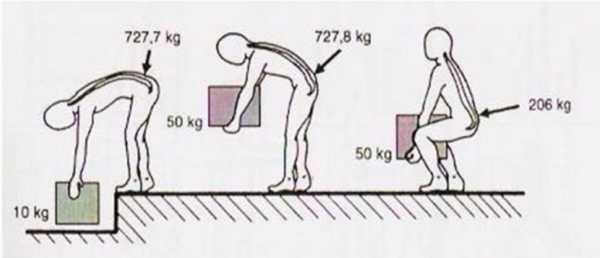
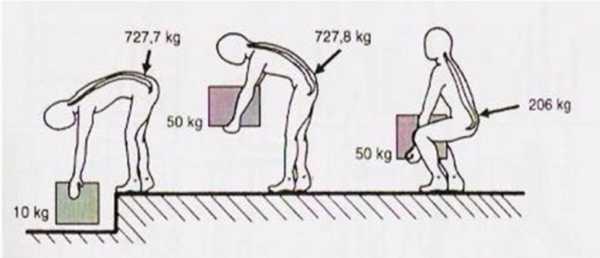 На рисунке показано давление на межпозвонковый диск в поясничном отделе позвоночника в зависимости от положения и веса.
На рисунке показано давление на межпозвонковый диск в поясничном отделе позвоночника в зависимости от положения и веса. Вы уже знаете причину своей проблемы и знаете, как ведет себя позвоночник при неудачно выполненном толчке. Пора подумать о том, что является причиной вашей проблемы!
Парадоксально, но ослабленные бицепсы способствуют поясничной гиперлинии, потому что в течение дня они не способны удерживать таз в правильном положении. Так что вы можете подумать, что они не должны мешать, когда вы мертвы.Беда в том, что это две разные ситуации - одна для их длины, а другая для прочности.
Из-за сложности дефекта поиск реального источника проблемы может занять много времени. Именно поэтому я подготовил для вас возможные списки, которые должны вам помочь.
Жизнь заставляет меня постоянно сидеть - в результате могут быть укороченные двуглавые бедра
Я не могу принять исходное положение - начните с азов, попросите тренера познакомить вас с основными правилами становой тяги.Очень возможно, что вы просто не умеете подстраивать упражнения под свои физические условия.
Технику знаю, но пока не могу занять исходную позицию - возможно виноват скелет. Попробуйте становую тягу сумо. Если таз остается в нейтральном положении с более широким расстоянием между ногами, стоит остановиться на этом варианте. Кроме того, ознакомьтесь с моим первым предложением.
Начинаю поднимать груз и вдруг появляется горб - опасная ситуация, которая может иметь не одну поверхность:
К боли в спине во время становой тяги нельзя относиться легкомысленно. Неправильная схема движения может сделать вас уязвимым к серьезным травмам, которые надолго лишат вас возможности поднимать тяжести.Поэтому сначала позаботьтесь о правильной технике и правильной подготовке своего тела, а уж потом добавляйте больше нагрузки!
.Брюшина ( peritoneum ), соединительнотканная серозная оболочка, состоит из двух пластинок: париетальной брюшины — выстилающей стенки брюшной полости и таза изнутри, и второй — висцеральной брюшины, которая, как следует из названия , покрывает висцеральный полностью или частично. Полость брюшины — пространство между двумя жаберными брюшинами — у мужчин полностью закрытое, а у женщин соединяется с внешней средой через маточную трубу, ее брюшной выход.В нормальных условиях брюшина вырабатывает жидкость, которая, окружая органы, смачивает их стенки, уменьшая трение, - выполняет защитную функцию.
Сывороточная жидкость всегда присутствует в брюшной полости в небольшом количестве, всего до 20 мл. В физиологических условиях его количество в брюшной полости обусловлено различием процессов активной продукции и всасывания. Физиологически это состояние находится в равновесии. Производство жидкости зависит от многих факторов, в том числе от онкотического давления, портального давления, распределения электролитов и воды в организме.Скопление жидкости в полостях тела происходит в результате перепроизводства или нарушения дренажа.
Асцит сам по себе не является болезнью. Является симптомом многих патологий не только внутри брюшной полости, но и патологий других, отдаленных органов и органов, или системных нарушений гомеостаза.
Наиболее частой причиной асцита являются заболевания печени и желчевыводящих путей. Обычно вода удерживается в кровотоке за счет онкотического давления, правильный уровень которого гарантирует альбумин, вырабатываемый печенью.Недостаточная продукция белка приводит к большей склонности воды к проникновению в окружающие ткани, образованию отеков - на конечностях, туловище, позвоночнике у лежачих больных и перетеканию в полости тела - в плевру, перикард и брюшную полость - рисунок клиническая картина асцита. Заболеваниями печени, наиболее часто осложняющимися асцитом, являются: цирроз печени в результате многолетнего злоупотребления алкоголем, вирусные гепатиты (В и С), острая печеночная недостаточность в результате поражения клеток печени лекарственными препаратами (напр.парацетамол, галотан) и их острая передозировка, токсины (грибки), инфекции, метастазы опухолей медленно занимают паренхиму печени и уменьшают количество метаболически активной ткани.
Диагностика причин асцита должна также включать сердечно-сосудистые заболевания, в частности хроническую сердечную недостаточность. Правожелудочковая недостаточность вызывает застой крови в венозных сосудах (верхняя и нижняя полые вены, при прогрессировании заболевания — в мелких венах большого круга кровообращения, в портальном кровообращении), приводя к периферическим отекам конечностей и просачиванию в организм полости.Более того, длительный застой крови — пассивное полнокровие тканей и органов — приводит к их гипоксии и вторичному обострению основного заболевания.
Острые и хронические заболевания поджелудочной железы приводят к асциту различными путями. При остром панкреатите инфильтрация жидкости в брюшную полость является частью ответа на инфекцию. Хронический панкреатит же представляет собой процесс, длящийся годами, что в первую очередь связано с неполноценным питанием и снижением общей белковой обеспеченности организма, приводящее к снижению онкотического артериального давления и облегчению инфильтрации жидкости в третьи пространства. .
Асцит может быть единственным симптомом рака или одним из его многочисленных симптомов. Она может появиться в результате распространения болезни или в результате онкологического лечения. К видам рака, при которых часто развивается асцит, относятся метастатический рак молочной железы, легких, толстой кишки, желудка, поджелудочной железы, яичников, матки (рак эндометрия), а также первичные опухоли брюшины и перитонеальная миксома.
Причин возникновения асцита при неопластическом процессе может быть много.Опухолевые клетки, как чужеродные, распространяясь в брюшине, непосредственно раздражают ее, вызывая местную воспалительно-защитную реакцию, приводящую к большей продукции жидкости и скоплению ее в брюшной полости. Помимо способности быстро делиться, раковые клетки иногда склонны продуцировать вещества (стимуляторы), которые стимулируют их собственный рост и пролиферацию, а также усиливают неоангиогенез. Сосуды опухоли более проницаемы и имеют слабые стенки, что увеличивает накопление асцита.Ферменты, секретируемые опухолевыми клетками (матриксные металлопротеиназы - ММП), используются для разрушения и ремоделирования стромы ткани в процессе распространения метастазов, например, в брюшину. Локальное распространение опухоли усиливает процессы воспалительной реакции и продукцию жидкости.
При более поздних стадиях новообразований с метаплазией в печень ремоделирование железы приводит к снижению ее дезинтоксикационного потенциала, уменьшению продукции белка и увеличению склонности к транссудации. Кроме того, сдавление внутрипеченочных сосудов блокирует отток крови от печени, вызывает повышение давления в портальном кровообращении и нарастание асцита по механизму, сходному с таковым при далеко зашедшей печеночной недостаточности при циррозе.
Сдавление лимфатических сосудов, их прямая инфильтрация или закупорка опухолевыми клетками приводят к закупорке мелких лимфатических сосудов или грудного протока и, таким образом, нарушению оттока и накоплению лимфы в полостях тела.
Следует также отметить, что у онкологического больного, у которого диагностировано значительное прогрессирование заболевания, могут отмечаться признаки белковой или белково-калорийной недостаточности. Дефицит белка предрасполагает к отекам - поэтому следует подумать о контроле обмена веществ, попробовать парентеральное или энтеральное питание при наличии признаков кахексии, контролировать вес, чтобы не упустить момент нарастания асцита.
Физикальное обследование показывает изменение внешнего вида живота в зависимости от объема жидкости, содержащейся в брюшной полости, и внутрибрюшинного давления. При умеренном количестве жидкости наблюдается не что иное, как легкое выпячивание боков живота и уплощение средней части в положении лежа, неуместное выпячивание нижнего отдела живота в положении на боку, наполнение нижней части живота в положении стоя.
В более запущенных состояниях, когда количество жидкости достаточно велико, живот гладкий, подтянутый, сферически изогнутый над реберной линией, с уплощенным или выпуклым пупком. Форма живота подвержена незначительным изменениям (в зависимости от позы и положения больного). Кожа живота блестящая, скользкая, натянутая, поверхностные вены могут быть расширены. При пальпации жидкость образует отчетливую волну пузырьков. При постукивании в нижних отделах живота обнаруживают приглушенный или приглушенный шум, изменения смещаются при изменении позы и вытеснении жидкости.В положении лежа на спине притупление перкуторного шума затрагивает боковые отделы живота, а вверху — барабанный звук (в результате ударов по газонаполненным, приподнятым жидкостью петлям кишечника). ). Так же и в коленно-локтевом положении над обеими сторонами живота наблюдается перкуторный шум, при этом угнетение связано с мезогастрием. Если асцитическая жидкость инцистирована, перкуторные изменения, связанные с постуральными изменениями, могут отсутствовать, в то время как перкуторное подавление будет постоянным в проекции инцистированной жидкости.
Помимо абдоминальных симптомов следует отметить другие симптомы: затрудненное дыхание и одышка из-за более высокого положения диафрагмы, оттесненной гипертензией в брюшную полость, дыхательный путь чаще грудной, короткие, частые вдохи, слабоподвижная грудная клетка . При аускультации верхушечный толчок смещается кверху и кнаружи, могут отмечаться тахикардия и нестабильное артериальное давление, а также проблемы с мочеиспусканием и изменение ритма дефекации вследствие изменения давления и давления на кишечник.
Опрос и физикальное обследование очень важны в диагностике асцита. Часто является симптомом абдоминальной патологии, но иногда является одним из симптомов системной патологии.
При физикальном обследовании следует обращать внимание на другие признаки, которые могут указывать на дисфункцию печени как на частую причину асцита (экхимозы и кровотечения, эпизоды желтухи, зуд, нарушение сознания, психические симптомы).Наличие патологических масс, ощущаемых покрытиями, должно обратить внимание на высокую вероятность процесса роста. При физикальном обследовании важно не пропустить исследование лимфатических узлов. Интервью должно быть сосредоточено на изменениях характера симптомов за последние несколько недель. Важны онкологический и внутренний анамнез пациента, перенесенные заболевания, сопутствующие заболевания и семейный анамнез.
Лабораторная диагностика должна быть расширена до онкомаркеров (карциноидный антиген СЕА, антиген рака яичников СА 125 и альфа-фетопротеин АФП), полных панелей печени и поджелудочной железы, маркеров воспаления, антител к ВГС и ВГВ и панели питания.
Визуализирующие исследования включают рентгенографию брюшной полости в положении стоя, ультразвуковое исследование и компьютерную томографию брюшной полости и малого таза. Кроме того, часто предпринимаются пункции брюшины с целью декомпрессии жидкости, как диагностические, так и лечебные. Сам вид жидкости и ее морфология дают много ценной информации о возможных причинах состояния больного, способствуют расширению диагностики, направленной на исключение или подтверждение фона инфекционного, экссудативного панкреатита или неопластического фона.
Собранную жидкость следует направить в гистопатологическую лабораторию для определения онкомаркеров и цитологического исследования. Наиболее часто измеряемым антигеном является СЕА (колоректальный рак), СА-125 (рак яичников), СА 19-9 (рак поджелудочной железы, рак желудка) и альфа-фетопротеин АФП, повышенный в первичных гепатоцеллюлярных опухолях. В случае мезотелиомы мы можем наблюдать повышенный уровень СА-125, а также других маркеров, таких как СА-19-9. Повышенное увеличение маркеров СА-125 и СЕА может наблюдаться как при колоректальном раке, так и при раке яичников.То же самое верно для СА 19-9 и рака поджелудочной железы и желудка. Поэтому перед принятием решения о терапии следует получить гистологический материал, подтверждающий вид и вид новообразования.
На асцит, возникающий в результате распространения опухоли на брюшину, приходится примерно 10% всех патологических скоплений жидкости в брюшной полости. Симптомы асцита появляются у 15-50% онкологических больных. Они являются первыми симптомами опухолевых процессов, предвестником терминальной фазы заболевания и в большинстве случаев неблагоприятным прогностическим фактором.Торможение накопления жидкости в брюшной полости улучшает и даже может продлить качество жизни. Лечения, часто чисто паллиативные, применяемые с хорошими результатами при асците в течении цирроза печени, часто не приносят удовлетворительного эффекта в случае злокачественного асцита.
Наиболее распространенными видами рака, вызывающими асцит, являются: рак яичников, рак поджелудочной железы и желчных протоков, рак желудка, рак пищевода, колоректальный рак и рак молочной железы. Реже, но в запущенной форме, проявляющейся асцитом, встречаются первичная аденокарцинома брюшины, мезотелиома и псевдомиксома брюшины.Последняя обычно исходит из аппендикса или яичника. Клинические симптомы, свидетельствующие о скоплении жидкости в брюшной полости, включают: увеличение окружности живота, диффузную, плохо локализованную боль, тошноту и рвоту, анорексию, усиление дыхательных усилий, сопровождающееся одышкой и утомляемостью.
Методы лечения четко не определены, так как именно клиническое состояние пациента диктует наилучшее лечение, особенно когда действия носят исключительно паллиативный характер и ограничиваются симптоматическими действиями: уменьшением или устранением симптомов, о которых сообщает пациент.Если стадия заболевания не позволяет провести радикальное онкологическое лечение, необходимо опираться на стандарты лечения доброкачественного асцита, возможно дополняя терапию лечением дополнительных симптомов, строго определяемых видом новообразования.
Как и при любом асците, а также у больных со злокачественным асцитом и сопутствующей портальной гипертензией (метастазы в печень, закупорка сосудов внешним давлением) рекомендуются диуретики и ограничение соли.Диуретики, применяемые по этому показанию: спиронолактон и чаще петлевые диуретики, даже при достаточно значительном поражении нефрона обладают высокой эффективностью и хорошей переносимостью. Более того, дозозависимость препарата высока, и его можно вводить различными путями, либо на основе ad hoc, либо с фиксированной, регулярной дозировкой. Наиболее часто используется фуросемид — петлевой диуретик, не содержащий калия. При выборе следует руководствоваться главным образом эффективностью и улучшением клинической оценки, а дозы следует подбирать индивидуально, с учетом других внутренних стрессов.Кроме того, не следует забывать о периодических проверках показателей формулы крови, ионограммы, уровня белка - при значительной гипоальбуминемии, несмотря на хорошо проведенный водно-электролитный баланс, клинические симптомы будут сохраняться, а колебания концентраций, в основном внеклеточной концентрации калия, могут привести к к нарушениям ритма и функционирования протока.
Парацентез диагностический, т. е. пункция брюшной полости и удаление небольшого количества жидкости, применяется для установления ее этиологии: подтверждения неопластического процесса (цитология), воспаления (бактериология), определения содержимого и состава (индекс SAAB) .Лечебный парацентез - пункция брюшной полости и выделение большего количества асцитической жидкости применяется преимущественно при отсутствии эффекта от фармакологического лечения, при очень сильных болевых симптомах, очень быстро нарастающих, резистентных к лечению диуретиками, а также при длительном лечении больных у которых ранее были пункции.удовлетворительный эффект. За один раз допускается удаление до 5 л жидкости - этот объем не влечет за собой значительного риска изменения объема плазмы (гематокрита), нарушения функции почек или влияния на сердечно-сосудистую нагрузку.В случае жидкости со значительным содержанием белка следует учитывать возможность развития гипоальбуминемии – применение богатой белком диеты и удаление меньших объемов раковой жидкости через короткие промежутки времени позволяет снизить риск значительного внезапное снижение содержания белка (более легкое восстановление небольших дефицитов), часто наблюдающееся у больных после операции. Пункция не является процедурой без возможных осложнений. Вы должны учитывать такие неблагоприятные события, как например.инфекционные осложнения. В таких ситуациях следует как можно скорее удалить дренажи и назначить эффективную антибактериальную терапию.
Постоянную установку дренажа следует рассматривать, если симптомы не контролируются повторными пункциями брюшной полости, пациент находится в относительно хорошем клиническом состоянии и облегчение симптомов значительно улучшит комфорт жизни. Эффективность этого метода очень высока, у 83-100% больных удается контролировать симптомы асцита опухолевой этиологии, однако помня о таких последствиях, как гипоальбуминемия.
Другим методом, применяемым при лечении больных с явлениями асцита, является установка перитонеально-венозного свища, отводящего жидкость из брюшной полости в полую вену через систему однонаправленных клапанов, вживляемых при лапаротомии. Перитонеально-венозные свищи непрерывно дренируют асцитическую жидкость из брюшной полости непосредственно в полую вену в ответ на повышение давления в брюшной полости. Это не связано с потерей жидкости, белка и электролитов из организма.С помощью этой методики можно добиться улучшения у большинства пациентов с диагностированными метастазами в печень. Продолжительность проходимости свища составляет примерно 10 недель. Создание перитонеально-венозной фистулы требует непрерывного 24-часового контроля центрального венозного давления, чтобы не вызывать значительной нагрузки на сердце и не упускать из виду другую, сопутствующую причину застоя жидкости. Противопоказаниями к созданию перитонеально-венозных фистул в основном являются нарушения свертывающей системы, развитая недостаточность кровообращения или почечная, кровянистая жидкость, подозрение на воспалительную жидкость с концентрацией белка >4,5 г/л.
, вводимый в брюшную полость сразу после удаления из нее избыточной жидкости, предохраняет больных от рецидива асцита, разрушает раковые клетки на поверхности брюшины и, стимулируя отложение фибрина на ее поверхности, уменьшает продукцию жидкости. Внутрибрюшинное введение цитостатиков позволяет получать высокие концентрации препаратов местно, не повышая их системной токсичности. К сожалению, внутрибрюшинная химиотерапия характеризуется низким проникновением в опухоль (около 1 мм) и неравномерным распределением препарата.Внутрибрюшинная химиотерапия обычно носит паллиативный характер.
(HIPEC — Hyperthermic IntraPeritoneal Chemotherapy) — эффективность этого метода выше, когда первичная опухоль химиочувствительна. Выбор цитостатика основан на принципах, используемых при выборе системного лечения. Внутрибрюшинная перфузионная химиотерапия при гипертермии, которая при введении в подогретой до 41,5°С жидкости повышает цитотоксичность вводимых химиотерапевтических средств (в т.ч. цисплатин, митомицин С, 5-фторурацил) и проникновение препарата в ткани, применяется в случае хирургических метастазов в полость брюшины с асцитом или новообразованиями преимущественно исходящими из брюшины, в течении которых асцит часто является первым, а нередко и единственным симптомом.Целью циторедуктивной операции является удаление всех макроскопически видимых опухолевых очагов, а затем перфузии брюшной полости горячими цитостатиками, что связано с контролем неопластического асцита у большинства больных.
Одним из новейших методов лечения асцита, связанного с раком, является внутрибрюшинное введение катумаксомаба (катумаксомаба). Катумаксомаб представляет собой трехфункциональное крысино-мышиное гибридное моноклональное антитело, специфически направленное против антигена молекулы адгезии эпителиальных клеток (EpCAM) и антигена CD3.Большинство типов эпителиальных злокачественных опухолей сверхэкспрессируют антиген EpCAM. CD3 экспрессируется на зрелых Т-клетках как часть Т-клеточного рецептора.Третий функциональный сайт связывания в области Fc катумаксомаба позволяет взаимодействовать с иммунными хелперными клетками через рецепторы Fcδ. Благодаря связывающим свойствам катумаксомаба происходит значительное сближение раковых клеток, Т-клеток и иммунных хелперов. Следовательно, индуцируется совместный иммунный ответ против опухолевых клеток с участием различных механизмов действия, таких как активация Т-клеток, антителозависимая клеточно-опосредованная цитотоксичность (АЗКЦ), комплементзависимая цитотоксичность (ти/КДЦ) и фагоцитоз.Это приводит к разрушению раковых клеток. Лечение должно проводиться в условиях стационара как из-за необходимости соблюдения стерильности процедуры, так и из-за возможности аллергических осложнений. Лечение трудно получить из-за стоимости около 50 000 злотых.
Кабинет:
лук. врач Паулина Цихон,
Отделение онкологической хирургии
Гданьский медицинский университет
Консультация: 90 064 90 065 доктор хаб.н.мед. Томаш Ястржебски,
Отделение онкологической хирургии
Медицинский университет Гданьска
Ученые обнаруживают удивительные связи между болями в спине и различными расстройствами в психике, такими как депрессия, психоз и изменения в головном мозге. Хотя причинно-следственные связи еще точно не известны, знание рисков может помочь вам облегчить дискомфорт и сохранить здоровье. Пока проблемы не являются следствием органических или травматических повреждений опорно-двигательного аппарата, помимо классических методов реабилитации может помочь психотерапия и использование различных методов снятия стресса.
Во всем мире боли в спине затрагивают более полумиллиарда человек. Такие оценки недавно были опубликованы в престижном журнале The Lancet. Ухудшение качества жизни, недомогание, отсутствие на работе – это лишь некоторые последствия болей в спине.
Физиотерапевты и психотерапевты говорят о психогенных болях в опорно-двигательном аппарате. - Стоит помнить, что борьба человека с собой, а особенно подавление чувств и желаний, вызывает образование асимметричных мышечных напряжений в теле, - объясняет физиотерапевт Анджей Раковский в книге «Позвоночник в условиях стресса.Как победить боль и ее причины.
Как он указывает, наиболее характерным психогенным эффектом на двигательные органы является хроническое повышенное мышечное напряжение, поражающее главным образом мышцы, необходимые для поддержания правильной осанки. Мышцы тогда, вопреки правильной физиологии, не расслабляются так, как должны, что приводит к патологии опорно-двигательного аппарата и даже деформации фигуры человека.
Читайте также: Культура благополучия революционизирует польские компании
Тесная связь между болью в спине и психикой подтверждается и научными исследованиями.Международное исследование, проведенное под руководством специалистов из Университета Англии Раскин, в котором приняли участие около 200 000 человек из 43 стран показали четкую связь между болью в спине и депрессией, тревогой, повышенным стрессом, бессонницей и психозом.
По словам авторов проекта, люди с хроническими болями в спине оказались в три раза чаще подвержены депрессивным эпизодам и более чем в 2,5 раза чаще страдают психозами.
Это говорит о том, что боль в спине имеет важные последствия для психического здоровья, что может затруднить управление болью.Точные причины этой взаимосвязи еще предстоит определить, говорит один из авторов исследования доктор Брендон Стаббс.
Необходимы дополнительные исследования, чтобы узнать больше о связях между этими проблемами и обеспечить разработку эффективных методов лечения. Также важно, чтобы медицинские работники знали об этих зависимостях и при необходимости направляли пациентов к соответствующим специалистам, подчеркивает д-р Стаббс.
Самореклама
Уникальная возможность
Годовой доступ к контенту рупий.PL за полцены
КУПИТЬ
Ученые также рассматривают другие, более сложные отношения, в которых проблемы усугубляют друг друга. Стресс и подавление эмоций могут привести к болям в спине, но также привести к злоупотреблению такими вредными веществами, как алкоголь и никотин, которые являются депрессантами, т.е. повышают психическое напряжение. Кроме того, употребление, например, табака может повысить чувствительность к боли. Так возникает ситуация порочного круга. Также возможно, что неизвестные факторы, т.е.генетические, поведенческие и социально-экономические проблемы одновременно увеличивают риск психологических проблем и боли.
Ученые Сианьского университета Цзяотун в Китае наблюдали специфические изменения в мозге людей, страдающих хроническими болями в спине. Исследователи отмечают рост числа научных отчетов, в которых говорится, что различные хронические боли часто сопровождаются уменьшением объема серого вещества в областях, отвечающих за обработку боли.Это, в свою очередь, влияет, в частности, на просто чувствую боль.
Китайская команда изучала изменения мозга у людей, страдающих от болей в различных частях позвоночника. Самые большие изменения, как оказалось, были связаны с болью в нижнем сегменте. Однако на этот раз исследователи наблюдали рост серого вещества в области, известной как базальные ганглии. Эта область играет множество ролей — она принимает участие в контроле движений, когнитивных процессах, обработке эмоций и запоминании. Между тем ученые предполагают, что замечаемые ими изменения могут быть адаптацией нейронов к испытываемой боли.
Прежде чем следующие работы точно покажут, каковы причины и какие следствия в связи болей в спине с другими расстройствами, стоит иметь в виду такие связи и быстро реагировать в случае возникновения проблем. То есть позаботьтесь о релаксации, хороших отношениях, правильном контроле возникающих эмоций, а также о необходимом движении для наших мышц и костей.
.
До 2-летнего возраста детей нижние конечности поставлены широко, коленями наружу (визуально - напоминающие букву "О"). Стопы физиологически плоские (за счет жировой подушки и еще малоэффективного связочно-мышечного аппарата).
Первые шаги заложены на широкой основе, помогающей сохранять равновесие.
В возрасте 3-4 лет , когда походка уже освоена, нижние конечности меняют свое положение - колени сближаются друг с другом и напоминают букву «Х». Начинают появляться продольные своды стоп, хотя часто просматривается и допускается физиологическое плоскостопие.
После 5-летнего возраста физиологический вальгус колена, измеренный от расстояния между лодыжками, не должен превышать 5 см. Стопы должны быть правильно согнуты (у детей с избыточной массой тела или с вялым связочным аппаратом эта стадия может смещаться).
7 лет - это тот момент, когда должны быть правильно сформированы осанка и нижние конечности, а походка устойчива.
Поэтому, если в этот период появляются тревожные симптомы, такие как плоскостопие, вальгусная деформация стоп, коленей, выпячивание лопаток или выпячивание живота, следует прийти на детальную диагностику осанки и опорно-двигательного аппарата, чтобы диагностировать проблему как можно скорее и начать индивидуально подобранную реабилитацию.
Дефекты осанки обычно представляют собой сложные проблемы, вызванные несколькими факторами.
Во время физиотерапевтической консультации специалист способен определить, что может быть причиной аномально развивающегося опорно-двигательного аппарата.
Необходимо постоянно контролировать осанку ребенка, которая очень динамично меняется. Чем раньше мы отреагируем, тем больше шансов, что мы сможем исправить нарушения даже в 100%. Поэтому, если вы родитель, наблюдая за своим ребенком каждый день, вы сможете не только уловить первые тревожные сигналы, но, прежде всего, действовать.Обратитесь к специалисту для диагностики и исправления дефекта.
Выступающие лопатки, выступающий вперед живот, кривые колени и плоскостопие — 4 наиболее заметные и узнаваемые аномалии.
.