2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
На сегодняшний день ультразвук является наиболее эффективным методом инструментальной неинвазивной диагностики заболеваний желчного пузыря. Метод отличает высокая специфичность и чувствительность, полная безвредность и общедоступность.
Благодаря таким характеристикам УЗИ широко применяется в клинической практике. Его применяют для выявления заболеваний желчного пузыря, в рамках предоперационной подготовки пациентов и для мониторинга оперативного вмешательства, а также ответа на медикаментозное лечение.Ультразвуковое исследование основано на физических свойствах высокочастотных звуковых волн, заключающихся в способности сохранять или изменять свою амплитуду в зависимости от плотности материи через которую они проходят. Используя сонографическое изображение в режиме реального времени, путем сравнения эхогенности получают информацию о морфологическом состоянии желчного пузыря. А для расчета фракции его выброса прибегают к корреляции УЗИ с приемом пищи.
Именно благодаря дифференциации функции желчного пузыря во время ультразвуковой диагностики можно с высокой точностью установить различные заболевания. Также обследование позволяет выявлять полипозные и онкологические патологии, верифицировать моторику желчного пузыря и отличить желчнокаменную диспепсию от функциональной.
УЗИ желчного пузыря с определением его сократимости – эффективный метод с большой диагностической ценностью. И его лучше не откладывать при наличии следующих симптомов:
отрыжка с горечью;
снижение аппетита;
чувство тошноты и частые рвотные позывы;
пожелтение кожи и белков глаз;
избыточный вес.
Диагностика обязательна после получения травмы в области правого подреберья и сильного пищевого отравления. Ультразвуковое исследование назначается пациентам, у которых подозревают наличие камней, врожденную патологию и эхинококкоз, а также тем, у кого в анамнезе присутствуют желчнокаменная диспепсия, аденомиоматоз желчного пузыря, панкреатит, холецистит и прочие заболевания ЖКТ.
Во время сонографии определяются размеры и объемы желчного пузыря, а также утолщения, уплотнения его стенки, наличие камней и степень густоты желчи. Качественное сканирование также позволяет идентифицировать:
перегиб шейки;
неправильную форму;
моторику и форму дискинезии.
Перед выполнением УЗИ желчного пузыря пациенту рекомендуется придерживаться диеты (стол № 5) и за несколько часов до визита к диагносту принять средства, снижающие метеоризм. Диагностика проводится на голодный желудок, употребление воды также лучше ограничить за 1-1,5 часа до обследования. Также заранее нужно будет подготовить и взять с собой йогурт или бутерброд с маслом (это необходимо будет съесть по указанию врача для выброса фракции желчи).
Для диагностики пациента просят лечь на спину или набок. Вначале проводят эхографию натощак. А для определения сократимости желчного пузыря нужно будет съесть принесенный с собой легкий завтрак и через четверть часа диагностику проводят повторно. Прием пищи провоцирует сокращение желчного пузыря, что позволяет в реальном времени определить процент его опорожнения и объем фракции выброса желчи. Такая методология исследования позволяет получить максимально информативную картину и исключить ложноотрицательные диагнозы. Например, низкое количество выброса желчи косвенно свидетельствует о бескаменном холецистите А усиленное сокращение желчного пузыря после приема пищи может быть связано с диспепсией, неосложненной желчнокаменной болезнью.
Пройти ультразвуковое исследование желчного пузыря с определением его сократимости можно в Клинике высоких медицинских технологий им. Н.И. Пирогова. Запись на прием ведется по телефону +7 (812) 676-25-25. Также можно записаться через электронную форму обращения прямо на сайте.
УЗИ желчного пузыря с определением функции часто проводят одновременно с ультразвуковым исследованием печени. Эти органы относятся к гепатобилиарной (выводящей продукты метаболизма) системе и хорошо просматриваются с помощью ультразвука. Диагностика позволяет определять очаговые и диффузные изменения, аномалии строения, полипы, признаки воспалительного процесса и конкременты.
Состояние желчного пузыря напрямую влияет на работу всей пищеварительной системы. Поэтому заболевания этого органа необходимо выявить как можно раньше, чтобы предупредить развитие осложнений и восстановить нарушенные механизмы.
Во время УЗИ желчного пузыря с определением функции специалист определяет размер органа в продольном и поперечном сечении, его точное расположение, диаметр протоков, проходимость кровеносных сосудов. Ультразвуковая диагностика проходит в несколько этапов. Первый осмотр желчного пузыря осуществляют натощак, второй — после специального желчегонного завтрака, последние два исследования проходят с интервалом в 20–30 минут. В конце обследования специалист выдает заключение, где указана в том числе функциональная способность желчного пузыря.
В сети клиник «Альфа-Центр Здоровья» Вы можете пройти УЗИ желчного пузыря в максимально комфортных условиях. Мы обеспечиваем:
УЗИ желчного пузыря с определением функций рекомендуется провести при наличии следующих жалоб:
Исследование желчного пузыря необходимо провести при длительной лекарственной терапии, глистных инвазиях, эмпиеме, дискинезии и химической интоксикации в анамнезе. УЗИ рекомендуют при подозрении или наличии конкрементов, холецистита. Метод применяется для определения полипов, злокачественных и доброкачественных опухолей. УЗИ используется для оценки качества проводимого лечения, раннего обнаружения новообразований, изучения особенностей кровоснабжения желчного пузыря и печени.
Ультразвуковая диагностика помогает оценить состояние органов гепатобилиарной системы после оперативных вмешательств (например, холецистэктомии). Метод не оказывает отрицательного влияния на организм человека, поэтому назначается без ограничений.
От качества подготовки к процедуре УЗИ желчного пузыря во многом зависит точность полученных данных и информативность исследования. Пациент получает на приеме от врача гастроэнтеролога подробные рекомендации относительно подготовительных мероприятий. Необходимо в точности соблюдать все врачебные назначения и возможные ограничения.
Основные принципы качественной подготовки к ультразвуковой диагностике желчного пузыря:
В отдельных случаях перед исследованием специалисты назначают постановку очистительной клизмы или употребление препаратов со слабительным эффектом. Расширенная подготовка требуется пациентам с хроническими запорами и нарушениями пищеварения.
К искажению ультразвуковой картины могут приводить мышечные спазмы. Их провоцируют в том числе вредные привычки и недавно проведенные эндоскопические исследования. Ухудшает визуализацию и избыточный вес. Жировая прослойка уменьшает глубину проникновения ультразвука.
Пациентам с сахарным диабетом нельзя отказываться от пищи на длительное время. Обязательно сообщите о своем заболевании врачу до начала подготовки и самой процедуры. Специалист даст подробные рекомендации и расскажет, как подготовиться к УЗИ желчного пузыря при Вашем заболевании. Если Вы принимаете какие-либо препараты в течение длительного срока, предупредите об этом врача. Перед процедурой нельзя курить, сосать леденцы, жевать жвачку. Это ограничение действует 2–3 часа до исследования.
УЗИ желчного пузыря с определением функции — это многоступенчатое детальное обследование состояния желчного пузыря. Оно проводится в условиях стационара до и после приема пищи. Таким образом удается проследить все процессы, происходящие в желчном пузыре. Данное ультразвуковое исследование дает исчерпывающую информацию о состоянии органа и его функциях.
В основном такую специфическую процедуру проводят непосредственно для диагностики в связи с наличием определенных симптомов и жалоб:
Кроме того, на данное обследование направляют пациентов для подтверждения следующих диагнозов:
Поскольку сама процедура несколько отличается от стандартного УЗИ, то и подготовку она требует более сложную. В течение нескольких дней перед УЗИ функции желчного пузыря необходимо соблюдать диету, а также отказаться от алкоголя. Последний прием пищи накануне исследования должен быть не позже 19:00.
Если исследование назначено на утро — завтракать нельзя. Если УЗИ во второй половине дня — разрешен легкий завтрак, при условии что между приемом пищи и процедурой пройдет 8 часов. Полный перечень рекомендаций вам выдаст ваш лечащий врач. При несоблюдении этих требований есть высокая вероятность некорректных показателей УЗИ.
Первый этап процедуры проводится натощак. Второй — с желчегонным завтраком. Диагностика проводится наружным датчиком в положении лежа. В зависимости от конкретного случая, врач может попросить пациента сесть или встать. Вся процедура занимает порядка часа. Она совершенно безболезненна и не наносит вреда организму. Расшифровку результатов вы получите практически сразу после обследования.
Медицинский центр «Здоровье» предлагает одни из самых привлекательных цен на подобную услугу в столице. Наши специалисты уже ждут вашего звонка.
Это ультразвуковое исследование проводится с целью выявления структурных и функциональных нарушений желчного пузыря и желчевыводящих путей.
Данный метод диагностики позволяет оценить размеры (длину и ширину) желчного пузыря, его форму и толщину стенок, а также состояние желчных протоков. С помощью УЗИ можно выявить нарушения моторики (сократимости) желчного пузыря и желчевыводящих путей, а также наличие сужений, патологических образований (камни, опухоли). В ходе этого исследования также исследуют поджелудочную железу, которая анатомически и функционально связана с желчным пузырем и желчевыводящими протоками.
УЗИ желчного пузыря с определением функции используется для диагностики следующих заболеваний:
Данная диагностическая процедура осуществляется в несколько этапов, проводимых в рамках одного исследования, и предполагает использование т.н. пробного завтрака. Цель пробного завтрака – добиться секреции желчи. Хотя вначале исследование проводится натощак. С помощью аппарата линейного сканирования вначале определяют параметры желчного пузыря. Пациент при этом лежит на спине или на левом боку.
После этого дают пробный завтрак. В качестве последнего могут служить желтки 2-х вареных или сырых яиц, стакан сливок, сметаны, или кефира. За неимением пищи можно принять внутрь раствор сорбитола. Следующее исследование осуществляют примерно через 5-10 мин. после принятия пробного завтрака. Фиксируются размеры и сократимость желчного пузыря, проходимость желчевыводящих путей. Следующее, 3-е исследование, проводят спустя 10 мин. после 2-го, и оценивают аналогичные параметры.
Заключительный, 4-й этап УЗИ желчного пузыря, осуществляется спустя 10-15 мин. после 3-го исследования, или спустя примерно 40 мин. после пробного завтра. Оценивают размеры желчного пузыря, после отделения желчи они должны уменьшиться, составлять около 60-70%от исходных. Возможно, в процессе исследования от пациента понадобятся многократные смены положения тела – вставания, переворачивания на бок. При этом само исследование не причиняет никаких болезненных ощущений.
Ультразвуковое исследование желчного пузыря — это современный диагностический метод, который позволяет получить специфичные данные о функциональной способности, моторике органа и его протоков буквально в течение получаса. Обычно УЗИ желчного пузыря входит в программу комплексной диагностики органов брюшной полости.
Для пациента ультразвуковое исследование абсолютно безболезненно и безопасно, а для врача — информативно и оперативно. То есть, результаты обследования дают возможность специалисту в режиме реального времени оценить состояние желчного пузыря, поставить точный диагноз и назначить своевременное лечение или предупредить развитие острой или хронической патологии. И все это происходит в короткие сроки и с максимальным комфортом для больного.
Основным показанием к проведению процедуры является подозрение на наличие хронических заболеваний или острых воспалительных процессов желчевыводящих протоков и желчного пузыря. Ультразвуковая диагностика позволяет с высокой точностью выявить такие патологии как холецистит, желчнокаменная болезнь (ЖКБ), аномалии развития органа и пр.
Сделать УЗИ желчного пузыря в профилактических целях рекомендуется тем пациентам, которые находятся в группе риска или уже испытывают симптомы нарушения работы органов гепатобилиарной системы.
Факторами, которые могут спровоцировать развитие заболеваний желчного пузыря и желчевыводящих протоков, являются:
Существует также пять F-групп пациентов, которые наиболее подвержены заболеваниям желчевыводящих путей (особенно, желчнокаменной болезни). В группу риска входят:
Первыми характерными клиническими признаками заболеваний, которые требуют диагностики и дальнейшей терапии могут быть:
Любое из вышеперечисленных состояний является серьезным поводом обратиться за профессиональной консультацией и пройти комплексное обследование.
Преимущество УЗИ желчного пузыря состоит в том, что к его проведению нет противопоказаний.
УЗ-диагностика желчного пузыря и протоков предполагает несложную подготовку, детали которой разъяснит врач-куратор. Чтобы получить максимально достоверную информацию, необходимо строго выполнять все рекомендации специалиста.
За 8 часов до процедуры требуется отказаться от приема пищи, а за несколько дней – исключить из рациона продукты, способствующие усилению газообразования. В некоторых случаях может потребоваться отмена лекарственных препаратов. По этому поводу следует посоветоваться с лечащим врачом, особенно, в том случае, когда медикаменты прописаны для постоянного приема.
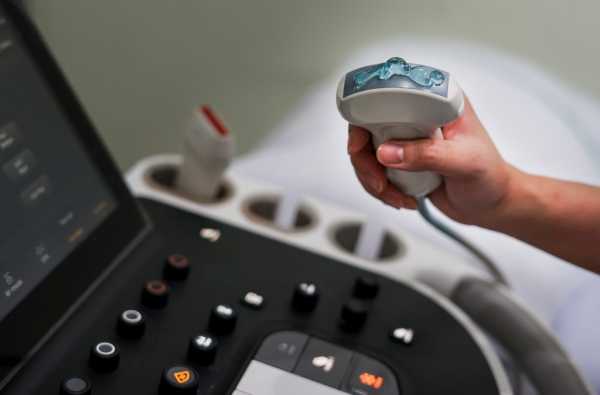
Техника проведения УЗИ желчного пузыря стандартна и проста. Перед началом процедуры специалист наносит на датчик специальный гель, который улучшает проходимость ультразвуковых волн. Затем врач последовательно перемещает УЗ-датчик по коже в области исследования и получает результаты на экране монитора в виде черно-белого изображения. Входе проведения процедуры специалист оценивает работоспособность желчного пузыря и его протоков.
Результатом диагностической процедуры является профессиональное заключение о состоянии желчного пузыря и наличии/отсутствии каких-либо нарушений в его работе. Оценивается также анатомическое строение и функциональность органа, состояние окружающих тканей, форма и степень тяжести выявленной дисфункции.
На основе этих данных специалист может сделать прогноз заболевания, взвесить все возможные риски, в случае необходимости назначить дополнительные диагностические процедуры и разработать адекватную схему лечения.
Для оценки функции желчного пузыря УЗИ дополняется динамическим исследованием (по показаниям лечащего врача).
Записаться на прием к специалистам, чтобы пройти диагностику желчного пузыря в клинике ЭКСПЕРТ, вы можете прямо здесь и сейчас. Для этого позвоните по телефону, указанному на сайте, или закажите обратный звонок, или заполните специальную форму для записи. В беседе с нашим сотрудником, пожалуйста, будьте готовы назвать желаемые дату и время посещения клиники. Мы работаем ежедневно, без выходных дней и обеденного перерыва, поэтому будем ждать вас в любое время.
| В клинике ЭКСПЕРТ для УЗИ сердца используется аппарат высокого класса Logiq-S8, GE Medical Systems (США). |
Ультразвуковое обследование (УЗИ) желчного пузыря относят к безопасным методам диагностики. Оно обычно выполняется совместно с обследованием брюшной полости. Особенно часто его проводят вместе с исследованием печени. Эти органы находятся рядом. УЗИ желчного пузыря определяет размеры органа, толщину его стенок, другие параметры, и увидеть признаки различных патологий. Его считают точным и безопасным исследованием.
Это обследование назначает гастроэнтеролог при подозрениях на болезни желчного пузыря и протоков.
Показаниями являются:
болезненность в правом подреберье;
чувство дискомфорта в зоне желчного пузыря;
желтый оттенок слизистых и кожи;
отклонения от нормальных результатов в биохимических тестах крови;
дискинезия желчных протоков;
желчекаменная болезнь;
возможная опухоль;
травмы зоны подреберья справа.
С помощью УЗИ проводят контроль эффективности лекарственной терапии.
Противопоказания к обследованию этой области практически отсутствуют.
Исследование не проводится при нарушении целостности кожи в зоне желчного пузыря:
Ультразвуковое исследование считается одной из самых безопасных методик, поэтому другие противопоказания отсутствуют.
Подготовка к УЗ-исследованию такая же, как к другой диагностике органов живота. За два дня до диагностики надо исключить алкоголь, жирную пищу и еду, повышающую образование газа:
За три дня до обследования рекомендуют пить ферментные средства (Мезим, Фестал) 3 раза в день. Вечером перед исследованием можно поужинать не позднее 19 вечера несладкой кашей, приготовленной без молока. Обязательно опорожнение кишечника в день перед диагностикой. При затруднениях, рекомендуют принять слабительное.
В день исследования необходимо сделать следующее:
не завтракать, если процедура проводится с утра;
когда исследование после обеда, разрешается позавтракать чаем с сухариками;
за три часа до процедуры не разрешается пить любую жидкость.
Эти рекомендации даются потому, что при исследовании пузырь должен оставаться полным. При попадании пищи в кишечник он сократится, и качественно определить его параметры становится невозможным.
Перед проведением обследования больной укладывается на кушетку. Врач на поверхность датчика распределяет гель для улучшения проникновения ультразвуковых волн в ткани. Затем производится исследование при помощи датчика. Диагностика занимает не 30 минут.
После исследования врачом проводится анализ полученных изображений. Результаты исследования доступны нашим пациентам в Личном кабинете и мобильном приложении.
В нашей клинике возможно проведение трехмерного исследования. Аппарат расширяет возможности диагностики и сохраняется безопасность исследования. Это исследования является дополнением к обычному исследованию и проводится для уточнения результатов.
Мы предлагаем своим клиентам:
высочайшее качество услуг;
индивидуальный подход;
возможность выезда с аппаратом на дом;
внимательное отношение.
Наше лечебное учреждение получило международную аккредитацию JCI стандартам качества, что свидетельствует о высоком уровне оказываемых услуг.
Узнать стоимость УЗ-исследования в АО «Медицина» (клиника академика Ройтберга) Вы можете в разделе «Стоимость услуг», а также у операторов колл-центра.

Ультразвуковые исследования позволяют точно оценить состояние наших органов, а в случае диагностирования заболевания провести соответствующее лечение. Большинство из них не требует специальной подготовки. Однако иная ситуация в случае УЗИ органов брюшной полости. Посмотрите, как правильно подготовиться к тесту и что это на самом деле.
Брюшная полость — одна из полостей туловища.В ней находятся органы, отвечающие за многие важные функции организма, такие как пищеварение, выделение и очищение. Внутри него располагаются следующие органы: желудок, печень, поджелудочная железа, селезенка, почки, кишечник, матка.
Если мы чувствуем боль в этих органах или создается впечатление их увеличения, мы должны прийти на обследование, которое поможет установить причину этого состояния. Самым простым из них, и в то же время совершенно неинвазивным и очень точным, является УЗИ брюшной полости .Они выполняются с помощью аппарата, оснащенного головкой, которую диагност перемещает по определенному участку тела. Перед этим он наносит на них небольшое количество токопроводящего геля. Во время исследования пациент лежит на спине. УЗИ брюшной полости проводят для оценки состояния: печени, желчного пузыря и желчевыводящих путей, почек, поджелудочной железы, селезенки, аорты и крупных сосудов, мочевого пузыря, предстательной железы (мужчины) и матки и придатков (женщины) .
Правильная подготовка к обследованию не только облегчает работу самого диагноста, задачей которого является подробное описание полученного изображения, но и влияет на комфорт обследуемого.Это также гарантирует, что тест будет выполнен правильно и даст надежные результаты. Как подготовиться к УЗИ брюшной полости? Многое в этом вопросе зависит от того, какой орган будет обследован, а также от того, не страдает ли человек метеоризмом. Газы затрудняют правильное чтение теста.
Для вашего удобства мы разделили препараты на следующие группы:
Каждый пациент, поступающий на исследование, должен:
Газы затрудняют правильное проведение теста. Их присутствие рассеивает ультразвуковых волны , что вызывает размытое изображение кишечника, а также других органов вне их.
Во избежание такой ситуации субъект должен взять:
или
Вы также должны перейти на легкоусвояемую диету как минимум за два дня. На практике это означает исключение жареной пищи, газированных напитков, а также вызывающих метеоризм овощей или продуктов, закисляющих организм. Больному следует также отказаться от черного хлеба и сырых овощей и фруктов.
За сутки до запланированного лечения следует полностью отказаться от жирной пищи.Дополнительно больному может быть назначено 8-12-часовое голодание.
Пациент должен идти на обследование с наполненным мочевым пузырем. Это значит, что как минимум за час до входа в офис он должен выпивать не менее 6-8 стаканов негазированной воды.
УЗИ органов брюшной полости – диагностическое исследование, позволяющее оценить состояние внутренних органов. Только правильная подготовка гарантирует правильное исполнение и чтение.Если пациент не следует рекомендациям, его могут отправить домой и пригласить на обследование в другой день.
.Врожденные дефекты желчных протоков могут затрагивать их внутрипеченочную и внепеченочную части, а также желчный пузырь желчь.
Наиболее распространенные пороки развития желчевыводящих путей включают:
Некоторые из этих пороков можно наблюдать сразу после рождения, другие в первые месяцы, а некоторые в первые годы жизни. Остальные могут долгое время протекать бессимптомно. диагностируются «случайно», например, при ультразвуковом исследовании органов брюшной полости по другим причинам.
Момент постановки правильного диагноза чрезвычайно важен, так как от него зависит правильный диагноз лечения и предотвращает развитие опасных для жизни осложнений, таких как как цирроз печени , а во взрослом периоде - опухоли желчных протоков.
Причины дефектов желчевыводящих путей у детей неизвестны. Скорее всего это инфекции в основном вирусные и генетические факторы.
Пороки желчевыводящих путей у детей диагностируются относительно редко. Частота возникновения наиболее серьезным из дефектов является атрезия желчевыводящих путей (атрезия). примерно 1 случай на 8 000–20 000 живорождений. Они очень редки также кисты желчных протоков (чаще встречаются у девочек).Они тоже не очень распространены фолликулярная агенезия и гипоплазия.
В период новорожденности и грудного возраста симптомы могут быть неспецифическими, что может привести к задержке правильный диагноз. Особое значение в лечении атрезии имеет раннее выявление заболевания. желчевыводящих путей, хирургическое удаление которых должно быть выполнено до завершения ребенку 6 недель.
Одним из наиболее частых симптомов этого заболевания является длительная желтуха , сопровождающий его кожный зуд и - что является очень тревожным симптомом - донорство ребенка так называемоеобесцвеченный стул . Окрашенный стул у новорожденного и ребенка на грудном вскармливании светло-желтые, при атрезии светло-серые, что должно привлечь внимание родителей ребенка и направить его их на консультацию к врачу.
При других симптомах, связанных с большими билиарными кистами, включаем асимметрию живота (чаще в области правой эпигастрии, связанную с выпячиванием кожные покровы через кисту). Младенцы с этим дефектом могут быть беспокойными, особенно после еды, проявлять анорексию и рвота, которая препятствует набору веса.Если эти симптомы возникают лихорадка, это может быть сигналом к началу воспаления желчевыводящих путей, для которого требуется много интенсивное лечение в стационаре.
У некоторых детей дефекты желчевыводящих путей являются лишь частью проблемы синдромы болезни. У детей с пороками развития желчного пузыря также часто отмечаются боли в животе. рвота после еды, также может периодически появляться желтуха.
Осложнение билиарной атрезии, не получавшее адекватного лечения время (до 6-недельного возраста) происходит развитие цирроза печени, приводящего к печеночной недостаточности.При циррозе печени возникает так наз. портальная гипертензия, одним из симптомов которой является варикозное расширение вен пищевода (варикозно расширенные вены в просвете пищевода могут вызывать очень серьезные, опасные для жизни кровотечения).
К осложнениям, связанным с наличием билиарных кист, относится их воспаление а перфорация (прободение) – серьезное осложнение, требующее лечения срочное оперативное вмешательство.Другие осложнения включают: желчнокаменная болезнь и острый панкреатит, развивающийся из-за сдавления кистой протоков поджелудочной железы или связанные с наличием камней в их свете.
У ребенка, у которого развиваются перечисленные выше симптомы, свидетельствующие о наличии порока желчевыводящих путей, , вы должны без промедления обратиться в отделение неотложной педиатрической помощи (в идеале это должно быть отделение детской гастроэнтерологии) или, если врач обнаружит симптомы так называемого«Острый живот» — для хирургического дежурства.
Не пытайтесь лечиться дома самостоятельно и не ждите, пока симптомы не исчезнут сами по себе. особенно если мы обнаружим, что желтуха ухудшается или обесцвеченный стул.
Детям с атипичными, неспецифическими симптомами показано лечение диагностические исследования, запланированные врачом (гастроэнтерологом или гепатологом), для установления правильного диагноза.
При первоначальной диагностике у детей с подозрением на дефекты желчевыводящих путей тест выбора УЗИ (УЗИ) органов брюшной полости .Ультразвуковое исследование позволяет оценить состояние печени, желчного пузыря, внепеченочные желчные протоки и приблизительная оценка внутрипеченочных желчных протоков. При осмотре оценивают строение желчного пузыря, его размеры, толщину стенок и сократительную способность. и наличие камней на свету. Также можно обнаружить агенезию или гипоплазию фолликулов. визуализация наличия билиарных кист с определением их локализации, а также измерение размер.
Другим важным тестом, который проводится у детей с дефектами желчевыводящих путей, является гепатобилиарная сцинтиграфия .Это исследование, благодаря использованию специальных трассеры (радиоактивные изотопы), позволяет визуализировать анатомическое строение печени и желчные пути. Это имеет большое значение в диагностике атрезии желчевыводящих путей и дефектов желчного пузыря. Об облучении детского организма можно не беспокоиться, т.к. исследования используют очень низкие дозы радиоактивности.
Реже выполняемые тесты включают: исследование желчевыводящих путей с использованием метода магнитно-резонансная томография (МРХПГ), исследование желчевыводящих путей с применением препарата контрастирование ( холангиография ), биопсия печени и интраоперационная оценка желчевыводящих путей у детей, оперированных по .
Кроме того, каждый раз назначаются анализы крови и мочи на предмет их наличия симптомы застоя желчи в желчевыводящих путях и выявление возможных признаков поражения лица функция печени. Некоторым детям также проводят генетических тестов, .
Такие тесты иногда позволяют выявить генетическую основу заболевания, что важно для спланируйте свое лечение.
Лечение билиарных мальформаций индивидуально, но в большинстве случаев маленьких пациентов нуждаются в хирургическом лечении .Особенно это касается детей с атрезией. желчевыводящих путей, для которых хирургическое вмешательство является единственным эффективным методом лечения.
Чтобы быть эффективной, операцию следует проводить в возрасте до 6 недель. Выполняется на тех. у детей операция заключается в удалении обычно рудиментарных желчных протоков и соединении ворот печени непосредственно с кишечником. Это обеспечивает отток желчи из печени в кишечник и вызывает его разрешение желтухи.
К сожалению, у некоторых детей заболевание иногда прогрессирует, несмотря на операцию, развитие цирроза печени и других осложнений, приводящих к печеночной недостаточности.В этих необходима трансплантация печени , которая в этом случае обычно происходит от донора семья (родители, братья и сестры).
Дети с портальной гипертензией и варикозным расширением вен пищевода получают эндоскопическое лечение (так называемая обвязка). Это лечение заключается в наложении специальных повязок на варикозно расширенные вены, которые их вызывают. закрывая их просвет, что в свою очередь снижает риск кровотечения.
В адъювантной терапии антибиотики используются для предотвращения воспаления желчных протоков и препараты, улучшающие отток желчи из желчевыводящих путей путем ее разжижения.Очень важно адекватное питание с обеспечением соответствующего количества и качества пищи и пищевых добавок дефицит витаминов, особенно жирорастворимых (А, Д, Е, К).
Лечение билиарных кист обычно включает хирургическое удаление. Обычно это детям чуть более старшего возраста в зависимости от вида, локализации и размеров кисты проводят различные операции. В отдельных случаях также возможно менее инвазивное лечение.Затем так называемый эндоскопические процедуры с разрезом большого соска двенадцатиперстной кишки (сфинктеротомия), что улучшает поступление желчи в кишечник. Однако в конечном итоге все они удаляемые кисты желчевыводящих путей следует удалять хирургическим путем, поскольку их возникновение связано с высоким риском развития злокачественных новообразований желчных протоков.
Кисты внутрипеченочных желчных протоков, особенно множественные, не подлежат удалению. В этих в случаях применяют фармакологическое лечение (урсодезоксихолевая кислота) и периодически контролируют функция и картина печени и желчевыводящих путей (УЗИ брюшной полости, лабораторные исследования).
Детей с гипоплазией желчного пузыря также следует лечить хирургическим путем, т.к. существует повышенный риск развития опухоли в остаточном желчном пузыре.Дефекты желчных протоков врожденные, часто очень серьезные и угрожающие жизнь. Их лечение является симптоматическим и обычно состоит из облегчения симптомов и попытки торможение прогрессирования заболевания. Наиболее часто хирургическое лечение является основным. курс действий, который не лечит, а предотвращает развитие некоторых осложнениях в виде опухолей желчных протоков и тормозит процесс поражения печени.
В некоторых случаях пересадка печени является единственным возможным лечением.
У всех детей с дефектами желчевыводящих путей и после операции следует соблюдать легкоусвояемую диету с исключением жирной пищи (соусы, майонезы, жирное мясо, сосиски, шоколад), жареные (фри, жареное мясо или рыба), метеоризм (капуста, фасоль, горох), пряный.Приемы пищи должны быть меньше по объему, но съедаться чаще не менее 5-6 раз в день.
У некоторых детей (особенно при недоедании) применяют специальные препараты питательный , богатый так называемым Жирные кислоты со средней длиной цепи (MCT), которые легко перевариваются и всасываются, являются хорошим источником пищевого жира. Такое кормление можно проводить либо пероральным путем или через специальные катетеры (зонды), вводимые в желудок или кишечник. Это позволяет обеспечить большое количество продовольствия и улучшить состояние питания этих детей.
Дополнительно необходимо постоянно пополнять запасы витаминов, особенно жирорастворимых, дефицит которых часто сопровождает детей с пороками желчевыводящих путей. У детей необходимо кроме того, периодический контроль функции печени (биохимические тесты) и выполнение теста УЗИ брюшной полости необходимо для анатомической оценки печени и желчных протоков.
При развитии цирроза печени и портальной гипертензии необходимо периодическое обследование эндоскопическая (панендоскопия), позволяющая проверить наличие варикозно расширенных вен пищевода.
Бандажирование варикозно расширенных вен является важной частью лечения, которое снижает риск кровотечение.
Все дети с дефектами желчевыводящих путей должны быть помещены под местное наблюдение гастроэнтерологических или гепатологических клиник, а в случае развития цирроза печени и недостаточности печень должна быть включена в реестр кандидатов на трансплантацию печени в клинике трансплантацию с целью определения показаний и оптимального срока трансплантации печени.
Поскольку нам неизвестны факторы, вызывающие пороки развития желчевыводящих путей, следовательно, не существует эффективных методов профилактики. Среди возможных потенциальных причин рассмотрите принимают различные инфекции, в основном вирусные, возникающие на ранних сроках беременности и генетическая предрасположенность.
Предотвращение инфекции, особенно в первом триместре (первые три месяца) беременности, может быть одним из способов, который снизит риск развития у вашего ребенка дефекта желчевыводящих путей.
Если дефект, обнаруженный у ребенка, является генетическим, рекомендуется провести генетические тесты родителей, чтобы определить риск дефекта при будущих беременностях.
Функция желчного пузыря (лат. vesica Fellea) состоит в том, чтобы собирать желчь, вырабатываемую печенью, сгущать ее и высвобождать после еды, чтобы способствовать перевариванию жиров. Желчь обладает жироэмульгирующими свойствами, что позволяет расщеплять ее частицы на более мелкие, что способствует лучшему всасыванию в пищеварительном тракте.
Желчный пузырь является частью желчевыводящих путей, состоящих из печеночного и внепеченочного протоков.После соединения правого и левого печеночных протоков в воротах печени, собирая желчь из соответствующих долей печени, в общий общий желчный проток, она поступает в двенадцатиперстную кишку через так наз. Фатерова бородавка. Общий желчный проток впадает в проток желчного пузыря (пузырный проток), входит и выходит из желчи в желчный пузырь.
Общий желчный проток проходит в пределах так называемого печеночно-двенадцатиперстные связки, которые, кроме альвеолярного протока, содержат также печеночную артерию, воротную вену, лимфатические сосуды с лимфатическими узлами и нервы симпатического сплетения.Эта связка расположена между полостью печени (т.е. местом входа или выхода этих структур) и двенадцатиперстной кишкой.
Желчный пузырь с одной стороны прилежит к паренхиме печени, а с другой медленно лежит в брюшной полости, покрыт тонкой серозной оболочкой, называемой брюшиной. Он содержит нервные окончания, чувствительные к растяжению и раздражению (например, веществами, образующимися при воспалении). Зная анатомию, можно объяснить механизмы проявления симптомов заболеваний, связанных с желчным пузырем и желчевыводящими путями.
Заболеваемость желчнокаменной болезнью составляет около 20% у мужчин и 30-40% у женщин старше 60 лет. Риск образования камней в желчном пузыре повышается у женщин, принимающих пероральные контрацептивы. Сахарный диабет также способствует образованию камней в желчном пузыре, что обусловлено избыточным насыщением желчи желчными кислотами и нарушением опорожнения желчного пузыря, особенно при диабетической невропатии.
Осаждение холестерина, билирубина и других веществ из желчи приводит к образованию отложений, называемых желчными камнями. Эти камни могут закупоривать желчные протоки и, в зависимости от того, где это происходит, возникают соответствующие типичные симптомы. Камни, расположенные в желчном пузыре, могут быть одиночными или множественными, различаться по размеру, от очень мелких до достаточно крупных, чтобы заполнить весь желчный пузырь.
Желчные камни могут проходить через пузырный проток и общий пузырный проток в двенадцатиперстную кишку и кишечник.Если слизистая оболочка желчных протоков раздражается при прохождении камня, она может сжиматься и блокировать желчные протоки.
Скопление желчи в желчном пузыре над обструкцией вызывает его увеличение, а растянутая стенка желчного пузыря раздражает нервные окончания в брюшине. Это вызывает болезненные ощущения. Поскольку желчный пузырь периодически пытается опорожнить свое желчное содержимое, что не удается из-за закупорки нижних желчных протоков, это сопровождается усилением напряжения и боли в стенке желчного пузыря.
Камни в желчном пузыре можно обнаружить с помощью УЗИ. Если они не вызывают каких-либо недомоганий, целесообразно проводить этот тест только периодически, чтобы контролировать их размеры и оценивать наличие других болезненных состояний. Если камни вызывают неприятные ощущения в виде рецидивирующего воспаления, болезненности и др., то это является показанием к лапароскопическому иссечению желчного пузыря (без вскрытия брюшной полости).
Открытый метод рекомендуется, когда невозможно выполнить лапароскопическую операцию (например,вследствие массивных спаек, анатомических аномалий, массивного воспаления желчных протоков). Имейте в виду, что нехирургические методы лечения камней в желчном пузыре могут дать положительные результаты только при холестериновых камнях.
Холецистит является осложнением желчнокаменной болезни. Возникает в результате закупорки пузырного протока известковым налетом. Это касается около 15% пациентов с симптоматической желчнокаменной болезнью.Вещества, содержащиеся в желчи, такие как желчные соли, камни, холестерин, не могут быть удалены из мочевого пузыря и повреждают его слизистую оболочку.
Затем следует бактериальная суперинфекция, преимущественно кишечными бактериями. Отек и воспалительные изменения стенки фолликула, в которых кроме желчи могут скапливаться также кровь и гнойное содержимое. Обычно симптомы исчезают спонтанно, но у некоторых пациентов может произойти перфорация стенки фолликула.У части больных развиваются поствоспалительные изменения, фиброз и рубцевание, что приводит к нарушению функции фолликула.
Холецистит проявляется болью в правом подреберье, которая, в отличие от неосложненного холецистолитиаза, обычно продолжается дольше (более 6 часов). Больные отмечают в анамнезе множественные предшествующие боли этой локализации, связанные с желчнокаменной болезнью, но в случае ее воспаления они значительно сильнее и являются поводом для обращения за медицинской помощью.
При холецистите отмечается небольшая лихорадка, учащение пульса, повышение маркеров воспаления (повышение уровня лейкоцитов и С-реактивного белка СРБ). Если температура повышается, она сопровождается ознобом, тошнотой, рвотой, слабостью, падением артериального давления – эти симптомы могут свидетельствовать об осложнении воспаления, например прободении (прободении) мочевого пузыря и излитии его инфицированного содержимого в брюшную полость. полость.
Холецистит является показанием к экстренному хирургическому вмешательству или, если воспаление поддается лечению антибиотиками, позже, когда симптомы острого воспаления стихнут.Хирург принимает решение о необходимости неотложной операции на основании общей клинической картины заболевания.
Одним из факторов риска развития рака желчного пузыря является желчнокаменная болезнь с камнями более 3 см в диаметре и обызвествленным фолликулом (например, после воспаления), т.н. фарфоровый пузырь. Хотя камни желчного пузыря могут приводить к хроническому воспалению желчного пузыря и к формированию рака, сама заболеваемость раком желчного пузыря не превышает 3% у всех больных желчнокаменной болезнью.
Клинические симптомы на ранних стадиях ХП чаще всего связаны с фолликулярными камнями: боли коликообразного характера в правом подреберье, давящие боли в области печени, боли с иррадиацией в спину. Закупорка пузырного протока опухолевой массой может вызвать симптомы гидроцеле желчного пузыря или привести к воспалению. Если возникает желтуха, то она обусловлена инфильтрацией внепеченочных желчных протоков и ворот печени и свидетельствует о невозможности хирургического лечения.Она постоянна и не проходит при приеме спазмолитиков.
Прогрессирующая неопластическая кахексия указывает на прогрессирование неопластических изменений и является показанием только для паллиативного лечения. Увеличение окружности живота и выделение при пальпации (пальпации) жидкости (симптом пузырения) свидетельствуют о распространении рака на брюшину и органы брюшной полости. Изредка в запущенных случаях в выбросе желчного пузыря можно прощупать твердую опухоль, перемещающуюся по осевой линии дыхательной системы (движение вверх-вниз).
Стеноз пузырного протока, вызванный опухолевой инфильтрацией или сосуществованием альвеолита, приводит к увеличению фолликулов, растяжению брюшины, покрывающей этот орган, и вызывает болевые симптомы. Этот симптом, особенно если он сосуществует с повышенной температурой, может привести к иссечению желчного пузыря (холецистэктомии). Исследование иссеченного препарата может выявить наличие рака, что составляет несколько процентов от всех выявленных раков желчного пузыря.
При подозрении на фолликулярную опухоль показаны дополнительные методы визуализации, такие как компьютерная томография или магнитно-резонансная томография. При подозрении на билиарную инфильтрацию или для уточнения предоперационного диагноза показана ретроградная холангиопанкреатография (ЭРХПГ) или магнитно-резонансная холангопанкреатография (МРХПГ).
Методом выбора при раке желчного пузыря является его иссечение с дополнительным краем паренхимы печени в месте прилегания желчного пузыря к этому органу и иссечение регионарных лимфатических узлов.Если операция невозможна, можно использовать системную химиотерапию.
Ультразвук как визуализирующий тест был введен в медицину на рубеже 1960-х и 1970-х годов. Первоначально использовался как метод исследования опухолей молочной железы, затем опухолей желчного пузыря и почек, а затем применялся в пренатальной медицине в период внутриутробного развития плода.
Basic Ультразвуковое исследование беременности представляет собой двухмерную презентацию. Это называется 2D УЗИ. Двумерное УЗИ позволяет наблюдать поперечное сечение внутренней части матки и контур тела плода вместе с изображением его внутренних органов. Ультразвуковое исследование применяют для оценки развития нормального течения беременности и выявления возможных пороков развития плода, анатомических структур плаценты и количества околоплодных вод. Ультразвуковые аппараты нового поколения также позволяют оценить кровоток по кровеносным сосудам матери и плода – это так называемая Ультразвуковая допплерография .
При беременности рекомендуется трехкратное ультразвуковое исследование между 11 и 14 неделями беременности (обследование на наличие пороков развития плода и нормального развития головного мозга «эффект бабочки»), между 18 и 22 неделями (т.н. «-определяет правильность развития внутренних органов, выявление возможных пороков сердца плода, определение возраста плода и ориентировочной даты родов) и обследование между 28-й и 32-й неделями беременности (на основании измерений размеров плода, аппаратом УЗИ способен определить массу плода и течение родов). Тест также позволяет родителям узнать пол ребенка до его рождения .
Трехмерное УЗИ Трехмерное УЗИ , позволяющее родителям увидеть лицо и тело ребенка почти так, как они выглядят на фотографии. Многие психологи считают, что 3D УЗИ способствует формированию прежней прочной эмоциональной связи между будущими родителями и ребенком, особенно усиливает чувство связи матери с будущим ребенком. Трехмерное УЗИ позволяет получить изображение ребенка - понятное для беременной и ее партнера, наблюдающего за обследованием. Трехмерное УЗИ беременных фиксирует пространственное изображение всего плода.
Трехмерная визуализация важна при диагностике некоторых генетических заболеваний и врожденных дефектов у ребенка. 3D-УЗИ также является более точным и воспроизводимым, чем 2D-УЗИ, оно также используется для диагностики расщелины позвоночника, а также позволяет обнаружить расщелину неба.
Написанное таким образом изображение будущего ребенка - уникальный сувенир для будущих родителей .
.УЗИ брюшной полости 90 000 — что это и как подготовиться?
УЗИ органов брюшной полости является одним из основных визуализирующих исследований, помогающим в диагностике и контроле многочисленных заболеваний, локализованных в этой области. О чем это? Как к нему подготовиться?
УЗИ брюшной полости — это исследование, относящееся к визуализирующим исследованиям, а точнее к ультразвуковым исследованиям. Ультразвук использует ультразвуковые волны как метод визуализации внутренних органов.Эти волны излучает источник, расположенный в голове, который врач прикладывает к исследуемому участку тела. Импульс проникает в ткани, где отражается на границе сред с разной акустической плотностью, а затем возвращается к детектору в голове. Волны, отраженные от разных сред, возвращаются к голове в разное время и достигают разной силы в зависимости от типа и расположения ткани, от которой они отражаются. Таким образом, аппарат УЗИ способен визуально воссоздать изображение структуры и расположения элементов обследуемой области и их движение в режиме реального времени.Тесты, выполняемые с использованием функции Доплера, также позволяют визуализировать скорость или направление кровотока в артериальных и венозных сосудах.
Подготовка к УЗИ брюшной полости, проводимая в по расписанию , состоит из нескольких элементов:
Все эти правила не применяются в экстренных случаях, когда обследование проводится в экстренном порядке без какой-либо подготовки со стороны пациента.
Обследование начинается с помещения пациента на кушетку и раскрытия обследуемой области, в данном случае живота. Во время процедуры используется гель для улучшения контакта зонда с исследуемой поверхностью. Наносится на голову и кожу.Во время осмотра врач перемещает датчик, надавливая на него в определенных местах и предлагая пациенту выполнить простые маневры, например, сделать глубокий вдох и задержать дыхание или повернуться на бок. Полученные проекции видны на экране в режиме реального времени. Во время обследования врач может проводить измерения и сохранять определенные изображения, а затем распечатывать их и прикреплять к описательным результатам.
УЗИ брюшной полости позволяет оценить, среди прочего:
УЗИ органов брюшной полости является быстрым, неинвазивным и безболезненным исследованием, но требует выполнения и оценки квалифицированным специалистом. Это ценный источник важных данных, полезных для диагностики многочисленных патологий. В настоящее время это одно из основных методов визуализации, используемых в медицине.
.1. Веб-сайт не собирает автоматически никакой информации, кроме информации, содержащейся в файлах cookie.
2. Файлы cookie (так называемые «куки») — это ИТ-данные, в частности текстовые файлы, которые хранятся на конечном устройстве Пользователя Сайта и предназначены для использования страниц Сайта. Файлы cookie обычно содержат название веб-сайта, с которого они получены, время хранения на конечном устройстве и уникальный номер.
3. Субъектом, размещающим файлы cookie на конечном устройстве Пользователя Веб-сайта и получающим к ним доступ, является оператор Веб-сайта Szpitale TZMO sp.Z o.O., ул. Żółkiewskiego 20/26, 87-100 Торунь 9000 3
4. Файлы cookie используются с целью:
а) приспособление содержания страниц Сайта к предпочтениям Пользователя и оптимизация использования сайтов; в частности, эти файлы позволяют распознавать устройство Пользователя сайта и правильно отображать сайт с учетом его индивидуальных потребностей;
б) создание статистики, помогающей понять, как Пользователи сайта используют сайты, что позволяет улучшить их структуру и содержание;
5.Веб-сайт использует два основных типа файлов cookie: «сеансовые» ( сеансовых файлов cookie ) и «постоянные» (постоянные файлы cookie ). Сеансовые файлы cookie — это временные файлы, которые хранятся на конечном устройстве Пользователя до выхода из системы, ухода с веб-сайта или выключения программного обеспечения (веб-браузера). Постоянные файлы cookie хранятся на конечном устройстве Пользователя в течение времени, указанного в параметрах файла cookie, или до тех пор, пока они не будут удалены Пользователем.
6. Веб-сайт использует следующие типы файлов cookie:
а) Google Analytics _utma, _utmb, _utmc, _utmz - https://www.szpitalmatopat.pl/ позволяет веб-сайту Google Analytics загружать файлы cookie при посещении веб-сайта. Эти файлы позволяют отслеживать:
- первую и последнюю страницу, посещенную Пользователем, и общее количество посещений сайта,
- сколько времени Пользователь проводит на каждой из подстраниц нашего сайта,
- как Пользователь посещает веб-сайт, напримерпо какому устройству, какой поисковой системе, операционной системе, разрешению экрана,
- как пользователь нашел страницу, включая информацию о ключевом слове, введенном в поисковик, поисковик или информацию о странице, на которой пользователь нашел ссылку на https: //www.szpitalmatopat .pl
б) идентификация сеанса пользователя - сеанс - Файл cookie, используемый для идентификации сеанса пользователя, истекает, когда пользователь покидает веб-сайт. Используется для хранения информации о:
- используемый в данный момент язык сайта
- дата и время посещения.
7. Во многих случаях программное обеспечение, используемое для просмотра веб-сайтов (веб-браузер), по умолчанию позволяет сохранять файлы cookie на конечном устройстве Пользователя. Пользователи веб-сайта могут изменить свои настройки файлов cookie в любое время. Эти настройки могут быть изменены, в частности, таким образом, чтобы заблокировать автоматическую обработку файлов cookie в настройках веб-браузера или информировать о каждой их записи на устройстве Пользователя Сайта.Подробная информация о возможностях и методах обработки файлов cookie доступна в настройках программного обеспечения (веб-браузера).
8. Оператор Веб-сайта сообщает, что ограничения на использование файлов cookie могут повлиять на некоторые функции, доступные на страницах Веб-сайта.
источник информации: http://wszystkoociasteczkach.pl/
.Мы называем эти состояния «постхолецистэктомическим синдромом». Часто сам больной не в состоянии четко определить, являются ли они недомоганиями, являющимися продолжением того же заболевания, которое было показанием к удалению желчного пузыря, или это новое заболевание, или же они окончательно связаны с операцией. . Процент таких больных среди оперированных невелик (10–15%).Каждый должен знать, что те, кто подвергся этому типу операции, избежали опасных, иногда опасных и необратимых осложнений в будущем, таких как более раздражающие приступы боли, надоедливая желтуха или новообразования.
Симптомы
Следующие неприятные ощущения, ощущаемые некоторыми людьми после удаления желчного пузыря:
• стойкое расстройство желудка,
• умеренная боль в правом подреберье или эпигастральной области,
• воспалительные осложнения,
• рецидивирующие приступы желчной колики,
• рецидивирующая желтуха различной степени тяжести и др.
Причины этого синдрома включают:
• дискинезия желчевыводящих путей,
• Персистирующая бактериальная или паразитарная инфекция (например, лямблиоз),
• панкреатит,
• хронический панкреатит,
• оставленные или новообразованные камни в желчных протоках (на фоне индивидуальных метаболических тенденций),
• диетические ошибки,
• «менее частая» желчь у людей после холецистэктомии, не концентрирующаяся в фолликуле и потому «менее ценная», а потому менее эффективная в процессе пищеварения, т.е.эмульгирование жиров.
Принимая во внимание эти утверждения, пациенты, лишенные желчного пузыря, должны соблюдать общие принципы диетотерапии при заболеваниях печени и желчевыводящих путей. Пищу следует есть небольшими порциями не менее 5 раз в день, сводя жиры к минимуму.
Лечение
Этот синдром симптомов обычно исчезает через некоторое время, или симптомы становятся намного мягче.В случае их постоянного упорства и раздражения должны быть представлены медицинские осмотры. Желательно там, где делали операцию. Затем рекомендуется выполнить тесты для выявления или исключения воспаления или отложений в желчных протоках. В случае их исключения необходимы тесты для определения истинной причины этих недугов.
Профилактика
Рекомендации, направленные на уменьшение этих недугов в домашних условиях, включают:
• Питание в соответствии с данными рекомендациями.
• Избегание сильных физических нагрузок.
• Избегание чрезмерного стресса и эмоций.
• Применение медикаментозных диастолических, седативных и пищеварительных препаратов, особенно жиров, рекомендованных врачом.
Рецидив мочекаменной болезни желчевыводящих путей, т. н. холедохолитиаза, вы можете предотвратить, среди прочего избегая продуктов с избытком холестерина (например, яичных желтков) и применения желчегонных препаратов.
Рекомендации по диете
Диета как при воспалении, циррозе и любом другом поражении паренхимы печени, так и при заболеваниях желчевыводящих путей, с одной стороны, направлена на сохранение паренхимы печени, а с другой - на облегчение ее основных физиологических функций . Это ценное и важное дополнение к фармакологическому лечению.
Основной принцип – не перегружать клетки печени и не повышать потребность в желчи, обеспечивая при этом пищу достаточным количеством углеводов, белков, витаминов и необходимым количеством жиров.
Острые и тяжелые состояния обычно требуют пребывания в стационаре, где в зависимости от тяжести и продолжительности заболевания больному обеспечивается соответствующая диета.
При хронических состояниях у людей, находящихся дома, при соблюдении диеты следует соблюдать конкретные медицинские рекомендации, представленные ниже.
• Обычно пищу подают в вареном и приготовленном на пару или тушеном виде без жира.
• Запрещается подавать блюда жареные, трудноперевариваемые, жирные, «смазанные» сливками, загущенные заправкой.
• Супы и соусы следует готовить на овощном бульоне.
• Пищевые продукты должны быть свежими, не консервированными, не консервированными, не синтетическими, разнообразными, легкоусвояемыми, богатыми витаминами.
• Следует исключить продукты, которые трудно перевариваются, вздутие живота, а также острые специи и стимуляторы.
• Алкоголь, пиво, вино и т.д. исключены.
• Лук и чеснок также не рекомендуются.
• Яичный белок рекомендуется как хорошо усваиваемый, с ограниченным количеством желтка, который, оказывая благотворное влияние за счет сокращения желчного пузыря и усиления оттока желчи, может также спровоцировать приступы желчнокаменной болезни в результате «оттока» желчи из меньшие или большие отложения в желчных протоках (не всегда свободно).
• Питание должно быть обогащено витаминами группы В и витаминами С, А, К и Е как в натуральном виде, так и в виде фармакологических препаратов.
• Фруктовые соки, рекомендуемые для обеспечения витаминами, особенно витамином С, подавать сырыми, слегка подогретыми (до температуры не выше 40 °С), имея в виду, что слишком сильный перегрев вызывает значительную потерю витамина С. Хлеб следует быть несвежим.
• Для усиления желчеотделения также рекомендуется употребление большого количества жидкости (чай, молоко, соки, компоты). Питание не должно быть обильным, подается 4-6 раз в день.
Больным с холестазом, т.е. с застоем желчи в желчных протоках (включая желчный пузырь) в результате дискинезии или отложений в их просвете, несмотря на риск спровоцировать колический приступ, можно употреблять в ограниченном количестве продукты, стимулирующие двигательную активность желчного пузыря и других желчных протоков, т. е. шоколад, какао, острые пряности, сливки, яйца, жирная или жареная пища как факторы, усиливающие отток желчи, тем самым уменьшая ее задержку, но провоцируя приступ печеночной колики.
Однако такое лечение строго противопоказано в случае механической обструкции желчных протоков в результате, например, камней, спаек, закупорки или атрезии просвета желчных протоков, препятствующей оттоку желчи. Ведущий симптом – полностью обесцвеченный стул. Такое лечение может только вызвать или усугубить боль.
Образ жизни
Рекомендуемый образ жизни, предотвращающий обострения или рецидивы описанных состояний, должен быть адаптирован к тяжести симптомов и прогрессированию заболевания.
Подробные рекомендации каждый раз устанавливает врач, и если он пропустит эту информацию, то его следует спросить об этом.
Среди общих рекомендаций следует выделить следующие:
• Если вы чувствуете себя относительно хорошо, постельный режим излишен и не нужен.
• При отсутствии субъективного дискомфорта пациенты могут выполнять профессиональные обязанности в пределах допустимого, при условии, что это не физическая работа, вызывающая утомление и провоцирующая нервозность или нервное истощение.
• Вы должны регулярно и продолжительно спать ночью и лежать днем.
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. 90 112
ИсточникиВы только что получили результат УЗИ желчного пузыря и не знаете, что это значит? Что могут означать медицинские термины, содержащиеся в результате? Если да, то я приглашаю вас...
Лук. Павел Жмуда-ТшебятовскийХолецистит — осложнение желчнокаменной болезни, возникающее вследствие блокирования оттока желчи.Затяжное воздействие раздражает стены... 9000 3 Казимеж Яницкий
Холецистит прибл.В 90% случаев определяется наличие в ней желчных камней, поэтому она возникает у людей, годами болеющих мочекаменной болезнью...
Мариан БарчиньскиДавно известно, что алкоголь является одной из самых серьезных проблем европейцев. Вспышка пандемии COVID-19 дала надежду, что все наладится –...
Паулина ВойтовичПреддиабет, переходный этап между высоким уровнем сахара в крови и полномасштабным диабетом 2 типа, можно обратить вспять. Однако требует определенной...
Клаудия ТорчалаУ детей диагностируется все больше случаев острого гепатита, причина которого до сих пор неизвестна. Всего болезнь появилась уже у десятка с лишним...
Адриан ДомбекВ Европе все чаще выявляют случаи острого гепатита у детей с пока неизвестной причиной. Об этом сообщили эпидемиологические службы в ...
Адриан ДомбекНикто не знает, откуда он взялся и почему распространяется так быстро. Гепатит диагностируется у все большего числа детей во всех странах ...
Паулина ВойтовичПеченочная (желчная) колика проявляется внезапными и очень сильными болями под ребрами, длящимися до нескольких часов.Является следствием нарушенной работы мешка...
Казимеж ЯницкийБританское агентство по безопасности здоровья (UKHSA) предупреждает: все больше случаев гепатита диагностируют у детей в возрасте до 10 лет. Врачи и... 9000 3 Паулина Войтович