2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
ДГПЖ (доброкачественная гиперплазия предстательной железы, аденома простаты) – это доброкачественное разрастание тканей железы, увеличение её в объёме. Разросшаяся железа сдавливает проходящий через неё мочеиспускательный канал, вызывая нарушения мочеиспускания – это основной симптом заболевания.
Доброкачественная гиперплазия предстательной железы выявляется у 20% мужчин 40 лет, 70% - 60 лет, 90% - 80 лет. Основной причиной развития ДГПЖ является изменение гормонального фона мужчины (снижение с возрастом уровня тестостерона).
Исследование пациентов с раком предстательной железы показало, что в 80% случаев развитие злокачественного процесса происходило на фоне длительно существовавшей доброкачественной гиперплазии предстательной железы.
Диагноз ДГПЖ устанавливает врач-уролог на основании жалоб, анамнеза, врачебного урологического осмотра пациента и результатов обследования. Важное значение имеет точная информация о частоте мочеиспусканий и его объёме в течение суток (с указанием времени).
Общие клинические анализы крови и мочи
Биохимический анализ крови (мочевина, креатинин) – исключение/оценка почечной недостаточности
Определение уровня простат-специфического антигена (ПСА) в крови (маркёра воспаления и рака предстательной железы). ПСА при доброкачественной гиперплазии предстательной железы исследуется регулярно. Имеет значение уровень и темп нарастания ПСА.
Биопсия предстательной железы (при повышенном ПСА) для исключения/подтверждения рака простаты
Урофлоуметрия (измерение скорости потока мочи). Двукратная при выявлении отклонений.
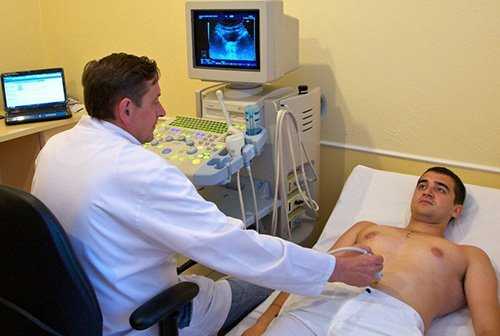
Ультразвуковое исследование (УЗИ) почек и мочевыводящей системы, предстательной железы – трансабдоминальное и трансректальное (ТРУЗИ), в том числе исследование объёма остаточной мочи. Позволяет выявить/исключить мочекаменную болезнь, расширение чашечно-лоханочного аппарата, опухоли мочевыделителной системы, дивертикулы мочевого пузыря, оценить размеры, форму предстательной железы.
Эхопризнаки ДГПЖ (выявляемые при УЗИ)
Обзорная урография, экскреторная, ретроградная урография – рентгенологическое исследование мочевыделительной системы – почек, мочеточников, мочевого пузыря, уретры, в том числе с применением рентген-контрастного вещества. Оценка функции, строения мочевыводящей системы, положения почек и др.
ДГПЖ 1 – стадия компенсации - предстательная железа 30 и более см3 в объёме, симптомы со стороны мочевого пузыря отсутствует или минимально выражены. Из-за небольшого сдавления мочеиспускательного канала мышца-детрузор в стенке мочевого пузыря гипертрофирована, но полностью справляется с его опорожнением.
ДГПЖ 2 – стадия субкомпенсации - простата увеличивается, сдавление уретры нарастает, мышечная стенка мочевого пузыря перестаёт справляться с полным изгнанием мочи, её гипертрофия сменяется гипотрофией, истончением. Неполное мочеиспускание - в мочевом пузыре остаётся >80 мл остаточной мочи. Затруднение отведения мочи вызывает её застой и расширение вышестоящих отделов – мочеточников, чашечек и лоханок почек. Постепенно развивается почечная недостаточность.
ДГПЖ 3 – стадия декомпенсации – невозможность опорожнить переполненный мочевой пузырь, так как его растянутая мышца-детрузор уже не способна к сокращению. В то же время происходит капельное подтекание мочи. Она самопроизвольно выдавливается по каплям из мочевого пузыря в уретру за счёт постоянного поступления из почек. Возникает реальная угроза острой задержки мочи – невозможности опорожнения мочевого пузыря при непреодолимом желании помочиться. Эта ситуация требует экстренной хирургической помощи.
Консервативное
Используется комбинированная фармакотерапия, которая подбирается индивидуально и корректируется по ходу лечения наблюдающим пациента урологом.
Хирургическое
При неэффективности консервативной терапии, прогрессировании ДГПЖ, выраженных расстройствах мочевыделения, нарастании объёма остаточной мочи, развитии осложнений (камнеобразования, гематурии – эритроцитов в моче, почечной недостаточности и др.) необходима операция.
В Клиническом госпитале на Яузе практикуется современный метод хирургического лечения аденомы предстательной железы – эндоскопическая лазерная вапоризация, при которой доступ к предстательной железе осуществляется через уретру, а избыточная ткань железы выпаривается лазером.
Литература:
Доста Н.И, Вальвачев A.A. Доброкачественная гиперплазия предстательной железы: новый взгляд на этиопатогенез и лечение // БелМАПО. 2008
Коган М.И. Клинический разбор случая доброкачественной гиперплазии предстательной железы // РМЖ. 2011
Гиперплазия предстательной железы или, как еще ее принято называть, аденома простаты чаще всего наблюдается у мужчин пожилого и старческого возраста. Данное заболевание является достаточно распространенным и проявляется появлением доброкачественной опухоли, которая начинает разрастаться спустя некоторое время. Неприятным последствием данного заболевания является возникновение проблем с мочеиспусканием, а также развитием разного рода осложнений, к которым можно отнести воспалительные процессы мочеполовой системы и почечную недостаточность.
Современные методы исследования позволяют диагностировать аденому предстательной железы на ранней стадии, а также подобрать правильный подход для эффективного лечения заболевания.
Аденома простаты является исключительно мужским заболеванием, которое проявляется формированием доброкачественной опухоли в простате. Вначале новообразования представляют собой небольшие узелки, которые имеют свойство увеличиваться по мере прогрессирования заболевания. В итоге появившееся новообразование начинает оказывать давление на мочеиспускательный канал, что приводит к нарушению процесса мочеиспускания и, как следствие, к другим осложнениям.
Зачастую данное заболевание встречается у мужчин старше 60 лет, однако в ряде случаем может проявляться и в более молодом возрасте. Аденома предстательной железы носит доброкачественный характер и поддается лечению в любой стадии.
Главная причина возникновения аденомы предстательной железы кроется в нарушении функции яичек и перестройки гормонального фона организма в силу возрастных изменений, появляющихся после 45 лет. Чем старше становится человек, тем сильнее проявляются нарушения метаболизма тестостерона и тем больше эстрогенов становится в крови.
Кроме гормональных изменений на появление гиперплазии предстательной железы может повлиять и ряд других факторов. К ним можно отнести:
Процесс развития гиперплазии предстательной железы может протекать на протяжении десятков лет. Вначале узелки носят микроскопический размер и растут очень медленно, а симптоматика может проявиться только в случае достижения узелками значительных размеров. На ранних стадиях узловая гиперплазия может диагностироваться только с помощью проведения УЗИ. Важно помнить, чем раньше будет выявлено заболевание, тем благоприятнее прогноз лечения.
Основной опасностью гиперплазии предстательной железы является возможность ее бессимптомного протекания на протяжении длительного времени. Явно выраженные признаки могут проявиться лишь в случае разрастания опухоли.
Среди основных клинических проявлений аденомы простаты можно выделить следующие:
возникновение затрудненного мочеиспускания;
прерывистое мочеиспускание;
невозможность полностью опустошить мочевой пузырь;
появление крови в моче;
застой мочи;
вялость струи;
учащение позывов к мочеиспусканию;
боли при мочеиспускании;
образование камней в мочевом пузыре.
Необходимо также отметить, что проявления данного заболевания индивидуальны , а также зависят от размера новообразования и тяжести заболевания.
Компенсация. На данной стадии появляются проблемы с мочеиспусканием. Моча может выделяться вялой струей, появятся учащенные позывы, сопровождаемые затруднением в ночной период времени. Предстательная железа в этот период будет увеличена, а ее границы будут четко выражены. Продолжительность данного периода может составлять около 3-х лет. На данном этапе заболевание легко поддается медикаментозному лечению.
Субкомпенсация. Переход к данной стадии возможен в случае возникновения серьезных нарушений функционирования мочевого пузыря. На данной стадии его освобождение значительно затруднено. Проявлению могут выражаться в виде учащенных позывов к мочеиспусканию, а также непроизвольным выделением мутной мочи (в некоторых случаях сопровождаемых появление примеси крови). На субкомпенсированной стадии заболевания может развиться почечная недостаточность.
Декомпенсация. Наиболее опасная стадия гиперплазии предстательной железы. На этой стадии все симптомы становятся ярко выраженным, появляется растянутость мочевого пузыря и кровяные выделения. Опасность данной стадии заключается в полной невозможности пациента опорожнить мочевой пузырь, вследствие чего возникает риск его разрыва. В таком случае пациенту требуется немедленная госпитализация.
Гиперплазия предстательной железы легко поддается лечению при своевременном выявлении. Чтобы не упустить начало развития данного заболевания необходимо, как минимум 1 раз в год проходить плановое обследование у врача-уролога.
Весомой причиной для проведения полного комплекса диагностики может стать появление жалоб, а также результаты лабораторных исследований.
Первичная диагностика гиперплазии проводится сразу на первом врачебном приеме. Доктор выясняет симптомы и жалобы пациента, уточняет характер мочеиспускания, а также проводит пальцевое ректальное обследование аденомы, чтобы определить размеры предстательной железы и установить болезненность органа.
Для полной диагностики аденомы простаты назначается следующий комплекс исследований:
трансректальное УЗИ;
пальцевое ректальное исследование;
анализ крови ПСА;
урофлоуметрия;
бщий анализ мочи.
В случае подозрения на наличие камней в мочевом пузыре дополнительно могут назначаться рентгенологические методы исследования.
Благодаря современным методам диагностики и своевременной постановке диагноза лечение аденомы предстательной железы в большинстве случаев возможно с помощью эффективно подобранных медикаментозных методов. Важно лишь начинать лечение на 1 и 2 степени заболевания. На стадии декомпенсации (3-я стадия) медикаментозное лечение заменяется оперативным вмешательством.
Прогноз для жизни вполне благоприятный. Большинство пациентов обходится длительным либо пожизненным приемом лекарственных средств, позволяющих нормализовать функцию мочеиспускания. Необходимость проведения операции возникает лишь в 15% случаев. После проведения аденомэктомии вероятность рецидива заболевания не превышает 5%.
Опубликовано с метками:
Поделиться записью:
Сущностью заболевания является увеличение предстательной железы в объеме за счет гиперпластического процесса в эпителии простатических парауретральных желез. Если в норме объем предстательной железы составляет 20 – 28 куб. см., то при доброкачественной гиперплазии он увеличивается до 35 – 70 куб. см. и более. Описаны случаи, когда объем простаты при этом заболевании достигал 300 – 320 куб. см. Находясь у основания мочевого пузыря с проходящим через нее начальным отделом мочеиспускательного канала, увеличенная в объеме простата приводит к сдавлению мочеиспускательного канала. В результате развиваются основные симптомы заболевания. При отсутствии необходимого лечения, эти симптомы прогрессируют и развиваются такие осложнения, как острая и хроническая задержка мочи, декомпенсация функции мочевого пузыря, гидронефротическая трансформация почек с развитием почечной недостаточности, камни почек и мочевого пузыря, восходящая инфекция органов мочевой системы.
Распространенность. Многолетние исследования отечественных и зарубежных авторов сходятся в том, что большинство мужчин старше 50 лет имеют те или иные симптомы, обусловленные Доброкачественной гиперплазией простаты (ДГП). (Barry M.J., Fowler F.J., Oleary M.P. et al.1993) По оценке О.Л. Тиктинского с соавт. (1995), среди всех заболеваний, которыми страдают мужчины старше 50 лет, на доброкачественную гиперплазию простаты приходится 36%. При этом, если после 50 лет около 25% мужчин имеют симптомы Доброкачественной гиперплазии простаты (ДГП), то в возрасте 60-69 лет проявления этого заболевания испытывают уже 43% мужчин .(Garraway, W., Collins, G., and Lee, R.,1999). В последние десятилетия отмечается тенденция к росту заболевания во всем мире. В настоящее время в США 30% мужчин в возрасте 40 лет имеют шанс подвергнуться оперативному лечению по поводу Доброкачественной гиперплазии простаты (ДГП). (Glynne R.J., Campion E.W. at al,1995) Двадцать пять лет назад такие шансы были лишь у 10% мужчин того же возраста. Lytton B, Emery J M, Harvard B M. 1968). По данным Н.А. Лопаткина (1999), эпидемиологические исследования в нашей стране выявили нарастание частоты ДГП с 11,3% в возрасте 40-49 лет до 81,4% в возрасте 80 лет. До 30% мужчин сорокалетнего возраста, доживающих до 80 лет, оперируются по поводу ДГП. Средняя обращаемость по поводу ДГП в России составляет 113-125 человек на 100.000 мужского населения, в Ростове процент такой же. В США общие расходы здравоохранения на лечение пациентов с ДГП составляют не менее 5 миллиардов долларов ежегодно (Geller J, Kirschenbaum A, et al.,1995).
Симптомы.
Основными симптомами доброкачественной гиперплазии простаты являются затруднение при мочеиспускании, вялая струя мочи, учащение мочеиспускания, дисфункция органов мочевой системы (Lepor, 1993). На начальных стадиях заболевания первыми симптомами могут быть императивные позывы к мочеиспусканию, небольшая задержка перед началом мочеиспускания или необходимость один - два раза за ночь посетить туалет. Как правило, сочетаясь с хроническим простатитом, доброкачественная гиперплазия может проявляться и отчетливыми симптомами последнего - болевыми ощущениями внизу живота, в промежности, в области крестца, иногда тянущими болями в мошонке. Часть больных отмечает ослабление или резкое угнетение половой функции. В развитии симптомов ведущую роль играют два фактора: статический – увеличение простаты в объеме и механическое сдавление мочеиспускательного канала, и динамический, обусловленный сокращением гладкой мускулатуры простаты. Развитие заболевания может приводить к ситуации, когда больной перестает самостоятельно мочиться – возникает острая задержка мочеиспускания (ОЗМ) или хроническая задержка мочеиспускания, когда при переполненном мочевом пузыре, моча непроизвольно, по каплям, выделяется из мочеиспускательного канала (парадоксальная ишурия). Хроническая декомпенсация функции мочевого пузыря сопровождается повышенной нагрузкой на функцию почек, их структурными изменениями с развитием почечной недостаточности, нарастанием слабости, утомляемости, отеков, нарушением функции печени и сердечно-сосудистой системы, падением иммунитета. Явления венозного застоя и расширение вен мочевого пузыря могут сопровождаться периодической примесью крови к моче и приводить к развитию мочепузырного кровотечения. Примесь крови к моче может быть также признаком образования камней мочевого пузыря на фоне декомпенсации функции последнего. При этом больные часто жалуются на выраженные боли в области мочевого пузыря и частые, непрекращающиеся позывы на мочеиспускание. При отсутствии правильного лечения, симптомы доброкачественной гиперплазии простаты могут сделать жизнь больного очень мучительной, а осложнения этого заболевания – поставить жизнь под угрозу.
Патогенез.
Развитие доброкачественной гиперплазии простаты обусловлено взаимодействием нескольких факторов, связанных с возрастными изменениями мужского организма. Еще в 1959 г. А.Я. Пытель писал, что это «не есть заболевание только мочевой и половой системы, а представляет собой весьма сложное заболевание всего организма, где имеют место глубокие нарушения обмена веществ и расстройства корреляций между разными органами и системами». Теперь, спустя полвека, эти слова полностью подтвердились. Исследованиями последнего времени установлено, что одной из ведущих причин развития доброкачественной гиперплазии простаты (ДГП) являются возрастные изменения гормонального баланса мужского организма, включающие взаимодействие стероидных гормонов, прежде всего, андрогенов и эстрогенов с различными факторами роста самой предстательной железы (De Miguel M.P; Royuela M, et al. 1999). Андрогены, а именно 5--дигидротестостерон (ДГТ) - метаболит тестостерона, присутствующий в простате, способствует пролиферации, то есть размножению, клеток эпителия при нарушении взаимодействия последнего со стромой, что сопровождается дисбалансом между программируемой гибелью и пролиферацией клеток. При этом стромальную гиперплазию вызывают эстрогены, точнее эстрадиол, который оказывает синергический эффект с дигидротестостероном. Установлено, что уровень андрогенов определяет увеличение объема простаты за счет гиперплазии эпителия, в то время как мышечное сокращение ее гладкой мускулатуры вызывает норадреналин, действуя через -1-адренергические рецепторы (Mackenzie, J.F., Daly, et al. 1999). Поэтому степень выраженности симптомов при Доброкачественной гиперплазии простаты (ДГП) лишь частично связана с объемом простаты (Garraway, W., Collins, G., et al. 1991). При этом эстрогены поддерживают увеличение простаты, обусловленное андрогенами, и сокращение гладкой мускулатуры, обусловленное норадреналином.
Немаловажную роль в развитии ДГП исследователи отводят нарушению ферментного состава ткани железы и наличии хронического воспалительного процесса – простатита. Лечение воспаления проходит очень сложно. Исследованиями показано, что ДГП почти в 100% случаев сочетается с хроническим простатитом. (Ю.В. Кудрявцев, Л.М. Романова, 1998; Bedalov G, Vuckovic I, et al. 1994; Mohanty N.K, Jolly BB, 1996; Bradley R. Hennenfent, Antonio Novak Feliciano, 2000). По данным J. Nickel (1997), хронический простатит обнаруживается более, чем в 99% образцов ткани при резекции простаты в связи с доброкачественной гиперплазией простатой (ДГП). Некоторые исследователи считают, что ДГП является прямым следствием предшествующего хронического простатита (Brad Hennenfent, 1999). Имеются и экспериментальные модели развития ДГП вследствие воспалительных изменений в простате (Oded J. Kessler et al., 1998).
Помимо указанных факторов, имеются исследования, посвященные роли иммунной системы в патогенезе ДГП, в частности, роли цитокинов в пролиферации простатического эпителия (Санамянц В.А., Евстропов В.М. 2002, Санамянц В.А. Красулин В.В., 2006). Иммунная система в первую очередь ответственна за структурный гомеостаз органов и тканей. Возрастные изменения иммунной системы, как правило, являются ключевыми в развитии гиперпластических процессов различной локализации. Установлено, что важную роль в развитии гиперпластических и онкологических процессов в возрасте 55-65 лет играет снижение активности естественных киллеров (NК) и способности лейкоцитов к продукции - и -интерферонов (В.П. Кузнецов с соавт., 2000). У лиц пожилого возраста не только уменьшается количество Т-лимфоцитов, но и снижается их функция, в частности, выработка интерлейкина-2 (IL-2) Тх-клетками (В.В. Смирнов с соавт., 1999). При этом интерферон (прежде всего, -интерферон) активирует макрофаги и естественные киллеры (NK), которые затем синтезируют -интерферон и интерлейкины (IL) - 1,2,4,6 (Matsuyama T., Kimura Т, et al., 1993). Участие системы интерферонов (ИФН-системы) в поддержании структурного гомеостаза обусловлено антигенами, подключающими эту систему к активной функциональной деятельности (Thiele J, Wickenhauser C. et al., 1998). Интерфероны резко усиливают экспрессию клеточных рецепторов к цитокинам и обусловливают быструю индукцию генов раннего ответа ("immediatly early" генов) (Kimura, T., Kadokawa, Y. et al., 1996). Гены раннего ответа являются ключевыми регуляторами клеточной пролиферации и дифференцировки - они кодируют белки, регулирующие репликацию ДНК. Поэтому важнейшим свойством ИФН-системы является выраженное ингибирование пролиферативных процессов (Lothar Rink 1993; Janis Kuby, 1997).
Диагностика.
Основанием для установления диагноза «доброкачественная гиперплазия простаты» являются данные жалоб пациента, тщательный сбор анамнеза, оценка мочеиспускания по международной шкале IPSS, оценка качества жизни по шкале QOL, пальцевое ректальное исследование предстательной железы. Из лабораторных исследований проводятся анализы мочи, общие и биохимические показатели крови, исследование PSA – антигена общего и свободного; по показаниям – почечные и печеночные пробы. Для оценки сопутствующего хронического простатита проводится исследование секрета предстательной железы, микроскопия мазков из мочеиспускательного канала, ПЦР-исследования, бактериологические посевы. Данные ультразвукового исследования (УЗИ или ТРУЗИ простаты) позволяют выявить размеры, объем, ультразвуковую структуру органа, наличие в структуре очагов гиперплазии, их объем и локализацию, а также рубцовых изменений, кист и других патологических образований. Ультразвуковое исследование почек проводится для оценки их морфологических изменений, наличия расширения полостных систем, патологических образований, камней; исследовании мочевого пузыря дает возможность определить его объем, толщину стенок, наличие или отсутствие остаточной мочи. Для оценки функции мочевого пузыря проводится компьютерная урофлоуметрия (УФМ), которая дает показатели максимального и среднего потока мочи, время мочеиспускания и пр. При том, что диагностика Доброкачественной гиперплазии простаты (ДГП), как правило, не вызывает затруднений, это заболевание в обязательном порядке необходимо дифференцировать от рака предстательной железы и от гранулематозных форм хронического простатита. При подозрении на рак предстательной железы больному проводится компьютерная томография органов малого таза, ЯМР – исследования и многофокусная трансректальная биопсия простаты.
Лечение.
До 80-х годов ХХ века доброкачественная гиперплазия простаты (ДГП) имела лишь один надежный способ лечения, а именно, открытые операции – чрезпузырная и позадилонная аденомэктомия. На фоне общего старения населения, значительной послеоперационной смертности (2 – 3%) и большого числа послеоперационных осложнений (до 12 – 23%), в последние два десятилетия произошли коренные изменения концепции лечения ДГП в рамках совещаний, организованных Международным консультативным комитетом по урологическим заболеваниям под эгидой ВОЗ. Произошло смещение акцента с открытых хирургических способов лечения к широкому спектру менее инвазивных методов - трансуретральной резекции простаты (ТУР), лазерной абляции, электровапоризации (ЭВП), трансуретральной игольчатой абляции и другим методам.
Тем не менее, «золотым стандартом» современного лечения Доброкачественной гиперплазии простаты (ДГП) является трансуретральная резекция простаты (ТУР). Сегодня это одна из самых распространенных эндоскопических операций, при которой участки ткани гиперплазированной железы удаляются токами высокой частоты с использованием специального эндоскопического инструментария - резектоскопа, введенного в просвет мочеиспускательного канала. Вместе с тем, оценка результатов ТУР свидетельствует, что и этот метод почти у 18% пациентов имеет осложнения – кровотечения во время операции и после нее, так называемый ТУР-синдром, рецидивы заболевания, неудержание и недержание мочи, рубцовые изменения и стриктуры мочеиспускательного канала, ослабление эрекций, при этом ретроградная эякуляция после ТУР наблюдается у 24 – 78% оперированных больных (С.В. Павлов, 1998). Рядом исследований продемонстрировано, что эффективность оперативного лечения ДГП не превышает 75%. От 20 до 30% мужчин после операции не удовлетворены ее результатами и не отмечают существенного уменьшения симптомов нарушения мочеиспускания и улучшения качества жизни (Севрюков Ф, А., 1999; Mebust WK, Holtgrewe HL, et al. 1999).
Определенная роль в безоперационном лечении доброкачественной гиперплазии простаты (ДГП) до последнего времени отводилась методам гипертермии (нагрев простаты до 43 градусов) и термотерапии (нагрев до 44 – 51 градусов) простаты при помощи микроволнового СВЧ – излучения. Эти методы стали активно внедряться в практику с начала 1990-х годов. При этом последующие исследования выявили их недостаточную эффективность, находящуюся в границах 14 – 40%, при таких, достаточно частых осложнениях термотерапии, как поздние кровотечения. В настоящее время гипертермия и термотерапия простаты в лечении ДГП имеют ограниченное применение.
В то же время, экспериментальные и клинические исследования, базирующиеся на современных концепциях патогенеза этого заболевания, открыли путь безоперационному медикаментозному лечению ДГП, сформулировав основные принципы этого лечения - (А) подавление андрогенов, (Б) блокада -1-адренорецепторов и (В) подавление эстрогенов. Эти принципы сегодня активно развиваются; при том, что они еще далеки от совершенства, их внедрение в практику привело к тому, что уже сегодня подвергаются операции лишь 30 – 35% пациентов с диагнозом ДГП.
Медикаментозный метод подавления андрогенов обусловлен тем, что самым активным андрогеном простаты является дигидротестостерон (ДГТ), который синтезируется простатой из тестостерона при участии фермента 5--редуктазы. Подавление этого фермента финастеридом, который содержится в препаратах «Проскар», «Финаст» и пр., тормозит развитие Доброкачественной гиперплазии простаты (ДГП). Установлено, что при длительном применении (2,5 – 4 года) финастерид способен приводить к уменьшению объема простаты у 40-48% пациентов в среднем на 14% от ее первоначального объема. При этом, заметный лечебный эффект финастерид оказывает тогда, когда объем простаты превышает 40 мл. (Boyle et al., 1996). Однако, в связи с тем, что 5--редуктаза присутствует не только в простате, но и в эпидидимисе и семенных пузырьках, побочные действия финастерида, среди прочих, включают эректильную и эякуляторную дисфункции, что нередко побуждает пациентов к отказу от лечения.
Медикаментозный метод блокады -1-адренорецепторов обоснован тем, что рецепторы норадреналин-зависимого сокращения гладкой мускулатуры простаты принадлежат к подтипу -1 (Graham el al., 1996). В связи с этим подавление функции -1-адренорецепторов с помощью -1-блокаторов, к которым относятся Празозин, Альфузозин, Доксазозин (Кардура), Тамсулозин (Омник) и пр., приводит к ослаблению симптомов Доброкачественной гиперплазии простаты (ДГП), причем терапевтический эффект -1-блокаторов коррелирует с количеством гладкой мускулатуры в простате (Shapiro el al., 1992). Так как -1-адренорецепторы находится не только в простате, но и в сосудах, их подавление, как правило, приводит к понижению сосудистого тонуса. Как следствие, лечение -блокаторами часто (<20%) приводит к таким явлениям, как снижение кровяного давления, головокружение, атаксия и обмороки (Eri and Tvetter, 1995). Единственный препарат, который практически не вызывает этих осложнений – тамсулозин (Омник). Это обусловлено тем, что в отличие от -1-адреноцепторов сосудов, рецепторы простаты принадлежат подтипу -1А, на которые Тамсулозин действует избирательно, являясь единственным высокоспецифичным простатоселективным -1А-адреноблокатором.
Медикаментозный метод подавления эстрогенов основан на том, что эстрогены у мужчин синтезируются из андрогенов при участии фермента ароматазы. В течение ряда лет медикаментозное лечение ДГП включало препараты-ингибиторы ароматазы, например, атаместан. Однако, как показали исследования, эффективность такого лечения невелика – снижение уровня эстрогенов применением атаместана неизменно сопровождается увеличением выработки андрогенов (Gindell et al., 1995). Поэтому альтернативным методом снижения уровня эстрогенов стал метод, направленный на усиление их естественной экскреции, что достигается использованием Мепартрицина. Мепартрицин связывает эстрогены, находящиеся в кишечнике, блокируя их проникновение в систему внутрипеченочной циркуляции крови. Как следствие, применение Мепартрицина снижает уровень эстрогенов в плазме (Lotti et al., 1988) и ослабляет симптомы ДГП.
Определенную роль в лечении доброкачественной гиперплазии простаты (ДГП) имеют и растительные препараты (фитопрепараты), содержащие вытяжки карликовой пальмы Serenoa repens (Пермиксон, Простаплант, Простамол) и африканской грушиygeum africanum (Таденан). Исследованиями показано, что применение этих препаратов способно не только ослаблять симптоматику ДГП, но частично тормозить развитие гиперпластического процесса в простате (Е.Б. Мазо, М.Н. Белковская, 2001).
В дополнение к изложенным методам лечения, МКЦ «Ваш Докторъ» использует собственные уникальные разработки лечения доброкачественной гиперплазии простаты (ДГП), активно воздействуя на ликвидацию воспалительного процесса в простате, являющегося патогенетическим фактором развития заболевания и используя защищенный Государственным патентом метод локальной иммунотерапии простаты, в короткий срок приводящий к уменьшению объема железы и подавляющий в ней гиперпластические и пролиферативные процессы.
ДГПЖ возникает из-за разрастания ткани предстательной железы, что приводит к нарушению мочеоттока. Данной патологией страдают преимущественно мужчины старшего возраста. С увеличением возраста риск её развития увеличивается.
При ДГПЖ предстательная железа увеличивается в размерах, из-за чего возникают различные нарушения мочеиспускания. При такой ситуации пациенты вынуждены чаще ходить в туалет, в том числе ночью, делать усилия и придавать дополнительное напряжение для мочеиспускания, а зачастую, не могут полностью опорожнить мочевой пузырь. В тяжелых случаях возможно малообъемное мочеиспускание без ощущения «облегчения» вплоть до полной задержки мочи.
Эти сигналы называются «симптомами нижних мочевыводящих путей», без лечения которых возможно развитие тяжелых осложнений.
Диагностика ДГПЖ основывается на жалобах, анамнезе и данных дополнительного обследования. В клинике WMT врачи-урологи используют перечень обследований, без которого невозможно установить точный диагноз и назначить адекватное лечение.
Вышеописанные методы незаменимы, если ситуация не требует экстренного вмешательства. Однако при развитии острой задержки мочи, острой почечной недостаточности либо при кровотечении с тампонадой мочевого пузыря показана срочная госпитализация.
ЗАПИСЬ НА ДИАГНОСТИКУВ клинике WMT пациент может получить как консервативное, так и оперативное лечение, которое будет соответствовать клинической ситуации (объем предстательной железы, степень обструкции мочеиспускания, сопутствующие заболевания), а также мировым рекомендациям и стандартам. Начиная от классической аденомэктомии до современной эндоскопической энуклеации предстательной железы - урологи-хирурги клиники WMT могут выполнить операции любой сложности.
Запишитесь на прием по телефону 8 (861) 206-03-03 или оставьте заявку на сайте.
Доброкачественная гиперплазия предстательной железы (аденома простаты или узловая гиперплазия простаты) – это урологическое заболевание, которое возникает у мужчин вследствие разрастания тканей простаты. Образовавшиеся на простате узлы в результате разрастания тканей могут сдавливать мочеиспускательный канал, тем самым препятствуя мочеиспусканию. При отсутствии лечения мочевой пузырь и почки становятся неспособными выполнять свои функции, повышается риск развития простатита, мужского бесплодия и гипертрофии простаты.
Вследствие гормональных изменений, симптомы гиперплазии простаты имеют тенденцию к постепенному ухудшению. Основными симптомами аденомы простаты являются:
При наличии малейших признаков аденомы простаты необходимо записаться на консультацию к урологу. Так как увеличение простаты может быть спровоцировано нездоровым образом жизни, в качестве профилактики заболевания урологи рекомендуют отказаться от вредных привычек, вести активный образ жизни и придерживаться сбалансированного питания. Также рекомендуется сдавать анализы на холестерин, ИМТ и ПСА (простатического специфического антигена).
Диагностика доброкачественной гиперплазии простаты включает в себя пальпацию предстательной железы при осмотре пациента, а также сдачи мочи и крови для измерения простатического специфического антигена (ПСА). Норма ПСА при аденоме простаты с возрастом меняется, для корректировки уровня антигена врачом может быть назначено медикаментозное лечение.
Лечение доброкачественной гиперплазии предстательной железы направлено на уменьшение симптомов заболевания (восстановление мочевыделительной функции) и препятствию дальнейшего разрастания тканей простаты. Выделяют три основных подхода в лечении аденомы простаты:
В зависимости от стадии заболевания, размеров разрастания тканей, уровня тестостерона и ПСА врач-уролог назначает подходящий метод лечения.
Записаться на консультацию уролога, а также на лечение аденомы простаты в Кропивницком в «ОН Клиник Кропивницкий» вы можете по телефону, указанном на сайте, или воспользовавшись формой записи на прием.
Доброкачественная гиперплазия простаты – увеличение тканей предстательной железы, связанное в основном с дисбалансом таких гормонов, как дигидротестостерон и тестостерон. Патологии подвержено большинство мужчин после 60 лет. Разрастание железы влечет за собой обструкцию уретры, что приводит к нарушению выведения мочи.
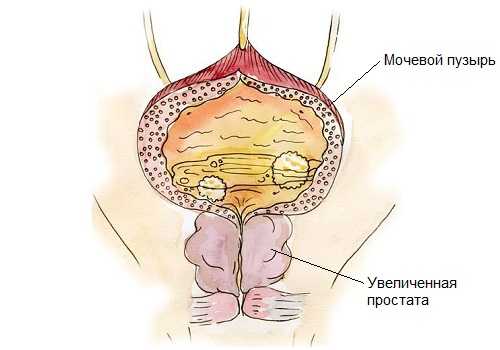
Увеличенная простата нарушает отток мочи, что приводит к ее застою и воспалительным процессам в мочевом пузыре
Симптоматика не всегда зависит от объема предстательной железы. Так, особых признаков может не возникать при значительном ее увеличении, и, наоборот, относительно небольшие размеры простаты могут приводить к возникновению ярких симптомов. Половина пациентов, у которых диагностирована гиперплазия, нуждаются в хирургическом лечении предстательной железы.
Простата состоит из железистой ткани и стромы, содержащей соединительные и мышечные волокна. При ДГПЖ увеличение происходит во всех структурах, но особенно – в строме. У большинства пожилых мужчин в той или иной степени развивается доброкачественная гиперплазия предстательной железы.
Большая часть тестостерона синтезируется яичками. В дальнейшем гормон преобразуется в дигидротестостерон, чувствительность простаты к которому гораздо больше. В процессе трансформирования продуцируется еще одно вещество – 5-альфа-редуктаза, которое входит в состав секрета органа. Недостаток или избыток этого фермента можно корректировать медикаментозными препаратами.
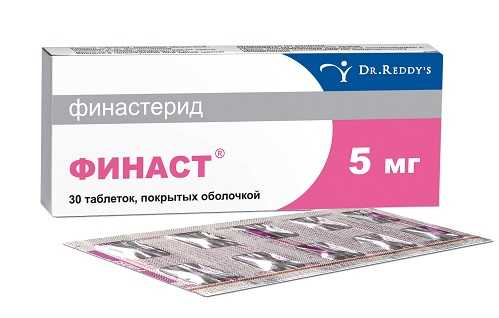
Финаст относится к ингибиторам 5-альфа-редуктазы, т. е. угнетает ее действие
С возрастом в мужском организме под влиянием дигидротестостерона происходит изменение соотношения количества образующихся и умирающих клеток ткани простаты, что и приводит к ее разрастанию.
В начале заболевания такой процесс протекает медленно, но со временем начинается прогрессирование. Признаки доброкачественной гиперплазии предстательной железы можно обнаружить у многих пожилых мужчин, но далеко не у каждого из них изменения слишком выражены.
Симптомы доброкачественной гиперплазии предстательной железы изначально могут полностью отсутствовать, нарастая по мере компрессии уретрального канала разрастающимися тканями простаты.
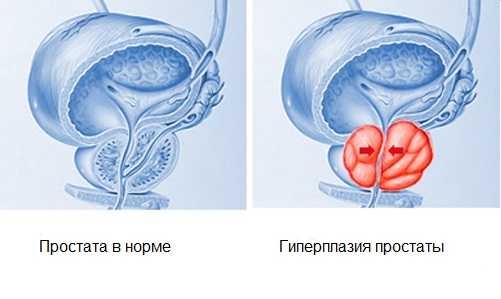
Сдавление уретры при гиперплазии приводит к нарушению процесса мочеиспускания
Во многом причины яркой симптоматики кроются в нарушениях в мочевом пузыре, связанных с его закупоркой, что приводит к изменению мышечных тканей и нарастанию раздражающих признаков. Ухудшает проблему слабость мышечных сокращений мочевого пузыря, что приводит к его неполному опустошению и ухудшению общего самочувствия.
Диффузная гиперплазия предстательной железы сопровождается следующими симптомами:

Никтурия – частые ночные мочеиспускания – может приводить к нарушениям сна
Доброкачественная гиперплазия предстательной железы может проявлять себя и учащением количества посещений туалета, появлением слишком ярких позывов к мочеиспусканию, особенно в ночное время.
Гематурия, признаки инфекционного процесса, невозможность осуществить мочеиспускание или недержание урины – факторы, говорящие о появлении осложнений. Это довольно опасные симптомы, их лечение необходимо, поскольку может развиться почечная недостаточность, которая сопровождается нарастанием общей слабости, отсутствием аппетита, тошнотой, снижением веса. Иногда наблюдается артериальная гипертензия.
Первый признак изменений в простате, выявляемый при лабораторных исследованиях, выявляется у мужчин до 35 лет. После 78 лет гиперплазию предстательной железы обнаруживают у 90% пациентов. При этом только половину больных начинают беспокоить симптомы заболевания.

Аденома простаты наиболее часто диагностируется у пациентов пожилого возраста
О том, что такое гиперплазия предстательной железы, многие мужчины узнают только после появления ярких признаков изменений в простате. Если пациент не обращается к врачу, течение болезни далеко не всегда предсказуемо. Однако далеко не всегда умеренная форма заболевания может прогрессировать. Согласно статистике, улучшение состояния простаты наблюдается у 30% больных. У другой трети – гиперплазия прогрессирует, у остальных мужчин симптоматика не изменяется. Отсутствие своевременного лечения у части больных приводит к необходимости хирургического вмешательства.
Факторами, провоцирующими развитию таких заболеваний, как диффузно- или железисто-стромальная гиперплазия и аденома предстательной железы, являются:
В список мероприятий для диагностики аденомы простаты входит анализ крови на гормоны
Известно, что ткани простаты обладают повышенной чувствительностью к такому гормону, как дигидротестостерон, который синтезируется благодаря работе ферментативного вещества 5-альфа-редуктазы.
Мужчины, подвергшиеся кастрации в раннем возрасте или имеющие низкий уровень этого фермента, не подвержены доброкачественной гиперплазии.

Знание семейного анамнеза поможет предугадать характер развития и исход заболевания
Вероятность хирургического вмешательства по поводу разрастания тканей простаты возрастает при имеющихся в семье случаях оперативного лечения близких родственников по поводу изменений в предстательной железе.
После специально проведенных исследований, выяснилось, что причины такого заболевания, как железистая гиперплазия, кроются в увеличенном количестве рецепторов в тканях предстательной железы.
Имеются сведения, что мужское население восточных стран не страдает такими болезнями, как узловая гиперплазия предстательной железы или диффузная ДГПЖ. Ученые предполагают, что связано это с питанием, состоящим из продуктов, богатых антиоксидантами и фитоэстрогенами.

Антиоксиданты и фитоэстрогены в большом количестве содержатся в растительной пище
Если появились такие симптомы болезни, как затрудненное мочеиспускание, недержание мочи, красноватый оттенок урины, болезненность в области мочевого пузыря, гипертермия, следует срочно обратиться в медучреждение.
При острой задержке мочеиспускания может возникнуть сильная боль, требующая экстренного лечения. У некоторых больных может появиться недержание мочи или неполное опорожнение мочевого пузыря, что ведет к нарушению работы почек, присоединению инфекционного процесса. Возможно образование камней.
Кровь в урине не всегда означает возникновение гиперплазии простаты. Гематурия может развиться в результате злокачественного поражения железы и других органов урогенитальной области. Поэтому так важно проходить обследование после 45 лет.
Своевременное обследование поможет выявить заболевание на ранней стадии и предупредить его осложнения
При отягощенном семейном анамнезе обследоваться необходимо уже с сорокалетнего возраста. Основной целью регулярного врачебного контроля является диагностика злокачественных заболеваний простаты и ее своевременное лечение. Нередко образование опухолей требует хирургического вмешательства.
Онкологические заболевания предстательной железы чаще всего развиваются незаметно, без ярких признаков.
Мужчины, которым была диагностирована гиперплазия предстательной железы и проведено хирургическое лечение, должны помнить, что риск появления злокачественных изменений у них также есть, поскольку патологические клетки могут появиться во внешних тканях простаты, сохраняющихся при оперативном лечении гиперплазии.
Для того чтобы держать под контролем риск развития рака простаты, необходимо вовремя проходить все обследования, назначенные доктором
Так как многие другие патологии предстательной железы имеют похожую с ДГПЖ симптоматику, диагноз ставится только после полного комплекса диагностических мероприятий.
Заболеваниями, сходными по своим признакам с гиперплазией простаты, являются:
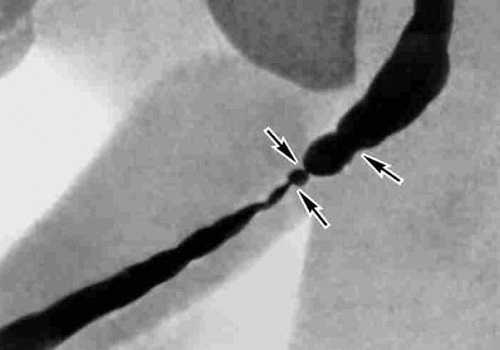
Для выявления стрикутр уретры может использоваться урография с контрастом, при которой отчетливо видны сужения уретрального канала
Сужение канала уретры (стриктура) иногда развивается по причине травмы, использования катетеров, попадания патогенных микроорганизмов. Гематурия нередко свидетельствует о поражении почек или раке мочевого пузыря. Появление резей и болезненности возможно при воспалительном процессе или кальцинатах. Причиной полиурии и учащенного мочеиспускания нередко становится диабет.
Для помощи в определении степени ДГПЖ используется балльная система, предложенная американскими урологами. Так, при оценке, равной 1–7 баллам, симптоматика имеет легкую форму, 7–20 – среднюю, большее количество баллов означает тяжелое течение. При диагнозе гиперплазия предстательной железы 1 степени терапия назначается далеко не всегда. При заболевании предстательной железы 2 степени необходимо лечение. Запущенная стадия требует оперативного вмешательства.

Операция часто проводится при помощи эндоскопии, что гораздо предпочтительнее открытого вмешательства
Методом пальпации уролог производит предварительную оценку состояния простаты. Лечащий врач проводит исследование пальцем, который вводится в прямую кишку, для определения изменений простаты, степени упругости. Осуществлять такой осмотр позволяет ее близость со стенками кишечника. Несмотря на то что такое обследование не очень приятно, оно не является болезненным.
Нодулярная гиперплазия предстательной железы характеризуется ее гладкостью и однородностью. При злокачественной патологии простаты 1 степени выявляется неравномерная поверхность и наличие узлов. Увеличенные объемы предстательной железы далеко не всегда требуют лечения.
Для постановки диагноза требуется проведение анализов мочи, крови.
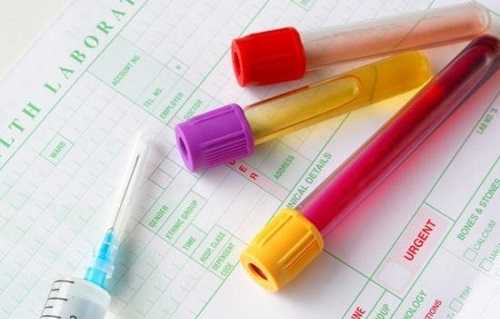
Анализы мочи и крови необходимы при первичной диагностике аденомы простаты
Показатели креатинина необходимы для определения состояния почек. Значения ПСА позволяют выявить изменения в предстательной железе. Могут быть назначены уродинамическое исследование, УЗИ мочеполовой системы и брюшины.
При выявлении гематурии в урине необходимы дополнительные обследования для исключения онкологического заболевания или болезни почек.
Для определения динамики процесса мочеиспускания пациент должен опорожнить мочевой в специальное устройство, которое выдает такие характеристики, как скорость, объем, время опорожнения. Для достоверности объем урины должен быть не менее 150 мл. Показательной характеристикой является скорость оттока урины (мл/с). При значениях ниже 10 подозревают обструкцию мочевыводящих путей. При показателе от 15 такого нарушения нет.
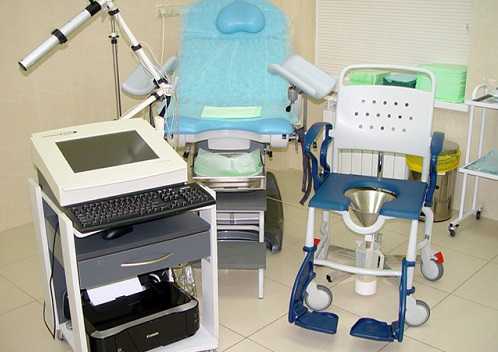
Уродинамическая диагностика позволяет точно оценить нарушения функций органов мочевыделения
Уродинамическое исследование проводится больным с неврологическими нарушениями, длительной формой диабета, а также пациентам, которым было проведено неудачное хирургическое лечение по поводу заболевания предстательной железы.
Значения ПСА, как правило, завышены при фиброзно или диффузной форме гиперплазии железы. Слишком высокий уровень антигена чаще всего говорит о злокачественных изменениях простаты. Исследование с помощью ультразвука позволяет выявить эхопризнаки гидронефроза почек, который нередко развивается при разрастании тканей железы.
Врачебный контроль без назначения терапии показан пациентам при минимальной симптоматике и нормальном самочувствии мужчины. Таким пациентам ежегодно назначаются анализы крови, мочи, УЗИ простаты.
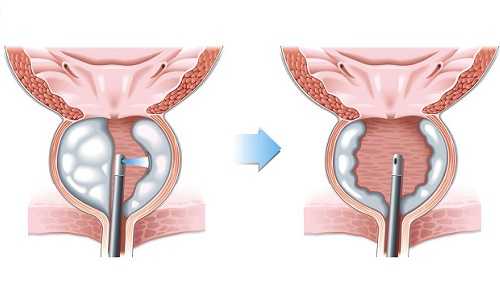
Лазерная энуклеация наименее травматична для пациента
Лазерная энуклеация гиперплазии простаты проводится при нодозной форме заболевания, второй или третьей степени гиперплазии.
О том, что такое ДГПЖ и как лечить заболевание, пациенту объясняет врач-уролог. При незначительных нарушениях препараты могут не назначаться. Если аденоматозный вид изменений простаты сопровождается симптомами, используются лекарственные средства, содержащие альфа-блокаторы. Такие препараты блокируют рецепторы, что приводит к снижению тонуса мышечных тканей предстательной железы и мочевого пузыря. Эти же лекарства применяются и при артериальной гипертензии, поэтому их прием может сопровождаться гипотонией, выражающейся общей слабостью, потемнением в глазах, головокружением, отсутствием аппетита. Альфа-блокаторы достаточно эффективны при ДГПЖ. На фоне такой терапии симптоматика уменьшается до 50%.
Микропрепарат Финастерид является ингибитором редуктазы и позволяет снизить степень проявления заболевания.
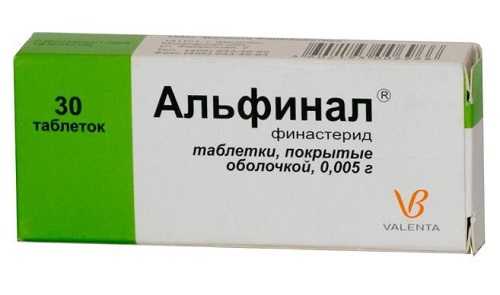
Финастерид выпускается под различными фирменными наименованиями
Мужчины, принимающие это лекарство, отмечают повышение скорости оттока урины. Результаты обследования после полугода такого лечения показывают у многих пациентов уменьшение объема предстательной железы. Препараты подобного действия позволяют многим пациентам избежать оперативного лечения гиперплазии. При приеме могут возникнуть такие явления, как увеличение грудных желез, снижение полового влечения, проблемы с эрекцией.
При противопоказаниях к оперативному лечению пациентам, у которых выявлена обструкция, ставится специальный стент, позволяющий нормализовать процесс мочеиспускания.
К сожалению, при обследовании мочеполовой системы у мужчин очень часто выявляются изменения в предстательной железе. Не стоит пугаться, если поставлен диагноз «гиперплазия». О том, что это такое и как улучшить состояние простаты, расскажет подробнее врач-уролог. Далеко не каждое выявленное заболевание железы требует медикаментозного или хирургического лечения.

Не стоит бояться лечения гиперплазии простаты, иногда достаточно врачебного наблюдения
Достаточно часто пациентам рекомендуется проходить ежегодное обследование, необходимое для контроля за динамикой происходящих в предстательной железе изменений. Срочная медицинская помощь может понадобиться при ухудшении состояния пациента, нарастании гиперурикемии, появлении острых болей в области мочевыводящих путей. Нередко в таких ситуациях требуется срочное оперативное вмешательство.
Подробнее о доброкачественной гиперплазии простаты смотрите в видео ниже:
Узловая гиперплазия предстательной железы поражает голову пожилых мужчин в возрасте 60-65 лет. Проявляется частым, но затрудненным мочеиспусканием, прерывистой и слабой струей. При появлении каких-либо симптомов следует обратиться к специалисту, так как легкие изменения могут стать злокачественными.
Доброкачественная гиперплазия предстательной железы заключается в разрастании железистых элементов и частей тканей стромы предстательной железы.Доброкачественная гиперплазия предстательной железы – это заболевание преимущественно пожилых мужчин, с возрастом почти все пожилые мужчины страдают заболеваниями предстательной железы Первые симптомы обычно появляются в возрасте 60-65 лет (очень редко до 40 лет).
Предстательная железа является частью мужской репродуктивной системы. Он расположен в малом тазу ниже мочевого пузыря. Состоит из железистых элементов и окружающих тканей (тяжей). Подробнее про шаговый сальник: можно прочитать здесь .
Вызывает выделения, в которых находятся сперматозоиды — мужские половые клетки, отвечающие за оплодотворение. Часть уретры, являющаяся составной частью мочевыделительной системы, проходит через паренхиму предстательной железы – ее роль заключается в отводе мочи, скапливающейся в мочевом пузыре, наружу (это важно для понимания симптомов заболеваний предстательной железы, вызывающих давление на уретру и проблемы с мочеиспусканием).
Доброкачественная гиперплазия предстательной железы или ДГПЖ ( Доброкачественная гиперплазия предстательной железы ) состоит из пролифераций железистых элементов и частей стромальных тканей. Доброкачественная гиперплазия предстательной железы является заболеванием в основном пожилых мужчин , с возрастом почти все пожилые мужчины страдают заболеваниями предстательной железы. Первые симптомы обычно появляются в возрасте 60-65 лет (очень редко до 40 лет) и в основном связанные с недугами со стороны мочевыделительной системы.
Симптомы в основном связаны с нарушением мочеиспускания:
Причины гиперплазии предстательной железы до сих пор остаются неясными . Доказано лишь значительное увеличение частоты заболевания с возрастом. Существующие теории объясняют возникновение болезни нарушением гормонального баланса.
Гормоны – вещества, регулирующие работу организма.Их много видов, а их производством занимается широко понимаемая эндокринная (эндокринная) система. Другие теории объясняют возникновение ПБГ дисбалансом между отмирающими и новыми клетками. Скорее всего, существует множество факторов, способствующих тому, что с возрастом в какой-то момент возникает гипертрофия простаты.
Врач, занимающийся заболеваниями предстательной железы уролог. Основной причиной обращения к нему являются нарушения мочеиспускания, описанные в разделе Симптомы болезни .Во время визита пациент должен сообщить врачу, с какого времени появились симптомы и какова их степень тяжести.
Очень полезным может быть заполнение Международной шкалы симптомов простаты (I-PSS) , которая позволяет с самого начала классифицировать имеющиеся недуги к определенной стадии развития заболевания.
В дополнение к сбору интервью с пациентом, очень важным обследованием является ректальное обследование, которого многие пациенты часто хотят избежать.Однако следует помнить, что это основное и обязательное обследование предстательной железы, а в некоторых странах оно является обязательной частью обследования каждого пожилого мужчины, обращающегося к врачу (не только урологу), даже без жалоб на мочеиспускание. . Он позволяет легко выявить многих серьезных заболеваний.
Вторым важным элементом, на который должен обратить внимание врач, является исключение неопластического процесса в простате . Это заболевание имеет очень похожие симптомы, но гораздо опаснее доброкачественной гиперплазии предстательной железы.После полной диагностики пациенту назначают соответствующее лечение, которое должно включать:
Увеличивающаяся предстательная железа в какой-то момент начинает сужать уретру , проходящую через нее , что приводит к затруднению оттока мочи. Поток выделяемой мочи становится меньше, чем до заболевания.
Препятствие в оттоке мочи приводит к изменениям в мочевом пузыре, который состоит, среди прочего, из мышц, которым теперь приходится выполнять больше работы для мочеиспускания, несмотря на препятствие. Они начинают переполняться (чтобы иметь возможность справляться с большей работой), а высокое давление в мочевом пузыре при мочеиспускании может вызывать образование «карманов» в стенке, так называемых дивертикулы. Однако со временем мышцы мочевого пузыря перестают с этим справляться, и некоторое количество мочи остается в мочевом пузыре.
Остаточная моча способствует инфекциям мочевыводящих путей. Разрастание мышц мочевого пузыря может оказывать давление на мочеточники, что, в свою очередь, затрудняет отток мочи в мочевой пузырь и вызывает растяжение мочеточников и, как следствие, увеличение части почек (чашечно-лоханочной системы). ), что привело к их отказу . В начальной стадии заболевания изменения обратимы после начала соответствующего лечения. Иногда заболевание протекает без каких-либо явных симптомов и выявляется, когда изменения в мочевыводящих путях и почках уже далеко зашли.
Основным фактором риска является возраст. Подсчитано, что у половины мужчин в возрасте 60 лет и у 80% мужчин в возрасте 80 лет присутствуют изменения в предстательной железе.
1. Ректальное пальцевое исследование (латинское исследование per rectum )
Неприятное исследование, но может очень помочь в диагностике заболеваний предстательной железы (и не только).Врач исследует размер, симметричность и консистенцию предстательной железы через задний проход пальцем. Тест позволяет выявить тревожные изменения и провести дальнейшую диагностику. Здоровая простата размером с каштан, гладкая и эластичная. Во время осмотра уролог определяет, увеличена ли она, уплотнена, асимметрична или на ней нет уплотнений. Следует помнить, что per rectum нельзя исследовать всю предстательную железу, а некоторые поражения могут быть недоступны при этом обследовании и требуют более сложных методов диагностики.Это обследование, кроме предварительной дефекации, не требует какой-либо специальной подготовки.
2. Определение концентрации ПСА (простатический специфический антиген)
ПСА (антиген простаты определяется в крови ) - это вещество, вырабатываемое практически исключительно предстательной железой. Его концентрация может повышаться при различных заболеваниях предстательной железы. Наиболее важным из них является раковых заболеваний (тогда концентрация ПСА значительно возрастает).Основной целью его определения является исключение или подтверждение опухолевого заболевания предстательной железы (которое может давать симптомы, сходные с доброкачественной гиперплазией). Считается, что всем пожилым мужчинам, обратившимся к врачу с жалобами на мочевыводящие пути, следует проверить уровень ПСА.
Цель состоит в том, чтобы как можно быстрее выявить потенциальные новообразования (которые намного опаснее, чем доброкачественная гиперплазия предстательной железы). Нормальный уровень ПСА составляет 0-4 нг/мл.Результат выше 10 нг/мл должен привести к проведению детальной диагностики с целью выявления или исключения рака предстательной железы. ПСА также может быть повышен при других заболеваниях предстательной железы, а также после других диагностических тестов простаты (таких как per rectum ).
3. Анализ мочи
Определенные параметры мочи оцениваются и могут сообщать:
Одним из тест-элементов является культура мочи - это культура бактерий из мочи при инфекции мочевыводящих путей, которая позволяет подобрать соответствующую антибактериальную терапию. Комплексная оценка мочи является одним из элементов квалификации пациента для конкретного вида лечения заболеваний предстательной железы.
4. Оценка симптомов (I-PSS) и качество жизни (QOL)
1.Тест функции почек
Базовым параметром является уровень креатинина, соединение, вырабатываемое в мышцах человека, которое нигде в организме не всасывается и полностью выводится почками. Соответственно высокое повышение его концентрации отражает нарушение функции почек. Поскольку препятствие оттоку мочи, такое как заболевания предстательной железы, может привести к почечной недостаточности, оценка почечных параметров является важным компонентом диагностики заболеваний предстательной железы.
2 Трансуретральная флоуметрия (урофлоуметрия)
Этот тест очень полезен в диагностике, так как дает информацию об обструкции оттока мочи на уровне уретры и тяжести заболевания.
Специальный аппарат регистрирует потоков мочи в единицу времени при мочеиспускании (мочеиспускании). Это простой неинвазивный тест. Перед ее выполнением больной получает больше жидкости для питья – дело в том, что мочевой пузырь полностью наполнен.Затем моча переносится в специальный желоб, к которому подключается датчик, передающий информацию на аппарат (урофлоуметр), который фиксирует ход мочеиспускания и в итоге вычерчивает график процесса мочеиспускания. Кроме того, результат теста включает в себя такую информацию, как: время мочеиспускания, задержки потока, время до максимального потока, максимальный и средний уретральный поток и объем мочеиспускания.
У здорового мужчины время мочеиспускания, задержки и выделения, а также время достижения максимального выделения короткие.Максимальная струя мочи очень интенсивна и объем мочеиспускания большой. Пиковые выделения возникают в середине мочеиспускания и быстро заканчиваются. График имеет форму высокого острого заостренного конуса. Пробу следует повторить многократно, а объем выделяемой мочи должен превышать 150 мл. Диаграмма потока мочи у мужчины с заболеваниями предстательной железы показывает большую задержку мочеиспускания, большую его продолжительность (до 2-3 раз) и длительный период достижения максимального потока.Как средний канальцевый поток, так и объем мочеиспускания значительно ниже. График более длинный, плавный и растянутый.
3. УЗИ мочевыводящих путей с определением количества остаточной мочи в мочевом пузыре
Важно оценить количество остаточной мочи, особенно после мочеиспускания. Остаточная моча представляет собой риск развития инфекций мочевыводящих путей, которые могут привести к повреждению почек. УЗИ — безболезненный, неинвазивный метод, не имеющий побочных эффектов и противопоказаний. Основан на использовании высокочастотных волн, которые с помощью специальных устройств позволяют отображать внутреннюю часть тела человека . Ультразвуковая головка размещается на поверхности живота, возле пупка. Его функция заключается в излучении и улавливании волн, отраженных от органов. Эти волны затем анализируются и выдают изображение на монитор. Помимо оценки остаточного заболевания, это обследование позволяет визуализировать структуру мочевого пузыря, размеры предстательной железы и оценить близлежащие органы (выявление возможных сопутствующих заболеваний).Для повышения достоверности теста его следует повторить несколько раз и исследовать наполненный мочой мочевой пузырь и состояние после мочеиспускания.
4. Запись мочеиспускания
Это запись пациентом за несколько дней сведений о количестве и частоте мочеиспускания и объеме потребляемой жидкости. Это позволяет визуализировать степень нарушения мочеиспускания, оценку полиурии и выраженность ноктурии (ноктурии).
1.Тест потока катушки и внутрипузырного давления
Тест, проводимый редко, только в случае диагностических сомнений. Он помогает дифференцировать местонахождение препятствия , препятствующего оттоку мочи - между обструкцией мочевого пузыря (больная простата, расположенная ниже мочевого пузыря) или препятствием внутри мочевого пузыря (повреждение функций мышц, отвечающих за мочеиспускание). Только операция по поводу обструкции мочевого пузыря может принести улучшение.
2. Трансректальное УЗИ предстательной железы
Проводится только тем больным, которым необходима информация о точной форме и размерах простаты для дальнейшего лечения. Это один из ультразвуковых методов, предполагающий введение в задний проход специальной ультразвуковой головки, что значительно улучшает визуализацию пораженной простаты. Выполняется преимущественно при подозрении на опухолевые изменения (дифференциация доброкачественных и злокачественных изменений) и позволяет произвести точный забор фрагмента предстательной железы для исследования (биопсия предстательной железы).
3. УЗИ верхних мочевыводящих путей и/или урография
Это тест частей мочевыделительной системы над мочевым пузырем. Выполняется только у некоторых больных по особым показаниям. Принцип работы УЗИ описан выше. Урография, с другой стороны, является более старым исследованием, в котором используются рентгеновские снимки, где так называемые контрастное вещество (вещество, которое можно визуализировать на рентгеновском снимке).Тест позволяет оценить то, как моча течет через определенные отделы мочевыделительной системы.
Показания к УЗИ верхних мочевыводящих путей/урографии:
4. Эндоскопия (цистоскопия или эндоскопия) нижних мочевыводящих путей
Тест для оценки внутренней части мочевыводящих путей. Лечащий врач вводит в уретру зеркало, устройство размером с карандаш с подсветкой, которое позволяет осмотреть мочевой пузырь, уретру и простату. При осмотре оценивают размеры и внешний вид простаты, степень пережатия уретры и возможное поражение других органов.
Целью лечения является выбор лечения, которое уменьшит симптомы расстройства мочеиспускания и улучшит качество вашей жизни.Для выбора подходящего типа терапии следует учитывать такие факторы, как:
К сожалению, при лечении заболеваний предстательной железы самые эффективные методы лечения связаны с наибольшим количеством осложнений. Когда симптомы легкие, начальное лечение может быть отложено.
Все еще разрабатываются новые методы лечения с низкой степенью инвазивности (например, лазерная терапия), но их эффективность и показания к применению еще точно не установлены.Существующие методы лечения доброкачественной гиперплазии предстательной железы включают медикаментозное, хирургическое и оперативное вмешательство.
Чаще всего применяются на ранних стадиях развития заболевания, когда симптомы слабо выражены и не мешают нормальному функционированию больных. Существует несколько групп препаратов, применяемых при заболеваниях предстательной железы с различным механизмом действия, две основные группы:
1. Альфа-блокаторы
Предстательная железа включает мышцы и расположена вокруг железы.Альфа-блокаторы — это препараты, которые вызывают расслабление мышц, что снижает давление на уретру и облегчает некоторые симптомы. У большой группы больных отмечаются улучшения при применении этих препаратов независимо от размеров предстательной железы, которые наступают через 7-14 дней применения этих препаратов. Побочными эффектами альфа-блокаторов являются головокружение, обмороки и усталость (которые, однако, со временем проходят). Эти препараты могут дополнительно снижать артериальное давление (положительный эффект в случае дополнительной гипертонии).Эти препараты не следует применять людям с низким кровяным давлением или при обмороках. Другим побочным эффектом является так называемый Ретроградная эякуляция – это выброс спермы в мочевой пузырь вместо уретры при эякуляции, это несерьезный процесс, исчезает после прекращения приема лекарства.
2. Ингибиторы альфа-5-редуктазы
Как было сказано выше, одним из механизмов гиперплазии предстательной железы являются нарушения гормонального баланса. Препараты из группы ингибиторов 5-альфа-редуктазы подавляют влияние мужских половых гормонов (тестостерона) на простату, что сдерживает ее увеличение, и даже уменьшает симптомы .Эти препараты останавливают ухудшение симптомов, а часто даже частично облегчают их. Лечебный эффект достигается только через полгода, а иногда и год. Каждый второй пациент, получающий лечение этой группой препаратов, должен чувствовать себя лучше. Прекращение приема ингибиторов 5-альфа-редуктазы приведет к тому, что ваши симптомы вернутся и ухудшатся (увеличение простаты). К редким побочным эффектам относятся эректильная дисфункция и расстройства полового влечения (либидо), которые исчезают после прекращения терапии. Прием этих препаратов снижает риск хирургического вмешательства и развития серьезного осложнения полной остановки мочеиспускания.
Риск осложнений после медикаментозного лечения невелик, и они обычно исчезают после прекращения лечения. В случае значительного прогрессирования заболевания фармакологическое лечение становится неэффективным.
Его назначают в терапии, когда одних лекарств становится недостаточно и они не облегчают симптомы в достаточной степени. В свою очередь они позволяют избежать осложнений оперативного лечения, но остаются менее эффективными по отношению к ним. В том числе:
3.Установка интрауретральных имплантатов (стентов) 9000 3
Этот метод лечения предназначен только для пациентов, которым операция противопоказана. Предполагает введение в уретру стентов – небольших металлических спиралей, задачей которых является удержание стенок уретры открытыми. Другие методы направлены на уменьшение размеров увеличенной простаты. Стентирование предназначено для преодоления стентирования уретры и сохранения ее открытой.
Устанавливаемые стенты можно разделить на два типа - временные (которые необходимо время от времени заменять) и постоянные (используются реже, поскольку имеют тенденцию к большей закупорке).Процедура введения относительно проста, занимает около 15 минут и проводится под общим наркозом.
В течение нескольких недель после процедуры пациент может испытывать некоторый дискомфорт при мочеиспускании, например, жжение, частое мочеиспускание, боль в уретре при мочеиспускании. Однако стентирование может иметь ряд побочных эффектов: во-первых, оба типа стентов могут зарастать и, как следствие, вызывать обструкцию уретры. Временные стенты могут менять свое положение в уретре, то есть перемещаться ниже или выше простаты, что приводит к повторному давлению на уретру.Временные стенты следует менять каждые шесть месяцев.
4. Теплотерапия (термотерапия) 9000 3
Термотерапия использует тепловую энергию для разрушения ткани предстательной железы и ее уменьшения. В уретру вводят тепловыделяющий катетер. Сама простата нагревается до соответствующей температуры, что вызывает некроз некоторых ее тканей. Система охлаждения предотвращает повреждение других тканей, специальный датчик, вставленный в прямую кишку, следит за их температурой.
Процедура проводится под местной анестезией , т.е. пациент находится в сознании, но не чувствует боли. В течение нескольких недель после процедуры пациент может испытывать дискомфорт при мочеиспускании. Недостатком является задержка мочи после процедуры у каждого четвертого пациента из-за отека предстательной железы (со временем уменьшающегося в размерах), что требует оставления катетера. Это лечение не у всех мужчин облегчает симптомы, и его эффективность ниже, чем у хирургических методов.Он в основном показан молодым мужчинам с небольшими размерами предстательной железы, которые обеспокоены операцией.
5. Лазерная терапия
Это новый вид лечения только в экспериментальной фазе . Лазер в этом случае используется для генерации локальной тепловой энергии. Как и при тепловой терапии, ткань предстательной железы разрушается. Процедура занимает несколько десятков минут и проводится под общим наркозом. После процедуры в мочевыводящие пути вводят катетер (гибкая трубка), чтобы уретра оставалась открытой, пока ткани заживают после операции.Возможные осложнения после лазеротерапии:
Абсолютным противопоказанием к его проведению является подозрение на рак предстательной железы.
Необходим при значительной задержке мочи, трудностях лечения, рецидивирующей инфекции мочевыводящих путей или почечной недостаточности.Состоит из:
6. Трансуретральная резекция простаты (ТУРП)
Это наиболее часто выполняемая процедура при доброкачественной гиперплазии предстательной железы. Это называется «золотой стандарт» для лечения этого состояния. Он заключается во введении в мочеиспускательный канал аппарата (электрорезектора), который вырезает среднюю часть разросшейся простаты, при этом остаются наружные ее края.
Данная процедура проводится под общим наркозом и длится в среднем от получаса до часа.После операции в мочевой пузырь вводят катетер (который удаляют примерно через два дня). Пребывание в стационаре обычно длится 3-4 дня, улучшение ощущается сразу после процедуры. Пациенты после ТУР ПЖ могут жаловаться на проблемы с мочеиспусканием: жжение, императивные позывы (невозможность удержать мочу в мочевом пузыре из-за сильной потребности в мочеиспускании) — эти симптомы исчезают в течение нескольких дней или недель. Кроме того, может появиться эректильная дисфункция. После такого лечения в течение нескольких недель в моче может быть видна кровь, которая со временем исчезнет, и моча станет прозрачной.Однако, если состояние сохраняется или кровотечение становится сильным, обратитесь к врачу.
У большинства мужчин наблюдается ретроградная эякуляция . - это заброс спермы обратно в мочевой пузырь, а не в уретру, и является постоянным побочным эффектом. Менее распространенными осложнениями являются недержание мочи и сужение уретры. К сожалению, некоторым пациентам требуется повторная операция из-за отрастания или неполного иссечения разросшихся частей.
7. Трансуретральный разрез предстательной железы
Это редко выполняемая процедура. В первую очередь он предназначен для группы больных с относительно небольшой гиперплазией предстательной железы. Это простая процедура, включающая введение в уретру устройства, с помощью которого рассекается простата и часть мочевого пузыря. Это позволяет тканям, окружающим уретру, разделиться и уменьшить давление на нее. Сама процедура занимает около 20 минут и проводится под общим наркозом.После операции мочевой пузырь катетеризируют, катетер удаляют на следующий день, и через 2-3 дня можно отправляться домой. У небольшого числа людей может развиться ретроградная эякуляция (см. выше). Большим недостатком является значительный риск рецидива симптомов — в этом случае пациентов обычно направляют на трансуретральное удаление простаты.
8. Послеродовая аденэктомия
Этот тип операции показан в первую очередь пациентам с значительно увеличенной простатой . Во время этой процедуры сначала делается поперечный разрез внизу живота (в этом случае остается рубец), через который удаляется простата.Процедура занимает в среднем час, а пребывание в стационаре - неделю.
Как и при предыдущих видах операции, необходимо установить катетер (обычно удаляемый через 3-4 дня). В послеоперационном периоде около полутора месяцев рекомендуется щадящий образ жизни и избегание поднятия тяжестей (риск расхождения послеоперационной раны). Предстательную железу, удаленную в ходе этой процедуры, можно исследовать под микроскопом на наличие опухолевого заболевания.
Контроль функций мочевыделительной системы и почечных параметров при заболеваниях предстательной железы имеет двойную функцию.
Пациент должен знать, что как хирургическое, так и хирургическое лечение не всегда обеспечивает немедленное полное облегчение. Некоторые симптомы, такие как частое мочеиспускание и императивные позывы, могут сохраняться в течение длительного времени после операции.
Грамотно подобранная терапия – важный элемент воздействия на жизнь больного простатитом.Прежде всего, пациент должен быть осведомлен о пользе и отрицательном влиянии конкретных терапевтических методов. В связи с различными видами терапии пациенту следует совместно с врачом решить, какой из ее видов будет наиболее подходящим для него, прежде чем принимать окончательное решение.
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации о здоровье и здоровом образе жизни, пожалуйста, снова посетите наш портал!
Предстательная железа (другие названия: простата, простата) – орган, встречающийся у мужчин. Имеет форму и размер грецкого ореха. Он расположен чуть ниже мочевого пузыря и окружает уретру. Он вырабатывает особую жидкость, которая является важным компонентом спермы (спермы).
Примерно через 45.-50. лет простата постепенно увеличивается в размерах (это так называемаядоброкачественная гиперплазия предстательной железы) и у некоторых мужчин является причиной нарушения мочеиспускания. Причины этого точно не известны, но известно, что важную роль играет мужской гормон тестостерон.
Увеличение предстательной железы обнаруживается примерно у 80% мужчин в возрасте 75 лет, а симптомы гиперплазии встречаются примерно у 50% мужчин этого возраста.
Увеличенная предстательная железа вызывает сужение мочеиспускательного канала, проходящего через центр предстательной железы, нарушая отток мочи при ее выведении из мочевого пузыря.
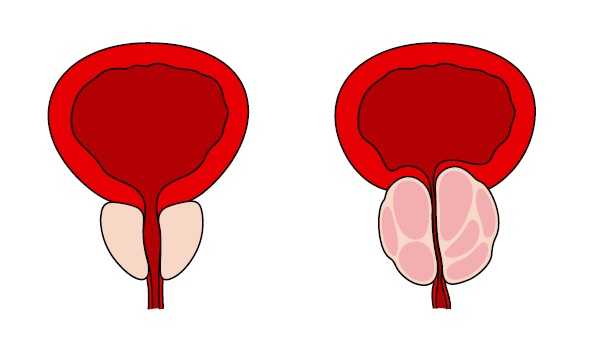
Общие симптомы:
Также могут быть симптомы раздражения мочевого пузыря, вызванного увеличением предстательной железы: частое мочеиспускание (чаще, чем обычно), как днем, так и ночью, что особенно неприятно в повседневной жизни, или потребность в немедленном мочеиспускании, так называемый острая потребность в мочеиспускании.
Сначала симптомы слабо выражены, но часто ухудшаются со временем, со временем, месяцами или годами. В некоторых случаях такие осложнения, как задержка мочи, обычно развиваются у ранее не леченных мужчин или у тех мужчин, которые прекратили лечение.
Задержка мочи может быть:
Если у вас затрудненное мочеиспускание, недержание мочи или гематурия, обратитесь к своему терапевту. Срочное сообщение в отделение неотложной помощи необходимо при внезапной полной задержке мочи.
Врач подозревает увеличение простаты на основании распространенных проблем с мочеиспусканием.
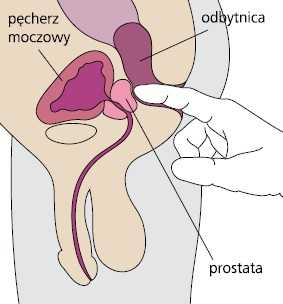
Размер и другие особенности простаты оценивают путем осмотра железы пальцем, введенным в прямую кишку (так называемое исследование per rectum , см. рисунок справа). Кроме того, он или она назначает общий анализ мочи и измерение концентрации специфического антигена простаты (ПСА) в крови. Размер простаты можно более точно оценить с помощью УЗИ, когда мочевой пузырь хорошо наполнен мочой.
Уролог является компетентным специалистом при заболеваниях простаты. В зависимости от типа и тяжести симптомов определяется необходимость более подробных диагностических тестов, таких как функциональные тесты (уродинамическое исследование) или цистоскопия (эндоскопия мочевого пузыря).
В зависимости от тяжести расстройства мочеиспускания и характера ваших симптомов может быть достаточно изменить образ жизни или вам могут потребоваться лекарства или хирургическое вмешательство (урология для уменьшения обструкции оттока мочи из мочевого пузыря).
Изменение образа жизни может быть большим улучшением, и его будет достаточно, когда симптомы легкие. К ним относятся отказ от курения и ограничение потребления кофеина (никотин и кофеин раздражают мочевой пузырь), а также ограничение потребления жидкости в определенных ситуациях (например, во время сна).перед важной встречей, перед походом в кино, театр, перед сном), двукратное мочеиспускание в течение нескольких минут позволяет лучше опорожнить мочевой пузырь и увеличить время между мочеиспусканиями. Медицинское освидетельствование требуется не реже одного раза в год.
Если расстройство мочеиспускания более тяжелое или симптомы более серьезные, врач может назначить вам лекарства, помогающие оттоку мочи из мочевого пузыря путем расслабления мышц мочевыводящих путей (альфа-блокаторы, например, доксазозин, альфузозин, тамсулозин) или для снижения уровня 5-альфа-редуктазы предстательной железы, напримерфинастерид). В случае приема альфа-адреноблокаторов улучшение может ощущаться уже через несколько дней, но полный эффект наступает примерно через 4-6 недель. Эффект финастерида по уменьшению предстательной железы и уменьшению симптомов обычно становится очевидным только примерно через 6 месяцев лечения. Есть много безрецептурных растительных препаратов, рекомендуемых при гиперплазии простаты, но нет убедительных научных доказательств их эффективности, и вы не должны заменять их лекарствами, назначенными врачом.
Показанием к хирургическому лечению являются тяжелые и очень беспокоящие симптомы или отсутствие улучшения на фоне фармакологического лечения. Это касается примерно 20–25% мужчин, лечившихся от гипертрофии предстательной железы. Цель лечения — восстановить отток мочи из мочевого пузыря путем удаления только центральной части предстательной железы, создав достаточно широкий канал.
Наиболее часто используемые хирургические методы для удаления ткани предстательной железы, пережимающей уретру:
При задержке мочи требуется немедленная установка мочевого катетера для обеспечения оттока мочи. При этом врач рекомендует принимать препараты для улучшения проходимости уретры. Обычно через некоторое время уролог назначает удаление катетера и наблюдение. Если задержка мочи возникает снова, катетер вводят повторно, и пациенту обычно назначают операцию.
Полного излечения, т. е. разрешения гиперплазии предстательной железы, достичь не удается, однако примерно у 75–80% мужчин наблюдается значительное улучшение состояния при приеме лекарственных препаратов в соответствии с рекомендациями врача.
После хирургического лечения струя мочи становится значительно сильнее, при этом частые и настойчивые позывы к мочеиспусканию сохраняются некоторое время и постепенно стихают. Из-за прогрессирующего процесса увеличения предстательной железы примерно 10% мужчин потребуется повторное хирургическое лечение в течение 5 лет после первого лечения.
Независимо от вида лечения мужчины с гиперплазией предстательной железы должны оставаться под наблюдением уролога, принимать назначенные им препараты и особенно не прекращать их прием после наступления улучшения, а также регулярно проходить диспансерное наблюдение.
В настоящее время нет известных методов профилактики гиперплазии предстательной железы.Важно не игнорировать начальные симптомы заболевания во избежание серьезных осложнений (задержка мочи, обструктивная нефропатия). Риск рака предстательной железы у мужчин с гиперплазией предстательной железы не выше, чем у мужчин без нее.
Аденома предстательной железы также известна как гиперплазия предстательной железы – то есть ее железистая гипертрофия. Результатом аденомы является давление на уретру, что вызывает у пациентов проблемы с мочеиспусканием, когда моча остается в мочевом пузыре. Следствием является воспаление мочевого пузыря.
Остаточная моча способствует воспалению мочевого пузыря. Когда он накапливается, он растягивает мочевой пузырь и вызывает высокое кровяное давление в мочевом пузыре. Только увеличение давления в мочевом пузыре позволяет небольшому количеству мочи выдавливаться через мочеиспускательный канал, в результате чего давление в мочевом пузыре падает, и мочевой пузырь больше не может опорожняться. Через некоторое время остаточная моча в мочевом пузыре снова вызывает повышение давления, что позволяет вам больше мочиться и т. д.
Аденома предстательной железы чаще всего встречается у мужчин в возрасте 50 лет и старше.
Причина недуга в виде аденомы простаты до конца не известна. Однако говорят, что проблемы с мочеиспусканием являются следствием мужского климакса и появляются после 40 лет. При чрезмерной гипертрофии аденомы простаты можно заподозрить раннюю опухоль простаты.
Это связано с гормональными изменениями андропаузы, генетикой или неправильным питанием. Точный механизм развития болезни неизвестен. Гипертрофия предстательной железы на ранней стадии не представляет опасности.
Симптомы аденомы предстательной железы сильно различаются от пациента к пациенту в зависимости от причин, по которым она возникает.К ним относятся:
Менее распространенные симптомы аденомы предстательной железы, которые можно наблюдать в клиническом течении, включают:
Нарастающее уплотнение уретры и тот факт, что моча со временем остается в мочевом пузыре, вызывает его большее растяжение, усиление болезненных позывов к мочеиспусканию, ретроградное растяжение мочеточников, а иногда даже гидронефроз.
Диагноз ставит врач. Важно как можно раньше обратиться к урологу, ведь чем раньше будет диагностировано заболевание, тем раньше можно будет начать соответствующее лечение.Мужчины должны помнить, что любые проблемы с донорством должны побудить их обратиться к врачу.
Игнорирование проблем с аденомой простаты может привести к развитию рака.
Существует несколько методов лечения аденомы простаты.
1. Фармакологическое лечение - наиболее часто применяемыми препаратами являются так называемыеα-адреноблокаторы (например, тамсулозин, теразозин, доксазозин и др.). Они предназначены для блокирования α1-адренорецепторов, расслабления гладкой мускулатуры мочевыводящих путей и облегчения мочеиспускания пациенту. Кроме того, врачи рекомендуют принимать ингибиторы 5α-редуктазы, представляющие собой ферменты, превращающие тестостерон в дигидротестостерон. Эти виды препаратов подавляют размеры предстательной железы в течение нескольких месяцев.
2. Малоинвазивные методы - основаны на применении лазерных процедур, которые отличаются друг от друга лазерным лучом и используемой техникой.Наиболее популярным лазерным лечением является трансуретральная лазерная коагуляция. Он используется для индукции тромботического некроза в железистой ткани предстательной железы. Оператор, выполняющий процедуру, должен иметь большой опыт, поскольку такие методы вызывают высокий процент осложнений, например, раздражение мочеполовых путей и необходимость длительной катетеризации после процедуры. Помимо обменного метода, существуют также методы лечения с использованием тепловой энергии (проводимые в течение одного дня пребывания в стационаре), в том числе: трансуретральная игольчатая абляция и локальная трансуретральная микроволновая гипертермия.
3. При более значительной гипертрофии железы и стойкой, обильной задержке мочи в мочевом пузыре и его рецидивирующем воспалении требуется хирургическое лечение . Наиболее распространенной хирургической процедурой является трансуретральная резекция простаты, которая включает эндоскопический доступ к уретре и введение в нее электрической петли, удаляющей часть аденомной массы. В случае большего объема аденомы проводят воспалительную резекцию аденомы простаты (такой вид операции требует длительной госпитализации).Альтернативным решением (при небольшом объеме аденомы) является трансуретральное рассечение простаты, которое имеет меньшую частоту осложнений по сравнению с двумя ранее упомянутыми методами.
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
ИсточникиАденома – опухоль, формирующаяся из эпителиальных структур.Он может выделять гормоны и оказывать давление на фрагменты тканей. В каких местах он создается? Нравится...
Александра ЛипецСогласно Национальному тесту здоровья поляков 2020 года, мужчины в Польше слишком редко проверяют простату. Но, как отмечает уролог проф. Петр Хлоста, повышение осведомленности и ...
Адриан ДомбекЧто нужно знать о тубулярной аденоме? Каковы симптомы заболевания? Какие диагностические исследования необходимо провести при этом заболевании? Что такое колоноскопия?..
Лук. Павел Жмуда-ТшебятовскийПроскар предназначен только для взрослых мужчин.Применяется для уменьшения увеличенной предстательной железы. Препарат доступен только ...
Анна Кржпит | Онет.Омник — это лекарство, отпускаемое только по рецепту для мужчин.Он используется для лечения увеличенной предстательной железы. Узнайте об операции, показаниях и ...
Анна КржпитАденома надпочечника не является злокачественной опухолью, и ее не следует путать с опухолью надпочечника.Аденома надпочечника образуется из железистой ткани надпочечника...
Силибин в расторопше может помочь в лечении болезни Кушинга, вызванной аденомой гипофиза, сообщает Nature Medicine.
Тело человека состоит из миллионов клеток.Все клетки, кроме клеток головного мозга, имеют цикл; новые клетки образуются при делении клетки и...
Син.: эккринная спираденома, эккринная спираденома. По определению: это доброкачественная опухоль эккринных потовых желез.
Син.: светлоклеточная гидраденома, эккринальная акроспирома, узелковая кистозная потовая аденома, светлоклеточная миоэпителиома. По опр.: Доброкачественная опухоль, происходящая из ...
Предстательная железа представляет собой орган размером с каштан, расположенный в малом тазу ниже мочевого пузыря. Простатическая часть уретры проходит через ее плоть. Задняя часть простаты непосредственно прилегает к прямой кишке. Злокачественные опухоли (рак) преимущественно развиваются в периферической части железы.
Рак предстательной железы является вторым наиболее распространенным видом рака у мужчин в Польше (после рака легких).В Соединенных Штатах это сейчас самый распространенный вид рака у мужчин; Его заболеваемость почти вдвое превышает заболеваемость раком легкого, но показатели заболеваемости остаются постоянными в течение примерно 15 лет, а уровень смертности за этот период снизился примерно на 40%.
Риск рака предстательной железы увеличивается с возрастом . Это новообразование очень редко выявляют в возрасте до 50 лет, и более половины больных на момент постановки диагноза находятся в возрасте не менее 70 лет.В то же время во многих случаях патологоанатомические исследования лиц, умерших по другим причинам, выявляют бессимптомных раковых очагов в предстательной железе. Подсчитано, что в возрасте от 60 до 70 лет им страдает около половины мужчин. В большинстве случаев это новообразование никогда не проявляется симптомами, но во многих случаях его можно обнаружить путем измерения концентрации специфического антигена простаты (ПСА) и биопсии железы (взятие образца с помощью иглы). Таким образом, частота выявления рака предстательной железы является функцией фактической частоты его возникновения и интенсивности исследований, направленных на раннее выявление этого рака.Это явление хорошо иллюстрирует кривая, показывающая показатели заболеваемости раком предстательной железы в последующие годы в США. В начале 1990-х годов произошло значительное увеличение числа выявленных случаев рака предстательной железы, связанное с внедрением тестов на ПСА. В последующие годы значение показателя заболеваемости снизилось и с тех пор остается практически постоянным, примерно в два раза выше, чем до введения определения концентрации ПСА. Это означает, что после введения тестов на ПСА первоначально было выявлено большое количество «присутствующих» в популяции (возможно, в течение многих лет), а в последующие годы выявлялись только «новые» случаи; удвоение числа случаев по сравнению с до-ПСА периодом связано с дополнительным выявлением бессимптомных случаев, проявляющихся только повышением концентрации ПСА.
Факторы, связанные с повышенным риском развития рака предстательной железы:
● семейное бремя (семейный анамнез рака предстательной железы),
● черная раса,
● ожирение и диета с высоким содержанием жиров,
● воздействие андрогенов (мужской половые гормоны).
В настоящее время большинство случаев рака предстательной железы диагностируется на бессимптомной стадии - у пациентов диагностируется повышение уровня ПСА или они обращаются к урологу по поводу симптомов доброкачественной гиперплазии предстательной железы.В случае развития опухоли в центральной части железы могут возникнуть проблемы, связанные с мочеиспусканием , такие как затруднение опорожнения мочевого пузыря или поллакиурия, как в случае гиперплазии.
Местно-распространенные новообразования могут вызывать симптомы, связанные с поражением соседних органов, такие как боль в животе или нарушения мочеиспускания и стула . Вовлечение лимфатических узлов может привести к (обычно одностороннему) отеку нижних конечностей и/или гениталий .
Около 5-10% случаев рака предстательной железы выявляются на поздних стадиях. Поскольку эта опухоль первоначально вызывает в основном метастазы в кости, первым симптомом у этой группы больных обычно являются жалобы на скелет : боль, давление на другие чувствительные структуры, реже переломы вызванные метастазами. В отличие от большинства новообразований при раке предстательной железы типичны остеосклеротические (остеобластные — увеличение плотности костной ткани в пределах метастаза).
Раннее выявление рака предстательной железы основано на определении уровня ПСА. Однако достоверность таких исследований вызывает много сомнений из-за отсутствия четко подтвержденного влияния на снижение риска смерти от рака предстательной железы, и прежде всего - из-за «ненужного» выявления клинически незначимых раков, т.е. никогда не приведет к осложнениям или смерти. Большое рандомизированное исследование более 160 000 мужчин показало, что для того, чтобы избежать одной смерти от рака предстательной железы, необходимо было обследовать более 1000 мужчин и дополнительно выявить 37 онкологических заболеваний.В то же время не удалось подтвердить влияние скрининговых тестов на общий риск смерти. Текущие рекомендации большинства научных обществ не рекомендуют рутинное использование массового скрининга рака предстательной железы, но желательно информировать мужчин о возможности измерения уровня ПСА.
Прогрессирование рака предстательной железы, как и в случае большинства солидных новообразований, определяют по шкале TNM , где отдельные тесты определяют прогрессирование первичной опухоли (Т), наличие и протяженность узловых ( Н) метастазы и наличие отдаленных метастазов (М).
Таблица 1: Упрощенная классификация рака предстательной железы TNM 2009
Стадирование рака предстательной железы основано на медицинском обследовании и визуализирующих исследованиях. У больных после радикального хирургического вмешательства можно определить патологическую стадию прогрессирования (с помощью микроскопического исследования), и тогда ее обозначают как pTNM.
Наиболее частым злокачественным новообразованием предстательной железы является аденокарцинома ( аденокарцинома ), исходящая обычно из эпителия периферического отдела железы.Другими, более редкими новообразованиями являются переходные эпителиальные карциномы (уротелиальные), нейроэндокринные опухоли (гормон-секретирующие клетки и нейротрансмиттеры) и саркомы и лимфомы .
Микроскопическая злокачественность аденокарциномы определяется по шкале Gleason . Он основан на оценке злокачественности отдельных участков опухоли по шкале от 1 (наименее злокачественная) до 5 (наиболее злокачественная). Оценка Глисона (GS) представляет собой сумму двух наиболее распространенных оценок, определенных таким образом.Результат ≤5 – хорошо дифференцированное (более легкое) новообразование, 6-7 – умеренно дифференцированное новообразование, 8-10 – наиболее злокачественное новообразование. При определении балла Глисона также важно определить, какой пункт является доминирующим; ОУ "4+3" не эквивалентно "3+4". Инфильтративный (метастатический) рак может предшествовать или сосуществовать с предраковыми поражениями.
● Первым тестом, который обычно проводится у мужчин с подозрением на рак предстательной железы, является пальцевой ректальный тест (лат. per rectum ).Это позволяет оценить заднюю часть железы, прилегающую к передней стенке прямой кишки, где находится большинство раковых образований. Тест позволяет обнаружить изменения объемом более 0,2 мл.
● Простатспецифический антиген (ПСА) представляет собой белок, вырабатываемый клетками предстательной железы и секретируемый в просвет протоков, отвечающий за сохранение спермы в жидкой форме. Клетки рака предстательной железы выделяют в кровоток большее количество ПСА, чем нормальные клетки предстательной железы.
Нормальная концентрация ПСА в сыворотке крови составляет от 0 до примерно 4 нг/мл. Увеличение концентрации ПСА вызывает подозрение на рак, однако почти 25% мужчин с повышенным уровнем ПСА не имеют рака, а почти 20% больных раком предстательной железы имеют нормальный уровень ПСА в сыворотке. Повышенный уровень ПСА также может быть связан с доброкачественными состояниями, такими как простатит и доброкачественная гипертрофия предстательной железы, и процедурами вокруг предстательной железы, такими как катетеризация мочевого пузыря, трансректальное УЗИ, биопсия железы, цистоскопия и трансуретральная эндоскопия.Транзиторное повышение концентрации ПСА в сыворотке также вызывает эякуляцию спермы, поэтому рекомендуется собирать кровь для определения ПСА после двух дней полового воздержания.
Значения ПСА выше верхнего предела или аномальный результат теста на прямую кишку являются показанием к расширенной диагностике. Диагностическую ценность ПСА можно повысить, используя такие производные величины, как возрастной ПСА, плотность ПСА (концентрация ПСА на единицу объема железы), скорость накопления ПСА, время удвоения ПСА и отношение свободной фракции к общая концентрация ПСА (более высокая доля свободного ПСА) связана с меньшей вероятностью злокачественной опухоли).
● Наиболее часто проводимым визуализирующим исследованием предстательной железы является трансректальное ультразвуковое исследование (ТРУЗИ). Он относительно неинвазивен, недорог и легко доступен, но имеет ограниченное значение для выявления и определения стадии рака. Кроме того, как и другие ультразвуковые исследования, оно субъективно и зависит от опыта исследователя.
Этот тест имеет большую диагностическую ценность при выявлении прохождения рака через капсулу железы и/или вовлечения семенных пузырьков.Кроме того, ТРУЗИ позволяет точно измерить объем предстательной железы и используется в качестве вспомогательного средства при диагностической пункции измененных тканей (биопсии).
● Наиболее чувствительным визуализирующим исследованием предстательной железы является МРТ . Оптимальное изображение предстательной железы возможно при использовании ректальной катушки аппарата с индукцией магнитного поля 1,5 Тесла (Тл) или при использовании внешних катушек аппарата 3Т.
● Компьютерная томография имеет очень небольшое значение для оценки местного распространения рака предстательной железы.Это может быть полезно при обнаружении лимфатических узлов и отдаленных метастазов.
● Сцинтиграфия часто проводится у пациентов с раком предстательной железы из-за высокой склонности этого рака к метастазированию в костную систему. Это тест с относительно высокой чувствительностью, но мало специфичный для рака; помимо метастазов злокачественных новообразований выявляет воспалительные и посттравматические процессы, а также дегенеративные изменения. Показан пациентам с высоким риском и в случае заболеваний, предполагающих наличие метастазов в костях; у остальных больных это обследование не оправдано.У больных ранним раком предстательной железы с концентрацией ПСА <10 нг/мл риск выявления бессимптомных костных метастазов составляет <1%, а при концентрации ПСА от 10 до 50 нг/мл - 10%.
● Стандартная позитронно-эмиссионная томография (ПЭТ) (с использованием 90 131 18 90 132 F-фтордезоксиглюкозы (90 131 18 90 132 F-ФДГ)), из-за низкой метаболической активности раковых клеток имеет ограниченную диагностическую ценность при большинство больных раком предстательной железы. Маркером с более высокой чувствительностью и специфичностью для рака предстательной железы является холин (помеченный углеродом-11 или фтором-18).
● Основанием для постановки диагноза рака предстательной железы является гистопатологическое исследование (микроскопическое) материала, полученного путем биопсии (пункционная игла пораженной ткани). В подавляющем большинстве случаев это мультисайтовая биопсия под контролем ТРУЗИ. Количество взятых биоптатов зависит от объема железы и должно быть не менее 8-10. Материал следует собирать в первую очередь из периферической зоны железы и из подозрительных участков при ректальном ТРУЗИ , или МРТ.Каждый из собранных ядер ткани необходимо маркировать и отправить на гистопатологическое исследование в отдельном сосуде.Результат гистопатологического исследования должен включать информацию о гистологическом типе опухоли, степени злокачественности по шкале Глисона, количестве пораженных биопсий. раком, процент пораженной раком их длины и возможное вовлечение в опухоль нервных стволов, инфильтрацию через капсулу железы и инфильтрацию семенных пузырьков.
Иногда диагноз рака предстательной железы устанавливают на основании микроскопического исследования материала, полученного при трансуретральной резекции простаты (ТУРП), обычно в связи с затруднением мочеиспускания вследствие обструкции мочевого пузыря.
На основании наиболее важных прогностических факторов (степень Глисона, уровень ПСА, локальная стадия) рак предстательной железы классифицируется по категориям риска .
Вкладка. 2: Простата Категории о раке риска в соответствии с Национальный комплексный сеть рака (NCCN)
Очень низкий риск
Низкий риск
Промежуточный риск
Очень высокий риск
Лечение рака предстательной железы с ограниченными органами
Варианты лечения рака с ограниченными органами:
● радикальное местное лечение пациентов),
● тщательное наблюдение.
Гормональная терапия как самостоятельный метод лечения не допускается в данной группе, за исключением больных с онкологическими заболеваниями, которые не подлежат радикальному местному лечению или не согласны с ним.
Пациентам с ожидаемой выживаемостью ≥10 лет (≥15 лет для T1a) показано радикальное местное лечение. Данных, непосредственно сравнивающих оперативное лечение и современную лучевую терапию, нет, но результаты косвенных сравнений свидетельствуют о схожей эффективности обоих методов.
Хирургическое лечение заключается в удалении предстательной железы с семенными пузырьками ( радикальная простатэктомия ). Этот метод рекомендуется в первую очередь для пациентов низкого и среднего риска. Эта операция может выполняться традиционно как «открытая», лапароскопическая или роботизированная процедура. Методы малоинвазивной хирургии связаны с более быстрым восстановлением после операции, но их эффективность в большей степени зависит от опыта хирурга (длительная «кривая обучения»).У части больных возможно выполнение простатэктомии с сохранением сосудисто-нервных пучков, что соответствует, в том числе, для эрекции. Такая процедура допустима у больных с низким риском выхода опухоли за пределы капсулы железы (Т1с, баллов по шкале Глисона <7, ПСА <10 нг/мл) и односторонне — у больных со стадией Т2а.
В зависимости от предполагаемого риска поражения лимфатических узлов удаляют также окружающие лимфатические узлы: запирательные, наружные подвздошные и внутренние подвздошные.
Важнейшими осложнениями хирургического лечения являются импотенция (которая возникает у всех пациентов, перенесших нервосберегающие операции) и недержание мочи.
Не рекомендуется рутинно сочетать радикальную операцию с гормональной терапией. Исключение составляют пациенты с метастазами в лимфатические узлы, диагностированные во время операции.
Радикальная лучевая терапия при раке предстательной железы может применяться в виде внешнего лучевого облучения или брахитерапии.Также возможно совмещение обоих методов.
● Внешнее лучевое облучение обеспечивается пучками высокоэнергетического излучения, в большинстве случаев производимыми линейными ускорителями. Основной принцип современной лучевой терапии заключается в подгонке формы пучков излучения к форме облучаемой области. Основной техникой, которая делает это возможным, является конформная лучевая терапия, основанная на трехмерном планировании. В настоящее время во многих центрах используется облучение с модулированной интенсивностью луча (IMRT), которое позволяет лучше сохранить окружающие здоровые ткани и тем самым увеличить дозу лучевой терапии.Методы достижения еще лучшего «согласования» пучков излучения, такие как стереотаксическая лучевая терапия или облучение пучком протонов, являются предметом клинических испытаний. Развитие технологий лучевой терапии позволяет безопасно вводить очень высокие дозы облучения в область предстательной железы; в зависимости от технических возможностей центра они составляют от 75 до более 80 Гр (при дробной дозе около 2 Гр). В зависимости от категории риска область облучения охватывает саму предстательную железу или железу и основание семенных пузырьков.У отдельных пациентов из групп повышенного риска также можно облучать тазовые лимфатические узлы (ценность этой процедуры спорна).
● Брахитерапия — метод, позволяющий облучать опухоль «изнутри» радиоактивными источниками, введенными в опухоль. Это возможно при использовании временных аппликаторов, в которые вводят радиоактивный материал при лечении (обычно 90 131 192 90 132 Ir) или постоянных аппликаций радиоактивных материалов с коротким периодом полураспада (обычно 90 131 125 90 132 I или 90 131 103 90 132 Pd).
Поздним осложнением лучевой терапии является в первую очередь лучевое поражение мочевого пузыря и прямой кишки, проявляющееся ургентными позывами, изменением ритма и частоты мочеиспускания и дефекации или кровотечением различной интенсивности.
У некоторых пациентов лучевая терапия сочетается с гормональной терапией. У пациентов промежуточного риска рекомендуется использовать гормонотерапию за несколько месяцев до (индукционная гормонотерапия) и во время лучевой терапии (одновременная гормонотерапия).В группе высокого риска дополнительно рекомендуется дополнительная гормональная терапия, обычно в течение 3 лет. Индукционную гормональную терапию также можно рассматривать у пациентов с низким риском и большим объемом предстательной железы - в этом случае гормональное лечение за счет уменьшения объема железы может улучшить переносимость лучевой терапии.
У некоторых пациентов лучевая терапия применяется и после операции. Показаниями к послеоперационной лучевой терапии являются: наличие неопластического инфильтрата в линии операционного разреза, прохождение инфильтрата через капсулу предстательной железы, вовлечение семенных пузырьков и сохраняющаяся «измеримая» концентрация ПСА после процедуры (после исключения неопластической диссеминации).Послеоперационная лучевая терапия снижает риск биохимического рецидива (проявляющегося повышением концентрации ПСА), но ее влияние на отдаленные результаты лечения и общую выживаемость неясно. По этой причине также допустимо только тщательное наблюдение за больными с очаговой инфильтрацией опухоли в линии операционного разреза, без других факторов риска рецидива. Роль послеоперационной лучевой терапии у больных с метастазами в лимфатические узлы неоднозначна - этот вопрос в настоящее время является предметом клинических исследований.
Эффективность альтернативных абляционных методов, таких как криотерапия и HIFU ( высокоинтенсивный сфокусированный ультразвук ), изучена недостаточно, и их не следует использовать вне клинических испытаний.
У некоторых пациентов возможно применение только при тщательном наблюдении . Это позволяет избежать нежелательных эффектов лечения у пациентов, у которых риск прогрессирования заболевания очень низок. На нее имеют право пациенты с другими заболеваниями, с короткой продолжительностью жизни и/или с низкодифференцированными новообразованиями.Метод наблюдения зависит от предполагаемой цели лечения. Если пациенту в будущем предстоит радикальное лечение, активное наблюдение , включая регулярную оценку концентрации ПСА, местного состояния при ректальном исследовании и периодическую микроскопическую оценку путем повторных биопсий для исключения прогрессирования до более высокой степени. В случае больных, у которых не предполагается радикальное местное лечение, применяют так называемую выжидательная позиция , предвосхищающая паллиативное (направленное на облегчение симптомов болезни) вмешательство при появлении недугов, связанных с раком.
Лечение местнораспространенного рака предстательной железы
Основным методом местного лечения местнораспространенного рака предстательной железы является дистанционная лучевая терапия . Обычно это связано с начальной, одновременной и последующей гормональной терапией . Область облучения должна прикрывать предстательную железу с эпифизом семенных пузырьков и видимой опухолевой инфильтрацией с дополнительным краем.У некоторых больных также облучаются окружающие лимфатические узлы. Сочетание лучевой терапии с гормональной терапией улучшает результаты лечения.
Хирургическое лечение ( радикальная простатэктомия ) может проводиться в центрах с большим опытом, у тщательно отобранных больных Т3а или в группе высокого риска, но необходимость послеоперационной лучевой терапии (которая связана с более высоким риском осложнений по сравнению при одномоментном лечении). У пациентов со стадиями T3b и T4, а также в случае предоперационного поражения лимфатических узлов хирургическое лечение не следует применять рутинно.
Собственная гормональная терапия может применяться у пациентов, у которых радикальное местное лечение невозможно или которые не согласны на него.
Лечение рецидивов после местного лечения
Рецидивы после местного радикального лечения (с целью заживления) могут возникать в предстательной железе (после лучевой терапии) или в месте ее иссечения (ложе), в регионарных лимфатических узлах или в виде отдаленных метастазов. Однако у значительной части пациентов так называемая« повторение », т.е. повышение концентрации ПСА без явных отклонений от нормы при визуализирующих исследованиях. Лечение биохимического рецидива четко не определено и зависит, прежде всего, от вероятной локализации рецидива (местный, узловой или генерализованный). Факторы, учитываемые при принятии решений, включают: Концентрация ПСА, параметры его кинетики, местное распространение опухоли на момент лечения, степень ее злокачественности, состояние краев хирургического вмешательства и время от начала местного лечения.
В случае рецидива в ложе железы после радикальной простатэктомии возможно применение спасательной лучевой терапии . У больных с рецидивом в железе после радикальной лучевой терапии возможна попытка спасительной простатэктомии , но эта процедура технически очень сложна и несет в себе значительный риск осложнений. В качестве альтернативы можно использовать брахитерапию или разрушение опухоли с помощью криотерапии (низкие температуры).В случае принятия решения о проведении спасательного местного лечения после радикальной лучевой терапии перед началом лечения необходимо микроскопическое подтверждение рецидива опухоли.
У пациентов с узловым рецидивом или отдаленными метастазами системная терапия (гормонотерапия или химиотерапия) является основой лечения.
Лечение распространенного рака простаты
Основой лечения системного рака простаты является гормональная терапия . У пациентов, у которых развилась резистентность к гормональной терапии, можно использовать гормональную терапию второй линии или химиотерапию .Новые перспективы в лечении рака предстательной железы включают молекулярно-таргетную терапию (воздействие на молекулярные пути, определяющие развитие рака) и иммунотерапию (мобилизацию иммунной системы для уничтожения рака).
У больных с костными метастазами хороший паллиативный эффект (облегчение симптомов) может быть достигнут при применении лучевой терапии в виде наружного лучевого облучения или системного введения радиоактивных изотопов (90 131 89 90 132 Sr и 90 131 153 90 132 См).Уменьшение выраженности симптомов и отсрочка возникновения так называемого «Скелетные события» (переломы в результате метастазов, компрессия спинного мозга, необходимость паллиативной лучевой терапии или хирургической фиксации перелома) можно получить при использовании бисфосфонатов (золедроновая кислота — единственный препарат с доказанным эффектом при раке предстательной железы) или деносумаб - моноклональное антитело против лиганда RANK, ответственного за процесс разрушения кости.
Гормональное лечение рака предстательной железы
Стандартным методом гормонального лечения является андрогенная абляция (удаление мужских гормонов из организма), которая может быть достигнута хирургической кастрацией (двустороннее удаление яичек) или введением препаратов, угнетающих выработку гормонов, стимулирующих выработку гормонов мужских половых гормонов ( агонистов и агонистов гонадолиберина ). На фоне лечения агонистами гонадолиберина до снижения уровня тестостерона (основного мужского полового гормона) происходит транзиторное повышение тестостерона (основного мужского полового гормона), что может привести к усугублению симптомов опухоли («опухоль »). вспышка ") - для предотвращения этого кратковременно назначаются антиандрогены (препараты, угнетающие действие мужских гормонов) перед введением агониста гонадолиберина. Антагонисты Гонадолиберин (дегареликс) — это новая группа препаратов, позволяющая очень быстро (сравнимо с хирургической кастрацией) снизить уровень тестостерона. Такое лечение особенно рекомендуется пациентам с риском тяжелых последствий транзиторного повышения уровня тестостерона и у которых необходимо получить быстрый ответ на лечение, т.е. при высокой опухолевой массе и ее усиленных симптомах.
Андрогенная абляция связана с рядом побочных эффектов: уменьшением минеральной плотности костной ткани, повышенным риском сердечно-сосудистых и метаболических заболеваний, нарушениями здоровья, импотенцией, снижением силы и мышечной массы.Альтернативным методом, позволяющим избежать некоторых нежелательных симптомов абляции андрогенов, таких как потеря потенции, является применение антагонистов рецепторов андрогенов (антиандрогены – препараты, подавляющие действие мужских гормонов на раковые клетки). Доступными препаратами являются флутамид и бикалутамид. Это лечение из-за его потенциально более низкой эффективности рекомендуется в первую очередь пациентам с небольшой опухолевой массой и малой интенсивностью связанных с ней симптомов.
Комбинированное применение абляции андрогенов и антиандрогенов называется «полная (максимальная) андрогенная блокада» . Ценность такого лечения обсуждается, и его влияние на общую выживаемость вызывает сомнения. Этот метод применяется в первую очередь у больных с большой массой рака и связанным с этим выраженным дискомфортом, когда необходимо как можно быстрее получить противораковый эффект.
Другим вариантом, помимо непрерывной гормональной терапии, позволяющим уменьшить подверженность пациентов нежелательным симптомам лечения, является прерывистая гормональная терапия , когда активное лечение продолжают до снижения уровня ПСА, и возобновляют при повышении концентрации маркера снова или появляются симптомы заболевания.Такое лечение, помимо очевидной экономической выгоды, позволяет избежать или уменьшить выраженность некоторых побочных эффектов гормонотерапии и улучшить качество жизни больных. Однако есть опасения, что это может сократить время, необходимое для наблюдения за опухолью.
Андрогенная абляция позволяет улучшить состояние подавляющего большинства пациентов с раком предстательной железы; Если местное лечение не вылечить, новообразование через некоторое время будет прогрессировать, несмотря на продолжение гормонотерапии.Эта ситуация называется «резистентностью к кастрации» и определяется как прогрессирование заболевания (симптоматическое или биохимическое) несмотря на кастрационный (очень низкий) уровень тестостерона. Вопреки видимости, это не означает полной устойчивости к гормональному лечению; Парадоксальным образом представляется, что в этой фазе рака предстательной железы рецептор андрогена играет даже большую роль, чем в «гормоночувствительной» фазе (по этой причине от использовавшегося ранее названия «гормонорезистентный рак предстательной железы» отказались).
Хотя нет данных, подтверждающих однозначную ценность этой процедуры, у больных с резистентным к кастрации раком предстательной железы целесообразно поддерживать кастрационный (низкий, например, после удаления яичек) уровень тестостерона .Есть опасения, что восстановление нормального уровня андрогенов может привести к быстрому прогрессированию опухоли; с другой стороны, прекращение абляции андрогенов может оказать благотворное влияние на качество жизни пациентов. Однако следует знать, что все исследования новых препаратов и методов лечения у этой группы пациентов проводились у мужчин с кастрационным уровнем тестостерона, а это означает, что отсутствуют данные об эффективности доступных препаратов в ситуации, когда абляция андрогенов не проводится. поддерживается.
Категория резистентного к раку предстательной железы включает онкологических больных различных стадий - от ограниченно-органных до диссеминированных и с различной степенью выраженности онкологических симптомов - от полностью бессимптомных до больных с тяжелыми симптомами, требующих интенсивного симптоматического лечения. Таким образом, тактика лечения в этой группе неоднородна и зависит, в том числе, от прогрессирования опухоли, скорости ее прогрессирования (выражаемой параметрами кинетики ПСА), наличия и выраженности симптомов заболевания.Нет данных, однозначно сравнивающих эффективность отдельных стратегий управления.
Для бессимптомных или слабосимптомных пациентов варианты включают тщательный мониторинг или гормональную терапию второй линии. У пациентов, подвергающихся только абляции андрогенов, стандартом является добавление антагониста андрогенных рецепторов , что позволяет добиться улучшения, обычно продолжающегося несколько месяцев. У небольшого процента больных (чаще всего у тех, кто добился хорошего эффекта после предшествующего гормонального лечения) удается добиться улучшения после отмены антиандрогенов — так называемое «антиандрогенный эффект отмены» , выражающийся в снижении концентрации ПСА на >50%, длящийся в среднем 3-5 месяцев, наблюдается у 15-30% больных. Другими вариантами эндокринного лечения, которые достигают объективного или биохимического ответа у небольшого процента пациентов, являются надпочечников производство андрогенов (кетоконазол), эстрогенов (женские половые гормоны) и ( глюкокортикоидов) коры надпочечников).
Лучшее понимание путей андрогенной стимуляции раковых клеток позволило в последние годы разработать новые препараты, действующие за счет влияния на эндокринные механизмы. Эти препараты в настоящее время проходят клинические испытания у различных групп больных кастрационно-резистентным раком предстательной железы. В популяции бессимптомных или бессимптомных пациентов недавно были представлены результаты первого исследования, оценивающего эффективность абиратерона ацетата (вводимого в комбинации с преднизоном) по сравнению с монотерапией преднизоном.Абиратерон является ингибитором CYP17, отвечающего за синтез андрогенов в яичках, надпочечниках и раковых клетках. В этом исследовании препарат достиг значительного и клинически значимого увеличения выживаемости без прогрессирования (в среднем в 2 раза) и снижения риска смерти (на 25%) по сравнению с плацебо.
Другим препаратом, позволяющим увеличить общую выживаемость в популяции пациентов с низкой опухолевой массой и тяжестью симптомов, является sipuleucel-T (вакцина с использованием аутологичных антигенпрезентирующих клеток, инкубированных с комплексом простатической кислой фосфатазы и ГМ-КСФ ).Это лечение можно применять у пациентов, не получавших химиотерапии или при прогрессировании после химиотерапии, но его применение ограничивает необходимость индивидуального приготовления препарата для отдельных пациентов и очень высокая стоимость лечения. Этот препарат недоступен в Европе.
Химиотерапия на основе доцетаксела с преднизоном является стандартом лечения пациентов с тяжелыми симптомами, связанными с раком, массивными метастазами или быстрым прогрессированием заболевания.Он позволяет продлить время выживания в среднем примерно на 2 месяца и получить лучший контроль над болью по сравнению с введением митоксантрона с преднизоном. Однако такое лечение связано со значительным количеством побочных эффектов и показания к его применению, особенно у пациентов пожилого возраста, должны определяться индивидуально. В качестве альтернативы митоксантрон с преднизоном применяют у пациентов с ухудшением общего состояния или с большим количеством сопутствующих заболеваний.
У пациентов, у которых заболевание прогрессировало после лечения доцетакселом, возможно применение химиотерапии второй линии или современных препаратов, влияющих на эндокринные механизмы. Кабазитаксел — новый цитостатический препарат, применяемый в комбинации с преднизоном, повышает общую выживаемость более чем на 2 мес по сравнению с назначением митоксантрона с преднизоном. Как и в случае с доцетакселом, лечение кабазитакселом связано с повышенным риском осложнений (главным образом поражением костного мозга и диареей). Абиратерон , используемый у пациентов с прогрессированием рака после лечения доцетакселом, увеличивает среднюю продолжительность жизни почти на 4 месяца и улучшает другие оцениваемые параметры эффективности при очень хорошей переносимости лечения.Также были опубликованы исследования, свидетельствующие о значительном увеличении времени до опухолевой прогрессии и выживаемости у пациентов, получавших энзалутамид (MDV3100) — новый препарат, блокирующий рецептор андрогена, его транспорт к ядру и связывание с ДНК. В свою очередь, у больных с костными метастазами пролонгация времени до костных осложнений и общей выживаемости достигалась применением альфарадина - изотопа 223 Ra. 223 Ra является чистым α-излучателем, а это значит, что спектр испускаемого им излучения очень мал (в несколько клеток), а значит, разрушаются в основном опухолевые очаги при значительно меньшем поражении костного мозга.
Контроль после радикального местного лечения прежде всего основан на оценке концентрации ПСА и ее изменениях. При подозрении на прогрессирование заболевания необходима визуализирующая диагностика, особенно у пациентов, которым показано лечение спасения, а в случае квалификации для лечения спасения после радикальной лучевой терапии - биопсия подозрительного участка.
При этом очень важно следить за возможными осложнениями терапии, их профилактикой и лечением.У пациентов, получающих длительную гормональную терапию, необходима периодическая оценка минеральной плотности костной ткани, а также профилактика и возможное лечение остеопороза (снижение плотности костной ткани). Кроме того, в связи с повышенным риском метаболических и сердечно-сосудистых заболеваний необходимо пропагандировать «здоровый образ жизни», включающий физическую активность, отказ от вредных привычек и здоровое питание.
Пациенты также должны иметь возможность пользоваться услугами реабилитации и психологической поддержки.
Диета с низким содержанием жиров и богатая растительными продуктами снижает риск развития рака предстательной железы. Значение вторичной профилактики, то есть раннего выявления рака предстательной железы путем определения концентрации простатспецифического антигена (ПСА), является спорным.
.Предстательная железа является гормонозависимым органом - ее развитие зависит от гормональной среды, контролируемой осью гипоталамус-гипофиз-яички. Выявленными факторами риска ДГПЖ являются возраст и наличие тестикулярных андрогенов.
Раса и окружающая среда
Скорее всего, возникновение этой болезненной формы чаще встречается у представителей черной расы, но это требует дальнейших исследований.У желтых мужчин заболеваемость ДГПЖ ниже, но было обнаружено, что миграция из Азии в западные страны увеличивает риск развития заболевания. Это говорит о важности экологических факторов. Этот тезис подтверждается наблюдением, что при более частом использовании диеты западных стран в Японии увеличивается заболеваемость ДГПЖ.
Диета
Влияет на возникновение гиперплазии предстательной железы. ДГПЖ реже встречается у мужчин, которые потребляют большое количество овощей.Фитоэстрогены, в том числе генистеин, обладают антиандрогенными свойствами и содержатся в овощах.
Генетический фактор
Имеется тенденция к семейному возникновению клинически значимой ДГПЖ. Риск развития заболевания возрастает, если хотя бы один близкий родственник мужчины страдал доброкачественной гиперплазией предстательной железы.
Симптомы аденомы предстательной железы
Симптомы заболевания включают поллакиурию, потребность в мочеиспускании в ночное время, внезапное давление на мочевой пузырь и ощущение неполного опорожнения мочевого пузыря.Также может быть суженная струя мочи, ослабленная струя мочи и/или нарушенная струя мочи или задержка мочи.
Диагностика ДГПЖ
Основой для диагностики доброкачественной гиперплазии предстательной железы является точный анамнез и оценка тяжести симптомов. Следующими этапами являются пальцевое ректальное исследование, анализ мочи, посев мочи и измерение ПСА в сыворотке.
Ваш врач может также заказать визуализацию мочи или ректальное ультразвуковое ТРУЗИ.Измерение объема мочи, вырабатываемой в мочевом пузыре после мочеиспускания или уродинамического исследования, полезно для оценки прогрессирования заболевания.
Лечение доброкачественной гиперплазии предстательной железы
Около 1/5 пациентов, обращающихся к врачу с гиперплазией предстательной железы, в конечном итоге подвергаются хирургическому лечению. Для большинства из них лечебная процедура изначально сводится к наблюдению. Однако постепенно симптомы ухудшаются, и следует назначить фармакологическое или хирургическое лечение.
При выборе метода лечения учитывайте следующее:
Цель состоит в том, чтобы улучшить качество жизни и обеспечить повседневный комфорт для мужчин.
Фармакологическое лечение ДГПЖ
Препараты, наиболее часто используемые для лечения доброкачественной гиперплазии предстательной железы, представляют собой альфа-блокаторы.Механизм их действия основан на расслаблении гладкой мускулатуры предстательной железы и шейки мочевого пузыря, что приводит к правильному оттоку мочи и более эффективному опорожнению мочевого пузыря. Другой группой препаратов, применяемых при лечении доброкачественной гиперплазии предстательной железы, являются препараты, блокирующие фермент 5-α-редуктазу. Их действие заключается в подавлении превращения тестостерона в дигидротестостерон, что приводит к уменьшению объема предстательной железы в долгосрочной перспективе.
Хирургическое лечение доброкачественной гиперплазии предстательной железы
Операция показана пациентам с:
Методы хирургического лечения доброкачественной гиперплазии предстательной железы
Методы лечения дают наилучшие результаты в облегчении симптомов прогрессирующего заболевания и восстановлении нормального потока мочи.Они реже требуют дальнейшей терапии, хотя могут быть связаны с более высокой частотой осложнений по сравнению с консервативным лечением.
.
Ответственный за преподавание кафедры общей патоморфологии Белостокского медицинского университета: проф. доктор хаб. Станислав Сульковский ПЛАН ЛЕКЦИЙ:
Лекции будут проходить по по понедельникам с 14:00 до 17:00, aula0.2/1.6 WNoZ, по следующим датам:
21.02.2022 14 00 - 17 00 Изменения обратной силы. Патология нарушений кровообращения Патология системы кровообращения. Шок. проф. доктор хаб. Sulkowski
28.02.2022 14 00 - 17 00 Патология воспаления. Патология кроветворной системы. Приемы и методы, применяемые в патоморфологических исследованиях. др хаб. A. Pryczynicz
07.03.2022 14 00 - 17 00 Патология органов пищеварения. др хаб. Балтазяк М.
14.03.2022 14 00 - 17 00 Раковая патология. Закрепление материала для патоморфологического исследования. Доктор Б. Поцопко
21.03.2022 14 00 - 17 00 Патология дыхательной системы.Патология эндокринной системы. проф . др хаб. К. Гузиньска-Устимович
28.03.2022 14 00 - 17 00 Патология нервной системы. др хаб. Балтазяк М.
04.04.2022 14 00 - 17 00 Патология мочевыделительной системы. Доктор Б. Почопко
11.04.2022 14 00 - 17 00 Патология женской репродуктивной системы. Патология молочной железы. др хаб. М. Кода
25.04.2022 14 00 - 17 00 Вода и электролиты. Терморегуляция. Старение системы. Экологические болезни. Инфекционные заболевания. др хаб. М. Балтазяк, мед.
09.05.2022 г. 14 00 - 17 00 Патология мужской репродуктивной системы. доктор Б. PoCzopko
8
Классы пройдут в Collegium Pathologicum:
Порядок упражнений:
Упражнение I - Ретроградные изменения. Воспаления (23, 25.02.2022)
Область применимого материала: ожирение, стеатоз, липидоз, атрофия, некроз, апоптоз, репарация, гипертрофия, гиперплазия.Реакция тканей на травму. Определение и течение острых и хронических воспалений.
Предметные стекла:
Упражнение II. Нарушения кровообращения.Кровеносная система (02, 03.04.2022)
Область применимого материала: кровоизлияние, шок, сгусток, тромб, гиперемия, ишемия, отек. Инфаркт миокарда. Атеросклероз. Аневризмы. Васкулит. Варикозное расширение вен.
Предметные стекла:
Задание III - Опухоли (09, 11.03.2022)
Объем материала: Патология доброкачественных, злокачественных и местно-злокачественных новообразований. Макроскопические и микроскопические особенности новообразований. Предраковые изменения. Распространение опухолей. Влияние новообразований на систему. Биология, эпидемиология и диагностика рака.
Слайды:
Упражнение IV - Дыхательная и пищеварительная система (16, 18.03.2022)
Область применимого материала: Дыхательная недостаточность. В убыток. Инфекционные заболевания органов дыхания.Рак легких. Патология пищевода: пищевод Баррета, варикозное расширение вен пищевода, рак пищевода. Желудочная патология: язва желудка, рак желудка. Патология тонкой и толстой кишки: кишечная непроходимость, опухоли кишечника. Патология печени: цирроз, вирусный гепатит.
Предметные стекла для микроскопии:
Упражнение V. Женская и мужская репродуктивная система. Эндокринная система (23, 25.03.2022)
Область применимого материала: Рак предстательной железы, цервицит, рак шейки матки, эндометриоз, рак эндометрия. Патология гипофиза – аденомы, гипопитуитаризм, несахарный диабет. Патология щитовидной железы – многоузловой зоб, воспаление, гипертиреоз и гипотиреоз, новообразования.Патология паращитовидных желез, надпочечников.
Предметные стекла:
После окончания занятий - письменный экзамен по изученному на занятиях и лекциях материалу.
Слайды : www.pathologyoutlines.com, www. webwathotovol.com
Учебники Темы для самостоятельного изучения: 1.Диагностика инфекции Helicobacter pylori. 2. Профилактика рака шейки матки. 3. Профилактика рака молочной железы. 4. Профилактика колоректального рака. 5. Влияние курения на организм человека. 6. Влияние чрезмерного употребления алкоголя на организм человека. 7.Туберкулез как социальная болезнь. 8. Ишемическая болезнь сердца - патогенез, клиника, осложнения и профилактика. 9. Вирусные гепатиты - этиология, клиника, осложнения.
Список диагнозов (обновление 25.01.2022) - Польское общество патологов
Список диагнозов (обновление 25.01.2022) - Польское общество патологов
Учебные кейсы SMP
Будьте в курсе - Информационный бюллетень
.