2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Причины возникновения атеросклероза сосудов нижних конечностей
Атеросклероз — достаточно распространенное заболевание, которое начинает затрагивать человека после 40 лет. Но после 65 процесс развития облитерирующего атеросклероза проходит гораздо быстрее. От сужения сосудов ног в большей степени страдают мужчины – их почти 80 % от всех заболевших.
Так как атеросклероз – это системное заболевание, облитерирующий атеросклероз часто является только частью проблемы. Сосуды сердца, головного мозга, почек также подвергаются разрушительному воздействию этого заболевания.
Факторами, влияющими на развитие заболевания, считаются:
Одним из главных негативных факторов развития атеросклероза нижних конечностей является курение. Никотин и смолы влияют на увеличение количества сердечных сокращений, способствуют развитию бляшек. Из-за курения сосуды становятся более грубыми, теряют свою эластичность и истончаются.
Курение также является причиной повышения артериального давления. Атеросклероз сосудов конечностей у курящих людей возникает в два раза чаще, чем у некурящих.
Лишний вес также связан с развитием заболевания – неправильное питание и избыток жировой ткани негативно влияют на сосуды и сердце. К тому же лишний вес, который приводит к серьезной нагрузке на ноги, увеличивает шансы на развитие именно облитерирующего атеросклероза.
Малоподвижный образ жизни, который ведут многие люди, тоже влияет на процесс сужения сосудов. Сидячая работа и отсутствие адекватных физических нагрузок часто приводят к развитию заболевания.
Чтобы избежать этого, необходимо заниматься физкультурой. Это позволит не только улучшить кровоснабжение, но и держать себя в форме.
Стрессовые ситуации, различные волнения не оказывают прямого влияния на возникновение облитерирующего атеросклероза, но являются провоцирующими факторами.
Часто при нервных срывах и стрессах люди «заедают» или «запивают» свои проблемы. Алкоголь, жирная пища, курение – все это приводит к развитию не только атеросклероза, но и к целому букету других, не менее серьезных заболеваний.
Наследственные заболевания – гипертония, ишемическая болезнь сердца, сахарный диабет – имеют не последнее значение в развитии атеросклероза. Если ваши близкие родственники страдали от этих болезней, и особенно отягощенных атеросклерозом, вероятность развития атеросклероза резко увеличивается.
Имеющаяся неблагоприятная наследственность должна держать вас настороже – необходимо очень внимательно следить за своим здоровьем, вести здоровый образ жизни, правильно питаться, заниматься спортом. Исключая дополнительные негативные факторы, вы можете избежать развития атеросклероза.
Заболевание артерий ног это чаще всего их закупорка, которая ведет к недостаточному притоку крови богатой кислородом и, таким образом, к кислородному голоданию тканей. Это состояние ведет к болям в ногах и в запущенных случаях может привести к гангрене.
Самым распространенным заболеванием артерий нижних конечностей является атеросклероз. При этом заболевании происходит постепенная закупорка сосудов до полного их закрытия. Это вызывает недостаточность поступления кислорода в ткани ног, боли в ногах и, вследствие этого, лишает человека возможности нормально передвигаться и в последствии может привести к потере конечностей. Основными факторами риска являются: курение, сахарный диабет, наличие наследственной предрасположенности, нарушение жирового обмена, гипертония. Закупорка сосудов нижних конечностей – распространенное заболевание. Им страдают в основном, мужчины старше 50-ти лет, а также курящие женщины. . Никотин вызывает спазм сосудов и таким образом серьезно усугубляет течение болезни. Во время физической нагрузки, когда мышцам ног требуется больше кислорода, а артерии сужены и не позволяют увеличить приток крови к мышцам ног, возникают боли. Если человек, пройдя небольшое расстояние, вынужден остановиться из-за сильных болей в мышцах ног, то это состояние называется перемежающейся хромотой. Только у 50% людей с нарушением проходимости в сосудах нижних конечностей возникает перемежающаяся хромота. В дальнейшем это состояние может прогрессировать и проходимое расстояние сокращаться. Первыми симптомами являются боли при подъеме на лестницу или в гору, а также при прохождении большого расстояния. В дальнейшем характерно свободное перемещение по квартире, но частые остановки при ходьбе по улице. Боли в ногах, появляющиеся при ходьбе немедленно прекращаются, даже при минутной остановке, вновь возникают, как только начинается движение. При закупорке аорты или подвздошных артерий, боли в ногах вынуждающие человека останавливаться, появляются в ягодичных, бедренных мышцах и мышцах голени. При закупорке артерий ниже паха, боли в ногах, как правило, локализуются в икроножных мышцах. Другими симптомами заболевания является бледность кожи ног, выпадение волос, нарушение роста ногтей.
Вследствие этого просвет артерий постепенно уменьшается или облитерируется, т.е. вовсе исчезает, что приводит к нарастающей недостаточности кровоснабжения тканей органа, питающихся от этой артерии. Кроме этого возможны полные закупорки (окклюзии) просвета сосудов содержимым бляшек в сочетании с тромбами, что приводит к некрозу (инфаркту) тканей или гангрене органа или части тела.
В проведенных исследованиях отмечается возможность полного обратного рассасывания холестериновой инфильтрации сосудов, что свидетельствует о возможности излечения атеросклероза на ранних стадиях его развития. Появление атеросклеротических бляшек иногда обнаруживаются уже у молодых людей в возрасте 20 лет, но наибольшая распространенность заболевания отмечается у лиц в зрелом возрасте – 50-60 лет, причем чаще у мужчин; у женщин заболевание чаще отмечается после 60 лет. Высокая распространенность этого заболевания среди населения ассоциирует его даже с одним из проявлений старения организма
«Личный план здоровья»
— это комплексное обследование на основе доказательных рекомендаций
ПодробнееПричины атеросклероза сосудов головного мозга
Среди причин возникновения заболевания следует, наряду с наследственной предрасположенностью, следует отметить часто повторяющиеся психоэмоциональные напряжения, влияющие на тонус артерий, гипертоническую болезнь, сахарный диабет, ожирение, гиподинамию и курение.
Клиническое проявление атеросклероза сосудов головного мозга определяется степенью вызванной им недостаточности (ишемии) кровообращения и питания ткани мозга. К первым признакам ишемии относятся периодически возникающая головная боль, шум в ушах преходящего характера, особенно в периоды напряженной умственной деятельности. Отмечается ухудшение памяти на текущие события, забывание слов во время разговора, но при этом память на давно прошедшие события сохраняется полностью. Нарушается сон, частыми становятся тревожные пробуждения и бессонница. У больных отмечаются изменения в психоэмоциональной сфере – они становятся мнительны, склонны к слезливости, беспричинной депрессии и “умственной жвачке” - длительному переживанию незначительных неудач или обид.
В дальнейшем у больных обнаруживаются более объективные проявления атеросклероза сосудов головного мозга – нарушение координации движений, периодическое, особенно при волнении, дрожание конечностей и головы. При обследовании крупных артерий головного мозга могут определяться признаки их обызвествления, так же становится видимой пульсация плечевых артерий. В этот период у больных вследствие временной ишемии мозга могут развиваться транзиторные (преходящие) инсульты с временными нарушениями кожной чувствительности – парестезиями, тонуса скелетной и мимической мускулатуры с ослаблением активных движений в отдельных конечностях, односторонним искажением лица за счет утраты мышечного тонуса. Наиболее грозным осложнением заболевания является ишемический инсульт части мозга вследствие полной окклюзии одной из крупных мозговых артерий, приводящий, как правило, к стойкой инвалидизации больного.
Лечение атеросклероза сосудов головного мозга
В лечении больного главной задачей врача является предупреждение дальнейшего прогрессирования процесса формирования атеросклеротических бляшек и стимуляция развития окольных путей кровообращения страдающих органов. Последнее достигается назначением индивидуальной лечебной физкультуры в виде дозированных и регулярных, соответствующих возрасту и возможностям больного, физических нагрузок. Такая мера способствует открытию коллатеральной, не задействованной в покое и в условиях привычной гиподинамии, сети сосудов, приносящих кровь к страдающему от ишемии органу. В комплексе с физическими упражнениями полезны будут прогулки на свежем воздухе, легкий массаж тела, водные процедуры, включая бальнеотерапию лечебными йодобромными, родоновыми ваннами или с применением хвойного экстракта, морской соли, отвара овса. Эти процедуры также способствуют снижению возбудимости нервной системы и нормализации артериального давления.
К мерам, направленным на предупреждение прогрессирования атеросклероза, в первую очередь относится рациональное питание с ограничением и равным содержанием растительных и животных жиров, достаточным содержанием витаминов, (в первую очередь витамина С, антиоксидантов – витаминов Е, А, а также витаминов группы В) и исключающее нарастание массы тела. В ежедневном рационе должна преобладать растительная пища – зелень, фрукты, овощи, рыба и морепродукты, должны быть ограничены белые сорта хлеба, макаронные изделия, продукты с высоким содержанием холестерина - жирное мясо, копчености, яйца и сливочное масло. В случае избыточного веса организация питания должна быть направлена на его снижение за счет ограничения калорийности пищи. Выведению избыточного холестерина из организма способствуют мероприятия по его очищению, в частности очищению кишечника от холестерина, связанного с желчью, путем периодического приема солевых слабительных средств, включения в пищу круп, богатых растительной клетчаткой, многократное орошение кишечника.
При лечении сопутствующих заболеваний, способствующих развитию и прогрессированию процесса (это в первую очередь гипертоническая болезнь и сахарный диабет), не следует стремиться к срочному снижению уровня сахара в крови и артериального давления – это может усугубить уже имеющуюся ишемию органов. Но в то же время систематическое лечение этих заболеваний также является одной из главных мер вторичной профилактики.
Медикаментозное лечение под врачебным контролем средствами, снижающими уровень холестерина в крови, в данном случае может выполнять лишь второстепенную роль.
Сосудистые нарушения, также называемые ангиопатиями на медицинском языке, в основном понимаются как заболевания артериальных, венозных и лимфатических сосудов.
В промышленно развитых странах заболевания, связанные с артериями, а также кровотоком, идущим от сердца, являются одной из главных причин смерти населения. В случае артериальных сосудистых заболеваний проводится различие между сужением (стенозом) или окклюзией (обтурацией) и расширением (делитацией) сосуда или расслоением (рассечением) его стенки. Увеличение толщины стенки сосуда является наиболее распространенным явлением при сосудистых заболеваниях артерий. Это обычно вызвано атерослерозом и может привести к полному или частичному закрытию сосуда.
Вены - кровеносные сосуды, несущие кровь к сердцу. Заболевания вен очень распространены и относятся к болезням века. Они в основном поражают ноги. Основными заболеваниями вен являются варикозное расширени вен и тромбоз .
Болезни лимфатических сосудов также относятся к сосудистым заболеваниям. Здесь наиболее серьёзной проблемой считается лимфедема , которая возникает из-за застоя лимфатической жидкости.
Сосудистый стеноз и обтурация: сужение и, в конечном итоге, полная окклюзия артериального кровеносного сосуда могут иметь разные причины. Атеросклероз является наиболее распространенной формой повреждения кровотока. На разговорном языке его также называют отвердением артерий. Он вызван воспалительной реакцией стенки сосуда. В развитии атеросклероза играют роль многие факторы. Они включают высокое кровяное давление, потребление никотина, диабет, отсутствие физических упражнений или расстройство метаболизма липидов.
В среднем у мужчин атеросклероз развивается раньше, чем у женщин, и с возрастом усиливается. Кровь переносит кислород и питательные вещества в клетки нашего организма. Из-за сужения или закупорки сосуда кровоснабжение тканей сокращается или прекращается, приводя к нехватке питания. Атеросклероз возникает в разных областях сосудистой системы и может вызывать различные симптомы в зависимости от местоположения. Это приводит ко многим различным последствиям.
Стеноз артерий может иметь и другие причины помимо артериосклероза. Например, он может быть вызван воспалением сосудов, повреждением стенки сосуда внешними факторами (лекарствами, лучевой терапией, поражением тока) или врожденным нарушением строения стенки сосуда.
Сосудистая дилатация и расслоение: патологическое расширение сосудов возникает, когда дестабилизация сосудистой стенки приводит к увеличению диаметра сосудов. Расслоение сосудов связано с расщеплением слоев их стенки. Опять же, основной причиной является атеросклероз, описанный выше.
Неатеросклеротические причины включают врожденные заболевания, такие как синдром Марфана или синдром Элерса-Данлоса. Они вызывают изменение соединительной ткани и, таким образом, также влияют на состояние стенок кровеносных сосудов. Кроме того, в развитии растяжения и расслоения артерий важную роль играет гипертония .
Повышенное давление в венах может привести к их варикозному расширению. Сгустки крови, которые прилипают в венах и забивают их, способны вызвать тромбоз.
Стенокардия - этот термин относится к повторяющимся симптомам, которые являются результатом недостаточного кровоснабжения сердечной мышцы. Причиной часто является сужение коронарных артерий при атеросклерозе. Коронарные артерии снабжают сердечную мышцу кровью. Боль в груди описывается пациентами как чувство тяжести, давления, сжатия или удушения.
Хотя отдельные эпизоды стенокардии обычно вызваны физическими упражнениями или сильными эмоциями, а также расслабления, они также могут возникать в периоды отдыха или во время сна. Запущенная стенокардия опасна, поскольку она может привести к полному закрытию коронарных артерий и, следовательно, сердечному приступу.
Инфаркт миокарда - опасное для жизни состояние. Оно вызвано полной окклюзией коронарного сосуда, которая может произойти, например, из-за серьезного сужения или сгустков крови. Из-за окклюзии пораженной коронарной артерии сердечная мышцы больше не может снабжаться кислородом. Если просвет поврежденного кровеносного сосуда не восстанавливается в течение нескольких часов, истощенная мышечная ткань умирает. Такая мертвая ткань называется площадью инфаркта. Чем больше закупоренный коронарный сосуд, тем больше площадь инфаркта.
Симптомы сердечного приступа могут сильно различаться от человека к человеку. Типичными являются стойкая боль в грудной клетке, которая может иррадиировать в шею, нижнюю челюсть, плечевую область и левую руку. При этом также часто наблюдается чувство слабости, беспокойства, потливости, тошноты и рвоты.
Инсульт вызывают нарушения кровообращения головного мозга в результате закрытия или разрыва сосуда, что приводит в внезапной потери функций некоторых областей мозга. Причиной нарушения кровообращения обычно является патологическое изменение кровотока в головном мозге (например, при атеросклерозе).
Характерными симптомами являются расстройства языка, движения, сенсорного восприятия, сознания и психики. В этом случае соответствующее лицо должно как можно скорее обратиться за медицинской помощью.
Облитерирующий атеросклероз периферических артерий (ОАПА) - это состояние, вызванное сужением аорты или артерий. Болезнь также называется перемежающейся хромотой или «витринной болезнью», потому что пациент часто останавливается из-за повторяющейся боли, а выглядит это так, как будто он рассматривает витрины магазинов.
При сужении артерий ноги не снабжаются достаточным объемом крови, и при физической нагрузке возникает боль. Если болезнь прогрессирует, боль может также появляться в состоянии покоя. У большинства людей с ОАПА также сужены сосуды сердца и мозга.
Аневризма - это патологическое мешковидное или веретенообразное расширение кровеносного сосуда. Она может развиваться в течение жизни в слабых точках стенки сосуда и является необратимой. Аневризмы вызваны врожденным или приобретенным изменением сосудов. Риск развития аневризмы заключается в том, что они могут разрываться. Если это произойдет, возникнет угрожающее жизни внутреннее кровотечение.
Варикоз вен, также известный как варикозное расширение вен, представляет собой появление расширенных, извилистых поверхностных вен. Их хорошо видно, поскольку они обычно расположены непосредственно под кожей. Если пациент страдает от варикоза, то говорят, что он имеет варикозные вены. Такое состояние является наиболее распространенным из всех венозных заболеваний, затрагивающих примерно 20 % всех взрослых.
Задача вен заключается в переносе крови из сосудистой системы обратно в сердце. В ногах кровь должна накачиваться против силы тяжести. Это происходит в конечностях благодаря напряжению мышц. Когда мышцы снова расслабляются, кровь в ногах опускается. По этой причине внутри вен есть называемые венозные клапаны, которые можно сравнить с вентилями. Они не дают крови течь обратно. Когда венозные клапаны не закрываются должным образом, кровь течет медленнее, накапливается в сосудах, и они становятся видимыми под кожей.
Варикозные вены - это не просто косметическая проблема. Симптомы часто включают тупую боль или ощущение тяжести в ногах после долгой нагрузки.
Развивается усталость, тяжесть и напряжение в ногах, которые проходят после того, как пациент полежит или подвигается. Ночью в ногах могут появляться судороги. Иногда возникает так называемый отек, то есть опухание голени и лодыжек. При сильном расширении вен могут появляться язвы кожи над лодыжками, кровотечение и тромбоз.
Тромбоз -это закупорка вены кровяным сгустком. Сгустки крови медицинским языком называются тромбами. Они вызваны защитной функцией нашего организма в результате свертывания крови. При повреждении данный механизм защищает организм от кровотечения, заставляя кровь сгущаться, закрывая рану. Когда такие сгустки попадают в кровоток, они могут закрыть просвет сосуда и вызвать осложнения. В основном это тромбоз вен, особенно глубоких вен нижних конечностей.
Если способность крови к свёртываемости в организме возрастает, риск тромбоза также увеличивается. Факторами риска здесь является прием противозачаточных таблеток, курение, беременность, обезвоживание, избыточный вес и т.д.
Симптомы тромбоза вен нижних конечностей включают боль, отек, тяжесть и напряжение, перегрев и покраснение или синеватость ног.
Наиболее опасным осложнением тромбоза является то, что тромб может оторваться и мигрировать в легкие. Это заболевание называется легочной эмболией, которая способна привести к смерти.
Специалистами по диагностике и лечению заболеваний кровеносных сосудов являются ангиологи и ссосудистые хирурги. Ангиология является разделом внутренней медицины и изучает функции и заболевания артериальных, венозных и лимфатических сосудов. Сосудистые хирурги являются специалистами в области сосудистой хирургии.
Опрос пациентов, тщательный осмотр и дополнительные методы обследования с помощью медицинских приборов позволяют установить диагноз. К обследованиям с помощью специальной медтехники относятся ультразвуковые и другие методы визуализации, такие как ангиография, магнитно-резонансная и компьютерная томография.
Ангиологи и сосудистые хирурги очень часто сотрудничают с кардиологами, неврологами, дерматологами и специалистами по лимфатической системе.
Атеросклероз
Сердечно-сосудистые заболевания, такие как инфаркт миокарда, инсульт, ишемия нижних конечностей, недостаточность кровоснабжения кишечника или почек, являются следствием заболевания атеросклерозом и ведущей причиной смерти и инвалидности. Атеросклероз может развиться в любой артерии, постепенно бляшка из холестерина и кальция растет внутри сосуда, делая его жестким, а затем и полностью перекрывает просвет сосуда. Это вызывает уменьшение поступления крови и кислорода к тканям. При этом возникают боли в тех мышцах, которым не хватает кровоснабжения, будь то мышцы ног или сердца; может повышаться артериальное давление из-за сужения артерий почек, возникать похудение и боли в животе при поражении артерий кишечника. Изменения артерий головного мозга может приводить к инвалидизирующему инсульту или протекать без каких-либо симптомов и обнаруживаться только при обследовании.
Атеросклероз артерий нижних конечностей является достаточно распространенным заболеванием и встречается до 9% населения. Заболевание чаще развивается у курильщиков, пациентов с повышенным давлением и холестерином, сахарным диабетом, избыточной массой тела. Ишемия нижних конечностей, так называемая «перемежающая хромота», это боль в икре, бедре или ягодичных мышцах при физической нагрузке, проходящая в состоянии отдыха, возникающая из-за недостаточного поступления крови к мышцам из-за сужения артерий. Заболевание артерий ног часто остается нераспознанным из-за болей в суставах, позвоночнике, малоподвижного образа жизни или из-за нежелания обращаться к специалистам и длительного неэффективного самолечения. Без квалифицированного обследования и лечения такое заболевание артерий может снижать качество жизни, ограничивать повседневную активность в физической активности, работе и досуговых мероприятиях и приводить к опасным для жизни осложнениям. С течением прогрессирования атеросклероза и дальнейшей «закупорки» сосудов бляшками, дистанция ходьбы без боли уменьшается, может появиться онемение, похолодание и достаточно сильная боль в стопе и голени даже в состоянии покоя. Если не восстановить кровоток на этой стадии, то в дальнейшем возникают незаживающие трофические язвы на стопе и гангрена, что встречается у 2-10% пациентов. Исход такой тяжелой недостаточности кровоснабжения сопоставим с тяжелыми онкологическими заболеваниями, в течение 1го года умирает 25% пациентов, в 30% случаев выполняется ампутация. С возрастом и накоплением сопутствующих заболеваний вероятность плохого прогноза при атеросклерозе нижних конечностей увеличивается. В течение 5 лет выживаемость пациентов составляет в среднем всего 50%!
Прогрессирование атеросклероза
Для выявления заболевания, определения расположения и степени пораженных атеросклерозом артерий, диагностики и составления плана лечения, пациенту необходима консультация сосудистого хирурга (ангиолога). Обследование как правило состоит из беседы с врачом, осмотра, измерения давления на ногах, ультразвукового исследования пораженных артерий. Также может понадобиться проведение компьютерной томографии или ангиографии для уточнения расположения и протяженности бляшек в артериях. Замедлить прогрессирование атеросклероза и нарастание симптомов ишемии, снизить риски ампутации и улучшить качество жизни можно с помощью изменения образа жизни и питания, физических упражнений, отказа от курения, контроля давления и сахара крови. Обязателен прием препаратов, назначаемых врачом для уменьшения скорости роста бляшек и предотвращения инфаркта и инсульта, это препараты для уменьшения вероятности образования тромбов (ацетилсалициловая кислота или клопидогрель) и для снижения уровня холестерина (статины). По показаниям может быть рекомендован препарат цилостазол или пентоксифиллин. Эффективность других препаратов для улучшения кровотока на сегодняшний день не доказана.
При отсутствии улучшения симптомов или прогрессировании заболевания, выраженном ограничении привычной физической активности, при угрозе потери конечности может быть рассмотрен вопрос об оперативном лечении. При коротких бляшках, сужающих или даже полностью перекрывающих просвет артерии, эффективным методом лечения является ангиопластика, при этом под местной анестезией (без наркоза!) через прокол артерии в сосуды вводится специальной баллончик, который расширяет просвет артерии под контролем рентгена для улучшения кровотока. После этого хирург может дополнительно поместить в эту зону стент – металлическую сеточку, которая будет поддерживать артерию в открытом виде. С совершенствованием технологий постоянно появляются новые методы лечения, например, стенты и баллоны могут быть покрыты специальным покрытием для улучшения проходимости артерии в дальнейшем, увеличивается возможность лечения все более и более протяженных поражений. Эндоваскулярное лечение это малоинвазивная процедура, с небольшим количеством осложнений и у очень тяжелых пациентов, которая может выполняться как на крупных артериях (аорте, подвздошных артериях), так и на самых маленьких артериях голени, диаметр которых 1 мм. Такой метод лечения позволяет быстро вернуться к привычному образу жизни, сократить время пребывания в больнице. Ангиопластика артерий голени часто единственный и наиболее эффективный способ спасения конечности при сахарном диабете. При полностью закрытой артерии, когда невозможно восстановить кровоток малотравматично эндоваскулярными методами, применяется открытая шунтирующая операция. При этом кровь идет в обход закрытого участка артерии. «Строительным материалом» для такой операции может служить «запасная» подкожная вена пациента или искусственный протез. Эти операции проводятся под наркозом через несколько разрезов. Альтернативным способом в некоторых случаях является петлевая эндартерэктомия, во время которой специальными инструментами через один разрез на бедре удаляется бляшка из артерии длиной до 20-30 см и восстанавливается кровоток по своей же собственной артерии. Особенно эта методика актуальна для ослабленных пациентов, которым не может быть выполнена большая открытая операция, для больных с варикозной болезнью, или у которых вена уже была использована для операции на сердце.
Эндоваскулярный метод лечения
Также при поражении нескольких артерий нижних конечностей для более эффективного улучшения кровотока может использоваться так называемая гибридная хирургия, во время которой одновременно проводится и открытая операция, и эндоваскулярное лечения.
Для определения «идеального» оперативного вмешательства индивидуально для каждого пациента, сосудистых хирург должен обладать техникой и эндоваскулярного вмешательства, и шунтирующей операции, иметь в своем арсенале необходимый объем современных расходных материалов, а также иметь возможность перехода от эндоваскулярной процедуры к открытому лечению и наоборот, в любой нужный момент операции.
В нашей клинике ежедневно выполняются операции на артериях нижних конечностей, многие из которых проводятся для спасения конечности, при наличие даже весьма распространенных трофических нарушениях для получения пациентом шанса на их заживление и сохранение функции конечности. Большинство наших пациентов – это пожилые люди в тяжелыми сопутствующими заболеваниями, в т.ч. с инсулинзависимым сахарным диабетом, сердечной недостаточностью, которым особенно важно максимально уменьшить периоперационную травму и избежать осложнений. Круглосуточная доступность рентгеновской установки для интраоперационной ангиографии позволяет использовать сочетание преимуществ обоих методов лечения, в экстренной ситуации сократить время до восстановления кровотока.
На ранних стадиях стеноз артерий никак себя не проявляет. В этом заключается главная опасность заболевания: человек может длительное время жить, не догадываясь о нависшей над ним угрозе.
Дальнейшая клиническая картина болезни напрямую зависит от места локализации поврежденной стенозом артерии. Так, при поражении сосудов головного мозга у человека наблюдаются проявления недостаточного кровообращения и питания мозга; при закупорке артерий сердца больной чувствует симптомы сердечной недостаточности и т.д.
Сонная артерия отвечает за поступление питательных веществ к головному мозгу. При нарушении ее проходимости возникают следующие проявления:
Часто стеноз артерий предшествует ишемическому инсульту. Распознать патологию можно по следующим симптомам:
Сужение просвета сосудов нижних конечностей, в отличие от стеноза сонной артерии, нетрудно распознать на любой стадии. К основным проявлениям заболевания относятся:
О закупорке сосудов сердца говорят следующие симптомы:
Стеноз почечных артерий провоцирует развитие ишемической нефропатии – почечной недостаточности. Патологическое состояние характеризуется несколькими признаками:
При стенозе устья легочной артерии происходит сужение выводного тракта правого желудочка, из-за чего нарушается приток крови к стволу легкого. Болезнь проявляется следующими симптомами:
Окклюзия сосудов сетчатки — это глазное заболевание, при котором происходит блокада вен или артерий, питающих сетчатку глаза.
Симптомы окклюзии кровяных сосудов сетчатки включают внезапную потерю зрения в одном глазу, степень которой зависит от того, насколько крупный кровяной сосуд был заблокирован. К окклюзии сосудов сетчатки, как правило, приводит попадание в сосуд кровяного тромба или жировой бляшки.
Лечение может включать применение лекарственных препаратов, разжижающих кровь, а также методов лазерной терапии.
Признаки и симптомы окклюзии сосудов сетчатки включают:
Резкое помутнение зрения в одном глазу является главным признаком закупорки сосудов сетчатки. Если закупоривается артерия, то может резко помутнеть наверху или внизу поля зрения. Если закупоривается вена, то помутнение зрения развивается медленнее, в течение нескольких часов или дней.
Сетчатка глаза работает как пленка в фотокамере — после прохождения лучей света через роговицу и хрусталик на ней фокусируется изображение, и информация передается в мозг. Питание сетчатки осуществляется через артерии и вены, которые могут закупориваться сгустками крови или жировыми бляшками.
При закупорке питающих сосудов сетчатка перестает функционировать, что приводит к частичной или полной потере зрения в данном глазу. При закупорке артерий необходима срочная медицинская помощь, потому что отсутствие доступа питательных веществ приводит к быстрой гибели внутренних слоев сетчатки. Закупорка вен менее травматична, чем закупорка артерий. Тем не менее может наступить прободение закупоренной вены и кровоизлияние внутрь сетчатки. Это приводит к помутнению и затуманиванию зрения.
Закупорка сосудов сетчатки наиболее распространена среди лиц пожилого возраста. Часто это происходит из-за высокого кровяного давления или при диабете.
Регулярная проверка зрения является самым эффективным методом обнаружения возможных нарушений. Нужно также следить за общим состоянием своего здоровья, что особенно важно для тех, кто страдает артериальной гипертензией, диабетом и сужением сонной артерии, доставляющей кровь к глазам и мозгу.
Спектр методов лечения в случае закупорки сосудов сетчатки невелик. Если растекшуюся кровь удается удалить, то зрение восстанавливается. Если же кровь остается в сетчатке, то мутность поля зрения сохраняется.
После закупорки может развиться отек сетчатки или глаукома, и тогда потребуется применение лазерной терапии. При закупорке артерии только неотложная помощь может сохранить зрение. Вам введут антикоагулянты для предотвращения дальнейшей закупорки.
Если закупорка развилась в сонной артерии, то возможна ее оперативная «очистка». Часто при этом зрение восстанавливается лишь частично.
Доктор медицинских наук, профессор кафедры офтальмологии факультета дополнительного профессионального образования РНИМУ им. Н.И. Пирогова, врач высшей категории с 1996 г.
Медицинский стаж более 27 лет
Врач-офтальмолог, лазерный офтальмохирург
Медицинский стаж 7 лет
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Запись на прием
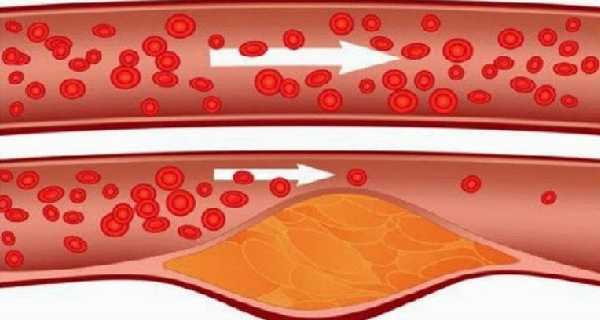
90 000 Закупорка артерий - как это происходит и как с этим бороться?Прежде всего - забудьте про гидравлические аналогии. Образование атеросклеротической бляшки – гораздо более сложный процесс, чем просто закупорка трубы. Она начинается не в центре трубки, а в ее стенках, объясняет доктор Роберт Суперко из Berkeley HeartLab. Стенки кровеносных сосудов действуют как полупроницаемая мембрана. Окисленные частицы холестерина ЛПНП могут проникать внутрь них.
Это нормально, потому что клеткам нужен холестерин.Иногда, однако, туда (то есть на стенки артерий) попадает слишком много его. Позже процесс уже продвигается лавинообразно. От первых вспышек холестерина через образование атеросклеротической бляшки, а следовательно, до инфаркта, (что не всегда фатально — о том, как его пережить, мы писали здесь) или инсульта.
Микроскопические повреждения стенок артерий вызывают накопление внутри стенок окисленных частиц холестерина ЛПНП.
Ваш ход
Избегайте натрия и дыма. Высокое давление вызывает разрыв артерий, и с каждым глотком дыма вы доставляете в кровеносные сосуды угарный газ, который делает их еще слабее.
Небольшие количества плохого холестерина в артериях смываются хорошим холестерином, или ЛПВП. Если ЛПВП недостаточно, избыток ЛПНП приводит к тому, что сосуды становятся жесткими и сужают их просвет.
Ваш ход
Поддерживайте уровень холестерина на соответствующем уровне: ЛПНП ниже 130 мг/дл и ЛПВП выше 50 мг/дл.Упражнения снижают уровень плохого холестерина и повышают уровень хорошего холестерина.
У вас слишком высокий (плохой) холестерин? Рецепт один: тренировки и диета.
Лейкоциты пытаются нейтрализовать холестерин. Макрофаги этерифицируют его, превращая в так наз. пенопластовые клетки. Воспалительный процесс вызывает последующую отправку на место лейкоцитов, что увеличивает атеросклеротическую бляшку.
Ваш ход
Спросите своего врача, настолько ли высок уровень холестерина, что имеет смысл начать принимать статины.
Очаг обызвествленной ткани, т.е. атеросклероза, т.е. обызвествления, образуется в месте повреждения стенки артерии. Когда такая вспышка разрывается, может образоваться тромбоцитарный сгусток, который может блокировать артерию. Результат - сердечный приступ.
Ваш ход
Вы можете вдвое снизить риск атеросклероза, если бросите курить. Гипертония также способствует развитию атеросклероза.
( См. также: Мужчины чаще всего умирают от болезней сердца.Не сдавайтесь и проверьте свой пика прямо сейчас.)
.Прежде всего - забудьте про гидравлические аналогии. Образование атеросклеротической бляшки – гораздо более сложный процесс, чем просто закупорка трубы. Она начинается не в центре трубки, а в ее стенках, объясняет доктор Роберт Суперко из Berkeley HeartLab.
ЧИТАЙТЕ ТАКЖЕ: Как отличить изжогу от сердечного приступа?
Стенки кровеносных сосудов действуют как полупроницаемая мембрана. Окисленные частицы холестерина ЛПНП могут проникать внутрь них.Это нормально, потому что клеткам нужен холестерин. Иногда, однако, туда (то есть на стенки артерий) попадает слишком много его.
Далее процесс идет уже лавинообразно - как показано на картинке. От первых очагов холестерина через образование атеросклеротической бляшки и, как следствие, до инфаркта или инсульта.
Микроскопическое повреждение стенок артерий вызывает накопление частиц окисленного холестерина ЛПНП внутри стенок
Ваш ход: Избегайте натрия и дыма.Высокое давление вызывает разрыв артерий, и с каждым глотком дыма вы доставляете в кровеносные сосуды угарный газ, который делает их еще слабее.
Небольшие количества плохого холестерина в артериях смываются хорошим холестерином, или ЛПВП. Если ЛПВП недостаточно, избыток ЛПНП приводит к тому, что сосуды становятся жесткими и сужают их просвет.
Ваше движение: Поддерживайте уровень холестерина на должном уровне: ЛПНП ниже 130 мг/дл и ЛПВП выше 50 мг/дл.Упражнения снижают уровень плохого холестерина и повышают уровень хорошего холестерина.
Лейкоциты пытаются нейтрализовать холестерин. Макрофаги этерифицируют его, превращая в так наз. пенопластовые клетки. Воспалительный процесс вызывает последующую отправку на место лейкоцитов, что увеличивает атеросклеротическую бляшку.
Ваш ход: Спросите своего врача, настолько ли высок уровень холестерина, что имеет смысл начать принимать статины.
Очаг обызвествленной ткани, т.е. атеросклероза, т.е. обызвествления, образуется в месте повреждения стенки артерии. Когда такая вспышка разрывается, может образоваться тромбоцитарный сгусток, который может блокировать артерию. Результат - сердечный приступ.
Ваше перемещение: Вы можете вдвое снизить риск атеросклероза, если бросите курить. Гипертония также способствует развитию атеросклероза.
.Apteline.pl
Дата Добавлена: 8.09.2017
И И И
Атеросклероз развивается медленно и длительное время протекает бессимптомно.Если его не лечить, он приводит ко многим серьезным заболеваниям, таким как ишемия сердца или головного мозга. Некоторые причины атеросклероза (например, неправильное питание, ожирение, стресс, недостаток физической активности) можно устранить самостоятельно.
Атеросклероз артерий — хроническое воспалительное заболевание артерий, характеризующееся образованием атеросклеротических бляшек, состоящих из воспалительных клеток, фракций холестерина и фибрина. Даже дети могут страдать от атеросклероза, но его симптомы обычно проявляются в возрасте 50-60 лет, а также у некоторых пациентов, находящихся в состоянии сильного стресса, например, при атеросклерозе.гипертония или сахарный диабет - гораздо раньше.
На развитие атеросклероза могут влиять такие факторы, как:
Различные воспалительные клетки участвуют в формировании атеросклероза коронарных артерий.Распределение атеросклеротических поражений в артериях весьма неоднородно. Обычно они появляются сначала в местах разветвления артерий, в их начальных отделах.
При поражении вен атеросклерозом он протекает в пять стадий. Они состоят из:
1) повреждение стенки артерии,
2) прилипание к стенке артерии воспалительных клеток,
3) проникновение воспалительных клеток в стенку артерии,
4) накопление воспалительных клеток и фракций плохого холестерина (ЛПНП) в стенке артерии, что вызывает утолщение стенки и образование атеросклеротических бляшек,
5) кальцификация атеросклеротической бляшки.
Утолщение бляшки вызывает сужение просвета артерии. Таким образом, орган получает меньше кислорода и богатой питательными веществами крови, чем должен, и постепенно ишемизируется. На начальных стадиях больной может не замечать ишемии, но со временем изменения усугубляются и начинаются симптомы. Они различаются в зависимости от того, какой орган получает меньше крови. Поэтому при снижении кровоснабжения:
Важно!
Опасной ситуацией является внезапный разрыв атеросклеротической бляшки (отслоение от стенки артерии).Затем разорвавшаяся бляшка полностью перекрывает просвет артерии и перекрывает кровоток. В результате возникает внезапная острая ишемия тканей органа, например инфаркт, обширный инсульт или острая ишемия конечностей, с риском ампутации.
К заболеваниям, лежащим в основе атеросклероза, относятся:
В настоящее время для лечения атеросклероза и профилактики его осложнений применяют антитромбоцитарные препараты (ацетилсалициловая кислота, клопидогрель, тиклопидин) и препараты, снижающие уровень холестерина в крови, т.е. статины (симвастатин, аторвастатин, розувастатин). Статины — единственные препараты, которые ограничивают развитие атеросклероза, тормозят прогрессирование атеросклеротических бляшек и даже регрессируют их.
.90 000 Продолжительность лечения у людей с недавними симптомами каротидного стенозаВведение
Ишемический инсульт возникает, когда блокируется кровоснабжение части мозга. Это может быть вызвано заболеванием сонных артерий, которое приводит к сильному сужению артерии, образованию тромбов и закупорке крошечных кровеносных сосудов на пути кровотока. Путем хирургического удаления пораженной части сонной артерии или введения трубки (стента), открывающей артерию, можно восстановить сонную артерию и восстановить кровоток.
Неясно, следует ли начинать лечение немедленно или подождать несколько дней. Раннее лечение может улучшить кровоток и предотвратить новые инсульты. Однако это может нести больший риск инсульта [геморрагического] или кровотечения.
Исследовательский вопрос
Авторы обзора оценили эффективность очень раннего лечения (в течение двух дней) по сравнению с отсроченным лечением (через два дня) у людей, у которых только что появились симптомы каротидного стеноза.
Тестовые характеристики
Поиск исследований действителен по состоянию на 26 января 2016 г. Авторы нашли только одно рандомизированное контролируемое исследование, в котором оценивалось влияние сроков операции на результаты лечения. В него вошли 40 участников (в возрасте от 47 до 84 лет).
Основные результаты
Из-за ограниченности научных данных авторы не смогли определить, является ли время операции важным фактором, определяющим исход лечения у пациентов, у которых только что развились симптомы каротидного стеноза.
Качество научных данных
Недостаточно доказательств, чтобы показать, когда лучше всего проводить операцию у пациентов, у которых только что появились симптомы каротидного стеноза. Общее качество доказательств было очень низким, так как было включено только одно исследование с участием небольшого числа людей, а результаты не были предоставлены. Необходимы дополнительные исследования с большим количеством пациентов.
.Розацеа — хроническое кожное заболевание, поражающее примерно 10% населения в возрасте от 30 до 55 лет. Во всем мире от розацеа страдают 415 миллионов человек. Заболевание начинается с покраснения кожи, за которым следуют везикулы, расширение сосудов и уплотнения. Пораженные люди часто страдают от зуда в виде жгучей или жалящей боли.
Розацеа неизлечима, но при соответствующей медикаментозной терапии ее симптомы можно значительно облегчить. Во время онлайн-консультации с врачом ТЕЛЕМЕДИ вы получите индивидуальную консультацию в течение нескольких минут и сможете быстро найти облегчение с помощью нужных препаратов.При необходимости вы также можете получить больничный лист.
Розацеа — воспалительное хроническое заболевание (дерматоз) кожи лица.Начинается с покраснения кожи, вызванного расширением кровеносных сосудов, с зудом и жалящей болью. Кроме того, в зависимости от тяжести заболевания появляются везикулы, узелки и новообразованная кожная ткань. Розацеа в основном наследственная и не заразная. В большинстве случаев розацеа появляется в возрасте от 30 до 50 лет.
Это состояние называется розацеа, потому что по своим симптомам оно напоминает акне.Однако, в отличие от акне, при розацеа не развиваются комедоны или нарушения кератинизации.
Помимо симптомов самого заболевания, больные часто страдают от связанного с ними ухудшения внешнего вида. Способствует общему ухудшению самочувствия и качества жизни пациентов.
Конкретные формы розацеа встречаются относительно редко.
| TYPE | OCCURRENCE | |
|---|---|---|
EYE ROSE ACNE (OPHTHALMIC ROSACEA) 0 | Каллет Воспаление Мазиоу Розацеа Фулминаны |
|
| Грамозативная розацеа |
|
|
Симптомы зависят от степени тяжести розацеа.Для этого заболевания характерны покраснение кожи лица (эритема), вызванное расширением кровеносных сосудов под кожей, кожный зуд и жалящая боль. Кроме того, могут быть везикулы, шишки и разрастание мягких тканей в носу («носовая бугристость»).
Более того, многие больные сильно страдают от ухудшения своего внешнего вида.
Болезнь носит хронический характер и не поддается полному излечению. Симптомы можно очень хорошо контролировать с помощью надлежащего лечения, но если их не лечить, болезнь прогрессирует в последующих эпизодах.В некоторых случаях прогрессирование заболевания останавливается внезапно.
Различные сорта розацеа
| Скорость интенсивности | Симптомы | |
|---|---|---|
| Розовые прыщи из класса Начальная фаза, предварительная розацея: Diate (Pre-Rosacea) 9005 Внезапно, выявляясь, транс-разация, вызванная кожей), построенная кожа), вызванная кожей), потерпевшаяся из-за кожа), потерпевшаяся из-за кожа) 9005 . расширение кровеносных сосудов | ||
| Стадия I (Rosacea Erythematosa) |
|
|
| СТАДИЯ III (ROSACEA CONGLOBATA) |
|
Точная причина розацеа окончательно не установлена. Существует генетическая предрасположенность, которая может привести к развитию розацеа в сочетании с различными иммунологическими, микробными и неврологическими факторами.
Остальные факторы риска:
При правильном лечении симптомы розацеа можно хорошо контролировать, но излечения не существует, поскольку розацеа является хроническим заболеванием.
Лечение наркомании
Различают местную и системную терапию. В большинстве случаев комбинация обоих методов лечения наиболее эффективна.
Местное лечение
Лекарства наносят непосредственно на пораженные участки в виде кремов, мазей, гелей или лосьонов.Лечение обычно проводят в течение длительного периода времени. В большинстве случаев используются действующие вещества: метронидазол (антибиотик) или азелаиновая кислота. Оба являются противовоспалительными. Также считается, что они замедляют иммунную систему, которая чрезмерно реагирует на розацеа. Азелаиновая кислота дополнительно замедляет рост определенных клеток кожи (кератоцитов).
Прочие вещества, используемые в местной терапии:
Перечисленные выше активные вещества в основном используются для лечения уплотнений и везикул, но при обычном покраснении лица они не помогут. Их можно лечить активным ингредиентом бримонидином.
Системное лечение
При легких формах розацеа достаточно местного лечения. Системное лечение неизбежно в более тяжелых случаях. Препарат вводят внутрь, т.е.в виде таблеток. Активное вещество транспортируется через кровь по всему организму. В системной терапии в основном применяют две группы антибиотиков:
Обычно антибиотики используются для борьбы с бактериями. Однако при розацеа используется другой механизм действия. Низкие дозы антибиотиков обладают противовоспалительным действием и подавляют чрезмерную реакцию иммунной системы.
В дополнение к антибиотикотерапии также можно использовать средства, обычно используемые для местной терапии, например, таблетки, содержащие метронидазол.
В очень редких случаях можно также использовать ретиноиды, такие как изотретиноин, хотя этот активный ингредиент используется только в тяжелых случаях розацеа.
В отличие от других кожных заболеваний, при розацеа не назначают кортизон, поскольку он часто ухудшает симптомы. Даже после первоначального улучшения симптомы часто возвращаются с еще большей интенсивностью после прекращения приема препарата кортизона.
Лазеротерапия и склеротерапия
Типичное покраснение и расширение кровеносных сосудов обычно легко устраняются лазерной терапией. Кроме того, расширенные кровеносные сосуды могут быть запечатаны с помощью электрических импульсов.
Фотодинамическая терапия (ФДТ)
При фотодинамической терапии пациенты получают вещество, которое делает кожу более чувствительной к свету. Этот фотосенсибилизатор прилипает к пораженным участкам кожи, которые затем облучаются светом определенной длины волны. Это изменяет структуру фотосенсибилизатора и разрушает поврежденные структуры кожи.
Хирургическое лечение
Также возможно хирургическое лечение розацеа, напр.с помощью дермабразии или дермапланинга. Эти методы в основном используются при наличии наростов.
Что можно сделать самому при розацеа?
Изменение диеты и предотвращение различных триггеров розацеа может многое сделать.
В целом пациентам следует обратить внимание на здоровое и сбалансированное питание. В частности, следует ограничить потребление сахара и жиров в пользу большего количества овощей и фруктов.Это помогает предотвратить закупорку пор кожи.
Также может быть полезно узнать, как розацеа реагирует на различные продукты, сознательно избегая определенных продуктов и наблюдая за развитием своей кожи.
Продукты, которых следует избегать больным:
Кроме того, больным розацеа следует избегать следующих триггеров:
Правильный уход за кожей лица очень важен и может эффективно поддерживать терапию.
Советы по правильному уходу:
Кроме того, пострадавшие должны уделять особое внимание защите от солнца, избегая прямого контакта с солнцем и используя кремы с фильтром высокой защиты от ультрафиолета (50+). Особенно рекомендуется солнцезащитный крем с диоксидом титана или оксидом цинка, который можно приобрести в аптеке.
Пациенты должны использовать кремы или лосьоны, содержащие воду, для ухода за кожей. Пациенты также должны убедиться, что их продукты не содержат отдушек и красителей, поскольку они лишь излишне раздражают кожу.
Макияж можно использовать при розацеа. Однако следует следить за тем, чтобы используемые продукты не содержали веществ, раздражающих кожу, таких как ментол, камфора, лаурилсульфат натрия и вяжущие вещества.Кроме того, косметика не должна закупоривать сальные железы. Сильно кроющий макияж не подходит, так как обычно его трудно удалить и он дополнительно раздражает кожу.
Мы используем файлы cookie на этом веб-сайте, чтобы предоставить вам возможности, наиболее соответствующие вашим потребностям. Нажимая «Я принимаю», вы соглашаетесь со всеми файлами cookie.
Согласие на управление
.
Авокадо занимает первое место в нашем списке средств для очищения артерий. Этот фрукт богат мононенасыщенными жирными кислотами и имеет очень хорошее соотношение полиненасыщенных жирных кислот омега-3 и омега-6. Он вообще не содержит холестерина, но богат растительными стеролами (фитостеролами).Его регулярное употребление не только удалит жировые отложения из артерий, но и укрепит стенки артерий и снизит уровень сахара в крови.
Рыба благодаря высокому содержанию кислот омега-3 снижает уровень холестерина ЛПНП и способствует выработке веществ, препятствующих слипанию тромбоцитов. Особенно рекомендуется жирная морская рыба, такая как лосось, сельдь, тунец и скумбрия.
Частое употребление граната укрепляет сердечно-сосудистую систему, улучшает кровоток, уменьшает бляшки и кальциноз в сосудах, снижает уровень холестерина и нормализует артериальное давление.
Куркумин в куркуме улучшает кровоток, уменьшает повреждение стенок кровеносных сосудов и восстанавливает их. Это помогает устранить затвердевание артерий и снижает риск образования тромбов.
Согласно исследованиям, регулярное употребление одного бокала красного вина снижает риск ишемической болезни сердца до 32% и повышает уровень хорошего холестерина. Помните, что красное вино полезно для здоровья только при умеренном употреблении.Одного бокала красного вина вполне достаточно.
Употребление в пищу шпината очень положительно влияет на качество всей системы кровообращения. Помимо прочего, он препятствует окислению холестерина, а также укрепляет и тонизирует сосуды.
Коричневый рис является богатым источником фолиевой кислоты, которая, помимо прочего, эффективно удаляет жировые отложения из артерий.
Кунжут является источником стеролов, помогающих снизить уровень холестерина.Благодаря наличию антиоксидантов уменьшает жировые отложения в артериях. Употребление кунжута также улучшит эластичность артерий.
Петрушка — это твердая доза витамина С, которая запечатывает стенки ваших артерий и предотвращает прилипание к ним жира.
Все благодаря омега-3 жирным кислотам, содержащимся в льняном масле. Они снижают ЛПНП (или «плохой» холестерин) и общий холестерин и повышают ЛПВП («хороший» холестерин).
.Существует более 100 различных форм, типов и причин деменции. Наиболее распространенные разновидности:
До сих пор сообщалось, что 80% всех страдающих деменцией страдают болезнью Альцгеймера. Сегодня мы знаем, что это, вероятно, только 50-60%. Болезнь Альцгеймера развивается коварно, поначалу не беспокоя нас.Мы часто думаем, что только начинаем стареть или интерпретируем первые симптомы как переутомление и рассеянность, поэтому их легко игнорировать. Болезнь Альцгеймера обычно связана с потерей памяти, и мы считаем небольшие провалы в памяти типичными для пожилого возраста.
Отличительной чертой болезни Альцгеймера является то, что наш мозг не может изучать новые вещи — то, что происходит в нашей жизни в режиме реального времени.Научите, а на самом деле сохраните - так же, как мы сохраняем данные на диске компьютера или в памяти телефона. С другой стороны, она очень хорошо справляется с событиями из прошлого, даже из раннего детства. Имея болезнь Альцгеймера, мы будем свободно говорить о том, что когда-то было, вспоминать имена и даты, часами воссоздавать старые семейные торжества. Однако, когда нас спрашивают о текущих событиях, например, кто вчера был в гостях, что происходит в политике или какой магазин закрылся - для нас это окажется проблематичным.
Когда мы говорим о симптомах болезни Альцгеймера, мы часто говорим «проблемы с памятью» или «пробелы в памяти», но правда не в том, что мы не помним. Дело в том, что наш мозг не может записывать события, даты, встречи, потому что место в мозгу, которое его обслуживает, заболевает и становится меньше. Это немного похоже на камеру, в которой закончилась пленка, или мобильный телефон, которому не хватает памяти и который не может делать и сохранять новые фотографии.В мозгу это место называется гиппокампом.
Если у вашей мамы болезнь Альцгеймера, и она звонит вам по тридцатый раз в день с одним и тем же вопросом, помните, что вы впервые верите, что она это делает. Всякий раз, когда. Всякий раз, когда. Повторил второй раз и уже раздражает, да? Потому что слышать один и тот же вопрос снова и снова — это расстраивает и дезорганизует ваш день. Но помните, именно болезнь, а вовсе не злая воля, лишает вашу мать возможности «записать» ответ.Если вы продолжите объяснять, что она уже спрашивала об этом, это ничего не даст, потому что ее мозг не записал ее предыдущий ответ. Поэтому старайтесь быть понимающим и каждый раз отвечайте спокойно.
При болезни Альцгеймера в нашем мозгу происходят два изменения: отложения амилоида и нейрофибриллярные клубки — они отвечают за сокращение мозга. По мере прогрессирования болезни мы можем делать все меньше и меньше действий. Мы начинаем путать слова, говорить нетипично, у нас возникают проблемы с гигиеной, самостоятельным одеванием, завариванием чая, ходьбой или глотанием.Болезнь Альцгеймера связана не только с потерей памяти, она затрагивает все аспекты нашей жизни, потому что мозг, который ею управляет, не справляется. Нам также необходимо знать, что ранним признаком изменения болезни Альцгеймера не обязательно должны быть проблемы с памятью. Это могут быть трудности с пространственной ориентацией — распознаванием, какое направление указывает вправо или влево, попаданием в известное место. Если раньше такого не было, а сегодня есть трудности с ориентацией в поле, то виновником может быть не только стресс.
Если у нас болезнь Альцгеймера, то из-за нее у нас деменция. Но у нас может быть слабоумие и вообще не быть болезни Альцгеймера. Это может быть одной из причин, описанных на следующих страницах.
Сосудистая деменция (также известная как сосудистая деменция) повреждает кровеносные сосуды головного мозга. Короче говоря, наш мозг не получает столько крови с кислородом и питательными веществами, сколько ему нужно. А она очень нужна.Целых 20% всего кислорода, транспортируемого кровью, поступает в мозг. Когда мелкие кровеносные сосуды закупориваются, некоторые крошечные участки нашего мозга перестают снабжаться кровью, что приводит к гибели нервных клеток. Затем у нас есть либо один удар, либо несколько ударов в разное время. Симптомы деменции (или деменции) зависят от локализации и степени поражения головного мозга. Один серьезный инсульт может привести к инвалидности в одночасье, но не каждый инсульт всегда приводит к слабоумию.У нас также может быть очень маленький инсульт, так называемый точечный удар, и даже не знать об этом. Несколько микровоздействий через разные промежутки времени приводят к значительному изменению нашей эффективности. И это еще не означает естественной старости.
Симптомы сосудистой деменции могут напоминать болезнь Альцгеймера. К сожалению, обе формы деменции похожи друг на друга и часто встречаются вместе. Как отличить их друг от друга? Мы будем использовать метафору.
Ну, при болезни Альцгеймера мы смотрим фильм, но мозг не может его «записать».Если кто-то включил нам этот фильм во второй раз, в нашем мозгу нет информации о том, что мы его уже видели. Мы можем смотреть один фильм пять раз и каждый раз будем реагировать так, как будто смотрим его впервые. При сосудистой деменции, наоборот, мы можем не знать, что уже видели фильм (точно так же, как и при болезни Альцгеймера), а в другой раз — хорошо его запомнить. При этой форме деменции бывают хорошие и плохие дни, а также высокая степень изменчивости настроения (например, беспричинный плач).Поведенческие изменения могут произойти внезапно, например, однажды мы положили дрова в стиральную машину вместо камина. При болезни Альцгеймера таких внезапных изменений не бывает, если нет дополнительного состояния или другой формы деменции (см. смешанная деменция на стр. 22).
При сосудистой деменции могут наблюдаться изменения настроения, трудности с концентрацией внимания и отказ от социальной жизни. Эти симптомы схожи с симптомами депрессии. Чтобы их отличить, стоит обратиться к специалисту.Депрессия также является заболеванием головного мозга и может сопровождать деменцию.
По мере прогрессирования болезни Паркинсона также развивается деменция (комбинация симптомов), и в этом случае нас называют деменцией Паркинсона. Подобные симптомы может давать и другой тип заболевания — деменция с тельцами Леви (читай «Леви»). Оба показывают ряд сходств. Обычно, когда у нас болезнь Паркинсона, тела Леви (назовем их «злоумышленниками») повреждают мозг, вырабатывающий дофамин — топливо для наших моторов.Отсюда проблемы с движением, шарканьем, наклонами тела и тремором. При деменции с тельцами Леви «злоумышленники» появляются по всему мозгу. Они вызывают множество изменений, особенно в частях, отвечающих за поведение, мышление и движения. Некоторые симптомы могут напоминать болезни Альцгеймера и Паркинсона. Главное правильный диагноз. Общие симптомы, которые мы связываем с болезнью Паркинсона, — это тремор рук. Между тем, они появятся как при деменции с тельцами Леви, так и при болезни Паркинсона.Разница заключается в ситуации, в которой они появляются. Если тремор присутствует, когда руки находятся в состоянии покоя, это скорее болезнь Паркинсона. Если, с другой стороны, тремор появляется только тогда, когда мы пытаемся до чего-то дотянуться или что-то сделать, это может быть симптомом деменции с тельцами Леви. Диагноз всегда ставит врач-специалист.
Кошмары, падения и зрительные галлюцинации также обычны при деменции с тельцами Леви. Очень насыщенно и реалистично. При болезни Альцгеймера также могут возникать галлюцинации, но только на поздних стадиях болезни и не столь интенсивно.При деменции с тельцами Леви не обязательно возникать проблемы с памятью, как при болезни Альцгеймера. Например: мы будем помнить, что было на завтрак, но у нас могут возникнуть проблемы с приемом пищи даже на ранних стадиях болезни.
Из-за своей изменчивости это сложная форма деменции - как для больного, так и для лиц, ухаживающих за ним. Также очень трудно диагностировать деменцию. В отличие от болезни Альцгеймера, при которой мы меняемся постепенно, здесь изменения в поведении и возможностях могут происходить день за днем, час за часом или даже минуту за минутой.Может случиться так, что мы легко поставим еду в микроволновую печь, но не сможем достать ее из нее. Наш мозг откажется сотрудничать, потому что в этот момент болезнь активизируется. При этой форме деменции будут часты такие ситуации - один раз завершим деятельность, а один раз нет.
Если сначала появляются симптомы подвижности, а затем возникают когнитивные изменения (например, неспособность логически мыслить, говорить, решать проблемы и т. д.), ставится диагноз болезни Паркинсона.Если, с другой стороны, сначала появляются когнитивные симптомы, а затем проблемы с движением, врачи диагностируют деменцию с тельцами Леви.
При болезни Паркинсона симптомы деменции появляются у 30% пациентов через 5 лет, у 60% через 10 лет и у 90% через 15 лет. Это не такие серьезные проблемы с записью информации нашим мозгом, как при болезни Альцгеймера. Деменция при болезни Паркинсона выглядит немного по-другому — она заставляет нас очень медленно думать, мы не можем выполнять сложные действия, считать или правильно оценивать свои способности (напр.согласование многих элементов во время вождения автомобиля).
| ранние дифференцирующие симптомы | деменция с тельцами Леви | Болезнь Альцгеймера | Болезнь Паркинсона |
| Ухудшение мыслительных процессов, влияющее на повседневную жизнь | всегда | всегда | возможно, может возникнуть через много лет после постановки диагноза |
| Значительная потеря памяти | возможно | всегда | возможно, может возникнуть через много лет после постановки диагноза |
| Значительные трудности в планировании деятельности или решении проблем | 90 057 вероятновозможно | возможно | |
| Трудности с ориентацией в пространстве | 90 057 вероятновозможно | возможно | |
| Языковые проблемы (трудности с речью, пониманием) | возможно | возможно | возможно |
| Колебания когнитивной функции, концентрации или бдительности | 90 057 вероятновозможно | возможно | |
| Изменения настроения | возможно | возможно | возможно |
| Галлюцинации (напр.частое видение красочных картинок животных и детей) | возможно | вряд ли | возможно |
| Очень высокая гиперчувствительность к препаратам, используемым для лечения галлюцинаций | скорее всего | вряд ли | возможно |
| Изменения в движении или другие движения, такие как: более медленные, более короткие шаги, проблемы с движением рук, тремор | возможно | вряд ли | всегда |
| Проблемы с равновесием и/или падения | возможно | возможно | |
| Нарушения быстрого сна (борьба персонажей в ночных кошмарах, причинение вреда себе и партнерам) | возможно | возможно |
Лобно-височная деменция (или лобно-височная деменция) вызывается изменениями в областях мозга, известных как лобные и височные доли.
Симптомы лобно-височной деменции часто появляются у людей в возрасте 50–60 лет, но могут начаться и раньше. Когда лобная часть мозга повреждается, наше поведение и личность меняются, нам трудно принимать рациональные решения и делать выбор для себя.Лобные доли отвечают за суждения и социальное поведение, поэтому, когда болезнь повреждает их, мы можем стать вульгарными, непристойными или пренебрегать своими повседневными обязанностями. Мы можем стать агрессивными, потерять внутренние тормоза и действовать импульсивно. Здесь мы говорим и делаем то, что никогда бы не сделали раньше. Болезнь меняет наше отношение к близким.
При поражении височной доли в левой части нашего мозга возникают проблемы с речью и пониманием.Мы пытаемся говорить слова, но нас никто не понимает, или мы можем говорить, но не понимаем, что нам говорят другие. Простой вопрос любимого человека, например: «Тебе больно?» звучит так, как если бы его спросили на иностранном языке.
Мозг может страдать от болезней в обеих долях одновременно. В то же время увеличиваются поведенческие изменения и проблемы с речью или чтением.
Деменции «похожи» друг на друга и часто встречаются вместе. Таким образом, мы можем иметь одновременно болезнь Альцгеймера и сосудистую деменцию, либо болезнь Альцгеймера и лобно-височную деменцию, либо деменцию с тельцами Леви и сосудистую деменцию.Комбинации различаются. В этих ситуациях мы говорим о смешанной деменции.
Деменция (также известная как деменция) — это группа симптомов, возникающих в результате неправильной работы мозга, таких как потеря или потеря памяти, спутанность сознания, бред, трудности с речью и необычное поведение.
Деменция — это группа симптомов, вызванных различными заболеваниями, такими как болезнь Паркинсона, сосудистая деменция, деменция с тельцами Леви и, наконец, болезнь Альцгеймера.
В настоящее время нет лекарств от деменции, способных вылечить больного или восстановить утраченные функции.
Деменция — это прогрессирующее заболевание, симптомы которого со временем усиливаются.
Если вы подозреваете, что у близкого человека деменция, первым делом обратитесь к врачу. Он сможет сказать, имеете ли вы дело с деменцией или какой-либо другой болезнью.
. Shutterstock.com
Shutterstock.com