2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Во время эпидемии простудных заболеваний, все торопятся закупиться антибиотиками. Однако, если применять их неправильно, можно нанести вред здоровью. В статье разбираемся, нужны ли антибиотики при простуде, зачем их назначают при ОРВИ и других вирусных инфекциях, и чем опасно самолечение.
Антибиотики — это антибактериальные препараты. Они воздействуют на обменные процессы бактерий и нарушают синтез белка. Это предотвращает размножение и прекращает рост колонии (бактериостатический эффект) или приводит к гибели болезнетворного микроба (бактерицидный эффект).
Под простудой в медицине чаще всего подразумевают ОРВИ — заболевания дыхательных путей, которые вызывают вирусы. Болезнетворные вирусы кардинально отличаются от бактерий, грибов и других микроорганизмов. Это бесклеточная сущность, не способная осуществлять обмен веществ и самостоятельно размножаться.
Вирус — абсолютный паразит: для всех процессов жизнедеятельности он использует клетки хозяина. Вне живого организма — это совокупность кристаллов, состоящих из белковых молекул, которая не проявляет признаков жизненной активности. А когда вирусная часть (вирион) внедряется в живую клетку, он начинает реплицироваться, то есть воспроизводить множество собственных копий.
Поскольку вирус не синтезирует белок самостоятельно, антибиотик никак на него не действует. Поэтому использовать антибактериальные препараты при неосложнённой вирусной инфекции бесполезно. В таких случаях эффективны противовирусные средства — их активные вещества препятствуют проникновению вируса в клетку и репликации.
Если антибиотики не помогают против вирусов, зачем же их выписывают врачи? Такое назначение оправдано, если:
● У простуды бактериальная природа, например, у больного стрептококковая ангина1.
● В заражении одновременно участвуют и вирусы, и бактерии — это называется микст-инфекцией.
● К болезни, вызванной вирусом, присоединяется бактериальная инфекция. Этот процесс называется суперинфекцией. Защитный барьер пораженных тканей ослабляется, и они становятся уязвимыми даже для условно-патогенных микробов, безопасных для здорового человека. Это частое осложнение простуды — оно развивается в пределах 4–66%2 случаев.
Чтобы точно определить возбудителя, нужно провести лабораторные исследования — анализ ПЦР и бактериологический посев. Но на их проведение нужно время, а лечение обычно нужно сейчас. Поэтому больным с лёгким течением ОРВИ назначают противовирусные препараты и местные антисептики, действующие на все микробы, без анализов.
Согласно новым клиническим рекомендациям Минздрава РФ3, опубликованным в феврале 2022 г. приоритетной группой препаратов для лечения ОРВИ являются препараты прямого противовирусного действия, направленные на причину заболевания. Новым препаратом подобного типа является энисамия йодид (Нобазит, Нобазит Форте). Действующее вещество – энисамия йодид – блокирует проникновение вируса в клетку и ограничивает его распространение в организме4. Результаты клинических исследований показали, что прием Нобазита в 4 раза сокращает количество осложнений, требующих антибиотикотерапии. А также снижает риск распространения инфекции на нижние дыхательные пути5.
Новым препаратом подобного типа является энисамия йодид (Нобазит, Нобазит Форте). Действующее вещество – энисамия йодид – блокирует проникновение вируса в клетку и ограничивает его распространение в организме4. Результаты клинических исследований показали, что прием Нобазита в 4 раза сокращает количество осложнений, требующих антибиотикотерапии. А также снижает риск распространения инфекции на нижние дыхательные пути5.
Если у пациента появились гнойные выделения или состояние улучшилось, а потом снова ухудшилось, то будут полезны антибактериальные средства. Без анализов можно применять только местные формы антибиотиков — в составе капель для носа, спреев.
Согласно клиническим рекомендациям Минздрава, антибиотики при ОРВИ системно (в форме таблеток, суспензий, инъекций) назначают только в следующих случаях:
● Развитие острого тонзиллита на фоне тяжёлого или средней тяжести течения простуды.
● Присоединение синусита, ларингита, трахеита, бронхита. Если инфекция протекает легко, то даже при её распространении за пределы верхних дыхательных путей не рекомендуют применять антибиотики ранее 10–14 дня.
● Развитие пневмонии.
Во всех этих случаях рекомендуется предварительно направить пациента на анализ, чтобы подтвердить бактериальную инфекцию и подобрать наиболее эффективный антибиотик3.
Антибактериальное средство при ОРВИ назначает врач — терапевт, отоларинголог, пульмонолог. Подбирать препарат лучше по результатам анализа. Лучший способ выяснить, к какому антибиотику наиболее чувствителен возбудитель инфекции, — сделать бакпосев. Минус этого анализа — длительное ожидание: обычно результаты готовы только через 3–7 дней. ПЦР готовится гораздо быстрее — от 24 часов, но анализ не показывает чувствительность конкретного инфекционного агента к лекарствам.
Если выполнить анализ невозможно или нет времени на длительное ожидание результатов, врач назначит антибиотик, ориентируясь на наиболее вероятные возбудители для данной локализации инфекции.
Группы антибиотиков, которые чаще всего используют при ОРВИ6:
● Полусинтетические пенициллины. При лёгком течении острой бактериальной инфекции применяют амоксициллин, при среднетяжёлой и хронической форме — амоксициллин/клавуланат.
● Цефалоспорины III-IV поколения — цефтриаксон, цефтазидим, цефоперазон, цефепим — используют при хронических среднетяжёлых и гнойных инфекциях.
● Макролиды — азитромицин, кларитромицин. Их используют при аллергии на пенициллины.
● Фторхинолоны III-IV поколения — левофлоксацин, моксифлоксацин. Ими заменяют антибиотики пенициллиновой группы в случае неэффективности.
Большинство препаратов выпускают в форме таблеток (капсул), порошков для приготовления суспензии и инъекций. В амбулаторной практике чаще применяют таблетки и суспензии.
В амбулаторной практике чаще применяют таблетки и суспензии.
Нерациональное лечение антибиотиками может нанести вред здоровью:
● Бесконтрольное применение антибиотиков повышает устойчивость к ним болезнетворных микробов. Если вы злоупотребляете их применением при незначительных инфекциях, в случае тяжёлой болезни они с высокой долей вероятности не помогут.
● Антибиотики нередко вызывают аллергические реакции вплоть до отека Квинке.
● Средство, которое вы принимаете без ведома врача, в комбинации с лекарствами, выписанными доктором, может дать непредсказуемый результат.
● Антибактериальные препараты убивают и полезную микрофлору организма, что может привести к расстройствам пищеварения и гинекологическим воспалениям.
● Дополнительный ненужный препарат повышает нагрузку на организм и затягивает выздоровление.
В середине ХХ века антибиотики совершили настоящую революцию в медицине.2009/3_help/help_1_1.jpg) В переводе с греческого их название означает «против жизни» («анти» и «биос»), однако они уничтожают только бактерии. За историю своего существования они спасли миллионы новых человеческих жизней.
В переводе с греческого их название означает «против жизни» («анти» и «биос»), однако они уничтожают только бактерии. За историю своего существования они спасли миллионы новых человеческих жизней.
Благодаря антибиотикам люди:
● Значительно снизили уровни материнской и детской смертности в акушерстве, а позднее успешно внедрили вспомогательные репродуктивные технологии (ЭКО и прочие).
● Смогли вылечить неизлечимые ранее смертельные и калечащие болезни: туберкулёз, лепру, сифилис и другие.
● Научились выполнять сложнейшие операции без опасения получить практически неминуемые гнойно-воспалительные осложнения.
«Отцом» антибиотиков считается шотландский бактериолог Александр Флеминг. В ходе опытов он заметил: если поместить рядом разные культуры микробов, одни принимаются активно уничтожать других. В частности, плесневые грибы Penicillium notatum, случайно попавшие в чашку Петри с культурами стафилококков и стрептококков, останавливали рост этих вредоносных бактерий.
Учёный взялся исследовать плесень и в 1929 году выделил из неё первое противомикробное вещество — пенициллин. Опыты на животных показали обнадёживающие результаты. Ассистент Флеминга, заболевший гнойным гайморитом, добровольно испытал препарат на себе и быстро почувствовал существенное улучшение самочувствия. Однако учёному не удалось разработать технологии промышленного производства антибиотика.
Это сделали патолог Говард Флори и биохимик Эрнст Чейн. В начале 1941 году Флори сумел заинтересовать промышленников и правительство США в производстве нового препарата. К концу 1942 года была выпущена первая крупная партия, ознаменовавшая начало эры антибиотиков. Ещё через 10 лет эти препараты стали доступны повсеместно, благодаря значительному удешевлению технологий и запуску новых производственных мощностей.
Мир высоко оценил заслуги учёных: в 1945 году Флеминг, Флори и Чейн были удостоены Нобелевской премии за открытие пенициллина и его лечебного действия против инфекций.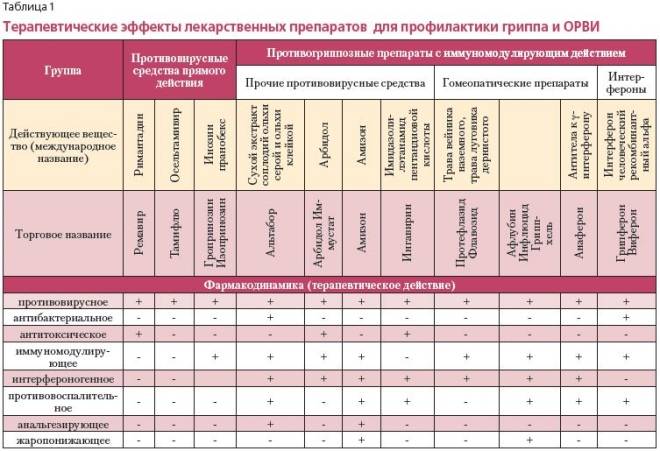 В 1952 году Нобелевскую премию за открытие противотуберкулёзного антибиотика стрептомицина получил американский микробиолог (в прошлом наш соотечественник) Зельман Ваксман.7
В 1952 году Нобелевскую премию за открытие противотуберкулёзного антибиотика стрептомицина получил американский микробиолог (в прошлом наш соотечественник) Зельман Ваксман.7
Сегодня в России активно используется около 30 групп антибиотиков, куда входят препараты разного происхождения:
● Природные (биосинтетические) — полученные из грибов или бактерий, которые обладают устойчивостью к антибиотикам.
● Полусинтетические — природные вещества, модифицированные ферментативным или химическим методом. Такие препараты более эффективны.
● Синтетические — созданные искусственным путём в лаборатории.
Существуют антибиотики широкого спектра, действующие на множество видов бактерий, и узкого — которые избирательно уничтожают их небольшую группу. До недавнего времени они действовали практически безотказно. Сейчас серьёзной мировой проблемой становится антибиотикорезистентность — устойчивость микроорганизмов к лекарствам. Бактерии, как любой живой организм, учатся адаптироваться к неблагоприятным условиям.8,9
Бактерии, как любой живой организм, учатся адаптироваться к неблагоприятным условиям.8,9
➢ Антибиотики — противомикробные средства, которые помогают в борьбе с бактериальными инфекциями.
➢ Антибактериальные препараты неэффективны при любой вирусной инфекции, включая ОРВИ.
➢ Противомикробные лекарства подключают к терапии ОРВИ, если наряду с вирусной присутствует бактериальная инфекция. Она может присоединиться позднее.
➢ Принимайте антибиотики только по назначению врача. Самолечение приводит к нежелательным побочным эффектам и повышает устойчивость микробов к лекарству.
1 Мальцева Г.С., Гринчук О.Н., Место антибактериальной терапии при стрептококковой инфекции // Медицинский совет – 2019.
2 Свиряева Е.Н., Корнеев К.В., Друцкая М.С., Купраш Д.В. Механизмы перестройки иммунного ответа при вирусно-бактериальных коинфекциях дыхательных путей // Биохимия – Т. 81, №11, 2016.
81, №11, 2016.
3 Клинические рекомендации Минздрава РФ: Острые респираторные вирусные инфекции (ОРВИ) у взрослых URL: https://cr.minzdrav.gov.ru/recomend/724_1 (дата размещения: 15.02.2022)
4 Инструкция по медицинскому применению (Нобазит®, таблетки покрытые пленочной оболочкой 250 мг; РУ: ЛП-003508 от 16.03.2016)
5 Лиознов Д.А., Карнаухова Е.Ю., Зубкова Т.Г., Шахланская Е.В., Оценка эффективности схемы лечения ОРВИ, включающей этиотропную (энисамия йодид) и симптоматическую терапию // Терапевтический архив № 3 – 2020 г..
6 Туровский А.Б., Карюк Ю.А., Кондрашина В.В. Антибактериальная терапия инфекций лор-органов // Клиницист – №3-4, 2013.
7 Данилов А.И., Литвинов А.В. Начало эры антимикробной терапии // Клиническая микробиология и антимикробная терапия – Т. 12, №2, 2010.
8 Клетикова Л.В., Бессарабов Б.Ф., Козлов А.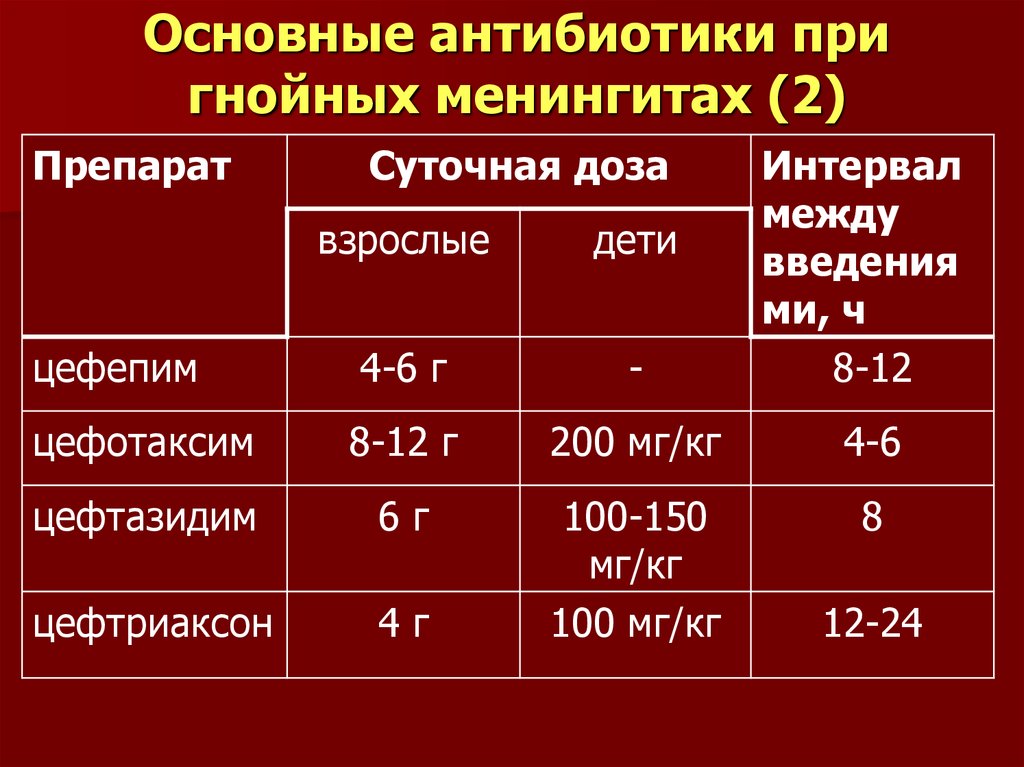 Б. Эколого-гигиенические аспекты применения антибиотиков // Научный поиск – №2(8), 2013.
Б. Эколого-гигиенические аспекты применения антибиотиков // Научный поиск – №2(8), 2013.
9 Геппе Н.А., Дронов И.А., Малявина У.С. Рациональный подход к назначению и выбору антибактериальной терапии при инфекциях дыхательных путей и ЛОР-органов у детей // Доктор.ру – №1, 2008.
О препарате Скачать инструкцию
Выбирая в аптеке эффективный антибиотик при простуде, необходимо помнить главное – антибактериальные препараты помогают исключительно при бактериальной инфекции. В остальных случаях пациент не почувствует облегчения состояния, кроме этого, микрофлора кишечника потребует восстановления.
Под простудой принято понимать ряд респираторных заболеваний, которые вызваны вирусами или бактериями. У них следующие общие симптомы:
слабость;
головная и мышечная боль;
повышение температуры тела;
озноб;
покраснение горла;
кашель и насморк;
отсутствие аппетита.
Следует понимать, что данные проявления, могут быть при разных заболеваниях. Лечащий врач назначает антибиотики при простуде, если устанавливает, что причиной плохого самочувствия пациента является бактериальная инфекция. Для вирусной инфекции предусмотрено лечения противовирусными препаратами.
Антибактериальные препараты – это обширная группа средств, каждый из них характеризуется определенным спектром действия и показаниями к применению. Хороший антибиотик при простуде у взрослого человека и ребенка способен эффективно подавлять рост и размножение патогенных микроорганизмов, губительно воздействуя на их жизнедеятельность.
По происхождению препараты делятся на синтетические, полусинтетические и природные. Различаются они и направленностью действия. Поэтому специалисты не рекомендуют принимать средства без назначения. Нужно понимать, какие антибиотики лучше при простуде. Помимо этого, врачи уверяют, что бесконтрольное применение антибактериальных средств приводит к развитию устойчивости бактериальных микроорганизмов к их воздействию. Это явление называется резистентностью. Последнее время оно распространено, поскольку многие покупают лекарственные средства в аптеке, не задумываясь о том, какой антибиотик можно при простуде.
Помимо этого, врачи уверяют, что бесконтрольное применение антибактериальных средств приводит к развитию устойчивости бактериальных микроорганизмов к их воздействию. Это явление называется резистентностью. Последнее время оно распространено, поскольку многие покупают лекарственные средства в аптеке, не задумываясь о том, какой антибиотик можно при простуде.
Антибиотики при простуде может назначить только лечащий врач! Чаще всего они требуются в следующих состояниях:
признаки бактерий в клиническом анализе;
мокрота и выделения из носа желто-зеленого оттенка;
выявление бактериального возбудителя при бакпосеве;
повторное ухудшение состояния;
температура выше 38° больше 2-3 дней подряд.
Поскольку чаще всего простуда вызвана вирусными инфекциями, приём антибиотиков при простуде может быть противопоказан.
Чтобы прием препаратов был безопасным, врач должен выявить вид бактерии, выявить ее чувствительность к препарату. Желательно провести тест на возможные аллергические реакции у пациента, особенно если это касается ребенка.
Антибиотик принимают по инструкции, ни в коем случае не прерывая лечение. Самостоятельный прием антибактериальных препаратов часто заканчивается негативными последствиями для пациента, например, развитием побочных реакций или отсутствием ожидаемого результата. Подобрать правильный антибиотик может только лечащий врач, он же рассчитает необходимую дозу и курс терапии.
РОДЖЕР ЗУРОБ, MD, MPH, МОХАМАД А. СИДАНИ, MD, MS, РИЧАРД Д. ФРЕМОНТ, MD, И КОРТНИ КИЛБЕРГ, MD, MSPH
СИДАНИ, MD, MS, РИЧАРД Д. ФРЕМОНТ, MD, И КОРТНИ КИЛБЕРГ, MD, MSPH
Инфекции верхних дыхательных путей являются причиной миллионов посещений семейных врачей каждый год в Соединенных Штатах. Несмотря на то, что в некоторых случаях это оправдано, антибиотиками злоупотребляют. В этой статье изложены рекомендации и показания для надлежащего использования антибиотиков при распространенных инфекциях верхних дыхательных путей. Раннее лечение антибиотиками может быть показано пациентам с острым средним отитом, фарингитом, вызванным бета-гемолитическим стрептококком группы А, эпиглоттитом или бронхитом, вызванным коклюшем. Стойкие случаи риносинусита могут потребовать применения антибиотиков, если симптомы сохраняются после периода наблюдения. Антибиотики не следует рассматривать у пациентов с простудой или ларингитом. Разумное, основанное на фактических данных использование антибиотиков поможет сократить расходы и предотвратить побочные эффекты и лекарственную устойчивость.
Инфекции верхних дыхательных путей (ОРИ) обычно лечат семейные врачи. Неосложненные ИНДП являются причиной 25 миллионов посещений семейных врачей и от 20 до 22 миллионов дней отсутствия на работе или в школе каждый год в Соединенных Штатах. 1 Несмотря на то, что большинство этих инфекций являются вирусными, высокий процент лечится антибиотиками 2 (Таблица 1 3–18 ) . Исследование крупной сети амбулаторных клиник, включающее более 52 000 случаев ИВДП, показало, что антибиотики назначались 65% пациентов. 19 Чрезмерное использование антибиотиков может привести к резистентности, увеличению стоимости и увеличению числа побочных эффектов, включая анафилаксию. 20
| Клинические рекомендации | Уровень доказательности | Ссылки |
|---|---|---|
Амоксициллин является предпочтительным препаратом для лечения пациентов с острым бактериальным риносинуситом. | C | 10 |
| Краткосрочный курс антибиотикотерапии (в среднем 5 дней) так же эффективен, как и более длительный курс (в среднем 10 дней) у пациентов с острым неосложненным бактериальным риносинуситом. | Б | 31 |
| Антибиотикотерапию следует рассматривать для детей в возрасте от 6 до 35 месяцев с острым средним отитом. | B | 37 , 38 |
| Антибиотики не следует применять у пациентов с выпотным средним отитом. | C | 43 |
Пенициллин следует использовать у пациентов со стрептококковым фарингитом для снижения риска ревматизма, облегчения симптомов и снижения инфекционности. | B | 45 , 46 , 49 , 52 |
| Антибиотики не следует назначать при остром ларингите. | А | 18 , 54 |
| Состояние | Основные диагностические данные0043 | Кашель, возможно выделение мокроты | Симптоматическое лечение; антибиотики не рекомендуются 3–6 |
|---|---|---|---|
| Острый средний отит | Острое начало симптомов, наличие выпота в среднем ухе, признаки воспаления среднего уха дозы (лечение первой линии) 7–9 | ||
| Острый риносинусит | Заложенность носа, передние или задние гнойные выделения из носа, лицевая боль, кашель, снижение обоняния | Выжидательная тактика в легких случаях; амоксициллин при тяжелом или осложненном бактериальном риносинусите 10 | |
| Простуда | Насморк, кашель, боль в горле, чихание, заложенность носа | Симптоматическое лечение; антибиотики не рекомендуются 11 | |
| Эпиглоттит | Дисфагия, изменение голоса, тахикардия (частота сердечных сокращений > 100 ударов в минуту), слюнотечение, лихорадка, субъективная одышка, тахипноэ (частота дыхания > 24 вдохов в минуту), стридор, дыхательная недостаточность, наклон вперед | Внутривенная комбинация цефалоспорина третьего поколения и антистафилококкового препарата, активного против метициллин-резистентных штаммов Staphylococcus aureus 12 или внутривенная монотерапия цефтриаксоном (роцефин), цефотаксимом (клафоран) или ампициллином/сульбактамом (Унасин) 90–007 90–007 15 | |
| Грипп | Внезапное начало лихорадки, головная боль, миалгия, недомогание | Вакцинация против гриппа для профилактики; поддерживающая терапия; начало противовирусной терапии в течение 48 часов после появления симптомов может сократить продолжительность болезни на один день 16,17 | |
| Ларингит | Потеря или приглушение голоса, боль в горле, кашель, лихорадка, насморк, головная боль | Симптоматическое лечение; антибиотики не нужны 18 | |
| Фарингит и тонзиллит | Боль в горле, лихорадка, отсутствие кашля | Лечение на основе модифицированной шкалы Centor (таблица 2) |
Простуда — это легкая, самокупирующаяся ОРВИ с симптомами насморка, боли в горле, кашля, чихания и заложенности носа. Это гетерогенная группа вирусных заболеваний, поэтому антибиотики не поддаются лечению. 1,21 В период с 1991 по 1999 год общий уровень использования антибиотиков при ОРЗ в США снизился. Однако увеличилось использование антибиотиков широкого спектра действия. 22 В одном исследовании были рассмотрены рандомизированные контролируемые испытания (РКИ) с 1966 по 2009 год, в которых сравнивалась антибактериальная терапия с плацебо у лиц с симптомами острого ОРВИ продолжительностью менее семи дней или острым гнойным ринитом продолжительностью менее 10 дней. 11 Авторы обнаружили недостаточно доказательств, чтобы рекомендовать антибиотики для лечения гнойного или ясного ринита у детей или взрослых.
Это гетерогенная группа вирусных заболеваний, поэтому антибиотики не поддаются лечению. 1,21 В период с 1991 по 1999 год общий уровень использования антибиотиков при ОРЗ в США снизился. Однако увеличилось использование антибиотиков широкого спектра действия. 22 В одном исследовании были рассмотрены рандомизированные контролируемые испытания (РКИ) с 1966 по 2009 год, в которых сравнивалась антибактериальная терапия с плацебо у лиц с симптомами острого ОРВИ продолжительностью менее семи дней или острым гнойным ринитом продолжительностью менее 10 дней. 11 Авторы обнаружили недостаточно доказательств, чтобы рекомендовать антибиотики для лечения гнойного или ясного ринита у детей или взрослых.
Грипп — это острое ОРЗ, вызываемое вирусом гриппа А или В. Он поражает пациентов всех возрастов, но чаще всего встречается у детей. Взрослые старше 65 лет и дети младше двух лет имеют самые высокие показатели смертности от гриппа. 23,24 Вакцинация – основа профилактики. Поддерживающая терапия является основой лечения, но противовирусная терапия, такая как ингибиторы нейраминидазы осельтамивир (Тамифлю) и занамивир (Реленза), может сократить продолжительность болезни на один день, если ее начать в течение 48 часов после появления симптомов. 16,17 Центры по контролю и профилактике заболеваний больше не рекомендуют использовать амантадин для терапии гриппа. 24
Поддерживающая терапия является основой лечения, но противовирусная терапия, такая как ингибиторы нейраминидазы осельтамивир (Тамифлю) и занамивир (Реленза), может сократить продолжительность болезни на один день, если ее начать в течение 48 часов после появления симптомов. 16,17 Центры по контролю и профилактике заболеваний больше не рекомендуют использовать амантадин для терапии гриппа. 24
Пациентов с тяжелыми заболеваниями, лиц старше 65 лет или младше двух лет, беременных женщин и лиц с хроническими заболеваниями следует лечить противовирусными препаратами. 24 Эмпирическую антибактериальную терапию не следует продолжать после постановки диагноза гриппа, за исключением случаев, когда имеется подозрение на вторичный бактериальный процесс. Окрашивание по Граму и посев жидкостей организма могут быть полезны для определения необходимости добавления антибиотиков к противовирусной схеме.
Острый риносинусит является распространенным диагнозом в амбулаторных условиях, с ежегодной заболеваемостью примерно 13 процентов среди взрослых. 25 Определяется как воспаление слизистой оболочки носа и придаточных пазух. Симптомы включают заложенность носа, передние или задние гнойные выделения из носа, боль в лице, снижение обоняния и кашель. 26 Риносинусит классифицируется как острый, если симптомы сохраняются менее четырех недель, подострый - от четырех до 12 недель и хронический - более 12 недель. 26
25 Определяется как воспаление слизистой оболочки носа и придаточных пазух. Симптомы включают заложенность носа, передние или задние гнойные выделения из носа, боль в лице, снижение обоняния и кашель. 26 Риносинусит классифицируется как острый, если симптомы сохраняются менее четырех недель, подострый - от четырех до 12 недель и хронический - более 12 недель. 26
Важно различать вирусный и бактериальный риносинусит, поскольку лечение во всех случаях приведет к чрезмерному назначению антибиотиков. 26 Диагноз острого бактериального риносинусита не следует ставить до тех пор, пока симптомы не сохранятся в течение как минимум 10 дней или после первоначального улучшения, за которым следует ухудшение симптомов. 10 Четыре симптома являются более предвестниками бактериального, чем вирусного риносинусита: гнойные выделения из носа, зубная или лицевая боль в верхней челюсти, односторонняя болезненность верхнечелюстных пазух и ухудшение симптомов после первоначального улучшения.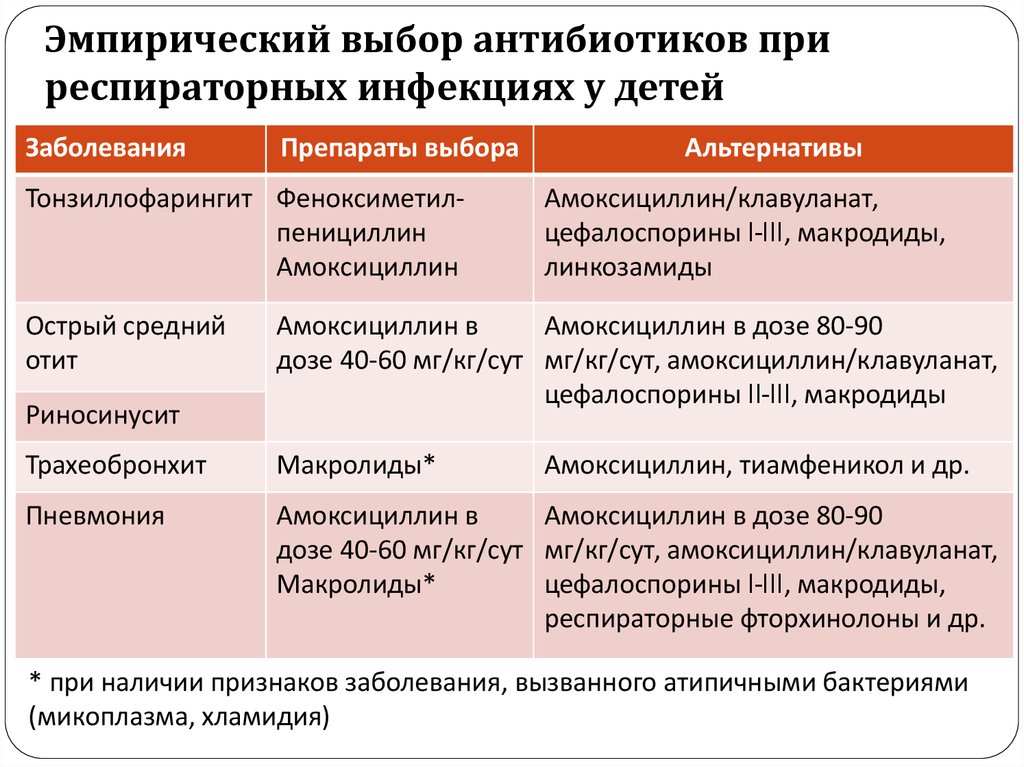 27,28
27,28
Легкие случаи острого бактериального риносинусита можно лечить с выжидательной тактикой, если можно обеспечить соответствующее последующее наблюдение. 10 Ухудшение симптомов в течение семи дней требует назначения антибиотиков этим пациентам. Лечение антибиотиками допустимо у пациентов с тяжелым или осложненным острым бактериальным риносинуситом. 28 Кокрановский обзор пяти исследований в учреждениях первичной медико-санитарной помощи (n = 631 пациент) показал, что антибиотикотерапия острого гайморита имеет небольшое статистическое преимущество перед плацебо. 29 Однако клиническая значимость была сомнительной, поскольку частота клинического излечения была высокой в обеих группах (90 процентов в группе лечения по сравнению с 80 процентами в группе плацебо). Выбранный антибиотик должен обеспечивать покрытие Streptococcus pneumoniae , Haemophilus influenzae и Moraxella catarrhalis , 30 с амоксициллином в качестве первого выбора или триметопримом/сульфаметоксазолом (Бактрим, Септра) для пациентов с аллергией на пенициллин. 10 Применение другого антибиотика оправдано, если симптомы ухудшаются в течение семи дней. 10 Мета-анализ 12 РКИ (10 двойных слепых, n = 4430 пациентов) не выявил статистически значимой разницы между длительным и коротким курсами антибиотиков для излечения или улучшения симптомов. 31 Короткий курс антибиотикотерапии (в среднем 5 дней) был столь же эффективен, как и более длительный курс (в среднем 10 дней) у пациентов с острым неосложненным бактериальным риносинуситом.
10 Применение другого антибиотика оправдано, если симптомы ухудшаются в течение семи дней. 10 Мета-анализ 12 РКИ (10 двойных слепых, n = 4430 пациентов) не выявил статистически значимой разницы между длительным и коротким курсами антибиотиков для излечения или улучшения симптомов. 31 Короткий курс антибиотикотерапии (в среднем 5 дней) был столь же эффективен, как и более длительный курс (в среднем 10 дней) у пациентов с острым неосложненным бактериальным риносинуситом.
Диагноз острого среднего отита (ОСО) требует острого появления симптомов, наличия выпота в среднем ухе, а также признаков и симптомов воспаления среднего уха. 7 Наиболее распространенными возбудителями являются нетипируемые H. influenzae , S. pneumoniae и M. catarrhalis . 32 Вирусы были обнаружены в респираторных выделениях пациентов с ОСО и могут быть причиной многих случаев неэффективности антибиотиков. 33–35 Стрептококк группы B, грамотрицательные кишечные бактерии и Chlamydia trachomatis являются распространенными возбудителями среднего уха у младенцев в возрасте до восьми недель. 8
33–35 Стрептококк группы B, грамотрицательные кишечные бактерии и Chlamydia trachomatis являются распространенными возбудителями среднего уха у младенцев в возрасте до восьми недель. 8
Когортные исследования и РКИ показали, что ОСО обычно разрешается без антибактериальной терапии у детей. 36 В 2004 г. Американская академия педиатрии и Американская академия семейных врачей разработали рекомендации по лечению ОСО. 7 В данных рекомендациях наблюдение указано как вариант для детей старше шести месяцев; наблюдение включает отсрочку лечения антибиотиками на 48–72 часа и начало терапии только при сохранении или ухудшении симптомов. Однако два РКИ, проведенные в 2011 г., показали, что немедленное применение антибиотиков у детей в возрасте от 6 до 35 месяцев было более эффективным, чем наблюдение. 37,38 В этих исследованиях использовались строгие критерии, тимпанометрия или отоскопия для диагностики и последующего наблюдения. Лихорадящие дети (в возрасте до восьми недель) с ОСО должны пройти полное обследование на сепсис. Эти дети должны пройти консультацию отоларинголога, если таковая имеется, для проведения тимпаноцентеза. 8 Немедленное назначение антибиотиков рекомендуется детям младше двух лет с двусторонним ОСО, а также у детей с ОСО и отореей. 39,40 Амоксициллин (от 80 до 90 мг/кг в день, в два приема) рекомендуется в качестве терапии первой линии при ОСО. 7–9
Лихорадящие дети (в возрасте до восьми недель) с ОСО должны пройти полное обследование на сепсис. Эти дети должны пройти консультацию отоларинголога, если таковая имеется, для проведения тимпаноцентеза. 8 Немедленное назначение антибиотиков рекомендуется детям младше двух лет с двусторонним ОСО, а также у детей с ОСО и отореей. 39,40 Амоксициллин (от 80 до 90 мг/кг в день, в два приема) рекомендуется в качестве терапии первой линии при ОСО. 7–9
Если нет ответа на начальную антибактериальную терапию в течение 48–72 часов, пациента следует повторно обследовать для подтверждения диагноза и назначить амоксициллин/клавуланат (аугментин). 7,8 Цефтриаксон (роцефин) можно использовать в качестве препарата второй линии или у детей с рвотой. 7 Триметоприм/сульфаметоксазол и эритромицин/сульфизоксазол неэффективны для лечения ОСО. 7,8 Более длительные курсы антибиотиков (более семи дней) имеют меньшую частоту неудач, чем более короткие курсы. 41
41
Детей с ОСО необходимо повторно обследовать через три месяца для документального подтверждения выпота в среднем ухе. 8 Доказано, что длительная терапия антибиотиками снижает количество рецидивирующих эпизодов ОСО, 42 , но не рекомендуется из-за риска устойчивости к антибиотикам. 8 Антибиотики не рекомендуются для лечения среднего отита с выпотом, поскольку они дают лишь скромный краткосрочный эффект. 43
Приблизительно 90 процентов взрослых и 70 процентов детей с фарингитом имеют вирусные инфекции. 44–46 При бактериальном фарингите ведущим возбудителем является бета-гемолитический стрептококк группы А. Было показано, что соответствующее лечение антибиотиками в этих случаях снижает риск ревматической лихорадки, облегчает симптомы и снижает инфекционность. 20,45,47 Лечение антибиотиками не предотвращает гломерулонефрит и дает противоречивые результаты в профилактике перитонзиллярного абсцесса. 20,44
20,44
Американское общество инфекционистов рекомендует провести диагностическое тестирование для подтверждения инфекции бета-гемолитическим стрептококком группы А до начала антибиотикотерапии во избежание чрезмерного использования. 45 Однако Американская академия семейных врачей и Американский колледж врачей рекомендуют использовать модифицированные критерии Centor, основанные на возрасте и наличии или отсутствии лихорадки, тонзиллярной эритемы или экссудата, передней шейной лимфаденопатии и кашля 48–51 (Таблица 2 47–50 ) . У пациентов с оценкой 1 балла или менее дальнейшие диагностические исследования или лечение не показаны, поскольку вероятность стрептококковой инфекции низка. Однако у пациентов с оценкой 1 следует учитывать другие факторы, такие как контакт с человеком, у которого подтверждена стрептококковая инфекция; У этих пациентов следует проводить экспресс-тестирование на выявление антигена. Тем, кто набрал 2 или 3 балла, также следует провести экспресс-тест на выявление стрептококкового антигена.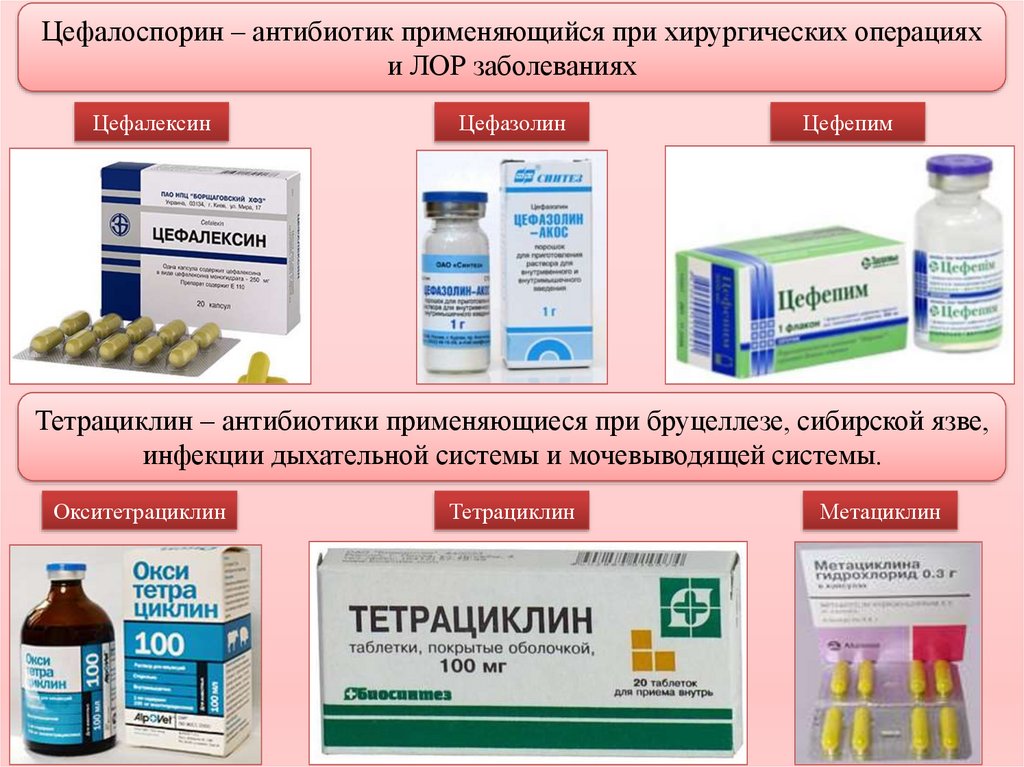 Если результаты анализов положительные, показано лечение антибиотиками. Антибиотикотерапия рекомендуется пациентам с оценкой 4 или 5 баллов. 49
Если результаты анализов положительные, показано лечение антибиотиками. Антибиотикотерапия рекомендуется пациентам с оценкой 4 или 5 баллов. 49
| Clinical finding | Points | |
|---|---|---|
| Absence of cough | 1 | |
| Age | ||
| 3 to 14 years | 1 | |
| 15 to 45 лет | 0 | |
| Старше 45 лет | –1 | |
| Переднешейная лимфаденопатия | 1 | |
| Лихорадка | 1 | |
| Тонзиллярная эритема или экссудаты | 1 | |
| Клиническая рекомендация | Рейтинг данных | Ссылки |
|---|---|---|
| Клинический выпот и признаки или симптомы воспаления среднего уха. | C | 6 |
| Период наблюдения подходит для некоторых детей с острым средним отитом и нетяжелыми симптомами. | C | 6 |
| Диагноз острого бактериального риносинусита следует рассматривать у пациентов с симптомами вирусной инфекции верхних дыхательных путей, которые не улучшаются через 10 дней или ухудшаются через 5-7 дней. | С | 7 |
| Лечение синусита антибиотиками в первую неделю появления симптомов не рекомендуется. | C | 7 |
| Амантадин (Симметрел) и римантадин (Флумадин) не следует использовать для лечения гриппа из-за широко распространенной резистентности. | A | 23 |
| Острый бронхит у здоровых взрослых не следует лечить антибиотиками. | А | 14 |
| Предупреждение пациентов о том, что они не должны выписывать рецепт на антибиотики, если симптомы не ухудшатся или не улучшатся через несколько дней, может уменьшить ненадлежащее использование антибиотиков. | Б | 24,25 |
В одном исследовании до 50 процентов родителей до визита ожидали, что их детям пропишут антибиотики, а одна треть врачей ожидала рецепта. 3 Из-за этих ожиданий и нехватки времени у врачей назначение антибиотиков может показаться предпочтительнее, чем объяснение, почему антибиотики не нужны. Тем не менее, исследователи не обнаружили никакой связи между получением рецепта на антибиотик и удовлетворением от посещения офиса. Что действительно влияет на удовлетворенность, так это то, понимали ли пациенты свою болезнь после визита и чувствовали ли они, что их врач провел с ними достаточно времени.
Повышенная устойчивость к антибиотикам не является неизбежной. Например, Финляндия продемонстрировала успех общенациональных усилий по снижению устойчивости к антибиотикам после повышения устойчивости к эритромицину среди пациентов со стрептококками группы А в начале 19 века.90-е. 4 Разработаны общенациональные рекомендации по надлежащему применению макролидных антибиотиков; эти усилия привели к сокращению использования макролидов и последующему снижению уровня резистентности к эритромицину.
В этой статье представлены рекомендации, разработанные Альянсом, работающим над просветительским проектом по устойчивости к антибиотикам (AWARE) при поддержке Фонда Калифорнийской медицинской ассоциации. Этот проект начался в январе 2000 года. Партнерами проекта AWARE (http://www.aware.md) являются более 80 организаций. Рабочая группа состоит из практикующих врачей, академических врачей, фармацевтов и медсестер. Никто из фармацевтической промышленности не участвовал в разработке сборников.
Учитывая широту этой темы, основное внимание в этой статье уделяется надлежащему использованию антибиотиков, а не использованию дополнительных методов лечения, таких как противокашлевые средства, противоотечные средства и ингаляторы, хотя они играют важную роль в лечении заболевания и облегчении симптомов. . Обсуждаемые здесь рекомендации касаются ухода за здоровыми в других отношениях пациентами без серьезных сопутствующих заболеваний в амбулаторных условиях.
В конце 2001 г. была сформирована рабочая группа для обеспечения общего направления разработки материалов и ресурсов для клинической практики. Процесс начался с поиска литературы по каждой инфекции дыхательных путей. Далее были составлены методические рекомендации, разработанные по каждому заболеванию ведущими медицинскими организациями. Затем члены рабочей группы определили приоритетность справочных статей и руководств, которые должны быть включены в процесс рецензирования. Компендии показаны в Таблицы 1 и 2 . 5
Рекомендации Американской академии семейных врачей (AAFP)/Американской академии педиатрии (AAP) по среднему отиту у детей сосредоточены на трех основных моментах: точной диагностике, оценке боли и разумном использование антибиотиков с возможностью выжидательной тактики у отдельных пациентов. 6
Для подтверждения диагноза острого среднего отита должны быть выполнены три элемента. Первым элементом является недавнее, обычно внезапное появление признаков и симптомов воспаления среднего уха и выпота. Вторым элементом является наличие выпота в среднем ухе, на что указывает выпячивание барабанной перепонки, ограниченная или отсутствующая подвижность барабанной перепонки, уровень воздушной жидкости за барабанной перепонкой или оторея. Последним элементом, который необходимо учитывать, является наличие признаков или симптомов воспаления среднего уха, о чем свидетельствует эритема барабанной перепонки или оталгия. 6
Эффективные методы лечения боли при среднем отите включают ацетаминофен и ибупрофен. Также могут быть полезны местные средства, такие как бензокаин, домашние средства, такие как масло, а также применение тепла или холода. Симптоматическое облегчение важно для обеспечения максимального комфорта пациента и сведения к минимуму дней болезни.
Руководство AAFP/AAP вводит возможность выжидательной тактики у отдельных пациентов с неосложненным острым средним отитом. Решение зависит от возраста пациента, тяжести заболевания и достоверности диагноза. Тяжелое заболевание определяется как умеренная или тяжелая оталгия или температура выше 102°F (39°С).°C) за последние 24 часа, в то время как нетяжелое заболевание определяется как легкая оталгия и температура ниже 102°F. с нетяжелыми симптомами и неясным диагнозом. Это также вариант для детей старшего возраста с нетяжелыми симптомами, независимо от уверенности в диагнозе. Всем остальным детям рекомендуются антибиотики.
Если назначен антибиотик, первой линией терапии для пациентов с нетяжелым заболеванием является амоксициллин в высоких дозах (от 80 до 90 мг на кг в сутки). Пациентам с нетяжелыми заболеваниями, у которых терапия амоксициллином оказалась неэффективной, следует перейти на высокие дозы амоксициллина/клавуланата (Аугментин; 80–90 мг на кг массы тела в день амоксициллинового компонента). Для пациентов с симптомами тяжелой инфекции первой линией терапии являются высокие дозы амоксициллина/клавуланата (от 80 до 90 мг на кг массы тела в день для амоксициллинового компонента). Альтернативные методы лечения пациентов с аллергией на пенициллин показаны в Таблице 1 . 5
Средний отит с выпотом определяется как жидкость в полости среднего уха, но без симптомов острой инфекции; антибактериальная терапия не требуется. Средний отит с выпотом может быть вызван вирусной инфекцией верхних дыхательных путей или может быть следствием острого среднего отита. При отсутствии диагностических критериев острого среднего отита следует наблюдать пациентов, у которых средний отит с выпотом.
Инфекции верхних дыхательных путей и острый бактериальный риносинусит у взрослых и детей часто имеют схожие симптомы. Основные возбудители идентичны тем, которые вызывают острый средний отит: Streptococcus pneumoniae , нетипируемые Haemophilus influenzae и Moraxella catarrhalis . Диагноз острого бактериального риносинусита может быть поставлен у детей и взрослых с симптомами вирусной инфекции верхних дыхательных путей, которые не улучшаются через 10 дней или ухудшаются через 5-7 дней. 7 Пациенты могут иметь некоторые или все из следующих симптомов: выделения из носа, заложенность носа, давление или боль в лице, постназальные выделения, гипосмия или аносмия, лихорадка, кашель, утомляемость, зубная боль в верхней челюсти, давление или заложенность уха. Поскольку многие из этих признаков и симптомов неспецифичны, точная диагностика острого бактериального риносинусита затруднена. Утвержденное правило принятия клинического решения для взрослых, которое объединяет несколько симптомов, показано в таблице 3 . 8
Правообладатель не предоставил права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Партнерство по лечению заболеваний носовых пазух и аллергии выпустило рекомендации, предназначенные для пациентов с заболеванием легкой и средней степени тяжести. 7 Лечение инфекции носовых пазух антибиотиками в течение первой недели появления симптомов не рекомендуется, поскольку в этот момент инфекция обычно не является бактериальной. Лечение предназначено для пациентов, у которых симптомы сохраняются более 10 дней или у которых симптомы ухудшаются.
Для детей варианты лечения включают высокие дозы амоксициллина, высокие дозы амоксициллина/клавуланата, цефподоксим (вантин), цефуроксим (цефтин), цефдинир (омницеф) или цефтриаксон (роцефин). Триметоприм/сульфаметоксазол (TMP-SMX; Бактрим, Септра), макролиды или клиндамицин (Клеоцин) рекомендуются, если у пациента в анамнезе имеется реакция гиперчувствительности I типа на беталактамные антибиотики. Реакции, опосредованные иммуноглобулином Е I типа, могут приводить к анафилаксии и ангионевротическому отеку.
Для взрослых варианты лечения включают высокие дозы амоксициллина, высокие дозы амоксициллина/клавуланата, цефподоксим, цефдинир, гатифлоксацин (техин), левофлоксацин (левахин) и моксифлоксацин (авелокс). TMP-SMX, доксициклин (вибрамицин), азитромицин (зитромакс) или кларитромицин (биаксин) рекомендуются, если у пациента в анамнезе имеется реакция гиперчувствительности I типа на беталактамные антибиотики.
Если пациент не отвечает на антимикробную терапию через 72 часа, его или ее следует повторно обследовать и рассмотреть возможность замены антибиотиков. Диагностические исследования, такие как компьютерная томография, фиброоптическая эндоскопия или аспирация синуса, также могут быть необходимы для пациентов, у которых лечение оказалось неэффективным.
У большинства пациентов с инфекционной болью в горле есть вирус. Симптомы, указывающие на вирусную этиологию ангины, включают конъюнктивит, кашель, насморк и диарею. Фарингит, вызванный бета-гемолитическим стрептококком группы А (БГСА), составляет от 15 до 30 процентов случаев фарингита у детей и примерно 10 процентов у взрослых. 9 Руководство AWARE рекомендует экспресс-тестирование на антигены или посев из горла для любого пациента с подозрением на фарингит, вызванный БГСА, и терапию антибиотиками только в случае положительного результата теста на БГСА.
Основанное на фактических данных руководство, спонсируемое Американским колледжем врачей (ACP) и CDC, предлагает несколько иной подход к использованию антибиотиков и лабораторным исследованиям у взрослых с острым тонзиллофарингитом. 10 Врачам рекомендуется стратифицировать риск фарингита, вызванного БГСА, с использованием утвержденного правила клинического прогнозирования, такого как приведенное в разделе 9. 0011 Таблица 4 . 11
Правообладатель не предоставил права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Используя шкалу оценки стрептококков, фарингит, вызванный БГСА, можно клинически исключить у пациентов с низким риском, и дальнейшее тестирование не требуется. Пациенты с умеренным риском нуждаются в экспресс-тестировании на антиген для подтверждения диагноза до начала терапии, тогда как эмпирическая терапия может быть рассмотрена для пациентов с высоким риском. Согласно рекомендациям ACP/CDC, посев из зева редко показан при первичном обследовании взрослых пациентов. Посев из зева рекомендуется только в условиях вспышки как метод эпидемиологического исследования и у больных, у которых возможно гонококковое заболевание. 10
Пенициллин в виде 10-дневного курса пенициллина V (Veetids) или однократной дозы парентерального пенициллина G бензатина (Bicillin LA) остается средством выбора при фарингите, вызванном БГСА. Тем не менее, амоксициллин является приемлемой альтернативой из-за вкуса и повышенной вероятности соблюдения режима лечения. Альтернативные противомикробные препараты включают цефалоспорины первого или второго поколения, клиндамицин или макролиды. Мета-анализ, опубликованный после составления рекомендаций AWARE, показал небольшое преимущество лечения цефалоспоринами по сравнению с пенициллином у пациентов с БГСА-фарингитом. 12
Бронхит – это воспаление слизистой оболочки дыхательных путей, приводящее к продуктивному кашлю. Диагноз ставится на основании клинических данных, объективных тестов не существует. Характеристики мокроты (т. е. зеленая, прозрачная или отсутствует) бесполезны для дифференциации бактериальной или вирусной этиологии. 13 Более 90 процентов случаев неосложненного острого бронхита имеют небактериальную этиологию. 14 Поэтому антибиотики обычно не назначают при неспецифическом кашле. При подозрении на пневмонию на основании тахипноэ, высокой температуры, асимметричного дыхания или других симптомов диагноз следует подтвердить с помощью рентгенографии органов грудной клетки, прежде чем назначать антибиотики. 15
Результаты недавних рандомизированных контролируемых исследований подтверждают эту рекомендацию. Например, в одном исследовании пациенты с диагнозом острый бронхит были рандомизированы для лечения азитромицином или плацебо (витамин С). 16 Не было никаких существенных различий в клинических исходах между группами через три или семь дней.
Другое исследование 807 пациентов с острой инфекцией нижних дыхательных путей, в том числе многих с лихорадкой или гнойной мокротой, сравнило результаты лечения с немедленным введением антибиотика, отсроченным введением антибиотика или отсутствием антибиотика. Существенных различий между группами отмечено не было, и исследователи пришли к выводу, что отказ от антибиотиков и отложенное введение антибиотиков являются приемлемыми подходами. 17 Наконец, систематический обзор, опубликованный в 2004 году, выявил в лучшем случае скромную пользу в группах, получавших антибиотики, и это было уравновешено столь же большим вредом из-за побочных эффектов. 18
Если кашель продолжается более 10 дней, следует учитывать бактериальную этиологию. 19,20 Bordetella pertussis , Mycoplasma pneumoniae и Chlamydia pneumoniae являются возможными причинами, а антибиотики-макролиды являются препаратами выбора. CDC рекомендует азитромицин в течение пяти дней, кларитромицин в течение семи дней или эритромицин в течение 14 дней у детей старше одного месяца и у взрослых с подозрением на коклюш на основании недавнего контакта или для постконтактной профилактики. Детям младше одного месяца рекомендуется азитромицин. TMP-SMX является альтернативой для детей старше двух месяцев. 21
Неспецифическая инфекция верхних дыхательных путей проявляется симптомами, которые часто называют простудой. 20 Возбудители включают многочисленные вирусы, такие как риновирусы, аденовирусы, респираторно-синцитиальные вирусы, вирусы парагриппа и энтеровирусы. Антибиотики в этих случаях не нужны. Лечение заключается в адекватном потреблении жидкости, отдыхе, увлажнении воздуха и безрецептурных анальгетиках и жаропонижающих средствах.
Грипп характеризуется внезапным началом лихорадки, миалгиями, головной болью, ринитом, сильным недомоганием, непродуктивным кашлем и болью в горле. Основное лечение — поддерживающая терапия для облегчения симптомов. Противовирусные препараты (например, амантадин [Симметрел], римантадин [Флумадин], осельтамивир [Тамифлю] и занамивир [Реленза]) могут уменьшить продолжительность симптомов примерно на 24 часа, но эффективны только при приеме в течение первых 36 часов болезни. 22 В недавних рекомендациях CDC врачам рекомендуется больше не использовать амантадин или римантадин из-за широко распространенной резистентности. 23
Пациенты часто ожидают приема антибиотиков при острой респираторной инфекции; поскольку медицинские работники стремятся к удовлетворению пациентов, они могут чувствовать давление, чтобы прописать ненужный антибиотик. Если поставлен диагноз вирусного заболевания, врач должен иметь план на случай непредвиденных обстоятельств, чтобы объяснить пациенту, почему антибиотик не будет назначен. Пациенты должны быть осведомлены о разнице между бактериальными и вирусными инфекциями и о том, почему антибиотики неэффективны при вирусных заболеваниях. Целенаправленное симптоматическое облегчение может быть обеспечено жаропонижающими, деконгестантами, антигистаминными и противокашлевыми средствами. Полезно иметь блокноты с рецептами с предварительно напечатанным перечнем лекарств для облегчения симптомов и обучения пациентов.
Несколько исследований показали, что выписывание пациентам рецепта на антибиотики и указание им не выполнять его до тех пор, пока их симптомы не ухудшатся или не улучшатся через несколько дней, снижает использование антибиотиков. 24,25 Разработка легкодоступных контрольных визитов для пациентов, состояние которых не улучшается, может облегчить некоторые опасения, связанные с отсутствием антибиотиков.