2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
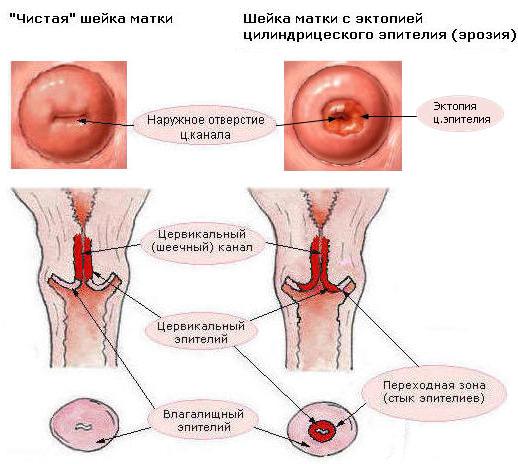
Воспаление шейки матки, или цервицит, обозначает воспаление узкой нижней части органа. Здоровая матка в норме покрыта эпителием, вырабатывающим слизистый секрет. Это вещество играет защитную роль и препятствует проникновению инфекций во внутреннюю полость. При нарушении секреторной функции клеток происходит активный рост патогенной микрофлоры, развиваются симптомы воспаления шейки матки.
По статистике, цервицит диагностируется у 30% женщин детородного возраста. Патология может быть в цервикальном канале, тогда говорят об эндоцервиците, или во влагалищной части шейки – экзоцервицит. Пик заболеваемости регистрируется в возрастной группе 17-28 лет, когда женщина проявляет максимальную сексуальную активность и редко использует барьерные средства контрацепции.
Лечение воспаления шейки матки в начальной стадии проводится консервативными методами и не требует радикальных мер. Прогноз благоприятный. Но для этого женщина должна регулярно проходить медицинские осмотры и обращаться к врачу-гинекологу при появлении первых симптомов болезни.
Пройти обследование при признаках цервицита в Москве можно в клинике «Альфа-Центр Здоровья».
Жалобы пациентов различны при остром и хроническом цервиците.
Основные симптомы воспаления в шейке матки:
В ряде случаев воспалительный процесс протекает без выраженных клинических признаков и определяется по результатам гинекологического мазка.
Воспаление шейки матки и придатков могут вызывать следующие факторы:

Частой причиной воспаления шейки матки становится самостоятельный, бесконтрольный прием антибиотиков. Лекарства угнетают полезную микрофлору влагалища, снижают местный иммунитет. В биоте женщины появляются организмы, устойчивые к воздействию антибиотиков. Это наиболее сложные случаи смешанных инфекций, которые требуют составления индивидуального плана лечения.
Отмечаются и такие факторы риска как молодой возраст, частая смена половых партнеров.
 Возможно заражение от полового партнера.
Возможно заражение от полового партнера. Первый этап – осмотр у врача гинеколога и проведение кольпоскопии. Покрасневшая, отекшая слизистая, выделения явно указывают на патологию. Для уточнения диагноза проводят анализ мазка из влагалища, ПЦР-тест и биопсию пораженной ткани. Также могут потребоваться УЗИ, анализы крови и мочи. Врач назначает исследования, необходимые для дифференциальной диагностики воспаления с дисплазией (предраковое состояние), эрозией и другими болезнями.
Для подбора адекватной схемы лечения заболевания шейки матки учитывается длительность, степень выраженности заболевания, причина. При инфекционной природе цервицита терапия потребуется и половому партнеру.
Чтобы вылечить острое воспаление шейки матки, врач может назначить:
 Одновременно рекомендован прием антимикотических препаратов, которые предотвратят развитие кандидоза;
Одновременно рекомендован прием антимикотических препаратов, которые предотвратят развитие кандидоза;
В редких случаях показано хирургическое вмешательство.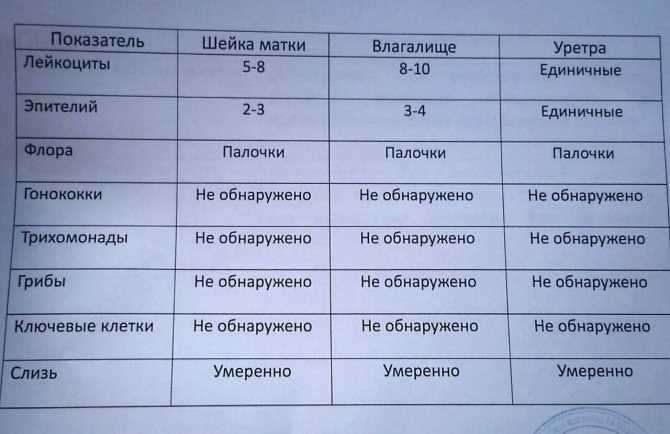 Как правило, операцию проводят при выраженном и обширном воспалении, когда женщина не обратилась за диагностикой в начале болезни. Для лечения используют метод криодеструкции, диатермокоагуляции или химической коагуляции патологических участков.
Как правило, операцию проводят при выраженном и обширном воспалении, когда женщина не обратилась за диагностикой в начале болезни. Для лечения используют метод криодеструкции, диатермокоагуляции или химической коагуляции патологических участков.
Особое внимание уделяют лечению обострения цервицита у беременных. Доктор тщательно подбирает препараты и рассчитывает дозировку, чтобы исключить риски для плода.
Самолечение рискованно осложнениями, поэтому только врач должен решить, как лечить женщину. Если пациентка своевременно не обращается за помощью, острый цервицит переходит в хроническую форму. Женщине грозят такие последствия как эрозии, невынашивание беременности, распространение воспалительного процесса на придатки. Увеличивается риск развития онкологических заболеваний. Хронический цервицит приводит к образованию спаек и бесплодию. У пациенток часто наблюдается хроническая тазовая боль, нарушения менструального цикла и другие проявления, снижающие качество жизни.
Цервицит встречается у двух из трех беременных женщин на разных сроках вынашивания. Заболевание протекает остро, воспаляется не только стенка влагалища, но и половые губы. Женщины жалуются на жжение, зуд в промежности, дискомфорт. Воспаление шейки матки при беременности – один из факторов невынашиваемости, поэтому необходимо как можно скорее обращаться к врачу.
Цервицит в данном случае протекает хронически. Женщина может не подозревать о воспалении вплоть до наступления беременности, когда патология проявляется на фоне естественного иммунодефицита.
Ежегодно все больше женщин обращаются к нам за лечением хронического воспаления шейки матки. Причина в том, что пациентка просто не замечает или игнорирует первые признаки цервицита. Нередко мы определяем воспаление при обращении с совершенно другими жалобами. Это опасно для будущего материнства. Мы рекомендуем парам, у которых в анамнезе было мертворождение, замершая беременность, внутриутробное инфицирование плода проходить тщательное обследование на выявление скрытых инфекционных агентов.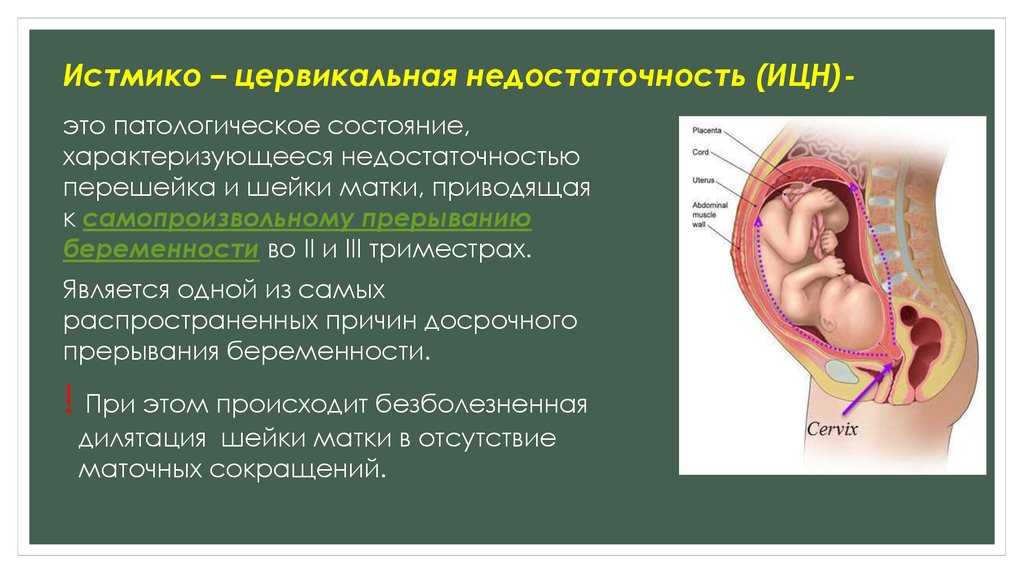 Только после лечения можно планировать повторное зачатие. Выкидыши и преждевременные роды – частое последствие воспаления шейки матки.
Только после лечения можно планировать повторное зачатие. Выкидыши и преждевременные роды – частое последствие воспаления шейки матки.
В клинике «Альфа-Центр Здоровья» вы получите качественную медицинскую помощь и поддержку в лечении цервицитов. Мы используем современное диагностическое оборудование, принимаем пациентов в комфортных кабинетах. У нас не бывает очередей – каждый приходит на консультацию в назначенное время. Чтобы записаться на прием к врачу-гинекологу, оставьте заявку на нашем сайте.
Боль - это один из наиболее частых симптомов, с которым женщина обращается к гинекологу. Около 40% всех обращений связаны именно с ней. При этом лишь 1/3 всех девушек, страдающих от болей внизу живота, обращаются к врачу. Большинство из Вас считают, что боль - это нормально и можно потерпеть. Также наличие современных обезболивающих препаратов чаще всего решают острую проблему, а времени на обращение к врачу в плановом порядке нет. Об основных причинах болей, а главное о возможных путях решения расскажет ведущий акушер – гинеколог Ульянец Михаил Николаевич
Около 40% всех обращений связаны именно с ней. При этом лишь 1/3 всех девушек, страдающих от болей внизу живота, обращаются к врачу. Большинство из Вас считают, что боль - это нормально и можно потерпеть. Также наличие современных обезболивающих препаратов чаще всего решают острую проблему, а времени на обращение к врачу в плановом порядке нет. Об основных причинах болей, а главное о возможных путях решения расскажет ведущий акушер – гинеколог Ульянец Михаил Николаевич
Альгоменорея - известное слово, и самая частая причина боли.
По-простому - болезненная менструация. Интенсивность боли может быть очень разной - от незначительных тянущих болей внизу живота и пояснице до потери сознания и вызова скорой помощи.
Практически все женщины хотя бы раз в своей жизни сталкивались с этой проблемой, а некоторые из вас в эти дни не могут выходить на работу. В некоторых европейских странах у женщин есть 2 дня в месяц, когда она может без листа нетрудоспособности просто позвонить работодателю и сообщить, что она не может работать. При этом ей не поставят прогул и не уволят. В России все немного по-другому, и редко, когда можно получить освобождение от работы. Есть пациентки, которые в эти дни принимают до 1 упаковки НПВС (ибупрофен и других) с целью возможности нормально передвигаться. Все это негативно влияет на работу ЖКТ и других органов.
При этом ей не поставят прогул и не уволят. В России все немного по-другому, и редко, когда можно получить освобождение от работы. Есть пациентки, которые в эти дни принимают до 1 упаковки НПВС (ибупрофен и других) с целью возможности нормально передвигаться. Все это негативно влияет на работу ЖКТ и других органов.
В чем же причина таких болей? Чаще всего это узость цервикального канала (шейки матки) и особенности регуляции вегетативной нервной системы, когда на раздражение она отвечает спазмом вместо расслабления. Тогда матка перерастягивается от менструальной крови, что усиливает болевой синдром, а затем сокращается, пытаясь изгнать кровь через шейку матки во влагалище. Но если шейка матки спазмирована, то крови ничего не остается, как по маточным трубам попасть в брюшную полость и вызвать еще более сильную боль. В конце концов после приема спазмолитиков и НПВС шейка матки расслабляется и боль практически полностью уходит.
Второй причиной боли при менструации может быть наружный генитальный эндометриоз (НГЭ).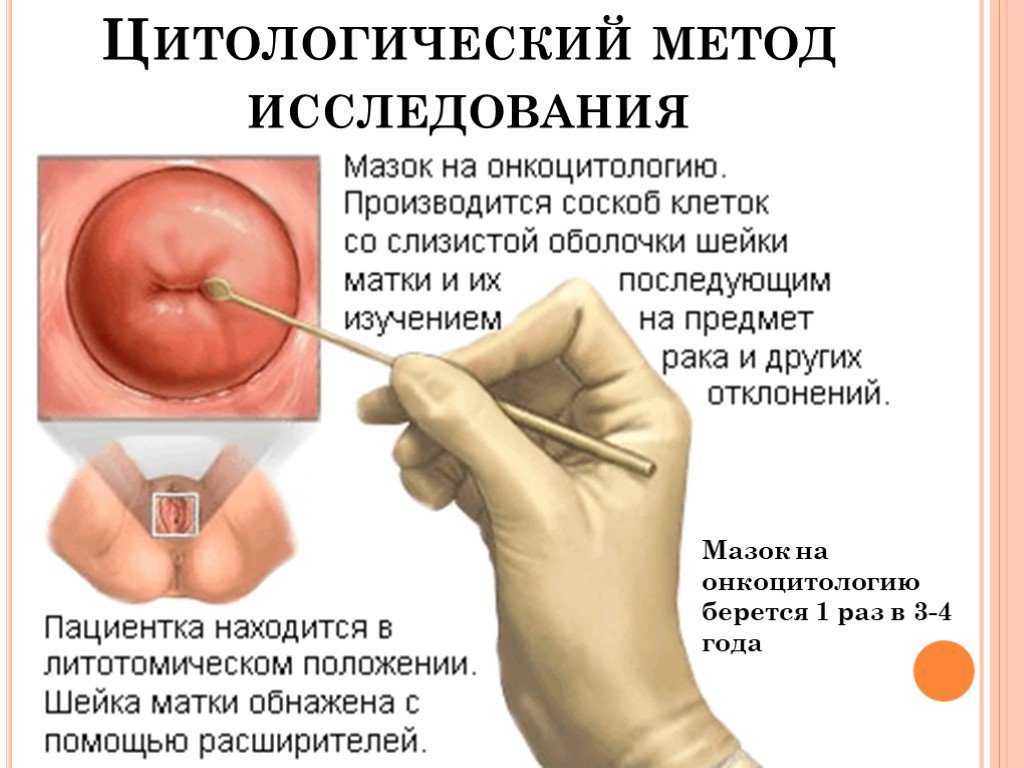 Очаги его могут быть на брюшине малого таза, на яичниках, мочевом пузыре и даже кишечнике. В очагах, как и в эндометрии в матке, идут нормальные процессы его роста и развития, а затем при изменении гормонального фона очаги начинают отторгаться, вызывая болевой синдром.
Очаги его могут быть на брюшине малого таза, на яичниках, мочевом пузыре и даже кишечнике. В очагах, как и в эндометрии в матке, идут нормальные процессы его роста и развития, а затем при изменении гормонального фона очаги начинают отторгаться, вызывая болевой синдром.
Дополнительными причинами болей во время менструации могут быть хроническое вялотекущее воспаление матки и придатков, наличие кисты яичника, внутриматочная спираль и другие, но все эти причины исключаются при осмотре.
Овуляторная боль (боль в середине цикла) - чаще всего данная боль связана с активной овуляцией и, возможно, образованием гематомы (синяка) на яичнике. Крайне редко разрыв на месте доминантного фолликула такой большой, что кровотечение не останавливается, что приводит к необходимости хирургического лечения. Такие ситуации крайне редки и случаются в 0,01% случаев. Если ситуация повторяется из месяца в месяц, то риск кровотечения возрастает, и тогда появляется необходимость постоянного лечения контрацептивными препаратами. В большинстве случаев боль проходит сама через 15-20 минут, либо после приема 1 таблетки НПВС. Большинство женщин четко знают день своей овуляции, и им не нужны никакие тесты.
В большинстве случаев боль проходит сама через 15-20 минут, либо после приема 1 таблетки НПВС. Большинство женщин четко знают день своей овуляции, и им не нужны никакие тесты.
Боль при воспалении – это другая боль, она часто носит острый характер, достаточно интенсивная, с двух сторон и часто связана с незащищенным половым актом несколько дней назад. Часто такая боль сопровождается повышением температуры, появлением выделений из половых путей или даже зудом и жжением. Часто с целью профилактики хронизации боли ее острую фазу лучше лечить в стационаре.
Боль при наружном генитальном эндометриозе или хроническая тазовая боль. Этим заболеванием страдает до 15% населения земли. К сожалению, мы не умеем лечить это заболевание на 100% и все наши методы приносят временный успех, хотя в последнее время лечение становится все более эффективным. Сейчас ведутся разработки новых методик и техник для хирургического лечения с последующей терапией рецидивов (повторений) этого заболевания. Лечение должен осуществлять только врач, соблюдая все самые современные протоколы. Только тогда есть шанс приостановить развитие этого заболевания.
Лечение должен осуществлять только врач, соблюдая все самые современные протоколы. Только тогда есть шанс приостановить развитие этого заболевания.
К сожалению, до очень серьезной стадии заболевания онкологические опухоли НЕ болят. И если причиной обращения явилась боль, а диагностирован недоброкачественный процесс то дело плохо. Чаще всего при своевременном обращении, опухоли выявляются на ранней стадии.
В любом случае определить причину боли, провести дифференциальный диагноз с другими заболеваниями, назначить адекватное обследование и лечение может только врач поле беседы (сбора анамнеза), осмотра и дополнительных анализов. Только точно установленный диагноз даст возможность решить проблему раз и навсегда.
Не живите с болью, это неправильно и помните, что врач - это друг, всегда готовый помочь.
Автор статьи - Ульянец Михаил Николаевич
Что такое цервицит?
Шейка — самая нижняя часть матки. Он немного заходит во влагалище. Здесь менструальная кровь выходит из матки. Во время родов шейка матки расширяется, позволяя ребенку пройти через родовые пути (эндоцервикальный канал).
Он немного заходит во влагалище. Здесь менструальная кровь выходит из матки. Во время родов шейка матки расширяется, позволяя ребенку пройти через родовые пути (эндоцервикальный канал).
Как и любая ткань в организме, шейка матки может воспаляться по разным причинам. Воспаление шейки матки известно как цервицит.
У некоторых женщин цервицит протекает бессимптомно. Когда симптомы присутствуют, они могут включать:
Наиболее частой причиной этого воспаления является инфекция. Инфекции, которые приводят к цервициту, могут передаваться во время полового акта, но это не всегда так. Цервицит бывает острым или хроническим. Острый цервицит характеризуется внезапным появлением симптомов. Хронический цервицит длится несколько месяцев.
Хронический цервицит длится несколько месяцев.
Острый цервицит обычно вызывается инфекциями, передающимися половым путем (ИППП), такими как:
Это также может быть результатом инфекции, вызванной другими факторами, которые могут включать:
Если у вас есть симптомы цервицита, обратитесь к врачу для постановки точного диагноза. Симптомы цервицита также могут сигнализировать о других заболеваниях влагалища или матки.
Врач также может обнаружить цервицит во время планового осмотра, даже если у вас нет никаких симптомов.
Врач может диагностировать цервицит несколькими способами.
Для этого исследования врач вводит палец одной руки в перчатке во влагалище, а другой рукой оказывает давление на живот и таз. Это позволяет врачу обнаружить аномалии органов малого таза, включая шейку матки и матку.
Для этого теста, также известного как мазок Папаниколау, врач берет мазок клеток из влагалища и шейки матки. Затем они проверят эти клетки на аномалии.
Ваш врач проведет этот тест, только если ваш мазок Папаниколау обнаружит отклонения. Для этого теста, также называемого кольпоскопией, врач вводит зеркало во влагалище. Затем они берут ватный тампон и осторожно очищают влагалище и шейку матки от остатков слизи.
Ваш врач осматривает шейку матки с помощью кольпоскопа, который представляет собой разновидность микроскопа, и исследует область. Затем они берут образцы тканей из любых областей, которые выглядят ненормально.
Ваш врач может также решить взять образец выделений из шейки матки. Они изучат образец под микроскопом, чтобы проверить наличие признаков инфекции, которая может включать кандидоз и вагиноз среди других состояний.
Они изучат образец под микроскопом, чтобы проверить наличие признаков инфекции, которая может включать кандидоз и вагиноз среди других состояний.
Вам также могут понадобиться тесты на ИППП, такие как трихомониаз. Если у вас ИППП, вам потребуется лечение для лечения цервицита.
Стандартного лечения цервицита не существует. Ваш врач определит лучший курс для вас, основываясь на следующих факторах:
Общие методы лечения включают антибиотики для уничтожения любых инфекций и выжидательную тактику, особенно после родов. Если цервицит вызван раздражением от инородного тела (остаточного тампона или пессария) или использования определенных продуктов (цервикальный колпачок или противозачаточная губка), лечение будет заключаться в прекращении использования на короткое время для заживления.
Если у вас воспаление шейки матки из-за рака шейки матки или предрака, врач может провести криохирургию, заморозив аномальные клетки шейки матки, что уничтожит их. Нитрат серебра также может разрушать аномальные клетки.
Нитрат серебра также может разрушать аномальные клетки.
Ваш врач может вылечить ваш цервицит после того, как узнает его причину. Без лечения цервицит может длиться годами, вызывая болезненные половые сношения и ухудшая симптомы.
Цервицит, вызванный гонореей или хламидиозом, может распространяться на слизистую оболочку матки и фаллопиевы трубы, вызывая воспалительное заболевание органов малого таза (ВЗОМТ). PID вызывает дополнительную тазовую боль, выделения и лихорадку. Невылеченный ВЗОМТ также может привести к проблемам с фертильностью.
Существуют способы снизить риск развития цервицита. Использование презерватива при каждом половом акте может снизить риск заражения ИППП. Воздержание от половых контактов также защитит вас от цервицита, вызванного ИППП.
Отказ от продуктов, содержащих химические вещества, таких как спринцевания и ароматизированные тампоны, может снизить риск аллергической реакции. Если вы вводите что-либо во влагалище, например, тампон или диафрагму, следуйте указаниям, когда их следует удалять или как их чистить.
Какие анализы мне потребуются, чтобы выяснить, вызван ли мой цервицит ИППП?
Анонимный пациент
Это потребует проведения общего скрининга на ИППП. Во-первых, одни ИППП вызываются бактериями, другие — вирусами.
Скрининг на бактериальные ИППП обычно включает сбор образца жидкости из зараженной области и последующее посев жидкости на гонорею или трихомониаз.
Некоторые вирусные ИППП, такие как ВИЧ, проверяются путем взятия образцов крови. Другие вирусные ИППП, такие как герпес и генитальные бородавки, часто диагностируются путем визуальной идентификации поражения.
Стив Ким, доктор медицины Ответы представляют мнения наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.
Что такое цервицит?
Шейка — самая нижняя часть матки. Он немного заходит во влагалище. Здесь менструальная кровь выходит из матки. Во время родов шейка матки расширяется, позволяя ребенку пройти через родовые пути (эндоцервикальный канал).
Он немного заходит во влагалище. Здесь менструальная кровь выходит из матки. Во время родов шейка матки расширяется, позволяя ребенку пройти через родовые пути (эндоцервикальный канал).
Как и любая ткань в организме, шейка матки может воспаляться по разным причинам. Воспаление шейки матки известно как цервицит.
У некоторых женщин цервицит протекает бессимптомно. Когда симптомы присутствуют, они могут включать:
При прогрессировании цервицита шейка матки может сильно воспалиться. В некоторых случаях может развиться открытая язва. Гнойные выделения из влагалища являются симптомом тяжелого цервицита.
Наиболее частой причиной этого воспаления является инфекция. Инфекции, которые приводят к цервициту, могут передаваться во время полового акта, но это не всегда так.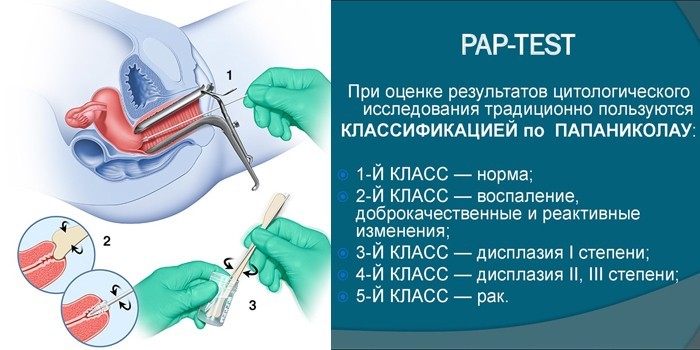 Цервицит бывает острым или хроническим. Острый цервицит характеризуется внезапным появлением симптомов. Хронический цервицит длится несколько месяцев.
Цервицит бывает острым или хроническим. Острый цервицит характеризуется внезапным появлением симптомов. Хронический цервицит длится несколько месяцев.
Острый цервицит обычно вызывается инфекциями, передающимися половым путем (ИППП), такими как:
Это также может быть результатом инфекции, вызванной другими факторами, которые могут включать:
Если у вас есть симптомы цервицита, обратитесь к врачу для постановки точного диагноза. Симптомы цервицита также могут сигнализировать о других заболеваниях влагалища или матки.
Врач также может обнаружить цервицит во время планового осмотра, даже если у вас нет никаких симптомов.
Врач может диагностировать цервицит несколькими способами.
Для этого исследования врач вводит палец одной руки в перчатке во влагалище, а другой рукой оказывает давление на живот и таз. Это позволяет врачу обнаружить аномалии органов малого таза, включая шейку матки и матку.
Для этого теста, также известного как мазок Папаниколау, врач берет мазок клеток из влагалища и шейки матки. Затем они проверят эти клетки на аномалии.
Ваш врач проведет этот тест, только если ваш мазок Папаниколау обнаружит отклонения. Для этого теста, также называемого кольпоскопией, врач вводит зеркало во влагалище. Затем они берут ватный тампон и осторожно очищают влагалище и шейку матки от остатков слизи.
Ваш врач осматривает шейку матки с помощью кольпоскопа, который представляет собой разновидность микроскопа, и исследует область. Затем они берут образцы тканей из любых областей, которые выглядят ненормально.
Ваш врач может также решить взять образец выделений из шейки матки. Они изучат образец под микроскопом, чтобы проверить наличие признаков инфекции, которая может включать кандидоз и вагиноз среди других состояний.
Вам также могут понадобиться тесты на ИППП, такие как трихомониаз. Если у вас ИППП, вам потребуется лечение для лечения цервицита.
Стандартного лечения цервицита не существует. Ваш врач определит лучший курс для вас, основываясь на следующих факторах:
Общие методы лечения включают антибиотики для уничтожения любых инфекций и выжидательную тактику, особенно после родов. Если цервицит вызван раздражением от инородного тела (остаточного тампона или пессария) или использования определенных продуктов (цервикальный колпачок или противозачаточная губка), лечение будет заключаться в прекращении использования на короткое время для заживления.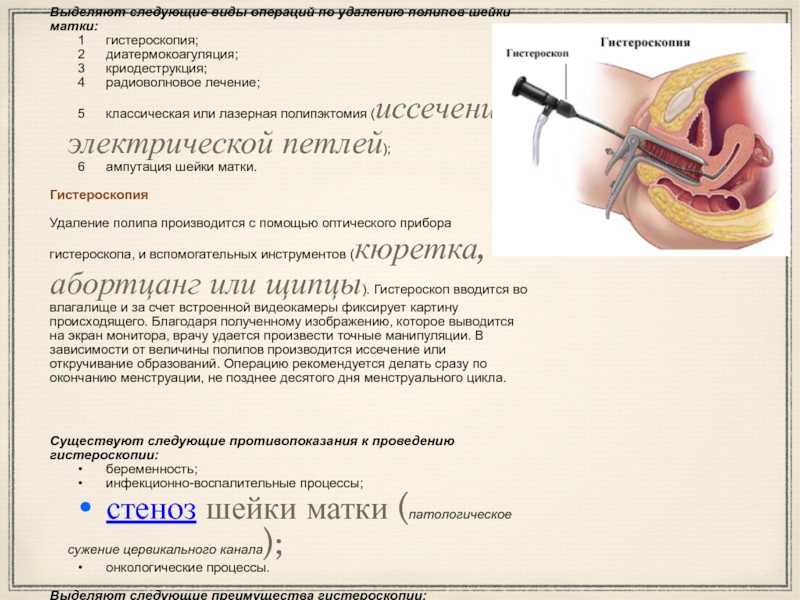
Если у вас воспаление шейки матки из-за рака шейки матки или предрака, врач может провести криохирургию, заморозив аномальные клетки шейки матки, что уничтожит их. Нитрат серебра также может разрушать аномальные клетки.
Ваш врач может вылечить ваш цервицит после того, как узнает его причину. Без лечения цервицит может длиться годами, вызывая болезненные половые сношения и ухудшая симптомы.
Цервицит, вызванный гонореей или хламидиозом, может распространяться на слизистую оболочку матки и фаллопиевы трубы, вызывая воспалительное заболевание органов малого таза (ВЗОМТ). PID вызывает дополнительную тазовую боль, выделения и лихорадку. Невылеченный ВЗОМТ также может привести к проблемам с фертильностью.
Существуют способы снизить риск развития цервицита. Использование презерватива при каждом половом акте может снизить риск заражения ИППП. Воздержание от половых контактов также защитит вас от цервицита, вызванного ИППП.
Отказ от продуктов, содержащих химические вещества, таких как спринцевания и ароматизированные тампоны, может снизить риск аллергической реакции.