2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
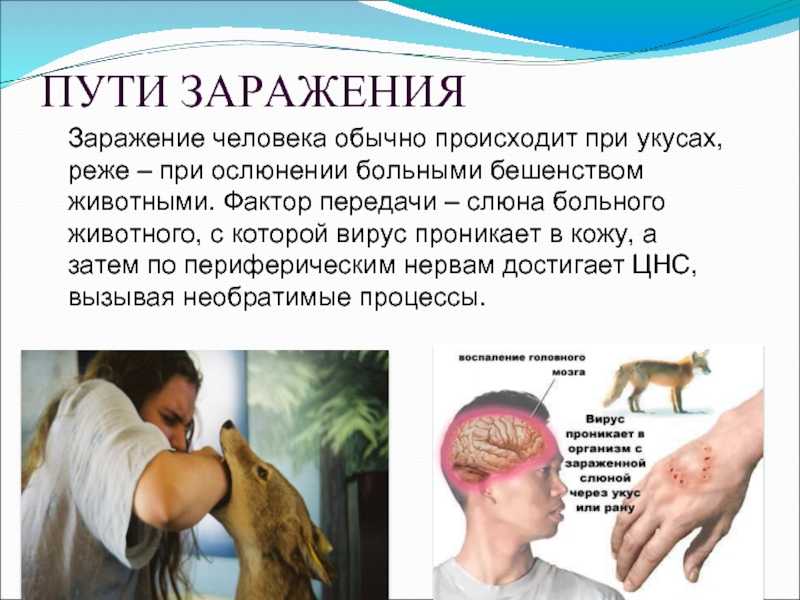
Контакты с агрессивным диким или домашним животным несут риск заражения бешенством. Это чрезвычайно опасное заболевание вызывает вирус Rabies virus, поражающий клетки нервной системы и головного мозга человека. В активной фазе оно протекает быстро и с тяжелой симптоматикой, причем вероятность летального исхода практически 100% при отсутствии профилактических мер.
Резервуаром для вируса служат дикие и бродячие животные, преимущественно хищники, некоторые виды грызунов, а также лошади и домашний скот. Основным средством передачи вируса является слюна животного, способом заражения – укус животным человека. Инфекция развивается далеко не в каждом случае: при укусе конечности риск развития заболевания составляет около 23%, а в случае повреждения шеи или лица доходит до 90%.
Проникая в организм человека, вирус распространяется по нервным волокнам, может разноситься также током крови и лимфы. Он разрушает нервные клетки и на их месте оставляет специфические образования, названные тельцами Бабеша-Негри. Спустя некоторое время вирус достигает головного мозга, в котором вызывает воспалительный процесс, характеризующийся тяжелой симптоматикой. Из-за перерождения клеток нервных волокон развиваются функциональные расстройства внутренних органов и систем.
В наружной среде вирус слабо сохраняет жизнеспособность. Он мгновенно погибает под прямыми солнечными лучами и при высушивании, в течение десяти минут – при нагревании до 60°С. Желудочный сок уничтожает его в течение 20 минут, спирт и другие средства дезинфекции – практически мгновенно. При низких температурах вирус может сохраняться в течение нескольких недель, однако при этом теряет вирулентность.
Инкубационный период при заражении бешенством может составлять от 1,5 недель до 3 месяцев, в зависимости от локализации места укуса и глубины проникновения слюны зараженного животного. При множественных укусах в голову и шею заболевание развивается быстро, при единичном повреждении ноги, как правило, признаки бешенства у человека появляются спустя 2-3 месяца.
При множественных укусах в голову и шею заболевание развивается быстро, при единичном повреждении ноги, как правило, признаки бешенства у человека появляются спустя 2-3 месяца.
В развитии заболевания четко прослеживаются следующие периоды:
Далее наступает паралич дыхательных путей, заканчивающийся, как правило, смертью больного.
В некоторых случаях у больных отсутствует продромальная стадия, а иногда первые симптомы бешенства у человека появляются с развитием паралича. Из-за этого вовремя определить заболевание и оказать необходимую помощь медики не успевают. Поэтому при любых укусах животных необходимо сразу обратиться к врачу. Промедление может привести к необратимым последствиям.
Из-за этого вовремя определить заболевание и оказать необходимую помощь медики не успевают. Поэтому при любых укусах животных необходимо сразу обратиться к врачу. Промедление может привести к необратимым последствиям.
В случае, когда пациент обратился к врачу сразу после контакта с агрессивным животным, огромное значение имеет наружный осмотр места укуса. Врач определяет характерные особенности ран, глубину прокола тканей зубами животного, оценивает степень ослюнения. Все это необходимо, чтобы определить предположительную длительность инкубационного периода.
При дальнейшем наблюдении врач отмечает наличие визуальных признаков бешенства – изменения в поведении, размерах зрачков и т.д. Лабораторная диагностика в обычных клиниках не проводится, так как практически все тесты специфичны и могут выполняться только в лабораториях, занимающихся исследованием опасных инфекций. Прижизненные исследования, как правило, оказываются бесполезными, так как их результаты появляются слишком поздно. В настоящее время медики могут:
В настоящее время медики могут:
Наиболее часто при отсутствии выраженных симптомов бешенства у человека и слишком позднем обращении за медицинской помощью приходится выполнять посмертные исследования, чтобы достоверно установить причину гибели:
Перечисленные методы позволяют установить бешенство как причину заболевания со стопроцентной точностью.
После появления явных симптомов эффективное лечение бешенства становится невозможным, усилия медиков направлены лишь на уменьшение страданий пациента. Ему назначают противосудорожные и снотворные препараты, помещают в затемненную палату с хорошей шумоизоляцией, вводят обезболивающие средства и транквилизаторы. В настоящее время ученые испытывают новые методики, основанные на применении специфических иммуноглобулинов, интенсивной терапии, гипотермии головного мозга. Однако на текущем уровне развития медицины после появления клинической симптоматики летальный исход наступает во всех случаях.
Ему назначают противосудорожные и снотворные препараты, помещают в затемненную палату с хорошей шумоизоляцией, вводят обезболивающие средства и транквилизаторы. В настоящее время ученые испытывают новые методики, основанные на применении специфических иммуноглобулинов, интенсивной терапии, гипотермии головного мозга. Однако на текущем уровне развития медицины после появления клинической симптоматики летальный исход наступает во всех случаях.
Жизненно важное значение получает в этих условиях профилактика бешенства, которая заключается не только в вакцинировании здоровых людей, но и в обязательном проведении комплекса мер при укусах животных:
Схема введения вакцины и иммуноглобулина в каждом случае определяется индивидуально, в зависимости от места укусов, тяжести ран и степени ослюнения. При выполнении всех перечисленных мер вероятность заболевания удается свести практически к нулю.
При выполнении всех перечисленных мер вероятность заболевания удается свести практически к нулю.
Как передается бешенство от человека к человеку?
Теоретически передача вируса от одного человека к другому возможна через поцелуй, если у больного он уже присутствует в слюне, а у здорового во рту имеются ранки. Однако на практике подобные случаи медицине не известны. Возможно заражение плода от инфицированной матери во время беременности, а также донорам при пересадке органов, однако эти случаи крайне редки.
Передается ли бешенство через царапину кошки?
Заражение возможно при:
Однако подавляющее большинство случаев инфицирования приходится на укусы больных животных.
Какие животные чаще всего болеют бешенством?
Наиболее часто в качестве резервуара вируса выступают дикие лисицы, волки и шакалы. Они заражают человека непосредственно либо через контакт с домашними животными, которые, в свою очередь, передают инфекцию человеку.
Наши специалисты готовы проконсультировать вас по телефону:
+7 (495) 775-73-60
|
Бешенство - это заболевание вирусной
природы, возникающее после укуса зараженного животного, характеризующееся
тяжелым поражением нервной системы и заканчивающееся, как правило,
смертельным исходом. Вирус нестоек во внешней среде - погибает при нагревании до 56.С за 15 минут, при кипячении за 2 минуты. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу и ко многим дезинфектантам. Однако устойчив к низким температурам, к фенолу, антибиотикам. После проникновения в организм вирус бешенства распространяется по нервным окончаниям, поражая практически всю нервную систему. Наблюдаются отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток головного и спинного мозга. Источником
вируса бешенства являются как дикие, так и домашние животные. К диким
относятся волки, лисицы, шакалы, еноты, барсуки, скунсы, летучие мыши,
грызуны, а к домашним - собаки, кошки, лошади, свиньи, мелкий и крупный
рогатый скот. Заражение человека происходит при укусе "бешенным" животным. А также при попадании слюны больного животного на поврежденную кожу или слизистую оболочку. В последние годы описаны воздушно-капельный, алиментарный (через пищу и воду) и трансплацентарный (через плаценту в период беременности) пути передачи вируса. Много дискуссий вызывают несколько случаев заражения людей бешенством в результате операций по трансплантации органов. Инкубационный
период (период от укуса до начала заболевания) в среднем составляет 30-50
дней, хотя может длится 10-90 дней, в редких случаях - более 1 года. Выделяют 3 стадии болезни: I - начальную, II - возбуждения, III - паралитическую. Первая стадия начинается с общего недомогания, головной боли, небольшого повышения температуры тела, мышечных болей, сухости во рту, снижения аппетита, болей в горле, сухого кашля, может быть тошнота и рвота. В месте укуса появляются неприятные ощущения - жжение, покраснение, тянущие боли, зуд, повышенная чувствительность. Больной подавлен, замкнут, отказывается от еды, у него возникает необъяснимый страх, тоска, тревога, депрессия, реже - повышенная раздражительность. Характерны также бессонница, кошмары, обонятельные и зрительные галлюцинации. Через 1-3
дня у больного бешенством наступает вторая стадия - возбуждения. Далее
наступает третья стадия заболевания, для начала которой характерно успокоение
- исчезает страх, приступы водобоязни, возникает надежда на выздоровление.
После этого повышается температура тела свыше 40 - 42 градусов, наступает паралич конечностей и черепных нервов различной
локализации, нарушения сознания, судороги. Лечение бешенства Методов лечения как таковых от бешенства нет. Если болезнь уже в первой стадии, иного исхода, чем летальный, скорее всего, не будет. Хотя в мире известны единичные случаи излечения от бешенства. Но пока это экзотика. Однако есть способ предотвратить болезнь, убив ее в зародыше. Это метод специфической профилактики - введение специальной вакцины против бешенства, не позднее 14-го дня от момента укуса. Наилучшая специфическая профилактика - это введение специфического иммуноглобулина и/или активная иммунизация (вакцинация). Вакцину вводят
внутримышечно по 1 мл 5 раз: в день инфицирования, затем на 3, 7, 14 и 28-й
день. При такой схеме создается хороший иммунитет, однако ВОЗ рекомендует еще
и 6-ю инъекцию через 90 дней после первой. Наилучшим местом прививки является дельтовидная мышца плеча или бедро. В том случае, если человек укушен, но до укуса был привит по полной схеме, и у него имеется достаточный уровень антител, его вакцинируют по специальной схеме без применения иммуноглобулина. Терапия может быть прекращена, если выяснено, что животное остается здоровым в течение 10-дневного периода наблюдения или если у животного не было обнаружено вируса бешенства. Некоторым лицам, которые входят в группу риска (ветеринары, кинологи, охотники), нужно прививаться заблаговременно. Прививки также проводятся по специально установленной схеме с первой ревакцинацией через 12 мес. и далее через каждые 5 лет. Что делать, если вас укусили? Первое,
что сделать необходимо, это немедленно промыть место укуса мылом. Мыть надо
довольно интенсивно, в течение 10 минут. После этого нужно сразу же обратится в ближайший травмпункт, ведь успех вакцинопрофилактики бешенства сильно зависит от того, насколько быстро вы обратились за помощью к врачу. Желательно сообщить врачу в травмпункте следующую информацию - описание животного, его внешний вид и поведение, наличие ошейника, обстоятельства укуса. Далее
следует провести курс прививок, назначенный врачом. Сорок уколов в живот
давно никто не делает, вам введут вакцину и отпустят домой. И так пять или
шесть раз. В стационаре могут оставить укушенного, если его состояние
особенно тяжелое, прививающихся повторно, а также лиц, имеющих заболевания
нервной системы или аллергические заболевания, беременных, а также лиц,
привитых другими прививками в течение последних двух месяцев. Во время прививок необходимо тщательно следить за состоянием здоровья. И при любых жалобах на ухудшение состояния, необходимо обратиться к врачу, а прививки временно прекратить. Только после обследования невропатологом, терапевтом и рабиологом консультативно решается вопрос о продолжении прививок. |
Бешенство – предотвратимая вирусная болезнь, чаще всего передающаяся через укус бешеного животного. Вирус бешенства поражает центральную нервную систему млекопитающих, в конечном итоге вызывая поражение головного мозга и смерть. Подавляющее большинство случаев бешенства, о которых ежегодно сообщается в Центры по контролю и профилактике заболеваний (CDC), приходится на диких животных, таких как летучие мыши, еноты, скунсы и лисы, хотя любое млекопитающее может заболеть бешенством.
Вирус бешенства относится к порядку Mononegavirales, вирусам с несегментированным геномом с отрицательной цепью РНК. Внутри этой группы вирусы с отчетливой формой «пули» относятся к семейству Rhabdoviridae, которое включает как минимум три рода вирусов животных: Lyssavirus, Ephemerovirus и Vesiculovirus. Род Lyssavirus включает вирус бешенства, вирус летучих мышей Lagos, вирус Mokola, вирус Duvenhage, вирус европейских летучих мышей 1 и 2 и вирус австралийских летучих мышей.
Рабдовирусы имеют длину приблизительно 180 нм и ширину 75 нм. Геном вируса бешенства кодирует пять белков: нуклеопротеин (N), фосфопротеин (P), матричный белок (M), гликопротеин (G) и полимеразу (L). Все рабдовирусы имеют два основных структурных компонента: спиральное рибонуклеопротеиновое ядро (RNP) и окружающую оболочку. В RNP геномная РНК плотно заключена в нуклеопротеин. Два других вирусных белка, фосфопротеин и большой белок (L-белок или полимераза), связаны с RNP.
Гликопротеин образует примерно 400 тримерных шипов, плотно расположенных на поверхности вируса. Белок М связан как с оболочкой, так и с РНП и может быть центральным белком сборки рабдовирусов. Основная структура и состав вируса бешенства изображены на продольной диаграмме ниже.
Бешенство представляет собой РНК-содержащий вирус. Геном кодирует 5 белков, обозначенных как N, P, M, G и L. Порядок и относительный размер генов в геноме показаны на рисунке ниже. Расположение этих белков и РНК генома определяют структуру вируса бешенства.
Слияние оболочки вируса бешенства с мембраной клетки-хозяина (адсорбция) инициирует инфекционный процесс. Может быть задействовано взаимодействие G-белка и специфических рецепторов клеточной поверхности.
После адсорбции вирус проникает в клетку-хозяин и проникает в цитоплазму. Вирионы собираются в большие эндосомы (цитоплазматические везикулы). Вирусные мембраны сливаются с эндосомальными мембранами, вызывая высвобождение вирусных РНП в цитоплазму (обнажение оболочки). Поскольку лиссавирусы имеют линейный геном с одноцепочечной отрицательной рибонуклеиновой кислотой (РНК), матричные РНК (мРНК) должны быть транскрибированы, чтобы обеспечить репликацию вируса.
Поскольку лиссавирусы имеют линейный геном с одноцепочечной отрицательной рибонуклеиновой кислотой (РНК), матричные РНК (мРНК) должны быть транскрибированы, чтобы обеспечить репликацию вируса.
Кодируемая вирусом полимераза (ген L) транскрибирует геномную цепь РНК вируса бешенства в лидерную РНК и пять кэпированных и полиаденилированных мРНК, которые транслируются в белки. Трансляция, которая включает синтез белков N, P, M, G и L, происходит на свободных рибосомах в цитоплазме. Хотя синтез G-белка инициируется на свободных рибосомах, завершение синтеза и гликозилирования (процессинга гликопротеина) происходит в эндоплазматическом ретикулуме (ER) и аппарате Гольджи. Внутриклеточное соотношение лидерной РНК и N-белка регулирует переключение с транскрипции на репликацию. Когда этот переключатель активируется, начинается репликация вирусного генома. Первым этапом репликации вируса является синтез полноразмерных копий (положительных цепей) вирусного генома. Когда происходит переключение на репликацию, транскрипция РНК становится «нон-стоп» и стоп-кодоны игнорируются. Вирусная полимераза проникает в единственный сайт на 3'-конце генома и продолжает синтез полноразмерных копий генома. Эти положительные цепи РНК вируса бешенства служат матрицами для синтеза полноразмерных отрицательных цепей вирусного генома.
Вирусная полимераза проникает в единственный сайт на 3'-конце генома и продолжает синтез полноразмерных копий генома. Эти положительные цепи РНК вируса бешенства служат матрицами для синтеза полноразмерных отрицательных цепей вирусного генома.
В процессе сборки комплекс N-P-L инкапсулирует геномную РНК с отрицательной цепью, образуя ядро RNP, а белок M образует капсулу или матрицу вокруг RNP. Комплекс RNP-M мигрирует в область плазматической мембраны, содержащую гликопротеиновые вставки, и М-белок инициирует скручивание. Комплекс M-RNP связывается с гликопротеином, и готовый вирус отпочковывается от плазматической мембраны. В центральной нервной системе (ЦНС) вирус преимущественно отпочковывается от плазматических мембран. И наоборот, вирус в слюнных железах отпочковывается преимущественно от клеточной мембраны в просвет ацинусов. Вирусное почкование в слюнной железе и вызванное вирусом агрессивное поведение укусов у животного-хозяина увеличивают шансы вирусного заражения нового хозяина.
Вирионы бешенства имеют пулевидную форму с 10-нм шиповидными гликопротеиновыми пепломерами, покрывающими поверхность. Рибонуклеопротеин состоит из РНК, заключенной в нуклеопротеин -(), фосфорилированную или фосфопротеиновую -иллюстрацию вируса и полимеразу -вируса.
На диаграмме поперечного сечения показаны концентрические слои: бислой оболочечной мембраны, М-белок и плотно свернутая заключенная в оболочку геномная РНК.
Геном вируса бешенства представляет собой одноцепочечную антисмысловую несегментированную РНК длиной приблизительно 12 т.п.н. Существует лидерная последовательность (LDR) примерно из 50 нуклеотидов, за которой следуют гены N, P, M, G и L.
1: Адсорбция (рецепторы и взаимодействие вирионов). 2: Проникновение (вход вируса). 3: снятие покрытия (удаление конверта). 4. Транскрипция (синтез мРНК). 5. Трансляция (Синтез структурных белков). 6. Процессинг (гликозилирование G-белка). 7. Репликация (производство геномной РНК из промежуточной цепи. 8. Сборка. 9: Почкование (полные вирионы).

Дэниел Стюарт
Так легко заразиться бешенством!
© Кредиты
","datePublished":"2021-05-17T21:00:00. 0000000+00:00","image":"https://www.who.int/images/default-source/imported/boys- rabies-credit-daniel-stewart.jpg?sfvrsn=bc5e2eae_70","издатель":{"@type":"Организация","name":"Всемирная организация здравоохранения: ВОЗ","logo":{"@type" :"ImageObject","url":"https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg","width":250,"height":60}},"dateModified":"2021- 05-17T21:00:00.0000000+00:00","mainEntityOfPage":"https://www.who.int/news-room/fact-sheets/detail/rabies","@context":"http:/ /schema.org","@type":"Статья"};
0000000+00:00","image":"https://www.who.int/images/default-source/imported/boys- rabies-credit-daniel-stewart.jpg?sfvrsn=bc5e2eae_70","издатель":{"@type":"Организация","name":"Всемирная организация здравоохранения: ВОЗ","logo":{"@type" :"ImageObject","url":"https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg","width":250,"height":60}},"dateModified":"2021- 05-17T21:00:00.0000000+00:00","mainEntityOfPage":"https://www.who.int/news-room/fact-sheets/detail/rabies","@context":"http:/ /schema.org","@type":"Статья"};

Бешенство является вакциноуправляемым зоонозным вирусным заболеванием. При появлении клинических симптомов бешенство практически на 100% заканчивается летальным исходом. В 99% случаев вирус бешенства передается человеку от домашних собак. Тем не менее, бешенство может поражать как домашних и диких животных. Он передается людям и животным через укусы или царапины, обычно через слюну.
Бешенство присутствует на всех континентах, кроме Антарктиды, при этом более 95% человеческих смертей приходится на Азию и Африку. Бешенство является одной из забытых тропических болезней (ЗТБ), которая в основном поражает бедные и уязвимые слои населения, живут в отдаленных сельских местностях. Примерно 80% случаев заболевания людей происходят в сельской местности. Хотя существуют эффективные человеческие вакцины и иммуноглобулины от бешенства, они не всегда доступны для нуждающихся. Во всем мире смертность от бешенства составляет редко сообщается, и дети в возрасте от 5 до 14 лет являются частыми жертвами. Борьба с риском заражения бешенством, когда средняя стоимость постконтактной профилактики бешенства (ПКП) в настоящее время оценивается в среднем в 108 долларов США, может быть катастрофической. финансовое бремя пострадавших семей, средний дневной доход которых может составлять всего 1-2 доллара США на человека 1
Бешенство является одной из забытых тропических болезней (ЗТБ), которая в основном поражает бедные и уязвимые слои населения, живут в отдаленных сельских местностях. Примерно 80% случаев заболевания людей происходят в сельской местности. Хотя существуют эффективные человеческие вакцины и иммуноглобулины от бешенства, они не всегда доступны для нуждающихся. Во всем мире смертность от бешенства составляет редко сообщается, и дети в возрасте от 5 до 14 лет являются частыми жертвами. Борьба с риском заражения бешенством, когда средняя стоимость постконтактной профилактики бешенства (ПКП) в настоящее время оценивается в среднем в 108 долларов США, может быть катастрофической. финансовое бремя пострадавших семей, средний дневной доход которых может составлять всего 1-2 доллара США на человека 1
Каждый год более 29 миллионов человек во всем мире получают вакцину после укуса. По оценкам, это позволяет ежегодно предотвращать сотни тысяч смертей от бешенства. Во всем мире экономическое бремя бешенства, передаваемого собаками, оценивается в 8,6 млрд долларов США в год.
Бешенство — болезнь, которую можно предотвратить с помощью вакцин. Вакцинация собак является наиболее экономически эффективной стратегией профилактики бешенства среди людей. Вакцинация собак снижает смертность от бешенства, передаваемого собаками, и потребность в ПКП как части ухода за больными, укушенными собаками.
Обучение поведению собак и предотвращению укусов как детей, так и взрослых является важным дополнением программы вакцинации против бешенства и может снизить как заболеваемость бешенством среди людей, так и финансовое бремя лечения укусов собак. Увеличение Осведомленность о профилактике и борьбе с бешенством в сообществах включает обучение и информацию об ответственном владении домашними животными, о том, как предотвратить укусы собак, и о мерах по немедленному уходу после укуса. Участие и право собственности на программу в сообществе уровень увеличивает охват и усвоение ключевых сообщений.
Одна и та же вакцина используется для иммунизации людей после заражения (см. ПКП) или до заражения бешенством (реже). Предэкспозиционная иммунизация рекомендуется для людей, занимающихся определенными профессиями с высоким риском, таких как лабораторные работники, работающие с живыми бешенцами. и родственные бешенству (лиссавирусы) вирусы; и людей (таких как персонал по борьбе с болезнями животных и егерей), чья профессиональная или личная деятельность может привести к прямому контакту с летучими мышами, хищниками или другими млекопитающими, которые могут быть зараженный.
Предэкспозиционная иммунизация может быть также показана лицам, совершающим поездки на открытом воздухе, и экспатриантам, проживающим в отдаленных районах с высоким риском заражения бешенством и ограниченным местным доступом к биологическим препаратам против бешенства. Наконец, иммунизация также должна быть рассмотрена для детей. проживание или посещение таких районов. Когда они играют с животными, они могут получить более сильные укусы или могут не сообщать об укусах.
Инкубационный период бешенства обычно составляет 2–3 месяца, но может варьироваться от 1 недели до 1 года в зависимости от таких факторов, как место проникновения вируса и вирусная нагрузка. Начальные симптомы бешенства включают лихорадку с болью и необычными или необъяснимыми ощущение покалывания, покалывания или жжения (парестезия) в месте раны. По мере распространения вируса в центральную нервную систему развивается прогрессирующее и фатальное воспаление головного и спинного мозга.
Существуют две формы заболевания:
 Мышцы постепенно парализуются, начиная с места укуса или царапины. Медленно развивается кома, и в конце концов наступает смерть. Паралитическая форма бешенства часто диагностируется неправильно, что способствует занижению сведений о заболевании.
Мышцы постепенно парализуются, начиная с места укуса или царапины. Медленно развивается кома, и в конце концов наступает смерть. Паралитическая форма бешенства часто диагностируется неправильно, что способствует занижению сведений о заболевании. Существующие диагностические инструменты не подходят для выявления инфекции бешенства до начала клинического заболевания, и если не присутствуют специфические для бешенства признаки гидрофобии или аэрофобии, клиническая диагностика может быть затруднена. Бешенство человека может быть подтвержденный прижизненно и посмертно с помощью различных диагностических методов, которые обнаруживают целые вирусы, вирусные антигены или нуклеиновые кислоты в инфицированных тканях (мозг, кожа или слюна) 2
Люди обычно заражаются после глубокого укуса или царапины от животного, больного бешенством, и на передачу человеку от бешеных собак приходится до 99% случаев.
В Северной и Южной Америке летучие мыши в настоящее время являются основным источником смерти людей от бешенства, поскольку в этом регионе передача инфекции через собак в основном прекратилась. Бешенство летучих мышей также представляет собой новую угрозу общественному здравоохранению в Австралии и Западной Европе. Смерти людей после воздействия лисы, еноты, скунсы, шакалы, мангусты и другие виды диких хищников очень редки, а укусы грызунов, как известно, не передают бешенство.
Бешенство летучих мышей также представляет собой новую угрозу общественному здравоохранению в Австралии и Западной Европе. Смерти людей после воздействия лисы, еноты, скунсы, шакалы, мангусты и другие виды диких хищников очень редки, а укусы грызунов, как известно, не передают бешенство.
Передача также может происходить при прямом контакте слюны инфицированных животных со слизистой оболочкой человека или свежими кожными ранами. Описано заражение бешенством при вдыхании вирусосодержащих аэрозолей или при трансплантации инфицированных органов, но крайне редко. Передача от человека к человеку через укусы или слюну теоретически возможна, но никогда не подтверждалась. То же самое относится к передаче человеку через потребление сырого мяса или молока инфицированных животных.
Постконтактная профилактика (ПКП) представляет собой немедленную помощь пострадавшему от укуса после контакта с бешенством. Это предотвращает проникновение вируса в центральную нервную систему, что приводит к неминуемой смерти. ПКП состоит из:
ПКП состоит из:
Начало лечения вскоре после контакта с вирусом бешенства может эффективно предотвратить появление симптомов и смерть.
Эта мера первой помощи включает немедленное и тщательное промывание раны в течение как минимум 15 минут водой с мылом, детергентом, повидон-йодом или другими веществами, удаляющими и убивающими вирус бешенства.
В зависимости от серьезности контакта с животным с подозрением на бешенство рекомендуется проведение полного курса ПКП:
| Таблица: Категории контактов и рекомендуемая постконтактная профилактика (ПКП) | |||||
| 70574 | Постэкспонирование профилавных измерений | ||||
|---|---|---|---|---|---|
| категория | |||||
| категория | |||||
| Категория II - покусывание непокрытой кожи, мелкие царапины или ссадины без кровотечения (воздействия) | Промывание ран и немедленная вакцинация | ||||
| Категория III с летучими мышами (тяжелое воздействие) | Промывание ран, немедленная вакцинация и введение антирабического иммуноглобулина | ||||
Все контакты категорий II и III, оцениваемые как несущие риск развития бешенства, требуют ПКП.
Этот риск увеличивается, если:

Прививочный статус подозреваемого животного не должен быть решающим фактором при рассмотрении вопроса о начале ПКП или отказе, когда вакцинационный статус животного вызывает сомнения. Это может быть в том случае, если программы вакцинации собак недостаточно регулируются или выполняются из-за нехватки ресурсов или низкого приоритета.
ВОЗ продолжает пропагандировать профилактику бешенства среди людей путем ликвидации бешенства у собак, стратегий предотвращения укусов собак и более широкого использования внутрикожного пути введения ПКП, что сокращает объем и, следовательно, стоимость клеточно-культуральной вакцины на 60-80%.
Если возможно, ветеринарные службы должны быть предупреждены, укусившее животное должно быть выявлено, удалено из сообщества и либо помещено на карантин для наблюдения (для здоровых собак и кошек), либо отправлено для немедленного лабораторного исследования (мертвое или усыпленное). животные с клиническими признаками бешенства). ПКП следует продолжать в течение 10-дневного периода наблюдения или в ожидании результатов лабораторных исследований. Лечение может быть прекращено, если животное не заражено бешенством. Если подозрительное животное не может быть захвачены и проверены, то следует пройти полный курс ПКП. Рекомендуется совместное отслеживание контактов ветеринарными службами и службами здравоохранения для выявления дополнительных животных с подозрением на бешенство и жертв человеческих укусов с целью применения профилактических мер. меры соответственно.
ПКП следует продолжать в течение 10-дневного периода наблюдения или в ожидании результатов лабораторных исследований. Лечение может быть прекращено, если животное не заражено бешенством. Если подозрительное животное не может быть захвачены и проверены, то следует пройти полный курс ПКП. Рекомендуется совместное отслеживание контактов ветеринарными службами и службами здравоохранения для выявления дополнительных животных с подозрением на бешенство и жертв человеческих укусов с целью применения профилактических мер. меры соответственно.
Бешенство включено в новую дорожную карту ВОЗ на 2021-2030 гг. Поскольку это зоонозное заболевание, оно требует тесной межсекторальной координации на национальном, региональном и глобальном уровнях.

 бешенство 6 ;
бешенство 6 ; 