2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Боль в спине может быть симптомом серьезных нарушений в организме только в некоторых случаях. Поэтому при боли в спине можно и нужно продолжать быть активным, так как долгое отсутствие физической активности может усугубить состояние. Уменьшить боль помогает лечебная физкультура. Однако следует помнить, что есть упражнения, которые противопоказаны при боли в спине.
При выполнении некоторых упражнений возрастает давление на межпозвонковые диски, в результате чего боль усиливается. Нейрохирург Вадим Ильяшенко рассказал о том, какие упражнения не следует делать и чем их можно заменить.
Не следует делать: перекаты на спине. Это упражнение помогает на некоторое время облегчить боль, но при этом усиливает давление на межпозвонковые диски поясничного отдела. Ядро межпозвонкового диска смещается в сторону позвоночного канала, где расположены корешки спинномозговых нервов. В результате, болевые ощущения усиливаются.
Альтернатива: лежа на спине согните одну ногу и подтяните ее к груди, вторая нога выпрямлена, спина прямая, поясница не прогибается. Задержитесь в этом положении секунд 10, затем поменяйте ноги. Выполните 5-10 раз на каждую ногу.
Не следует делать: наклоны вперед из положения стоя. Не смотря на то, что растяжение мышц ягодиц и задней части бедер позволяет уменьшить боль в спине и пояснице, это упражнение также, как и предыдущее, усиливает давление на межпозвоночные диски.
Альтернатива: лежа на полу, поднимите одну ногу и выпрямите её с помощью резинки, ремешка или полотенца, вторая нога выпрямлена на полу. Задержитесь в таком положении, а затем выполните упражнение на другую ногу.
Не следует делать: скручивания с полной амплитудой. При выполнении таких упражнений сокращаются мышцы поясницы и усиливается нагрузка на позвоночные диски. К тому же, очень часто это упражнения делаются неправильно – слишком сильно сдавливается затылок руками и сгибается шея.
Альтернатива: для снижения нагрузки на поясницу выполняйте скручивания с частичной амплитудой. Лежа на спине согните ноги в коленях, поясницу прижмите к полу, руки держите у висков или держите вдоль туловища.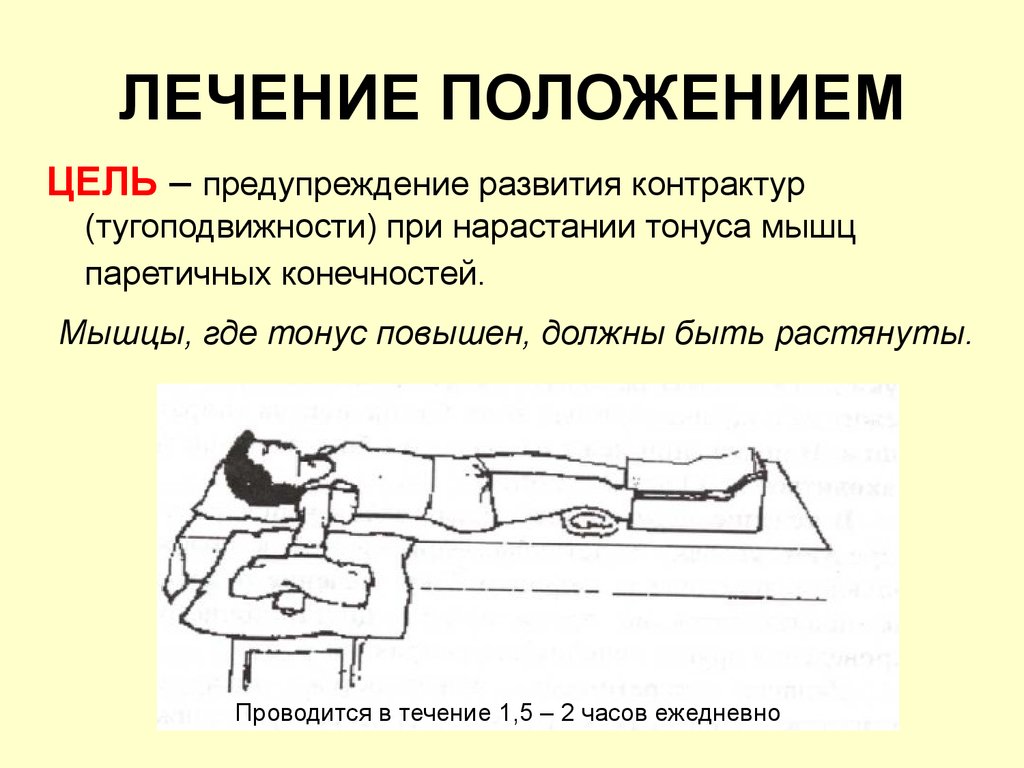 Далее приподнимите корпус, не отрывая поясницу от пола (только плечи и голова). Поднятие туловища должно выполняться за счет мышц пресса, а не за счет мышц спины. Не сгибайте шею и не прижимайте подбородок к груди.
Далее приподнимите корпус, не отрывая поясницу от пола (только плечи и голова). Поднятие туловища должно выполняться за счет мышц пресса, а не за счет мышц спины. Не сгибайте шею и не прижимайте подбородок к груди.
Не следует делать: подъем ног в положении лежа. При выполнении этого упражнения также, как и при скручиваниях, поясничные мышцы сильно сокращаются и возрастает нагрузка на межпозвоночные диски.
Альтернатива: упражнение «супермен». Лежа на животе поднимите одновременно прямые ноги и руки вверх, задержитесь в этом положении на несколько секунд, затем вернитесь в исходное положение. Это упражнение усиливает нагрузку на межпозвоночные суставы, поэтому, если они являются причиной боли в спине, то боль может обостриться.
Не следует выполнять упражнения, ведущие к гиперэкстензии поясницы (перерастяжение, переразгибание). Такие упражнения дают огромную нагрузку на позвоночные диски и могут привести даже к появлению грыж дисков. При выполнении упражнения не прогибайте спину слишком сильно.
Альтернатива: упражнение квадроплекс или «охотничья собака». Встаньте на четвереньки, вытяните параллельно полу одну руку и противоположную ногу, задержитесь в этом положении, а затем повторите на другую сторону. Спина должна оставаться прямой. Если вам не удается выполнить это упражнение, попробуйте сначала вытягивать только руку и только ногу.
Специалисты не рекомендуют делать упражнения от боли в спине, особенно такие, при которых происходит сжатие дисков, сразу после пробуждения, так как после длительного отдыха ядро межпозвонкового диска наиболее насыщено влагой и более уязвимо. Через час-два после подъема диски вернуться к своему обычному состоянию и тогда можно будет приступить к выполнению упражнений.
Данные рекомендации подготовлены на основании многолетних исследований Стюарта МакГилла, руководителя лаборатории биомеханики позвоночника при университете Ватерлоо (Канада).
Переломы тел позвонков относят к «переломам-маркерам» остеопороза, но из-за бессимптомного течения, [1] три четверти пациентов не обращаются за медицинской помощью, а возникающие в последующем болевые симптомы объясняют наличием дегенеративных изменений в позвоночнике. В то же время, эти болевые ощущения обусловлены, прежде всего переломом, так как его наличие ведет к дополнительной перегрузке фасеточного сустава и как следствие-перерастяжению капсульно - связочного аппарата сустава и развитию дегенеративного артрита. Боль при переломе тела позвонка, в отличие от остеохондроза, появляется только при статической нагрузке, что связывают с реакцией чувствительных нервных волокон на микропереломы трабекул, число которых увеличивается на фоне дефицита МПК и снижения прочности оставшихся костных структур в компримированном позвонке. В то время как плотность чувствительных нервных волокон в ткани, не снижается [2].
В то же время, эти болевые ощущения обусловлены, прежде всего переломом, так как его наличие ведет к дополнительной перегрузке фасеточного сустава и как следствие-перерастяжению капсульно - связочного аппарата сустава и развитию дегенеративного артрита. Боль при переломе тела позвонка, в отличие от остеохондроза, появляется только при статической нагрузке, что связывают с реакцией чувствительных нервных волокон на микропереломы трабекул, число которых увеличивается на фоне дефицита МПК и снижения прочности оставшихся костных структур в компримированном позвонке. В то время как плотность чувствительных нервных волокон в ткани, не снижается [2].
В случаях, когда пациенты связывают боль в позвоночнике с возникшим переломом тела позвонка, она появляется внезапно среди полного здоровья и пациенты могут указать на обстоятельства, предшествующие появлению боли. Чаще всего это подъем тяжести, иногда просто наклон туловища или резкий поворот, нередко указания на травмирующий момент отсутствуют. Боль в этих случаях ощущается на уровне поврежденного позвонка и, при локализации в грудном отделе, может носить опоясывающий характер [3], что требует проведения дифференциальной диагностики с инфарктом миокарда, плевритом, острым заболеванием органов брюшной полости. Острая боль при переломе тела позвонка обусловлена периостальным кровоизлиянием, чрезмерным количеством одновременно возникших микропереломов трабекул, чрезмерным натяжением связок вследствие этих изменений, спазмом параспинальных мышц. Отсутствие лечения остеопороза в таких случаях не только увеличивает риск новых переломов тел позвонков, но и способствует формированию хронической боли, которая является следствием механического сдавления связок и мышц из-за кифоза грудного отдела позвоночника, чрезмерного напряжения связок за счет снижения роста и развития артритов межпозвонковых суставов, укорочения и нарастающего спазма параспинальных мышц из-за снижения роста [3]. Некоторые пациенты при множественных переломах тел позвонков указывают на боль «во всех костях», которая появляется при любых сотрясениях [4].
Боль в этих случаях ощущается на уровне поврежденного позвонка и, при локализации в грудном отделе, может носить опоясывающий характер [3], что требует проведения дифференциальной диагностики с инфарктом миокарда, плевритом, острым заболеванием органов брюшной полости. Острая боль при переломе тела позвонка обусловлена периостальным кровоизлиянием, чрезмерным количеством одновременно возникших микропереломов трабекул, чрезмерным натяжением связок вследствие этих изменений, спазмом параспинальных мышц. Отсутствие лечения остеопороза в таких случаях не только увеличивает риск новых переломов тел позвонков, но и способствует формированию хронической боли, которая является следствием механического сдавления связок и мышц из-за кифоза грудного отдела позвоночника, чрезмерного напряжения связок за счет снижения роста и развития артритов межпозвонковых суставов, укорочения и нарастающего спазма параспинальных мышц из-за снижения роста [3]. Некоторые пациенты при множественных переломах тел позвонков указывают на боль «во всех костях», которая появляется при любых сотрясениях [4]. Особенностью хронической боли при переломах тел позвонков является ее «интермиттирующий» характер: через 3-4 месяца ее интенсивность даже без лечения снижается, но затем неизбежное следует обострение, так как деформация позвоночника прогрессирует: усиливается грудной кифоз, формируется или, наоборот, выпрямляется гиперлордоз поясничного отдела позвоночника; из-за кифоза грудного отдела развивается гиперлордоз шейного отдела позвоночника, с напряжением мышц шеи и затылочной болью. В последующем из-за укорочения торса и давления ребер на гребни подвздошных костей (реберные дуги "садятся" на крылья тазовых костей) образуются выраженные кожные складки на боковой поверхности грудной клетки и появляются боли в боковых отделах туловища [5]. Из-за перерастяжения капсульно-связочного аппарата фасеточных суставов локализация боли не всегда соответствует уровню перелома [6]. Грудной кифоз, как следствие переломов тел позвонков грудного отдела позвоночника, формируется постепенно и сопровождается нарастающей слабостью мышц межлопаточной и паравертебральной области, что может стать причиной прогрессирования поясничного сколиоза и снижению роста на 10-15 см.
Особенностью хронической боли при переломах тел позвонков является ее «интермиттирующий» характер: через 3-4 месяца ее интенсивность даже без лечения снижается, но затем неизбежное следует обострение, так как деформация позвоночника прогрессирует: усиливается грудной кифоз, формируется или, наоборот, выпрямляется гиперлордоз поясничного отдела позвоночника; из-за кифоза грудного отдела развивается гиперлордоз шейного отдела позвоночника, с напряжением мышц шеи и затылочной болью. В последующем из-за укорочения торса и давления ребер на гребни подвздошных костей (реберные дуги "садятся" на крылья тазовых костей) образуются выраженные кожные складки на боковой поверхности грудной клетки и появляются боли в боковых отделах туловища [5]. Из-за перерастяжения капсульно-связочного аппарата фасеточных суставов локализация боли не всегда соответствует уровню перелома [6]. Грудной кифоз, как следствие переломов тел позвонков грудного отдела позвоночника, формируется постепенно и сопровождается нарастающей слабостью мышц межлопаточной и паравертебральной области, что может стать причиной прогрессирования поясничного сколиоза и снижению роста на 10-15 см. Показателем уменьшения роста является появление разницы между расстояниями симфиз-стопа и голова-симфиз (в норме расстояния равны).
Показателем уменьшения роста является появление разницы между расстояниями симфиз-стопа и голова-симфиз (в норме расстояния равны).
При системном остеопорозе пальпация остистых отростков позвонков чаще безболезненна, также может быть отрицательной проба с осевой нагрузкой (надавливание на голову или надплечья), но сдавление грудной клетки может быть болезненным. Эти пробы должны проводиться осторожно во избежание новых переломов тел позвонков.
При переломах тел поясничных позвонков может появиться ограничение движений в поясничном отделе позвоночника, и пациенты пытаются поддерживать туловище в вертикальном положении с помощью рук или трости, особенно во время свежих болевых атак. Следует так же отметить изменение с возрастом восприятия и реагирования на боль, причина которого остается неясной. По мнению ряда исследователей, это может быть обусловлено повышением болевого порога у пожилых людей. [7] Отсутствие лечения остеопороза при уже случившемся переломе служит фактором дальнейшего прогрессирования заболевания и нарастания как симптоматики, так и новых переломов, поэтому всем пациентам старше 50 лет с указанием на выше приведенные жалобы или симптомы необходимо для уточнения диагноза остеопороза выполнить рентгенографию грудного и поясничного отделов позвоночника (уточнения степени компрессии тел позвонков) и рентгеновскую денситометрию для уточнения величины потери МПК [8]. После оценки гомеостаза кальция и маркеров ремоделирования необходимо начинать лечение остеопороза препаратами для коррекции нарушений костного ремоделирования (принципы назначения этих препаратов изложены в клинических рекомендациях Российской ассоциации по остеопорозу и Российской ассоциации эндокринологов) [9]. Однако на начальном этапе купирование боли и профилактика повторных переломов тел позвонков требует комплексного подхода, что сокращает время пребывания на постельном режиме, так как длительная разгрузка может стать фактором прогрессирования заболевания, ухудшения физического состояния, вызывает гипотрофию мышц, приводит к развитию пролежней, тромбозу глубоких вен, болезням органов дыхания, дезориентации и депрессии [10]. С этой целью используются различные обезболивающие препараты [11], разгрузка позвоночного столба с помощью ортезов [12], при отсутствии противопоказаний - физиотерапия [13,14]. Длительность постельного режима при переломе тела позвонка на фоне остеопороза должна быть минимальной (не более 2-3 дней) и без ограничений, т.
После оценки гомеостаза кальция и маркеров ремоделирования необходимо начинать лечение остеопороза препаратами для коррекции нарушений костного ремоделирования (принципы назначения этих препаратов изложены в клинических рекомендациях Российской ассоциации по остеопорозу и Российской ассоциации эндокринологов) [9]. Однако на начальном этапе купирование боли и профилактика повторных переломов тел позвонков требует комплексного подхода, что сокращает время пребывания на постельном режиме, так как длительная разгрузка может стать фактором прогрессирования заболевания, ухудшения физического состояния, вызывает гипотрофию мышц, приводит к развитию пролежней, тромбозу глубоких вен, болезням органов дыхания, дезориентации и депрессии [10]. С этой целью используются различные обезболивающие препараты [11], разгрузка позвоночного столба с помощью ортезов [12], при отсутствии противопоказаний - физиотерапия [13,14]. Длительность постельного режима при переломе тела позвонка на фоне остеопороза должна быть минимальной (не более 2-3 дней) и без ограничений, т. е. больным разрешается вставать в корсете на кратковременный срок [15,16]. Купирование боли в этот период кроме того достигается использованием короткого курса пероральных или инъекционных форм нестероидных противовоспалительных препаратов (НПВП), миорелаксантов центрального действия [17]. Последние снижают мышечный спазм и содействуют сну, улучшают кровоснабжение в спазмированных мышцах, прерывают порочный круг «спазм-боль-спазм», оказывают мембрано стабилизирующее действие и, соответственно, выраженный анальгезирующий и миорелаксирующий эффекты. Применение толперизона в комплексной терапии с НПВП позволяет снизить дозы последних, уменьшая риск побочных явлений [18]. Возможно использование местного обезболивания в виде пластырей с анестетиками и/или холодных компрессов (аппликации с димексидом), паравертебральных блокад области переломов местными анестетиками [11]. Вертикализация пациента с помощью корсетов рекомендуется со 2-3 дня после травмы. Основное действие корсета при переломах тел позвонков на фоне остеопороза-это повышение внутрибрюшного давления, что позволяет разгрузить тела позвонков и тем самым не только уменьшить боль, но и предотвратить риск новых переломов.
е. больным разрешается вставать в корсете на кратковременный срок [15,16]. Купирование боли в этот период кроме того достигается использованием короткого курса пероральных или инъекционных форм нестероидных противовоспалительных препаратов (НПВП), миорелаксантов центрального действия [17]. Последние снижают мышечный спазм и содействуют сну, улучшают кровоснабжение в спазмированных мышцах, прерывают порочный круг «спазм-боль-спазм», оказывают мембрано стабилизирующее действие и, соответственно, выраженный анальгезирующий и миорелаксирующий эффекты. Применение толперизона в комплексной терапии с НПВП позволяет снизить дозы последних, уменьшая риск побочных явлений [18]. Возможно использование местного обезболивания в виде пластырей с анестетиками и/или холодных компрессов (аппликации с димексидом), паравертебральных блокад области переломов местными анестетиками [11]. Вертикализация пациента с помощью корсетов рекомендуется со 2-3 дня после травмы. Основное действие корсета при переломах тел позвонков на фоне остеопороза-это повышение внутрибрюшного давления, что позволяет разгрузить тела позвонков и тем самым не только уменьшить боль, но и предотвратить риск новых переломов. Корсеты уменьшают болевой синдром благодаря ограничению подвижности пораженного отдела позвоночника, способствуя тем самым раннему восстановлению физической активности [19]. Основными критериями выбора корсета являются уровень перелома позвонков, степень компрессии, интенсивность болевого синдрома, общая активность пациента [20].
Корсеты уменьшают болевой синдром благодаря ограничению подвижности пораженного отдела позвоночника, способствуя тем самым раннему восстановлению физической активности [19]. Основными критериями выбора корсета являются уровень перелома позвонков, степень компрессии, интенсивность болевого синдрома, общая активность пациента [20].
При переломах в поясничном отделе позвоночника рекомендуется пояснично - крестцовый корсет средней степени жесткости, при переломах грудного отдела позвоночника кроме того, можно рекомендовать грудопоясничный корсет Spinomed, который обеспечивает выпрямление позвоночного столба и уменьшение выраженности кифоза за счет активации разгибателей спины, также этот корсет способствует стимуляции работы околопозвоночных мышц через включение биологической обратной связи. (Рис 1). У пациентов с переломами тел позвонков на фоне остеопороза ношение корсета в течение всего дня не приводит к атрофии мышц при условии ежедневной ходьбы не менее 1,5-2 часов в день и ежедневной ЛФК в положении «лежа» и «сидя».
Также можно использовать опорные устройства на колесах с ручным тормозом. В этом случае благодаря выпрямлению спины и уменьшению нагрузки на позвоночник не только уменьшает боль при передвижении, но и снижает риск новых переломов [21]. Для уменьшения боли в боковых отделах туловища можно рекомендовать специальные мягкие ремни, уменьшающие соприкосновение костных структур [22].
Рисунок 1. Ортез «Spinomed IV» вид спереди и сзади.
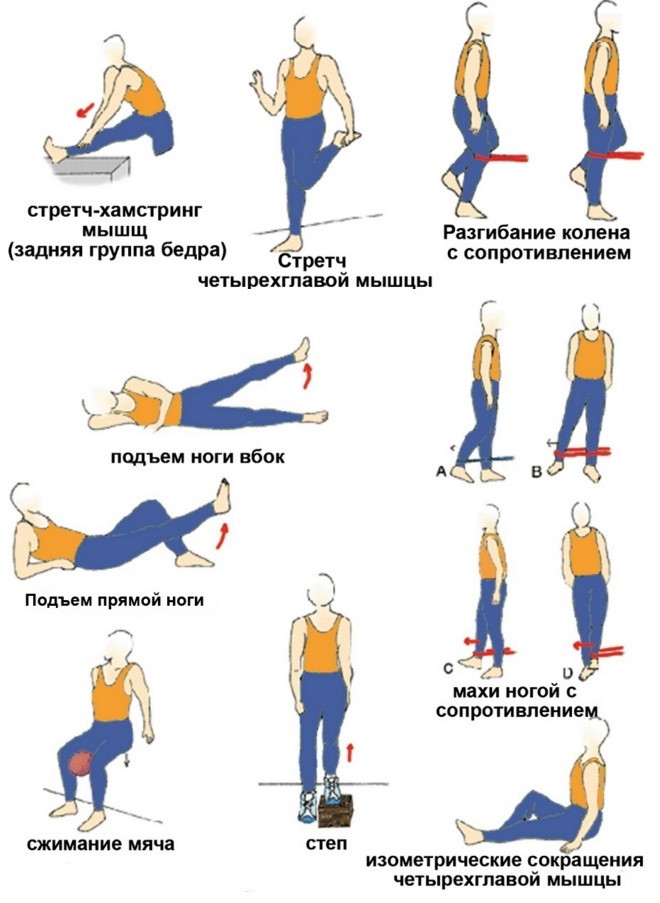
У пациентов с переломами тел позвонков необходимо с первого дня назначать упражнения для нервно-мышечной стабилизации грудопоясничного отдела позвоночника, не требующих вертикализации (пассивные и активные упражнения с мобилизацией верхних и нижних конечностей и шейного отдела позвоночника). ЛФК снижает выраженность боли за счет повышения тонуса разгибателей и улучшения координации. Щадящие упражнения в положении «лежа» с подушкой под тазом помогают предотвратить прогрессирование деформации позвонка, восстановить осанку, и уменьшить болезненную кифотическую деформацию [23].
После вертикализации назначается ЛФК на укрепление грудных и межреберных мышц. У пациентов с переломами тел позвонков на фоне остеопороза чрезвычайно важно выработать стереотип движений с сохранением прямой осанки, чтобы уменьшить нагрузку на позвоночник и снизить риск последующих переломов. Исключается тяжелая работа, подъемы тяжести и наклоны вперед и в стороны [24]. Общими принципами упражнений при остеопорозе [25] являются:

Через 3 недели и в течение последующих 3 месяцев пациентам с переломами тел позвонков следует соблюдать режим «интермиттирующего» отдыха в горизонтальном положении»: после 2 ч пребывания в вертикальном положении необходимо 20 мин проводить в положении «лежа» [26, 27]. Мануальная терапия категорически запрещена, но к настоящему времени выполнено одно исследование, которое предлагает мультимодальный подход, связывая щадящую мануальную терапию с физическими упражнениями. Авторы продемонстрировали эффективность программы в уменьшении боли и улучшения физической функции и выносливость мышц спины у пациентов с болевым синдромом на фоне перелома тел позвонков [28]. Однако эти рекомендации пока никто не подтвердил, осложнений в виде новых переломов тел позвонков после мануальной терапии много.
Около 66 % женщин, у которых остеопороз осложнился компрессионными переломами позвоночника, страдают от хронической боли в спине, при этом 26 % испытывают ежедневную боль продолжительностью свыше 10 часов. Хронический болевой синдром связывают с неправильным или полным отсутствием лечения переломов тел позвонков в остром периоде [29]. В этом случае стимулом раздражения болевых рецепторов становится не только перелом трабекул, но их растяжение и сжатие. Усугубляется болевой синдром миофасциальными нарушениями, изменениями диско-теловых соотношений и развитием нарушений биомеханики вследствие деформаций позвоночного столба. Хроническая боль при переломах тел позвонков формирует у больных остеопорозом фобии.
Хронический болевой синдром связывают с неправильным или полным отсутствием лечения переломов тел позвонков в остром периоде [29]. В этом случае стимулом раздражения болевых рецепторов становится не только перелом трабекул, но их растяжение и сжатие. Усугубляется болевой синдром миофасциальными нарушениями, изменениями диско-теловых соотношений и развитием нарушений биомеханики вследствие деформаций позвоночного столба. Хроническая боль при переломах тел позвонков формирует у больных остеопорозом фобии.
Для купирования хронической боли рекомендуются курсы НПВП (при отсутствии противопоказаний со стороны желудочно-кишечного тракта) [30], но они оказывают негативное влияние на костный метаболизм, поэтому их использование не может быть длительным [31].
Анальгетики в виде аппликаций препаратов с димексидом (димексид 10%-10,0 + новокаин 0,5%-5,0 + димедрол 1%-1,0 + вит-В12 250 мкг + диклонак 3.0) на область проекции боли на 4-6 часов 5-6 процедур; Рефлексотерапия (иглоукалывание, электропунктура, лазеропунктура). Для купирования миалгий рекомендуются курсы сирдалуда (2-4 мг 1-2 раза в день ,7-10 дней [32]. При патологических переломах позвонков на фоне остеопороза из-за сопутствующих заболеваний физиотерапия возможна лишь у 10-15% пациентов [33]. Убедительных данных о возможности использования при остеопорозе для купирования хронической боли радиочастотной денервации медиальных ветвей дорсальных дуг, иннервирующих фасеточный сустав, нет.
Для купирования миалгий рекомендуются курсы сирдалуда (2-4 мг 1-2 раза в день ,7-10 дней [32]. При патологических переломах позвонков на фоне остеопороза из-за сопутствующих заболеваний физиотерапия возможна лишь у 10-15% пациентов [33]. Убедительных данных о возможности использования при остеопорозе для купирования хронической боли радиочастотной денервации медиальных ветвей дорсальных дуг, иннервирующих фасеточный сустав, нет.
Депрессия и нарушение сна у пациентов с хронической болью при переломах тел позвонков на фоне остеопороза требуют назначения антидепрессантов и помощи психолога. Для уменьшения психологических проблем, связанных с хроническим болевым синдромом, используют различные образовательные программы для пациентов с обучением самоконтролю [34]. Хроническую боль облегчает постоянное ношение корсетов (кроме сна) [12], которые разгружают позвоночник за счет восстановления «балонной» функции брюшной полости и повышая внутрибрюшное давление разгружают» позвоночник. Мягкие и полужесткие конструкции не вызывают атрофию мышечного «корсета»».
Вероятность развития хронического болевого синдрома может быть снижена при своевременном назначении терапии, направленной на лечение остеопороза, целью которого прежде всего является предупреждение новых переломов и всех тех деформаций туловища, которые приводят к формированию болевого синдрома. Основополагающим в лечении патологических переломов тел позвонков, осложняющих течение остеопороза, является назначение патогенетических препаратов для лечения остеопороза (бисфосфонатов, деносумаба, терипаратида) с адекватным восполнением потребления солей кальция и купированием дефицита или недостаточности витамина D.
Пациенты с наличием длительного болевого синдрома не купируемого комплексным консервативным лечением могут быть кандидатами на такое малоинвазивное вмешательство как вертебропластика с последующей патогенетической терапией остеопороза, направленной прежде всего на предупреждение новых переломов костей скелета.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
1. Griffith JF. Identifying osteoporotic vertebral fracture. Quant Imaging Med Surg. 2015;5(4):592-602. doi: 10.3978/j.issn.2223-4292.2015.08.01
2. Jimenez-Andrade JM, Mantyh WG, Bloom AP, et al. The effect of aging on the density of the sensory nerve fiber innervation of bone and acute skeletal pain. Neurobiol Aging. 2012;33(5):921-932. doi: 10.1016/j.neurobiolaging.2010.08.008
3. Wu SS, Lachmann E, Nagler W. Current Medical, Rehabilitation, and Surgical Management of Vertebral Compression Fractures. J Women's Health. 2003;12(1):17-26. doi: 10.1089/154099903321154103
4. Sinaki M, Pfeifer M, Preisinger E, et al. The Role of Exercise in the Treatment of Osteoporosis. Current Osteoporosis Reports. 2010;8(3):138-144. doi: 10.1007/s11914-010-0019-y
5. Dreyfuss P, Tibiletti C, Dreyer SJ. Thoracic zygapophyseal joint pain patterns. A study in normal volunteers. Spine (Phila Pa 1976). 1994;19(7):807-811.
Spine (Phila Pa 1976). 1994;19(7):807-811.
6. Francis RM, Aspray TJ, Hide G, et al. Back pain in osteoporotic vertebral fractures. Osteoporos Int. 2007;19(7):895-903. doi: 10.1007/s00198-007-0530-x
7. Gasik R, Styczyński T. Specifics of pharmacological treatment of back pains in people of old age. Polski Merkuliusz lekarski 2006; 21(124):394-397
8. Watts NB, Adler RA, Bilezikian JP, et al. Osteoporosis in Men: An Endocrine Society Clinical Practice Guideline. J Clin Endocr Metab. 2012;97(6):1802-1822. doi: 10.1210/jc.2011-3045
9. Мельниченко Г.А., Белая Ж.Е., Рожинская Л.Я., и др. Краткое изложение клинических рекомендаций по диагностике и лечению остеопороза российской ассоциации эндокринологов // Остеопороз и остеопатии. - 2016. - Т. 19. - №3. - C. 28-36. [Melnichenko GA, Belaya ZE, Rozhinskaya LY, et al. Summary of Clinical Guidelines for the Diagnosis and Treatment of Osteoporosis of the Russian Association of Endocrinologists. Osteoporosis and osteopathy. 2016;19(3):28-36. (In Russ.)] doi: 10.14341/osteo2016328-36
(In Russ.)] doi: 10.14341/osteo2016328-36
10. Chosa K, Naito A, Awai K. Newly developed compression fractures after percutaneous vertebroplasty: comparison with conservative treatment. Japanese Journal of Radiology. 2011;29(5):335-341. doi: 10.1007/s11604-011-0564-z
11. Ensrud KE, Schousboe JT. Vertebral Fractures. N Engl J Med. 2011;364(17):1634-1642. doi: 10.1056/NEJMcp1009697
12. Longo UG, Loppini M, Denaro L, et al. Osteoporotic vertebral fractures: current concepts of conservative care. Br Med Bull. 2011;102(1):171-189. doi: 10.1093/bmb/ldr048
13. 13. 1. Barker KL, Javaid MK, Newman M, et al. Physiotherapy Rehabilitation for Osteoporotic Vertebral Fracture (PROVE): study protocol for a randomised controlled trial. Trials. 2014;15(1):22. doi: 10.1186/1745-6215-15-22
14. Denaro V, Longo UG, Denaro L. Vertebroplasty versus conservative treatment for vertebral fractures. The Lancet. 2010;376(9758):2071. doi: 10.1016/s0140-6736(10)62289-1
15. Longo UG, Loppini M, Denaro L, et al. Conservative management of patients with an osteoporotic vertebral fracture: A review of the literature. The Bone & Joint Journal. 2012;94-B(2):152-157. doi: 10.1302/0301-620x.94b2.26894
Conservative management of patients with an osteoporotic vertebral fracture: A review of the literature. The Bone & Joint Journal. 2012;94-B(2):152-157. doi: 10.1302/0301-620x.94b2.26894
16. Vorlat P, Leirs G, Tajdar F, et al. Predictors of Recovery After Conservative Treatment of AO-Type A Thoracolumbar Spine Fractures Without Neurological Deficit. Spine. 2010:1. doi: 10.1097/BRS.0b013e3181cdb5fc
17. Park Y-S, Kim H-S. Prevention and Treatment of Multiple Osteoporotic Compression Fracture. Asian Spine Journal. 2014;8(3):382. doi: 10.4184/asj.2014.8.3.382
18. van Tulder M, Becker A, Bekkering T, et al. Chapter 3 European guidelines for the management of acute nonspecific low back pain in primary care. Eur Spine J. 2006;15(S2):s169-s191. doi: 10.1007/s00586-006-1071-2
19. Rzewuska M, Ferreira M, McLachlan AJ, et al. The efficacy of conservative treatment of osteoporotic compression fractures on acute pain relief: a systematic review with meta-analysis. Eur Spine J. 2015;24(4):702-714. doi: 10.1007/s00586-015-3821-5
2015;24(4):702-714. doi: 10.1007/s00586-015-3821-5
20. Pfeifer M, Begerow B, Minne HW. Effects of a New Spinal Orthosis on Posture, Trunk Strength, and Quality of Life in Women with Postmenopausal Osteoporosis. Am J Phys Med Rehabil. 2004;83(3):177-186. doi: 10.1097/01.phm.0000113403.16617.93
21. Frost HM. Personal Experience in Managing Acute Compression Fractures, their Aftermath, and the Bone Pain Syndrome, in Osteoporosis. Osteoporos Int. 1998;8(1):13-15. doi: 10.1007/s001980050042
22. Bonner Jr FJ, Sinaki M, Grabois M, et al. Health Professional's Guide to Rehabilitation of the Patient with Osteoporosis. Osteoporos Int. 2003;14(0):1-22. doi: 10.1007/s00198-002-1308-9
23. Burke TN, França FJR, Meneses SRFd, et al. Postural control in elderly women with osteoporosis: comparison of balance, strengthening and stretching exercises. A randomized controlled trial. Clin Rehabil. 2012;26(11):1021-1031. doi: 10.1177/0269215512442204
24. Yoo J-H, Moon S-H, Ha Y-C, et al. Osteoporotic Fracture: 2015 Position Statement of the Korean Society for Bone and Mineral Research. Journal of Bone Metabolism. 2015;22(4):175. doi: 10.11005/jbm.2015.22.4.175
Osteoporotic Fracture: 2015 Position Statement of the Korean Society for Bone and Mineral Research. Journal of Bone Metabolism. 2015;22(4):175. doi: 10.11005/jbm.2015.22.4.175
25. Sinaki M. Yoga Spinal Flexion Positions and Vertebral Compression Fracture in Osteopenia or Osteoporosis of Spine: Case Series. Pain Practice. 2013;13(1):68-75. doi: 10.1111/j.1533-2500.2012.00545.x
26. Hongo M, Miyakoshi N, Shimada Y, Sinaki M. Association of spinal curve deformity and back extensor strength in elderly women with osteoporosis in Japan and the United States. Osteoporos Int. 2011;23(3):1029-1034. doi: 10.1007/s00198-011-1624-z
27. Angın E, Erden Z, Can F. The effects of clinical pilates exercises on bone mineral density, physical performance and quality of life of women with postmenopausal osteoporosis. J Back Musculoskelet Rehabil. 2015;28(4):849-858. doi: 10.3233/bmr-150604
28. Bennell KL, Matthews B, Greig A, et al. Effects of an exercise and manual therapy program on physical impairments, function and quality-of-life in people with osteoporotic vertebral fracture: a randomised, single-blind controlled pilot trial. BMC Musculoskel Disord. 2010;11(1). doi: 10.1186/1471-2474-11-36
BMC Musculoskel Disord. 2010;11(1). doi: 10.1186/1471-2474-11-36
29. Bianchi M, Orsini M, Saraifoger S, et al. Health and Quality of Life Outcomes. 2005;3(1):78. doi: 10.1186/1477-7525-3-78
30. Bavry AA, Khaliq A, Gong Y, et al. Harmful Effects of NSAIDs among Patients with Hypertension and Coronary Artery Disease. The American Journal of Medicine. 2011;124(7):614-620. doi: 10.1016/j.amjmed.2011.02.025
31. Vestergaard P, Hermann P, Jensen JEB, et al. Effects of paracetamol, non-steroidal anti-inflammatory drugs, acetylsalicylic acid, and opioids on bone mineral density and risk of fracture: results of the Danish Osteoporosis Prevention Study (DOPS). Osteoporos Int. 2011;23(4):1255-1265. doi: 10.1007/s00198-011-1692-0
32. Vellucci R, Mediati RD, Ballerini G. Use of opioids for treatment of osteoporotic pain. Clinical Cases in Mineral and Bone Metabolism. 2014;11(3):173-176.
33. Huang LQ, He HC, He CQ, et al. Clinical update of pulsed electromagnetic fields on osteoporosis. Chin Med J (Engl). 2008;121(20):2095-2099.
Chin Med J (Engl). 2008;121(20):2095-2099.
34. Eisman JA, Bogoch ER, Dell R, et al. Making the first fracture the last fracture: ASBMR task force report on secondary fracture prevention. J Bone Miner Res. 2012;27(10):2039-2046. doi: 10.1002/jbmr.1698
В преддверии нового года многие из нас будут стекаться в тренажерный зал или ставить в очередь видеоролики с упражнениями, чтобы повысить свою решимость. А с нашими новыми тренировочными программами может появиться мышечная болезненность. Но насколько болен тоже болен и указывает на что-то другое? Я встретился с доктором медицины Давидом Гривняком, чтобы узнать.
Легкая болезненность после тренировки, как правило, неплохая вещь. Это просто признак того, что мышцы нагружены. Напряжение в мышцах вызывает микроскопическое разрушение мышечных волокон, что, в свою очередь, вызывает дискомфорт. Распад мышц служит определенной цели: когда эти волокна восстанавливаются, мышцы становятся сильнее.
Распад мышц служит определенной цели: когда эти волокна восстанавливаются, мышцы становятся сильнее.
Некоторые виды упражнений вызывают большую болезненность, чем другие. Например, «эксцентрическая» активность (когда сила воздействует на мышцу по мере ее удлинения, например, при беге вниз по склону или опускании веса при сгибании подколенного сухожилия) вызывает большую болезненность, потому что создает большую нагрузку на мышцу.
Вам когда-нибудь было больнее на второй или третий день после тренировки, чем в первый день? Это называется отсроченной мышечной болезненностью или DOMS. Болезненность откладывается, потому что требуется некоторое время, чтобы некоторые метаболические и физиологические процессы (результаты этих микроскопических мышечных разрывов) проявились в виде мышечной боли.
Массаж и массаж пены могут помочь при DOMS. «Обычно я говорю людям, что пенопластовый валик «очень больно». Это болезненно, но при этом такие отходы, как молочная кислота, выводятся из мышц и мягких тканей», — говорит Гривняк. Просто убедитесь, что вы не катаетесь прямо по костям или суставам, если пытаетесь прокатывать пенопласт. Придерживайтесь мягких тканей, таких как ягодицы, подколенные сухожилия и икры.
Если вы не мочились в течение длительного времени или у вас темная моча, или если болезненность не проходит через 48–72 часа, рекомендуется обратиться за медицинской помощью. Это могут быть симптомы рабдомиолиза или «рабдо».
Мышечная ткань при разрушении высвобождает фермент, называемый креатинкиназой (СК). Это нормально, и определенное количество CK в вашей системе нормально.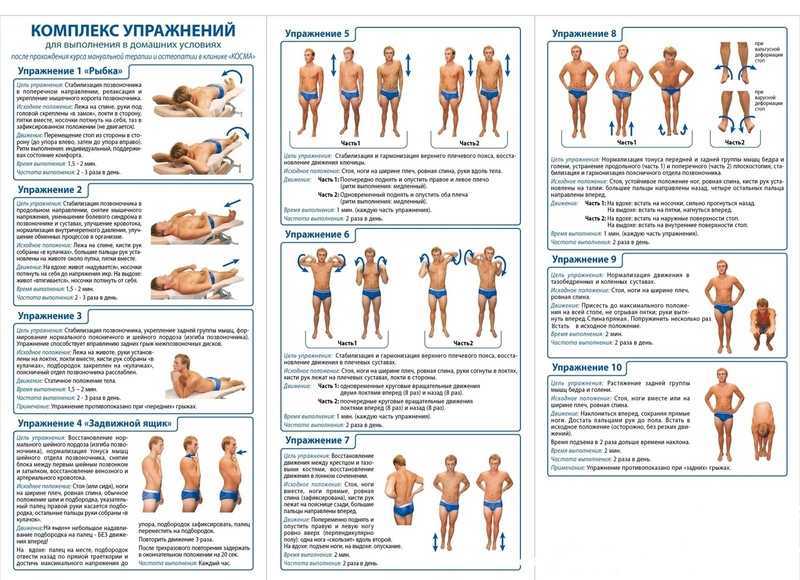 Но его большое количество может вызвать рабдо, которое влияет на почки и может даже вызвать почечную недостаточность.
Но его большое количество может вызвать рабдо, которое влияет на почки и может даже вызвать почечную недостаточность.
В отличие от DOMS, рабдомиолиз является серьезным заболеванием, требующим медицинской помощи. Обычно это происходит, когда кто-то сразу переходит к тяжелой деятельности, не наращивая ее.
Если вы начинаете новый режим тренировок и делаете это постепенно, риск рабдомиолиза чрезвычайно низок. Обычно это происходит только после экстремальных упражнений, но некоторые другие факторы могут увеличить ваши шансы на это:
Гривняк говорит, что лучший способ узнать, есть ли у вас рабдомикоз, — это посмотреть на качество мочи. «У человека с рабдомиолизом моча имеет цвет чая. Частично это продукты распада (CK), а частично обезвоживание. У кого-то с рабдо болезненность мышц будет казаться непропорциональной уровню усилий и, похоже, не улучшится».
Рабдо – это опасное заболевание, поэтому, если вы подозреваете, что оно у вас есть, вам следует в тот же день обратиться к врачу или в отделение неотложной помощи для обследования.
Вам также следует обратиться к врачу, если боль не дает вам вернуться к прежним занятиям после того, как болезненность прошла. Это может свидетельствовать о травме.
По словам Гривняка, нужно ли вам заниматься, когда у вас болит, зависит только от того, насколько вы болит. «Мое правило заключается в том, что тренировки с небольшой скованностью или болезненностью — это нормально. Если это 1, 2 или 3 из 10, это нормально. Если она становится выше, или боль усиливается во время активности, или если вы хромаете или меняете походку, уменьшите интенсивность тренировки».
Работа с травмой?
Клиника бегунов UVA — единственная клиника в этом районе, имеющая специальную программу для бегунов. Все врачи — опытные бегуны и сертифицированные врачи спортивной медицины.
Они относятся ко всем физически активным людям, уделяя особое внимание спортсменам, занимающимся выносливостью.
Запишитесь на прием в беговую клинику UVA по телефону 434.243.5600.
Гривняк говорит, что до сих пор нет единого мнения о научно доказанных способах предотвращения боли в мышцах. Он советует следующее:
Большинство пациентов Гривняка оказываются в его кабинете из-за того, что слишком много делают слишком рано. Может быть, они увеличивают дистанцию бега, слишком быстро добавляют холмы или начинают тренировку, к которой не готовы. Он видит такие вещи, как стрессовые переломы, тендинит ахиллова сухожилия, колено бегуна, подошвенный фасциит и травмы подколенного сухожилия.
Он видит такие вещи, как стрессовые переломы, тендинит ахиллова сухожилия, колено бегуна, подошвенный фасциит и травмы подколенного сухожилия.
Риск болезненных ощущений не должен удерживать людей от начала программы тренировок. Хырвняк призывает к активному образу жизни. «Все исследования подтверждают преимущества активности. Будь то бег, ходьба, игра в баскетбол или гольф. Все эти действия будут полезны для здоровья сердца, суставов и общего состояния здоровья. Но я также призываю людей не торопиться с прогрессом и увеличивать его постепенно. Не вносите резких изменений в поверхности, на которых вы тренируетесь, в объем или интенсивность тренировок или даже в оборудование для тренировок. Это внезапные переходы, подобные тем, которые обычно вызывают травмы».
Теги: услуги для спортсменов, упражнения, ортопедия, спортивная медицина
Автор: Эдвард Г. МакФарланд, доктор медицины, и Эндрю Косгареа, доктор медицины
Спортсменам хорошо известно, что некоторый дискомфорт является частью спортивной деятельности и часто является частью успешной программы тренировок.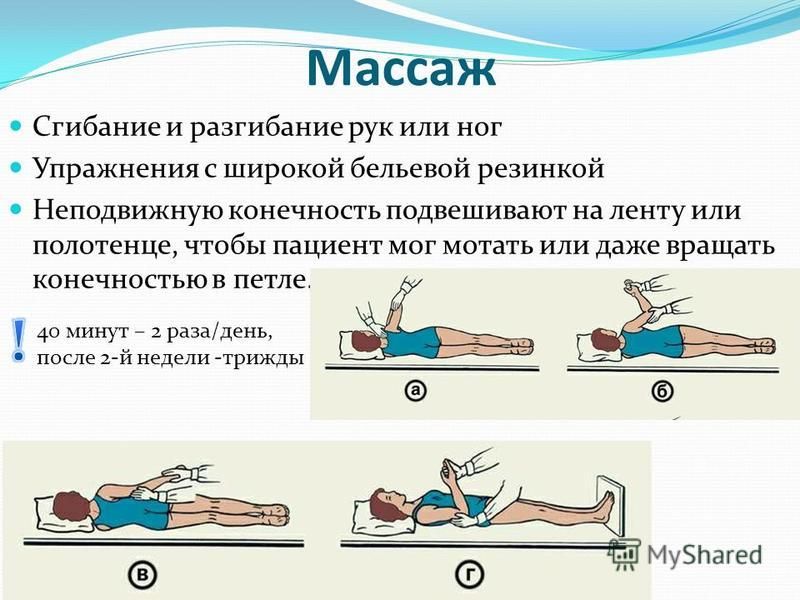 Чтобы мышечная сила увеличилась, мышца должна испытать некоторое увеличение стресса по сравнению с тем, к которому она привыкла, и этот стресс обычно воспринимается как «ожог» в мышцах во время активности. Этот легкий ожог мы называем хорошей болью, и он лежит в основе популярной фразы «Нет боли — нет выгоды». Эта боль должна быть недолгой и исчезать вскоре после окончания активности.
Чтобы мышечная сила увеличилась, мышца должна испытать некоторое увеличение стресса по сравнению с тем, к которому она привыкла, и этот стресс обычно воспринимается как «ожог» в мышцах во время активности. Этот легкий ожог мы называем хорошей болью, и он лежит в основе популярной фразы «Нет боли — нет выгоды». Эта боль должна быть недолгой и исчезать вскоре после окончания активности.
Усталость после хорошей напряженной тренировки также является признаком того, что упражнение выходит за пределы физиологии спортсмена, но она также не должна быть чрезмерной. Эта усталость должна оставлять человека несколько взволнованным, но не чрезмерно истощенным. Усталость, которая длится несколько дней, означает, что физиология человека подвергается чрезмерным нагрузкам, а это означает, что мышцы и запасы энергии не пополняются эффективно. Хроническая усталость после чрезмерных упражнений предполагает, что человек может перетренироваться. Если после соответствующего отдыха усталость сохраняется, это может быть признаком других медицинских проблем, и вам следует обратиться к врачу.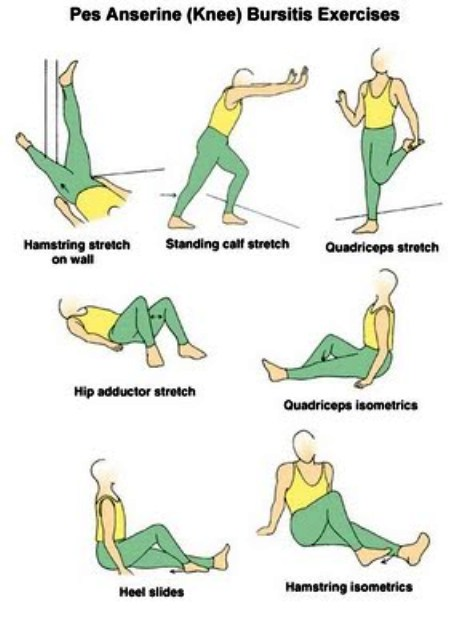
Мышцы, сухожилия, связки, хрящи и кости тела являются живыми структурами, которые реагируют на нагрузку во время упражнений лишь постепенно. Если они видят стресс слишком быстро, они не могут эффективно реагировать и могут начать терпеть неудачу. Причинами неудачи могут быть слишком большой стресс, слишком быстрый, или это может быть накопление чрезмерного стресса с течением времени. Когда это происходит, каждая из этих тканей реагирует немного по-разному. Это может привести к сильной боли.
Например, когда мышцы, которые долгое время не тренировались, подвергаются сильному стрессу, они реагируют болезненными ощущениями. Болезненность мышц обычно возникает, если вы выполняете новое упражнение, к которому вы не привыкли, или если вы слишком усердно выполняете знакомое упражнение. Эта болезненность обычно начинается в течение нескольких часов, но достигает пика через один-два дня после тренировки. Эта болезненность называется отсроченной болезненностью мышц и может свидетельствовать о фактическом повреждении мышц. Небольшая болезненность или дискомфорт означают, что мышца подвергалась стрессу, но если мышца подвергается чрезмерной нагрузке, она может стать очень болезненной при движении и прикосновении и даже может опухнуть. В тяжелых случаях мышца может быть повреждена до такой степени, что в мышце начинает развиваться необратимое повреждение. В крайних случаях у людей с недостаточной физической подготовкой, которые чрезмерно тренируются, может развиться состояние, при котором мышцы необратимо повреждаются, а белки высвобождаются в кровоток, что может привести к отключению почек. Хотя это редко, были случаи смерти из-за чрезмерного перенапряжения мышц, поэтому обычно рекомендуется, чтобы, если вы начинаете программу упражнений, вы начинали очень медленно и постепенно наращивали. Чтобы предотвратить эту проблему с мышцами, мы обычно рекомендуем следующее правило: возьмите то количество упражнений, которое, по вашему мнению, вы можете выполнить, и сократите его на одну треть в первые несколько раз.
Небольшая болезненность или дискомфорт означают, что мышца подвергалась стрессу, но если мышца подвергается чрезмерной нагрузке, она может стать очень болезненной при движении и прикосновении и даже может опухнуть. В тяжелых случаях мышца может быть повреждена до такой степени, что в мышце начинает развиваться необратимое повреждение. В крайних случаях у людей с недостаточной физической подготовкой, которые чрезмерно тренируются, может развиться состояние, при котором мышцы необратимо повреждаются, а белки высвобождаются в кровоток, что может привести к отключению почек. Хотя это редко, были случаи смерти из-за чрезмерного перенапряжения мышц, поэтому обычно рекомендуется, чтобы, если вы начинаете программу упражнений, вы начинали очень медленно и постепенно наращивали. Чтобы предотвратить эту проблему с мышцами, мы обычно рекомендуем следующее правило: возьмите то количество упражнений, которое, по вашему мнению, вы можете выполнить, и сократите его на одну треть в первые несколько раз.
Аналогичным образом, сухожилия, соединяющие мышцы с костями, могут раздражаться, если слишком быстро испытывают слишком сильную нагрузку. Они реагируют воспалением, которое характеризуется болью и иногда отеком. Боль при тендините обычно возникает во время упражнений и может продолжаться после выполнения упражнений с использованием этой мышцы или сухожилия. Например, тендинит сухожилия коленной чашечки (сухожилия надколенника) часто наблюдается у спортсменов, занимающихся прыжками или приседанием. Боль усиливается при этих занятиях, но боль может продолжаться после занятий спортом при подъеме по лестнице или вставании со стула. В более тяжелых случаях сухожилие может опухнуть, и любое движение сухожилия или коленного сустава может причинить боль.
Кости тоже нуждаются во времени, чтобы отреагировать на новую нагрузку. Когда кости подвергаются повышенному стрессу, например, увеличению количества бега при подготовке к марафону, они реагируют, добавляя кости в те области кости, которые испытывают больше нагрузки. Эта реакция называется ремоделированием и укрепляет кость. Однако, если участок кости подвергается нагрузке слишком быстро, кость фактически начинает разрушаться. Первым признаком этой реакции на стресс является боль вдоль кости, возникающая при физической нагрузке. По мере ухудшения ситуации может развиться стрессовый перелом. Это может привести к хромоте и даже к боли в ночное время. Если не лечить, кость может сломаться, что может привести к серьезной травме.
Эта реакция называется ремоделированием и укрепляет кость. Однако, если участок кости подвергается нагрузке слишком быстро, кость фактически начинает разрушаться. Первым признаком этой реакции на стресс является боль вдоль кости, возникающая при физической нагрузке. По мере ухудшения ситуации может развиться стрессовый перелом. Это может привести к хромоте и даже к боли в ночное время. Если не лечить, кость может сломаться, что может привести к серьезной травме.
Хрящи также нуждаются в очень постепенной нагрузке. Хрящ — это скользкая белая ткань на концах костей в суставе, которая позволяет костям скользить и плавно перемещаться друг по другу. По мере взросления человека хрящ часто изнашивается, поэтому он не становится идеально гладким. Когда хрящ испытывает слишком большую нагрузку слишком быстро, это может привести к боли и жидкости в суставе. Припухлость в суставе – тревожный признак, означающий, что хрящ раздражен. Если сустав не отдыхает, боль и отек могут усилиться и привести к функциональным проблемам.
Лечение любой боли или боли после тренировки заключается в том, чтобы на некоторое время сократить физические нагрузки. Как долго следует отдыхать, зависит от тяжести боли. Обычно мы говорим пациентам не делать ничего, что причиняет им боль. Для обычных спортсменов это сделать легче, чем для высококонкурентных спортсменов. Важно поддерживать аэробные способности или выносливость, когда часть тела отдыхает, поэтому другие упражнения, которые не вызывают боли, обычно приемлемы. Например, если у вас болит колено, обычно разумно продолжать тренировать верхние конечности или даже выполнять упражнения для нижних конечностей, такие как плавание или бег трусцой в воде, которые не усугубляют проблему.
Второй способ лечения болезненных участков — прикладывание льда. Лед следует использовать после занятий с пакетом со льдом или ледяным массажем в течение 20 минут. Это также можно делать ежедневно после тренировки в течение нескольких недель. Старый стандарт льда в течение 48 часов с последующей жарой больше не рекомендуется. Мы верим, что лед — ваш друг. Однако, если боль сохраняется, несмотря на использование льда, могут существовать более серьезные проблемы, и вам следует обратиться к врачу.
Мы верим, что лед — ваш друг. Однако, если боль сохраняется, несмотря на использование льда, могут существовать более серьезные проблемы, и вам следует обратиться к врачу.
Третье, что нужно сделать, если у вас появились боли после тренировки, — это продолжать двигать суставом или конечностью, чтобы избежать скованности. Если сустав со временем становится тугоподвижным, это повлияет на способность сустава нормально функционировать, а также может повлиять на спортивные результаты. Упражнения на диапазон движений или растяжку для поддержания подвижности сустава не следует путать с упражнениями для суставов, которые нагружают структуры и усиливают боль.
Четвертый способ лечения болей и болей — безрецептурные болеутоляющие или противовоспалительные средства. Эти лекарства включают ацетаминофен, ибупрофен, напроксен и аспирин, и считается, что они эффективны для уменьшения боли и отека. Если у вас нет противопоказаний к приему этих препаратов, рекомендуем следовать инструкциям на этикетке. Если у вас есть какие-либо вопросы, поговорите со своим тренером, фармацевтом или врачом. Если эти лекарства не уменьшают боль в течение нескольких дней, вам следует обратиться к врачу.
Если у вас есть какие-либо вопросы, поговорите со своим тренером, фармацевтом или врачом. Если эти лекарства не уменьшают боль в течение нескольких дней, вам следует обратиться к врачу.
Таким образом, если у вас появляется боль после тренировки, вам следует отдохнуть или уменьшить активность, которая вызывает проблему, приложить лед к болезненному участку, продолжать двигать конечностью, но не напрягать ее, и подумать о безрецептурных лекарствах для лечения боли. и воспаление.
Есть несколько моментов, на которые следует обращать внимание при оценке степени беспокойства по поводу вашей боли. Во-первых, боль не должна длиться долго после тренировки. Боль, которая начинает влиять на ваши спортивные результаты, ненормальна, и это может быть большей проблемой на ранней стадии травмы для высококвалифицированного, конкурентоспособного спортсмена, чем для обычного спортсмена, который может легче дать отдых травмированной части. Боль, которая не проходит во время отдыха, ненормальна. Боль, которая начинает влиять на ваши функции вне занятий спортом, таких как ходьба или сон, не является нормальной. Боль, которая постоянна или усиливается со временем и не проходит, не является нормальной. Боль, которая не проходит при лечении, может быть поводом для беспокойства. Боль, которая со временем требует увеличения дозы обезболивающего, не является нормальной, и вам следует подумать о визите к врачу. Боль, которая начинает будить вас ото сна, также вызывает беспокойство, особенно если она усиливается со временем.
Боль, которая не проходит во время отдыха, ненормальна. Боль, которая начинает влиять на ваши функции вне занятий спортом, таких как ходьба или сон, не является нормальной. Боль, которая постоянна или усиливается со временем и не проходит, не является нормальной. Боль, которая не проходит при лечении, может быть поводом для беспокойства. Боль, которая со временем требует увеличения дозы обезболивающего, не является нормальной, и вам следует подумать о визите к врачу. Боль, которая начинает будить вас ото сна, также вызывает беспокойство, особенно если она усиливается со временем.
Еще одним признаком, указывающим на более серьезную проблему, является развитие слабости. Развитие покалывания или онемения, которое возникает, когда ваша рука немеет или когда вы ударяете по височной кости, также не является нормальным явлением и может указывать на проблемы с нервами. Если вы заметили, что постепенно теряете подвижность конечности, вам также следует обратиться за лечением.
Лихорадка, озноб или сильное потоотделение ночью не являются нормальными явлениями, и вам следует немедленно обратиться за обследованием.
Часто бывает трудно понять, является ли травма в результате несчастного случая или травмы серьезной или нет. Признаки того, что травма является более серьезной, включают сильную боль, вызывающую у человека тошноту или дискомфорт, деформацию в месте травмы, немедленный и заметный отек в месте травмы, потерю функции поврежденной части, покалывание или онемение. конечности и неспособность двигать пальцами рук или ног пораженной конечности.
Мы говорим спортсменам, что у боли всегда есть причина. Более серьезные травмы сопровождаются большей отечностью и болью. Поврежденные участки, которые со временем становятся черными и синими, указывают на то, что кровеносные сосуды были повреждены и что существует вероятность повреждения костей, связок, сухожилий или хрящей. В большинстве случаев, когда сустав становится опухшим, болезненным и не может двигаться после травмы, невозможно определить, есть ли перелом, без рентгена.
Если у вас есть какие-либо вопросы о том, является ли травма серьезной, вам следует обратиться за медицинской помощью.