2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Ишемическая болезнь сердца (ИБС) — распространенное заболевание с тяжелыми осложнениями. Частота возникновения ИБС связана с ее мультифакторностью и социальными особенностями среды, в которой находятся пациенты. Почему развивается ишемия, кто находится в группе риска и как оценить этот риск для себя — рассказываем в статье.
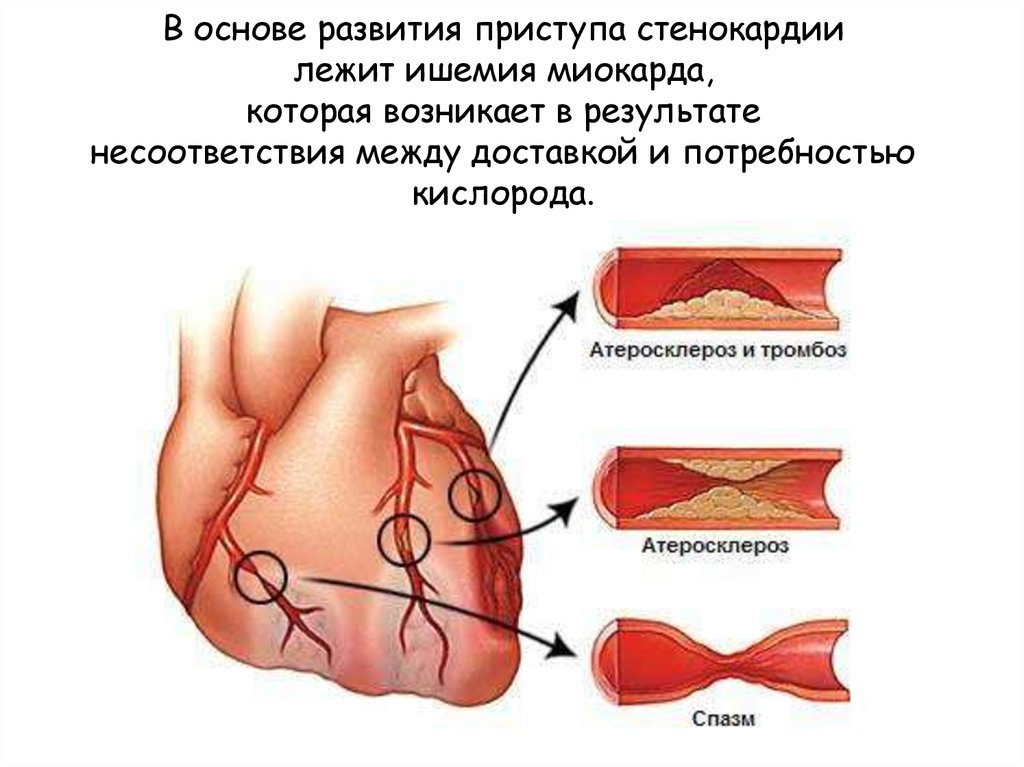
Сердечная мышца кровоснабжается коронарными, или венечными, сосудами, которые приносят миокарду оксигенированную (насыщенную кислородом) кровь и уносят кровь, лишенную кислорода. Если этот процесс нарушается и приток к миокарду оксигенированной крови не покрывает потребность сердечной мышцы в кислороде, в сердце развивается ишемия.
Кровоснабжение миокарда может нарушаться как медленно, так и быстро — от нескольких лет до часов или даже минут. При длительном хроническом кислородном голодании развиваются стабильные или прогрессирующие формы стенокардии. Также к хронической форме ИБС относится постинфарктный кардиосклероз. В ситуациях быстрого нарушения кровоснабжения возникают острые формы ишемической болезни — внезапная коронарная смерть, нестабильная стенокардия или инфаркт миокарда.
Причины недостаточной оксигенации миокарда делятся на некоронарогенные — если проблема располагается вне сосудов (резкий скачок давления, тахикардия или гипертрофия сердечной мышцы) и коронарогенные, когда в кислородном голодании сердца виноваты венечные сосуды, в которых происходит сужение просвета или спазм.
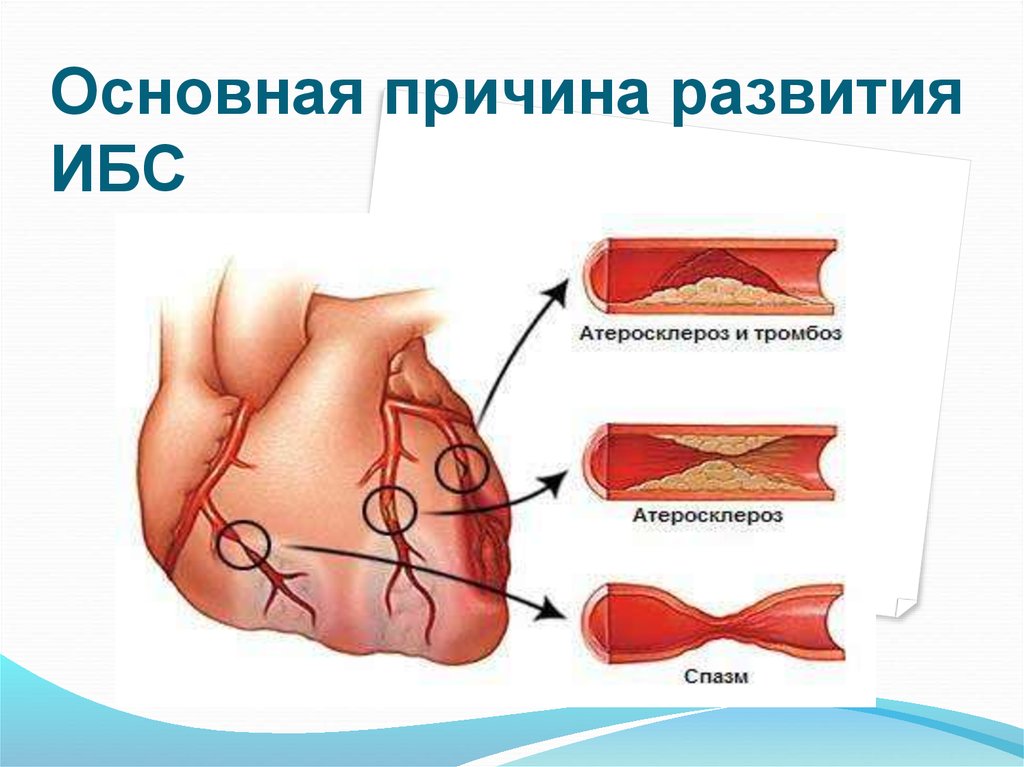
Коронарогенные причины развития ишемии миокарда
Атеросклероз — сужение просвета сосудов из-за отложения холестерина в виде бляшек или равномерного пропитывания стенки липидными соединениями. Без соблюдения диеты и других аспектов профилактики заболевания просвет сосудов будет прогрессивно сужаться, ежегодно повышая риск развития острых форм ИБС.
Анатомические пороки развития венечных сосудов (формируются внутриутробно, то есть в период развития плода во время беременности).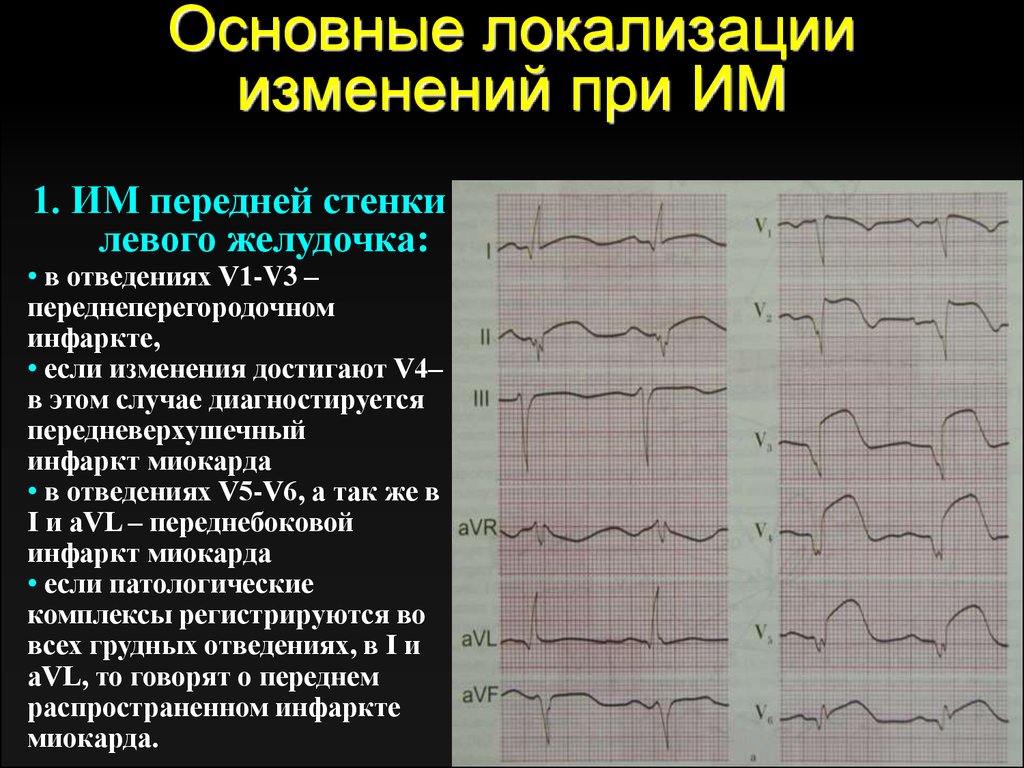
Коронариты — воспалительные процессы в венечных сосудах, причиной которых являются системные патологии соединительной ткани, аутоиммунные или общие инфекционные заболевания. Воспалительные процессы в в стенках коронарных артерий приводят к отеку, изменению их структуры и уменьшению просвета, что приводит к ухудшению кровоснабжения миокарда.
Расслоение аневризмы аорты — надрыв аорты сопровождается затеканием крови в пространство между слоями ее стенки, что приводит к прогрессирующему расслоению последней и сужению ее просвета.
Коронарная эмболия различного генеза — полное или частичное закупоривание просвета венечных артерий инородными телами, газами, частицами тканей, включая жировую, а также тромбом. В результате прекращается поступление крови в сердце, что вызывает резкое кислородное голодание и последующий некроз участков миокарда.
Длительное кислородное голодание миокарда может привести к развитию хронических форм ИБС, а резкое — к инфаркту миокарда
Факторы развития ишемической болезни сердца делятся на две группы — детерминированные, на которые нельзя повлиять, и недетерминированные, поддающиеся корректировке.
Генетические:
возраст — хотя ИБС чаще развивается у лиц пожилого возраста, в настоящее время это заболевание «молодеет»;
пол — ишемией миокарда чаще страдают мужчины, так как женский организм синтезирует эстрогены, оказывающие благотворное влияние на сосуды и сердце, однако в период менопаузы сосуды теряют «эстрогенную защиту», что повышает уровень заболеваемости ИБС у женщин;
ожирение, сахарный диабет, дислипидемия и артериальная гипертония в семейном анамнезе.
Анатомо-физиологические и биохимические:
гипертоническая болезнь;
ожирение;
дислипидемия;
сахарный диабет.
Низкая физическая активность. Отсутствие регулярных нагрузок замедляет кровоток, что создает условия для тромбообразования, а слабые сокращения нетренированного сердца снижают оксигенацию миокарда.
Артериальная гипертензия. Сосуды, длительное время находящиеся в напряжении, пропускают меньше крови, приводя к кислородному голоданию сердечной мышцы.
Избыточная масса тела (в том числе метаболический синдром). Ожирение сопровождается липидным перерождением сердца, отложением жировых комплексов в стенках сосудов и повышенным содержанием липидов в крови. Все это в совокупности затрудняет движение крови и нормальную оксигенацию миокарда.
Дислипидемия — общая группа заболеваний, характеризующаяся неправильным усвоением липидов и аномальным соотношением их фракций. Вследствие этих нарушений «плохие» жиры откладываются в сосудах, запуская процесс их сужения.
Курение. Увеличивает риск развития атеросклероза путем повышения в крови концентрации липопротеинов низкой плотности, которые являются основой холестериновых бляшек. Кроме того, эта вредная привычка провоцирует рост уровня фибриногена — белка, представляющего собой основу тромбов.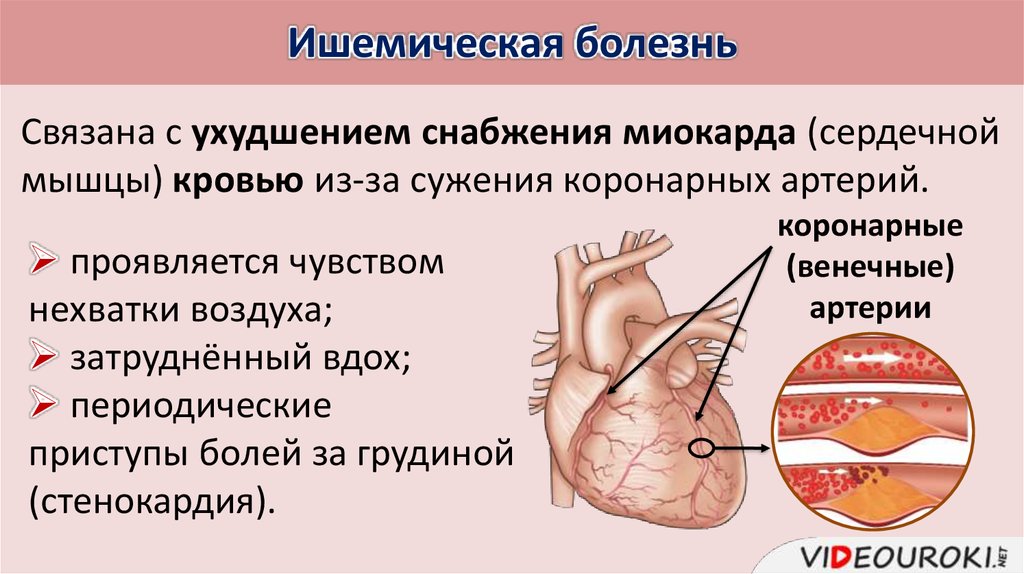
Сахарный диабет. Стойкое повышение уровня глюкозы в крови повреждает сосуды, приводя к развитию изменений, сходных с таковыми при атеросклерозе. Артерии и капилляры становятся ригидными (жесткими), сужаются и теряют способность расширяться.
Ежедневные получасовые занятия спортом нормализуют оксигенацию миокарда и массу тела
Низкая информированность населения о причинах заболевания, механизмах его развития и последствиях, а также малоподвижный образ жизни и вредные привычки приводят к тому, что болезнь «молодеет» и доходит уже до среднего возраста.
Перечисленные выше факторы риска развития ИБС являются регулируемыми, также их называют поведенческими, или бихевиоральными. Это значит, что, соблюдая здоровый образ жизни, от многих из них можно избавиться. Своевременно принятые решения помогут сохранить здоровье до старости.
Как спрогнозировать заболевание
Европейское общество кардиологов разработало шкалу SCORE (Systematic COronary Risk Evaluation) — калькулятор сердечно-сосудистых рисков.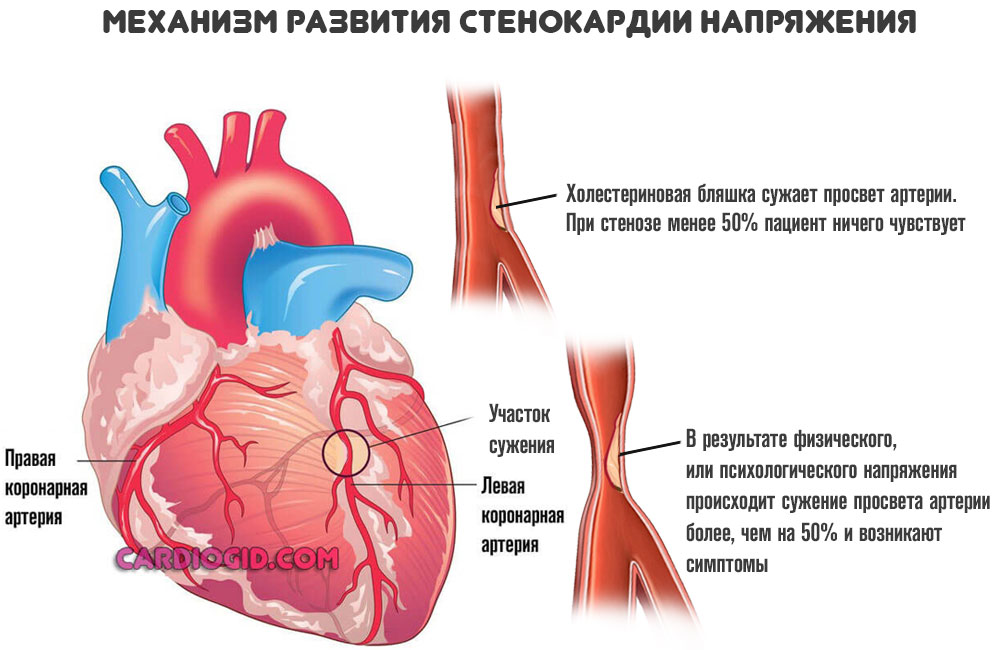 Чтобы воспользоваться им и оценить вероятность смерти человека от сердечно-сосудистых заболеваний (инфаркта миокарда или инсульта) в течение следующих 10 лет, необходимо знать показатели АД и общего холестерина. Шкала также разделена по половому признаку, возрасту и статусу курения.
Чтобы воспользоваться им и оценить вероятность смерти человека от сердечно-сосудистых заболеваний (инфаркта миокарда или инсульта) в течение следующих 10 лет, необходимо знать показатели АД и общего холестерина. Шкала также разделена по половому признаку, возрасту и статусу курения.
На пересечении условной линии АД и общего холестерина — прогноз возможных рисков в течение ближайших десяти лет в процентном соотношении
Если полученная цифра составляет 5% и более, риск считается высоким даже на фоне превосходного самочувствия.
Ишемическая болезнь сердца – серьезное заболевание, которое входит в список наиболее частых причин смерти. ИБС особенно распространена в развитых странах, жители которых ведут малоподвижный образ жизни и не придерживаются здорового питания. Почти половина всех смертельных исходов, вызванных заболеваниями сердца и сосудов, приходится на данную патологию.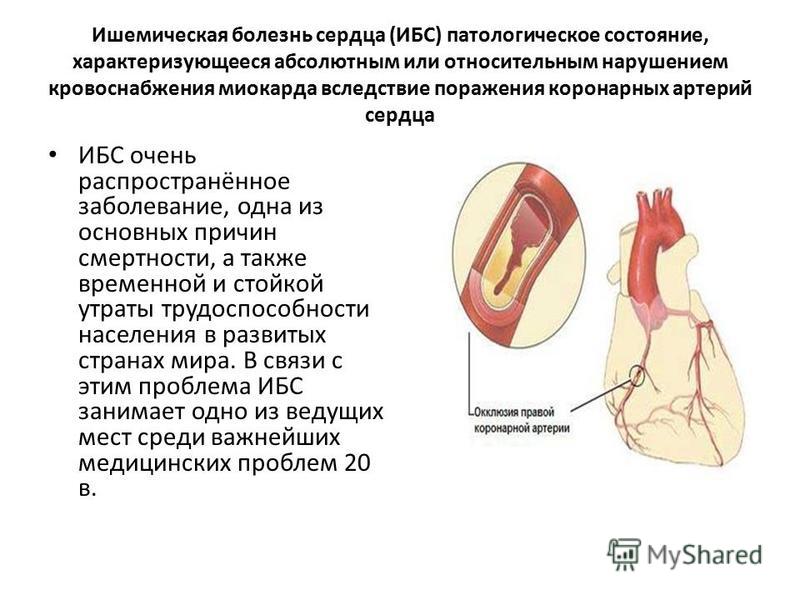 Такая статистика заставляет врачей и пациентов с большим вниманием относиться к терапии и профилактике этого заболевания.
Такая статистика заставляет врачей и пациентов с большим вниманием относиться к терапии и профилактике этого заболевания.
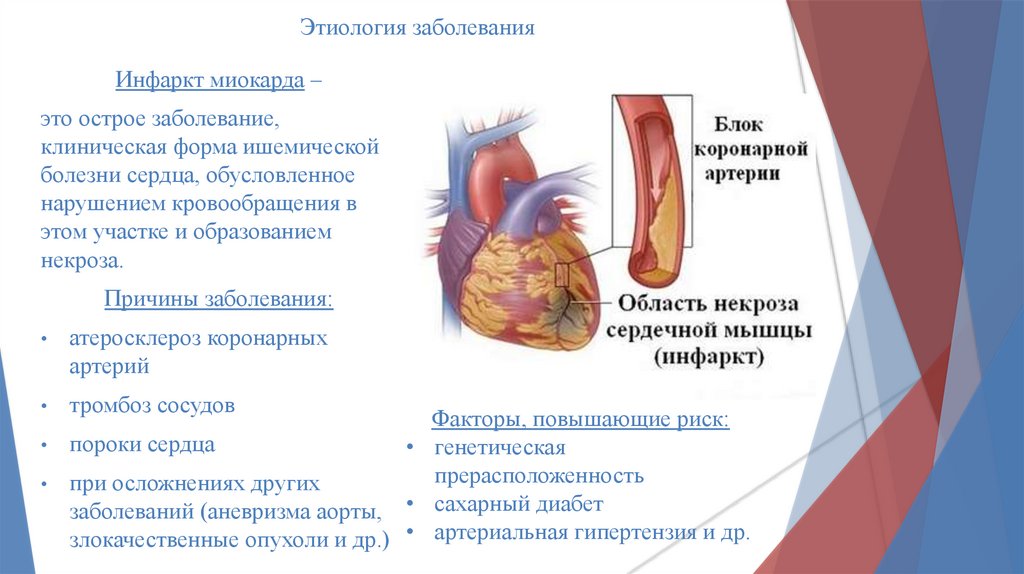
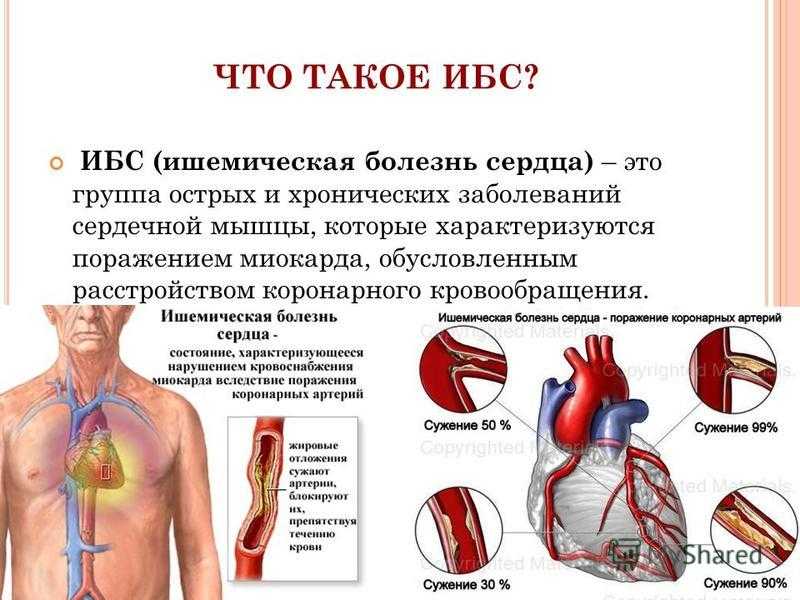
Ишемическая болезнь сердца – это патология миокарда, которая развивается на фоне сокращения или прекращения поступления в ткани сердца артериальной крови. Данное заболевание может носить острый или хронический характер, а основные причины, приводящие к ишемии сердца, связаны с патологическими процессами, происходящими в коронарных артериях. На первых стадиях болезнь развивается практически бессимптомно, поэтому большое значение приобретают профилактические осмотры у специалистов и внимательное отношение к собственному здоровью. Это удобно делать с помощью программ check-up – комплексного обследования состояния здоровья. За один день с помощью экспресс-программ, разработанных в МЕДСИ совместно с ведущими диагностическими Центрами мира, пациент может пройти check-up и получить «Паспорт здоровья» – подробное резюме с заключениями врачей и результатами анализов и обследований.
Выделяют три основные причины развития болезни:
В основном клинические случаи ИБС связаны именно с атеросклерозом. Но вне зависимости от причины возникновению заболевания способствуют следующие факторы:
 рт. ст. и более имеют повышенный риск возникновения болезни по сравнению с людьми с нормальным давлением
рт. ст. и более имеют повышенный риск возникновения болезни по сравнению с людьми с нормальным давлениемДополнительные факторы, влияющие на возникновение болезни – это наследственность, пожилой возраст и мужской пол. Чем больше факторов актуально для одного человека, тем более вероятно развитие у него ишемии сердца, и тем выше его личный риск.
Для классификации болезни кардиологи используют рекомендации ВОЗ и устанавливают форму согласно следующей систематизации:
 Состояние, которое развивается внезапно и не подлежит прогнозированию
Состояние, которое развивается внезапно и не подлежит прогнозированию
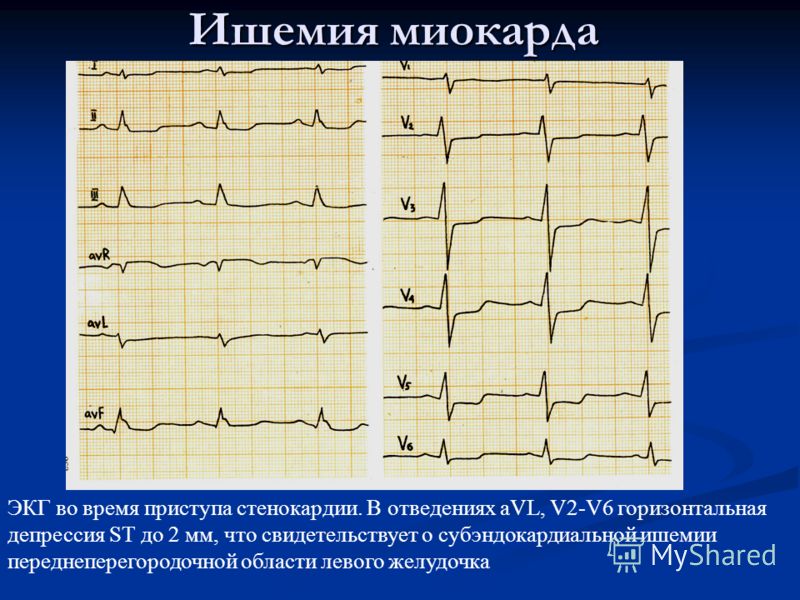
Чаще всего на ранних стадиях развития патология остается незамеченной пациентом или дает слабую симптоматику, на которую человек мало обращает внимания. Однако одышка, повышенное сердцебиение, нарушения ритма сердца обязательно будут зафиксированы во время профилактических осмотров у кардиолога и терапевта.
Однако одышка, повышенное сердцебиение, нарушения ритма сердца обязательно будут зафиксированы во время профилактических осмотров у кардиолога и терапевта.
К первым признакам развития ишемии сердца относят следующие:
Если по результатам анализов уровень сахара или холестерина в крови повышен, данное отклонение нельзя оставлять без внимания, так как оно может служить признаком сужения коронарных сосудов. Для человека, который не имеет факторов риска данного заболевания, ишемия миокарда также не исключена.
По мере развития патологических изменений в сердечной мышце возникают нарушения, которые становятся причиной осложнений данного заболевания.
Все эти изменения ухудшают коронарное кровообращение и приводят к развитию сердечной недостаточности. При этом способность миокарда сокращаться ослабевает, и сердце не может полноценно обеспечивать потребности организма в перекачивании крови. Человек ощущает слабость, быструю утомляемость. Риск смертельного исхода возрастает.
При этом способность миокарда сокращаться ослабевает, и сердце не может полноценно обеспечивать потребности организма в перекачивании крови. Человек ощущает слабость, быструю утомляемость. Риск смертельного исхода возрастает.
Для установления диагноза требуется провести ряд лабораторных и инструментальных исследований:
 На сегодняшний день это наиболее точный диагностический метод, при котором в кровь пациента вводится контрастное вещество и выполняется рентген-снимок
На сегодняшний день это наиболее точный диагностический метод, при котором в кровь пациента вводится контрастное вещество и выполняется рентген-снимокЭти и другие исследования помогут врачу получить информацию о состоянии сердца и сосудов и назначить эффективную терапию.
Лечение ИБС имеет свои особенности. В первую очередь врач порекомендует скорректировать образ жизни, важными компонентами которого должны стать следующие моменты:
 Важно избегать стрессов, нервного напряжения, поддерживать свое эмоциональное здоровье
Важно избегать стрессов, нервного напряжения, поддерживать свое эмоциональное здоровьеВ отношении такого заболевания, как ишемическая болезнь сердца, диагностика, лечение должны проводиться неотлагательно и комплексно. Одних лишь здоровых привычек недостаточно, чтобы справиться с недугом. Лечение хронической ишемической болезни сердца, согласно современным протоколам, может включать прием следующих лекарственных препаратов.
 Положительно влияют на липидный обмен
Положительно влияют на липидный обменПри диагнозе ИБС сердца лечение может включать также антиаритмические препараты, которые способствуют нормализации сердечного ритма, и диуретики – препараты, выводящие лишнюю жидкость из организма.
Если лекарственная терапия не эффективна, а у пациента имеется поражение главной коронарной артерии, или множественные поражения коронарных сосудов, или такие заболевания, как сахарный диабет, может возникнуть необходимость в проведении ангиопластики. Это малоинвазивная операция, в ходе которой в суженный сосуд вставляют стент – металлическую трубочку из проволочных ячеек. Стент расширяет суженный просвет сосуда и поддерживает нормальные условия для тока крови.
К сожалению, даже при комплексной терапии невозможно полностью снять диагноз ИБС – лечение пациенту понадобится практически пожизненное. Однако современные методики лечения позволят улучшить состояние человека и качество его жизни.
Однако современные методики лечения позволят улучшить состояние человека и качество его жизни.
Наиболее действенной профилактикой развития ишемической болезни сердца является сведение к минимуму факторов, провоцирующих данную болезнь. Снизить факторы угрозы можно, если следовать простым правилам.
 Основу рациона должны составлять продукты с большим содержанием клетчатки – овощи, фрукты, зелень, полезные углеводы
Основу рациона должны составлять продукты с большим содержанием клетчатки – овощи, фрукты, зелень, полезные углеводыКлиники МЕДСИ предлагают лечение ИБС по современным медицинским протоколам. Наши пациенты получают ряд весомых преимуществ, обращаясь в МЕДСИ:
В клиниках МЕДСИ оказываются различные медицинские услуги пациентам с кардиологическими болезнями. Такое грозное состояние, как ишемическая болезнь сердца, лечение этой болезни и профилактика находятся под контролем опытных специалистов МЕДСИ.
Не затягивайте с лечением, обратитесь к врачу сейчас:
Ишемия миокарда (или сердечная ишемия) означает, что ваша сердечная мышца не получает достаточного количества крови (которая содержит кислород и питательные вещества) для нормальной работы. Если недостаток крови из ваших коронарных артерий серьезен или продолжается более нескольких минут, это может привести к повреждению сердечной мышцы. Тогда это переходит в инфаркт миокарда (сердечный приступ).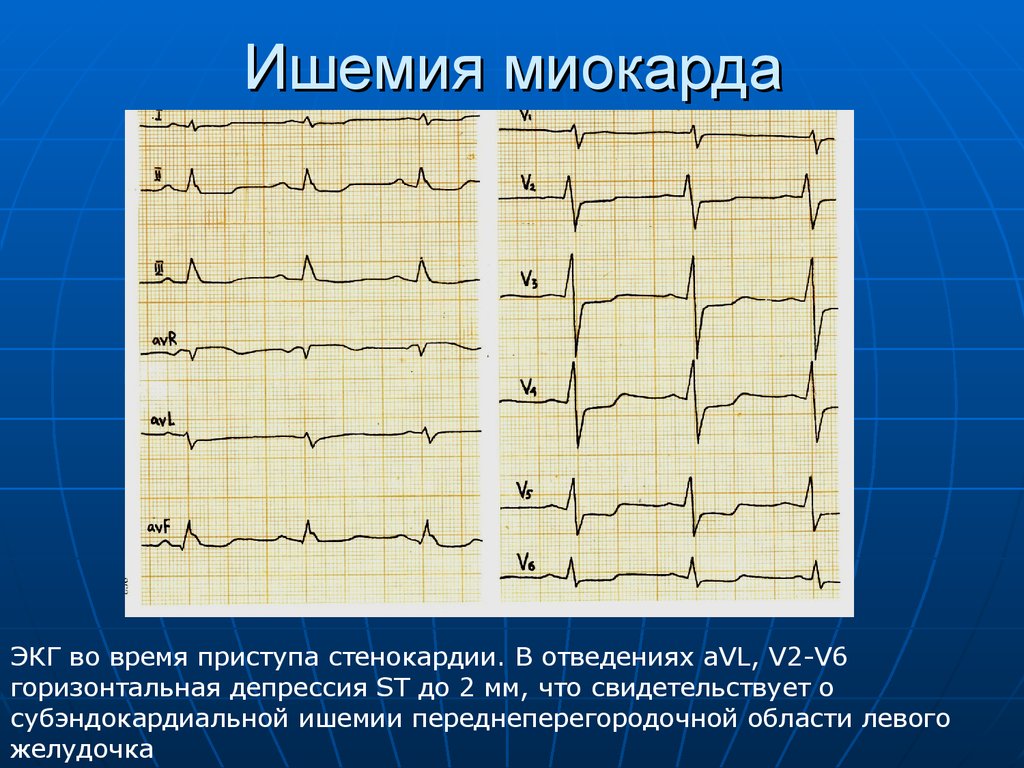
Сердечный приступ — это чрезвычайная ситуация. Вы должны вызвать 911 для вызова скорой помощи, вместо того, чтобы кто-то отвез вас в больницу.
Люди с ишемией миокарда часто имеют:
Каждый год более 1 миллиона человек в США умирают от инфаркта миокарда (сердечного приступа). Это происходит из-за ишемии миокарда, недостатка притока крови и кислорода к сердечной мышце.
Ишемия миокарда затрудняет выполнение физических упражнений, особенно на холоде. По мере того как ваше состояние ухудшается, у вас могут проявляться симптомы ишемии миокарда с меньшей активностью. Со временем может быть трудно подняться по лестнице. В конце концов, у вас могут быть симптомы даже в состоянии покоя.
В конце концов, у вас могут быть симптомы даже в состоянии покоя.
Наиболее частым симптомом ишемии миокарда является стенокардия (называемая также стенокардией). Это боль в груди (похожая на расстройство желудка или изжогу), которая ощущается как:
Существует два типа стенокардии:
Другие симптомы ишемии миокарда также могут включать:

Если у вас стенокардия или любой из перечисленных выше симптомов ишемии, которые длятся более пяти минут, немедленно позвоните по номеру 911.
Можно иметь ишемию ─ или даже сердечный приступ ─ и не иметь никаких предупредительных признаков. Это называется немой ишемией миокарда. Это чаще всего встречается у людей с диабетом, но может случиться и с любым человеком, страдающим сердечно-сосудистыми заболеваниями.
Часто у человека имеется более одной причины ишемии миокарда.
Причины ишемии миокарда включают:
 Это скопление бляшек и холестерина внутри коронарных артерий, которые снабжают кровью сердечную мышцу. Накопление сужает вашу артерию настолько, что богатая кислородом кровь, в которой нуждается ваше сердце, не может пройти, и ваша сердечная мышца испытывает кислородное голодание. Это вызывает ишемию и стенокардию. Атеросклеротические бляшки вызывают 70% смертельных сердечных приступов.
Это скопление бляшек и холестерина внутри коронарных артерий, которые снабжают кровью сердечную мышцу. Накопление сужает вашу артерию настолько, что богатая кислородом кровь, в которой нуждается ваше сердце, не может пройти, и ваша сердечная мышца испытывает кислородное голодание. Это вызывает ишемию и стенокардию. Атеросклеротические бляшки вызывают 70% смертельных сердечных приступов. 
Ишемия чаще всего возникает, когда сердцу требуется больше кислорода и питательных веществ, чем оно получает. Это происходит, когда ваше сердце не может справиться с повышенной потребностью вашего тела в крови.
Вашему телу нужно больше крови, когда вы:
В дополнение к сбору истории болезни и медицинскому осмотру ваш лечащий врач может провести следующие анализы:
Ваш врач может также сделать анализы крови для проверки:
Лечение ишемии миокарда может включать лекарства или процедуры для улучшения притока крови к сердечной мышце. Ваше лечение ишемии миокарда зависит от причины проблемы. Ваш лечащий врач обсудит с вами наиболее подходящее для вас лечение.
Лекарства или методы лечения ишемии миокарда могут включать:
Осложнения коронарного шунтирования могут включать:

В редких случаях некоторые из этих осложнений могут возникнуть и при ангиопластике/установке стента.
После коронарного шунтирования вам придется провести в больнице около недели. После этого вам потребуется от шести до 12 недель, чтобы восстановиться дома.
После ангиопластики или установки стента вы, вероятно, проведете ночь в больнице и отправитесь домой на следующий день.
Ваш лечащий врач может порекомендовать лекарства или изменить образ жизни, чтобы снизить риск ишемии миокарда.
У людей с нестабильной стенокардией часто случается сердечный приступ в течение следующих трех месяцев. Сердечные приступы смертельны в первые несколько часов для трети людей, у которых они есть.
Большинство людей, переживших первые несколько дней после сердечного приступа, полностью выздоравливают. Однако 10% живут меньше года после сердечного приступа.
Стенокардия от ишемии миокарда в большинстве случаев длится 10 минут или менее.
Упражнения очень полезны для улучшения здоровья сердечно-сосудистой системы. Сердечная мышца получает больше кислорода, что помогает при симптомах. Медицинские работники рекомендуют заниматься физическими упражнениями от 30 до 60 минут пять или более дней в неделю.
Другие способы поддержания здоровья включают:
Обратитесь к своему поставщику медицинских услуг, если ваши лекарства не помогают или если побочные эффекты серьезны. Если у вас была ангиопластика и установка стента или аортокоронарное шунтирование, вам, скорее всего, придется посещать врача каждые шесть месяцев в течение первого года после процедуры.
Позвоните по номеру 911 и пожуйте таблетку аспирина, если вы думаете, что у вас сердечный приступ. Если у вас есть тромб в коронарной артерии, аспирин может помочь уменьшить его размер.
Если у вас есть тромб в коронарной артерии, аспирин может помочь уменьшить его размер.
Вам также следует немедленно обратиться за помощью, если вы приняли три дозы нитроглицерина (по одной каждые пять минут) и по-прежнему испытываете стенокардию.
Нет. Стенокардия (боль в груди) — очень распространенный симптом ишемии миокарда.
Нет. Ишемия миокарда — это нарушение кровоснабжения сердечной мышцы. Инсульт влияет на ваш мозг.
Это зависит от многих факторов, таких как:

Справка из клиники Кливленда
Боль в груди, вызванная ишемией миокарда, по понятным причинам вызывает беспокойство, но диагноз и план лечения могут дать вам душевное спокойствие. Следование рекомендациям вашего лечащего врача даст вам наилучшие шансы улучшить здоровье вашего сердца. Хотя вы можете не захотеть об этом думать, полезно знать предупреждающие признаки сердечного приступа. Наличие плана на случай, если это произойдет, поможет вам быть готовым помочь себе или близкому человеку.
Ишемия миокарда (или сердечная ишемия) означает, что ваша сердечная мышца не получает достаточного количества крови (которая содержит кислород и питательные вещества) для нормальной работы. Если недостаток крови из ваших коронарных артерий серьезен или продолжается более нескольких минут, это может привести к повреждению сердечной мышцы. Тогда это переходит в инфаркт миокарда (сердечный приступ).
Если недостаток крови из ваших коронарных артерий серьезен или продолжается более нескольких минут, это может привести к повреждению сердечной мышцы. Тогда это переходит в инфаркт миокарда (сердечный приступ).
Сердечный приступ — это чрезвычайная ситуация. Вы должны вызвать 911 для вызова скорой помощи, вместо того, чтобы кто-то отвез вас в больницу.
Люди с ишемией миокарда часто имеют:
Каждый год более 1 миллиона человек в США умирают от инфаркта миокарда (сердечного приступа). Это происходит из-за ишемии миокарда, недостатка притока крови и кислорода к сердечной мышце.
Ишемия миокарда затрудняет выполнение физических упражнений, особенно на холоде. По мере того как ваше состояние ухудшается, у вас могут проявляться симптомы ишемии миокарда с меньшей активностью. Со временем может быть трудно подняться по лестнице. В конце концов, у вас могут быть симптомы даже в состоянии покоя.
По мере того как ваше состояние ухудшается, у вас могут проявляться симптомы ишемии миокарда с меньшей активностью. Со временем может быть трудно подняться по лестнице. В конце концов, у вас могут быть симптомы даже в состоянии покоя.
Наиболее частым симптомом ишемии миокарда является стенокардия (называемая также стенокардией). Это боль в груди (похожая на расстройство желудка или изжогу), которая ощущается как:
Существует два типа стенокардии:

Другие симптомы ишемии миокарда также могут включать:
Если у вас стенокардия или любой из перечисленных выше симптомов ишемии, которые длятся более пяти минут, немедленно позвоните по номеру 911.
Можно иметь ишемию ─ или даже сердечный приступ ─ и не иметь никаких предупредительных признаков. Это называется немой ишемией миокарда. Это чаще всего встречается у людей с диабетом, но может случиться и с любым человеком, страдающим сердечно-сосудистыми заболеваниями.
Часто у человека имеется более одной причины ишемии миокарда.
Причины ишемии миокарда включают:
Ишемия чаще всего возникает, когда сердцу требуется больше кислорода и питательных веществ, чем оно получает. Это происходит, когда ваше сердце не может справиться с повышенной потребностью вашего тела в крови.
Вашему телу нужно больше крови, когда вы:
В дополнение к сбору истории болезни и медицинскому осмотру ваш лечащий врач может провести следующие анализы:

Ваш врач может также сделать анализы крови для проверки:
Лечение ишемии миокарда может включать лекарства или процедуры для улучшения притока крови к сердечной мышце. Ваше лечение ишемии миокарда зависит от причины проблемы. Ваш лечащий врач обсудит с вами наиболее подходящее для вас лечение.
Лекарства или методы лечения ишемии миокарда могут включать:
Осложнения коронарного шунтирования могут включать:
В редких случаях некоторые из этих осложнений могут возникнуть и при ангиопластике/установке стента.
После коронарного шунтирования вам придется провести в больнице около недели. После этого вам потребуется от шести до 12 недель, чтобы восстановиться дома.
После ангиопластики или установки стента вы, вероятно, проведете ночь в больнице и отправитесь домой на следующий день.
Ваш лечащий врач может порекомендовать лекарства или изменить образ жизни, чтобы снизить риск ишемии миокарда.
 Люди, которые не могут принимать аспирин, могут принимать клопидогрел.
Люди, которые не могут принимать аспирин, могут принимать клопидогрел. У людей с нестабильной стенокардией часто случается сердечный приступ в течение следующих трех месяцев. Сердечные приступы смертельны в первые несколько часов для трети людей, у которых они есть.
Большинство людей, переживших первые несколько дней после сердечного приступа, полностью выздоравливают. Однако 10% живут меньше года после сердечного приступа.
Однако 10% живут меньше года после сердечного приступа.
Стенокардия от ишемии миокарда в большинстве случаев длится 10 минут или менее.
Упражнения очень полезны для улучшения здоровья сердечно-сосудистой системы. Сердечная мышца получает больше кислорода, что помогает при симптомах. Медицинские работники рекомендуют заниматься физическими упражнениями от 30 до 60 минут пять или более дней в неделю.
Другие способы поддержания здоровья включают:
Обратитесь к своему поставщику медицинских услуг, если ваши лекарства не помогают или если побочные эффекты серьезны. Если у вас была ангиопластика и установка стента или аортокоронарное шунтирование, вам, скорее всего, придется посещать врача каждые шесть месяцев в течение первого года после процедуры.
Позвоните по номеру 911 и пожуйте таблетку аспирина, если вы думаете, что у вас сердечный приступ. Если у вас есть тромб в коронарной артерии, аспирин может помочь уменьшить его размер.
Вам также следует немедленно обратиться за помощью, если вы приняли три дозы нитроглицерина (по одной каждые пять минут) и по-прежнему испытываете стенокардию.
Нет. Стенокардия (боль в груди) — очень распространенный симптом ишемии миокарда.
Нет. Ишемия миокарда — это нарушение кровоснабжения сердечной мышцы. Инсульт влияет на ваш мозг.
Ишемия миокарда — это нарушение кровоснабжения сердечной мышцы. Инсульт влияет на ваш мозг.
Это зависит от многих факторов, таких как:
Справка из клиники Кливленда
Боль в груди, вызванная ишемией миокарда, по понятным причинам вызывает беспокойство, но диагноз и план лечения могут дать вам душевное спокойствие. Следование рекомендациям вашего лечащего врача даст вам наилучшие шансы улучшить здоровье вашего сердца. Хотя вы можете не захотеть об этом думать, полезно знать предупреждающие признаки сердечного приступа. Наличие плана на случай, если это произойдет, поможет вам быть готовым помочь себе или близкому человеку.