2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Аппендицит – это острое, подострое или хроническое воспаление червеобразного отростка слепой кишки, или аппендикса. Он может развиваться у детей любого возраста, начиная с нескольких месяцев жизни. При этом симптоматика заболевания, особенно у детей дошкольного и младшего школьного возраста, может различаться. Согласно статистике, только в 30% случаев у пациентов наблюдается классическое развитие заболевания. В оставшихся 70% диагностируют атипичное течение аппендицита.
При болях в животе у ребенка, которые не проходят в течение 1-2 часов или сопровождаются другими симптомами, нужно срочно обратиться к детскому хирургу. При своевременной диагностике аппендицит успешно лечится хирургическим путем. Однако, если операцию не провести вовремя, гной из аппендикса может прорваться в брюшную полость и спровоцировать развитие тяжелых осложнений, несущих угрозу для жизни ребенка.
Причины возникновения аппендицита у детей до конца не изучены. Сегодня существует около 6 теорий, ни одна из которых не имеет достаточного подтверждения.
Основной на сегодняшний день считается механическая теория, согласно, которой причиной развития аппендицита является обструкция и инфекционное поражение аппендикса в результате попадания в его просвет каловых камней, паразитов или инородных предметов. Также существует вероятность, что развитие аппендицита провоцируют инфекционные заболевания и эндокринные факторы.
Чаще всего заболевание встречается у детей старше 5 лет и у взрослых в возрасте от 20 до 40 лет.
Наиболее распространенным у детей является острый аппендицит. Его симптомы проявляются в среднем через 12 часов после начала развития заболевания, а его полный цикл составляет от 24 до 36 часов.
Симптоматика аппендицита у детей может значительно различаться из-за расположения аппендикса и стадии заболевания. Поставить правильный диагноз может только врач, после проведения диагностики.
Одним из первых симптомов аппендицита является боль, локализирующаяся в области пупка или желудка. Немного позже она может переходить в правый нижний угол живота, поясницу, правое подреберье или надлобковую зону. Локализация боли зависит от места расположения аппендикса. Маленькие дети, как правило, не могут точно сказать, где болит. Они чаще жалуются на общую боль в животе или в области пупка.
При прогрессировании аппендицита боль может становится сильнее, однако на определенной стадии его развития может, наоборот, уменьшиться. Это не означает, что ребенок выздоравливает. При аппендиците боль может уменьшаться, если происходит гибель нервного аппарата аппендикса или начинается гангренозное воспаление. Также боль может быть мало выраженной, если аппендикс располагается позади слепой кишки.
Классическим симптомом аппендицита также является рвота, которая происходит один раз, и повышение температуры до субфебрильных значений. При нетипичном течении аппендицита также может происходить нарушение мочеиспускания и стула.
Диагностику и лечение аппендицита у детей обязательно должен проводить хирург. Это заболевание лечится только оперативно в условиях детского стационара.
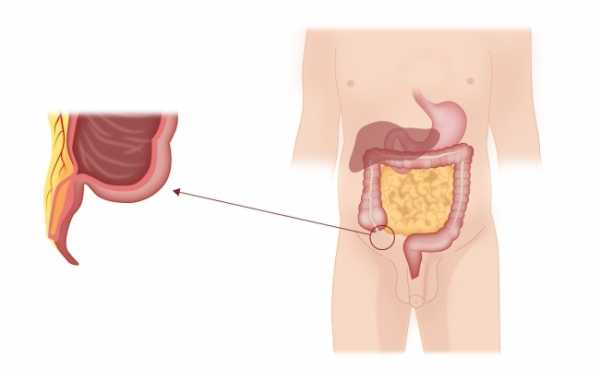
Аппендиксом называют небольшой червеобразный отросток, который ответвляется от прямой кишки. Его длина не превышает – 5-15 см, а диаметр – 1 см, при этом он постепенно сужается и не имеет сквозного прохода.
При аппендиците происходит закупорка просвета аппендикса, начинается воспаление и образование гноя. В зависимости от степени заболевания и расположения аппендикса выделяют разные формы аппендицита, симптоматика которых несколько различается.
Наиболее распространенным видом у детей является острый аппендицит.
Симптомы острого аппендицита у детей могут несколько различаться. До 3 лет дети часто жалуются на боли животе из-за несварения или газов, поэтому родители могут не сразу заподозрить, что в данном случае симптом вызван развитием острого аппендицита. Для первичной диагностики в домашних условиях надо знать основные признаки острого аппендицита у детей:
Боль в животе является основным симптомом острого аппендицита. Однако проявляться она может по-разному. У детей боль может возникать в верхней части живота, в правом или левом боку, отдавать под ребра или в область половых органов. Локализация боли может периодически меняться. Именно это порой заставляет думать, что причиной боли не может быть аппендицит.
Также нужно учитывать, что при атипичном течение аппендицита у детей боль может быть и ноющей, поочередно уменьшаться и усиливаться. При временном исчезновении боли на 2-3 день может показаться, что началось улучшение. Однако это происходит, обычно, при разрыве аппендикса и развитии у взрослых и детей дооперационных осложнений острого аппендицита. В результате может возникнуть перитонит, который несет серьезную угрозу для жизни.
Врачи проводят диагностику острого аппендицита у детей по клиническим проявлениям, результатам осмотра и пальпации живота. При необходимости детям делают дифференциальную диагностику, которая позволяет выявить острый аппендицит или другое заболевание.
УЗИ и КТ проводят по показаниям, когда необходимо подтвердить диагноз и установить точное расположение аппендикса. Для дифференциальной диагностику врач может назначить КТ с контрастированием, которое обеспечивает лучшую визуализацию и позволяет выявить не только аппендицит, но и при его отсутствии установить другую причину боли в животе. УЗИ является менее информативным. Оно позволяет подтвердить развитие аппендицита, но малоинформативно при других заболеваниях.
Лабораторные анализы проводят для подтверждения воспалительного процесса в организме и подготовке ребенка к операции.
Лечение острого аппендицита у детей и взрослых проводится только оперативным путем. Во время операции аппендикс полностью удаляют.
Выбор хирургического метода зависит от расположения аппендицита, стадии заболевания и других факторов. Также значение имеет опыт врача и наличие в клинике оборудования для проведения эндоскопических операций.
Лапароскопическая аппендэктомия является менее травматичной. Она сопровождается меньшим повреждением мягких тканей и меньшей кровопотерей. Период реабилитации после нее более короткий, чем после полосной операции, когда ребенка могут оставлять в отделении детской хирургии до 10 дней.
Аппендэктомию детям проводят, как правило, под общим наркозом. Пациентов погружают в состояние медикаментозного сна на время операции и выводят из него сразу после завершения процедуры. При наличии противопоказаний к наркозу иногда применяют местное обезболивание.
При болях в животе ребенку нельзя давать обезболивающие препараты и спазмолитики. Они могут изменить симптоматику или спровоцировать развитие осложнений. Также не следует прикладывать к животу горячую грелку или другое тепло. Это ускоряет развитие воспалительного процесса. В некоторых случаях для уменьшения боли прикладывают лед.
При подозрении на аппендицит ребенка нужно скорее показать врачу. Если лечение не провести в течение 1-2 суток, заболевание может спровоцировать развитие перитонита и других осложнений.

От чего появляется аппендицит у детей, до конца неизвестно. Поэтому профилактические рекомендации носят общий характер. Чтобы снизить риск заболевания, рекомендуют придерживаться правильного питания, не допускать образования запоров, своевременно лечить инфекционные и воспалительные заболевания.
Острый аппендицит – это воспаление червеобразного отростка слепой кишки и одно из наиболее частых заболеваний брюшной полости в детском возрасте, требующих срочного хирургического вмешательства. У детей течение острого аппендицита несколько отличается от взрослых, что связано с возрастными особенностями.
В детском возрасте аппендицит развивается быстрее и чаще приводит к перитониту (тяжелому осложнению заболевания), чем у взрослых, особенно у детей первых лет жизни. Острый аппендицит может возникнуть в любом возрасте, однако преимущественно наблюдается после 7 лет. Девочки и мальчики болеют одинаково часто.
Симптомы острого аппендицита
У детей старше 3 лет острый аппендицит обычно начинается постепенно. Основным симптомом является боль, чаще около пупка, затем захватывает весь живот и только через несколько часов локализуется в правой подвздошной области. Обычно боль носит постоянный ноющий характер. Рвота, как правило, бывает однократной, у некоторых детей отмечается задержка стула. Температура тела в первые часы бывает нормальной или незначительно повышенной при неосложненных формах острого аппендицита. Как правило, нарушается сон, снижается или совсем отсутствует аппетит.Клиническая картина острого аппендицита у детей ясельного возраста чаще всего развивается бурно, на фоне полного здоровья. Ребенок становится беспокойным, капризным, отказывается от еды, температура повышается до 38 – 39оС, возникает многократная рвота и часто развивается многократный жидкий стул. В кале могут присутствовать примеси крови или слизь.
Если родители замечают у ребенка все или несколько из вышеперечисленных симптомов, следует срочно обратиться к врачу, для принятия неотложных мер или исключения необходимости хирургического вмешательства. До приезда врача важно вспомнить, что и когда ребенок ел в последний раз, когда и сколько раз были стул и рвота. Обязательно измерить температуру и обратить внимание, как ребенок предпочитает лежать.
Диагностика острого аппендицита
В большинстве случаев диагноз может быть установлен врачом при осмотре, без применения дополнительных исследований. Несмотря на это обязательным является выполнение клинического анализа крови, в котором видны изменения, характерные для воспалительного процесса. И больным с острыми болями в животе показано проведение ультразвукового исследования (УЗИ), которое позволяет выявить изменения, характерные для острого аппендицита, и определить изменения со стороны органов брюшной полости и малого таза, которые могут давать схожую с острым аппендицитом картину. Для получения достоверной информации УЗИ должен проводить детский специалист, хорошо знающий особенности органов брюшной полости у детей.
При сомнениях в диагнозе необходима госпитализация ребенка и проведение наблюдения в течение 24 часов. Ребенок должен находиться под постоянным наблюдением хирурга. В некоторых случаях показано выполнение диагностической лапароскопии, которая является единственным способом дооперационной визуальной оценки состояния аппендикса, а при исключении острого аппендицита позволяет провести щадящую ревизию органов брюшной полости для выявления причины болей в животе.
Острые боли в животе у детей могут быть вызваны и другими заболеваниями, такими как плевропневмония, кишечные инфекции, вирусные респираторные заболевания, почечная колика и другие острые хирургические заболевания органов брюшной полости, которые бывает трудно дифференцировать с острым аппендицитом.
Хирургическое лечение острого аппендицита
В Детской клинике ЕМС предпочтение при оперативном вмешательстве отдается лапароскопической аппендэктомии, которая сопряжена с меньшим риском развития осложнений и возникновения раневой инфекции, отличается меньшей травматичностью для ребенка и прекрасным косметическим эффектом. Однако традиционное вмешательство не утратило полностью своего значения и в ряде случаев может быть более предпочтительно.
Для хирургического лечения аппендицита в Детской клиники ЕМС обеспечены все необходимые условия:
высококвалифицированные хирурги клиники владеют всеми современными методами лапароскопических вмешательств и имеют соответствующие сертификаты;
применяется необходимое высокотехнологичное оборудование и специальные инструменты для малоинвазивных вмешательств;
операцию сопровождает опытный врач-анестезиолог, и используется современная и безопасная для детей анестезия для лапароскопических вмешательств.
Послеоперационный период
Не менее важен послеоперационный период. В клинике созданы все условия для комфортного пребывания детей в палате интенсивной терапии, где они могут находиться вместе с мамой. Палата оснащена высокотехнологичным оборудованием, установлены системы круглосуточного мониторирования, а медицинская сестра неотрывно наблюдает за состоянием маленьких пациентов.
Детям после операционного вмешательства всегда проводят антибактериальную терапию. После традиционной аппендэктомии обезболивание обычно требуется на протяжении 2–3 суток, а после лапароскопической – обычно в течение первых суток после операции. Кормить ребенка начинают с первых послеоперационных суток. На 4–5е сутки выполняют контрольное ультразвуковое исследование и клинические анализы.
Уже через неделю после выписки из стационара ребенок может посещать детское дошкольное учреждение или школу. Первые две недели после выписки ребенка рекомендуется кормить небольшими порциями несколько раз в день, чтобы исключить возможность переедания. Как правило от занятий физкультурой ребенок освобождается на 1 месяц.
Оценить
Средняя: 3,64 (11 оценок)
Ваша оценка:
Отменить| Аппендицит у ребенка: краткое руководство для родителей. О первых симптомах, диагностике и необходимости своевременного оперативного лечения рассказывает Евгений Михайлович Петров — детский хирург, врач высшей категории, заведующий детским хирургическим отделением №1 Ивано-Матренинской детской клинической больницы. Острый аппендицит — одно из наиболее частых заболеваний брюшной полости у детей, которое требует хирургического лечения. Основной симптом аппендицита — боли в животе постоянного характера. |
Клинические проявления заболевания разнообразны: у детей постарше, которые уже могут дать оценку характеру своей боли, симптоматика более определенная, у младших - клиника не такая четкая, заболевание может сопровождаться повышением температуры до высоких цифр, общим недомоганием, рвотой и жидким стулом. Кроме того, и анатомическое расположение червеобразного отростка в организме ребенка может быть разным, что также влияет на симптомы аппендицита, которые в ряде случаев могут «симулировать» различные соматические или инфекционные заболевания.
- Обычно шесть часов непрерывной боли в животе позволяют хирургу поставить диагноз аппендицит. К этому времени в червеобразном отростке уже появляются изменения, которые могут быть видны на УЗИ, - рассказывает Евгений Михайлович. - УЗИ в данном случае - достаточно информативный метод исследования, с его помощью диагноз аппендицита в нашей больнице подтверждается в 70% случаев.
- Чем младше ребенок, тем сложнее поставить диагноз. Но если малыш долго плачет и беспокоится при дотрагивании до живота, то обязательно нужна консультация хирурга для исключения аппендицита, - уверен Евгений Михайлович. - Это тот случай, когда лучше подумать о заболевании и исключить его, чем избрать выжидательную тактику.
Известны случаи, когда родители, желая помочь своему ребенку избавиться от боли в животе, самостоятельно давали ему антибиотики, обезболивающие препараты, снижали температуру, что приводило к «смазыванию» клиники аппендицита и как следствие - позднему обращению за медицинской помощью.
- От принятия любых таблеток нужно воздержаться — как минимум, до тех пор, пока не исключен острый аппендицит, - советует Евгений Михайлович.
Лечение аппендицита может быть только хирургическим, оперировать его нужно в ранние сроки, в идеале — в первые 12 часов от начала заболевания. Чем позднее ребенок поступает в стационар, тем хуже результат лечения и прогноз для выздоровления: сроки лечения осложненного аппендицита - перитонита - дольше в несколько раз. Такие пациенты после операции могут длительно находиться в отделении реанимации. Кроме того, в этом случае требуется проведение массивной антибактериальной терапии, что не очень полезно для детского организма.
Особенно это важно для девочек — после перенесенного в детстве перитонита уже во взрослом возрасте возможно развитие вторичного бесплодия: спаечный процесс может затрагивать органы малого таза.
- В нашей больнице ежегодно выполняется более 400 аппендэктомий, - рассказывает Евгений Михайлович. - Большая часть детей поступает в ранние сроки от начала заболевания, что позволяет прооперировать ребенка вовремя, рано выписать и достигнуть быстрого и полного выздоровления. Примерно 15% пациентов с аппендицитом поступают поздно, уже с перитонитом. В основном это дети из пригородов Иркутска и отдаленных районов Иркутской области, но встречаются среди них и городские пациенты. Некоторые родители боятся обращаться в больницу из-за «опасности» коронавируса, ряд родителей недостаточно информированы о режиме нашей работы. Напоминаю, что все экстренные службы нашей клиники работают в круглосуточном режиме без праздников и выходных.
В Ивано-Матренинской больнице пациентам с аппендицитом проводят преимущественно лапароскопическую аппендэктомию - это операция без больших разрезов, через 3 прокола в брюшной стенке. Такой способ лечения возможно использовать даже при некоторых случаях перитонита.
- Главный успех в лечении аппендицита — это ранее его выявление и своевременное лечение, - подводит итог Евгений Михайлович.
Клиническое течение острого аппендицита у детей более тяжелое, чем у взрослых. Острый аппендицит сложно диагностировать, после него быстрее развиваются осложнения. Поэтому при первых болях в животе необходимо обращаться к врачу. Об особенностях возникновения острого аппендицита у детей, симптомах и лечении заболевания в статье врача детского хирурга высшей категории МС «Добробут» Высоцкого Игоря Анатольевича.
Острый аппендицит – это воспаление червеобразного отростка слепой кишки (аппендикса). Это самое распространенное заболевание у детей, требующее неотложной хирургической помощи. Острым аппендицитом могут страдать дети всех возрастов. Довольно редко заболевание встречается у малышей до года благодаря анатомо-физиологическим особенностям строения аппендикса и характеру питания (жидкая пища). Чаще всего заболевание диагностируется в возрасте 8-12 лет.
Клиническая картина острого аппендицита у детей зависит от индивидуальной реакции организма, анатомических особенностей расположения аппендикса и возраста ребенка. Диагностировать аппендицит у малышей достаточно сложно, особенно в раннем возрасте. Это объясняется тем, что детки еще не могут четко сформулировать свои жалобы, понятно выразить свою реакцию при осмотре и манипуляциях врача. Поэтому важно, чтобы врач-хирург досконально владел методикой обследования, имел достаточный опыт диагностики и лечения заболевания, а также мог наладить доверительный контакт с ребенком.
Острый аппендицит у детей лечится только оперативно. Решение об операции принимается после дополнительного обследования ребенка, а самой операции предшествует предоперационная подготовка.
Известны открытые (классические) и лапароскопические (малоинвазивные) методики выполнения операций. Золотым стандартом при лечении острого аппендицита и его осложнений во всем мире на сегодняшний день являются лапароскопические операции. Малоинвазивные операции позволяют значительно сократить сроки лечения, являются наименее травматичным методом, заметно снижают риск развития спаечной болезни, обладают и другими преимуществами.
Период восстановления длится 1-2 месяца и зависит от выбранного метода хирургического лечения, формы острого аппендицита и выраженности осложнений. В послеоперационный период возможно применение антибактериальной, дезинтоксикационной, обезболивающей физиотерапии. Для предотвращения осложнений в период реабилитации рекомендуется ограничивать физическую нагрузку, соблюдать диету с постепенным ее расширением. После антибактериальной терапии назначается прием пробиотиков, а при деструктивных формах заболеваниях проводится профилактика спайкообразования.
Не давайте ребенку обезболивающие препараты при любых болях в животе. Возможно применение спазмолитика (но-шпа, риабал и т.д.). Если же спазмолитик не принес облегчения состояния, и боли в животе не проходят в течение часа, необходимо тут же показать ребенка специалисту – педиатру либо детскому хирургу.
Чтобы записаться на прием к врачу, свяжитесь с контакт-центром МС «Добробут»: 044 495 2 888 или 097 495 2 888.
Статью подготовил детский врач-хирург высшей категории Высоцкий Игорь Анатольевич.
Многие слышали о таком заболевании, как аппендицит. Данная патология может возникать не только у взрослых, но и у детей. Что же собой представляет эта болезнь?
Аппендицит ¾ воспалительный процесс аппендикса (червеобразного отростка), являющегося закрытой частью слепой кишки; располагается внизу живота справа. Аппендицит у ребенка возникает, когда блокируется и воспаляется выход отростка в толстый кишечник. При этом размножается много бактерий, поражающих червеобразный отросток. При выраженной блокировке развивается массивное воспаление, и стенка аппендикса может отмирать, в результате чего возможен его разрыв.
Автор: асистент кафедры педиатрии №1 Садова Ольга
Признаком аппендицита у ребенка может выступать острая боль в животе. Но также возникают и другие симптомы, которые могут отличаться в зависимости от возраста малыша.
Если возникло подозрение на аппендицит у ребенка, важно обязательно обратиться к врачу, ведь у детей он является одним из самых распространенных заболеваний и требует проведения срочного лечения. Болезнь в детском возрасте очень опасна, так как воспалительный процесс возникает быстрее, чем у взрослых, и может распространяться на другие органы брюшной полости. Только врач знает, как определить аппендицит у ребенка, не перепутав его с другими воспалениями, и поскорее начать лечение.
Чаще данное заболевание возникает у детей школьного возраста. Но все же описаны случаи воспаления червеобразного отростка у грудничков. Аппендицит у маленьких детей не всегда удается обнаружить вовремя из-за особенностей строения кишечника в этом возрасте и незрелости нервной системы. Так как существует большой риск возникновения осложнений, очень важно своевременно заподозрить аппендицит у малыша до 1 года и оказать помощь.
В таком возрасте аппендицит у ребенка симптомы имеет очень неспецифические. Поэтому нужно обратить внимание, если малыш сворачивается калачиком, поджимает к животу ножки, а при попытке изменить положение становится беспокойным. Выражение лица может указывать на ощущение затяжной боли. Чтобы узнать, как болит аппендицит у детей до года, следует пощупать живот. При такой попытке ребенок будет проявлять сильное беспокойство.
Родители должны заподозрить аппендицит у ребенка 3 года жизни, если у него возникли:
Острый аппендицит у детей до 3 лет часто начинает проявляется подобными, достаточно общими признаками. Поэтому, если у малыша есть даже некоторые из них, нужно немедленно обратиться к специалисту. Важно вспомнить, что малыш ел и когда, была ли рвота, какой стул. Конечно, данные признаки могут свидетельствовать не только об аппендиците у детей, симптомы подобного характера могут оказаться проявлениями другой болезни. Обращение к врачу обязательно, даже если окажется, что так проявляет себя не аппендицит, у ребенка 2 года жизни или немного старше доктор сможет диагностировать причину и назначить лечение.
Аппендицит у детей в 5 лет может проявляться такими симптомами:
По этим признакам можно заподозрить аппендицит у ребенка в возрасте 5 лет и через 2-3 часа с момента начала приступа обратиться к врачу.
У детей школьного возраста признаки аппендицита практически те же, что и у взрослых. Начинает болеть живот, повышается температура, возникает тошнота, возможна рвота. Часто, если проявляется аппендицит, симптомы у детей в 5 лет и старше бывают нетипичными. Например, аппендикс может располагаться в другом месте. Если его прикрывает печень или другой орган, болевые ощущения могут возникнуть в спине, нижней части живота.
На сегодняшний день, несмотря на развитие медицины, точно не известно, от чего бывает аппендицит у детей. Но для того, чтобы воспалился червеобразный отросток, должна произойти закупорка его просвета, а также в кишечнике должны развиться бактерии. Аппендицит возникает при одновременном наличии данных условий. Чтобы появился аппендицит у детей, причины должны быть связаны с его закупоркой.
Можно выделить несколько факторов, способствующих возникновению заболевания:
Аппендицит бывает острым и хроническим. Острая форма характеризуется внезапным началом и быстрым прогрессированием симптоматики. Хронический аппендицит у детей бывает очень редко. Но если такое случается, то боль и дискомфорт в животе могут беспокоить ребенка на протяжении нескольких месяцев.
Острый аппендицит у детей бывает следующих видов:
На то, насколько далеко зашел процесс, указывает налет на языке. Чем больше его площадь, тем сильнее выражено воспаление. При катаральной форме белый налет обнаруживается на корне, в более сложных случаях ¾ по всему языку.
Если возникло подозрение на аппендицит у ребенка, родителям необходимо максимально быстро показать его врачу, чтобы подтвердить диагноз.
Часто аппендицит может маскироваться под другие патологии, такие как бронхопневмония, гепатит, острые кишечные болезни (гастроэнтерит, дизентерия), урологические проблемы. Однако необходимо помнить, что даже если у ребенка подтвердилось наличие какого-либо из других заболеваний с похожими признаками, это вовсе не означает отсутствия аппендицита, поскольку иногда у малыша может выявляться несколько заболеваний одновременно. Поэтому даже если вам известно, как проверить аппендицит у ребенка, окончательный вывод должен обязательно делать специалист.
При подозрении на воспаление червеобразного отростка необходимо:
При подозрении на аппендицит у ребенка нельзя:
При наличии симптомов аппендицит у детей диагностируется на основании данных анамнеза, осмотра ребенка и ряда лабораторных исследований. Несмотря на то, что в большинстве случаев опытный специалист может диагностировать воспаление червеобразного отростка при визуальном осмотре, проведение некоторых анализов является обязательным, в частности:
При серьезных сомнениях в диагнозе ребенка госпитализируют и наблюдают в стационаре. Наблюдение не должно превышать 2-6 часов. При необходимости лечащий врач может привлекать для консультации специалистов других направлений.
Аппендицит у детей ¾ это та патология, обязательным лечением которой является операция. К сожалению, на сегодняшний день других способов лечения этого заболевания не существует. В процессе операции воспаленный червеобразный отросток удаляется, то есть проводится аппендэктомия.
Если говорить об аппендиците у детей, то его особенностью является быстрое развитие, поэтому, чтобы избежать возможных осложнений, проводить операцию рекомендуется как можно скорее.
В наше время эта процедура чаще выполняется методом лапароскопии ¾ через небольшие разрезы на передней брюшной стенке вводится специальное оборудование, которым убирается аппендикс. В некоторых ситуациях все-таки может потребоваться разрез живота.
Детям с неосложненными формами аппендицита операция проводится сразу. В случае более тяжелой симптоматики (рвоты, высокой температуры) проводится предоперационная подготовка, которая длится не более 2 часов.
После операции тело ребенка еще слабое, поэтому несколько дней он должен пребывать в стационаре. В этот период вводятся антибактериальные препараты (в течение 4-5 суток после операции) и обезболивающие средства (в течение первых суток после лапароскопической аппендэктомии или 2-3 суток после традиционной). Как правило, на 4‑5 сутки после операции проводится контрольное УЗИ, клинический анализ крови и мочи.
Спустя несколько часов после проведения хирургического вмешательства, пациенту можно давать немного воды. Кисели, компот, бульон разрешены только через сутки. На второй день после операции небольшими порциями уже можно давать некоторую пищу: обезжиренные кисломолочные продукты, жидкие каши. Еще через сутки разрешено добавить немного отварной рыбы или мяса, подсушенный хлеб, легкие супчики, печеные яблоки, некрепкий чай. Такая диета должна продлиться 3 недели после операции. В этот период категорически противопоказаны продукты, вызывающие повышенное газообразование в кишечнике (капуста, фасоль, бобовые, виноград), вызывающие брожение и раздражение слизистой.
После выписки из стационара противопоказаны физические нагрузки. При резких движениях может возникать боль в области шва.
Аппендицит у ребенка ¾ это болезнь, от которой не существует профилактики. Впрочем, в определенной мере на частоту возникновения аппендицита у детей разных возрастных групп, в том числе и детей раннего возраста, влияют особенности строения червеобразного отростка (например, наличие изгибов), а также характер питания ребенка.
К примеру, тот факт, что аппендицит относительно редко встречается у детей до года связывают с тем, что в этом возрасте ребенок есть преимущественно жидкую и мягкую пищу. Позднее, при переходе ребенка на твердую пищу, следует не допускать попадания в желудочно-кишечный тракт ребенка инородных предметов, таких как ягодные косточки, неочищенные семечки, и пр., которые могут закупоривать просвет аппендикса.
Среди причин возникновения аппендицита у детей часто ведущая роль отводится собственной микрофлоре кишечника малыша, поэтому развитие нормальной микрофлоры с детства может играть определенную роль в профилактике возникновения воспаления аппендикса, хотя прямая связь пока не установлена.
В любом случае, аппендицит ¾ это заболевание, которое может возникнуть у ребенка любого возраста, даже у грудничка, и требует безотлагательного лечения. Поэтому при малейшем подозрении на возникновение такой патологии родителям нужно срочно обращаться за медицинской помощью.
Источники:
Когда у ребенка начинает болеть живот, не стоит списывать со счетов возможность воспаления аппендикса. Старайтесь по возможности быстро попасть на приём к вашему врачу, чтобы он провел осмотр и подтвердил или опроверг ваши опасения. Острый аппендицит чаще всего возникает именно у детей.
Перед врачами задача о постановке диагноза при болях в животе всего усложняется в разы, если перед ними маленький пациент. Ребенок часто просто не может подробно рассказать о характере и очаге боли, у него болит все и очень сильно.
Воспаление аппендикса чаще всего наблюдается у детей в возрасте 9-13 лет – 13-20%. Реже всего у дошкольников, всего в 10-12 % случаев. Чаще всего 70-75% это подростковый возраст 14-19 лет. У грудных детей воспаление аппендикса возникает крайне редко. Причиной этому является незрелость их пищеварительной системы.
С точной уверенностью сказать, по какой именно причине возник аппендицит у того или иного ребенка, нельзя. В одном врачи уверены точно: чтобы произошло воспаление аппендикса, в кишечнике обязательно должны присутствовать бактерии, а также просвет отростка слепой кишки должен быть закупорен. Только при одновременном наличии этих двух условий и возникает аппендицит.
Закупорка червеобразного отростка происходит из-за чрезмерного поедания семечек, косточек или попадающих в просвет каловых масс.
Также медики выделяют несколько причин, по которым также может возникнуть воспаление аппендикса: низкий иммунитет, частые простуды, инородные предметы или гельминты (глисты), попавшие в кишечник.
У детей до 3 лет с самого начала заболевания можно заметить отклонения в поведении: они отказываются есть, капризничают, плохо спят и становятся заметно менее активными. Малыши не смогут сказать вам, где именно болит. Они будут показывать на весь живот, утверждая, что больно везде. Наиболее сильную реакцию малыша можно наблюдать в первую ночь после начала воспалительного процесса, его сон будет очень беспокойным, с периодическими просыпаниями и вскрикиваниями. А также при случайномдотрагивании до животика в области пупка. Боль может усиливаться при одевании или наклоне вправо, лежании на правом боку.
Обратите внимание, что при воспалении аппендикса малыша может тошнить и рвать, также может присутствовать диарея, при этом в кале часто присутствует некоторое количество слизи. Реже бывает просто задержка стула. Сильные боли в животе будут сопровождаться также болезненностью при мочеиспускании. О воспалительном процессе будет говорить и высокая температура, которая может подняться вплоть до 40°. Хотя у детей, находящихся на грудном вскармливании температура часто не поднимается выше 37,5° достаточно долгое время.
В виду особенностей строения кишечника, аппендицит очень редко возникает у детей, не достигших 2-хлетнего возраста.
Если же ребенок постарше, то он уже более или менее четко и ясно способен сказать маме, когда у него начал болеть живот. При этом по его обычному поведению нельзя будет заметить каких-либо изменений. Дети старше 3 лет находятся уже в более осознанном возрасте, поэтому могут указать, где именно локализовалась боль. Если болезненная область находится около пупка, немного выше его – это только начало воспаления аппендикса. Все намного серьезнее, если болит низ живота, ближе к правому боку. При движении боли могут становиться значительно сильнее, а также, если лежать на правом боку. Ребенок может сказать какую боль он испытывает: сильную острую или ноющую тупую.
Самыми первыми признаками аппендицита в таком случае будет вялость, рвота и тошнота. У детей старше 3 лет диарея маловероятна, скорее просто задержка стула, но не запор. Повышение температуры тела в пределах 38-39° также является показателем протекания воспалительного процесса в детском организме.
Распознавание аппендицита у детей требует проведения физикального, лабораторного, а при необходимости – инструментального обследования.
Пальпация живота у ребенка сопровождается напряжением мышц и резкой болезненностью подвздошной области. У маленьких детей обследование выполняется во время физиологического или медикаментозного сна.
Также выполняется общий анализ крови и мочи. У девушек детородного возраста в программу обследования входит консультация детского акушера-гинеколога.
При проведении УЗИ брюшной полости удается выявитть расширенный (более 6 см в диаметре) червеобразный отросток, наличие свободной жидкости в правой подвздошной ямке.
У младших детей с целью выявления защитного мышечного напряжения применяется электромиография передней брюшной стенки.
При неоднозначности в трактовке клинических и физикальных данных ребенку может потребоваться выполнение рентгенографии или компьютерной томографии брюшной полости.
Воспаление аппендикса лечится только хирургическим путем, удалением отростка слепой кишки при проведении лапароскопии. Во время этой операции делаются небольшие надрезы на животе, через которые и удаляется закупоренный орган.
Многие пациенты обращаются за квалифицированной медицинской помощью практически в последний момент. Столь халатное отношение к своему здоровью и является частой причиной возникновения различных осложнений после операций, иногда и во время её проведения.
Самым распространенным осложнением является нагноение раны. Такая форма возникает в основном из-за того, что не весь гной был достаточно хорошо удален из брюшной полости после разрыва аппендикса. В результате в организме остаются микробы, вызывающие подобное осложнение. Для лечения подобной проблемы пациентам назначают антибиотики широкого спектра, снимают швы и промывают рану. На её края помещаются специальные повязки, пропитанные антибактериальными растворами и лекарственными препаратами. Длительность таких манипуляций и устранения осложнений напрямую зависит от стадии нагноения и её формы.
Чаще всего этот диагноз ставят в период с 8 до 12 лет, но нередко заболевают и дошкольники. Детский аппендицит характеризуется быстрым развитием деструктивных изменений. Его диагностика затруднена частым возникновением абдоминального болевого синдрома, сложностями со сбором анамнеза и обследованиями в этом возрасте.
Окончательный диагноз ставит хирург во время физикального осмотра, который поможет выявить:
Диагностировать болезнь можно на основании клинического обследования. О наличии воспаления в организме скажет уровень количество белых кровяных клеток и бактерий в моче.
Рентгенологическое исследование брюшины, УЗИ и КТ позволяют верно диагностировать недуг, исключив другие со сходными симптомами, в том числе, почечные колики, проблемы в женских тазовых органах, дивертикулит, илеит, холецистит, панкреатит. Со стопроцентной вероятностью диагностировать аппендицит можно с помощью лапароскопии.
Лечение строго оперативное. Операция носит название аппендэктомия и проводится под общим наркозом двумя способами: традиционным открытым и лапароскопическим. Второй метод предпочтительнее, поскольку имеет меньшую травматичность, но при разрыве аппендикса его применение невозможно.
Операция длится от 30 до 60 минут. При своевременном ее проведении прогноз благоприятный. В противном случае могут возникать осложнения.
Профилактика заключается в сбалансированном питании, поскольку обилие мясной пищи создает благоприятную среду для развития микроорганизмов. В рационе детей обязательно должны присутствовать сырые и отварные овощи и фрукты, кисломолочные продукты.
Видео по теме:
Аппендикс представляет собой удлиненное узкое образование, отходящее от слепой кишки (начальный отдел толстой кишки), обычно располагающееся над правой подвздошной пластинкой (правый нижний квадрант живота). Аппендикс представляет собой рудиментарный эквивалент слепой кишки жвачных животных, в которой эти животные переваривают клетчатку из растительной пищи (отсюда и старое название «слепая кишка»).У человека она состоит в основном из лимфоидной (лимфы) ткани. Его функция неизвестна. У людей, которым удалили аппендикс, неблагоприятные симптомы отсутствуют.
Примерно в 80% случаев причину аппендицита установить не удается. На этот счет существует несколько теорий. Наиболее распространенным является то, что вирусная инфекция может вызвать временное опухание аппендицита. Закупорка просвета червеобразного отростка бактериями, составляющими естественную флору пищеварительного тракта, приводит к их размножению.В то же время слизь, образующаяся в аппендиксе, не может двигаться в слепую кишку, что увеличивает давление внутри аппендикса. Это вызывает обструкцию оттока и кровоснабжения и повреждает слизистую оболочку, которая действует как барьер против проникновения бактерий в ткани. Вытеснение бактерий в стенку аппендикса и вызываемое им воспаление вызывает дополнительное повреждение кровеносных сосудов. Стенка отростка некротизирована и может разрываться (перфорация). Затем гнойное содержимое червеобразного отростка изливается в брюшную полость, вызывая перитонит.
Аппендицит вызывается закупоркой аппендикса твердым калом, так называемым «каловым камнем», примерно в 10% случаев.
Примерно в 6-11% удаленных придатков обнаруживаются острицы, паразит, который, вероятно, способствует развитию аппендицита.
Острый аппендицит — серьезное заболевание. До эры хирургии и антибиотиков 60–95% заболевших умирали.Шансом на выживание было спонтанное ограничение гнойного процесса за счет окружения червеобразного отростка жировой тканью, расположенной в брюшной полости (называемой большой сетью) и специализирующейся на защите от воспалительных процессов в брюшной полости и через кишечные петли. Затем образовывался так называемый пластрон, который обычно превращался в абсцесс и проникал в кишечник или через кожу наружу. В настоящее время благодаря хирургическому лечению аппендицит удается вылечить практически у всех пациентов.
Часто встречается острый аппендицит.Подсчитано, что это произойдет у 7-10% населения в течение жизни. Заболеть острым аппендицитом можно в любом возрасте. Чаще всего заболевание появляется на втором и третьем десятилетиях жизни. Новорожденные, младенцы и пожилые люди болеют редко.
Ведущим симптомом аппендицита является боль в животе. Обычно это тупая непрерывная боль, начинающаяся вокруг пупка и постепенно распространяющаяся на правую бедренную пластину.Там тоже боль становится острой, локализованной. Болезни усиливаются при движениях. Можно наблюдать, что больной неохотно двигается и защищает правый бок при ходьбе. У ребенка обычно отсутствует аппетит и даже не хочется есть любимую еду.
Боли в животе могут сопровождаться рвотой, обычно небольшой, особенно в начале заболевания. Содержимое рвоты чаще всего оральное. По мере прогрессирования заболевания может появиться зеленая рвота, с примесью желчи.Рвота желчью всегда беспокоит и должна стать поводом для срочного посещения хирурга с ребенком.
Острый аппендицит может сопровождаться субфебрильной или невысокой лихорадкой, обычно не выше 38,5 o С. Высокая лихорадка в начале течения болезни свидетельствует скорее о другом заболевании, чаще вирусного происхождения.
При обследовании ребенка с острым аппендицитом врач часто обнаруживает повышение температуры тела, обезвоживание, учащение пульса.При осмотре живота врач ищет болезненность (боль при надавливании) внизу живота с правой стороны и повышенное напряжение мышц с правой стороны живота. Ваш ребенок может больше жаловаться на боль в животе при кашле или постукивании по правой стороне живота. Ребенок испытывает сильную боль при более сильном надавливании и резком ослаблении брюшного давления с правой стороны (так называемые перитонеальные симптомы).
Следует отметить, что аппендицит у детей младшего возраста (до 5 лет) часто имеет атипичное течение и его симптомы могут напоминать вирусную желудочно-кишечную инфекцию с диареей и рвотой.Поэтому правильная диагностика аппендицита у детей затруднена, и чаще, чем у пожилых пациентов, они обращаются к хирургу с опозданием, что увеличивает риск осложнений в виде аппендицита или перитонита.
При появлении боли в животе, особенно если она тупая, непрерывная, начинается вокруг пупка и постепенно переходит на правую подвздошную пластинку, где становится острой, локализованной, следует срочно обратиться к врачу (напр.на СОР) . Если дискомфорт усиливается при движении, ребенок неохотно двигается, а при ходьбе защищает правый бок, то велика вероятность, что эти недомогания вызваны аппендицитом.
Не давайте ребенку никаких лекарств без консультации с врачом. Известно, что назначение антибиотиков смазывает картину болезни и может затруднить диагностику и сделать ее отсроченной. Давать ребенку обезболивающие до посещения врача также не рекомендуется. До осмотра врачом ребенку не следует давать ничего есть, потому что, если врач решит, что операция необходима, ребенок должен находиться натощак.
Острый аппендицит может проявляться способом, отклоняющимся от описанного выше классического проявления. Многие другие заболевания также могут иметь симптомы, подобные аппендициту.
Диагноз острого аппендицита называется «клиническим». Это означает, что опрос ребенка и осмотр врачом являются решающими в его установлении.В последнем особый акцент делается на многократном осмотре живота одним и тем же человеком. Некоторые центры по всему миру обычно не используют никаких дополнительных тестов для установления диагноза. Типичный анамнез и характерные симптомы при физикальном обследовании являются основанием для проведения лечения.
Для полного развития симптомов острого аппендицита обычно требуется 2-3 дня. В случае сомнений в диагнозе заболевания применяют так называемое активное наблюдение в условиях стационара.Больного госпитализируют в палату и натощак орошают капельными настоями. Большинство мировых центров применяют обезболивающее лечение препаратами, не меняющими клиническую картину (например, с помощью внутривенного введения парацетамола), по принципу, что «боль в животе, проходящая через парацетамол, не является аппендицитом». Некоторые хирурги не используют обезболивающие, чтобы установить диагноз и начать лечение раньше. Противовоспалительные препараты (ибупрофен, кетопрофен, диклофенак) могут изменить клиническую картину заболевания и отсрочить постановку правильного диагноза, поэтому их обычно не применяют у больных с подозрением на аппендицит.
Лабораторные и визуализирующие исследования полезны, хотя и не решающие, в диагностике аппендицита.
Лабораторные исследования обычно проводятся для определения общего анализа крови и концентрации С-реактивного белка ( С-реактивный белок - СРБ) в плазме. Повышение количества лейкоцитов (лейкоцитоз) и СРБ свидетельствует о воспалительном процессе, а нормальные значения помогают его исключить. Однако следует подчеркнуть, что у пациента может развиться острый аппендицит, несмотря на правильные результаты анализа, а также сами воспалительные параметры могут иметь место у человека без аппендицита.
Мочу также регулярно собирают для общего обследования, чтобы исключить инфекцию мочевыводящих путей, которая может иметь симптомы, сходные с аппендицитом.
Из лучевых исследований первое место занимает УЗИ брюшной полости и органов малого таза. Основная цель УЗИ – исключить заболевания других органов брюшной полости, например, кисты яичников у девочек, камни в почках и другие. Иногда удается выявить придаток на УЗИ и оценить его.Отсутствие визуализации червеобразного отростка не исключает его воспаления. Точно так же обнаружение структуры, которая может соответствовать воспаленному аппендиксу без сопутствующих абдоминальных симптомов, не требует хирургического лечения.
В особо сложных случаях может быть использована компьютерная томография (КТ) с применением контраста. Он очень эффективен при диагностике острого аппендицита. Подобно ультразвуковому исследованию, это исследование требует от рентгенолога определенных навыков чтения изображений.Следует подчеркнуть, что КТ сопряжена со значительным облучением брюшной полости, что небезразлично для здоровья ребенка, поэтому показания к этому обследованию должны быть взвешенными.
Дополнительные исследования при аппендиците носят вспомогательный характер. Подсчитано, что диагноз аппендицита по результатам УЗИ может быть правильно установлен у 80-90% больных, а на основании КТ у 90-92% больных. Многократное обследование у опытного хирурга позволяет поставить правильный диагноз у 95% больных.
Иногда хирург удаляет здоровый аппендицит, если вы подозреваете аппендицит. Считается, что удаление нормального аппендикса при неясных симптомах не является ошибкой. Лучше удалить нормальный аппендикс, чем отсрочить или прекратить лечение воспаленного аппендикса, вызывающего осложнения.
Хирургическая аппендэктомия является основным методом лечения острого аппендицита.Процедура проводится под общей анестезией, с разрезом внизу живота с правой стороны или лапароскопическим методом (операция проводится инструментами, вводимыми в брюшную полость через небольшие разрезы, под контролем камеры, вводимой в брюшную полость ). В зависимости от тяжести воспаления червеобразного отростка обычно применяют антибактериальную терапию - иногда достаточно ввести одну дозу антибиотика, а иногда антибиотик следует вводить в течение 5 дней и дольше.
Исследования взрослых пациентов из США показывают, что можно вылечить консервативно в определенных ситуациях (без хирургического вмешательства) с помощью антибиотиков широкого спектра действия.Однако это лечение эффективно не у всех пациентов — среди пациентов, получавших лечение антибиотиками, около 25% в конечном итоге требуют аппендэктомии.
В настоящее время консервативное лечение применяют в исключительных случаях, например, когда у больного развился так называемый пластрон (самокупирующееся воспаление), когда противопоказана общая анестезия, а также когда антибиотикотерапия начата до установления диагноза и клинически подтвердить это невозможно.
Прогноз острого аппендицита в настоящее время очень хороший. Операция приводит к полному выздоровлению. Летальность составляет 0,1-1% и в основном касается очень молодых (новорожденных) или пожилых пациентов и людей с тяжелыми заболеваниями.
Послеоперационные осложнения возникают в 10-15% случаев. В связи с гнойным характером воспалительного процесса чаще всего инфицируется операционная рана (от 10% до даже 25% при аппендиците).При этом требуется удаление гноя из раны, может быть показана длительная антибактериальная терапия. Гной, удаленный из брюшной полости, может накапливаться снова, образуя абсцесс. Наибольшая интенсивность симптомов обычно возникает примерно через 10 дней после операции. Такое осложнение может потребовать лечения антибиотиками или повторной операции. Как и при любом хирургическом вмешательстве и воспалении в брюшной полости, в брюшине могут образовываться спайки.
Хирург записывает на повторный прием.Обычно осмотр включает оценку общего состояния и физикальное обследование. Если использовались нерассасывающиеся швы, их удаляют. Не забудьте прочитать результат гистопатологического исследования удаленного гребня.
Рану следует контролировать на наличие признаков инфекции в период после выписки. Их появляется чаще всего 3-7. дней после операции, т.е. обычно после выписки больного из стационара. В случае появления покраснения, отека и болезненности в области операционной раны и выделения гнойного содержимого следует немедленно обратиться к врачу для проведения соответствующего местного лечения и возможной антибактериальной терапии.
Если через несколько дней после операции по удалению аппендикса у пациента появляется высокая температура, боли в животе, рвота и диарея, необходимо срочно обратиться к хирургу, так как причиной этих симптомов может быть образование абсцесса в брюшной полости.
Спайки (слипание двух кишечных петель или прилипание кишки к брюшной стенке) могут вызывать незначительные боли в животе у 1-2% больных после оперативного лечения аппендицита.Значительно реже они приводят к форме спаечной кишечной непроходимости. Сильные, приступообразные боли в животе, вздутие живота, задержка стула и газов, рвота, особенно с зеленоватым содержимым, требуют неотложной медицинской помощи с целью исключения или подтверждения спаечной кишечной непроходимости. Врач должен быть проинформирован о том, что ребенку была сделана операция по удалению аппендикса. В случае подтверждения спаечной непроходимости чаще всего требуется хирургическое вмешательство. Спаечная непроходимость может появиться в период от нескольких дней после операции по удалению аппендикса до даже многих лет после нее.
После аппендэктомии следует избегать напряженных занятий спортом (контактные виды спорта, физкультура) в течение 4-6 недель. К занятиям в школе можно вернуться, когда пациент сможет двигаться и сидеть в течение нескольких часов без боли. Занятия в бассейне и плавание возможны после заживления операционной раны/ран.
Профилактика остриц (мытье рук) и лечение при заболевании, предотвращение запоров.Это может предотвратить до 20% заболеваний. Невозможно предотвратить 80% оставшихся случаев неизвестной причины.
.Аппендицит (лат. appendix vermiformis ) — небольшое слепое выпячивание начального отдела толстой кишки. Когда-то он считался рудиментарным органом, который не выполнял никаких важных функций. В настоящее время считается, что из-за большого скопления лимфатических узлов играет роль в контроле симбиоза между человеческим телом и кишечной флорой.
Аппендикс представляет собой тонкую слепую трубку. Закупорка червеобразного отростка вызывает повышение давления внутри червеобразного отростка, вызывая нарушение кровотока и некроз . Каловые камни чаще всего являются причиной непроходимости аппендикса. Реже это могут быть опухоли, паразиты или разрастание лимфатических узлов.
Острый аппендицит может возникнуть у любого человека . Однако чаще всего от болезни страдают люди в возрасте от 5 до 20 лет.год жизни. Заболевание несколько чаще встречается у лиц мужского пола. Аппендицит чаще встречается в развитых странах, чем в бедных регионах мира. Неправильное хирургическое вмешательство приводит к таким осложнениям острого аппендицита, как перфорация и перитонит.
Боль является характерным симптомом острого аппендицита. Вначале он диффузный, располагается в центральной части живота.Через несколько часов развивается аппендицит. Затем боль переходит в область правой подвздошной ямки. Тошнота и рвота также очень распространены . Умеренно выраженная лихорадка возникает при остром аппендиците с неосложненным перитонитом.
Воспаление червеобразного отростка также вызывает увеличение частоты сердечных сокращений, что может восприниматься как учащенное сердцебиение.
Симптомы не всегда достаточно характерны, чтобы сразу предположить аппендицит.Аппендикс может располагаться по-разному внутри брюшной полости. Вт т.н. Боль может быть легкой .
Еще одной задачей является диагностика аппендицита у беременных . Увеличенная матка смещает аппендикс так, что он может оказаться под печенью. Необычные симптомы аппендицита могут свидетельствовать о воспалении желчного пузыря или почек. Аппендицит также вызывает неспецифические симптомы у детей младшего возраста. Вначале они обычно беспокойны, плаксивы и отказываются от еды.
Диагноз приступа острого аппендицита основывается на клинической картине и тщательном физикальном обследовании. В диагнозе учитывают характерное смещение болей в правую подвздошную ямку, нарастание болей с течением времени, наличие рвоты, болезненности и повышенного напряжения в животе. Также исследуют наличие характерных симптомов поражения брюшины воспалительным процессом, таких как симптом Блюмберга, симптом Яворского или симптом Ровсинга. Боль в правой подвздошной области также усиливается при ректальном исследовании .
Перед процедурой всегда проводятся анализы крови и мочи. Дополнительные тесты, такие как лабораторные тесты и визуализирующие исследования, полезны, но не должны задерживать постановку диагноза и хирургическое лечение. Анализы крови могут подтвердить наличие воспаления. В свою очередь, компьютерная томография может помочь в сомнительных случаях.При дифференциальной диагностике следует учитывать другие причины острого живота, такие как:
Хирургическое удаление — единственный способ лечения острого аппендицита. Лечение следует проводить как можно скорее после появления симптомов. Промедление с операцией способствует развитию гангренозного аппендицита или разрыву червеобразного отростка. Аппендэктомия выполняется классическим или лапароскопическим методом.Однако предпочтительнее классическое лечение. В случае возникновения абсцесса необходимо поставить дренаж. Также рекомендуется послеоперационная антибактериальная терапия.
Прогноз после операции благоприятный при условии быстрого начала лечения и хорошего общего состояния пациента.
Какая диета после аппендицита? Обычно в первые сутки после процедуры больному рекомендуется пить небольшое количество жидкости, преимущественно воду или некрепкий чай. Затем пациенту разрешается употреблять подслащенные напитки. При отсутствии осложнений со второго дня после процедуры в рацион вводят кашицу из риса или мелкой крупы.Первый стул после операции означает, что ваш пищеварительный тракт работает нормально. Затем вы можете перейти на мягкую диету. В его состав входят, например, супы-пюре, приготовленные с овощами или нежирным мясом. Если состояние здоровья больного позволяет, через несколько дней в рацион вводят легкоусвояемую твердую пищу. В таких случаях следует избегать трудноперевариваемых продуктов, таких как цельнозерновой хлеб, семечки и орехи, сырые овощи и фрукты, жирное или жареное мясо. Через некоторое время можно включить другие продукты, постепенно возвращаясь к рациону до операции.
.Аппендицит у ребенка является особенно трудным для диагностики состоянием. Это довольно редкое явление, поэтому его симптомы можно легко не заметить. Между тем болезнь развивается лавинообразно и может представлять большую угрозу для здоровья маленького пациента.
Иногда его называют «пальцем в перчатке». Аппендикс представляет собой небольшой участок длиной в несколько сантиметров. Расположен на правой стороне живота, чуть выше паха. Ровно в том месте, где тонкая кишка, где происходит процесс всасывания питательных веществ, переходит в толстую кишку. Здесь формируется стул.
Похоже, что аппендикс торчит из места соединения кишечника. Это избыточный элемент в организме, безобидный остаток их развития во внутриутробном периоде.
Характеризуются неожиданным возникновением и сильными болями, при этом больной чаще всего полностью здоров.
Аппендицит чаще всего поражает детей, особенно в возрасте от 6 до 12 лет. Тем не менее, это также может произойти у младенца или малыша. Тогда это очень опасно, потому что не дает никаких симптомов, которые могли бы ему предшествовать.
Появляется внезапно и с большой силой.Он также очень быстро развивается. Так как же распознать аппендицит у детей? Есть несколько важных симптомов, и вот некоторые из них.
Появляется внезапно. Ребенок может жаловаться на боли в правой половине живота, над пахом, возле впадины тазовых костей, возле пупка.
Первым признаком является дискомфорт, который, однако, быстро переходит в сильную боль. Он может быть непрерывным или пароксизмальным. Пациенты часто отмечают, что это самая сильная боль, которую они когда-либо испытывали.
У детей трудно определить место боли. Маленькие пациенты не могут сказать, где у них болит. Кроме того, их внутренние органы еще не расположены так, как у взрослых. Поэтому боль может появиться и на другой стороне живота .
На гастрит также может указывать тот факт, что боль усиливается при движении правой ногой.
При аппендиците повышается температура тела. Часто она колеблется в пределах 37-38 градусов Цельсия, но в тяжелых и запущенных состояниях лихорадка может достигать 39 градусов Цельсия.
При болезни также учащается сердцебиение, может появиться озноб и тремор . На это также указывает наклон ребенка вправо и боль при попытках выпрямиться.
Первым симптомом аппендицита является отсутствие аппетита.Однако это не симптом, характерный только для этого заболевания, что может привести к его недооценке.
Проблема начинается, когда к отсутствию аппетита присоединяются рвота, тошнота и боли в животе. Также отмечается повышенная температура тела. Когда все эти симптомы присутствуют вместе в достаточно высокой концентрации, это аппендицит .
Диарея у маленького ребенка всегда довольно опасна, так как может привести к обезвоживанию организма. В случае аппендицита это также связано с газами, лихорадкой и болью в животе.
Метеоризм также особенно болезненный во время болезни. Они могут длиться до нескольких дней, что приводит к дальнейшим проблемам с кишечником.
Наиболее распространенной причиной аппендицита являются бактерии, которые развиваются, когда кишечник забивается фекалиями.Аппендикс при этом лишается сообщения с кишечником и не очищается. Бактерии начинают размножаться.
Все это приводит к болям, иногда к удушью, и есть риск разрыва. Это один из самых неблагоприятных сценариев, так как в этом случае бактерии могут попасть в брюшную полость и вызвать опасный для здоровья перитонит.
.Первоначально аппендицит протекал бессимптомно. Со временем появляются сильные боли и, среди прочего, тошнота, рвота и отсутствие аппетита. Бывает, что у некоторых больных (беременных женщин, детей и пожилых людей) появляются нехарактерные для этого недуга симптомы.
Аппендикс, широко известный как слепая кишка, , представляет собой небольшое, слепое выпячивание кишки .Чаще всего она имеет длину около 8-10 см и обычно лежит в области правой нижней части живота или свободно свисает к тазу. Его роль до конца не выяснена, хотя в связи с тем, что у детей аппендикс обильно выстлан абсорбирующей тканью, предполагается участие в формировании иммунитета .
Аппендицит — одна из наиболее частых причин острой боли в животе, требующая хирургического вмешательства. Это заболевание может возникнуть в любом возрасте, хотя чаще всего его выявляют у подростков и взрослых до 40 лет.
По оценкам, в развитых странах около 16% людей нуждаются в хирургическом вмешательстве по поводу аппендицита.
Наиболее частой причиной аппендицита является закрытие его просвета . Они могут быть вызваны, среди прочего:
Блокирование оттока слизи из червеобразного отростка вызывает повышение давления в его просвете, что приводит к сдавлению сосудов и, как следствие, некрозу стенки червеобразного отростка . Воспаленная и некротизированная стенка легко перфорируется, в результате чего инфицированное содержимое из просвета червеобразного отростка изливается в брюшную полость, распространяя воспаление на окружающую брюшину.
Другой причиной может быть аппендицит , повреждение слизистой оболочки кишечника.В результате слизистая оболочка более восприимчива к инфекции бактериями, присутствующими в кишечнике, что может вызвать воспаление.
Вначале симптомы не очень специфичны и умеренно выражены. Обычно сначала появляются трудно локализуемые колики боли в животе . По мере прогрессирования заболевания, обычно через несколько или несколько часов, боль локализуется ближе к правому низу живота, жалобы становятся более выраженными, а каждое изменение положения вызывает усиление болей.Дополнительно боль обычно сопровождается:
Следует иметь в виду, что только около 50% людей имеют специфические симптомы заболевания. Однако у некоторых пациентов течение и симптомы аппендицита могут быть крайне необычными, например, у беременных женщин, детей и пожилых людей.
Из-за увеличения матки кишечник меняет свое положение, а червеобразный отросток часто смещается вверх, к правой реберной дуге. Этот факт делает симптомы запутанными и затрудняет диагностику болезни. Подозрение на аппендицит у беременной всегда требует срочной диагностики и дифференциации с другими заболеваниями органов брюшной полости (например, холецистолитиазом) и исключения гинекологических и акушерских причин, к которым относятся:в преждевременная отслойка плаценты.
Аппендицит – самая частая причина оперативных вмешательств у беременных!
Аппендицит — одна из многих причин болей в животе у детей. Редко встречается у детей в возрасте до 2 лет и чаще встречается у детей старшего возраста. У них может развиться аппендицит без типичных симптомов, и симптомы довольно неспецифичны.Они встречаются гораздо чаще, чем боль:
В результате заболевание сложнее диагностировать.
Начало заболевания у пожилых людей обычно более коварное. Часто воспаление принимает ограниченную форму с образованием перипендикулярного инфильтрата , который может сдавливать желудочно-кишечный тракт, давая такие симптомы кишечной непроходимости, как:
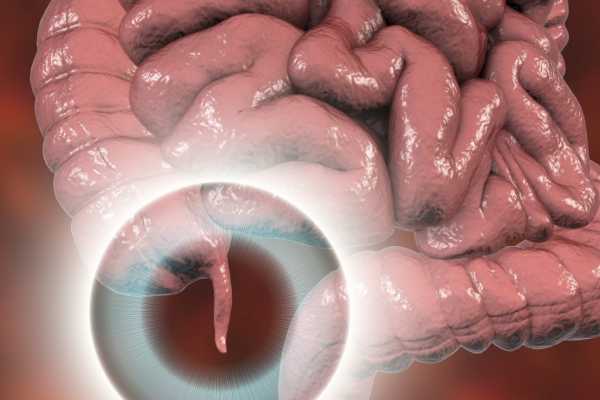
Заболевание может развиваться быстро или медленно. Если течение болезни быстрое и симптомы развиваются менее чем за сутки, возможна перфорация червеобразного отростка и, как следствие, распространение воспаления на брюшину. Быстро развивающаяся форма заболевания — острый аппендицит.
Поскольку болезнь прогрессирует медленнее, воспаление можно уменьшить путем приклеивания придатка к соседним тканям.Затем формируется периаппендикулярный инфильтрат , чаще всего проявляющийся опухолью в брюшной полости . Он может рассасываться самопроизвольно после разблокирования оттока просвета червеобразного отростка или, если отток просвета червеобразного отростка все еще блокирован, на месте инфильтрата может образоваться абсцесс.
Аппендицит – это состояние, требующее срочной медицинской консультации.
На приеме врач:
Характерным для аппендицита является , симптомом Яворского . Его проверяют в положении лежа, поднимая нижнюю конечность, сдавливая область аппендикса, а затем медленно опуская конечность.Симптом считается положительным, когда боль усиливается при движении конечности вниз.
Часто ценным тестом является USG , который может помочь определить источник вашего состояния. Это быстро, легкодоступно и часто используется для диагностики симптомов боли в животе. Однако следует иметь в виду, что не всегда удается визуализировать пораженный отросток при осмотре.
Основным методом лечения является аппендэктомия , то есть хирургическое удаление червеобразного отростка.Процедура может быть выполнена лапароскопическим или классическим , а на выбор метода влияют:
Аппендикулярный инфильтрат лечится консервативно в условиях стационара с внутривенным введением антибиотиков и инфузией. Затем терапию продолжают с применением пероральных препаратов, а через несколько недель проводят плановую аппендэктомию.При появлении абсцесса в области придатка в процессе заболевания проводят дренирование чрескожно под контролем УЗИ или хирургическим путем.
Быстро обнаруженный аппендицит имеет хороший прогноз, если своевременно проводится успешное лечение. Однако следует помнить, что у детей, беременных женщин и пожилых людей заболевание может протекать атипично без характерных симптомов. Поэтому следует проявить бдительность и при появлении тревожных симптомов обратиться к врачу, который на основании клинических анализов и результатов дополнительных анализов поставит диагноз и окажет профессиональную помощь.
.Приложение обычно дает о себе знать внезапно. Без предшествующих симптомов ребенок начинает жаловаться на очень сильную, прогрессирующую боль в животе справа от пупка . У него также может быть лихорадка и тошнота. При аппендиците нужно действовать быстро, поэтому не игнорируйте любые симптомы, указывающие на него. Как можно скорее отправляйтесь с ребенком в отделение неотложной помощи, где будет выполнена аппендэктомия .Как проходит восстановление после такой операции и нужно ли вводить на это время ребенку специальную диету? Проверьте, мы предлагаем!
Чаще всего проблемы с аппендиксом возникают у человек в возрасте от 5 до 20 лет . Очень редко встречается у младенцев. Однако есть вероятность, что аппендикс заболеет в любом возрасте.
Бывают случаи, когда аппендикс не удаляют, несмотря на острое воспаление. Первый – это когда – это периаппендикулярный инфильтрат . Затем больного следует лечить антибиотиками в течение 6-12 недель и только после этого можно удалять аппендикс. Второй случай - развитие аппендикулярного абсцесса .Затем необходима операция по опорожнению абсцесса, дополнительно проводят лечение антибиотиками.
Опытный педиатр рассказывает о коликах у грудничка – как распознать колики и чем помочь ребенку? Нужно ли показывать младенца, страдающего коликами, врачу?
К симптомам острого аппендицита также относятся:
См. также
.Острый аппендицит поражает 7-10% населения. Обычно поражает молодых людей в возрасте от 20 до 30 лет. Пожилые люди, а также новорожденные, младенцы и дети болеют редко, но и у них может случиться аппендицит. Так как же распознать его у малыша и что тогда делать?
В начале стоит отметить, что хотя аппендицит у самых маленьких встречается редко, в основном он такой же, как и у взрослых.Причины этого тоже схожи, среди которых перечислим:
У детей дополнительной причиной может быть проглоченное инородное тело, которое находится в аппендиксе, например, пешка, бусина или другой мелкий элемент.
Острый приступ червеобразного отростка возникает внезапно.Первым симптомом обычно является то, что малыш жалуется на сильную боль в животе в области пупка, которая распространяется вниз на правый бок. Боль колющая, колющая, иногда проходит и приходит снова. Усиливается при кашле и движении. Мы можем распознать его по тому, что ребенок неподвижно лежит на боку с согнутыми ногами — это положение приносит некоторое облегчение.
При надавливании на живот детей боль усиливается, и становится еще сильнее, когда мы убираем от него руку.Малолетний ребенок, безусловно, сможет точно определить боль, но проблема возникает с совсем маленькими детьми и младенцами. К врачу непременно нужно идти с малышом, который плачет и не хочет трогать свой животик.
Дополнительно малыш может показать:
Приступ аппендикса у детей можно спутать, например, с перекрутом кисты яичника , бактериальной инфекцией, абдоминальным лимфаденитом, воспалением мочевыводящих путей или аднекситом. Тесты, которые проводятся для диагностики этого заболевания, включают:
Если врач диагностирует острый аппендицит, он или она направит ребенка в больницу для операции. При этом недуге лечение обычно включает аппендэктомию, т.е. удаление придатка.Ее проводят под общим наркозом, а маленького пациента следует натощак на 6 часов раньше.
Операция длится от нескольких минут до полутора часов. Все чаще аппендикс иссекают лапароскопически.
Во время операции врач обычно делает разрез длиной 3-4 см с правой стороны пупка и через него достигает червеобразного отростка. Затем рану ушивают и швы либо рассасываются самостоятельно, либо снимаются примерно через неделю.
Хирургическое удаление червеобразного отростка не проводят только при наличии у больного периаппендикулярного инфильтрата . В этом случае слишком велик риск распространения инфекции, и вместо хирургического вмешательства назначают антибиотики. В качестве альтернативы врач может порекомендовать дренирование кожи под контролем УЗИ.
Операция или антибиотик - что делать при аппендиците?
После операции малышу сначала будут давать капельницу, затем - легкоусвояемую кашицу .Он сможет пить на следующий день после операции. Родители получат рекомендации по питанию от врача больницы.
Напоследок добавим, что прогноз при остром аппендиците очень хороший, и процедура связана с полным выздоровлением ребенка. Смертность очень низкая (0,1-1%) и в основном поражает новорожденных и пожилых людей, а также людей, страдающих тяжелыми заболеваниями.
После удаления аппендикса хирург назначит дату для последующего визита. Следует контролировать место иссечения гребня и сообщать о любых тревожных симптомах (боль в животе, лихорадка, рвота или диарея).
См. также:
Как распознать аппендицит?
Когда следует удалить аппендикс?
Внимание! Приведенный выше совет носит только рекомендательный характер и не может заменить визит к специалисту. Помните, что при любых проблемах со здоровьем необходимо обязательно обратиться к врачу!
.Воспаление червеобразного отростка может иметь разные причины. Чаще всего возникает в результате закупорки червеобразного отростка каловыми камнями. Это заболевание характеризуется разнообразными симптомами, поэтому необходимо дифференцировать диагностику с другими заболеваниями органов брюшной полости.
Аппендикс представляет собой небольшое трубчатое выпячивание толстой кишки, точнее слепой кишки.Обычно она составляет около 8-10 см в длину, но бывает, что у некоторых людей она превышает 20 см. Находится с правой стороны, возле правой подвздошной ямки. Однако его положение определяется индивидуально, поэтому аппендикс может:
В редких случаях у лиц с аномальным заворотом кишечника аппендикс располагается вблизи левой подвздошной ямки. Необычное расположение, которое влияет на предполагаемые симптомы аппендицита, иногда может затруднить постановку четкого диагноза. Функция приложения полностью не исследована. Исследования, проведенные в 2009 году американскими учеными из Университета Дьюка, доказали, что он выполняет иммунологическую роль — производит лейкоциты и хранит полезные бактерии. Тем не менее, его удаление не оказывает негативного влияния на функционирование организма.
Аппендицит может быть вызван различными факторами.Его наиболее частые причины:
Аппендицит характеризуется острым и внезапным течением. Хронический аппендицит не выделяют. Однако после острой фазы так называемая пластрон - воспалительное склеивание придатка.
Острый аппендицит у детей встречается довольно редко. Это течение не отличается от течения заболевания, наблюдаемого у взрослых . У очень маленького ребенка бывает трудно распознать аппендицит. Родителя должны насторожить следующие симптомы:
В случае младенцев особенно важно своевременное вмешательство – помимо разрыва аппендикса, у них может наступить обезвоживание. В целом, интенсивные симптомы, свидетельствующие о проблемах с пищеварительной системой, не следует игнорировать. У малышей наиболее частой причиной аппендицита является проглатывание небольшого инородного тела, напр.части игрушки, пуговица. Инородное тело удаляется вместе с содержимым, оставшимся в червеобразном отростке во время аппендэктомии.
В разделе HelloZdrowie вы найдете продукты, рекомендованные нашей редакцией:
Интимное здоровье и секс, Иммунитет, Хорошее старение, Энергия, Красота
Набор для хорошего секса Wimin, 30 пакетиков
139,00 зл.
Иммунитет
28,39 зл.
Иммунитет
Iskial MAX + GARLIC, Пищевая добавка для поддержки иммунитета и дыхательной системы, 120 капсул
42,90 зл. Beauty
Wimin Set с SOS PMS, 30 пакетиков
139,00 злотых
Resistance
Naturell Omega-3 500 мг, 240 капсул.
30.00 PLN
Наиболее типичным симптомом аппендицита является острая боль в животе - сначала по всему телу (разлитая висцеральная боль), затем переходящая в правую подвздошную ямку, чуть выше правого паха. Течение заболевания может принимать различные формы – это связано с анатомическим расположением червеобразного отростка. Ввиду схожести с другими заболеваниями органов брюшной полости аппендицит ставится диагноз каждый раз при возникновении болей в животе неясного генеза. Другие симптомы, которые могут наблюдаться при аппендиците:
В клинических исследованиях наблюдалось повышенное количество лейкоцитов и увеличение процентного содержания нейтрофилов.
Иногда из-за локализации симптомы аппендицита необычны или значительно ослаблены, что затрудняет диагностику. Чаще всего боли нет, а только небольшая болезненность при надавливании. Также может быть метеоризм, общая слабость или чувство несварения. Если червеобразный отросток расположен близко к тазу, боль появляется с левой стороны и сопровождается давлением на мочевой пузырь.
Симптомы аппендицита у беременных не отличаются от симптомов у других взрослых. Первоначально было: слабость, отсутствие аппетита, боли внизу живота. Однако симптомы обычно ошибочно принимают за жалобы на беременность. Затем боль усиливается и усиливается до рвоты, лихорадки, запоров и учащения пульса. Лечение аппендицита у беременных заключается в хирургическом удалении.
Диагноз аппендицита ставится на основании анамнеза , физикального осмотра, анализа крови и УЗИ органов брюшной полости. В некоторых случаях необходимо выполнить компьютерную томографию. Важное значение в диагностике имеет ректальное исследование, при котором больной испытывает боль при аппендиците. Другие используемые методы включают симптом Яворского и Ровсинга.Важным этапом в постановке диагноза является исключение других состояний, таких как болезнь Крона, острый панкреатит, острое воспаление желчного пузыря, а также пиелонефрит или острый гастроэнтерит. Женщинам детородного возраста также необходимо провести полное гинекологическое обследование для исключения причин со стороны репродуктивной системы.
Лечение аппендицита, как правило, требует хирургического вмешательства, во время которого удаляют воспаленный аппендикс и возможные последствия развития воспалительного процесса в брюшной полости.Операция может быть выполнена по классической методике или с помощью лапароскопа – какой метод в данном случае более эффективен, не установлено, используются оба. Антибиотикотерапия и наблюдение, иногда также чрескожное дренирование, используются у пациентов, у которых развивается периаппендикулярный инфильтрат или аппендикулярный абсцесс. Воспалительный инфильтрат является результатом защитных реакций организма и уменьшает площадь воспаления, благодаря чему не возникает разлитой перитонит, создающий опасную для жизни ситуацию.Поскольку хирургическое удаление инфильтрата сопряжено с риском осложнений и его наличие не опасно, оперативное вмешательство в этом случае обычно не применяют.
Боль в животе всегда может означать аппендицит или другое серьезное заболевание. Нужна медицинская диагностика. Чем раньше будет поставлен диагноз, тем больше шансов на успешное лечение и выздоровление.
Наиболее опасным осложнением аппендицита является его разрыв.Эта ситуация приводит к перитониту, который может закончиться септическим шоком, сепсисом и даже смертью.
Литература:
Содержание веб-сайта предназначено только для информационных целей и не является медицинской консультацией.Помните, что при любых проблемах со здоровьем необходимо обязательно обратиться к врачу.
. . Adobe Stock
. Adobe Stock