2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Экспертным мнением делится Эльдар Гусейнов, врач-пульмонолог, заведующий поликлиникой ФГАУ «НМИЦ ЛРЦ» Минздрава России.
 shutterstock.com
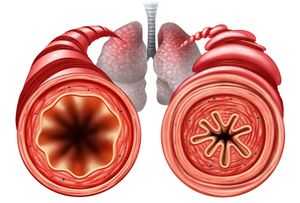
shutterstock.comБронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, которое приводит к нарушению нормального дыхания. Различными видами астмы страдает около 10% населения планеты. В половине случаев болезнь развивается в детском возрасте, также может возникать у взрослых людей в возрасте до 40 лет. На данный момент нет возможности полностью излечить болезнь, но патологию можно контролировать. Если правильно подобрать препараты и соблюдать все рекомендации врача, человек может жить без обострений и постоянных приступов. На появление и степень болезни влияет генетика, экология, питание, эндокринные патологии, иммунодефицитные состояния.
Глобально причины возникновения астмы можно разделить на два фактора: внешнее воздействие и изменение внутренних процессов организма. При отягощенной наследственности вероятность развития астмы возрастает. К факторам внешнего воздействия относят развитие гиперчувствительности к раздражителям: астма вызывается аллергией. Это может быть аллергия на пыль, пыльцу растений, эпителий и шерсть домашних животных. Изменение внутренних процессов в организме приводит к чрезмерной реакции в ответ на присутствие в организме инфекции, когда иммунная система расценивает микроорганизмы и продукты их жизнедеятельности как аллергены. При длительном и постоянном контакте с инфекцией воспалительный процесс в бронхиальном дереве находится в активной фазе, что повышает чувствительность организма к внешним аллергенам — развивается смешанная форма астмы.
shutterstock.comЧасто основной причиной становятся аллергены: пыль (даже книжная), лекарственные препараты, вещества в моющих средствах, корма для животных, работа на вредном производстве. Курение также провоцирует приступы бронхиальной астмы.
Как начинается астма. Основным симптомом бронхиальной астмы является приступ удушья — человек испытывает затруднение на выдохе, появляется свистящее дыхание. Далее развивается одышка, поверхностное дыхание — вдохи получаются неглубокими, но частыми. И кашель, который развивается в результате раздражения рецепторов благодаря воспалительным процессам в бронхах. Кашель при астме бывает длительный, преимущественно с отхождением мокроты светлого цвета.
shutterstock.comК факторам риска развития астмы можно отнести наличие аллергии, ожирения, курение, загрязненный окружающий воздух, наличие хронического стресса, гормональные нарушения и, конечно, наследственную предрасположенность.
Главные признаки астмы:
Чаще симптомы проявляются ночью, ранним утром и при контакте с провоцирующими факторами.
Основная цель лечения астмы — добиться стойкого отсутствия обострений, уменьшить или полностью убрать приступы, улучшить качество жизни. Чаще всего для достижения поставленных целей приходится назначать ингаляционные гормональные препараты: базисная терапия. В зависимости от тяжести могут подключаться и негормональные препараты. При аллергической астме, когда известен аллерген, устранение контакта с аллергеном может привести к отсутствию симптомов даже без лечения.
shutterstock.comЛечение астмы проводят врачи-пульмонологи, которые назначают общеклинические и специфические анализы, чтобы подтвердить диагноз. При этом немаловажно участие самого пациента в лечении — выполнение назначений, проведение самостоятельных дыхательных тестов, благодаря чему достигается контроль над астмой.
Статья носит рекомендательный характер и не является руководством к действию. При подозрении на астму обратитесь к врачу, который поставит диагноз и определит план лечения конкретной клинической ситуации.
ЗОЖ-канал с лайфхаками, диетами, упражнениями в телеграме! Подписывайся
Астма кошек — одна из наиболее распространенных патологий дыхательной системы среди кошек. По статистике в большинстве случаев проявления симптомов кашля и затрудненного дыхания у кошек причиной является именно бронхиальная астма.
Астма кошек — это хроническое воспалительное заболевание, поражающее бронхи и бронхиолы и сопровождающееся их сужением (обструкцией). Заболевание провоцируется аллергенами, попадающими в просвет дыхательных путей и оседающими на слизистой оболочке. Что, в результате, вызывает местную воспалительную реакцию аллергического характера и повышенное выделение слизистого секрета. Все эти изменения приводят к сужению и затруднению работы мелких бронхов, что в свою очередь провоцирует нарушение дыхания, кашель и повышенную утомляемость.
Причины развития бронхиальной астмы кошек на текущий момент до конца не изучены. Известно, что провоцирующими факторами могут быть:
Наиболее распространенными аллергенами-провокаторами являются:
Обострение симптомов также может спровоцировать чрезмерно низкая влажность воздуха (ниже 30%). Именно этим зачастую объясняются зимние обострения в период активного отопительного сезона.
На ранней стадии развития распознать проявления астмы довольно сложно. Первым симптомом может быть затрудненное или усиленное дыхание в совокупности с повышенной утомляемостью. На этой стадии астму следует дифференцировать от сердечной или инфекционной патологии.
На более поздних стадиях появляется основной симптом астмы кошек - сухой кашель, при этом симптомы затрудненного дыхания и повышенной утомляемости, как правило, усиливаются. По мере нарастания тяжести симптомов может появиться угроза жизни пациента. Если во время не вмешаться, может наступить смерть от удушья.
Проявляющийся у кошек кашель можно спутать с попыткой откашлять или отрыгнуть комочки шерсти или корма. Отличить подобные проявления от астматического кашля можно прежде всего по положению тела кошки во время кашля. Во время приступа астмы кошка значительно вытягивает шею, расставляет грудные конечности в стороны и старается принять более горизонтальное (распластанное) положение, при этом в результате откашливания комочков шерсти не появляется, но возможно выделение небольшого количества слизи.
Чаще всего кашель, связанный с астмой проявляется у животных среднего возраста (от 2 до 8 лет). Кошки болеют примерно в два раза чаще, чем коты. Отмечена большая склонность к астме у кошек сиамской и гималайской пород среди прочих.
При проявлении регулярных приступов кашля следует, как можно раньше обратиться к ветеринарному доктору для уточнения причин и назначения адекватного лечения.
Астма не заразна, ей нельзя заразить другую кошку или человека. Однако, если в вашем доме большинство членов семьи испытывают затруднения с дыханием и подкашливают — это повод глубоко задуматься над тем, что вас окружает.
Астму следует дифференцировать от ряда других патологий дыхательной системы.
Сделать это можно на основе истории болезни, описания симптомов, осмотра и дополнительных тестов.
При описании симптомов, доктору может оказаться полезной видеосъемка приступа.
После сбора всех данных, доктор проведет осмотр, послушает кошку и при необходимости прибегнет к помощи дополнительных исследований:
Рентген, пожалуй, один из наиболее ценных методов диагностики заболеваний дыхательной системы. На рентгеновском снимке можно оценить состояние трахеи, бронхов, легочной ткани, размеры сердца и состояние легочных сосудов. Астма кошек в большинстве случаев провоцирует достаточно характерные изменения на рентгенограмме. Прежде всего, это характерные изменения бронхиального и легочного рисунка.
По анализам крови можно оценить признаки воспалительного (инфекционного) и аллергического процесса. Так в ряде случаев при астме может быть повышена концентрация эозинофилов.
При этом исследовании дыхательная система осматривается изнутри при помощи специального оборудования — эндоскопа. Оценивается внутренняя структура бронхов, трахеи, состояние слизистой и проводится лаваж (смыв) с последующим лабораторным анализом содержимого бронхов. Таким образом, можно выявить возбудителей различных инфекций (например, токсоплазм), обнаружить признаки онкологической патологии, а также нарушения структуры и работы бронхов и трахеи. Исследование проводится под общей анестезией.
Если диагноза астма подтвердился, прежде всего, не стоит отчаиваться. Современная медицина позволяет успешно контролировать и профилактировать астматические приступы.
Самая главная задача в лечении астмы — это выявление провоцирующих аллергенов. Можно до бесконечности бороться с проявляющимися симптомами, однако выявление и удаление провокаторов позволяет в ряде случаев полностью прекратить приступы и избавить кошку от необходимости принимать медикаменты.
Для того чтобы определить спектр подозреваемых помогут следующие приемы:
1. Проанализировать время и сезонность проявления симптомов. Например, известны случаи, когда приступы провоцировались строго во время цветения определенного домашнего цветка.
2. Изучить все новые предметы, средства бытовой химии, одежду, парфюмерию появившиеся в доме за 1-2 месяца до начала проявления симптомов или их резкого усиления.
3. Понаблюдать за поведением кошки в течение дня — где она бывает, с чем или кем контактирует и т. д.
Даже если выявить конкретные провокаторы не удалось необходимо соблюдать общие принципы, позволяющие снизить вероятность проявления новых приступов:
1. Не курите в одном помещении с кошкой.
2. Чаще проводите влажные уборки.
3. Полезным может оказаться установка очистителя и/или увлажнителя воздуха.
4. В период активного цветения не выпускайте кошку на улицу.
5. Старайтесь свести к минимуму использование бытовой химии или попытайтесь найти «зеленую» альтернативу.
6. Замените «пылящий» наполнитель для кошачьего туалета.
7. Избегайте стрессов (как эмоциональных, так и физических), они могут спровоцировать приступ.
В том случае если симптомы причиняют ощутимый дискомфорт, кошке может потребоваться медикаментозная терапия. В лечении астмы кошек возможно применение нескольких групп препаратов:
Расширяют бронхи, облегчая тем самым дыхание. Применяются в сочетании с противовоспалительными препаратами при их недостаточной эффективности.
Оказывают противовоспалительное действие, тем самым влияют на основной компонент заболевания. Препараты этой группы быстро и эффективно снимают симптомы, однако таблетированная и инъекционные формы при длительном приеме могут вызывать ряд побочных эффектов.
Также оказывают противоспалительное действие, снижая выраженность аллергической реакции. По эффективности уступают кортикоидам, однако при этом имеют меньшее количество побочных эффектов.
Высокоэффективным и очень перспективным направлением является применение аэрозольных форм бронхорасширяющих или гормональных препаратов. Таким образом, удается существенно уменьшить вероятность проявления побочных эффектов и повысить терапевтическую эффективность. Основной сложностью в этом случае является непосредственно сам процесс дачи такого медикамента кошке.
Однако сейчас появилось специальное приспособление для облегчения этого процесса – Аэрокет (Aerokat). Это насадка для ингалятора представляющая из себя накопительную камеру, в которую поступает аэрозоль из баллончика и маску, через которую кошка вдыхает лекарство. Приобрести Aerokat можно за рубежом (через интернет-магазины или знакомых) или в нашей клинике на приеме у профильного специалиста (предварительно уточнив наличие по телефону).
05.05.2020
5 мая отмечается Всемирный день борьбы с бронхиальной астмой.
Бронхиальная астма на сегодня является одним из самых распространенных заболеваний, как среди взрослого населения, так и среди детей. Сегодня в мире астмой страдает 235 миллионов человек. При этом за последние годы число заболевших существенно увеличилось.
В Челябинской области проживает более 30 тысяч астматиков.
Признаками астмы не обязательно являются свистящее дыхание и удушье. Больной также может жаловаться на тяжесть в грудной клетке, сухой кашель, хрипы, затрудненное дыхание, бледность. Симптомы могут усиливаться ночью или рано утром. У детей астма обычно начинается с часто повторяющихся бронхитов на фоне простудных заболеваний, а также частых острых респираторных заболеваний, и получающих необоснованные курсы антибиотикотерапии.
Развитие астмы начинается с частых вирусных инфекций. Здесь важно вовремя выявить аллергическую направленность заболевания и найти причинно-значимый аллерген, чтобы избежать развития осложнений.
Как проводится диагностика астмы?
При осмотре пациента врач ориентируется, в основном, на клиническую картину заболевания, а также оценивается уровень эозинофилов в крови и мокроте, историю развития заболевания, связь с аллерго (сезонное) обострение, связь с приемом пищи, медикаментами, животными, бытовой фактор. Проводится исследование функции внешнего дыхания с помощью спирографии и дополнительно выявляются причинно-значимые аллергены по крови.
Каковы причины возникновения заболевания?
Причины возникновения астмы еще недостаточно ясны медикам. Здесь имеет значение, как наследственная предрасположенность, так и внешние факторы: воздействие аллергенов, частые вирусные болезни, неправильный образ жизни, условия окружающей среды, социальная принадлежность. У детей главным толчком к развитию заболевания становятся аллергия и частые болезни. Особое внимание хочется обратить на курение. Если родители курят возле ребенка или в доме, они должны осознавать, что вся вина за учащение приступов астмы у ребенка ложится на них.
Астма всегда передается по наследству?
Если у кого-то из родственников есть астма, то вероятность заболеть у следующего поколения достаточно высока. Но у некоторых больных с бронхиальной астмой в родне ею никто не страдает, и, наоборот, не у всех родителей с астмой появляются больные дети. Причины такого явления еще не выявлены.
Так, у одного человека признаки астмы могут проявиться в детстве, а у другого – только в зрелом возрасте. Здесь решающую роль играет провоцирующий фактор.
Аллергия является обязательной «спутницей» астмы? Как они связаны друг с другом.
Аллергия является ключевым фактором при формировании астмы, но не обязательным. Появление астмы при аллергии провоцирует постоянное воспаление дыхательных путей. Например, началом развития болезни могут послужить: курение, промышленный фактор, пищевые аллергены, частые вирусные и бактериальные. С возрастом опасными становятся уже ингаляционные аллергены – клещ домашней пыли, аллергены животных и птиц, пыльцевые и грибковые аллергены. Считается, что ранний контакт ребенка с домашними питомцами может спровоцировать развитие бронхиальной астмы.
Излечима ли астма?
Астма – это хроническое заболевание, избавиться от него нельзя, можно лишь увеличить срок ремиссии и улучшить качество жизни пациента. При этом нередки случаи, когда ребенок с бронхиальной астмой в подростковом возрасте просто «перерастает» ее, она исчезает, но может снова возникнуть уже в более зрелом возрасте. Особенно часто это встречается у мальчиков.
При этом в дошкольном возрасте реже болеют девочки, но когда они подрастают и начинаются проблемы с весом (ожирение или резкое похудение на строгой диете), приступы астмы могут значительно участиться.
Поэтому у школьников особенно важно проводить качественное лечение и профилактику бронхиальной астмы и аллергии, чтобы облегчить их течение во взрослой жизни. Своевременная диагностика, адекватное лечение и налаживание быта позволяют добиться значительного улучшения жизни пациентов
с астмой.
Какие методы лечения астмы существуют?
Врач индивидуально подбирает базисную терапию с учетом тяжести заболевания. Она может быть в форме ингаляций или таблеток. Препараты помогают достичь длительной ремиссии и предупредить обострения. Противовоспалительные препараты могут использоваться также и для профилактики развития приступов, поскольку воспалительный процесс в бронхах идет и в период ремиссии. Кроме того, больной и его близкие должны знать, как действовать в случае приступа.
Какие существуют немедикаментозные методы борьбы с астмой?
Такие методы существуют, но они применяются только в совокупности с лекарственной терапией. В первую очередь, необходимо создать для больного гипоаллергенный быт и питание. Ежедневно проводить дома влажную уборку, прогулки на природе. Категорически запрещено курить.
Также стоит избегать факторов, провоцирующих начало приступа – физической нагрузки, холодного воздуха, раздражающих газов или запахов, стрессов, курение.
Для развития органов дыхания активно используется дыхательная гимнастика, которая учит больного спокойно и правильно дышать, астматикам полезно пение, игра на духовых музыкальных инструментах. Хорошо помогает массаж с вибрацией, он уменьшает бронхоспазм, помогает отделению мокроты и повышает выносливость дыхательной мускулатуры. Больным астмой показано санаторно-курортное лечение в горном климате, а также спелеотерапия, то есть лечение в специальных пещерах. Эффект даже от однократного горноклиматического лечения может сохраняться на протяжении 2-3 лет. Но важно, чтобы лечение длилось не менее месяца, поскольку адаптация организма к новому климату проходит примерно в течение 10 дней и в этот период состояние больного может ухудшиться.
Можно ли делать прививки больным астмой.
Прививки пациентам, страдающим астмой, можно ставить только в период ремиссии не менее 4 недель, а также при отсутствии острых заболеваний и аллергии на компоненты конкретной вакцины. При этом необходимо продолжать плановую базисную терапию. Полный отказ от прививок при астме бывают крайне редко.
Какая физическая нагрузка показана астматикам?
При правильно подобранной базисной терапии бронхиальная астма не должна препятствовать занятиям спортом. В западных странах спортсмены с астмой участвуют даже в олимпийских играх. Приступы бронхоспазма может вызвать бег, особенно на холодном воздухе и в горной местности. При этом реакция может возникнуть, как сразу же после нагрузки, так и через 3-6 часов. Для больных астмой очень полезна лечебная физкультура. Специальные техники дыхания и релаксации могут существенно облегчить состояние пациента. Астматикам также показано плавание и спокойная ходьба, но не в сырую и влажную погоду.
Возможна ли профилактика астмы?
Если у кого-то из родственников есть аллергическое заболевание. Стоит обратить внимание на организацию быта, максимально ограничить ребенка от всевозможных бытовых и промышленных аллергенов. Дети и подростки, проживающие в городе Челябинске, могут получить консультацию врача аллерголога-иммунолога, в рамках Территориальной программы государственных гарантий оказания бесплатной медицинской помощи жителям Челябинской области медицинскую помощь по специальности «аллергология-иммунология» в - 14 детских поликлиниках (МБУЗ ДГКП №1, ДГП №3, ДГП №4, ДГП №5, ДГП №7, ДГП №8, ДГП № 9, ДГП №11 , ДГКБ №1, ДГКБ №2, ДГКБ №7, ДГКБ № 8, ДГКБ №9, ГБУЗ ОКБ № 2).
В городской клинической больнице регулярно проходят профилактические акции и занятия в "Астма-школе" и "Школе ХОБЛ", постоянно работает "Кабинет отказа от курения" (ул. Воровского, 16, кабинет №345 с понедельника по пятницу с 9-00 до 12-00).
В городской клинической больнице № 1 организован городской аллергологический кабинет, ведет прием врач-пульмонолог, врач-аллерголог.
О режиме работы врача аллерголога-иммунолога можно узнать по телефону единого колл-центра ГКБ №1: 8 (351) 728-49-99.
Специализированную стационарную медицинскую помощь по направлению «аллергология-иммунология» оказывают детям и подросткам, жителям города Челябинска, в детском аллергологическом отделении МАУЗ ОТКЗ ГКБ №1.
В период обострения взрослые больные направляются в пульмонологическое отделение терапевтического стационара, в детское аллергологическое отделение стационара педиатрии. Пациенты направляются врачом - пульмонологом, аллергологом поликлиники или в ситуациях требующих экстренного оказания медицинской помощи врачом скорой медицинской помощи или неотложной медицинской помощи.
Мамы, которые хоть однажды видели, как у ребенка буквально на глазах (и чаще всего темной ночью) развивается острый приступ ложного крупа, вряд ли забудут этот эпизод. Родители при этом часто впадают в панику, что, конечно, проблему не решает, а лишь дополнительно пугает малышей. Действовать надо уверенно и спокойно.
Кашель — это безусловный врожденный защитный рефлекс, который облегчает процесс очищения дыхательных путей от инородных тел, токсинов и избыточной слизи, подчеркивает заслуженный врач РФ, директор Университетской детской клинической больницы, доктор медицинских наук, заведующая кафедрой детских болезней Лечебного факультета Первого МГМУ им. И. М. Сеченова, профессор Наталья Геппе. Но также это и один из самых частых симптомов массы заболеваний. Помимо простуд и ОРВИ есть и множество других причин для его возникновения. Ложный круп — одна из них. Приступ этого заболевания у ребенка, как правило, производит на родителей сильное впечатление.
Ложный круп, или стенозирующий ларинготрахеит — это одно из проявлений ОРВИ. Он возникает в гортани, где образуется отек, из-за которого процесс дыхания нарушается. Чтобы развился приступ, не обязательно вирусное заболевание должно протекать тяжело. Порой у ребенка накануне был лишь легкий насморк и слабый кашель.
Как правило, ложный круп случается ближе к ночи, но за несколько часов до этого у ребенка уже начинают возникать предвестники. Из-за сужения просвета дыхательных путей голос малыша становится сиплым, появляется свистящий звук при дыхании. Слыша это, порой родители начинают подозревать, что у ребенка начала развиваться бронхиальная астма. Но на самом деле любой врач, услышав такой звук, поймет, что это не так. Ведь при обструкции нижних дыхательных путей (бронхиальной астме) больной вдыхает нормально (проблемы возникают только с выдохом), а при ложном крупе, наоборот, затруднен не выдох, а вдох. Ребенок шумно вдыхает, делая так называемый инспираторный вдох. Кроме того, при ложном крупе возникает особый кашель — лающий. Кому-то он напоминает воронье карканье или даже звук железа по стеклу. По мере сужения просвета дыхательных путей симптомы нарастают, поэтому требуется неотложная медицинская помощь. Врачи скорой при необходимости сделают ребенку инъекцию глюкокортикостероидов. Конечно, не у каждого ребенка ложный круп может дойти до фазы удушья, но при предрасположенности к такому осложнению лучше иметь в домашней аптечке такие препараты.
Чаще всего ложный круп возникает у детей в 2-3 года, может повторяться еще в течение нескольких лет, а потом проходит. Если ложный круп возник у ребенка впервые, родителям лучше вызвать скорую. Врачи дадут ребенку четкую инструкцию, что делать при повторении ситуации. Таким образом, они могут сами купировать новый приступ.
Но неопытным мамам и папам лучше прибегнуть к помощи медиков. Ведь спутать ложный круп можно с отеком Квинке, возникающим при аллергии, заглоточным абсцессом или, например, с попаданием в горло инородного предмета.
Если ребенок (особенно первых лет жизни) закашлял внезапно, на фоне полного здоровья, первым делом следует побеспокоиться, не связано ли это с аспирацией дыхательных путей. Ведь малыши во время игры часто все засовывают себе в рот, именно поэтому на игрушках, содержащих мелкие детали, есть возрастная маркировка, их нельзя давать детям моложе 3 лет. При таком кашле требуется срочная помощь. Кстати, инородное тело в дыхательных путях не только мешает дыханию, но и может быть причиной повторяющихся пневмоний.
При астме тоже возникает особый приступообразный сухой кашель с одышкой и свистящим дыханием. Ребенка, страдающего таким кашлем, надо обязательно показать пульмонологу, хотя это может быть и не астма, а, например, бронхоспазм. К его развитию склонны некоторые дети (чаще дошкольного возраста). Это особенность их физиологии. Но игнорировать такой симптом все равно нельзя, надо с ним тщательно разбираться, не откладывая на потом. Ведь 80% детей с бронхиальной астмой заболевают как раз в первые 5 лет жизни.
Важно прислушаться к выдоху. Если на выдохе больной издает высокий тонкий свист, который слышен даже на расстоянии, уже можно заподозрить, что дело тут не в обычном ОРВИ. Хотя вирусные инфекция и могут стать для астмы триггером.
Для облегчения состояния ребенка медики могут применить глюкокортикоидные препараты (могут вводиться в виде таблеток внутрь, внутривенно или через небулайзер, а также в суппозиториях ректально). Обычно уже на второй день ребенку становится легче, а через неделю малыш выздоравливает.
Хотя в подавляющем случае госпитализация при ложном крупе не нужна, все-таки лучше вызвать скорую помощь, а до приезда врачей следует:
1. Открыть окно или форточки, чтобы дать доступ свежему воздуху и снизить температуру в комнате. Снять с малыша лишнюю одежду. Придать ему вертикальное положение (например, посадив к себе на колени). Также важно успокоить его, погладить, поцеловать, если он испугался. Говорить спокойным тоном.
2. Включить увлажнитель воздуха. Сделать щелочную ингаляцию с помощью небулайзера. Если его нет, пустить воду в ванну, насыпать соду и посидеть там с ребенком минут 10.
3. Дать ребенку попить из ложки мелкими глотками теплое (лучше щелочное) питье, которое разжижает мокроту. Мелкие глотки приводят к сокращению гортани, помогают выталкивать мокроту из верхних дыхательных путей. После каждых 5=6 глотков питья надо просить ребенка откашливаться.
4. Ребенку-аллергику дать антигистаминный препарат.
5. Не давать до приезда врачей никаких лекарств. А также не кормить, не давать конфет.
Фото: Shutterstock
Ссылка на публикацию: aif.ru
Заболевание встречается у 5 % популяции — по данным ВОЗ, в 2017 году бронхиальной астмой страдали 235 миллионов людей в мире. Самое опасное, что распространенность патологии продолжает расти.
При тяжелых формах заболевания могут развиться осложнения:
Если астма неаллергическая, приступы могут начаться из-за обострения хронических ЛОР-заболеваний.
Лекарственные препараты также часто становятся триггерами. Яркий пример — аспириновая астма на фоне повышенной чувствительности к ацетилсалициловой кислоте и НПВС в целом. Спровоцировать приступ способны и адреноблокаторы, необходимые для лечения сердечно-сосудистых заболеваний.
В обеих группах распространены препараты в ингаляционной форме — аэрозоли. Это самые эффективные и безопасные средства при бронхиальной астме. Действующее вещество в высоких концентрациях за секунды доставляется именно туда, где оно необходимо — в бронхи.
Терапия длится 3–5 лет, поэтому нужно настроиться на продолжительное лечение и не ждать быстрых результатов.
Чтобы достигнуть лучших результатов, профилактические меры надо проводить регулярно, а не от случая к случаю. И помнить, что они не могут заменить схему лечения, назначенную пульмонологом.
Что такое атопический дерматит? Как распознать заболевание и вернуть коже комфорт на длительное время?
Атопический дерматит — это хроническое заболевание кожи, которое характеризуется рецидивирующим течением. Малышей с атопическим дерматитом беспокоят зуд и сухость кожных покровов. Очаги воспаления могут располагаться по всему телу, но особенно “любят” детские щечки и складочки, а также зону под подгузником.
Статистика отмечает, что атопический дерматит встречается у каждого пятого малыша [1]. Чем он опасен? Отсутствие лечения может привести к развитию тяжелых форм атопического дерматита, распространению воспаления и атопическому маршу. При этом состоянии болезнь начинает “маршировать” по организму ребенка, провоцируя появление или обостряя сопутствующие заболевания. В 20-43% случаев возможно развитие бронхиальной астмы, вдвое чаще — аллергического ринита или экземы [2].
Кроме того, нарушение гидролипидного барьера, возникающее при атопическом дерматите у детей, может стать причиной присоединения вторичной инфекции.
К сожалению, атопический дерматит невозможно “перерасти”.
Согласно последним исследованиям [3] у 45% малышей атопический дерматит дебютирует в возрасте от двух до шести месяцев. У 60% пациентов в течение первого года жизни.
При атопическом дерматите у детей клинические симптомы и локализация воспалений во многом зависят от возраста. Выделяют младенческую (до полутора лет), детскую (от полутора лет до полового созревания) и взрослую фазы. Общими для всех фаз являются следующие симптомы:
По характеру течения различают острую и хроническую стадии атопического дерматита, которые выражены разными признаками (симптомами):
● Острая стадия. На коже малыша могут появиться шершавые красные пятна (эритема), узелковые высыпания (папулы), припухлости, а также корочки (в том числе с мокнутием).
● Хроническая стадия. Сопровождается лихенизацией (утолщением кожи), трещинками на подошвах и ладонях, расчесами, усилением пигментации кожи век.
Атопический дерматит можно считать наследственным заболеванием, потому что важнейшую роль в его возникновении играет генетический фактор [3]:
Спровоцировать атопический дерматит у малыша могут и некоторые дородовые факторы: например, неправильное питание будущей мамы, контакт с токсичными веществами, перенесенные во время беременности инфекции, а также вредные привычки и стрессы.
Кроме того, атопический дерматит чаще развивается у малышей, которые перенесли кислородное голодание во время родов, родились недоношенными и находились на искусственном вскармливании (перинатальные факторы).
Долгое время считалось, что атопический дерматит у детей — это преимущественно аллергическое заболевание. Однако в настоящее время доказано, что это, в первую очередь, заболевание с нарушением функции эпидермиса! А пищевая аллергия выявляется лишь у 30-40% детей с атопическим дерматитом.
На проявление признаков атопического дерматита почти всегда влияют определенные триггеры внешней среды. Это могут быть хлорированная или “жесткая” вода, мыло, контакт с аллергеном, неблагоприятный климат и даже стресс. Еще один распространенный триггер — бактерии, которые проникают в кожу через поврежденный эпидермальный барьер.
Поставить диагноз “атопический дерматит у детей” может только врач (педиатр, дерматолог, аллерголог)! Он учитывает наличие внешних признаков заболевания и зуда, а также наследственный фактор. Для проведения диагностики детям могут быть назначены лабораторные исследования. Например:
В современной медицине выделяют три степени тяжести атопического дерматита у детей:
На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты - косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов — важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
Обращайте внимание на состав, желательно, чтобы эмоленты не вызывали привыкания. Их главные задачи — помочь коже вырабатывать собственные липиды, обеспечивая эффективное увлажнение и смягчение. Кроме того, постоянное применение эмолентов продлевает периоды ремиссий и облегчает симптоматику атопического дерматита.
Вернуть коже комфорт на длительное время поможет линия косметических средств Mustela Stelatopia!
Эмоленты Stelatopia эффективны на всех стадиях атопического дерматита, в т.ч. при его первых признаках - повышенной сухости кожи.
Проведенные исследования подтвердили, что применение Крема-эмолента “Stelatopia” позволяет снизить вероятность развития атопического дерматита на 51%! [6]
Лечение (применение гормональных препаратов) при атопическом дерматите у детей может назначать только врач с учетом возраста, симптоматики, сопутствующих заболеваний и результатов анализов. Самолечение может быть опасно!
При атопическом дерматите различают первичные, вторичные и третичные профилактические меры.
направлена на предупреждение возникновения атопического дерматита у малышей.
Рекомендуется:
направлена на устранение факторов риска, которые при определенных условиях (стресс, ослабление иммунитета и т.п.) могут привести к возникновению, обострению и рецидиву атопического дерматита.
Рекомендуются:
— это комплекс мероприятий, направленных на предотвращение обострений или развития осложнений атопического дерматита.
Рекомендуется:
[1] Isaac Steering Committee. (1998). Worldwide variation in prevalence of symptoms of asthma. The Lancet, 351, 1225-1235.(Международный комитет по исследованию астмы и аллергии в период детского возраста 1998. Мировые различия в распространенности симптомов астмы. Журнал Ланцет, 351, 1225-1235).
[2] Studies Watson W., 2011, Larsen F. S., 2002, Draaisma E., 2015, ISAAC Steering Committee, 1998. (Исследования Ватсон В., 2011, Ларсен Ф.С., 2002, Драисма Е., 2015 Международный комитет по исследованию астмы и аллергии в период детского возраста, 1998).
[3] Клинические рекомендации. Атопический дерматит, 2020.
[4] Атопический дерматит: рекомендации для практических врачей. Российский согласительный национальный документ по атопическому дерматиту. Под ред. P.M. Хаитова, А.А. Кубановой. М.: Фармакус Принт, 2002. 192 с.
[5] ODT and inflammation June 2010
[6] Scientific dossier «Atopic-prone skin: latest discoveries»
[7] Тест репорт Крем-эмолент “Stelatopia”, самостоятельная оценка пользователями
АСТМА И ХОЛОД (astmaogkulde)
Полезная информация об астме и холоде – Информационный лист Норвежского союза астматиков и аллергиков
Холодная погода доставляет особые хлопоты людям, страдающим астмой и иными заболеваниями верхних дыхательных путей. Однако, соответствующие предупредительные меры, правильное применение лекарств и защита от холода позволяют астматикам находиться на улице зимой.
Холод сам по себе не является самой большой проблемой. Загрязнение воздуха взвесями в холодную погоду, особенно в городах и крупных населённых пунктах, как правило, усиливает астматические симптомы. Частые простуды в зимнее время также усугубляют проблему. Астма является болезнью с многочисленными формами проявления, но у большинства астматиков плохое самочувствие возникает в холодную погоду. Интенсивные тренировки в очень холодную погоду (< 10°C) следует проводить с большой осторожностью.
Что происходит с астмой в холодную погоду?
Причиной того, что состояние астматиков ухудшается при вдыхании холодного воздуха, является сверхчувствительность верхних дыхательных путей, а не аллергия к холоду. Вдыхание холодного воздуха ведёт к иссушению поверхности дыхательных путей и последующему их сужению.
В очень холодную погоду также становится трудно дышать носом. Вдыхание астматиком воздуха ртом приводит к дополнительному сужению дыхательных путей, так как воздух не успевает согреться до поступления в лёгкие.
Нос играет весьма важную роль в защите органов дыхания от необработанного воздуха. Обнаружена зависимость между размером носа и эффективностью процесса вдыхания через нос. Исследования показали, что у инуитов, живущих в очень холодном климате Гренландии, носовая полость расположена выше, чем у многих других народностей!
Астма, холод и тренировка
Важно помнить, что тренировка на сильном холоде без достаточной защиты может привести к усилению астмы. Возникновение так называемой астмы физического усилия может быть косвенно вызвано интенсивной тренировкой в холодную погоду, так как в этом случае происходит попадание большого количества холодного воздуха в дыхательные пути. Как правило, проблемы с астмой физического усилия возникают во время интенсивных тренировок или соревнований при температуре ниже -15°C.
Даже здоровые дыхательные пути животных и человека могут реагировать на физические нагрузки в холодную погоду. Пробы ткани дыхательных путей, взятые у ездовых собак, участвовавших в гонках собачьих упряжек на Аляске, показали наличие воспалительных реакций различной степени, точно так же, как и у спортсменов лыжников, соревнующихся в холодную погоду.
Несмотря на вышесказанное, следует помнить, что физическая активность улучшает общее состояние организма и его способность противостоять астме. Астматики могут регулярно заниматься спортом, даже в мороз, при хорошей защите лица от холода в районе носа и рта, а также применении индивидуально подобранных медикаментов. Как правило, астматикам не рекомендуется интенсивно тренироваться при температуре ниже -10°C.
Астма является весьма индивидуальной болезнью со многими перепадами, что может приводить к тому, что некоторые испытывают затруднения с дыханием даже при лёгких морозах. Важно знать свою болезнь и учитывать собственные реакции.
Холодовая астма – это не то же самое, что холодовая аллергия!
Холодовая аллергия – это крапивница, возникающая особенно часто в результате внешнего воздействия, особенно это касается холодной воды. Крапивница, как результат воздействия низкой температуры или холодной воды, может привести к серьезным реакциям, например в виде отёков на больших участках тела. Холодовая аллергия может стать причиной аллергического шока.
Холод и загрязнение воздуха
В городах и крупных населённых пунктах, холодные, безветренные дни и большое автомобильное движение могут привести к повышенной концентрации газов и взвесей в воздухе. Двуокись азота (NO2), выбрасываемая в атмосферу дизельными двигателями, способствует увеличению степени загрязнения воздуха.
Попадание двуокиси азота в воздушные пути людей, находящихся в группе риска, может привести к увеличению кашля, усилению симптомов бронхита и уменьшению устойчивости к инфекциям. Астматики реагируют на пониженную функциональность лёгких даже после непродолжительного воздействия.
Взвешенные частицы могут являться причиной вспышки болезни или ее усиления у людей, страдающих хроническими заболеваниями дыхательных путей. Также взвешенные частицы могут быть носителями аллергенов, способных вызвать аллергические реакции.
Защита и профилактика – астма и холод
Термомаска «Jonas», предлагаемая Норвежским союзом астматиков и аллергиков, обеспечивает защиту от холодного, сухого воздуха и предназначена для тех, кто чувствует себя хуже в холодную погоду.
Кроме того, маска даёт необходимую защиту во время тренировок при низких температурах. Шапка или шарф с дыхательной сеткой обеспечивают согревание воздуха перед его попаданием в легкие. Это уменьшает проблемы астматиков и других людей, которым трудно дышать через нос в морозную погоду.
Термомаска является одобренным средством лечения и она может быть выделена органом здравоохранения по месту проживания, на основании направления врача-специалиста в организацию по выделению средств лечения.
Типичными симптомами астмы являются приступы одышки и кашля, чаще ночью и утром. Большинство пациентов не испытывают никаких симптомов между приступами.
Общие симптомы астмы
Симптомы астмы обычно пароксизмальные.Большинство пациентов не ощущают никакого дискомфорта между приступами. Одышка и кашель проходят либо сами по себе, либо при лечении (обычно достаточно быстродействующего бронходилататора). У некоторых больных единственным симптомом бронхиальной астмы является упорный кашель (тогда речь идет о так называемом кашлевом варианте бронхиальной астмы).
Частота и тяжесть симптомов сильно различаются в зависимости от степени контроля над астмой. При неконтролируемой астме симптомы возникают даже каждый день (более двух раз в неделю), будят больного ночью и затрудняют жизнь и работу.Функция легких, оцениваемая с помощью спирометрии или ПСВ, часто бывает ненормальной (ОФВ 1 или ПСВ <80% от прогнозируемого значения или для ПСВ <80% от наилучшего значения для пациента). Пациенты с неконтролируемой астмой также могут иметь тяжелые обострения заболевания и нуждаться в стационарном лечении. К счастью, большинство людей, получающих лечение, могут контролировать свою астму и предотвращать симптомы и обострения. Однако для достижения контроля над астмой требуется регулярное применение противовоспалительных препаратов (ингаляционных глюкокортикостероидов).
Астма находится под контролем, когда симптомы проявляются периодически (менее 3 раз в неделю), приступы астмы не будят вас ночью, не мешают повседневной жизни и нет обострения заболевания.
Одышка — это субъективное ощущение нехватки воздуха или затрудненного дыхания. При бронхиальной астме в связи с повышением бронхиального сопротивления он экспираторный. Одышка у больных бронхиальной астмой возникает только при обострении симптомов, обычно нарастает от нескольких минут до нескольких часов и часто сопровождается свистящими хрипами.При возникновении одышки следует принять быстродействующий бронходилататор, а при отсутствии улучшения обратиться к врачу.
Кашель у больных астмой обычно сухой (без выделения мокроты). Лишь иногда приступ кашля заканчивается отхаркиванием небольшого количества беловатой, густой мокроты. Кашель часто сопровождается одышкой. Изредка в начале приступа астмы может возникать усиливающийся кашель, который со временем становится сопровождающимся одышкой и свистящими хрипами.Приступы кашля могут разбудить больного ночью. Для некоторых людей кашель является единственным симптомом астмы. Это называется кашлевой вариант бронхиальной астмы. Однако помните, что не всякий хронический кашель является симптомом астмы. Различить заболевания, вызывающие кашель, непросто. Если кашель сохраняется хронически вне периода простудных заболеваний, необходимо посетить врача, который на основании симптомов может назначить соответствующий диагноз.
Ощущение стеснения в груди чаще всего сопровождает одышку.Многие пациенты описывают его, ссылаясь на обруч, который обвивает грудь и не дает свободно дышать. Помните, что боль в груди не является симптомом астмы! Если вы испытываете боль в груди, особенно временно не связанную с приступами астмы (например, ощущение жжения за грудиной, боль в нижней половине грудной клетки, боль, усиливающаяся при глубоком дыхании), обратитесь к врачу.
Свистящее дыхание также является симптомом одышки.Сужение бронхов, вызывающее приступ астмы, затрудняет выдох, чем вдох. Во время приступа выдох может значительно удлиняться — воздух из легких «выдавливается» через суженные бронхи. Это может сопровождаться хрипящими звуками. Их наличие и интенсивность врач оценивает при аускультации легких стетоскопом. Иногда, однако, свистки настолько громкие, что их может слышать сам больной или даже его окружение.
Характерным для бронхиальной астмы является возникновение приступов удушья и кашля ночью и утром.Однако ночные симптомы возникают не у всех пациентов. Одышка часто возникает после физической нагрузки (судороги обычно развиваются после прекращения физической нагрузки).
Другие факторы, которые могут вызвать приступы одышки, включают:
Длительные обострения астмы часто вызываются вирусными инфекциями верхних дыхательных путей.
Примерно у половины больных бронхиальная астма имеет атопический фон, т.е. она связана с аллергией на распространенные аллергены окружающей среды, такие как пыльца. В таких ситуациях симптомы астмы могут обостряться в сезон пыльцы (например, весной или в начале лета). У некоторых из этих больных, кроме пыльцевого сезона, симптомы астмы полностью отсутствуют.У больных атопической астмой часто наблюдаются симптомы других аллергических заболеваний, таких как ринит и конъюнктивит. Для диагностики аллергии проводят кожные пробы или определяют в крови концентрацию IgE-антител, специфичных к тому или иному аллергену. Пациентам с аллергией на пыльцу следует свериться с пыльцевым календарем. Благодаря этому вы можете проверить, когда концентрация пыльцы в воздухе самая высокая.
К другим аллергенам, которые обычно вызывают симптомы астмы, относятся клещи домашней пыли, плесень, тараканы и кошачьи аллергены.Если анализы показали аллергию на определенные аллергены, стоит помнить о методах избегания воздействия. Они варьируются в зависимости от аллергена, вызывающего сенсибилизацию. Единственной этиотропной терапией аллергических заболеваний является специфическая иммунотерапия (десенсибилизация). В случае бронхиальной астмы, вызванной аллергией на клещей домашней пыли, одним из методов лечения, рекомендованных международной группой экспертов GINA, является оральная десенсибилизация. Врач-аллерголог назначает специфическую иммунотерапию после рассмотрения показаний и исключения противопоказаний.Также перед каждым введением подкожной вакцины необходимо обследовать больного, т. к. инфекция или обострение симптомов, особенно бронхиальной астмы, отсрочивают десенсибилизацию.
Вирусные инфекции дыхательных путей (простуда) могут усугубить или ухудшить контроль над астмой. Если простуда длится более 10 дней или вызывает симптомы астмы, сообщите об этом своему врачу при следующем посещении. Вместе вы можете организовать модификацию лечения бронхиальной астмы, которая предотвратит неблагоприятные бронхиальные симптомы.
При соответствующем лечении можно предотвратить появление одышки и кашля, вызванного физической нагрузкой. Часто необходимо принимать препарат профилактически.
Физические упражнения являются одним из наиболее частых триггеров симптомов астмы, которые обычно начинаются вскоре после окончания физической нагрузки. Симптомы чаще возникают при прохладном и сухом воздухе (вот почему они чаще встречаются, например, при занятиях беговыми лыжами, чем при плавании в бассейне). У некоторых больных вызывает нежелание вести активный образ жизни и заниматься спортом.Это ошибка! Усилия, активная, активная жизнь и занятия спортом являются наиболее желательными. При правильном лечении вы можете помочь предотвратить появление одышки и кашля, вызванного физической нагрузкой. Часто необходимо принимать препарат профилактически (перед тренировкой).
Приступы астмы различаются по степени тяжести. Некоторые почти незаметны, а самые тяжелые могут быть опасны для жизни. Вы должны научиться распознавать тяжелые приступы астмы, чтобы правильно на них реагировать.Большинство из нас достаточно хорошо знают свое состояние, чтобы знать, когда приступ тяжелый, когда он не проходит так быстро, как обычно, и нам понадобится помощь врача. У большинства больных не бывает очень тяжелых приступов болезни, поэтому стоит запомнить несколько симптомов, которые должны побудить вас позвать на помощь.
Основным методом надежного купирования эпизода одышки/кашля является 1-2 вдоха быстродействующего бронходилататора. Подробнее об этом см. в разделе Лечение обострения астмы.
.90 000 Одышка - типы, приступы, симптомы и лечениеОдышка может появиться у больных людей, но бывает, что ее испытывают и совершенно здоровые люди. Они описываются как затрудненное дыхание или ощущение нехватки воздуха. Одышку делят на острую и хроническую, в покое и при физической нагрузке.
Одышка, независимо от ее причины, является очень неприятным симптомом, который может вызвать у человека тревогу за свою жизнь. Помните, что это не болезнь сама по себе, поэтому всегда нужно делать дополнительные анализы, чтобы выяснить причину своих недомоганий.
Одышка — это ощущение нехватки воздуха или затрудненное дыхание , обычно связанное с усиленной работой дыхательных мышц. Стоит отметить, что это субъективный симптом, т. е. ощущаемый пациентом, но также и тот, который можно обнаружить в анализах (отклонения можно увидеть, например, в газах крови или пульсоксиметрии). Одышка может возникать как у здоровых, так и у больных людей. Подразделяется на:
Симптомы одышки включают трудности с отдышкой, которые могут различаться по степени тяжести. Им нередко сопутствуют другие недомогания: кашель, чувство давления или боли в груди, хрипы, отхаркивание выделений, кровохарканье. Если одышка вызвана респираторной инфекцией, у вас также может развиться лихорадка.
Одышка у детей и взрослых может возникать из-за:
Страхование жизни и здоровья
Подарите своим близким чувство финансовой безопасности, если у вас закончатся деньги. Кроме того, вы можете обезопасить себя деньгами на случай серьезного заболевания (например, рака, диабета, инсульта) и пребывания в больнице.
Одышка в покое — это термин, используемый для описания затрудненного дыхания, возникающего без физической нагрузки, например, когда человек сидит неподвижно. Одышка в покое может появиться внезапно или постепенно усиливаться. Этот тип одышки наблюдается по адресу:
Одышка при физической нагрузке — это проблема с дыханием, возникающая во время физической нагрузки.Чаще всего наблюдается при сердечно-сосудистых заболеваниях. Однако бывает, что оно возникает и у совершенно здоровых людей, при очень интенсивных физических нагрузках или восхождениях в горы.
Возможные причины одышки при физической нагрузке:
См. также: Коронавирус и астма – лечение астмы во время эпидемии COVID-19
Одышка очень часто возникает в результате сильного стресса, тревоги, депрессии или панической атаки. Затрудненное дыхание возникает, когда вы испытываете стресс или сильные эмоции. Иногда они сопровождаются чувством страха смерти, учащенным сердцебиением, болью в груди, повышенным потоотделением, тремором тела, приливами и даже обмороками. Иногда затрудненное дыхание, вызванное психическим фактором, может проявляться в виде учащенного и глубокого дыхания (гипервентиляция).
Другие причины одышки включают:
Бывает также, что одышка возникает в результате поражения дыхательных путей после контакта с опасным химическим веществом . Вот почему некоторые люди в силу своей профессии должны не забывать надевать специальные маски с фильтрами.
Приступ одышки требует неотложной медицинской помощи , особенно когда затруднения дыхания лишают возможности говорить, способствуют значительному ухудшению самочувствия или сопровождаются другими симптомами. Их лечение зависит от причины, вызвавшей их, например, при приступе астмы больным назначают бронходилататоры.
Лицо, оказывающее помощь при приступе одышки, должно:
Одышка обычно требует госпитализации или серии анализов, чтобы определить ее причину. Это, в свою очередь, приводит к тому, что вы теряете часть своего дохода из-за высоких расходов. Вы можете защитить себя от них, оформив нашу больничную страховку . Это не только финансовая поддержка, но и помощь в организации бесплатных консультаций специалистов и реабилитации. Все это для того, чтобы ускорить ваше полное выздоровление.
Команда Национале-Нидерланды 06.03.2020
.90 000 человек могут умереть от астмы. Не стоит недооценивать ееСуществуют препараты, которые держат это заболевание под контролем, но большая часть пациентов либо не использует их, либо делает это выборочно, по своему усмотрению. Это большая ошибка: при этом некоторые люди рискуют жизнью.
Рисунок Кшиштофа «Розы» РосецкогоАстма — это не только случайные временные неудобства в виде кашля, хрипов и одышки.Врачи предупреждают, что это хроническое и очень серьезное воспалительное заболевание органов дыхания, которым в большей или меньшей степени страдают до 10% людей. Поляки. Плохо лечится, приводит к необратимому поражению дыхательной системы. Он также может убить.
К сожалению, почти половина больных астмой не знают об этом факте и поэтому остаются без лечения. Но оказывается, что даже люди с диагнозом астма очень часто не принимают назначенные им лекарства или используют их выборочно, по собственному усмотрению.Как это возможно?
- Многие люди прекращают принимать лекарства, как только их острые симптомы проходят, признает д-р Петр Домбровецкий, председатель Польской федерации ассоциаций пациентов с астмой, аллергией и ХОБЛ, подчеркивая, что это большая ошибка.
Масштабы этого явления вызывают беспокойство у специалистов, которые подсчитали, что более чем у половины пациентов с диагнозом астма ее контроль (посредством адекватного лечения) недостаточен, в основном из-за несоблюдения рекомендаций врача и отмены препаратов после стихания острых симптомов.
Доступные сегодня лекарства могут обеспечить нормальную и долгую жизнь большинству астматиков. Основу лечения составляют ингаляционные стероиды, оказывающие противовоспалительное действие. Кроме того, астма также включает лекарства, которые расслабляют бронхи, обеспечивая облегчение в случае приступа удушья.
- За 30 лет, что я работаю врачом, в лечении произошли необычайные изменения. Будучи молодым дежурным врачом, я лечил больных с тяжелыми приступами астмы по 3-4 раза в день, всю ночь борясь за их жизнь.Благодаря ингаляционным глюкокортикостероидам у нас всего несколько таких пациентов в год, — говорит проф. Марек Кулус, специалист в области легочных заболеваний и аллергологии, заведующий отделением пульмонологии и детской возрастной аллергологии Варшавского медицинского университета.
Именно вышеупомянутые ингаляционные кортикостероиды (стероиды), являющиеся эффективным противовоспалительным препаратом, вызывают наибольшее нежелание пациентов и часто остаются ими незамеченными. Например, многие люди опасаются, что из-за них они наберут вес.
- Ни один из ингаляционных стероидов, а в Польше обычно используются, по крайней мере, три, в дозах, рекомендуемых при лечении астмы, не вызывают увеличения веса. Более того, один из этих стероидов, доступных на рынке, вообще не действует при проглатывании. Он работает только в легких и бронхах, где активируется ферментом, вырабатываемым только бронхиальным эпителием. Так что, если его проглотить, он не оказывает никакого действия, - подчеркивает проф. Петр Куна, заведующий кафедрой внутренних болезней, астмы и аллергии Лодзинского медицинского университета.
Она добавляет, что как ингаляционные, так и интраназальные препараты безопасны. Конечно, до тех пор, пока они используются в соответствии с указаниями врача и правильно подобраны для степени тяжести астмы.
Как подчеркнул проф. Мартен, цель лечения астмы состоит в том, чтобы уберечь вас от плохого самочувствия и поддерживать правильную работу легких. Это можно проверить.
«Если мы даем лекарства, а у пациента есть недомогания и он вынужден принимать симптоматические препараты, значит, его болезнь плохо лечится», — поясняет он.
Большинство людей правильно выбирают противовоспалительные препараты для предотвращения приступов одышки, даже если они не принимают симптоматические (бронхорасширяющие) препараты.
- При астме симптомы, испытываемые пациентом, являются основным фактором, определяющим качество лечения. Второй детерминантой является нормальная функция легких. Это очень важно, потому что есть больные, у которых нет никаких жалоб и у них снижается функция легких. На это нужно обратить внимание, — подчеркивает специалист.
Таким образом, пациенты с астмой должны проходить спирометрию в покое не реже одного раза в год.
«В отличие от диагностики и лечения хронической обструктивной болезни легких (ХОБЛ), астма основывается на спирометрии, проводимой в состоянии покоя, то есть без применения бронхолитиков», — поясняет врач.
Он утверждает, что если астму правильно лечить с самого начала, болезнь можно хорошо контролировать – это позволяет не только жить нормальной жизнью, но и заниматься спортом.А есть астматики, завоевавшие олимпийские и мировые медали.
По случаю Всемирного дня борьбы с астмой 7 мая врачи напоминают, что нелеченная или плохо леченная астма может привести ко многим серьезным осложнениям. Стоит знать, что, в частности, фактор риска развития сердечно-сосудистых заболеваний, цереброваскулярных заболеваний, хронической обструктивной болезни легких (ХОБЛ) и преждевременной смерти.
Несоблюдение указаний врача приводит к рецидиву беспокоящих симптомов и обострению астмы, что в свою очередь может привести к летальному исходу. Плохо пролеченный больной может умереть от приступа одышки, и такие ситуации бывают.
Эксперты подчеркивают, что ингаляционные стероиды, используемые регулярно и в дозах, соответствующих тяжести астмы, безопасны, а возможные побочные эффекты от их применения обычно минимальны и даже трудно заметны.
- Астма является воспалительным заболеванием дыхательных путей и это ее важнейшая особенность.Поэтому противоастматическое лечение в основном связано с противовоспалительным лечением, подчеркивает проф. Марек Кулус.
Врачи утверждают, что поэтому ингаляционные стероиды должны стать лучшим другом человека, страдающего астмой, поскольку они лечат причину заболевания, а не только его симптомы. Именно противовоспалительные препараты предотвращают рецидивы и тяжелые осложнения бронхиальной астмы.
Напоминаем, что бронходилататоры оказывают немедленное симптоматическое лечение, обеспечивая быстрое улучшение самочувствия при приступах астмы.И именно из-за ее «чудесных» свойств больные отдают предпочтение этой группе препаратов и часто злоупотребляют ею.
Астма — это многогранное заболевание, которое может быть интермиттирующим, но также может быть умеренным или тяжелым. Каждому из них назначается соответствующее, все более индивидуальное и современное лечение. При эффективном лечении это не должно вызывать у пациента никаких проблем, - утверждает проф. Марек Кулус, подчеркивая, что нелеченная или неправильно леченная астма приводит к необратимой инвалидности дыхательных путей.
Таким образом, как и при других хронических заболеваниях, необходима ранняя диагностика и быстрое начало лечения глюкокортикоидами.
- Тогда можно погасить воспаление в зародыше, иначе со временем произойдут необратимые изменения в структуре эпителия органов дыхания, - предупреждает проф. Марек Кулус.
Специалисты подчеркивают, что ранняя диагностика и лечение астмы особенно важны в случае детей, поскольку у них есть шанс на правильное развитие легких, что при отсутствии лечения серьезно беспокоит астму.
Исследования, проведенные среди пациентов, показывают, что наиболее частыми причинами прекращения лечения являются: уныние (42% показаний) и отсутствие знаний о болезни (20%). Среди других важных причин пациенты также отмечают, среди прочих: отсутствие видимых эффектов лечения (6,2% показаний), слишком высокую стоимость препаратов (5,6%), слишком большую кратность приема (4,3%), а также боязнь побочных эффектов. эффекты наркотиков (4,3%).
Из других исследований известно, что целых 70 проц. люди с астмой считают, что их астма не является серьезной.
Тяжелая (рефрактерная) астма
У большинства астматиков астма средней степени тяжести, но около 4% из них страдают астмой. течение его сложное. Стандартное лечение у таких больных малоэффективно. Частота и тяжесть одышки способствуют повторным госпитализациям. Они также опасны для жизни. Такие люди должны находиться под наблюдением одного из 50 специализированных центров лечения тяжелой астмы (они имеются в рамках Национального фонда здравоохранения во всех польских воеводствах).При лечении тяжелой астмы, а также более тяжелых случаев астмы средней тяжести современные биологические препараты являются оптимальным решением.
Специалисты признают, что астма иногда (в более легких случаях) проходит сама по себе, но может проявляться и позже, в сложных жизненных ситуациях (например, потеря близкого человека) или при определенных условиях (смог, появление в доме животных).
Но не все лекарства помогают контролировать астму.Это также осознание и избегание факторов, провоцирующих его приступы и обострения. К ним относятся, среди прочего:
Если у кого-то случился приступ одышки, ему следует как можно скорее принять лекарство, которое прописал ему врач.Если вы не чувствуете себя лучше, вам следует отправиться в больницу или вызвать скорую помощь, так как вы должны знать, что для человека, страдающего астмой, сильная одышка может быть непосредственным опасным для жизни состоянием. При отсутствии медикаментов в ожидании помощи облегчение можно получить от вдыхания теплого воздуха даже в потоке фена.
Виктор Щепаняк, Юстина Войтечек, Health.pap.pl
Источники:
Образовательные семинары по астме из серии «Quo vadis medicina», организованные Ассоциацией «Журналисты за здоровье», которые состоялись в апреле 2019 года.в штаб-квартире ПАП.
Серия обучающих видеороликов по астме доступна на веб-сайте NFZ
.Материалы Польского общества аллергологов
.90 000 Астма - Как лечение марихуаной может повлиять на астму?
Астма вызывает хроническое воспаление дыхательной системы. Бронхи астматиков склонны к чрезмерному сужению, вызывая внезапный приступ удушья. По мере прогрессирования заболевания в ткани дыхательных путей оседает слизь и образуются постоянные каверны.
По оценкам Всемирной организации здравоохранения, число людей, страдающих астмой, достигает даже 18%.население в развитых странах . Наибольшее количество астматиков проживает в Великобритании, Австралии, Швеции и Финляндии. Наименьший процент - менее 1 процента. - встречается в Японии и Гренландии. Ежегодно от этого заболевания умирает до 400 000 человек.
В Польше насчитывается около 2,2 миллиона пациентов с диагнозом бронхиальной астмы, связанной с озоном. Имейте в виду, что многие дела остаются незамеченными. Болезнь поражает как взрослых (10% поляков), так и детей (11% поляков).). Среди астматиков преобладают женщины.
Наиболее распространенное заболевание аллергическое . В некоторых случаях заболевание сосуществует с аллергией с самого начала. В других случаях контакт с аллергенами вызывает со временем развитие аллергической бронхиальной астмы. Причины, симптомы и профилактика обоих заболеваний очень схожи, поэтому поставить однозначный диагноз зачастую бывает сложно.
Аллергическая астма обычно диагностируется в детстве.Его причины отчасти кроются в генах – если в семье есть аллергики или астматики, стоит как можно раньше проверить ребенка на наличие вдыхаемых аллергенов. Также наличие атопического дерматита и аллергического ринита повышает риск аллергической недостаточности.
Наиболее распространенными ингаляционными аллергенами являются клещи домашней пыли , перхоть животных, пыльца и плесень . Контакт с некоторыми из них неизбежен, поэтому в органах дыхания развивается хроническое воспаление.
Неаллергическая астма развивается по целому ряду причин, которые часто сочетаются друг с другом. Существенными факторами риска являются загрязнение воздуха и смог. В крупных городах заболевание встречается вдвое чаще. Даже у новорожденных, матери которых во время беременности жили в мегаполисе. Вероятность заболевания увеличивается у тучных людей и курильщиков.
Некоторые лекарства также могут вызывать приступы удушья. В группу опасных веществ входят бета-адреноблокаторы (принимаемые при сердечно-сосудистых заболеваниях) и нестероидные противовоспалительные препараты.Одним из них является популярная ацетилсалициловая кислота, или аспирин. Как правило, одышка при «аспириновой астме» начинает появляться в результате перенесенной ранее вирусной инфекции и только после 30 лет.
По некоторым профессиям можно обучать т.н. ОА . Он возникает в результате длительного воздействия определенных химических веществ и факторов на рабочем месте. От него страдают работники различных отраслей, ведь выявлено аж 450 факторов риска.В группу риска входят лаборанты, врачи, медсестры, люди, работающие с животными, строители и даже пекари.
Асфальт встречается у людей с известной сердечной недостаточностью. Это может произойти в результате сердечного приступа, анатомических дефектов, миокардита, ишемической болезни сердца или невылеченного высокого кровяного давления. Заболевание приводит к накоплению застойной жидкости в легких, что вызывает симптомы сердечной астмы.
Более 10 опытных врачей в проведении терапии лекарственной марихуаной, Медицинские консультации онлайн, Рецепт онлайн, короткие сроки, кликни и начни терапию.У больного приступы удушья, характеризующиеся кашлем и стеснением в груди . В зависимости от вида и степени развития заболевания судороги различаются по степени тяжести. У некоторых людей появляется только кашель или хрипы, у других развивается целый спектр симптомов.
Приступы болезни возникают в любое время суток, но у большинства астматиков они возникают утром или ночью. При аллергической астме приступ провоцируется непосредственным контактом с аллергеном.Интенсивные физические упражнения, холодный воздух, стресс или инфекция также увеличивают риск судорог.
Дыхательная система астматиков постоянно воспалена. Это приводит к тому, что эпителий дыхательных путей отшелушивается и отмирает. В результате приступы болезни усиливаются, а ткани становятся все более раздраженными. В тяжелых случаях со временем возникают бронхиальная гиперплазия, фиброз и сужение дыхательных путей. Это состояние приводит к уменьшению воздушного потока в организме и даже к гипоксии и требует госпитализации.
В бронхах и дыхательных путях астматиков обнаруживаются слизь, а иногда и слизистые пробки. Это опасные патологические очаги, образованные фрагментами мицелия и плесени, присутствующими во вдыхаемом воздухе, и отложениями слизи. В здоровом организме с этими грибками сразу же борются, а у астматиков они размножаются, что приводит к микозам органов дыхания. Слизистые пробки препятствуют поступлению воздуха и уменьшают просвет дыхательных путей.
В зависимости от тяжести и частоты приступов различают три формы бронхиальной астмы:
Полностью избавить себя от приступов болезни невозможно, но правильный образ жизни и привычки положительно влияют на снижение их частоты .В случае аллергической астмы важно избегать контакта с аллергенами, например, ограничивать время пребывания на улице во время цветения определенных растений.
Стоит позаботиться о качестве воздуха дома и на работе. Необходимо регулярно чистить кондиционер и приобрести очиститель воздуха, желательно с функцией увлажнения. Многим астматикам помогает использование назального спрея с морской водой в дополнение к регулярному приему лекарств. Конечно, следует отказаться от курения и пребывания в местах, наполненных сигаретным дымом.
Одним из факторов, усиливающих одышку, является стресс. Полезно будет освоить техники релаксации, медитацию или заняться йогой. Вопреки распространенному мнению, астматикам не следует избегать регулярных физических нагрузок, так как они повышают эффективность работы дыхательной системы.
Также правильное питание укрепит организм в борьбе с болезнями. На состояние легких и бронхов положительно влияют витамины С и Е, магний, омега-3 кислоты, флавоноиды и селен.В рацион стоит включить жирную рыбу, оливковое масло, чеснок, лук и большое количество овощей и фруктов. С другой стороны, следует избегать консервантов и искусственных красителей, которые могут усугубить симптомы заболевания.
Если в семье есть случаи аллергии или астмы, ваш ребенок подвержен риску развития этого заболевания. С раннего возраста стоит вводить профилактику, которая может приостановить развитие аллергической разновидности. Раннее тестирование на аллергию поможет.
Исследования показывают, что у детей, которых кормят молочными смесями, бронхи менее развиты, чем у новорожденных, которых кормят натуральным материнским молоком. Если возможно, продолжайте кормить грудью, пока ребенку не исполнится как минимум 6 месяцев. Детям старшего возраста следует избегать продуктов с высокой степенью обработки.
Также не рекомендуется применять препараты от изжоги и ацидоза во время беременности. Говорят, что они увеличивают риск заболевания у новорожденных. Курение во время беременности и с ребенком категорически запрещено.
Врач способен поставить первоначальный диагноз заболевания на основании опроса больного и аускультации с помощью стетоскопа. Затем он отмечает характерные для астматиков свистящие хрипы, удлинение дыхания и работу дополнительных дыхательных мышц.
Следующим шагом является выполнение спирометрии , которая позволяет определить емкость легких. У больных людей результаты будут ниже нормы, что свидетельствует о сужении дыхательных путей. Осмотр дает картину прогрессирования поражений.Стоимость спирометрии колеблется от 40 до 60 злотых, но при наличии направления возмещается.
Для того чтобы выяснить, является ли заболевание аллергическим, проводят анализов на концентрацию антител иммуноглобулина Е в крови. Их наличие свидетельствует о наличии аллергии. Следующим шагом являются кожные тесты на аллергию , которые помогают обнаружить аллергенные вещества. Цена колеблется от 150 до 200 злотых, если мы тестируем только ингаляционные аллергены.
Другими тестами для диагностики астмы являются провокационные тесты .Они заключаются в воздействии на пациента факторов, которые должны спровоцировать приступ у больного, таких как интенсивные физические упражнения или поток холодного воздуха, выбрасываемый в дыхательные пути. Они используются для исключения других заболеваний с похожими симптомами, в том числе сердечная недостаточность, ХОБЛ, бронхоэктазы и респираторные инфекции.
Астма настолько распространена, что ее может диагностировать семейный врач. Если вы хотите углубить диагностику или назначенные лекарства не действуют, стоит обратиться в пульмонологическую клинику .В случае аллергической разновидности лечение также потребуется под наблюдением , аллерголога .
Более 14 опытных врачей в проведении лечебной марихуановой терапии. Бесплатная квалификация для терапии. Кратковременные визиты к врачу. Безопасная онлайн-консультация врача. Онлайн-рецепты в виде СМС. Бесплатная медицинская справка об участии в терапии и документ на вывоз лекарств.Астма по-прежнему считается неизлечимой , но с помощью фармакотерапии можно свести симптомы к минимуму.Как правило, врачи назначают два вида лекарств: одно для постоянного приема, а другое для облегчения состояния при приступе.
В настоящее время глюкокортикостероиды являются наиболее популярным выбором в начале лечения. Они обладают противовоспалительным действием, успокаивают раздраженные бронхи и значительно снижают частоту приступов.
Некоторые пациенты серьезно страдают от побочных эффектов применения стероидов или лечение недостаточно эффективно. Затем в терапию включают вспомогательные препараты, в основном бронходилататоры и релаксанты.
При лечении аллергического варианта дополнительно применяют иммунотерапию (десенсибилизацию) или биологические препараты, связывающие IgE-антитела, ответственные за симптомы аллергии. Это относительно новая группа препаратов, рекомендуемая в тяжелых случаях.
Лечение бронхиальной астмы включает препараты для облегчения симптомов. Вначале применяют ингаляционные В2-агонисты, которые сразу купируют одышку и расширяют бронхи. При тяжелых приступах, требующих неотложной помощи, пациенту сначала дают кислород.
Регулярно принимая лекарства по назначению врача, большинство астматиков сегодня могут вести нормальный образ жизни. Отказ от курения также является важным фактором и может эффективно препятствовать прогрессу лечения.
Средняя оценка врачей Medicana, рассчитанная на основе 1034 опросов пациентов после визитов, с июня 2021 г. по февраль 2022 г.Астма и курение марихуаны? Его использование при респираторных заболеваниях вызывает удивление.Однако его противовоспалительные, спазмолитические и успокаивающие свойства успокаивают пострадавших. Курение — не единственный способ употребления медицинской марихуаны, но в этой форме оно также оказывает терапевтическое воздействие на дыхательную систему. Обязательно перед употреблением следует проверить, нет ли на марихуане плесени.
Уже в 1970-х годах первые исследования низких доз ТГК показали, что каннабиноид подобен сальбутамолу, который обычно используется в фармакотерапии.Это вызывает немедленное расслабление бронхов и расширение дыхательных путей.
В 2012 году были опубликованы результаты исследования влияния курения и марихуаны на дыхательную систему за период в 20 лет. У людей, которые употребляли только каннабис, тесты спирометрии показали увеличение объема легких и удлинение дыхания.
Каннабиноиды также полезны для немедленного контроля приступа астмы. Это подтверждается исследованием, в котором участникам было предложено вызвать судороги во время упражнений.Уменьшение симптомов после приема ТГК было сравнимо с таковым, достигнутым при использовании традиционного ингаляционного ингалятора.
THC является психоактивным каннабиноидом. При его включении в лечение астмы следует подобрать соответствующую дозу, которая принесет наибольшую пользу для дыхательной системы с минимальными побочными эффектами. Оптимальным считалось количество 100 мг ТГК в виде аэрозоля.
Однако использование КБД, не обладающего психоактивным эффектом, также приносит пользу людям, страдающим астмой.Каннабидиол уменьшает воспаление в дыхательной системе и поддерживает функцию легких.
Менее известный каннабинол (КБН) в сочетании с ТГК помогает очистить бронхи от опасной слизи, типичной для аллергической разновидности. Введение этих каннабиноидов в исследовании на мышах снижало активность сывороточных IgE-антител и, таким образом, аллергическую реакцию дыхательной системы на аллерген.
Растущее количество исследований в области использования медицинской марихуаны для лечения заболеваний показывает многообещающие новости.Каннабиноиды — идеальное решение для пациентов, которые не могут использовать популярные стероидные препараты из-за побочных эффектов. Они могут быть настолько тяжелыми, что некоторые пациенты отказываются от фармакотерапии в ущерб собственному здоровью. Исследования показывают, что медицинская марихуана успешно заменяет некоторые химические препараты. Кто знает, может быть, скоро каннабиноиды окажутся лучшей альтернативой лекарствам при лечении астмы?
.