2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Нарушение пигментации не всегда ведет к образованию темных пигментных пятен различной формы. Бывает так, что подобное нарушение приводит к образованию совершенно иного патологического процесса, который характеризуется образованием белых пятен на коже. Этот процесс называется гипопигментацией, при которой происходит потеря природного пигмента. У этой патологии имеется собственная симптоматика, проявления и причины возникновения.
Поговорим о том, чем могут являться белые пятна.
1. Появление белых пятнен характеризует вспыхнувшая активность так называемого «солнечного грибка». Это не что иное, как отрубевидный лишай. Возбудителем этого вида лишая однозначно является дрожжевой грибок Pityrosporum , имеющий три основные формы. Его активность, как правило, наблюдается на коже людей, больных сахарным диабетом, онкологическими заболеваниями или туберкулёзом. В группе риска находятся беременные. В результате деятельности данного грибка образуются белые пятна, постепенно увеличивающиеся в размерах.
2. Второй причиной появления белых пятен считаются серьезные нарушения внутренних процессов, к которым относят аутоиммунные заболевания, нарушение стабильности гормонального фона, ухудшение функционирования щитовидной железы, попадание в организм вирусов. Сюда же можно отнести и сильный стресс, который, как известно, приводит к дисбалансу гормонального фона.
3. Существуют внешние причины появления белых пятен, среди которых выделяют чрезмерное увлечение загаром, инсоляцию, чувствительность кожи к различным компонентам косметических и бытовых средств.
4. Белые пятна на коже могут быть вызваны деятельностью вируса. В этом случае они будут следствием прогрессирующего дерматологического заболевания под называнием розовый лишай Жибера. Причиной вспыхнувшей деятельности лишая служит целый ряд негативных факторов, как внешних, так и внутренних. Это может быть ослабление иммунитета, попадание в организм инфекции, следствие бушующей в организме аллергической реакции и даже перегрев и переохлаждение. Пятна при лишае Жибера группируются, в основном, на груди, спине и шее и нередко сопровождаются зудом, шелушениями, иногда болезненными ощущениями.
5. Еще одной причиной возникновения белых образований, особенно на лице, является один из видов питириаза — белый лишай. Образования при этом заболевании, вызванном деятельностью бактерии Malassezia или стрептококками (в таком случае форма белого лишая будет именоваться стафилострептодермией), имеют различный диаметр (до 5 см) и со временем разрастаются и сливаются в более крупные. На них с большой долей вероятности можно обнаружить небольшие чешуйки.
6. Белые пятна могут быть следствием хронического заболевания под названием витилиго, поражающего кожу по всему телу. Это заболевание не сопровождается какими-либо дискомфортными ощущениями, например зудом или жжением.
7. Обесцвечивание кожного покрова также может быть следствием дерматологического состояния под названием лейкодерма. Обычно она возникает в результате инфекционного заражения или контакта с токсичными веществами. Однако нельзя исключать и врождённые иммунные отклонения. Сюда же можно отнести разновидность лейкодермы — гипомеланоз, при котором меланин замедлен в своем формировании на генетическом уровне.
Иногда родители замечают появившиеся белые пятна на коже у ребенка. И сразу же возникает миллион вопросов. Что это такое? Почему они возникли? Что с ними делать? Попробуем ответить на эти вопросы.
Витилиго, отрубевидный лишай, питириаз белый, гипомеланоз - вот неполный список заболеваний, основным признаком которых являются белые пятна на коже у ребенка.
Это заболевание характеризуется наличием светлых пятен на коже. Они не доставляют никакого вреда организму, скорее, приносят неудобства эстетического характера. Среди возможных причин возникновения врачи выделяют стресс, психологические травмы, тяжело перенесенное инфекционное заболевание, заражение глистами. До пяти лет рекомендуется только наблюдать за развитием белых пятнышек, так как у детей только формируется иммунная система, и пятна могут сами по себе исчезнуть. Белые пятна на лице ребенка и других частях тела - это своеобразный сигнал о неблагополучии в какой-то области, и родителям в первую очередь необходимо предпринять меры по удалению факторов, которые стали причиной заболевания. И только если это не помогает, необходимо обратиться к врачу-дерматологу, который может назначить облучения ультрафиолетовыми лучами, а в тяжелых случаях применение специальных кремов.
В отличие от витилиго, где белые пятна на коже у ребенка гладкие, при отрубевидном лишае наблюдается шелушение белых пятен. Обычно они возникают сначала на спине и лишь после этого появляются на шее, груди, подмышках. Отрубевидный лишай вызывает грибковая инфекция. При этом заболевании лимфоидные узлы увеличиваются, а белые пятна на теле ребенка бывают овальной, округлой, цилиндрической формы. Еще одна форма лишая, характеризующаяся наличием белых пятен, - это розовый лишай Жибера. Он не заразный и часто возникает после перенесенного вирусного заболевания. На теле появляется одна большая белая бляшка в окружении белых точек. Хорошо помогают при лечении этих видов лишая обтирания пораженных мест яблочным уксусом, салициловым спиртом. Лечение обычно комплексное, применяют различные противогрибковые мази, шампуни.
Это белые пятна на коже у ребенка овальной формы, небольшого размера, располагающиеся преимущественно на лице, встречаются также на руках и теле (верхняя часть). Часто встречается у детей в возрасте от 3 до 16 лет. Заболевание не представляет никакой опасности и не доставляет ребенку особых неудобств. Оно может длиться от нескольких месяцев до нескольких лет. Пятнышки не чешутся, но, если вы очень хотите от них избавиться, необходимо тщательно увлажнять кожу.
Это заболевание обычно встречается у детей. Причиной гипомеланоза бывает перенесенное заболевание. В отличие от витилиго белые пятна на теле ребенка очень странной формы. Точный диагноз может поставить только специалист по результатам гистологии. Это заболевание может быть опасным, так как возможно поражение нервной системы ребенка и его отставание в развитии. При гипомеланозе назначают прием ретиноидов и отшелушивающие процедуры.
Разработка и совершенствование методов неинвазивной диагностики заболеваний кожи — приоритетное направление развития современной дерматологии. К наиболее распространенным методам неинвазивной диагностики относятся фотографирование, дерматоскопия, УЗИ, оптическая когерентная томография. Одним из простых неинвазивных диагностических тестов является визуализация кожи в УФ-свете (свете Вуда). Однако в российской научной литературе этому методу уделено недостаточно внимания. В статье обобщены сведения о возможностях использования данного метода в практике врача-дерматовенеролога.
Лампа Вуда. В 1903 г. физик из г. Балтимора Р.У. Вуд сконструировал лампу, представлявшую собой ртутно-кварцевую газоразрядную лампу высокого давления, оборудованную фильтром из силиката бария, содержащим 9% оксида никеля [1]. Такой фильтр позволял задерживать видимый свет и пропускал только длинноволновое УФ-излучение с длиной волны 320—400 нм и пиком эмиссии 365 нм. Впоследствии эта лампа была названа лампой Вуда, а генерируемый свет — светом Вуда. В 1925 г. французские врачи J. Margot и P. Deveze впервые сообщили о возможности использования лампы Вуда в дерматологии [2].
УФ-излучение, индуцируемое лампой Вуда, позволяет визуализировать в коже и волосах флюоресценцию, в основе которой лежит поглощение света электронами и переход их в возбужденное, нестабильное состояние. Возвращение электронов на основную орбиталь сопровождается излучением в видимой области спектра (400—700 нм) в виде специфического свечения. При визуализации кожи в УФ-свете могут наблюдаться различные типы флюоресценции, характер которых зависит от объекта, подвергающегося облучению.
В настоящее время лампа Вуда применяется в повседневной клинической практике (рис. 1) Рис. 1. Лампа Вуда. и входит в стандарт оснащения кабинета врача-дерматовенеролога (приложения № 8 и № 23 к Порядку оказания медицинской помощи населению по профилю «Дерматовенерология», утвержденному приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 924н).
Другие источники и устройства. С развитием современных технологий появились новые источники излучения и устройства, позволяющие визуализировать изображения кожи в УФ-свете. В последние годы в качестве источников ультрафиолета все чаще используют люминесцентные лампы со встроенным фильтром с черным покрытием (стекло Вуда), не пропускающим видимый свет. Все большую популярность завоевывают светодиоды, генерирующее излучение аналогичного диапазона.
В МНПЦДК разработано и активно применяется устройство, в котором источники УФ-излучения совмещены с блоком регистрации изображений (рис. 2). Рис. 2. Устройство для визуализации в УФ-свете всего кожного покрова пациента. Основу этого блока составляет цифровая фотокамера с системой светофильтров и модулем автофокусировки. Данное устройство является модификацией разработанного ранее устройства для динамического клинико-инструментального наблюдения за пациентами с поражениями кожи (патент на ПМ № 177110 от 17.04.2017). Источники УФ-излучения и блок регистрации размещены на штативе с электроприводом. Для лучшей визуализации изучаемого объекта предусмотрена возможность регулировки интенсивности излучения и формирования различных вариантов светотеневого изображения. Предварительную наводку на объект осуществляют при помощи лазерного луча красного света в виде горизонтальной линии. Блоком регистрации управляют дистанционно, полученные изображения передают в компьютер и подвергают обработке и архивации. С созданием такого устройства стало возможным обследовать в УФ-свете не только отдельные участки тела, но и весь кожный покров с последующим фотографированием очагов поражения.
Флюоресценция здоровой кожи в УФ-свете обычно слабая или отсутствует, однако при некоторых заболеваниях можно наблюдать интенсивную флюоресценцию очагов поражения с характерными особенностями. Ниже рассмотрены основные аспекты применения метода визуализации кожи в УФ-свете в практике дерматовенеролога (основные показания к применению метода представлены в таблице. Основные показания к применению метода визуализации кожи в УФ-свете Примечание. *При облучении очагов поражения УФ-светом контраст между пораженной и окружающей здоровой кожей становится более выраженным, чем при естественном освещении, однако яркой флюоресценции, свойственной витилиго, не наблюдается.
При нарушениях пигментации кожи некоторые очаги поражения плохо визуализируются при естественном освещении. Установлено, что одним из основных хромофоров, поглощающих ультрафиолет, является меланин [3]. Уменьшение или увеличение его содержания влияет на характер визуализации кожи в УФ-свете, благодаря чему этот метод можно использовать для неинвазивной диагностики заболеваний, сопровождающихся де-, гипо- и гиперпигментацией кожи.
Де- и гипопигментации. У светлокожих людей очаги де- и гипопигментации кожи нередко не видны при естественном освещении. Осмотр кожи в УФ-свете значительно улучшает их визуализацию. В депигментированных очагах (как правило, при витилиго) меланин в эпидермисе отсутствует или его содержание значительно уменьшено, в результате в коже образуется оптическое окно, позволяющее увидеть флюоресценцию дермального коллагена, индуцируемую ультрафиолетом. При осмотре в УФ-свете очаги депигментации выглядят обычно как ярко светящиеся пятна белого или голубовато-белого цвета с четкими контурами (рис. 3). Рис. 3. Очаги витилиго. а — при естественном освещении, б — в УФ-свете — яркое белое свечение депигментированных пятен, в — черно-белое изображение с расширенным динамическим диапазоном, отображающим оттенки серого цвета. Данный метод диагностики помогает оценить у больных витилиго степень уменьшения пигментации кожи и площадь поражения.
Следует учесть, что изображения кожи в УФ-свете обычно имеют голубоватый оттенок (см. рис. 3б). Для более четкой визуализации светлых и темных фрагментов полученные файлы целесообразно конвертировать в черно-белый формат с расширенным динамическим диапазоном, отображающим оттенки серого цвета (см. рис. 3в).
Визуализация кожи в УФ-свете позволяет не только диагностировать витилиго, но и выявить признаки восстановления пигментации в очагах поражения, а также оценить эффективность лечения (рис. 4). Рис. 4. Визуализация очагов депигментации в динамике лечения больной витилиго при естественном освещении и в УФ-свете. а — после 43 процедур фототерапии (311 нм), б — после 115 процедур фототерапии (311 нм) — площадь репигментации в очагах поражения увеличилась. Кроме того, этот метод используют для дифференциальной диагностики витилиго с различными гипопигментациями — он помогает отличить полную депигментацию от частичного уменьшения содержания меланина в коже. Так, при осмотре в УФ-свете пораженной кожи больных туберозным склерозом, депигментированным невусом, гипомеланозом Ито, белым лишаем, поствоспалительной гипопигментацией очаги поражения обычно выглядят как белые, тускло-белые или белесоватые пятна, однако яркой флюоресценции, свойственной витилиго, в них не наблюдают (рис. 5). Рис. 5. Поствоспалительная гипопигментация кожи у больной атопическим дерматитом: при осмотре в УФ-свете очаги поражения визуализируются более четко, чем при естественном освещении, однако яркой флюоресценции, свойственной витилиго, не наблюдают. У больных прогрессирующим пятнистым гипомеланозом наряду с очагами гипопигментации в волосяных фолликулах наблюдается флюоресценция Propionibacterium acnes кораллово-красного цвета [4].
При анемическом невусе гипопигментация обусловлена уменьшением содержания в коже гемоглобина, тогда как уровень меланина в ней не изменен. В связи с этим при осмотре в УФ-свете он становится невидимым, поскольку не флюоресцирует.
Гиперпигментации. Визуализация кожи в УФ-свете — хорошее подспорье в диагностике патологии, сопровождающейся гиперпигментацией кожи (хлоазма, веснушки и др.). Известно, что УФ-излучение значительно поглощается гиперпигментированными очагами, тогда как окружающая кожа рассеивает и отражает его. Установлено также, что большая часть УФ-лучей абсорбируется эпидермисом и лишь небольшое количество ультрафиолета достигает дермы. В связи с этим эпидермальная гиперпигментация при осмотре в УФ-свете проявляется более четко, чем при естественном освещении, поскольку контраст между пораженной и здоровой кожей становится более выраженным. При дермальной гиперпигментации различия в окраске пораженной и окружающей здоровой кожи, наоборот, становятся менее заметными. Таким образом, метод визуализации кожи в УФ-свете в определенной мере позволяет оценить глубину преимущественного накопления меланина в коже [3].
Так, например, очаги хлоазмы эпидермального типа при осмотре кожи в УФ-свете выглядят более темными, чем при естественном освещении, и четко контрастируют с окружающей непораженной кожей (рис. 6). Рис. 6. Очаги гиперпигментации у больной хлоазмой при естественном освещении (а) и в УФ-свете (б). Хлоазма дермального типа при облучении ультрафиолетом не меняет свой цвет (усиления контраста очагов поражения с окружающей здоровой кожей не наблюдается). Описанные различия в визуализации позволяют использовать этот метод диагностики для определения тактики лечения хлоазмы, поскольку очаги эпидермального типа в отличие от очагов дермального типа более чувствительны к применению отбеливающих и других наружных средств.
Следует заметить, что у людей с V и VI фототипами кожи визуализация гиперпигментаций кожи в УФ-свете малоинформативна, поскольку не выявляет контраста между пораженной и здоровой кожей.
Дерматофитии. Некоторые виды дерматофитов (грибы рода Microsporum, T.schoenleinii) способны флюоресцировать в УФ-свете. Так, грибы M.canis, M. audouinii, M.distortum, M. ferrugineum при облучении вырабатывают соединение птеридин, флюоресцирующее ярко-зеленым, сине-зеленым или желто-зеленым светом (рис. 7). Рис. 7. Флюоресценция пораженных волос у больного микроспорией. M.gypseum флюоресцирует тусклым желтым светом. Возбудитель фавуса Trichophyton Sсhoenleinii флюоресцирует тусклым синим, зеленым или желто-зеленым светом. Это свойство грибов нашло применение в диагностике поражения волос при микроспории и фавусе.
Необходимо подчеркнуть, что выявление флюоресценции дерматофитов не является основанием для постановки диагноза, но позволяет определить локализацию поражения и выбрать пораженные волосы для микроскопического и культурального исследования. Данный метод диагностики можно использовать при проведении профилактических осмотров в детских коллективах (детские сады, школы), а также для оценки эффективности лечения больных. При этом следует иметь в виду, что прекращение свечения в процессе лечения не является основанием для окончания курса терапии.
Разноцветный лишай. Возбудителем разноцветного лишая являются грибы рода Malassezia (Pityrosporum), флюоресцирующие желтовато-белым, золотисто-желтым, медно-оранжевым или буроватым светом. Выявление флюоресценции помогает установить диагноз при субклиническом течении заболевания, а также оценить распространенность поражения и провести дифференциальную диагностику с другой патологией, сопровождающейся нарушением пигментации кожи.
Фолликулит, вызванный грибами Malassezia (Pityrosporum). Грибы Malassezia furfur, способные вызывать воспаление в волосяных фолликулах, при облучении УФ-светом флюоресцируют голубовато-белым светом, что позволяет дифференцировать эту форму фолликулита от бактериального фолликулита.
Propionibacterium acnes. Наиболее известными бактериями, вызывающими флюоресценцию в УФ-свете, являются Propionibacterium acnes (P.acnes), входящие в состав бактериальной флоры кожи. Эти бактерии продуцируют копропорфирин III, флюоресцирующий кораллово-красным или оранжево-красным светом. P.acnes играют существенную роль в патогенезе обыкновенных угрей. При осмотре кожи в УФ-свете можно объективно оценить распределение и площадь поражения данной инфекцией. C.W. Choi и соавт. [5] показали, что флюоресценция фолликулов на коже щек коррелирует с количеством P.acnes. Данный метод диагностики может быть полезен не только для определения степени обсемененности кожи P.acnes, но и для оценки эффективности лечения больных при развитии резистентности к антибактериальным препаратам.
Эритразма. Возбудителем эритразмы являются микроорганизмы Corynebacterium minutissimum, флюоресцирующие в УФ-свете кораллово-красным светом (рис. 8). Рис. 8. Флюоресценция очагов поражения при эритразме. Визуализация флюоресценции C.minutissimum используется для дифференциальной диагностики эритразмы с опрелостью, отрубевидным лишаем и псориазом. Следует иметь в виду, что флюоресценция кожи при эритразме может сохраняться даже после эрадикации возбудителя.
Синегнойная инфекция. Синегнойная палочка Pseudomonas aeruginosa является одним из возбудителей гнойно-воспалительных процессов в коже. Она вырабатывает пигмент флюоресцеин, флюоресцирующий при облучении УФ-светом зеленым, желтовато-зеленым или синим светом. Флюоресценция, вызываемая Pseudomonas aeruginosa, используется в клинической практике в качестве теста ранней диагностики инфицирования ожогов и различных ран синегнойной палочкой и помогает подобрать необходимое лечение на ранней стадии заболевания (до получения соответствующей культуры в бактериальном посеве).
Трихомикоз подмышечный (трихобактериоз). Возбудителем заболевания являются бактерии рода Corynebacterium (Corynebacterium flavescens, Corynebacterium sp.), флюоресцирующие в УФ-свете желтым, желто-белым или желтовато-зеленым светом [6].
Порфирии представляют собой группу заболеваний, обусловленных нарушением метаболизма порфиринов. У больных порфириями происходит накопление порфиринов в различных тканях, которое можно выявить в образцах мочи, эритроцитов, кала, тканей зубов и др. При облучении образцов, содержащих порфирины, УФ-светом обычно выявляется характерная флюоресценция красно-розового, розово-красного или оранжево-розового цвета (рис. 9). Рис. 9. Визуализация в УФ-свете образцов мочи здорового человека (а) и больного поздней кожной порфирией (б) — флюоресценция красно-розового цвета.
Флюоресценция порфиринов при разных формах порфирий имеет свои особенности. При поздней кожной порфирии флюоресценцию можно обнаружить в моче и биоптатах печени, при вариегатной порфирии порфирины в моче флюоресцируют только в период обострения, тогда как в кале они флюоресцируют даже в период ремиссии [1]. При врожденной эритропоэтической порфирии (болезнь Гюнтера) флюоресценция порфиринов наблюдается в моче, тканях зубов и костном мозге. При эритропоэтической протопорфирии порфирины временно флюоресцируют в эритроцитах (при проведении флюоресцентной микроскопии), в то время как в моче их не выявляют. При острой перемежающейся порфирии флюоресценции обычно не наблюдают.
Опубликована информация о применении УФ-света для визуализации некоторых других заболеваний, однако обоснованность и эффективность такой диагностики требует дальнейшего изучения. Метод визуализации кожи в УФ-свете используют также для интраоперационной неинвазивной оценки жизнеспособности кожных лоскутов при проведении трансплантации кожи, для визуализации скрытых очагов актинического кератоза и границ новообразований кожи при определении оптимальной тактики хирургического лечения или фотодинамической терапии.
В работе H. Lim и соавт. [7] показана эффективность применения УФ-света в сочетании c использованием экзогенного флюорофора флюоресцеина для интраоперационной неинвазивной оценки жизнеспособности кожных лоскутов при проведении трансплантации кожи. В ряде исследований показана целесообразность применения УФ-света для выявления скрытых очагов актинического кератоза, а также для визуализации границ новообразований кожи (базальноклеточный и плоскоклеточный рак кожи, болезнь Боуэна) с целью определения оптимальной тактики лечения [8—11]. Осмотр в УФ-свете в этих случаях проводят после предварительной аппликации на кожу фотосенсибилизирующего препарата метиламинолевуленовой кислоты, индуцирующей в очагах актинического кератоза и опухолевого роста образование порфиринов (включая протопорфирин IX), флюоресцирующих при облучении красно-розовым светом.
Известны данные о применении УФ-света для выявления атрофических изменений слизистой оболочки влагалища [12], для визуализации субклинических проявлений и оценки распространенности патологического процесса у больных локализованной склеродермией [13], при обследовании очагов порокератоза с целью проведения дифференциальной диагностики с кольцевидной формой красного плоского лишая и кольцевидной гранулемой [14], для диагностики пигментации ногтей, обусловленной применением тетрациклина [15]. Вместе с тем следует иметь в виду, что в ряде случаев при облучении УФ-светом наблюдается ложноположительная флюоресценция, которую могут вызывать некоторые медикаменты (содержащие вазелин, салициловую кислоту и др.), чешуйки, находящиеся на коже, волокна ткани, рубцы, лимонный сок, краска для волос, а также свет, отраженный от белого халата врача, и др. [16].
Таким образом, визуализация кожи в УФ-свете — простой и достаточно информативный метод неинвазивной диагностики заболеваний кожи: нарушений пигментации, микозов, бактериальных кожных инфекций, порфирий. В ряде случаев характер свечения может помочь врачу-дерматовенерологу не только диагностировать ту или иную патологию кожи, но и оценить эффективность проводимого лечения. Необходимо проведение дальнейших исследований с целью разработки новых эффективных методов визуализации кожи, основанных на использовании современных технологий.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.
Сведения об авторах
Потекаев Н.Н. — https://orcid.org/0000-0002-9578-5490
Кочетков М.А. — https://orcid.org/0000-0002-5788-4666
Волнухин В.А. — https://orcid.org/0000-0002-8363-5188
Петров В.А. — https://orcid.org/0000-0002-9706-1920
Автор, ответственный за переписку: Кочетков М.А. —
e-mail: [email protected]
У многих людей могут появиться белые пятна на лице, на груди или руках. Они могут иметь различные причины.
Фото: ВикипедияМилия возникает у людей любого возраста, и ее часто принимают за угри. Милия — это небольшие круглые, твердые, белые прыщики на лице. Они развиваются, когда кератин (белок, находящийся в верхнем слое кожи) и другие мертвые клетки кожи образуются под кожей. Наиболее распространенные области — область вокруг глаз, щеки и нос. Часто встречается у младенцев. Милия может быть вызвана аллергической реакцией на продукты, крема и при воздействии солнца.
Милия, как правило, проходит без лечения в течение нескольких недель. Дерматологи не рекомендуют их выдавливать или прокалывать в домашних условиях. Необходимо поменять крем для лица, который мог вызвать реакцию. Рекомендуется процедура по уходу за кожей, в том числе уход отшелушивающими средствами и нанесение солнцезащитного крема.
Если состояние не улучшится, милию лечат различными способами:
Вскрытие. Для извлечения кератина врач использует тонкую медицинскую иглу.
Применение крема с ретинолом. При его использовании следует избегать область вокруг глаз.
Микродермабразия. Это процедура, которая удаляет верхние слои пораженной области.
Пилинг. Лечение, которое удаляет верхний слой кожи и может быть использовано для удаления милиумов.
Милия — это не опасное состояние, которое не вызывает никакого дискомфорта, боли или жжения.
Питириаз белый считается типом атопического дерматита в виде бледно-розовых или красных чешуйчатых участков на коже, которые сглаживают белые (гипопигментированные) пятна. Встречается часто на лице и руках. Питириаз белый более заметен у людей с темной кожей или после воздействия солнца. Состояние встречается в основном у детей и подростков. Врачи не знают, что вызывает питириаз белый.
Пятна обычно исчезают в течение нескольких месяцев, но могут длиться до нескольких лет. Нет специфического лечения питириаза, но врач может лечить симптомы зуда с помощью стероидного или нестероидного крема.
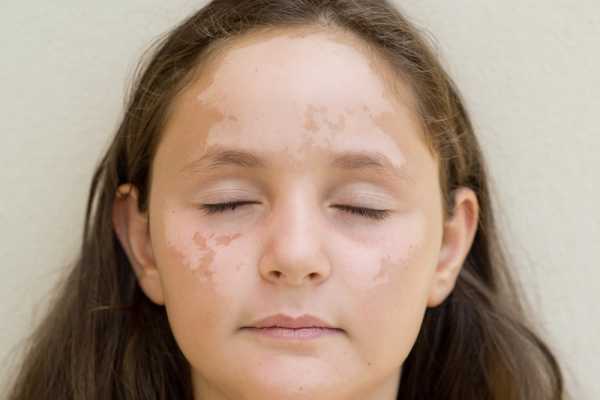
Витилиго может быть наследственным заболеванием. При витилиго на коже появляются белые пятна. Заболевание встречается примерно у 1% людей во всем мире.
Белые пятна вначале могут быть маленькими и могут оставаться такими, но иногда они медленно увеличиваются в размере, пока не покроют большую часть тела. Витилиго может возникнуть в любом возрасте, но у половины людей витилиго появляется до 20 лет.
Витилиго встречается у людей всех цветов кожи, но наиболее заметен на черной коже. Заболевание не заразно. Некоторые ученые считают, что витилиго развивается, когда организм образует антитела против меланина и уничтожает его.
Существует несколько возможных методов лечения витилиго. Люди с витилиго должны постоянно использовать солнцезащитный крем. Врач может также рекомендовать противовоспалительные крема, такие как кортикостероиды, чтобы восстановить недостающий пигмент. Однако длительное применение кортикостероидов может привести к нежелательным побочным эффектам, таким как истончение кожи. Часто используют искусственное лечение ультрафиолетовым светом или фототерапию. Также применяют лазер, чтобы обработать некоторые зоны кожи. Разрабатывается хирургическое лечение, но пока это не является рутинной практикой.
Отрубевидный лишай (также называемый разноцветный лишай) вызывается избыточным ростом грибков на коже, что приводит к возникновению светлых или темных пятен. Пятна могут появиться на любом участке тела и вызывать зуд. Иногда пятна бывают крошечными и заметны только после загара.
Отрубевидный лишай чаще встречается у подростков и молодых людей в тропических и субтропических областях. В умеренном климате обесцвеченные пятна могут исчезнуть в холодные месяцы.
Более 90% людей имеют дрожжевые грибки, называемые Malassezia, проживающие на коже. Это естественное явление и обычно оно не вызывает никаких проблем. Иногда дрожжи начинают быстро расти. Это вызывает развитие отрубевидного лишая. Заболевание может быть связано с несколькими факторами:
жаркая и влажная погода;
жирная кожа;
слабая иммунная система;
гормональные изменения.
Отрубевидный лишай может возникнуть во время беременности, но не представляет никакой опасности.
Существует множество различных способов лечения разноцветного лишая. Врач может назначить противогрибковые кремы и лосьоны, которые наносят на кожу. Если отрубевидный лишай покрывает большую площадь тела, то назначают противогрибковые препараты. Отрубевидный лишай может вернуться даже после лечения, особенно если человек едет в страны с жарким и влажным климатом.
Гипомеланоз идиопатический каплевидный, также известный как белые пятна солнца, вызывает плоские белые пятна, которые могут быть от 1 до 10 миллиметров в диаметре. Эти пятна могут возникнуть на лице, руках, верхней части спины и голени. Чаще всего они развиваются у людей со светлой кожей. Эти пятна не вредны.
Гипомеланоз идиопатический каплевидный возникает при длительном воздействии солнца. Тем не менее, причина, почему происходит снижение меланина в пораженных участках, пока не известна. Это состояние кожи появляется чаще у людей старше 40 лет.
Для лечения используют стероидные крема и дермабразию, которые могут уменьшить появление пятен.
Renati S., Cukras A., Bigby M. Pityriasis versicolor //bmj. – 2015. – Т. 350. – С. h2394.
Zampino M. R. et al. Prevalence of pityriasis versicolor in a group of Italian pregnant women //Journal of the European Academy of Dermatology and Venereology. – 2007. – Т. 21. – №. 9. – С. 1249-1252.
Перед применением советов и рекомендаций, изложенных на сайте «Medical Insider», обязательно проконсультируйтесь с врачом!
| Подробное описание | Среди наиболее частых нарушений гипопигментации у детей - белый лишай, витилиго, депигментный невус, поствоспалительная гипопигментация и разноцветный лишай; пока поздно наступает идиопатический каплевидный гипомеланоз и грибовидный гипопигментированный микоз. Белый лишай: это низкосортный тип экземы / дерматита, чаще всего встречающийся у детей и взрослых. молодые люди, обычно выглядящие как сухие, мелкие, бледные пятна на лице. Витилиго: приобретенное аутоиммунное идиопатическое заболевание, характеризующееся ограниченными депигментированные пятна и пятна с лейкотрихией или без нее. Депигментный невус: локализованная гипопигментация, в большинстве случаев врожденная. Считается формой кожного мозаицизма. Поствоспалительная гипопигментация: приобретенная частичная или полная потеря пигментации кожи. возникающие после кожного воспаления. Многие кожные воспалительные заболевания приводят к поствоспалительная гипопигментация у детей: атопический дерматит, реакции на укусы насекомых, Псориаз, синдром Стивенса-Джонсона… .; Инфекции, такие как ветряная оспа, импетиго… ..; Кожный травмы от ожогов, раздражители. Все они скорее вызывают поствоспалительную гипопигментацию. чем гиперпигментация. Разноцветный лишай или разноцветный лишай: грибковая инфекция поверхностного слоя кожа, вызванная дрожжами Malassezia. Клинически характеризуется гиперпигментацией или гипопигментированные, округлые или овальные поражения, покрытые чешуей, обычно встречающиеся на туловище, верхних руки и лицо. Хотя это обычное явление у взрослых, но его можно увидеть в старшей группе детей. Идиопатический каплевидный гипомеланоз: приобретенная лейкодермия, встречающаяся у всех рас; это патогенез неизвестен, но может зависеть от различных факторов, таких как возраст пациента и воздействие солнца. Клинически поражения представляют собой фарфорово-белые пятна размером обычно 2-6 мм, но иногда они больше. Границы резко очерчены, часто угловатые и неправильные. с нормальными отметинами на коже. Грибовидный микоз, наиболее распространенная первичная кожная Т-клеточная лимфома: неопластическое заболевание. характеризуется классическими неинфильтрированными поражениями (пятнами), бляшками, опухолями и эритродермической стадии. Это считается серьезным заболеванием, которое ранее наблюдалось в дети. Гипопигментированный грибовидный микоз - один из его вариантов, который представлен гипопигментированные или ахромные поражения, иногда с проявлением витилиго. В дополнение к клинической картине, световое обследование Вудса и снятие гидроксида калия для чешуйчатых гипопигментированных пятен и гистопатологической оценки используются как золото стандартные тесты для диагностики этих гипопигментированных поражений у детей. Дерматоскопия - это неинвазивный диагностический инструмент, позволяющий визуализировать морфологические особенности, которые не видны невооруженным глазом, что представляет собой связь между макроскопическими клиническая дерматология и микроскопическая дерматопатология. В последнее время осознание и знание дерматоскопия значительно расширилась во многих странах в диагностике многих кожных заболеваний. . Дерматоскопия может быть полезным неинвазивным инструментом при дифференциальной диагностике несколько гипопигментированных макулярных поражений и может улучшить диагностику точность. Новые исследования документально подтвердили дерматоскопические особенности витилиго, в то время как очень немногие отчеты документировали дерматоскопические особенности других гипопигментированных поражений. |
|---|
Идиопатический каплевидный гипомеланоз встречается у светлокожих лиц среднего и старшего возраста,
Причина возникновения неизвестна.Имеется более высокая распространенность среди членов семьи,
Внешний вид очагов и возможный потенциал злокачественных образований являются главными причинами беспокойства пациентов.Актинические повреждения считаются главной причиной заболевания,
Начинается в подростковом возрасте чаще с голеней,
У пациентов имеются признаки старения кожи вследствие воздействия солнца,
Обычно в биопсии нет необходимости,
Успокоить пациентов относительно их состояния - это часто все,
Белые пятна можно замаскировать тональными косметическими средствами,
Легкое обрызгивание жидким азотом может частично убрать очаг,
Рекомендованно ношение одежды,
Содержание:
Изменение цвета кожи – проблема, которая в последнее время становится распространенной, как у взрослых, так и у детей. Очень часто на теле новорожденных появляются белые пятнышки, которые вызывают опасения. Стоит ли переживать по поводу белых пятен у новорожденных, какая причина их появления и что с этим делать? Давайте разбираться вместе.
Любое из заболеваний носит общее название гипопигментация – обесцвечивание кожи, ногтей и волос, которое происходит из-за недостатка пигмента под названием меланин. Одна из самых распространенных болезней, что сопровождается появлением белых пятен на коже у грудничка – Витилиго (потеря меланина). Причины происхождения этой болезни неизвестны, пути ее лечения также не дают должного результата. Единственное, что можно сделать – это постараться улучшить внешний вид кожи различными способами, о которых мы поговорим далее.
Вторая по распространенности причини возникновения белых пятен – грибки, которые есть в организме каждого человека. Однако при благоприятных условиях (влага и тепло) количество грибков начинает увеличиваться, в результате чего на коже появляются красно-коричневые или белые пятна. Причины появления инфекции – повышенная потливость, теплый влажный климат. Для лечения можно использовать противогрибковые препараты, например, «Клотримазол» или «Тербинафин».
Важно! Правильный диагноз способен поставить только профессиональный дерматолог, поэтому не стоит заниматься экспериментами над ребенком и его здоровьем проводя самолечение.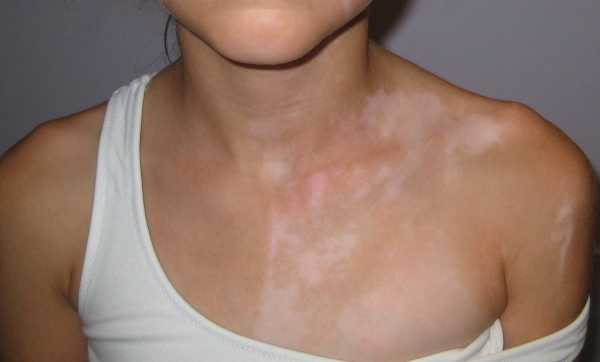
Симптомы:
Важно! Данная болезнь чаще встречается среди женщин со светлой кожей, причина ее возникновения неизвестна, врачи предполагают, что это один из симптомов старения.
При данном заболевании кожный покров также начинает менять свой цвет. Белый лишай чаще всего можно увидеть у подростков и детей, проживающих в теплых климатических условиях. Беловатые пятна становятся сухими и чешуйчатыми, причины возникновения пока что неизвестны.
Если говорить простым языком, то беспигментный невус – это родимое пятно, которое представляет угрозу для жизни и здоровья человека, так как развитие меланомы – это тяжелая злокачественная опухоль, возникающая на коже.
Стоит отметить, что белые пятна могут появится на теле ребенка вследствие неправильного или плохо сбалансированного питания. Из-за нехватки витаминов и определенных пигментов на теле человека могут появится белые следы, которые не несут угрозу и исчезают при правильной диете или приеме биоактивных добавок. Кроме того, причинами появления белых пятен могут стать:
Важно! Упомянутые ранее заболевания крайне редко встречаются у грудничков, но знать о них нужно и важно, так как это касается здоровья.
Что касается кожи новорожденных, то белые пятна на ней могут появится вследствие одного из этих заболеваний:
Как уже говорилось ранее, самая распространенная болезнь, которая сопровождается появлением белых пятен на коже – это Витилиго. В результате этой болезни на коже взрослых и детей появляются пятна различной формы и размеров, причина возникновения – отсутствие меланина. В результате этого кожа не защищена от воздействия солнца и появляется вероятность получения ожога.
Проявление Витилиго:
Причины возникновения заболевания:
Очень часто Витилиго путают с другими заболеваниями, а именно:
Важно! Определить причину возникновения пятен и методы их лечения способен только дерматолог, поэтому не стоит откладывать свой визит к врачу.
Правила осторожности:
Важно! В целом любое нарушение кожного покрова – это проблема со здоровьем, однако, Витилиго не является инфекционным заболеванием, поэтому опасности для окружающих не несет.
Наши предки нашли несколько способов по борьбе с Витилиго, однако, полностью излечить это заболевание невозможно, так как причина его возникновения остается непонятной. В тоже время можно легко замаскировать пятна, благодаря чему ощущение дискомфорта исчезнет. Средства для лечения заболевания:
Достаточно выбрать одно из растений и нанести его экстракт на депигментированные участки. В составе этих растений есть фурокумарины, которые повышают выработку меланина и возвращают нормальный цвет кожи.
Важно! В тоже время бытует мнение, что эти процедуры повышают вероятность заболевания рака кожи. Чему верить, а чему нет – каждый решает для себя сам.
Сокращения: PV - Отрубевидный лишай
В дерматологическую клинику обратился пациент 17 лет. больного из-за буро-коричневых пятен, которые несколько месяцев задерживался на туловище.
По данным разведки, мальчик был пока здоров, привит по календарю прививки, он не находился на попечении клиники специалист, он не принимал хроническое лечение ни специальные лекарства и пищевые добавки.Интервью семейный анамнез по кожным, аллергическим и другим хроническим заболеваниям отрицательный.
В ходе консультации выяснилось, что «сыпь» она заметила его случайно на туловище пациента мама примерно за 2 недели до визита (когда мальчик ходил без рубашки на озере). Первые коричневые пятна, по словам мальчика несколько месяцев появилось на груди это, и постепенно их становится больше, хотя они и не сопровождают их их субъективные недомогания, такие как зуд, боль и жжение. Кроме того, мальчик сообщил жирные волосы и перхоть.
В дерматологическом тесте на коже туловища разбросаны, найдено несколько миллиметров, коричнево-коричневые пятна, слегка отшелушивающие поверхности (чешуя становится видна после растягивания и легкого почесывания кожи). Наибольшая интенсивность изменений наблюдалась на спине. (рис. 1), а изменений было меньше. на коже груди и живота. На волосатой кожа головы имеет небольшую перхоть без изменений в этой области, например покраснение или царапины. Кожа гладкая и волосатая другие участки тела и ногтевые пластины были правильными.
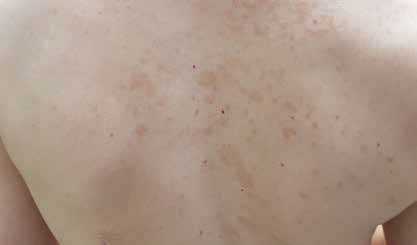
Рис. 1. Коричневато-коричневые пятна на спине у больного 17 лет
В связи с характерной клинической картиной кожные поражения были диагностированы с отрубевидным лишаем и не было рекомендовано дополнительное исследование. Во время визита предоставлена информация о течении болезни и письменные рекомендации по лечению и дальнейшему ведению. В настоящее время рекомендуется использовать шампунь с кетоконазолом (промывание кожи голова и туловище до линии талии оставляя пены на кожу в течение 5 минут) 1 раз в день в течение 5 дней, а затем профилактически 1 раз в неделю летом.При отсутствии улучшения или По мере прогрессирования поражения было рекомендовано прийти на прием как последующее изменение лечения (изменение местное лечение или пероральное лечение).
Отрубевидный лишай ( Отрубевидный лишай - PV [синоним отрубевидный лишай]) частый, поверхностный, дрожжевая инфекция кожи. Поражает около 2–8% населения, всех рас и обоих полов. Его дело имеется разрастание дрожжей Malassezia furfur (прежнее название Pityrosporum ovale ), которые входят в состав нормальной микрофлоры кожи (колонизация касается ок.18% младенцев и 90-100% взрослых). Симптомы чаще встречаются у людей, живущих в более теплых районах. климат - в тропиках может присутствовать через круглый год и преимущественно в умеренном климате весной и летом. Чаще всего они появляются у подростков или молодых взрослых, и редко у детей. Среди предрасполагающих факторов принадлежит высокая температура и влажность окружающей среды, жирная кожа, сильное потоотделение, использование жирные косметические препараты (например, масла уход), дефицит питательных веществ, инвалидность иммунитет, хронические заболевания (например,команда Кушинга), системная глюкокортикоидная терапия. (ГКС), а по данным некоторых авторов также беременность и прием противозачаточных средств.
В клиническая картина характеристика довольно многочисленны, обычно расположены симметрично, мелкие (от нескольких мм до 1-3 см), овальные или круглые пластинки, покрытые нежной, едва заметной чешуйчатый или обесцвеченный (беловатый), обесцвеченный (коричневато-коричневый) или слегка воспалительный (розоватый) пятна. Изменения кожи обычно бессимптомны. (редко сопровождаются кожным зудом), располагаются в себорейных или влажных зонах - чаще всего на спине (рис.2-я и 3-я), клетка грудь, плечи и шея (рис. 4), реже под грудь, пах или вокруг органов половой акт (рис. 5). Вовлечение складок и зон сгибания называется перевернутая перхоть . Дети болеют редко и часто нетипично (папулезная, эритематозно-папулезная форма, изменения лица, волосистой части головы, ямки область колена или запястья).
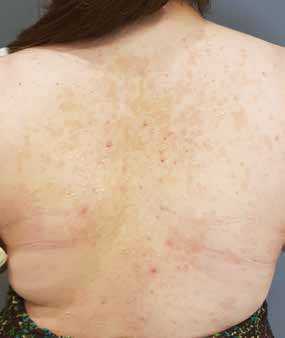
Рис. 2. Диффузные пятна и бляшки на спине у больной 17 лет с пестрой перхотью
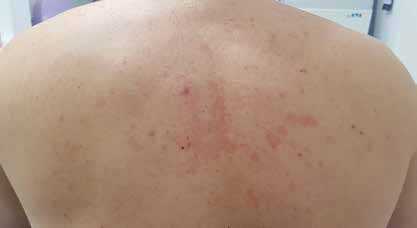
Рис.3. Эритематозные сливающиеся пятна у больного отрубевидным лишаем
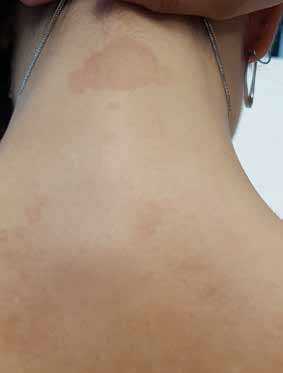
Рис. 4. Обесцвеченные, шелушащиеся пятна на шее и спине у больного 17 лет отрубевидным лишаем
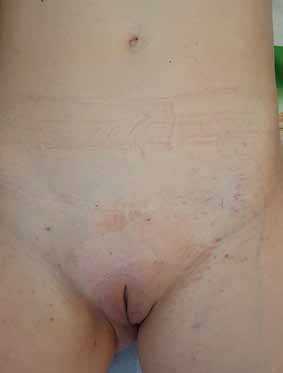
Рис. 5. Отрубевидный лишай половых органов и паха 9000 5
Обычно диагноз ставится на основании отличительный внешний вид меняется на . Шкала обычно очень тонкая, иногда заметная только после царапания или растяжения кожа.Чтобы найти все изменения, иногда дерматологи смотрят на кожу в лампе Вуда (вызывают ярко-желтую флуоресценцию), а в сомнительных случаи рекомендуют микологическое исследование лом (прямая подготовка с КОН - характеристика микроскопическое изображение спагетти и фрикадельки ). Однако не стоит заказывать разведение, потому что Malassezia furfur правильный кожная микрофлора и в небольшом количестве (не определяется при прямом микологическом исследовании) это происходит у большинства людей и поэтому является положительным можно получить практически от любого человека.
В дифференциальный диагноз PV входит учитывать поствоспалительное обесцвечивание (например, при псориазе), Розовая перхоть Жибера (рис. 6), стригущий лишай (рис. 7), псориаз (рис. 8), альбинизм (скорее изменения депигментации, а не изменения гипопигментации, более четко разграничены, чаще всего с другим расположением - вокруг глаз, рта, над костными выступами), белая перхоть (нежные, обесцвеченные пятна, чаще всего на лице у детей с атопией), прогрессирующее макулярный гипомеланоз (не чешуйчатое обесцвечивание пятна на туловище у молодых людей вызываемый Propionibacterium acnes ).Обесцвечивание и обесцвечивание кожи может составить большие диагностические трудности. С одной стороны, они причина обращения к врачу, выводы диагноз и начало лечения, а также другие аномальная пигментация кожи без шелушения может сохраняться даже в течение нескольких месяцев после спонтанного или Эрадикация, вызванная лечением Malassezia .
Появление любых высыпаний и других дефектов на коже лица особо омрачает женщину, вызывая как минимум психологический дискомфорт. Это касается и появления белых пятен на лице. Как правило, они представляют собой лишенные пигмента меланина участки кожи, за которые отвечают особые клетки кожи – меланоциты. Из-за разрушения меланоцитов или нарушения их функционирования пигмент не вырабатывается, поэтому на этих участках кожа белеет и не загорает.
Это наиболее распространенные причины появления белых пятен на лице.
Отложить
Иногда после спаек акне на коже появляются белые пятна. Как правило, эти частицы остаются белыми в течение короткого времени и вскоре темнеют.
Прогрессирующий макулярный гипомеланоз
Крупные белые пятна, склонные к увеличению, с размытыми краями, которые не загорают, могут быть симптомом такой патологии, как прогрессирующий макулярный гипомеланоз.Эта аномалия капли меланина похожа на белый лишай у детей и не представляет опасности. Считается, что развитие этого типа гипомеланоза связано с активностью определенных бактерий, которые живут на коже и производят химические вещества, которые обесцвечивают ее.
Neville Settona
При наличии пигментного невуса в центре белого пятна, проявляющегося на лице в виде возвышающейся коричневатой шишки, такое образование называется Setton.В некоторых случаях после образования депигментации кожи может предшествовать легкое покраснение. Одним из основных причинных факторов является чрезмерная доза ультрафиолета, солнечные ожоги. Нервы Сеттона практически исчезают сами по себе во всех случаях. Однако стоит учесть, что иногда появление такой родинки происходит до развития витилиго.
Витилиго
Довольно частая причина появления круглых белых пятен различной величины, связанная с нарушением пигментации кожи.До сих пор неизвестно, почему развивается эта патология и как ее предотвратить. Считается, что оно может быть связано с частыми стрессами, химическими отравлениями, хроническими инфекциями и т. д. Однако субъективных ощущений витилиго оно не вызывает, а является чисто косметическим дефектом. Одиночные пятна могут внезапно самопроизвольно исчезнуть.
Спонтанный слезоточивый гипомеланоз
Мелкие белые пятна на лице после загара могут быть следствием каплевидного идиомеланоза.Эта патология, связанная со снижением выработки меланина, также возникает по неизвестным причинам. При этом образовавшиеся белые пятна не исчезают и их практически невозможно устранить.
Псориаз
Это заболевание может быть причиной появления белых чешуйчатых пятен. Кожа на пораженных участках одновременно утолщена, покрыта легко шелушащимися чешуйками. Псориаз – хроническое рецидивирующее заболевание, склонное к прогрессированию, особенно при отсутствии лечения.Причины этого достоверно не известны.
Lishay
Небольшие белые чешуйчатые пятна также являются симптомом перхоти. Появление такого лишая вызывает микроскопический дрожжеподобный грибок, вырабатывающий вещества, препятствующие образованию меланина в коже. Считается, что заболевание связано с генетическими факторами, снижением иммунитета и воздействием влажного теплого климата.
Рак кожи
Опасное заболевание, при котором появляются белые пятна меланомы, а также другие виды рака кожи.О злокачественном характере таких образований могут свидетельствовать такие симптомы, как зуд, боль, быстрое увеличение в размерах, появление на месте выраженного сита крови.
Так как причин появления белых пятен на лице много, то и способов их устранения тоже немало. Но любое лечение следует проводить только после тщательной диагностики, для чего необходима консультация дерматолога. До посещения врача не рекомендуется использовать народные средства и косметические препараты от белых пятен на лице, а также загорать.
.Детская дерматология Дифференциальный диагноз 2-е издание
Авторы: Уильям Л. Устон, Джозеф Г. Морелли
Введение: Руководство пользователя
Первичные и вторичные высолы
Часть 1: Буллезные заболевания (везикулярные и буллезные высыпания)
1 Инфекции, вызванные вирусом простого герпеса
2 Ветряная оспа и опоясывающий лишай
3 Болезни кистей, стоп и рта
4 блистера для аспирации
5 Импетиго и Лайм
6 Неонатальный буллезный и эксфолиативный дерматит Риттера (SSSS)
7 опунций
8 Герпетиформный дерматит
9 Солнечный ожог
10 Пузырьковое отслоение эпидермиса (разновидность без рубцов)
11 Пузырьковый эпидермис (рубцовый тип)
12 Пузырчатка
13 Линейный IgA-дерматоз
14 Пемфигоид
15 Недержание красителя
16 Эпидермолитический гиперкератоз
17 Диссеминированный кожный мастоцитоз
18 Реакции на лекарства с образованием пузырей
Часть 2: Эрозии слизистой оболочки
19 Афтозные язвы
20 Синдром Стивенса-Джонсона (ССД) и синдром токсического эпидермального эпидермолиза (ТЭН)
21 Географический язык
22 Эрозии слизистой оболочки, вызванные иммунными заболеваниями мочевого пузыря и наследственными буллезными заболеваниями Часть 3: Пустулезные поражения
23 Фолликулит
24 Пустулез конечностей новорожденных
25 Акне и стероидные акне
26 Транзиторный пустулезный меланоз новорожденных
27 Гангренозная пиодермия
Часть 4: Красные папулезные и узловатые высыпания
28 Фуразит и целлюлит
29 Некротизирующий фасциит
30 Микобактериальные инфекции
31 Сыпь вирусного происхождения
32 Сифилис 33 Кожные мигрирующие личинки
34 Папулезная крапивница и укусы пауков
35 Многоформная эритема
36 Узловатая эритема
37 Целлюлит
38 Фибромы кожи
39 Келоиды и гипертрофические рубцы
40 Ангиофибромы
41 Узловые гемангиомы
42 Эндотелиальная гемангиома
43 Врожденный спонтанно разрешающийся ретикулогистиоцитоз
44 Злокачественные опухоли детского возраста
Часть 5: Плоские сосудистые поражения, бледнеющие при надавливании
45 Мраморность кожи
46 Врожденная телеангиэктатическая мраморность кожи
47 Сетчатое ливедо и узелковый полиартериит
48 Крапивница и дермографизм 49 Винные пятна
50 Неонатальный красный лишай
51 Болезнь Кавасаки
52 Скарлатина
53 Лекарственные высолы
54 Моховидная и уртикарная лекарственная сыпь
Часть 6: Возвышенные сосудистые поражения, исчезающие под давлением
55 Гемангиома
56 Диффузная неонатальная ангиома
57 Пиогенная гранулема
58 Пороки развития лимфатических сосудов
59 Сосудистые звездочки
60 Венозные мальформации
Часть 7: Сосудистые поражения, которые не бледнеют при надавливании (экхимозы и пурпура)
61 Васкулит
62 пульсации (пернио)
63 Прогрессирующая пигментная пурпура
64 Фиолетовые перчатки и носки в сборе
65 DRESS-синдром Часть 8: Бугристо-шелушащиеся высыпания
66 Розовая перхоть
67 Псориаз
68 Опоясывающий лишай (дерматофитные инфекции)
69 Red Bellows от перхоти (PRP)
70 Рыбья чешуя
71 Волосяной кератоз
72 Красная волчанка (LE)
73 Болезнь Дарье (фолликулярный дискератоз)
74 Красный плоский и красный лишай
75 Тубулярный кератоз Мибелли
76 Острый лихеноидный лишай
77 Дерматомиозит
78 Полосатый лишайник (lichen striatus)
Часть 9: Дерматит-экзема (красный цвет с разрывами)
79 Атопический дерматит
80 Аллергический контактный дерматит (АКД)
81 Пеленочный дерматит
82 Подавление
83 Дрозд
84 Воспаление подкожной клетчатки перианальной области
85 Дерматозы подошвенных поверхностей стоп у подростков
86 Экзематозная нематода (угревой дерматит) 9000 5
87 Себорейный дерматит
88 Чесотка
89 Лангергансоклеточный гистиоцитоз
90 Экссудативный дерматит
Часть 10: папулы и узелки телесного цвета с шероховатой поверхностью
91 Обычные бородавки
92 Эпидермальный невус (ILVEN)
93 Мозоли и мозоли
Часть 11: папулы и узелки телесного цвета с гладкой поверхностью
94 Контагиозный моллюск
95 Поросята и разрастание сальных желез
96 Эпидермальные кисты
97 Дермоидные кисты
98 Обызвествленные эпителиомы и аденоматозно-кистозные эпителиомы
99 Кольцевидная гранулема
100 Нейрофибромы и липомы
101 Пьезогенные комочки
102 Опухоли потовых желез
103 Синдром Джанотти-Крости
Часть 12: Варианты белого цвета
104 Поствоспалительное изменение цвета и белая перхоть
105 Витилиго
106 Пьебалдизм (ограниченное витилиго)
107 Листовидные пятна ясеня
108 Отрубевидный лишай 109 Склерозирующий лишай
110 Офтальмологический вариант витилиго
111 Склеродермия
112 Знак обесцвеченный
113 Ишемическое родимое пятно
114 Линейный и вихревой гипомеланоз (гипомеланоз Ито)
115 Метка Саттона (галоневус)
Часть 13: Плоские поражения коричневого цвета
116 монгольских пятен
117 Родинка Ота
118 Пятна кофейного цвета с молоком
119 Плоская метка
120 меток подключения
121 веснушка
122 лентиго
123 Бирка Becker
124 Поствоспалительное изменение цвета
125 Дерматит, вызванный контактом с соком растений и воздействием света (фитофотодерматит)
126 Черный акантоз (AN)
127 Очаги изменения цвета с линейным и вихревым рисунком
Часть 14: Возвышающиеся кожные образования с коричневым оттенком
128 Врожденный меланоцитарный невус
129 Внутрикожный меланоцитарный невус
130 Мастоцитоз
131 Чипсы, происходящие из волосяных фолликулов и гладкой мускулатуры
132 Плоские бородавки
133 Легкий головной гистиоцитоз
134 Меланома
Часть 15: Вариация желтого цвета
135 Сальный невус
136 Желтые юношеские пучки
137 Потеря жира у диабетиков
138 Очаговая гипоплазия кожи
Часть 16: Врожденная ограниченная потеря волос
139 Врожденное недоразвитие кожи
Лот 17: Приобретена ограниченная потеря волос
140 Очаговая алопеция
141 Микоз головки и парши (керион)
142 Алопеция, вызванная повышенным напряжением волос и их привычным выдергиванием
Часть 18: Врожденная диффузная потеря волос
143 Эктодермальные дисплазии
144 Дефекты волосяного стержня
Часть 19: Приобретенная диффузная потеря волос
145 Телогеновая и анагеновая потеря волос
Часть 20: Утолщение ногтей
146 Врожденная пахионихия
147 Эктодермальная дисплазия ногтей 9000 5
148 Дистрофия центральной ногтевой пластины
149 Шероховатость гвоздя
150 Псориатические поражения ногтей
151 Изменения ногтей при красном плоском лишае
Часть 21: истончение ногтей, медленный рост ногтей, выпадение ногтей
152 Эктодермальная дисплазия и синдром ногтя-надколенника
Часть 22: Изменения глубины
153 Ушные впадины и губы
154 Кератолиз эпидермиса с ямочками
Часть 23: Изменения ладоней и подошв
155 Роговые черви кистей и стоп
Часть 24: Поражения кожи (вызванные солнечным излучением)
156 Мультиформная светлая сыпь
157 Эритропоэтическая протопорфирия
Часть 25: Изменения в шаблоне звонка
158 Кольцевидные поражения кожи
Часть 26: Линейные или криволинейные изменения
159 Линейные или криволинейные поражения кожи
.Иногда родители замечают появление белых пятен на коже ребенка. И сразу миллион вопросов. Что это? Почему они были созданы? Что с ними делать? Попробуем ответить на эти вопросы.
Витилиго, перхоть, белый литироз, гипомеланоз – вот неполный перечень заболеваний, основным признаком которых являются белые пятна на коже у ребенка.
Это заболевание характеризуется наличием на коже светлых пятен.Они не наносят вреда организму, а наоборот приносят эстетические неудобства. Среди возможных причин появления у врачей стресс, психологическая травма, тяжелое инфекционное заболевание, заражение глистами. До пяти лет рекомендуется наблюдать за развитием белых пятен, так как у детей только формируется иммунная система, и пятна могут исчезнуть самостоятельно. Белые точки на лице и других частях тела у ребенка – это своеобразный сигнал о проблемах в определенной сфере, и родителям в первую очередь необходимо принять меры по устранению факторов, вызвавших заболевание.И только если это не помогает, нужно обратиться к дерматологу, который может назначить ультрафиолетовые лучи, а в тяжелых случаях использовать специальные крема.
В отличие от витилиго, при котором белые пятна, кожа гладкая, с перхотью, наблюдается шелушение белых пятен. Обычно они формируются сначала на спине, а уже потом проявляются на шее, груди, подмышках. Отрубевидный лишай вызывает грибковую инфекцию. При этом заболевании лимфатические узлы увеличиваются в размерах, а белые пятна на теле ребенка имеют овальную, округлую, цилиндрическую форму.Еще одна форма лишая, характеризующаяся наличием белых пятен, — розовый лишай Жибера. Это не заразно и часто возникает после вспышки вируса. На теле появляется один большой белый налет, окруженный белыми точками. Хорошо помогают в лечении этих видов лишая, протирание пораженных участков яблочным уксусом, салициловым спиртом. Лечение обычно комплексное, с применением различных противогрибковых мазей, шампуней.
Это белые пятна на коже ребенка овальной формы, небольшие по размеру, преимущественно располагаются на лице, также на руках и туловище (верхняя часть).Часто встречается у детей в возрасте от 3 до 16 лет. Заболевание не представляет опасности и не доставляет особых неудобств ребенку. Он может длиться от нескольких месяцев до нескольких лет. Пятна не чешутся, но если вы действительно хотите от них избавиться, необходимо тщательно увлажнить кожу.
Заболевание обычно возникает у детей. Причиной гипомеланоза является перенесенное заболевание. В отличие от витилиго белые пятна на теле ребенка имеют очень странную форму. Только специалист по результатам гистологии может поставить точный диагноз.Это заболевание может быть опасным, поскольку может повредить нервную систему ребенка и задержать развитие. При гипомеланозе следует назначать прием ретиноидов и отшелушивающие процедуры.
р> .Книга подготовлена выдающимися детскими неврологами, неврологами и педиатрами. В учебнике освещены такие вопросы, как: правильное развитие ребенка, специфика неврологического обследования в различных возрастных группах, особенности синдромов болезни и заболеваний, возникающих в период развития, а также ведение этих случаев в соответствии с последними научными достижениями. отчеты.Редактирование работы – крупное и важное событие на рынке медицинских публикаций.Издание рассчитано на широкую аудиторию: детские неврологи, неврологи и специалисты в этих областях, педиатры.Оглавление: 1. Нарушения психомоторного развития Мария Мазуркевич-Белдзиска, Беата Ольховик, Ева Пиларска, Кшиштоф Сендровский, Войцех Собанец, Эльжбета Щепаник, Кристина Шиманская 1 Развитие ребенка Кристина Шиманская 1 Факторы, влияющие на развитие ребенка 2 Вехи 3 Развитие «личности» 4 Развитие двигательных функций 4 Развитие Когнитивное развитие ребенка 10 Атипичные модели развития 20 Диагностика развития - условия и ловушки 23 Резюме 27 Задержка психомоторного развития Кристина Шиманская, Эльжбета Щепаник 28 Определения и описания 28 Причины задержки психомоторного развития 35 Диагностика 40 Диагностические алгоритмы и терапия 45 Умственная отсталость Кристина Шиманская, Эльжбета Щепаник 49 50 Диагностика умственной отсталости 51 Этиология 57 Сосуществование 62 Диагностика и терапия 64 Неврологическое обследование – от младенца до подростка Мария Мазуркевич-Белдзиньская 68 Обследование новорожденных и грудных детей 68 Особенности неврологического обследования маленького ребенка (от нить 2.до конца 5-летнего возраста) 76 Обследование школьника 80 Нарушения мышечного напряжения и осанки Кшиштоф Сендровский, Беата Ольховик, Войцех Собанец 84 Мышечное напряжение 84 Вязкоупругие свойства сухожилий и связок 84 Виды мышечного напряжения 85 Механизмы регуляции напряжение скелетных мышц 85 Оценка и определение степени спастичности 93 Методы лечения спастичности 94 Положение тела 100 Речевые нарушения у детей Эва Пиларска 104 Индивидуальное развитие центральной нервной системы 105 Развитие мозгового доминантного состояния 109 Отделение речевых нарушений 110 Нарушения развития речи 111 Резюме 1232.Генетические и метаболические заболевания и синдромы Магдалена Бадура-Стронка, Сергий Юзвяк, Катажина Котульская, Анна Латос-Беленская, Ханна Межевска, Михал Пехота, Дариуш Рокицки, Барбара Штейнборн, Кристина Шиманская, Анна Винчевска-Виктор 125 Органические заболевания обмена веществ с неврологической симптоматикой 125 и болезни кленового сиропа Дариуш Рокицкий 125 Диагностика органической ацидурии и MSUD Дариуш Рокицкий 131 Нарушение обмена аминокислот Дариуш Рокицкий 137 Классическая гомоцистинурия на примере аминоацидопатии Дариуш Рокицкий 142 Нарушения цикла мочевины и другие врожденные гипераммониемии Дариуш Рокицкий 151 Врожденные нарушения углеводного обмена и Нарушения β-углеводов жирные кислоты Дариуш Рокицкий 161 Лизосомальные заболевания Дариуш Рокицкий 173 Пероксисомальные заболевания Дариуш Рокицкий 191 Врожденные нарушения нейротрансмиссии Кристина Шиманская 196 Митохондриальные заболевания Дариуш Рокицкий 206 Метаболические энцефалопатии Дариуш Рокицкий 229 Факоматозы Sergiusz Jóźwiak, Katarzyna Kotulska 239 Нейрофиброматоз 240 Туберозный склероз (болезнь Бурневиля; Болезнь Бурневиля-Прингла) 244 Синдром Стерджа-Вебера (лицевая и церебральная гемангиома) 248 Ито-гипомеланоз (недержание пигмента ахромии) 249 Синдром Ядассона 251 Лейкодистрофии и генетически детерминированные энцефалопатии Hanna Mierzewska 252 Определение 252 Классификация и наследственность 252 253 Диагностика лейкодистрофии 254 Лечение и профилактика врожденных заболеваний белого вещества 260 Избранные лейкодистрофии и генетически детерминированные лейкоэнцефалопатии 261 Методы генетического тестирования и генетического консультирования в неврологии Анна Латос-Беленская, Магдалена Бадура-Стронка, Михал Пьехота 272 генетические заболевания - разбивка по тип изменения генетического материала 273 Генетическая диагностика в неврологии 278 Генетическое консультирование в неврологии 288 Резюме 289 Базы данных и веб-сайты по клинической генетике 289 Клинически распознаваемый синдром генетические нарушения с умственной отсталостью Магдалена Бадура-Стронка, Анна Винчевска-Виктор, Барбара Штейнборн, Анна Латос Беленьска 291 Делеционный синдром 22q11.2 292 Синдром Смита-Магениса (СМС, синдром Смита-Магениса) 295 Синдром Потоцки-Лупски (PTLS, синдром Потоцкого-Лупски) 296 Синдром дублирования Xq28 297 Синдром Ангельмана 298 Синдром Прадера-Вилли (СПВ) 300 Синдром Вольфа-Хиршхорна (СГС) , синдром Вольфа-Хиршхорна) 301 Синдром Коффина-Лоури (CLS) 303 Синдром Моуата-Уилсона (MWS, синдром Моуата-Уилсона) 304 Синдром Рубинштейна-Тайби (RTS, синдром Рубинштейна-Тайби) 305 Синдром Корнелии де Ланге (CdLS, Cornelia синдром де Ланге) 307 Резюме 3093.Пароксизмальные состояния Мария Мазуркевич-Белдзинская, Катажина Полатыньская, Барбара Стейнборн, Януш Вендорф, Анна Винчевская-Виктор 311 Эпилепсия и судороги на разных этапах жизни ребенка Барбара Стейнборн, Мария Мазуркевич-Белдзинская, Анна Винчевская-Виктор 311 Детская эпидемиология3 1 Эпидемиология эпилепсии3 Этиология и патофизиология эпилепсии 316 Классификация припадков и эпилептических синдромов 330 Семология эпилептических припадков у детей 336 Генетика эпилепсии 340 Фебрильные припадки 362 Рефлекторная эпилепсия 369 Прогрессирующая миоклоническая эпилепсия 373 Эпилептические синдромы: младенческий, детский, подростковый 376 Синдром Расмуссена 448 Дифференциальная диагностика эпилепсия 448 подростки 477 Статус эпилепсии у детей и подростков 534 Смертность при эпилепсии у детей 550 Эпилепсия и спорт 553 Нарушения сознания у детей Януш Вендорф 560 Введение 560 Анатомия бодрствования и ориентации в окружающем и на себя (возбуждение, осознание) 562 Делирий 563 Кома, острый энцефалопатия 566 Гипоксия и ишемия 576 Прогнозирование нарушений сознания у детей 577 Головокружение Катажина Полатинская 580 Введение 580 Определения 580 Эпидемиология 581 Системное головокружение 582 Несистемное головокружение 585 Головокружение как симптом заболевания вне нервной системы и системы равновесия 587 Диагностика 589 Лечение 591 Эпизодические синдромы Анна Винчевска-Виктор 594 Рецидивирующие желудочно-кишечные расстройства (1.6.1) 595 Легкое пароксизмальное головокружение (1.6.2) 599 Легкая пароксизмальная кривошея (1.6.3). 601 Детская колика (А 1.6.4) 602 Перемежающаяся детская гемиплегия (А 1.6.5) 604 Предсердная мигрень (А 1.6.6) 6054. Пороки развития нервной системы Кшиштоф Закжевский 609 Дефекты нервной трубки 609 Дисрафические дефекты черепа 610 Кистозная расщелина позвоночника 613 Латентная спина bifida 615 Дефекты, связанные с размером черепа 622 Пороки развития коры 628 Гипоплазия мозолистого тела 628 Гетеротопия серого вещества головного мозга 629 Шизэнцефалия 630 Голопрозэнцефалия 630 Лизенцефалия 631 Кольпоцефалия 631 Гипоталамическая гамартома 632 Лечение гидроцефалии 637 Лечение гидроцефалии с гидроцефалией 637 633 гидроцефальные системы.Нейроинфекций Дорота Дунин-Wąsowicz, Войцех Służewski 643 Бактериальные и вирусные neurinfections Войцех Służewski 643 менингит у младенцев, детей и подростков 643 Энцефалит 659 нейроборрелиозе Дорота Дунин-Wąsowicz 666 Введение 666 Клинические симптомы 667 Дифференциация 672 Диагностика 674 Лечение 676 Дорота Дунин-Wąsowicz 679 Введение 679 Синдром опсоклонус-миоклонус 680 Паранеопластический лимбический энцефалит (PLE) 683 Врожденные TORCHS-инфекции Dorota Dunin-Wąsowicz 690 Введение 690 Врожденный токсоплазмоз 691 Цитомегаловирус HSV 2-1 (HHV-1, HHV-2) 699 Краснуха-инфекция 702 ВИЧ-инфекция (подтипы 1 и 2) ) 704 Парвовирусная инфекция B19 705 Инфекция Varicella zoster 706 Энтеровирусная инфекция 707 Инфекция, вызванная вирусом Зика (ZIKV) 707 Врожденная инфекция Treponema pallidum 707 708 Инфекция Listeria monocytogenes 70 96.Нервно-мышечные заболевания Анна Костера-Прущик 713 Мышечные дистрофии 714 Мышечная дистрофия Дюшенна 714 Дистрофия типа Беккера 718 Прогрессирующие поясно-конечностные мышечные дистрофии 719 Спинальная мышечная атрофия 719 Лечение 720 Миотонические синдромы 721 Диагностика 721 Лечение 721 Периодический паралич 722 Гиперкалиемия 722 Гипокалиемический паралич-Тавильерса 722 723 Миотоническая дистрофия 1 типа 723 Врожденная миотоническая дистрофия 1 типа 724 Диагностика 724 Лечение 724 Врожденные миопатии 724 Диагностика 725 Лечение 726 Болезнь Помпе 726 Общие замечания по хронической терапии генетически детерминированных нервно-мышечных заболеваний Миастения 732 Транзиторная миастения 734 Врожденные миастенические синдромы 735 Воспалительные миопатии 7357.Неонатальные судороги Дорота Дунин-Вонсович 737 Определение 737 Эпидемиология 737 Клинические симптомы 738 Диагностика 739 Время начала неонатальных судорог 739 Электроклинические, клинические и электроэнцефалографические судороги 740 Классическая ЭЭГ (кЭЭГ) 740 АЭЭГ-тест 741 Нейровизуализационные исследования 741 Генетические и спинномозговые исследования жидкости 742 Дифференциация неонатальных судорог 742 Лечение неонатальных судорог и ведение 7438. Неонатальная гипоксически-ишемическая энцефалопатия, нейропротекция; Другие причины поражения ЦНС в пренатальном и неонатальном периоде Мария Катажина Боршевская-Корнацка 747 Определение гипоксически-ишемической энцефалопатии у новорожденных 747 Эпидемиологические данные 748 Гипоксически-ишемическая энцефалопатия у доношенных новорожденных 748 Патомеханизм ишемически-ишемической энцефалопатии при гипоксии 7501 Терапевтические эффекты ишемический ишемический ENNN 751 ENN 752 Критерии приемлемости для терапевтической гипотермии - последовательно оцениваются группы A и B 753 Этапы процедуры терапевтической гипотермии 754 Мониторинг, используемый во время процедуры охлаждения 754 Критерии исключения из процедуры охлаждения 755 Будущие терапевтические направления 755 Энцефалопатия у недоношенных новорожденных 7559 .Нарушения сна Марцин Жаровский 763 Физиология сна 765 Физиология циркадианных ритмов 765 Макроструктура сна 766 Микроструктура сна 767 Сон развития 768 Диагностика нарушений сна 769 Дневник сна 769 Актиграфия 770 Полисомнография 770 Множественный тест латентности сна 773 Тест поддержания сна 774 Классификация нарушений сна 774 Проблемы со сном и поддержание непрерывности сна (бессонница) 775 Нарушения ритма сна-бодрствования у детей 776 Центральная гиперсомния 779 Парасомнии 793 Двигательные расстройства во сне 790 Нарушения дыхания во сне 79310.ДЦП Войцех Кулак 799 Симптомы, которые могут проявляться у детей и подростков с ДЦП 799 Этиология 800 Виды ДЦП 801 Деление по Инграму 801 Деление по Хагбергу 802 Спастические и неспастические формы 802 Диагностика детского церебрального паралича 802 Диагностика детского церебрального паралича 803 Корково-кортикальная лейкомаляция - подкорковые и другие дефекты 803 Методы нейровизуализации при детском церебральном параличе 803 Лечение 804 Нейрофизиологические методы 804 Метод NDT-Бобата (нейроразвивающее лечение) 805 Метод Пето 805 Кинезитерапия (лечение движением) 806 Лечение спастичности 806 Ботулинический токсин типа А (БТХ) -A (BTX)) 807 Баклофеновая помпа 80811.Двигательные расстройства Анджей Богуцкий, Агата Гайош, Томаш Кмич, Агнешка Слопен 813 Преходящие двигательные расстройства раннего детского периода Агата Гайош, Анджей Богуцкий 813 Доброкачественная пароксизмальная кривошея 813 Мягкая идиопатическая младенческая дистония 814 Мягкий неонатальный миоклонус 814 Мягкая неонатальная ипсилатеральная тоническая дрожь 81 младенческий возраст 815 Spasmus nutans 815 Кивание головой 815 Дистония Agata Gajos, Andrzej Bogucki 815 Первичная дистония 818 Дистония плюс синдромы (комплексная дистония-паркинсонизм и дистония-миоклонус) 819 Пароксизмальные дискинезии 820 Вторичные дистонии 821 Chorea Agata Gajos, Andrzej Bogucki 8 наследственный 843 Bogucki 8 Аутоиммунная хорея 824 PANDAS Agata Gajos, Andrzej Bogucki 826 Хорея при антифосфолипидном синдроме Andrzej Gajos, Andrzej Gajos при неофосфолипидном синдроме, Agata Gajos neo дегенеративные заболевания 827 Структурный хорея 827 Миоклонус Агата Gajos, Анджей Богуцкий 828 Первичный миоклонус 831 Миоклонические эпилепсии и миоклонические эпилепсии без энцефалопатии 832 Вторичный миоклонус 832 Progressive миоклонические энцефалопатий 833 Гинекологический metaphysiology 835 Диагностические agroclonic синдромы, гинекологии 835 Диагностика 838 Ювенильный паркинсонизм 838 Вторичный паркинсонизм 839 Лечение 840 Тремор Agata Gajos, Andrzej Bogucki 840 Этиологическая классификация 841 Лечение 844 Tiki Agnieszka Słopień 848 Введение 848 Эпидемиология 848 Клиническая картина 849 Коморбидные расстройства 850 Прогноз 851 Дифференциальный диагноз 851 Лечение 852 Нейродегенеративные заболевания головного мозга с Томашем Кмечем 854 Симптомы дегенеративных заболеваний нервной системы с отложением железа в головном мозге 854 Генетические исследования нейродегенеративных заболеваний с отложением железа в головном мозге 855 PKAN (пантотенаткиназа-ассоциированная нейродегенеративная ion) - дегенеративное заболевание нервной системы с отложением железа в головном мозге, связанное с наследственной недостаточностью пантотенаткиназы 857 дефицит митохондриального белка 86512.Головные боли и болевые синдромы в детской неврологии Лешек Бочковски, Джоанна Смигельска-Кузия, Войцех Собанец 875 Боль - определение и патофизиология 875 Эпидемиология и классификация головных болей 876 Диагностическое лечение головных болей у детей 878 Наиболее частые первичные головные боли у детей 882 Мигрень 882 Головные боли 885 Вторичные головные боли 886 Невралгия черепно-мозговых нервов 889 Спинномозговые болевые синдромы 88913. Демиелинизирующие заболевания ЦНС Мариуш Стасиолек 893 Острый диссеминированный энцефаломиелит (ОРЭМ) 895 Течение 896 Лечение 898 Рассеянный склероз 899 Клиника 900 Лечение 908 Миелит (НМО) и болезни спектра НМО 910 Клиническое течение 911 Лечение 914 Резюме 91514.Опухоли центральной нервной системы Марцин Рошковски 919 Введение 919 Эпидемиология 920 Классификация опухолей центральной нервной системы 921 Клиническая картина 924 Патофизиология симптомов, сопровождающих пролиферативные процессы в ЦНС 925 Интерпретация предоперационных визуализационных исследований 931 Хирургическое лечение 935 Новообразования эмбрионального происхождения 936 Эпендимомы 941 Глиомы 944 глиомы более низкой степени 944 глиобластомы 95015. Черепно-мозговые травмы Станислав Квятковский 967 Клиническая классификация травм головы 967 Неврологическое обследование ребенка после черепно-мозговой травмы 968 Диагностика 968 Легкие и средней тяжести травмы - алгоритм проведения 969 Показания к КТ-обследованию у детей после черепно-мозговой травмы 971 Классификация травм головы на фоне наружных осложнений и внутричерепных гематом 972 Особые осложнения травм головы у детей 972 Лоб (caput succedaneum) 972 Подапоневротическая гематома 972 Кефалогематома 973 Посттравматическое субарахноидальное кровоизлияние (пСАК) , травматическое субарахноидальное кровоизлияние) 973 Линейный перелом костей черепа 974 Перелом черепа с вдавливанием 975 Сотрясение головного мозга 976 Ушиб головного мозга, ушиб головного мозга 977 Эпидуральная гематома 978 Травматическая внутримозговая гематома (ТВМГ) 979 Поздние последствия черепно-мозговой травмы 980 Травматический синдром 980 Травматическая эпилепсия 98016.Сосудистые заболевания головного мозга у детей Ева Пиларска 983 Васкуляризация головного мозга - магистральных артерий головного мозга 984 Ишемический инсульт 986 Симптоматология ишемического инсульта 986 Клиника инсультных синдромов 988 Синдромы, типичные для ишемии в зонах васкуляризации отдельных артерий 989 Эпидемиология ишемической инсульт 991 Факторы риска, приводящие к ишемическому инсульту у детей 992 Клинические симптомы ишемического инсульта у детей 1002 Диагностика ишемического инсульта у детей 1004 Алгоритм лечения инсульта у детей 1006 Лечение ишемического инсульта 1007 Вторичная профилактика инсульта 1009 Прогноз 1010 Транзиторная ишемическая атака (ТИА) 1010 Геморрагический инсульт 1011 Вызывает геморрагические инсульты 1011 Дефекты сосудов головного мозга 1012 Внутричерепные аневризмы 1014 Кавернозные гемангиомы 1014 диагностика заболеваний сосудов головного мозга 1015 субарахноидальное кровоизлияние 1015 диагностика 1016 лечение 1016 тромбоз венозного синуса h мозг 1016 Диагноз 1018 Лечение 101917.Атаксия и заболевания мозжечка Марта Завадска 1023 Введение 1023 Симптомы поражения мозжечка 1023 Диагностика 1024 Непрогрессирующие атаксии 1027 Аномалия Арнольда-Киари (CM, Arnold-Chiari malformation) 1027 Синдром Денди-Уокера 1028 Синдром Жубера (Жубер9 синдром) 1028 Острая2 атаксия мозжечковая атаксия 1029 Острый мозжечок 1030 Синдром опсоклонус-миоклонус-атаксия 1030 Пароксизмальные атаксии 1032 Острые интермиттирующие метаболические атаксии 1032 Эпизодическая атаксия (ЭА) 1034 Хроническая атаксия 1035 метаболическая атаксия 1050 Лечение 1054 Резюме 105518.Заболевания вегетативной системы, нарушения мочеиспускания и дефекации Славомир Крочка 1059 Введение 1059 Структура и функция вегетативной нервной системы 1059 Определение болезни 1060 Возникновение 1060 Клинические симптомы 1060 Дифференциация 1063 Нарушения мочеиспускания 1063 Нарушения дефекации 1065 Тактика ведения (на основании последних сообщений) 1068 Лечение нейрогенной дисфункции мочевого пузыря у детей 1068. Лечение запоров у детей. Введение 1077 1077 Клиническая картина 1078 Коморбидные расстройства 1079 Дифференциальная диагностика РАС 1081 Прогноз 1082 Терапия 108 220.Дополнительное обследование в неврологии Барбара Артемович, Лешек Бочковски, Эльжбета Юркевич, Изабела Качмарек, Беата Ольховик, Петр Собанец, Войцех Собанец, Марта Шмуда 1085 Что такое исследование спинномозговой жидкости? Избранные вопросы Марта Шмуда 1085 Введение 1085 Физические свойства 1086 Цитология 1087 Биохимические тесты 1087 Изображение спинномозговой жидкости при отдельных заболеваниях 1095 Визуализация в детской неврологии Эльжбета Юркевич 1103 Доступные методы визуализации 1103 Диагностические возможности магнитного резонанса 1106 Нейрофизиологические тесты в детской неврологии (ЭМГ, ЭНГ, ЭЭГ) Войцех Собанец, Лешек Бочковски, Барбара Артемович, Беата Ольховик, Петр Собанец 1132 Применение электромиографии и электронейрографии при заболеваниях возрастного периода 1132 Применение электроэнцефалографического исследования у детей 1137 Психологические тесты в неврологии развития Изабела Качмарек 1157 Введение 1157 Обследование ребенка - что следует помнить 1160 Когнитивное обследование в общих чертах 1160 Процедура обследования 1161 Интервью и тесты 1164 Как читать результаты нейропсихологического обследования? 1165 Резюме 116821.Прививки - показания и противопоказания Joanna Stryczyńska- Kazubska, Ilona Małicka, Jacek Wysocki 1169 Общая информация о прививках 1171 Правила вакцинации 1172 Противопоказания к вакцинациям 1172 Неблагоприятные потенциарные реакции 1175 Заключительные замечания 117922. Неврорегибилитация Камила Окульчик, Wojciech Kułak 1181 Neuroplasticity 1181 Neuroplasticity 1181. Механизмы нейрональной пластичности 1182 Виды нейрональной пластичности 1182 Нейропластичность как важный фактор восстановления после повреждения нервных структур 1182 Процессы регенерации нервной системы после повреждения 1183 Факторы, модулирующие нейропластичность 1184 Терапевтическое управление детской нейрореабилитацией 1185 Ранняя реабилитация – почему это важно? 1186 Формы детской нейрореабилитации 1187 Методы неврологической реабилитации 1188 Инновационные методики нейрореабилитации и поддержки 119023.Неврологические симптомы при ревматических, эндокринных, раковых, сердечных, легких, почечных и пищеварительных заболеваниях Барбара Стейнборн, Анна Винчевска-Виктор 1195 Неврологические симптомы при ревматических заболеваниях 1195 Дополнительные анализы 1197 Неврологические симптомы при эндокринных заболеваниях 1199 Неврологические симптомы при опухолевых заболеваниях 1208 Нейроинфекции 1209 Нейроинфекции Неврологические симптомы при опухолевых заболеваниях у детей 1209 Нейротоксические симптомы, вызванные лекарствами 1210 Неврологические осложнения лучевой терапии 1211 Паранеопластические синдромы 1213 Неврологические симптомы при сердечно-сосудистых заболеваниях 1214 Неврологические симптомы при заболеваниях органов дыхания 1225 Неврологические симптомы при заболеваниях почек 1231 Неврологические симптомы при заболеваниях желудочно-кишечного тракта 1243 песня mobi: http://images.iformat.pl/FE69293EEB/124E4F34-451F-4D75-80E1-F107B837B506.mobi Фрагмент песни из epub: http://images.iformat.pl/FE69293EEB/92303A90-96AF-4E6D-B683-39D69D5C6AB-: 978-ISB83 200-978-ISB83-200 5494-1 Издательство: PZWL Редакторы: Барбара Стейнборн Год издания: 2017 Место: Варшава Тип публикации: электронная книга Количество страниц: 1256 Языки публикации: польский Тема: Медицина
.Лето всегда ассоциируется с морем, солнцем и, конечно же, красивым золотистым загаром. Любители ультрафиолета наслаждаются лучшими и новыми средствами для загара. Находясь на пляже, многие стараются максимально оголить тело, чтобы под одеждой не было белых участков кожи. Для идеально ровного загара модницы перевоплощаются в солярий, где кожа будет загорелой и привлекательной за считанные минуты.
Побывав долгое время под ультрафиолетом, многие не считают это безопасным? Для большинства важна только эстетическая сторона проблемы. Пребывание на солнце несомненно положительно сказывается на состоянии организма. Под его влиянием вырабатывается и усваивается витамин D, крайне необходимый человеку. Однако имейте в виду, что все хорошо в меру.
Ученые провели исследования, в ходе которых пришли к выводу, что вероятность депрессии, плохого настроения в солнечную погоду минимальна, так как ультрафиолет способствует выработке гормона радости и усиливает защитные функции организма.Однако в некоторых случаях солнечная терапия может нанести вред вашему здоровью. Бесконтрольное воздействие ультрафиолета может вызвать солнечные ожоги, злокачественные опухоли, преждевременное старение кожи, развитие аллергических реакций. Также после длительного пребывания на солнце можно наблюдать что-то вроде покраснения кожи с белыми пятнами. В чем причины такого дефекта и как устранить недостачу, поговорим в сегодняшней статье.
Иногда после солнечного ожога человек обнаруживает, что на оттенке кожи появилось белое пятно.Выглядит довольно неэстетично, скрыть светлую кожу не всегда удается даже тональным кремом. Чтобы подобных проблем не возникало в будущем, нужно знать, почему появляются белые пятна на коже и как не допустить появления этого дефекта.
Белые пятна чаще всего появляются на коже при наличии в организме грибковой инфекции. Многие люди даже не догадываются, что у них есть цветные лишайники. Белые пятна на коже в этом случае являются единственным симптомом заболевания.Вначале зуд и небольшое шелушение кожи. Затем на коже появляются белые пятна (загар). Причиной этого может быть непереносимость организма слишком высокой температуры или повышенной влажности. Под воздействием солнечных лучей здоровые клетки кожи вырабатывают меланин, а пораженные клетки остаются яркими, потому что блокируют солнечный свет. В любом случае не проходите, обращение к врачу обязательно.
Конечно, выявить, почему белые пятна довольно сложно.Поэтому при обнаружении такого дефекта рекомендуется обратиться к дерматологу. Грибковая инфекция может развиться из-за различных неблагоприятных факторов: стресса, длительного приема некоторых лекарственных препаратов, изменения уровня кислотности кожи и многого другого.
Витилиго также проявляется белыми пятнами. При этом белые пятна чаще всего появляются на коже рук и лица. Витилиго вряд ли является заболеванием, поэтому организм предупреждает о серьезных патологиях каких-либо органов.Даже расстройство нервной системы и интоксикация организма могут спровоцировать появление белых пятен. В такой ситуации необходима консультация специалиста. После тщательного обследования врач установит точный диагноз и назначит соответствующее лечение.
Одним из самых загадочных заболеваний на сегодняшний день является псориаз, причины его возникновения точно не установлены. Существенного негативного влияния на здоровье человека такой недуг не оказывает, единственное – сильный душевный дискомфорт. Симптомами псориаза являются красно-белые пятна на коже, точнее, красные пятна с белыми чешуйками, которые иногда вызывают зуд.Эти пятна называются «псориатические бляшки», они небольшого размера и располагаются скоплениями в любом месте на теле. Пятна имеют плотную шероховатую поверхность, которая постоянно шелушится. Заболевание не заразно, но трудно поддается лечению.
Выработка меланина может быть снижена Генетически длительное пребывание на солнце может вызвать неприятные и необратимые последствия. В этом случае белые пятна после принятия солнечных ванн не устранимы. Гипомеланоз не поддается лечению, поэтому перед выходом на улицу следует нанести на кожу рук, лица и спины защитный крем.
Под действием некоторых лекарственных препаратов кожа становится восприимчивой к ультрафиолетовому излучению, а после принятия солнечных ванн под кожей могут появляться белые пятна. Поэтому перед применением препаратов нужно внимательно изучить прилагаемую инструкцию. Такие последствия обычно указываются в списке противопоказаний.
Также не стоит посещать горизонтальный солярий и забывать о мерах предосторожности. Например, на коже (на загаре) могут появиться белые пятна, если во время процедуры положение тела меняется очень редко.Приток крови к области тела, подвергшейся более интенсивному облучению, значительно снижается. Более склонна к этому кожа в области таза и локтей.
Чтобы на коже не появилось белое пятно, рекомендуется соблюдать определенные правила. В полдень ультрафиолетовое излучение наиболее сильное и опасное. С 12.00 до 13.00 – время, когда с большой вероятностью можно получить солнечные ожоги.В этот период рекомендуется ограничить пребывание на солнце, что защитит кожу от агрессивного воздействия солнечных лучей. Если вам все же нужно в данный момент быть на улице, используйте головной убор. Лучшее время для принятия солнечных ванн – до 11.00 и после 16.00.
Важную роль в этом деле играет и одежда Роль. Плотный материал способен уменьшить воздействие солнечных лучей. Предпочтение следует отдавать изделиям из натуральных материалов (хлопок, бязь и так далее). В одежде из синтетических тканей будет не только жарко, но и велик риск аллергической реакции.
Рекомендуется находиться под прямыми солнечными лучами не более 20 минут, этого времени достаточно для получения равномерного загара.
Не забывайте пользоваться солнцезащитным кремом. Их использование защищает от ожогов, опасных для кожи.
К сожалению, от белых пятен не всегда можно избавиться. Если их появление связано с приемом лекарств, их можно заменить более подходящими препаратами. Если причина в лишае, то применяют специальные противогрибковые препараты, такие как Ламизил, Мифунгар, Клотримазол, назначать такие препараты должен только врач с учетом индивидуальных особенностей больного.Продолжительность лечения составляет примерно 2 недели.
При витилиго необходимо обратиться к специалисту и пройти комплексное медицинское обследование. Причиной в этом случае может быть дефицит некоторых витаминов, нарушение работы внутренних органов и так далее.
Дома тоже можно бороться с этим неприятным явлением. Для получения однородного цвета кожи рекомендуется использовать горячие ванны. Используйте жесткую ткань для купания, чтобы отшелушить верхний слой кожи.Мягкие пилинги и гели помогут добиться ровного цвета кожи. Избавиться от неравномерного загара можно с помощью фототерапии или лазера. Однако такие процедуры довольно дороги.
Уменьшить воздействие ультрафиолета помогут продукты и напитки, богатые антиоксидантами. Под их воздействием снижается вероятность новообразований и замедляются процессы старения кожи. К ним относятся морковь, помидоры, виноград, тыква, жирная рыба, зеленый чай.
Могут быть белые пятна на коже (загар) и у вашего ребенка. Причинами этого могут быть чрезмерное загорание, появление лишая, витилиго. Это явление также может возникать в результате такого детского заболевания, как гипомеланоз, заболевание встречается довольно редко. Это, как правило, перенесенные тяжелые инфекционные заболевания, поражающие нервную систему и вызывающие задержку развития ребенка. Терапия основана на использовании медикаментов и косметических процедур.
Кроме того, белые пятна на коже (на загаре) у детей, а также взрослых могут возникать при несоблюдении правил пребывания на солнце. В некоторых случаях это явление может быть связано с неравномерным распределением солнцезащитного крема на коже, пятна могут появиться на тех участках кожи, где косметики было слишком много.
Ограничить вредное и агрессивное воздействие солнца совсем не сложно. Для этого следуйте рекомендациям выше.Следуя советам из этой статьи, вы сможете получить красивый и ровный загар без неприятных последствий для своего организма.
.Описание книги
Вроцлав 2013, выпуск 1, формат 250 х 65, объем 160 страниц, твердый переплет
Это не учебник другой дерматологии! Это реальная помощь занятому дерматологу, студенту практических занятий или врачу общей практики. Уникальный формат «шаблона» превращает книгу в чрезвычайно доступный и современный диагностический инструмент. Набор жестких карт, прочно связанных друг с другом, позволяет быстро визуально оценить и напрямую сравнить кожные поражения у пациента и на фотографии.
Более 150 наиболее распространенных дерматологических заболеваний у детей и новорожденных
Отличный инструмент, чрезвычайно полезный в процессе диагностики
Ссылки на другие потенциальные диагностические возможности и буллезные высыпания)
1 Вирус простого герпеса
2 Ветряная оспа и опоясывающий лишай
3 Ящур
4 Аспирационные пузыри
5 Импетиго и эксфолиативное заболевание кожи
6 Неонатальный везикулит и эксфолиативный
Синдром Риттера
7 SSS
herpetiformis
9 Солнечный ожог
10 Пузырьковый эпидермис
(без рубцов)
11 Пузырчатый эпидермальный
(рубцовый)
12 Пузырчатка
13 Линейный дерматоз
145 Игемический дерматит 05
145 Игемический дерматоз 05
145 Потеря красителя
16 Эпидермолитический гиперкератоз
17 Диссеминированный кожный мастоцитоз
18 Образование пузырей на лекарства
Иммунообусловленные и наследственные болезни
Буллезные болезни
Часть 3. Пустулезные поражения
23 Фолликулит
24 Пустулез конечностей новорожденных
25 Акне и стероидные угри
26 Транзиторный неонатальный меланоз 30 пустулезные
целлюлит
29 Некротический фасциит
30 Микобактериальные инфекции
31 Вирусные высыпания
32 Сифилис
33 Кожные мигрирующие личинки
34 Крапивница гр И паук-кусочек
35 EryThema Multiforme
36 эритема Nodosum
37 подкожная тканевая ткань воспаление
37 килоидов из кожи
39 38 и гипертрофические шрамы
40 Angiofibibromomas
41 Hangioma NOUTHER GEMANGIOMA
42 RETRIMENOMATOUREL MELANOMA
42 RETRIMENOID MELANOMAS
Детские опухоли
Часть 5 : Плоские сосудистые поражения, поворачивая бледные
под давлением
45 Мормоние кожи
46 Врожденные телеангииктатические мраморные кожи
47 ретикулярный цианоз и модульный артериит
48 КРИТИКАРИЯ и Dermogrographism
49 плоский сосудистый Nevus 50 Neonatal Lupus EryTheMatosus
51 Kawasaki Exhaness
52 Скарлатина
53 Лекарственная сыпь
54 Акушерская и уртикарная лекарственная сыпь
Часть 6: Возвышенные сосудистые поражения, исчезающие
под давлением
55 Сосуды ак крови 9005 56 Диффузная неонатальная ангиома
57 Пиогенная гранулема
58 Пороки развития лимфатических сосудов
59 Сосудистые сосудистые звездочки
60 Венозные пороки развития
(васкулиты)
(васкулиты)
Сыпь (пернио)
63 Прогрессирующая пигментная пурпура
64 Комплекс пурпурных перчаток и носков
65 DRESS-синдром
Часть 8: Папуло-эксфолиирующие высыпания
66 Розовая перхоть
67 Псориаз )
69 PRP)
70 Рыбные масштабы
71 Кератоз Пиларис
72 Волшебная волчанка (LE)
73 Болезнь Дарьера
74 Лишайник План и лишайник Nitidus
75 Mibelli Трубчатый кератоз
76 Parapite
Muscle (дерматомиозит)
78 Лишайник у (полосатый лишай)
Часть 9: Дерматит экзема
(красный с нарушением поверхности кожи)
79 Атопический дерматит
80 Аллергический контактный дерматит (АКД)
81 Пеленочный дерматит
82 Экзема
83 85 Дерматоз подошвеных поверхностей ног в подростковых подростках
86 экзема нематода (сопряженный дерматит)
87 SEBORREAM DERMATITITITITOR
88 SCABIES
89 Лангерас-клеточный гистоцитоз
90 Эквысудативный дерматит
Пашенительные извержения и опухоли Часть 10: Эквысудационный дерматит
Цвет кожи
Характеризован с шероховатой поверхностью
91 Обыкновенные бородавки
92 Эпидермальный невус (ILVEN)
93 Вдавления и мозоли
Часть 11: Папулезные и узловатые высыпания кожного цвета
с гладкой поверхностью
94 Моллюск
95 Моллюски и гипертрофические опухоли 5 9600bi Epidermal Gels
97 Dermoid Cysts
98 Ткаффиционные эпителиомы и аденоматозные эпителиомасы
CYSTIC
99 кольцевая гранулема
100 нейрофиброма и липомас
101 пьезогенные комки
102 опухоли
малиновые комки
пост воспалительный и белый Dandrauff
105 VitiLigo
106 Piebaldism VitiLigo)
107 Листообразные пепенные пятна
108 Tinea Versicolor
109 Лишайник Sclerosus
110 Офтальмоский вариант VitiLigo
111 Scleroderma
112 Обеспещенные невус
Ишемический невус 114 ITO
115 Sutton Mark (Halo Nevus)
Часть 13: Плоские поражения коричневый
116 Пятна монгольские
117 Пятна Оти
118 Пятна кофейно-молочного цвета
119 Плоские пятна
120 Связующие пятна
121 Веснушки
122 Чечевичные пятна (лентиго) )
123 Рыльце Беккера
124 Поствоспалительная гиперпигментация
125 Дерматит, вызванный контактом с соком растений
и воздействием света (фитофотодерматит)
126 Acanthosis nigricans (AN)
127 Вспышки линейного и вихревого обесцвечивания 904:Приподнято-коричневого цвета 904005 Часть 1 Окрашенные поражения кожи
128 Врожденные меланоциты NEVI
129 Внутренний меланоцитарный NEVI
130 мастоцитоз
131 хризантем
и гладкие мышцы
132 простые бородавки
133 мягкий меланома гистоцитоз
134 часть 15 желтый
135 Sebaxous Nevus
136 желтые молодые туфцы
137 диабетиков
138 Очаговое недоразвитие кожи
Часть 16. Врожденное ограниченное выпадение волос
139 Врожденное недоразвитие кожи
Часть 17. Приобретенное ограниченное выпадение волос
140
14 Очаговая алопеция 1 Микоз головы и волосистой части головы (керион)
142 Алопеция вследствие повышенного натяжения волос
и привычного выдергивания волос
Часть 18. Врожденное диффузное выпадение волос
143 Эктодермальная дисплазия
144 Дефекты стержней волос
Часть 19. Приобретенное диффузное выпадение волос
145 анагенное выпадение волос
Часть 20: утолщение ногтей
146 врожденная пахионихия
147 эктодермальная дисплазия ногтей
148 дистрофия центральной пластинки
149 шероховатость ногтей
150 псориатические поражения ногтей
150 псориатические поражения ногтей
истончение, медленный рост ногтей,
Потеря ногтей
152 Эктодермальная дисплазия и синдром ногтя-надколенника
Часть 22. Заглубленные поражения
153 Депрессии ушной раковины и губы
154 Кератолиз эпидермиса с ямочками
Часть 23. Ладонные поверхности
1 и подошвы стоп
1 55 Рога кистей и стоп
Часть 24: Открытые поражения кожи
(солнечные)
156 Многоформные световые высыпания
Часть 26: линейные или криволинейные
159 Линейные или криволинейные поражения кожи