2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Самым распространенным проявлением образования межпозвонковой грыжи является боль разной степени выраженности. Нередко она возникает еще на этапе формирования протрузии и усиливается после пролапса диска и образования истинной грыжи. Иногда боль настолько мощная, что заставляет человека принять вынужденную позу и лечь в постель, причем нередко даже не на пару часов, а на несколько дней. Из-за острых болей он лишается возможности выполнять привычную работу. Но даже не это является наиболее страшным последствием заболевания.
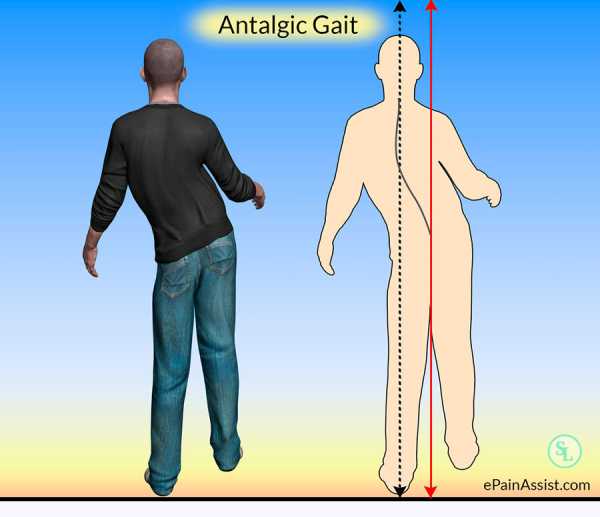
В отличие от протрузии, при грыже часто, помимо болей, возникают слабость в мышцах ног и особенно стоп, появляются изолированные расстройства чувствительности. Это существенно осложняет ходьбу, а бег делает и вовсе невозможным. В итоге при отсутствии своевременного вмешательства это может приводить к инвалидности. Поскольку за функциональность и чувствительность каждой части тела отвечают определенные нервы и участки спинного мозга, онемение, боль и потеря чувствительности ног зачастую является признаком образования грыжи поясничного или пояснично-крестцового отдела позвоночника.
В норме при воздействии на рецепторы кожи и мягких тканей человек ощущает раздражение благодаря передаче биоэлектрических импульсов по специальным нервам, называемым чувствительными, в специальные отделы центральной нервной системы. В медицине различают несколько видов чувствительности: осязание, ощущение вибрации, давления, веса, положения в пространстве.
В первую очередь при межпозвоночных грыжах нарушается поверхностная или тактильная чувствительность, т. е. искажается качество восприятия характера прикосновения к коже, его локализации и интенсивности. Хотя боль также является одним из видов чувствительности, но ее обычно воспринимают в качестве отдельного симптома.
При грыже позвоночника важно оценивать также температурную чувствительность кожи. Для этого попеременно прислоняют к участку конечности холодные и теплые предметы. Дополнительно рассчитывают минимальное дискриминационное расстояние, т. е. то, на котором два одновременных прикосновения ощущаются как одно.
Суставно-мышечные чувства, ощущение вибрации, давления, веса относятся к числу глубоких видов чувствительности. Тем не менее многие из них также могут нарушаться при образовании межпозвоночных грыж.
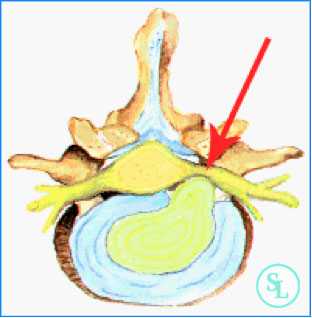
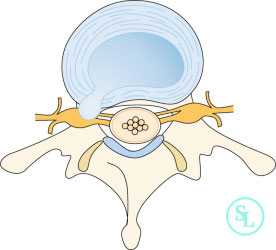
При грыже позвоночника, представляющей собой выступающий дефект расположенного между двумя телами позвонков диска, нарушения чувствительности являются следствием сдавления спинальных ганглиев или других участков чувствительных нервов. Многие из них проходят в позвоночном канале и фораминальных отверстиях позвоночника, поэтому патологическое выпячивание, особенно крупных размеров, может оказывать на них давление вплоть до полной блокировки возможности передачи нервных импульсов от периферических нервов к чувствительным (спинальным) ганглиям.
Нервная система человеческого организма построена таким образом, что чувствительные ганглии расположены с задней стороны позвоночника. Они представляют собой специфические узлы, в которых расположены тела первых нейронов, отвечающих за восприятие сигналов от периферических нервов, в том числе ног.
Так, в области поясницы собираются все чувствительные нервы, идущие от нижних конечностей. На участке между первым и третьим поясничными позвонками они сливаются в задние чувствительные корешки, которые напрямую соединены со спинным мозгом. На этом этапе в работу по передаче сигнала о действии раздражителя к головному мозгу включаются уже тела его нейронов. Таким образом, биоэлектрические импульсы по чувствительным волокнам передаются снизу вверх.
Кроме задних нервов, отвечающих за чувствительность, существуют еще и передние спинномозговые корешки, которые несут ответственность за двигательные возможности человека (мышечный тонус, подчинение мышц желаниям человека). Но по ним сигналы передаются сверху вниз. То есть сначала биоэлектрический импульс формируется в головном мозге, передается соответствующим нейронам спинного мозга и уже от них соответствующим двигательным корешкам.
Грыжи практически всегда сдавливают и передние, и задние корешки. Именно поэтому ее формирование часто приводит к различным нарушениям чувствительности на разных уровнях воздействия, ограничению подвижности и мышечным расстройствам.
Иногда возникшие изменения может обнаружить только врач с помощью специальных неврологических тестов или применения особых инструментальных методов диагностики. При этом характер проявившихся отклонений от нормы находится в строгой зависимости от того, какой конкретно межпозвоночный диск поражен. Так, расстройства чувствительности ног связаны с наличием дегенеративно-дистрофических процессов в дисках поясничного отдела позвоночника.
Наличие воспалительного процесса в межпозвоночном диске, ущемление нервов может провоцировать рефлекторный спазм мышц. Это в свою очередь приводит к возникновению болевых ощущений разной степени выраженности, а также судорог в ногах.
Различают несколько видов нарушений чувствительности, точное определение которых помогает неврологу или вертебрологу более точно определить особенности заболевания и разработать тактику лечения. Так, выделяют:
Гипестезией называют снижение качества чувствительности при сохранении ее на всех уровнях, начиная от кожи и заканчивая мышцами и сухожилиями. Но в таких случаях наблюдается повышение порога раздражения, т. е. больной не ощущает легкие прикосновения, контакта с предметом лишь незначительно отличающегося по температуре, а также не реагирует на раздражители, должные вызывать слабые болевые ощущения.
Гипестезия различных участков нижних конечностей наблюдается часто при межпозвонковых грыжах поясничного отдела позвоночника. Она наиболее типична для компрессионных расстройств.
Парестезия встречается чуть ли не с такой же частотой, как и гипестезия. Под этим термином скрывается возникновение ложных ощущений, т. е. больной может ощущать как онемение, так и покалывание в ноге, его может тревожить ощущение жара, жжения или наоборот холода в соответствующей уровню поражения области. Но наиболее часто парестезии проявляются появлением чувства ползания мурашек. Все эти ощущения возникают при отсутствии раздражителей.
Термин «анестезия» более знаком широкому кругу лиц, но несколько в другой интерпретации, т. е. когда врач намеренно устраняет чувствительность конкретной зоны человеческого тела с помощью введения специальных лекарственных средств. При грыже межпозвонкового диска поясничного отдела также возможна полная потеря чувствительности конкретного участка одной или обеих нижних конечностей, но уже вследствие внутренних изменений.
Анестезия при межпозвоночной грыже встречается редко и в основном характерна для очень запущенных состояний, когда заболевание полностью игнорируется пациентом в течение нескольких лет и никакие меры не принимаются для его лечения. Если возникает анестезия, это, как правило, сочетается с двигательными нарушениями и развитием периферических глубоких парезов или параличей. Именно они заставляют больных все же обращаться за медицинской помощью.
Сегодня анестезия на фоне межпозвонковой грыжи – явление редкое, но продолжающее встречаться. Это обусловлено тем, что развитие неврологической симптоматики уже является показанием для проведения хирургического вмешательства, особенно если консервативные меры не принесли результатов, а ситуация продолжает ухудшаться.
Гиперестезией называют возникновение жжения и давящей боли при касаниях кожи, а именно попытках собрать ее в складку. Больные жалуются на повышенную чувствительность кожи, при этом боли могут быть настолько сильными, что это существенно усложняет жизнь. Но гиперестезии наблюдаются при межпозвоночных грыжах значительно реже других видов нарушения чувствительности.
Диссоциацией или расщеплением чувствительности называют сохранение одних видов чувствительности при снижении или полной потере других. Подобная ситуация типична для компрессии спинномозговых корешков, одной из причин которой выступает межпозвонковая грыжа.
Чаще всего ухудшается или пропадает тактильная и болевая чувствительности. При этом реакция на температуру и проводники глубокой чувствительности сохраняется. Это можно объяснить разрозненным расположением проводников и характерным для грыжи диска направлением вглубь тела, что соответствует положению нервов тактильной и болевой чувствительности. Если бы дефект с равным давлением давил на все нервные проводники, тогда бы страдали все виды чувствительности, включая температурную и суставно-мышечную. На практике подобное встречается крайне редко.
Иногда грыжи позвоночника сопровождаются возникновением гиперпатии, при которой больной ощущает только грубое воздействие, а тонкое не воспринимается вовсе. В таких ситуациях ощущения будут внезапными, с плохо определяемой локализацией и, можно сказать, взрывными. Но подобная картина больше типична для нейропатических болей.
При грыжах практически никогда не наблюдается феномена каузалгии, характерного для травм периферических нервов, т. е. беспричинных жгучих болей по его ходу.
Поясничный отдел позвоночника образован 5-ю позвонками, между которыми соответственно располагается 4 диска, отличающихся наибольшими размерами. Чаще всего, в 70% случаев, межпозвоночные грыжи формируются на границе поясничного и крестцового отделов позвоночника в диске L5–S1. Это может сопровождаться:
Ахиллов рефлекс – сокращение икроножных мышц с одновременным сгибанием стопы при ударе молоточком по пяточному сухожилию.
Грыжа L4–L5 встречается примерно в 45% случаев. При ней может возникать онемение и расстройства чувствительности нижней части передне-боковой поверхности бедра, коленной области, передней, внутренней и иногда наружной части голени и стопы. Для такой грыжи типично возникновение онемения в большом пальце ноги, а также снижение способности поднимать стопу вверх, т. е. тыльного сгибания и разгибания голеностопного сустава.
При грыже L3–L4 нарушения чувствительности в основном сосредоточены в средней трети передней поверхности бедра и внутренней поверхности колена. При поражении двигательных корешков может страдать разгибательная способность коленного сустава, в результате чего больному сложно или вовсе не удается выпрямить ногу из положения сидя.
Грыжи верхних межпозвонковых дисков поясничного отдела позвоночника встречаются реже. При поражении дисков L3–L2 и L2–L1 расстройства чувствительности будут локализованы в верхней части передней поверхности бедра и паховой области. Но в таких случаях может сильно страдать походка, поскольку человек может терять способность нормально разгибать ногу в тазобедренном суставе.
Помимо этого больному могут досаждать прострелы в спине, возникающие после длительного сохранения неподвижного состояния. Боли склонны усиливаться при кашле, чихании, резких движениях, физической работе и т. д. Кстати, и онемение чаще всего проявляется при продолжительном сидении или стоянии. Поэтому чаще всего оно наиболее ярко выражено в утреннее время и в конце рабочего дня.
При возникновении расстройств чувствительности пациентам необходимо обратиться к неврологу или вертебрологу. Специалист проводит тщательный неврологический осмотр, в ходе которого оценивает:
На основании полученных данных врач может заподозрить в качестве причины развития имеющихся нарушений межпозвонковую грыжу и поставить предварительный диагноз, который требует подтверждения инструментальными методами. Основным методом диагностики грыж позвоночника любого отдела является МРТ. Именно магнитно-резонансная томография обеспечивает получение максимально точной и полной информации о состоянии мягких тканей и хрящей, которыми, по сути, и являются межпозвоночные диски.
Исследование должно проводиться на аппаратах с мощностью 1,5–2 Тл. Такое разрешение на магнитах томографа могут обеспечить только аппараты закрытого типа, представляющие собой выдвигающуюся кушетку и полую трубу. Процедура занимает в среднем 20 минут, но чтобы снимки получились четкими, все это время больному требуется сохранять абсолютную неподвижность.
После подтверждения с помощью МРТ наличия грыжи, определения ее вида и размеров проводится оценка степени поражения периферических нервов. С этой целью пациентам назначается электронейромиография (ЭНМГ). Этот метод дает возможность также дифференцировать неврологические симптомы, спровоцированные образованием грыжи, с нижележащей компрессионно-ишемической нейропатией. В последнем случае сдавливается не сам спинномозговой корешок, а нерв в той или иной точке.
Чаще всего обращаться за медицинской помощью пациентов заставляют выраженные, продолжительные боли или даже параличи. Именно столь явные признаки грыжи позвоночника беспокоят больных больше всего, в то время как расстройства чувствительности, особенно при отсутствии мощного болевого синдрома, редко пугают наших людей. Со временем многие россияне свыкаются с возникшим чувством онемения или другим нарушением чувствительности и перестают обращать на них внимание.
Но подобное отношение чревато опасными последствиями. Нередко при расстройствах чувствительности, не сопряженных с болями, возникают и прогрессируют моторные расстройства, которые со временем приводят к периферическим параличам и стойкой инвалидности. Поэтому пациентам даже с ограниченными нарушениями чувствительности, вызванных межпозвоночными грыжами поясничного отдела позвоночника, нужно регулярно проходить обследования и определять силу мышц нижних конечностей.
Это можно делать и в домашних условиях. Каждое утро больным рекомендуется прохаживаться по дому сначала на носках, а затем на пятках. Если при этом возникает слабость, движения становятся неуверенными или вовсе не получается выполнить их, следует срочно записываться к неврологу на консультацию!
Лечение расстройств чувствительности, а точнее причин их возникновения, может осуществляться консервативным или хирургическим путем. Поэтому первостепенной задачей врача является оценка состояния пациента и определение наличия показаний для проведения операции по удалению межпозвонковой грыжи.
Если на полученных в результате проведения МРТ снимках выпячивание имеет небольшие размеры, а боли присутствуют недолго и носят терпимый характер, лечение допускается консервативными методами. Но это возможно только при условии сохранения мышечной силы и незначительных ограниченных чувствительных расстройствах.
Если же грыжа крупная, а у пациента наряду с расстройствами чувствительности наблюдаются отягчающие ситуацию особенности, например, лишний вес или сахарный диабет, или же присутствуют мощные, продолжительные боли, ему рекомендуется оперативное лечение грыжи. Сегодня такие операции в подавляющем большинстве случаев проводятся малоинвазивными методами пункционной нуклеопластики или микродискэктомии. Они позволяют без существенного вмешательства в организм устранить механическое давление на пораженный спинномозговой корешок самой грыжи и тем самым полностью ликвидировать причины возникновения нарушений чувствительности.
Консервативная терапия обычно малоэффективна при лечении расстройств чувствительности у пожилых людей.
В основе лечения лежит устранение асептического воспалительного процесса и вызванного им отека в области пораженного диска. В результате уменьшения объемов окружающих нервные корешки мягких тканей удается снизить давление на него, что приведет к самоустранению неврологических расстройств. Причем че раньше будет начато лечение, тем выше вероятность полного восстановления.
Пациентам назначается комплекс мер, которые подбираются для каждого в индивидуальном порядке. Как правило, это:
В целом характер терапии не имеет существенных отличий от лечения, направленного на устранение болевого синдрома. Но если, несмотря на все усилия, нарушения чувствительности сохраняются, больным рекомендовано более тщательное обследование, поскольку их причины могут крыться не только в грыже, но и присутствии диабетической, алкогольной полинейропатии или даже в дебюте рассеянного склероза.
Практически всем без исключения пациентам назначаются:
Дополнительно могут назначаться и другие препараты, которые необходимы для устранения отрицательного действия основных лекарственных средств. Именно поэтому для каждого пациента медикаментозная терапия разрабатывается индивидуально. Так, например, больным с гастритами и аналогичными заболеваниями органов ЖКТ показано одновременно с использованием НПВС употреблять ингибиторы протонной помпы для защиты слизистых оболочек.
Методы физиотерапии направлены на восстановление нормального кровообращения в области поражения, что позволяет эффективно бороться с отечностью мягких тканей. Чаще всего больным показан курс процедур:
Большинству пациентов рекомендуется тракционная терапия или вытяжение позвоночника. Процедура подразумевает использование специального аппарата, создающего растягивающую нагрузку на позвоночник. Пациент располагается на специальной кушетке или в ванной (при подводном вытяжении), а на его теле закрепляются специальные ремни.
За счет подбора оптимальной нагрузки удается увеличить расстояние между телами позвонков, что моментально приводит к уменьшению давления на пораженный диск и декомпрессии сдавленного нерва.
Лечебной гимнастике отводится одна из основных ролей в консервативной терапии расстройств чувствительности и онемения. Правильно подобранные упражнения способствуют восстановлению нормальной подвижности не только ног, но и спины. С их помощью удается улучшить кровообращение и укрепить мышечный корсет, который создаст адекватную поддержку позвоночнику и минимизирует риск прогрессирования межпозвонковой грыжи.
Но занятия ЛФК допускаются только после устранения острых болей. Для каждого больного комплекс разрабатывается индивидуально с учетом уровня физической подготовки пациента, расположения, величины и вида грыжи.
Упражнения выполняются ежедневно в спокойном темпе, без резких движений. Первые занятия рекомендуется провести под контролем специалиста, чтобы полностью освоить правильную методику выполнения каждого упражнения.
Квалифицированное воздействие руками на мышцы спины и позвоночник позволяет устранить чрезмерный тонус мышц, активизировать кровообращение и даже нормализовать положение позвонков. В результате удается существенно улучшить микроциркуляцию и обеспечить пораженный межпозвонковый диск необходимыми питательными веществами, а также устранить предпосылки для дальнейшего усугубления ситуации и ущемления нерва. Поэтому после курса мануальной терапии пациенты отмечают существенное улучшение состояния.
Если методы консервативной терапии не дают положительных изменений или расстройства чувствительности продолжают прогрессировать, пациента направляют на консультацию к нейрохирургу. В таких ситуациях показана операция по удалению межпозвонковой грыжи. Своевременное хирургическое вмешательство поможет устранить риск развития опасных осложнений и избежать инвалидности. Во многих случаях, особенно при запущенных грыжах, операция – единственный шанс восстановить нормальное качество жизни.
Нейрохирургу потребуются свежие снимки МРТ и результаты других проведенных исследований. При необходимости он назначит ряд дополнительных диагностических процедур, которые помогут не только собрать максимальное количество информации о самой грыже, но и общем состоянии здоровья. Это необходимо для выбора оптимальной тактики проведения операции в конкретном случае.
Сегодня хирургическое лечение грыж позвоночника стараются проводить малоинвазивными методами, в частности путем применения следующих методик:
Только при невозможности провести одну из этих операций, нейрохирург принимает решение о необходимости выполнения открытой дискэктомии. В таком случае в проекции пораженного диска поясничного отдела позвоночника будет сделан разрез, длиной несколько сантиметров. Через него будет получен хороший доступ к необходимой части позвоночника и удастся полностью удалить диск вместе с грыжей. После этого хирург может заменить его эндопротезом или установить систему для формирования спондилодеза, т. е. сращения тел позвонков.
После операции любого вида чувствительность может восстанавливаться не сразу, а постепенно. Это является вариантом нормы и заранее точно спрогнозировать, как быстро будет протекать этот процесс, не сможет ни один врач.
Таким образом, онемение, боль и нарушения чувствительности при грыже позвоночника – явления далеко не редкие. Но если не игнорировать эти проблемы и своевременно обращаться к врачу, с ними можно полностью справиться и полностью восстановить нормальное качество жизни.
Среди всех отделов позвоночника поясничный чаще всего подвергается образованию грыжи. Это связано с повышенной нагрузкой на область поясницы. Около 70% всех пациентов, который обращаются к врачу по поводу проблем позвоночника, страдают пояснично-позвоночной грыжей.
Отдел составляют пять позвонков, которые соединяются между собой промежуточными дисками. Элементы выполняют очень важные функции – амортизируют нагрузку, приходящуюся на позвоночный столб, и распределяют ее равномерно для снижения напряжения на остальные отделы. Диск – это фиброзное кольцо с ядром, состоящим из желеобразной субстанции.
Позвоночник рассчитан на нагрузки. Он поддерживает и стабилизирует тело в стоячем положении, обеспечивает полноценную свободу движений. При поднятии тяжестей, неудобном расположении тела, сильных и стрессовых нагрузках он принимает на себя основное усилие. Особенно сильно проявляется нагрузка при поднятии тяжелых предметов на вытянутых руках. Самая сильная нагрузка и, соответственно, износ, приходится именно на область поясницы. Когда в организме начинаются возрастные или патологические изменения, ткани меняют структуру и больше не могут выполнять функции амортизации полноценно. Под силовым воздействием они могут деформироваться, крошиться, что нарушает функции позвоночника и может нарушать работу всего организма.
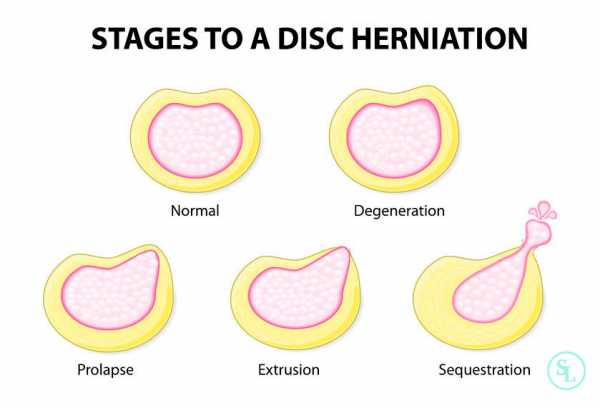
Образование выпячивания проходит в несколько этапов:
Если обращение за помощью происходит вовремя, когда в процесс не вовлечены нервы и спинной мозг, применяется консервативное лечение и пациент может полностью излечиться.
В самом начале развития патологического процесса пациент не ощущает серьезных болей, симптомы немногочисленны. Чем больше выпячиваются ткани – тем сильнее это ощущает пациент. Есть три группы симптомов при межпозвоночной грыже:
Если выпячивание произошло в заднюю сторону, любая физическая работа с высокой вероятностью вызывает сильное сдавливание и паралич.
Особенности грыжи определяются местом ее расположения. В этой зоне ущемляются корешки нервов и возникает характерная клиническая картина. Нерв, защимляемый при образовании поясничного выпячивания позвоночника, проходит по внутренней поверхности ноги от бедра до лодыжки. Боль не обязательно локализуется по всей длине, может отражаться в ногу, стопу, ягодицу, внешнюю сторону бедра. Болеть может и поясница в одной точке. С развитием ситуации боль может перемещаться ниже – к голени, пятке и пальцам ног. По интенсивности это может быть постоянная ноющая боль или прострелы, возникающие при движении.
В основном болевые ощущения становятся интенсивнее при длительной ходьбе, стоянии, поворотах корпуса, наклонах. Также больно поднимать ногу, делать ряд упражнений, а также ездить в транспорте по неровной дороге.
В начале развития грыжи боль можно снять в положении лежа, согнув одну ногу у грудной клетке. Это поможет снять напряжение и давление на нервные окончания. В более сложной ситуации такой метод не поможет. Движения сковываются, их амплитуда сильно сокращается, нога устает.
В основном сдавливание спинного мозга пациент ощущает как покалывание, жжение, онемение. Это притупляет боль. Основной симптом, на который специалист обратит внимание при осмотре, это напряженность мышц с боковой стороны спины, болезненная при надавливании.
Диагноз ставится после осмотра, обследования пациента. В первую очередь проводится инструментальная диагностика, помогающая определить в норме ли рефлексы сухожилий. Пациенту предлагают поднять выпрямленную ногу. Также проводятся тесты на чувствительность к вибрации, способность чувствовать температуру и боль. Если грыжа есть, будут определенные проявления:
Также для диагностики выпячивания проводится КТ или МРТ диагностика позвоночника. Эти исследования помогут не только визуализировать грыжу, но и определить состояние окружающих тканей, диагностировать сужение позвоночного канала, если оно имеется. При наличии показаний может быть назначена контрастная миелография. После обследования можно определить степень патологических изменений и назначить адекватное лечение. Если нервы не задеты, пациент жалуется только на боль, применяется консервативная терапия.
Любая грыжа приносит не только боль, но и серьезный риск нарушения работы организма и паралича. Позвоночное выпячивание в области поясницы имеет целый ряд опасных сопутствующих проявлений:
Применяется, если грыжа не сдавливает нервы и спинной мозг. Основные пункты:
Радикальное вмешательство используется в случае, когда необходимо освободить спинной мозг и нервы от давления выпяченных тканей. Наиболее популярными являются методы:
Грыжу позвоночника можно предотвратить. Для этого есть несколько простых правил:
Обратившись вовремя к невропатологу ЦКБ РАН, можно избежать осложнений и вернуться к нормальному образу жизни в кратчайший срок.
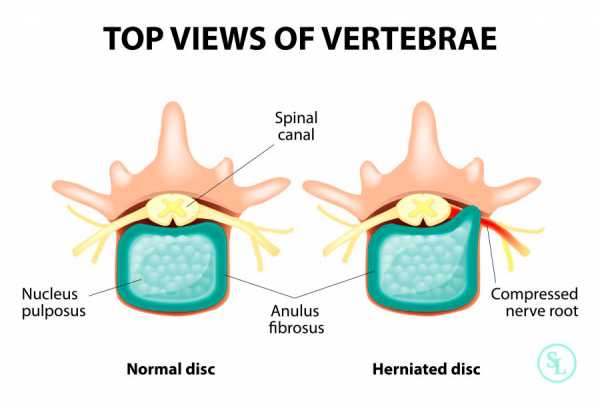
Межпозвоночная грыжа — выпячивание межпозвоночного диска. В нормальном состоянии межпозвоночный диск представляет собой сплюснутую с двух сторон прокладку-амортизатор между позвонками, которую удерживают связки позвоночника. Из-за возрастных изменений, травм и хронических заболеваний ткань диска может истончаться, связки могут ослабевать, что и приводит к выпячиванию диска.
Межпозвоночная грыжа, независимо от формы, проявляется такими симптомами:
При отсутствии грамотного лечения грыжа переходит из одной стадии в другую, увеличиваясь в размере, что в итоге может привести к инвалидизации и необходимости хирургического вмешательства.
При подозрении на грыжу межпозвоночного диска следует обратиться к ортопеду или неврологу . В зависимости от причин и запущенности состояния врач может направить вас на консультацию к вертебрологу или нейрохирургу.
Пациенты с грыжами межпозвоночного диска выбирают клинику «Скандинавия», потому что:
Для пациентов, которым показана операция по удалению грыжи, мы оборудовали комфортабельный стационар с телевидением, Wi-Fi в клинике, мягкими диванами.
Предварительно врач собирает анамнез, жалобы и историю заболевания: уточняет, когда появились боли в спине, есть ли онемение в руках/ногах, с чем связана трудовая деятельность. После специалист проводит неврологический осмотр: проверяет чувствительность рук и ног, прощупывает мышцы спины и шеи на предмет боли.
Основные аппаратные методы диагностики грыжи:
В большинстве случаев нашим врачам удается вылечить пациентов без хирургического вмешательства следующими методами.
В запущенных случаях врач может назначить удаление грыжи. Наша клиника оборудована эндоскопическими аппаратами, что позволяет проводить операции через прокол на коже, то есть максимально эффективно, быстро и безболезненно.
Грыжи межпозвонковых дисков. Проявления остеохондроза и его последствия.
Грыжа межпозвоночного диска – сложное заболевание опорно-двигательного аппарата, являющееся одним из распространенных проявлений и осложнений остеохондроза. Это следствие дегенеративных изменений позвоночника в шейном, грудном и поясничном отделах (остеохондроза позвоночника).
Межпозвонковая грыжа – это смешение части деформированного межпозвонкового диска. Болезнь возникает в результате разрыва межпозвонкового диска. Образующаяся при этом грыжа, выпячиваясь назад и в сторону, давит на корешок нерва в месте его выхода из спинномозгового канала и вызывает воспаление, сопровождающееся отеком. Характерным признаком грыжи диска является корешковая симптоматика, в запущенных случаях – парезы, параличи, нарушение функций тазовых органов. Грыжа диска естественна для взрослого человека. По статистике к 30 годам грыжа есть у 80% населения, после 40 лет – у 90%, у лишь у 5% грыжа является источником боли. В тяжелых, запущенных случаях грыжа позвоночника приводит к инвалидности.
На что следует обратить внимание?
Причиной возникновения грыжи диска могут быть самые разные факторы и условия: неправильная осанка, нагрузки на позвоночный столб, травмы, неразвитость мышечного корсета. Также влияют и возрастные изменения.
— Если вас беспокоят периодические боли при физических нагрузках, из-за неудобного положения в постели на рабочем месте;
— Если у вас возникает острая боль при наклоне, при повороте, при поднятии тяжестей;
— Если вы часто чувствуете онемение пальцев на руках и ногах, боль в ноге, проходящую чаще по задней и реже по передней и боковой поверхности бедра до стопы, тогда необходимо пройти компьютерную томографию или магнитно-резонансную томографию позвоночника.
Как проявляется болезнь.
Симптомы этой болезни разные, зависит от локализации грыжи и ее размера. Основной жалобой является боль.
— При грыже диска в поясничном отделе боли носят лампасный характер (распространяются по внешней поверхности ноги), могут быть постоянными или преходящими.
— Если грыжа не давит на нерв, можно и не знать о ее существовании. Проявляться она может незначительными болями в пояснице.
— Если происходит компрессия нерва, чувствуется слабая боль или онемение в той части тела, в которую направлен нерв. Например, боль в пояснице сопровождается болью в ногах, которая может распространится в ступни, колени или ягодицы, что происходит из-за сдавливания седалищного нерва.
— Грыжа в грудном отделение позвоночника больше сказывается на верхних конечностях, онемением или болями в груди, плечах и руках.
— Грыжа в межпозвоночном диске отдает болью в ногах.
Боль появляется внезапно, нарастает постепенно, является периодической (появляется и проходит).
Боль может усиливаться при провоцирующих факторах: кашле, чихании, при наклонах и «скручивании» позвоночника).
Боль ослабевает при расслабленном положении спины, в результате уменьшается давление на поврежденный диск.
Кроме болей могут определяться нарушения чувствительности, такие как гипестезия (снижение чувствительности), анестезия (отсутствие чувствительности) и гиперестезия (усиление чувствительности). Наблюдаются вегетативные расстройства в виде снижения температуры кожи, несильных отеков (пастозности), изменяется потоотделение, повышается сухость кожи. Могут отмечаться нейротрофические расстройства пораженной области в виде похудания.
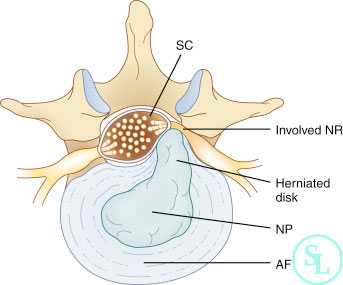
Различают: медиальные, парамедиальные и латеральные грыжи.
01. Медиальными называют грыжи, которые располагаются кпереди от задней продольной связки;
02. Парамедиальные грыжи образуются частично за задней продольной связкой, частично вне нее;
03. Латеральные грыжи находятся вне задней продольной связки. Через трещины в фиброзном кольце в зону пульпозного ядра начинают прорастать сосуды, и в ядре начинается процесс фиброза и обызвествления, что в конечном итоге приводит к разболтанности позвоночно-двигательного сегмента.
Виды межпозвонковых грыж:
— задняя продольная связка;
— корешки конского хвоста;
— спинномозговой корешок;
— секвестрированная грыжа;
— медиальная грыжа;
— латеральная грыжа;
— парамедиальная грыжа.
Виды позвоночных грыж крестцово-поясничного отдела позвоночника:
— Дорсальная межпозвонковая грыжа;
— Парамедиальная межпозвонковая грыжа;
— Циркулярная межпозвонковая грыжа;
— Секвестрация межпозвоночной грыжи. Грыжа диска I5 s1 представляет собой патологию позвоночного столба, располагающуюся на уровне пояснично-крестцового отдела.
Выпячивание размещается между первым в крестце и пятым в пояснице позвонками. Такая патология требует незамедлительного лечения, потому как может вызвать серьезные последствия. Существует множество разновидностей данной болезни, каждая из которых лечится по-разному и сопровождается различными проявлениями. Именно в области поясничного отдела чаще всего возникают грыжевые выпячивания межпозвоночного диска, так как на данный отдел позвоночного столба приходится максимальная нагрузка и центр тяжести тела. Помимо всего этого позвоночник в данной области является самым подвижным. От области направления выпадения позвонкового секвестра грыжевое выпячивание можно разделить на переднебоковое, заднебоковое и медианное. Подобные грыжи являются причиной возникновения симпаталгического синдрома, когда в процесс вовлекается симпатическая паравертебральная цепочка. Парамедиальная грыжа диска I5 s1 образуется, как правило, на уровне нижних поясничных дисков, где вследствие данного процесса возникает компрессия корешков в соответствующих частях позвоночника.
Имеет данная грыжа следующие последствия:
— сжатие и сдавливание нервных окончаний, сопровождаемое характерными болевыми проявлениями;
— разрушение нижней области позвоночного столба – «конского хвоста»;
— компрессия области спинного мозга. Фораминальная грыжа диска I5 s1 может сопровождаться нарушением дефекации и мочеиспускания, вследствие разрушения фиброзного кольца и продвижения выпячивания в область спинного канала. Циркулярная межпозвоночная грыжа диска I5 s1 возникает внутриутробно или вследствие воздействия на позвоночный столб внешних провоцирующих факторов и инфекционных поражений.
Симптомы циркулярного поражения:
— затруднение движений и нарушение общей подвижности;
— ощущение болевого синдрома даже в спокойном положении;
— покалывание и легкая слабость в конечностях. Секвестрация межпозвоночной грыжи диска I5 s1 представляет третью стадию развития патологии, при которой происходит полное отделение пульпозного ядра от межпозвонкового диска, что сопровождается разрывом продольных связок. Возникает данная патология в преимуществе у людей пенсионного возраста. Секвестрация сопровождается непосредственным давлением на спинномозговые нервные окончания, поэтому симптоматика проявляется в сложной и тяжелой форме. Первые симптомы секвестрированной грыжи в области поясничного отдела сопровождаются сильнейшим болевым синдромом, который очень тяжело переносится больными.
Факторы которые провоцируют болезнь:
— стрессовые ситуации;
— серьезные физические нагрузки;
— переохлаждении.
Поделиться записью в социальных сетях:
Статья проверена врачом-неврологом высшей квалификационной категории, к.м.н. Акуловой Е.М., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
В последнее время грыжа межпозвоночного диска стала достаточно распространенным заболеванием, которое может серьезно повлиять на жизнеспособность человека. Очень часто болезнь сопровождается защемлением нерва, связывающего один из внутренних органов с позвоночником, что приводит к нарушению его функций. Лечение межпозвоночной грыжи следует доверить узкоспециализированному специалисту из области неврологии.
Симптоматика заболевания позвоночника имеет достаточно яркие проявления. Грыжа приводит к истончению межпозвонковых дисков, что вызывает характерное трение позвонков между собой. Такие изменения причиняют человеку нестерпимую боль.
Образовавшаяся грыжа начинает давить на нервные окончания, приводя к спазмам и онемению частей тела. Симптомы, как правило, меняются в зависимости от зоны локализации образования:
Записаться к неврологу
«Сама по себе грыжа «не рассасывается». Лечиться нужно обязательно. Если терапия проходит под наблюдением опытного врача в специализированном центре, то болевой синдром быстро убирается, и прекращаются дегенеративно-дистрофические изменения. На начальных стадиях заболевания для полного излечения понадобится 1-2 года.
Мы делаем все возможное, чтобы пациенты справились с болезнью без операции. Но если боли не утихают на протяжении нескольких дней, тогда без хирургического вмешательства не обойтись».Акопджанов Георгий Левонович,
нейрохирург, врач высшей квалификационной категории
При изменениях положения тела межпозвоночные диски сжимаются и выталкивают кольцо наружу. Если диски находятся в здоровом состоянии, структурные изменения не наблюдаются. При развитии межпозвоночной грыжи происходит смещение пульпозного ядра диска и растяжение фиброзного кольца (протрузия).
Это первая стадия развития межпозвоночной грыжи. Если вовремя не показаться врачу, дальнейшие нагрузки приводят к разрыву фиброзного кольца и выпадению ядра. После этого заболевание вступает в свою разрушающую фазу. Начинаются сильные боли, иногда наблюдаются неврологические осложнения в области конечностей, возможен паралич.
Причины, влияющие на развитие патологии:
Существуют определенные группы людей, у которых удваивается риск развития межпозвоночной грыжи любой части позвоночника, в частности, крестцового отдела. Это возрастная категория от 25 до 50 лет, водители дальнобойщики, которые вынуждены проводить за рулем большое количество времени, работники офисов, при длительной работе за компьютером.
Давление на диски позвоночника в сидячем положении гораздо сильнее, чем при ходьбе. При ограниченной подвижности затрудняется кровообращение мышечной системы, а это приводит к потере запасов жидкости в ядре.
Записаться на консультацию
Диагностика межпозвоночной грыжи имеет ведущее значение для выбора схемы лечения и проводится с помощью следующих методов:
УЗИ при межпозвоночных грыжах не является основным способом диагностики болезней позвоночника. Рентген назначается только для определения травматического или нетравматического характера имеющихся нарушений.
Грыжа межпозвоночного отдела лечится, как правило, хирургически. На начальных этапах прогрессирования заболевания используется консервативная (безоперационная) терапия. Медикаментозное лечение может продлиться несколько месяцев, но весь курс дает неплохие результаты. Своевременное принятие мер исключит необратимое разрушение структуры позвоночника и позволит избежать осложнений (недержание мочи и стула, расстройство чувствительности участков тела, паралич).
Лечение межпозвоночной грыжи с помощью медикаментозной терапии предполагает применение нестероидных противовоспалительных препаратов. Обязательно при лечении должны назначаться миорелаксанты, хондропротекторы и ряд витаминов. При резком обострении процесса патологии, для которого характерны острые боли, врач прописывает блокады (гормональные средства противовоспалительного и анальгезирующего характера).
В совокупности с медикаментозным курсом могут быть назначены физиотерапевтические процедуры, массаж, иглорефлексотерапия и лечебная физкультура. Лечение ультразвуком и электрическими импульсами дает возможность снять болевой синдром и улучшает процессы восстановления тканей.
Операция по удалению межпозвоночной грыжи хирургическим способом – это радикальный подход для устранения причин болевого синдрома и неврологических отклонений. Основные способы хирургического вмешательства: вертебропластика, эндоскопия, чрескожная дискэктомия, лазерная вапоризация.
Хирургическое лечение межпозвоночной грыжи проводится при наличии следующих показаний:
Стоимость лечения межпозвоночной грыжи в Москве в Клиническом госпитале на Яузе зависит от степени прогрессирования заболевания, наличия/отсутствия осложнений. Уточняйте цены по телефону, указанному на сайте.
Записаться на приём
Межпозвоночная грыжа – результат неправильных нагрузок на позвоночник. Условия нормального функционирования позвоночника – это сохранение его подвижности и силы окружающих его мышц (мышечного корсета).
Для сохранения спины здоровой, пациентам рекомендуется:
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Сама по себе боль в пояснице неприятна, но мы не всегда сразу обращаемся к врачу, считая ее следствием перегрузки, переохлаждения. И действительно, через некоторое время после «домашнего» лечения боль в пояснице может прекратиться. И совсем другое дело, когда боль из поясницы отдает в ногу. Это явный признак обострения заболевания позвоночника, либо появления другого, не связанного позвоночником, заболевания. В любом случае в процесс вовлекаются периферические нервы, что требует более серьезного отношения к этому симптому.
Чаще всего боль начинает отдавать в одну ногу и локализуется как в ягодице, так и в разных областях бедра, голени, стопы, нередко сопровождается онемением. Место, куда распространяется боль, напрямую зависит от того, какой участок нерва испытывает давление. Это может быть давление со стороны поврежденного позвоночника, следствие отека в местах прохождения нерва (туннельные синдромы), прямое давление опухоли на нерв, а также последствия травмы ноги или поясницы.
Заболевания внутренних органов, расположенных на уровне поясничного отдела позвоночника, также могут быть причиной болей в пояснице и ноге. Гинекологические воспалительные и онкологические процессы, заболевания почек, мочевыводящих путей, язва двенадцатиперстной кишки, панкреатит, внематочная беременность – эти и другие заболевания не проходят сами по себе. Боль в ногах может быть одним из первых признаков заболевания, и необходимо обратиться к врачу для своевременного обследования, получения надлежащего лечения.
В клинике «Элеос» имеются все возможности для проведения обследования и лечения заболеваний. Квалифицированные врачи – невролог, терапевт, травматолог, гинеколог – проведут обследование, поставят диагноз и назначат лечение, а специалисты в области физиотерапии, массажа, нетрадиционных методов лечения обеспечат выполнение назначения врачей, полноценное лечение, реабилитацию для восстановления утраченных функций и возвращения к нормальной жизни.
Грыжа межпозвонковых дисков — довольно распространенная патология опорно-двигательного аппарата. Иногда ее еще называют позвоночной грыжей, межпозвоночной грыжей, но это неверно. Правильное название заболевания — грыжа межпозвонкового диска шейного, грудного или поясничного отдела позвоночника.
Вероятность развития грыжи межпозвонкового диска повышается с возрастом, так как снижается эластичность хрящевой ткани. Чаще всего диагностируют грыжи межпозвонковых дисков поясничного и шейного отдела позвоночника. В грудном отделе позвоночника они возникают гораздо реже. В Медицинском доме ODREX лечением грыж межпозвонковых дисков занимается нейрохирург высшей категории, кандидат медицинских наук Александр Анатольевич Яворский.
Чтобы лучше понять, что такое межпозвонковая грыжа, нужно разобраться, что из себя представляет межпозвонковый диск. Межпозвонковый диск — это сустав, состоящий из фиброзного кольца и пульпозного ядра, отграниченнный от соседних позвонков замыкательными пластинками. Основная функция межпозвонковых дисков — обеспечение гибкости позвоночника, смягчение (амортизация) ударов и равномерное распределение нагрузки на позвоночный столб.
Грыжу межпозвонкового диска можно отнести к проявлениям дегенеративно-дистрофических процессов в хрящевой ткани позвоночника (остеохондрозу). То есть ее появление во многом вызвано снижением эластичности и прочности фиброзного кольца диска.
Развитию грыжи предшествует протрузия межпозвонкового диска, то есть его выпячивание в сторону позвоночного канала. При протрузии целостность фиброзного кольца межпозвонкового диска еще не нарушена. В основном диагностируют протрузию межпозвонковых дисков поясничного отдела позвоночника.
Протрузия межпозвонкового диска часто бывает бессимптомной. Но если она приводит к сдавлению спинномозгового корешка и вызывает радикулит, то актуальны малоинвазивные пункционные операции, такие как нуклеопластика.
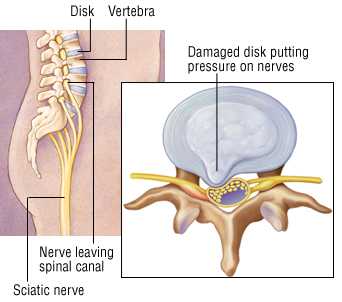
Грыжа межпозвонкового диска образуется тогда, когда фиброзное кольцо разрывается, и из него под весом тела в сторону позвоночного канала выдавливается часть содержимого диска. Из-за смещения структур деформированного межпозвонкового диска возникает сдавление спинномозговых корешков или спинного мозга, что приводит к появлению неврологических нарушений и боли.
Симптомы грыжи межпозвонкового диска зависят от ее расположения и размера. При грыже межпозвонкового диска поясничного отдела позвоночника возникает боль в пояснице или ногах, иногда наблюдается онемение и покалывание пальцев ног, слабость в мышцах ног. У грыжи шейного отдела позвоночника могут быть схожие симптомы (боль в шее и руках, слабость рук и онемение пальцев), но могут быть и симптомы сдавления спинного мозга (слабость в ногах, недержание или задержка мочи). Грыжи межпозвонкового диска грудного отдела позвоночника помимо вышеуказанных симптомов могут проявляться в виде затрудненного дыхания и болей в области сердца.
Грыжу межпозвонковых дисков лечат как консервативным, так и оперативным методом. В большинстве случаев пациентам назначают медикаментозную терапию. При сильных болях делают лечебную блокаду ущемленных грыжами нервных корешков (укол обезболивающего, противовоспалительного или другого препарата). Процедура должна выполняться в рентгеноперационной под контролем С-дуги. Это эффективнее и безопаснее лечебной блокады, сделанной вслепую.
Консервативное лечение грыж межпозвонковых дисков (которым занимается невролог) может быть дополнено вспомогательными процедурами: массажем, физиопроцедурами, иглорефлексотерапией. Пациентам неврологи также нередко назначают лечебную физкультуру.
Хирургическое лечение грыж межпозвонкового диска грудного, шейного и поясничного отдела позвоночника показано при:
Противопоказания к оперативному лечению грыж межпозвонковых дисков:
Операцию не проводят также при наличии грыжи Шморля, которая характеризуется вдавливанием межпозвонкового диска в тело позвонка. При наличии нескольких грыж межпозвонковых дисков оперируют чаще всего только ту, которая приводит к ущемлению нервных корешков и болевому синдрому. Если грыжи большие или расположены настолько близко друг к другу, что невозможно определить, какая из них причиняет боль, то они все подлежат удалению.
Консервативным лечением грыж межпозвонковых дисков занимается невролог. Если эффекта от терапии нет, он направляет пациента на консультацию к нейрохирургу. На приеме врач проводит осмотр пациента и изучает его МРТ снимки. Магнитно-резонансная томография — ведущий метод диагностики межпозвонковых грыж. На МРТ снимках четко видно наличие, локализацию и другие параметры грыжи.
Если после изучения результатов обследования пациента нейрохирург пришел к заключению, что имеющаяся симптоматика вызвана наличием грыжи межпозвонкового диска, то он рекомендует провести хирургическое лечение. За день до запланированной операции пациент проходит предоперационное обследование, консультируется с терапевтом и анестезиологом.
Хирургическое лечение грыжи межпозвонкового диска предусматривает создание небольшого разреза на коже длиной в 2–3 см. Нейрохирург вводит в него специальный инструмент — расширитель, чтобы облегчить доступ к участку позвоночника. Затем с помощью микроинструментов и под контролем операционного микроскопа проводится удаление фрагментов хряща, которые приводят к ущемлению нервов, вызывают боль и воспаление. Операция длится в среднем 30–60 минут и завершается ушиванием раны и наложением повязки.
Отзывы пациентов после операции по удалению грыж межпозвонковых дисков позвоночника положительные. Это обусловлено тем, что сразу после хирургического вмешательства уходит боль, а вскоре восстанавливается чувствительность конечностей. В дальнейшем важно регулярно заниматься лечебной физкультурой, чтобы поддерживать полученный результат и не допустить повторного развития грыжи межпозвонкового диска.
Реабилитация после хирургического лечения грыж межпозвонковых дисков имеет не менее важное значение, чем сама операция. Для закрепления ее результата пациенту может быть назначен курс массажа, физиопроцедур или иглорефлексотерапии. Также во время реабилитационного периода и после него необходимо будет выполнять комплекс специальных упражнений лечебной физкультуры.
Отсутствие своевременного лечения при грыже межпозвонковых дисков может привести к развитию радикулопатии — патологии, характеризующуюся нарушением функции нервного корешка.
Радикулопатия корешков поясничного отдела позвоночника может привести к нарушению функции стопы в виде ее слабости или онемения кожи. Грыжи межпозвонкового диска шейного отдела позвоночника гораздо опаснее, так как они могут вызвать не только радикулопатию, но и сдавление спинного мозга (миелопатию). Эта патология способна привести не только к слабости конечностей и онемению пальцев, но и к нарушению двигательной активности вплоть до инвалидности.
Лечением грыж дисков без операции занимается врач-невролог. Во многих случаях лечение грыж межпозвонкового диска возможно и без операции. Пациентам неврологи назначают медикаментозную терапию, рентгенконтролируемые лечебные блокады (выполняемые нейрохирургом), а также массаж, физиопроцедуры и лечебную гимнастику в качестве дополнения к основному лечению.
Некоторые грыжи межпозвонковых дисков могут со временем исчезнуть самостоятельно. Но если консервативная терапия оказалась неэффективной, рекомендовано хирургическое вмешательство нейрохирурга.
Записаться на консультацию нейрохирурга можно через мобильное приложение, через форму на сайте или по телефонам: +38 (048) 730-00-30, +38 (096) 380-30-30, +38 (063) 380-30-30, +38 (066) 380-30-30.
Онемение пальцев ног может быть вызвано несколькими факторами. Чаще всего это следствие сдавления нерва, что может быть связано с неправильным положением тела или конечности. Потом неприятные ощущения исчезают сами собой. Другие причины включают дефицит питательных микроэлементов, а также заболевания позвоночника и неврологические заболевания. Что стоит знать?
Онемение пальцев ног — неприятное ощущение, которое входит в группу парестезий , т. е. симптомов так называемого ошибочного ощущения. Дискомфорт может быть временным, повторяющимся и хроническим. Проблема может также затронуть руки и пальцы. Парестезия может ощущаться как:
Онемение пальцев ног часто возникает в результате пребывания в одном и том же положении в течение длительного времени . Затем сдавливаются нервы или кровеносные сосуды. Дискомфорт проходит самопроизвольно при движении конечностей.
Когда ощущение онемения в конечностях раздражает или возникает часто, это может свидетельствовать о нарушениях обмена кальция, калия, магния или дефиците витаминов группы В .
Покалывание в пальцах ног может иметь не только обыденную подоплеку. Длительный дискомфорт, который не вызван неудобным положением или дефицитом различных минералов, может свидетельствовать о серьезных отклонениях и быть симптомом недомоганий или заболеваний нервной системы, системных органов или позвоночника.
Причины онемения пальцев ног:
При подозрении на то, что онемение пальцев ног может быть вызвано дефицитом микронутриентов и витаминов , стоит провести лабораторные исследования для оценки значений их концентрации. Следующим шагом после подтверждения предположения является добавка с , благодаря которой недуги проходят.
Если онемение пальцев ног носит рецидивирующий или хронический характер и причиняет беспокойство и беспокойство, обратитесь к врачу.Специалист после сбора опроса и проведения осмотра установит причину недуга и назначит лечение.
Если необходима дополнительная диагностика, ваш врач может, например, заказать:
Если у вас немеют пальцы на ногах, вам помогут. Его цель обычно заключается в лечении основного заболевания. Это означает, что не существует универсального плана действий. Лечение зависит от конкретного симптома заболевания, для которого описаны недомогания.
Воспользуйтесь медицинскими услугами без очередей. Запишитесь на прием к специалисту по электронному рецепту и электронному сертификату или на обследование в abcHealth Найти врача.
.Позвоночник человека состоит из 24 позвонков, расположенных друг над другом. Внутри этой анатомической структуры находится позвоночный канал, по которому проходят спинной мозг и нервы. Между телами позвонков находятся межпозвонковые диски, т. е. гибкие диски — студенистое ядро, окруженное фиброзным кольцом. Эти диски плоские и круглые, и их роль заключается в обеспечении амортизации при ходьбе или беге трусцой. К сожалению, с возрастом или в результате значительных нагрузок, не только спортивных, они теряют гибкость и меняют положение, вызывая грыжу позвоночника (неправильно называемую спинномозговой грыжей). Он заключается в выдавливании части ядра пульпы внутрь диска через треснувшее или разорванное фиброзное кольцо. Пациенты часто спрашивают своего врача по поводу «разрыв грыжи позвоночника» . Диск, продвигаясь в сторону позвоночного канала, давит на нервные структуры, что вызывает боль, чаще всего в области поясницы – отсюда грыжа поясничного отдела позвоночника, а в ряде случаев вызывает неврологическую симптоматику.Это, несомненно, сказывается на образе жизни. Спинномозговые грыжи могут возникать в любом месте позвоночника, но чаще всего встречаются в нижней части спины — поясничные грыжи. Грыжа позвоночника является распространенной медицинской проблемой, чаще всего поражающей людей в возрасте от 35 до 50 лет. Несколько реже встречается грыжа шейного отдела позвоночника, как и грыжа грудного сегмента.
Грыжа позвоночника очень характерна.В начале обычно симптомы спинномозговой грыжи начинаются без видимых причин. Пациенты могут ощущать дискомфорт по-разному, в основном в зависимости от расположения и размера грыжи. Если диск не давит на нерв, пациент может испытывать лишь легкую боль в спине или не испытывать ее вовсе. При сдавливании нерва типична боль, а также онемение или слабость в той части тела, куда доходит нерв. Наиболее распространенным является раздражение седалищного нерва (ишиас).Это давление на один или несколько нервов вызывает боль в спине, жжение, покалывание и онемение, часто иррадиирующие через ягодицу в стопу. Грыжа позвоночника может ухудшиться, особенно когда вы сидите, стоите или ходите. Чаще всего недуг поражает одну сторону (правую или левую). Боль в поясничной области (поясничная грыжа) часто описывается пациентами как очень сильная, даже по сравнению с ударом током. Боль может усиливаться от смеха или чихания, а также от неподходящих положений тела, таких как наклон вперед и сутулость при сидении на стуле.
Для шейного отдела грыжа шейного отдела позвоночника может вызывать тупую, иногда острую боль в шее или между лопатками, иррадиирующую вниз по руке в кисть, и ригидность затылочных мышц. Боль может усиливаться при определенных позах или движениях головы. Довольно редко возникающая грыжа грудного сегмента вызывает болезненные симптомы, иррадиирующие по ходу ребер, вызывающие нарушения ощущения ослабления мышц нижних конечностей.
Пролапс диска может быть результатом либо очевидной травмы, либо повторных перегрузок позвоночника. Грыжа позвоночника часто связана с естественной дегенерацией диска с возрастом, так как его волокна начинают ослабевать. По мере развития этого состояния относительно небольшая деформация или скручивающее движение могут привести к поломке диска. Некоторые люди могут быть более склонны к проблемам с диском, чем другие. У них могут быть грыжи межпозвоночных дисков в нескольких местах вдоль позвоночника. Исследования показали, что у вас также может быть предрасположенность к позвоночной грыже, когда проблема уже возникла у других членов семьи.
Грыжа позвоночника, часто включающая грыжу поясничного отдела позвоночника , кроме боли, может вызывать выраженную неврологическую симптоматику, в том числе: онемение, парез или паралич мышц, а также проблемы с контролем мочеиспускания и стула. В этом случае как можно скорее обратитесь к врачу, так как в процессе лечения может потребоваться хирургическое вмешательство.
Факторы, повышающие риск развития грыжи позвоночника:
90 050 90 051 возраст - чаще всего поражает людей в возрасте 35-50 лет, 90 052Лечение грыжи позвоночника в большинстве случаев не требует хирургического вмешательства. Около 90% людей, перенесших это заболевание, могут не чувствовать никаких симптомов или ощущать меньший дискомфорт примерно через шесть недель, даже если они не получают специализированной медицинской помощи. Симптомы исчезают, потому что колебание гидратации может привести к уменьшению межпозвонкового диска.Спинномозговая грыжа меньшего размера снижает риск раздражения нервных корешков. Однако работать с этой болью непросто. Поэтому рекомендуется консультация врача. Физикальное обследование имеет решающее значение для постановки диагноза. Обычно это включает в себя наблюдение за пациентом с диапазоном движений. При неврологическом осмотре врач ищет признаки онемения и снижения чувствительности в ноге и стопе. Одним из распространенных тестов является тест Ласега , , который проверяет, проявляет ли грыжа поясничного отдела позвоночника признаки боли.В этом тесте пациент ложится на спину, и врач осторожно поднимает выпрямленную ногу до тех пор, пока пациент не почувствует боль. Проба положительная, если боль возникает при поднятии конечности на 50-60 градусов.
Грыжи позвоночника на первом этапе лечат обычно консервативно. Основой лечения заболевания является снижение текущей активности на срок от нескольких дней до нескольких недель. В ситуации, когда грыжа заставляет мышцы поясницы сокращаться, можно попытаться облегчить внезапную боль.Желательно отдыхать, лежа на спине с подушкой под коленями. Иногда применение тепла может помочь облегчить болезненные мышечные спазмы. Рекомендуются подушки с подогревом (грелки), горячие компрессы и горячая ванна. Подробнее о реабилитации и упражнениях для позвоночника в другой нашей статье. Что касается постельного режима, то этот вид отдыха при сильных болях, особенно в поясничной области, лучше всего ограничить днями-двумя. Длительное лежание может привести к скованности и еще большей боли.Если у вас умеренная боль в спине, врач может назначить вам нестероидный противовоспалительный препарат, такой как ибупрофен или напроксен. Вам также может прийти на помощь физиотерапевт, который покажет вам реабилитационные упражнения и научит безопасно выполнять обычные действия, например, ходить или поднимать предметы с земли. У пациентов наблюдается улучшение болевых симптомов от нескольких дней до нескольких недель после появления первых симптомов грыжи позвоночника.
Диагноз очень важен в случае грыжи позвоночника.Наиболее часто используемым методом является магнитно-резонансная томография (МРТ), которая обеспечивает тщательную оценку области поясничного отдела позвоночника, показывая, где образовалась грыжа и какие нервы поражены. Напротив, грыжа межпозвонкового диска (диска) не видна на рентгенограмме. Рентген позвоночника проводится для выявления других причин боли или для косвенной оценки пространства, в котором расположены диски.
Если грыжа позвоночника вызывает боль и другие симптомы в поясничной области, которые сохраняются через шесть недель после начала лечения, рассматривается вопрос об операции. Хирургическое вмешательство также рекомендуется при сильной боли или онемении, когда пациенту трудно стоять или ходить, независимо от продолжительности дискомфорта. Грыжа на поясничном отделе позвоночника, леченная хирургическим путем, имеет высокий процент успеха. Его цель - заставить поясничную грыжу перестать давить и раздражать нервы, вызывая боль. Процедура, называемая дискэктомией, заключается в удалении части грыжи межпозвонкового диска. Процедура проводится под общим наркозом.Больной лежит на операционном столе лицом вниз. Хирург делает небольшой надрез на коже, а затем оттягивает мышцы от позвоночника. Грыжа межпозвонкового диска и любые незакрепленные части удаляются, чтобы они больше не давили на нерв.
У подавляющего большинства пациентов после дискэктомии осложнений нет. Однако кровотечение, инфекция или повреждение нерва встречаются редко. Диск также может снова разорваться и вызвать болевые симптомы. После процедуры пациенты могут очень быстро вставать с постели и некоторое время ходить.Большинство из них отправляются домой в течение 24-48 часов после операции. После выписки из больницы в течение первых 4-6 недель избегайте длительного сидения, наклона вперед и, конечно же, поднятия предметов с земли. Реабилитация – важный этап возвращения к полноценной физической форме. Вам следует обратиться к физиотерапевту, который подготовит график упражнений после проверки ваших личных данных и выписки из больницы. После операции и всей реабилитации грыжа позвоночника больше не должна вызывать боли.
.
Малоподвижный образ жизни, лишние килограммы, низкая физическая активность, стресс или неподходящая оргтехника. Это всего лишь несколько факторов, которые способствуют проблемам со спиной. Дегенерации и искривления – настоящий бич, а одна из самых частых жалоб пациентов – боли в позвоночнике, отдающие в ноги.
Всего несколько десятков лет назад на проблемы со спиной жаловались пожилые люди.Сегодня так называемая от боли в спине страдают не только пенсионеры, но и молодые люди. Заболевания позвоночника сложно диагностировать, а локализация болевых симптомов действительно может быть разной – от шейного отдела, через пояснично-крестцовый отдел, до крестцово-подвздошного отдела. Многие люди жалуются на боль, отдающую в ноги, часто вызванную поясничной дископатией.
Несколько слов о поясничном отделе
Позвоночник поддерживает верхнюю часть тела. Состоит из 33 или 34 позвонков, разделенных на следующие отделы:
Интересно, что позвонки, из которых состоит поясничный отдел, искривлены и образуют так называемый поясничный лордоз – естественное искривление. Характерная боль от поясницы к стопам может свидетельствовать о нарушениях в этом отделе позвоночника. Здесь развиваются многочисленные заболевания, в том числе:
Остеопороз.
Ишиас (симптомы очень похожи на дископатию - боль иррадиирует из поясницы, через ягодицы в ноги, обычно усиливается при движении или подъеме тяжестей).
Изменения, вызванные травмами.
Спондилолистез (смещение позвонков).
Дископатия.
Дегенерация межпозвонковых дисков и суставов.
Дископатия - что это такое?
По мнению ортопедов, дископатия – это уже болезнь цивилизации и эта проблема касается не только людей старше 65 лет, но и детей и подростков. Этот термин охватывает различные заболевания межпозвонковых дисков («дисков»), которые обычно являются первой стадией дегенеративного заболевания. Обычно они появляются в шейном и поясничном отделах (реже в грудном отделе).В тексте мы акцентируем внимание на состоянии в нижней части позвоночника.
Причины и симптомы поясничной дископатии:
Заболевания, связанные с поясничной дископатией (также известной как грыжа), в основном вызваны малоподвижным, сидячим образом жизни (например, часами, проведенными перед компьютером в неправильном положении), а также избыточным весом и ожирением, что приводит к перегрузке. К факторам риска также относятся:
Однако стоит отметить, что причины дископатии трудно точно определить - болезнь развивается в течение длительного периода времени, а симптомы проявляются поэтапно. Характерными симптомами поясничной дископатии являются:
острая боль в позвоночнике (хроническая, слабее в положении лежа),
боль с иррадиацией в ноги - из поясницы, через бедра, ягодицы, в стопы; Больные чаще всего отмечают чувство «покалывания»,
одностороннее онемение нижних конечностей,
парез мышц нижних конечностей и сфинктеров, нарушения чувствительности (в далеко зашедшей стадии болезни).
Диагностика поясничной дископатии
Боль в пояснице может быть симптомом не только грыжи диска. Они часто сопровождают заболевания органов, например толстой кишки, почек, яичников и придатков, поэтому правильная диагностика очень важна. Что я должен делать?
В первую очередь посетите своего семейного врача, который проведет беседу и направит вас на визуализирующие исследования – компьютерную томографию, рентген поясничного отдела позвоночника, а при необходимости – магнитно-резонансную томографию и УЗИ органов брюшной полости.
Только так можно определить, является ли болезненное состояние поясничной грыжей и на какой стадии находится заболевание. Дископатию обычно лечат двумя методами:
Консервативно-фармакологические: противовоспалительные и обезболивающие средства; также рекомендуется изменить образ жизни: увеличение физической активности, сброс ненужных килограммов и реабилитация.
В рабочем состоянии - в продвинутом состоянии; чаще всего микродискэктомия выполняется под общей анестезией («удаление» студенистого ядра из межпозвонкового диска).
Нужна визуальная диагностика? Не стесняйтесь, свяжитесь с нами сегодня. Самое главное – это здоровье.
.Онемение рук часто ощущается ночью. Есть много причин покалывания рук . Например, онемение левой руки может исходить от сердца и быть признаком сердечного приступа. Однако чаще это симптом синдрома запястного канала или дископатии шейного отдела позвоночника.В этой статье я описываю частых причины мучений рук, их типичных симптоматики и лечение.

Есть много причин покалывания в руке, ниже приведены те, которые могут вызвать онемение как в правой, так и в левой руке.
Ночное онемение рук часто является симптомом синдрома запястного канала. Боли и нарушения чувствительности могут быть в правой или левой руке. Жалобы начинаются с онемения пальцев, особенно указательного, большого, среднего и середины безымянного пальцев. Страдание больше всего ощущается кончиками пальцев.
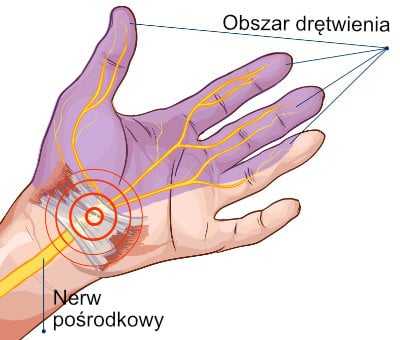
Во время сна часто возникает покалывание в руках.Когда вы просыпаетесь, растирание или встряхивание рук может помочь уменьшить любой дискомфорт. Со временем симптомы могут проявляться и днем, например, при работе за компьютером или после тяжелой физической работы. В запущенных случаях мышцы вокруг основания большого пальца атрофируются, кисть ослабевает.
Причиной синдрома запястного канала является сдавление срединного нерва, проходящего через запястный канал. При определенных обстоятельствах этот канал становится слишком узким, и нерв сжимается, вызывая онемение руки.Это бывает, например, при беременности, гипотиреозе или переломах запястья. Многолетнее напряжение запястий также может способствовать развитию этого заболевания.
Для диагностики запястного канала необходимо провести ЭМГ.
При неоперабельной терапии используются лекарства для уменьшения отека и воспаления. Также часто помогают специальные рейки, надеваемые на ночь или во время работы.
Под контролем УЗИ можно очень точно ввести лекарственные препараты в область сдавленного нерва с помощью специальных инъекций.Вводимая глюкоза снабжает нервные клетки энергией, а противовоспалительное средство уменьшает отек, что приводит к значительному уменьшению или полному облегчению симптомов. Это лечение дает хорошие результаты при синдроме запястного канала легкой и средней степени тяжести. В более тяжелых случаях проводят операцию по увеличению участка срединного нерва.
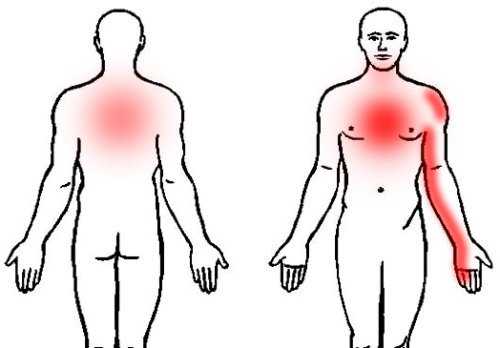
Разрыв плеча может вызвать боль и скованность в шее, а также боль под левой лопаткой и онемение левой руки или аналогичные симптомы с правой стороны.Жалобы часто ощущаются как болезненный валик, идущий от затылка к кончикам пальцев, чаще всего к большому, указательному или среднему пальцу.
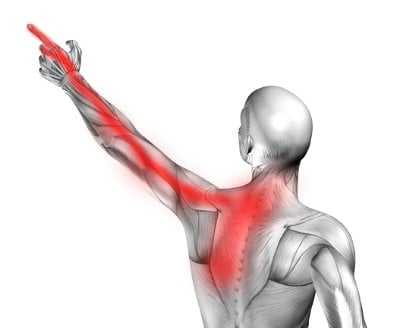
Покалывание пальцев может усиливаться, когда вы поворачиваете голову в сторону боли, а затем откидываетесь назад. Однако в случае серьезных жалоб не двигайте шеей слишком сильно, а обратитесь к врачу для диагностики и эффективного лечения. Боль и онемение могут сопровождаться слабостью мышц верхней конечности.
Плечевая железа чаще всего возникает из-за грыжи в шейном отделе позвоночника, сдавливающей спинномозговой нерв.
Магнитно-резонансная томография шейного отдела позвоночника очень полезна в диагностике.
Лечение легких форм состоит из противовоспалительных препаратов и лечебной физкультуры. Более тяжелые случаи лечат точными эпидуральными инъекциями под контролем рентгеноскопии. Эти инъекции доставляют вещества, которые уменьшают отек и воспаление, непосредственно в место, где грыжа сдавливает нерв, что делает их очень эффективными.В самых тяжелых случаях проводится операция на позвоночнике.
Онемение мизинца и середины безымянного пальца может быть симптомом повреждения локтевого нерва.
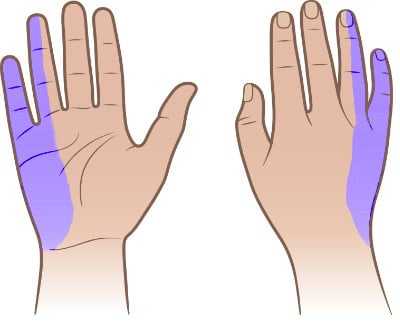
Покалывание и нарушения чувствительности часто усиливаются ночью или при работе за компьютером.
Есть несколько мест, где может быть защемлен локтевой нерв. Тест, который может найти это место, — ЭМГ.
Лечение зависит от конкретной причины онемения руки. В некоторых случаях лучше просто быть осторожным, чтобы не опираться на медиальную часть локтя или не спать с согнутым локтем. В более тяжелых случаях может потребоваться хирургическое вмешательство.
Панические атаки, ранее известные как истерия, чаще встречаются у женщин, чем у мужчин, и типичными симптомами являются:
Причиной покалывания и судорог в руках и ногах часто является чрезмерное дыхание во время приступа паники.Это приводит к алкалозу, который, в свою очередь, повышает возбудимость периферических нервов.
Лечение тяжелого приступа заключается во введении анксиолитического препарата. Для их профилактики используются, в том числе, психотерапия и соответствующие лекарства.
Тетания проявляется пароксизмальным онемением рук, ног и лица. Помимо покалывания в ступнях и руках также развиваются мышечные спазмы и скованность. Тетания часто вызывается нарушениями электролитного баланса, такими как недостаток кальция или магния.
Лечение включает восстановление уровня электролитов до нормы.
Полиневропатия проявляется симметричным онемением рук и ног по типу перчаток и носков. Заболевание начинается с подушечек пальцев ног. Помимо сенсорных нарушений, часто возникают неприятные нейропатические боли в виде курения или электрического тока. Атрофия мышц происходит при некоторых формах невропатии.
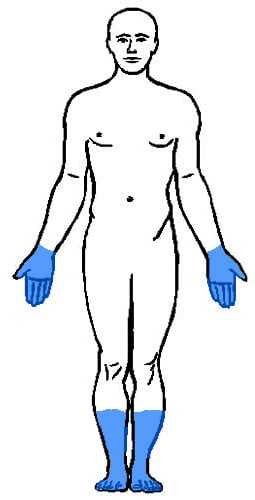
Полиневропатия вызывается повреждением нервов, которых может быть много.Самые распространенные:
Лечение заключается в использовании лекарственных средств для снижения чувствительности поврежденных нервов и, если возможно, устранения причины, например путем хорошего контроля уровня глюкозы при диабете.
Инсульт может вызывать различные симптомы.Часто это внезапное онемение и слабость половины тела или нарушение речи. Иногда заболевание проявляется только онемением левой или правой руки.
Причиной инсульта является поражение головного мозга, вызванное сосудистым заболеванием. Как правило, это закупорка кровоснабжения головного мозга, т. е. ишемический инсульт, реже кровотечение, широко известное как кровоизлияние.
Лечение инсульта в стационаре. Важно как можно скорее обратиться в отделение неотложной помощи, что увеличивает шансы на быструю диагностику и получение правильного лечения.
Феномен Рейно – онемение рук при воздействии холода или стресса. Приступообразное онемение пальцев сопровождается их бледностью, переходящей в болезненный синяк. Следующая стадия – покраснение, отек и жжение пальцев.
Точная причина плохо изучена и часто диагностируется ревматологами.
Существует множество способов лечения, самое простое из которых — не допускать переохлаждения рук.
Все вышеперечисленные причины могут вызвать онемение пальцев правой или левой руки.Имейте в виду, что онемение левой руки также может быть признаком сердечных заболеваний, таких как стенокардия или сердечный приступ. Боль в сердце чаще всего ощущается за грудиной и может иррадиировать в левую верхнюю конечность, особенно в безымянный палец и мизинец, где она может ощущаться в виде покалывания или онемения.
Боль может быть связана с холодным потом, бледностью кожи и беспокойством. Если вы подозреваете сердечный приступ, позвоните по номеру экстренной помощи для быстрой помощи.
Существует множество причин онемения рук во сне. Ночью раздражителей меньше, поэтому многие недомогания, в том числе и покалывание в руках, ощущаются сильнее. Во время сна мы не контролируем, как устроены наши конечности, что может вызвать сдавливание нерва. Особенно сильное и продолжительное сгибание или разгибание запястья вызывает раздражение срединного нерва и неприятные симптомы синдрома запястного канала.

Часто большое облегчение приносят специальные ортезы, т. е. надеваемые на ночь шины, обеспечивающие правильное положение конечностей во время сна.Иногда неправильное положение тела во время сна вызывает уменьшение кровоснабжения конечности, ее онемение и даже слабость, которая быстро проходит после восстановления правильного положения. Особенно опасно спать в состоянии алкогольного опьянения. Иногда бывает, что нерв значительно поврежден, что проявляется снижением чувствительности и силы, которое может продолжаться недели или месяцы. Чаще всего речь идет о поражении лучевого нерва, который при интоксикации может быть защемлен во время сна рукой, закинутой на спинку кресла.Это проявляется онемением тыльной стороны кисти и затруднением разгибания пальцев.
Онемение рук во время беременности очень распространено и является результатом гормональных изменений и задержки воды в организме. Обычно синдром запястного канала вызывает покалывание в руке, которое затем можно лечить с помощью специальных ортезов, удерживающих руку в оптимальном положении, и физиотерапевтических процедур. По симптомам следует проконсультироваться с врачом, поскольку нарушения чувствительности при беременности могут свидетельствовать и о других опасных заболеваниях, таких как:
Грыжа диска чаще всего возникает в поясничном или шейном отделе позвоночника, но может возникать и в грудном отделе. Каждое место грыжи диска вызывает разные болевые симптомы.
Боль в ноге (также известная как радикулит) — наиболее распространенный симптом, связанный с грыжей межпозвонкового диска в поясничном отделе позвоночника. Около 90% грыж диска возникают на уровне L4-L5 и L5-S1, вызывая боль, иррадиирующую по ходу седалищного нерва.Симптомы грыжи диска в этих местах описаны ниже:
Грыжи межпозвоночных дисков в верхней части спины редко бывают симптоматическими и редко вызывают боль, но если они вызывают боль, то обычно ощущаются в верхней части спины и/или груди.
Диагностика межпозвоночной грыжи.
Постановка правильного клинического диагноза имеет важное значение, поскольку выбор вариантов лечения зависит от диагноза. Точный клинический диагноз должен основываться прежде всего на симптомах пациента и другой информации, полученной из истории болезни пациента, а также на тщательном физикальном обследовании. Подтвердить это можно с помощью рентгенографии или МРТ.
Варианты лечения грыжи диска.
Основной целью лечения любого пациента является облегчение боли и других симптомов, возникающих в результате грыжи диска.Для достижения этой цели план лечения должен разрабатываться индивидуально для каждого пациента в зависимости от источника боли, ее выраженности и конкретных симптомов, которые проявляются у пациента.
Обычно пациентам рекомендуется начать консервативное (нехирургическое) лечение до операции на позвоночнике. Тем не менее, для некоторых пациентов раннее хирургическое вмешательство полезно. Например, когда у больного наблюдается прогрессирующая слабость в руках и/или ногах из-за сдавления нервных корешков.Операция останавливает прогрессирование неврологической симптоматики и создает оптимальные условия для регенерации нерва. В таких случаях необратимое повреждение нерва может произойти без хирургического вмешательства.
Существуют также относительно редкие заболевания, требующие немедленного хирургического вмешательства. Например, синдром конского хвоста, который обычно характеризуется прогрессирующей слабостью в ногах и/или внезапной дисфункцией кишечника или мочевого пузыря. Состояние больного требует немедленной медицинской помощи и хирургического вмешательства.
Консервативное (безоперационное) лечение применяется при межпозвоночных грыжах поясничного и шейного отделов позвоночника. Лечение обычно можно использовать в течение примерно четырех-шести недель, чтобы уменьшить боль и дискомфорт. Метод проб и ошибок часто необходим, чтобы найти правильную комбинацию методов лечения. Пациенты могут попробовать одну форму хирургического вмешательства или может быть полезно использовать комбинацию нескольких методов лечения одновременно. Например, если лечение направлено на облегчение боли (с помощью лекарств), пациент может обнаружить, что другие методы лечения, такие как манипуляции или физиотерапия, переносятся лучше.В дополнение к тому, чтобы помочь им восстановить свои функции, физиотерапевт часто обучает пациентов процедурам, которые предотвратят рецидивы заболеваний и усугубление износа диска.
Если консервативное лечение эффективно для уменьшения боли и дискомфорта, пациенту следует продолжить его, а после стихания симптомов использовать правильно разработанный план упражнений, проводимых физиотерапевтом и затем самостоятельно выполняемых в домашних условиях.
В течение как минимум первых шести недель дискомфорта и боли можно использовать комбинацию следующих медицинских процедур:
.90 000 докторов наук. Павел Радло - Стеноз позвоночника Причины стеноза позвоночного канала Симптомы Диагностика спинального стеноза Лечение Немедленно вызвать врача
Спинальный стеноз в поясничном отделе позвоночника является одной из наиболее частых причин болей в спине и ишиаса и одной из основных причин, по которым пациенты обращаются за точным диагнозом и лечением.Стеноз позвоночника – заболевание, значительно ухудшающее качество жизни.
Спинальный стеноз может возникать в любом отделе позвоночника, но чаще всего в поясничном, реже в шейном и спорадически в грудном отделах позвоночника.
Обычно к сужению позвоночного канала приводят дегенеративные процессы при дегенеративном заболевании позвоночника — «износе» позвоночника.Переломы, воспаление и опухоли позвоночника являются редкими причинами стеноза.
Общие причины стеноза позвоночного канала.
Слева направо: грыжа диска, остеохондроз, спондилолистез.
Симптомы непосредственно связаны со сдавлением нервных структур в позвоночном канале или в межпозвонковых отверстиях.
Боль в пояснице и радикулит при ходьбе. Это нейрогенная хромота, которая отличается от сосудистой хромоты. Чтобы боль утихла, больной должен сесть, наклониться, присесть. Другие позиции облегчения не приносят. Это один из наиболее характерных симптомов сужения позвоночного канала и межпозвонковых отверстий.
Диагностика и дифференциальная диагностика спинального стеноза включает опрос, диспансеризацию и дополнительные обследования.
При собеседовании и медицинском осмотре основное внимание уделяется заболеваниям спины и конечностей. Исследуются походка, движения на пятках и носках, стабилизация таза, сила мышц нижних конечностей, коленные и ахилловы рефлексы, наличие патологических рефлексов.
Дополнительными исследованиями являются МРТ, рентген, КТ, тесты плотности костной ткани (DEXA), в сложных случаях будут назначены другие визуализирующие исследования, медицинские консультации и лабораторные исследования.
Заболевания сильно снижают качество жизни пациентов и поэтому требуют лечения.
обычно является симптоматическим лечением и редко приводит к постоянному улучшению.
Нехирургическое лечение позволяет контролировать боль, но не влияет на дистанцию нейрогенной хромоты и баланс туловища.
Если, несмотря на лечение, симптомы сохраняются, а качество жизни пациента продолжает ухудшаться, следует рассмотреть вопрос об операции.
Показанием к оперативному лечению является:
Схема ламинотомии: удалена задняя стенка позвоночного канала
с левыми межпроцессными соединениями.
Операция заключается в декомпрессии нервных структур и ригидности больного сегмента позвоночника. Важнейшим элементом операции является ламинэктомия, то есть обширная декомпрессия позвоночного канала и нервных корешков. Металлические имплантаты (транспедикулярные инструменты) часто используются для изготовления спинного корсета.Иногда хирургическая процедура дополняется межтеловым ортезом.
Схема ламинэктомии: удалена задняя стенка позвоночного канала
вместе с межпроцессными соединениями. Требуется стабилизация имплантатами.
Наиболее распространенной операцией при поясничном стенозе является ламинэктомия, при которой удаляется задняя стенка позвоночного канала, освобождая место в позвоночном канале для нервов.Если удаляется только часть задней стенки, эта процедура называется ламинотомией. Удаление грыжи дегенеративного диска называется дискэктомией. Иногда возникает необходимость расширить межпозвонковые отверстия (места, через которые нервные корешки выходят из позвоночного канала) - это фараминотомия.
Многоуровневая транспедикулярная стабилизация (трансбазальная).
Операция с корсетом для позвоночника может быть выполнена с использованием минимально инвазивных методов, которые уменьшают повреждение тканей и обеспечивают более раннее восстановление.Если возникает необходимость спондилодеза, это будет тщательно обсуждаться с пациентом.
После операции пациент обычно встает в тот же день и через несколько дней выписывается домой. Тем временем за раной ухаживают, а пациента лечат физиотерапевты. Пребывание в стационаре около 7 дней.
Резюме: Хирургические вмешательства проводятся для улучшения качества жизни пациентов путем декомпрессии сдавленных нервных структур и стабилизации позвоночника.
Важно! После операции по поводу остеоартрита НПВП не следует использовать, поскольку они замедляют заживление ран.
Немедленно вызвать врача, если:
Синдром запястного канала — это не только проблема, которая затрагивает компьютерных работников или людей, выполняющих физический труд (например, фабричных рабочих). Беременные женщины составляют большую группу людей, которые жалуются на онемение пальцев. Онемение пальцев во время беременности затрагивает многих женщин и обычно не должно вызывать беспокойства.
Внутри запястного канала проходит срединный нерв, отвечающий за сгибание пальцев. Довольно легко вызвать его угнетение. Достаточно выполнять повторяющиеся, ручные действия каждый день в течение длительного времени.
Отек тканей, например, вызванный задержкой воды в организме, также может способствовать сдавливанию срединного нерва. Это имеет место у беременных женщин, у которых гормоны беременности способствуют задержке воды в организме.Это подготовка будущей мамы к родам, во время которых она может потерять из организма много крови и воды.
Другими причинами синдрома запястного канала являются:
Какой бы ни была причина, синдром запястного канала проявляется онемением пальцев, ощущением покалывания и даже тупой или жгучей болью. Люди, страдающие этим заболеванием, также жалуются на жжение в пальцах. Реже возникает чувство слабости в руке и легкие расстройства чувствительности.Болезни обычно поражают обе руки и могут распространяться на плечо.
Эти жалобы обычно появляются или усиливаются во второй половине беременности у беременных. Тогда женский организм хранит больше воды, чем обычно. После рождения ребенка опухоль постепенно спадает и не исчезает сразу. Так что нужно быть готовым к тому, что отечность ног и онемение рук будут сохраняться еще какое-то время.
Основным методом лечения синдрома запястного канала является ограничение ручного труда во время беременности.Если время, проведенное, например, за компьютером, не может быть ограничено, полезно разминать пальцы и делать частые перерывы, а также обратить внимание на эргономику работы. Правильное положение тела, рук и запястий обязательно улучшит комфорт и уменьшит дискомфорт.
Синдром запястного канала у беременных особенно беспокоит ночью. При этом важна поза для сна – руки ничем не должны быть сжаты. Некоторым людям помогает держать запястье в вертикальном положении с повязкой на ночь.
Обратитесь за медицинской помощью, если симптомы ухудшаются, сохраняются после отдыха и серьезно мешают повседневной деятельности. Беременные женщины не должны принимать какие-либо лекарства без консультации с врачом, поэтому, если неприятные ощущения для них невыносимы, им следует обратиться к врачу, который назначит соответствующее лечение. Назначение также необходимо, если симптомы сохраняются в течение длительного времени после рождения ребенка.
Отеки во время беременности уменьшатся за счет соответствующих изменений в питании: не слишком много и не слишком мало соли и 2 литра воды в день.
Подробнее об этом можно прочитать в статье: Онемение рук при беременности.
.