2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
11 Января 2021
К воспалительным заболеваниям матки относят процессы, происходящие в эндометрии или шейке матки. Различают 2 основных типа: эндометрит, церцивит. Сегодня мы рассмотрим причины воспалений, симптомы и методы диагностики. Мы надеемся, что благодаря этой информации вы успеете вовремя обратиться к врачу для обследования и постановки диагноза.
Чаще всего к инфицированию матки приводит роды и аборты.
Как правило, болезнь приобретает острый характер с первых дней возникновения. Основные симптомы:
Для церцивита характерна не острая, как при эндометрите, а тупая боль. Гнойные выделения или со слизью, незначительное повышение температуры. Характерный признак — болезненное мочеиспускание, дискомфорт во время интимной близости.
Во время первичного визита специалист клиники соберет анамнез и назначит дополнительные исследования:
В процессе диагностики специалисты уделяют внимание профилактике рака, в особенности у пациенток, у которых выявлены онкогенные штаммы ВПЧ.
Лечение заключается в подавлении воспалительных процессов с помощью антибиотиков и препаратов для снятия симптомов. С целью укрепления иммунитета врач назначит дезинтоксикационную терапию. Как правило, при соблюдении всех рекомендаций удается достичь полного выздоровления. В некоторых случаях может потребоваться постельный режим.
Доктора клиники «Улыбка Плюс» составляют индивидуальный план для каждой пациентки. Учитывают образ жизни, состояние здоровья, результаты лабораторных исследований и функциональной диагностики. При потребности специалист назначит физиотерапевтические процедуры, как правило, после снятия острых симптомов.
Воспаление шейки матки (цервицит) – воспаление такни внутренней стенки матки (эндометрия). Как правило, сопровождается инфекциями, которые переносятся половым путём, например, хламидиоз, трихомониаз, генитальный герпес, гонорея.
Лечение воспаления шейки матки в Приморском районе
Адрес: г. Санкт-Петербург , Приморский район, ул. Репищева, 13
Лечение воспаления шейки матки в Петроградском районе
Адрес: г. Санкт-Петербург, Петроградский район, ул. Ленина, 5
Лечение воспаления шейки матки во Всеволожске
Адрес: г. Всеволожск, Октябрьский пр-т, 96 А
Симптомами воспаления шейки матки, вызванного, например, возбудителями хламидиями, являются:
Кроме половых инфекций причиной воспаления могут стать различные патогены, такие как кишечная палочка, стрептококки, стафилококки, гонококки.
Симптоматика заболевания часто бывает смазана и из-за этого женщина может длительное время не видеть проблему и не обращаться к врачу.
В некоторых случаях причиной воспаления шейки матки могут быть различные травмы, в том числе опущения влагалища, разрыв шейки матки во время родов. Воспаления могут возникать из-за инфекций, проникших вследствие абортов и диагностических выскабливаний. Также считается, что воспалительные процессы в шейке матки могут возникать из-за аллергии на средства интимной гигиены, латексные презервативы.
Так же причиной воспалительных процессов может стать ослабление со стороны иммунной системы.
Воспаление влагалищной части шейки матки - экзоцервикса, называется экзоцервицит, и при обследовании выявляется как покраснение слизистой оболочки, которая покрывает эту часть шейки матки. Воспаление канала шейки матки называется эндоцервицитом.
Постановка диагноза воспаление шейки матки, обычно сопровождается определением степени сложности заболевания:
Наличие воспаления шеки матки при беременноси повышает риск осложнения протекания родов. Само воспаление, как и вызвавшая его болезнь, могут стать причиной преждевременных родов, инфицировании плода и развития у него различных форм заболеваний.
На ранних сроках беременности воспалительные процессы могут привести к замиранию плода и выкидыша. На поздних стадиях – к задержке внутриутробного развития и инфицирования ребёнка.
Возможность забеременнеть при наличии воспаленией шейки матки так же не высока, так заболевание является комплексным и затрагивает всю половую систему женщины.
Особое внимание необходимо обратить на то, что отсутствие лечения воспаления шейки матки может приводить к появлению эрозий и разнесению инфекции по верхним отделами половых органов.
При подборе лечения воспаления матки учитывается стадия воспаления, поставленная при осмотре врачом.
Для лечения воспалительных процессов применяются противовирусные, антибактериальные и иные средства, принимая во внимание причины заболевания, природу возбудителя и его чувствительности к выбранному препарату. Так же возможно использование местных препаратов: кремов и свечей.
При хронических стадиях заболевания могут потребоваться хирургические вмешательства (такие как, лазеротерапии, криотерапии, диатермокоагуляции).
Очень важно отметить, что вместе с лечением воспаления шейки матки необходимо лечить и сопутствующие заболевания. А для эффективности лечения необходимо параллельно обследование и лечение полового партнёра.
Если возникает подозрение на воспалительные процессы в шейке матки, а так же при наличии характерных симптомов (очень болезненные пмс), следует обратиться к гинекологу. Кроме того, может понадобиться консультация уролога.
Не ждите, что заболевание пройдёт само! Не занимайтесь самолечением!!
В нашей клинике вы можете пройти полное обследование и необходимый курс лечения на современном уровне, получить рекомендации и советы высококвалифицированных специалистов.
Выберите филиал“Династия” на Новочеркасском пр-те, Красногвардейский район“Династия” на Ленина, Петроградский район“Династия” на Репищева, Приморский район“Династия” во ВсеволожскеВыездная служба
| Наименование услуг | Цена в рублях | |
| Санкт-Петербург | Всеволожск | |
| Первичный прием акушера-гинеколога 1 ступени | 1850 | 1500 |
| Повторный прием акушера-гинеколога 1 ступени | 1650 | 1300 |
| Первичный прием акушера-гинеколога 2 ступени | 2100 | - |
| Повторный прием акушера-гинеколога 2 ступени | 1900 | - |
| МАНИПУЛЯЦИИ | ||
| Введение акушерского пессария | 1500 | 1500 |
| Введение внутриматочной спирали (ВМС) | 2500 | 2500 |
| Введение внутриматочной спирали "Мирена" | 4000 | 4000 |
| Введение имплантируемого контрацепива "ИМПЛАНОН" (без стоимости контрацептива) | 2500 | 2100 |
| Видеокольпоскопия | 1700 | 1700 |
| Забор мазков (гинекологический) | 400 | 400 |
| Инструментальное удаление внутриматочной спирали (ВМС) | 2500 | 2100 |
| Интравагинальное введение свечей (без стоимости медикаментов), 1 процедура | 500 | 500 |
| Лечебная обработка влагалища | 700 | 700 |
| Медикаментозное прерывание беременности | 8000 | - |
| Местная обработка наружных половых органов | 700 | 700 |
| Удаление акушерского пессария | 1000 | 1000 |
| Удаление внутриматочной спирали (ВМС) | 1500 | 1500 |
| Удаление внутриматочной спирали "Мирена" | 3000 | 3000 |
| Удаление имплантируемого контрацепива "ИМПЛАНОН" | 2500 | 2300 |
| Удаление инородного тела из влагалища | 1800 | 1800 |
| Штрих-биопсия эндометрия (пайпель-диагностика) | 1500 | 1200 |
| PRP-терапия | - | 3500 |
| УЛЬТРАЗВУКОВАЯ И ФУНКЦИОНАЛЬНАЯ ДИАГНОСТИКА | ||
| УЗИ органов малого таза (одним датчиком) | 1600 | 1300 |
| УЗИ органов малого таза (двумя датчиками) | 1900 | 1500 |
| КТГ (кардиотокография плода) | 1800 | - |
| КТГ (многоплодная беременность) | 2300 | - |
| Фолликулометрия (1 исследование) | 1400 | 1400 |
| Фолликулометрия (4 исследования) | 3900 | 3900 |
| ЛАЗЕРНАЯ ХИРУРГИЯ | ||
| Биопсия шейки матки + гистология | 5000 | 4000 |
| Единичная киста шейки матки | 1500 | 1500 |
| Единичные папилломы и кондиломы стенок влагалища | 3000 | 3000 |
| Распространенный кондиломатоз, папилломатоз | от 6000 | от 6000 |
| Удаление единичных кондилом, папиллом вульвы, шейки матки (за 1 ед.) | 600 | 600 |
| Эктопия (эрозия) шейки матки (менее 2 см) | 6000 | 4000 |
| Эктопия (эрозия) шейки матки (более 2 см) | 9000 | 9000 |
| Эндометриоз шейки матки (единичный очаг) | 1000 | 1000 |
| РАДИОХИРУРГИЯ | ||
| Биопсия шейки матки радионожом | 2500 | 2000 |
| Лечение лейкоплакии и крауроза вульвы с помощью радиохирургического ножа | 5300 | 5100 |
| Лечение патологии шейки матки с помощью радиохирургического ножа до 1 см | 5000 | 3700 |
| Лечение патологии шейки матки с помощью радиохирургического ножа до 2 см | 6500 | 6000 |
| Удаление полипов шейки матки с помощью радиохирургического ножа | 4000 | 2500 |
| Фульгурация кист, эндометриоидных очагов с помощью радиохирургического ножа | 3500 | 2200 |
| Электрокоагуляция кондилом на коже в области промежности радионожом (за 1 ед.) | 800 | 800 |
| Электрокоагуляция кондилом, папиллом вульвы радионожом | 1400 | 1400 |
| Электрокоагуляция кондилом, папиллом влагалища радионожом | от 3200 | от 3200 |
| ОПЕРАЦИИ | ||
| Интимная контурная пластика | - | 26000 |
| Хирургическая дефлорация | 8000 | 8000 |
Ваша заявка отправлена
Менеджер свяжется с вами для уточнения деталей
Мы ценим ваше обращение в наш медицинский центр "Династия"
При воспалении вены (флебит), воспаляется стенка вены. Как правило поражаются вены в области ног (бедра, голени, ступни, лодыжки). Если острое воспаление развивается в ранее здоровой вене его обычно называют тромбофлебитом. Варикофлебит (воспаление вен при варикозном расширении) встречается чаще. Воспаление вен должен лечить врач. Лечение длится от нескольких дней до нескольких недель. При отсутствии лечения воспаление вен может привести к развитию тромбоза.
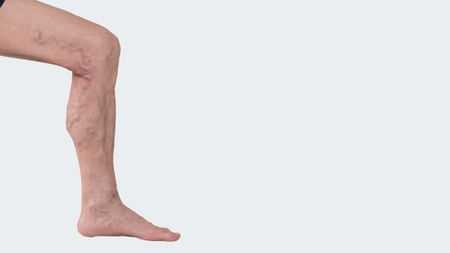
Замедление кровотока является наиболее распространенной причиной развития флебита, особенно при ослабленной, предрасположенной к варикозному расширению венозной стенке. Также флебит может развиться если вена длительно сдавливается тесной одеждой или, например, передавливается краем стула. Другой распространенной причиной являются венозные катетеры, которые находятся в вене в течение нескольких дней для проведения инфузий или введения лекарств. Также флебит может быть вызван механическим повреждением венозной стенки или проникновением бактерий после операций и при длительном постельном режиме.
Другой распространенной причиной воспаления вен является повреждение стенки сосуда. Такое повреждение может быть вызвано:
Попадание бактерий может вызвать развитие воспаления инфекционного флебита. Состав крови также играет важную роль в развитии флебита. Свертываемость крови может повыситься из-за заболеваний или дефицита жидкости в организме. Это может привести к развитию тромбов.
Воспаление вены обычно бывает локальным и очень болезненным. Типичные симптомы включают:
Вы можете самостоятельно проводить профилактику развития флебита и других венозных заболеваний, сводя к минимуму описанные ниже факторы риска. Советы:
Лечение воспаления вен зависит от его типа и выраженности. Сначала врач выясняет, поражены ли глубокие вены.
Многие пациенты с тромбофлебитом обнаруживают, что охлаждение воспаленной области облегчает боль. В зависимости от расположения и размера тромба существуют различные методы лечения. Возможно лечение антикоагулянтами для растворения тромба. Также тромб может быть удален хирургическим путем. В ряде случаев достаточно симптоматического лечения.
Основное лечение включает в себя использование правильно подобранного медицинского компрессионного трикотажа. Он особенно эффективен в сочетании с физическими упражнениями: компрессионный трикотаж чулки и активация мышечно-венозной помпы гарантируют, что диаметр вен уменьшается. Это означает, что кровь в направлении сердца движется быстрее и не скапливается в сосудах ног. Такие симптомы как боль, отек и чувство давления значительно уменьшаются, что приводит к повышению качества жизни.
Легко диагностируемый поверхностный флебит хорошо лечится и часто регрессирует в течение нескольких дней без каких-либо осложнений. Если же флебит не лечить, то он может прогрессировать и вызывать длительный болевой синдром продолжительностью до нескольких недель. Ситуация становится особенно опасной, если пораженная флебиом вена соединяется с глубокой венозной системой. Если в таком случае своевременн не начать лечение, то может развиться тромбоз глубоких вен с высоким риском тромбоэмболии легочной артерии.
Если у вас развился флебит, Вам следует немедленно обратиться к врачу (флеболог, сосудистый хирург, дерматолог).
Благодаря дышащему и эластичному материалу компрессионный трикотаж обеспечивает высокий комфорт при использовании. Современный медицинские компрессионный трикотаж визульно неотличим от модельного трикотажа, но обеспечивает высокую медицинскую эффективность при использовании.
Здесь Вы можете найти дополнительную информацию о компрессионном трикотаже medi.

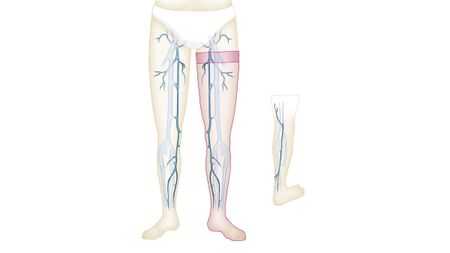
Как работают вены?
Вены
Ощущается острая боль в области плеча? Не можете пошевелить плечом? Может появиться боль в руке, вплоть до невозможности выполнить элементарные задачи. Боль то появляется, то затихает?
Специалисты Медицинского центра «Свобода движения» помогут оказать срочную помощь при воспалении плечевого сустава, а главное – определить точную причину и на основании диагностики рекомендовать комплексную программу лечения.
Воспаление плечевого сустава (сухожилия бицепса) – это сложный процесс дегенерации и дистрофии суставных хрящей. Если сустав поражен, он теряет способность к здоровому функционированию. Боли и дискомфорт нельзя терпеть, поскольку они (а главное – воспалительный процесс) могут привести к ограничению движений, вплоть до инвалидизации пациента.
Записаться на приём
В зависимости от стадии развития воспалительного процесса, есть некоторые изменения в симптоматике. Например, на начальном этапе боли ноющие, возрастают при нагрузках. Плечо быстро устает, особенно к вечеру. На второй стадии боли усиливаются, слышатся щелчки. На третьей стадии происходит уже деформация плеча.
Острая форма проявляется резкими приступами, а при хронической форме воспалительный процесс может протекать и вовсе без симптомов.
Для лечения проблемы необходимо сочетать целый комплекс действий:
Профессионалы Медицинского центра «Свобода движения» специализируются на диагностике, лечении и профилактике воспаления плечевого сустава. Если вас или ваших близких беспокоит эта проблема, обратитесь за консультацией по телефону: +7 (495) 212-08-81. Комплексную помощь оказывают ведущие специалисты в области массажа, мануальной терапии, неврологи с многолетним опытом работы. Действуйте!
Бурсит (лат. bursa « сумка ») — это болезненное воспаление околосуставной сумки плеча. Синовиальные сумки находятся недалеко от суставов для балансирования высокой механической нагрузки между костями и другими тканями. Самая большая бурса человеческого организма (Bursa subakromialis или подакромиальная сумка) находится в плече. Причиной его воспаления могут быть патологии различных структур сложного по строению плечевого сустава. Плечо может воспалиться вследствие появления костных шпор акромиального отростка ключицы (акромион) либо структурных изменений в сухожилии надостной мышцы (напр. отложения кальция и разрывы). Как правило, причиной данных травм являются травматические повреждения либо чрезмерные нагрузки. Зачастую боль появляется постепенно, например, при поднятии руки. Если человек не придает этому значения и продолжает нагружать плечо, боль усиливается и появляются такие симптомы как отечность и перенагревание. В большинстве случаев врачи проводят консервативное лечение бурсита плечевого сустава. Опытные специалисты по лечению плеча рекомендуют в таком случае отдых, принятие противовоспалительных медикаментов, а также биологическое лечение, основанное на клеточных технологиях. Довольно редко клиники проводят хирургическое лечение с удалением воспаленной бурсы.
Во время болезненного бурсита наблюдается отечность в области плечевого сустава и увеличение суставной сумки, провоцирующие давление на близлежащие ткани. Сама синовиальная сумка представляет собой эластичную щелевидную полость, заполненную синовиальной жидкостью, способную менять свою форму между мышцами сухожилиями и костными структурами. Кроме того, бурса обеспечивает безболезненную перемещаемость различных сухожилий, костей и мышц внутри высокоподвижного сустава без трения. Бурсит в плече — это в основном воспаление околосуставной сумки, находящейся между головкой плечевой кости и акромионом. Кроме того, бурсит является наиболее распространенной причиной колющей боли в руке. Субакромиальная суставная сумка — это самая крупная бурса человеческого организма, которая наиболее часто подвергается воспалениям различного характера. Медики используют термин «субакромиальный» или «подакромиальный» бурсит, когда воспаляется область под акромиальным отростком ключицы (акромионом).
Для воспаления околосуставной сумки плечевого сустава характерны припухлости в области субакромиальной бурсы, находящейся под акромионом. Мышцы, связки, сухожилия и синовиальная сумка, то есть мягкие ткани плеча находятся недалеко друг от друга. Таким образом, самая большая бурса обеспечивает здоровье сухожилия надостной мышцы - сухожилия между лопаткой и головкой плеча. При превышенных нагрузках на подакромиальную область вследствие поднятия руки над головой осуществляется давление и на сухожилие надостной мышцы, что нередко вызывает воспаление и боль в плече.
Боль, причиной которой является бурсит плечевого сустава начинается постепенно и увеличивается в зависимости от характера движений. Как правило, в начале бурсита пациенты жалуются на неприятные ощущения при поднятии руки к верху.
Если больной не придает особого значения своим жалобам и продолжает вести привычный образ жизни, боль постепенно становится сильнее. Если плечевой сустав начинает болеть внезапно, то причиной этого, скорее всего является не бурсит. Специалисты, которые проводят лечение плечевого сустава настоятельно рекомендуют не нагружать плечо. В ином случае боль будет становиться все мощнее и будет приносить Вам неудобства даже во время отдыха. Повышенная восприимчивость плеча к давлению может привести к сильной боли ночью. Если пациент спит на нездоровом плече, то стреляющая боль может разбудить его.
Болезненность в плечевом суставе вследствие бурсита часто сопровождается повышенной чувствительностью внешней стороны плеча.
Когда диапазон движений плечевого сустава полостью исчерпан, пациенты чувствуют неприятные покалывания в плече. Такие ощущения наблюдаются, когда человек поднимает руку над головой для того, чтобы, например, высушить голову, расчесать волосы или одеть куртку. Люди, постоянно спящие на боку, также чувствуют негативные воздействия бурсита, так как во время сна на больном плече осуществляется давление на воспаленную слизистую сумку. Именно поэтому бурсит плечевого сустава является малоприятным заболеванием.
Повторные однообразные движения плечом только усиливают боль. Вследствие бурсита боль может отдавать в направлении наружной стороны плеча к локтю.
В отличие от бурсита коленного либо локтевого сустава воспаление синовиальной сумки в плече редко вызывает наружные отеки или изменения формы самого плеча.
Однако при крайне сильном воспалении слизистой сумки у пациента могут появиться покраснения плечевого сустава. Эти не сразу заметные признаки являются прежде всего сопутствующими явлениями бактериального бурсита. Иногда во время бурсита у человека повышается температура тела. Бактериальный бурсит в медицине также называют «септический бурсит».
Развитию бурсита плечевого сустава способствуют несколько обстоятельств.
Одной из самых распространённых причин являются повреждения структуры плеча (травмы). Падение или удар плеча могут спровоцировать кровоизлияние в бурсу и воспаление слизистой оболочки. Несмотря на то, что со временем организм сокращает содержание крови в бурсе, воспаление слизистой оболочки с внешней стороны слизистой сумки остается надолго. Так, из обычной травмы образуется хронический бурсит околосуставной сумки плеча. Эту форму воспаления медики называют «травматический бурсит».
Следующей причиной бурсита является повторное давление либо осуществление чрезмерных нагрузок на плечо. В данном случае слизистая сумка воспаляется вследствие повторных небольших повреждений, влекущих за собой такие же результаты, как и удар плечом о твердую поверхность. Маляры, монтеры или люди, профессия которых связана с поднятием рук над головой страдают данной патологией чаще других. Спортсмены, осуществляющие мощные движения над головой, например теннисисты либо бадминтонисты, рассказывают о таких же симптомах.
С возрастом увеличивается вероятность развития бурсита вследствие травматических повреждений или чрезмерных нагрузок.
Неправильная осанка является еще одним основанием воспаления синовиальной сумки плеча. При сильном нагибании туловища вперед лопатка тянется к верху, что сужает пространство под акромионом. Если пациент приходит к врачу с такими жалобами, то у него диагностируют импиджмент синдром плечевого сустава и направляют на лечение. Если подакромиальная область сужена на протяжении долгого времени повышается механическое давление на субакромиальную околосуставную сумку и сухожильный аппарат, отвечающий за подвижность плеча (вращательная манжета).Взаимодействие данных факторов и способствует развитию воспалительного процесса внутри синовиальной сумки.
Давно вылеченный бурсит также может способствовать появлению воспаления синовиальной сумки плеча.
Нарушения метаболизма плечевого сустава тоже могут вызвать бурсит: Кальциноз предплечья (кальцинирование сухожилия надостной мышцы) часто появляется одновременно с бурситом. Отложения кальция в сухожилии надостной мышцы может привести к разрыву вышележащей субакромиальной бурсы и родолщжительному воспалению синовиальноой сумки.
Для импиджмент синдрома характерно трение сухожилий вращательной манжеты об акромион, который является так называемой крышей плечевого сустава. Помимо этого во время плечелопатпчного периартрита на акромиальном отростке ключицы образуются костные шпоры (остеофиты), провоцирующие разрывы и воспланеия слизистой сумки плеча.
Перед тем как начать лечение, специалист-ортопед проводит ряд обдследований, позволяющих исключить определнные причины болезни. Воспаления сухожилий, импиджмент синдром или артроз плечевого сустава сустава имеют похожую симптоматику. В некоторых случаях эти патологии сопровождаются еще и дополнительным воспалением околосуставной сумки плеча. Таким образом, медицина представляет несколько причин боли в плече. Высококачественная диагностика медицинского центра Gelenk Klinik в г. Фрайбург в Германии, основанная на передовых технологиях, позволяет установить основную причину болевого синдрома плеча.
Во время анамнеза, составления истории болезни, врач задает пациенту несколько вопросов касательно его здоровья:
Таким образом врач получает полную картину возможных воздействий, недостатков и предласположений плечевого сустава.
Во время осмотра специалист по лечению плеч а обращает особое внимание на следующие аспекты:
Специальные тестирования на определение силы и подвижности руки во время движения в разных направлениях указывают на возможные разрывы и травмы сухожилий.
Современная медицина предлагает несколько визуализационных методов диагностики, каждый из которых показывает различные аспекты болезни.
УЗИ помогает врачу провети тестироваие на подвижность мышц, сухожилий и мягких тканей плеча. Также, ультразвуковое обследование показывает отеки и накопления в бурсе лишней жидкости. На УЗИ видны и структурные поврежднеийя плеча, напр. разрывы сухожилий и вопаления. © Gelenk-KlinikУльтразвуковое визуализацинное обследование показывает скопление лишней жидкости в синовиальной сумке плечевого сустава, а также травмы связок и сухожилий во время движения. Кроме того на УЗИ видны разрывы сухожилий и отложения кальция.
Рентгеновский снимок не показывает состояние мягких тканей: на изображении представлены лишь положение и состояние костей плечевого сустава. Данный снимок показывает достаточное пространство между головкой плечевой кости и акромионом. Из этого следует, что импиджмент синдром не является причиной воспаления синовиальной сумки плеча. УЗИ позволяет врачу исследовать мышцы, сухожилия и мягкие ткани во время движения. Кроме того, ультразвуковое обследование предоставляет информацию о наличии отеков вследствие скопления излишней жидкости в бурсе. Травмы сухожилий и воспалительные процессы в плече тоже становятся видны после УЗИ.
Данный снимок показывает достаточное пространство между головкой плечевой кости и акромионом. Из этого следует, что импиджмент синдром не является причиной воспаления синовиальной сумки плеча. © Gelenk-KlinikМРТ (томографические медицинские изображения) позволяют получать информацию о повреждениях мягких тканей, воспалительных процессах, а также структурных изменениях плечевого сустава. Для лечения бурсита МРТ не является главным методом диагностики. Если у пациента подозревают воспаление слизистой сумки, специалисты ортопедических клиник сначала проводят УЗИ.
Перед тем как поставить диагноз бурсит плечевого сустава и начать лечение необходимо провести визуализационное обследование с целью исключения разрывов сухожилий и травм костных структур. МРТ проводиться лишь в вслучае осложненной формы бурсита и помогает принять окончательное решение касательно наиболее целесообраной формы лечения болезни. Магнитно резонансная томография помогает правильо выбрать метод хирургического лечения и подготовитьсяк операции.
В сложных случаях, не поддающихся общепринятому лечению очень важным аспектом является исключение таких травм как разрывы сухожилий и деформации костей при помощи визуализационной диагностики. Магнитно резонансная томография (МРТ) является одним из самых важных методов диагностики бурсита плечевого сустава.
Заболевания органов движения не всегда являются причиной боли в плече. Дискомфорт в руке пацинет может ощущать и вследствие нарушений метаболизма, ограничивающих подвижность и вызывающих боль. К подобным патологиям относятся например ревматоидный артрит - воспалительное аутоимунное заболевание. Анализ крови показывает наличие ревма-фактора, позволяющего подвердить ревматоидный артрит. Кроме того, клинический анализ крови помогает исключить бактериальные инфекции: При повышенном колличестве лейкоцитов в крови увеличивается вероятность заболевания.
Как правило, воспаление околосуставной сумки плеча лечиться консервативно, тоесть без операции.
В большинсве случаев лечение воспаления слизистой сумки плеча пациенты могут осуществить самостоятельно. Однако если боль не прекращается и стаовится сильнее необходимо незамедлитеьно обратиться к врачу. Несмотря на это, обратите внимание на то, лечение на дому связано с определенными рисками: Если Вы будете использовать домашние лечебные препараты, Вы можете пропустить некоторые немаловажные травмы или патологии плеча.
Если медикаментозное лечение не приносит желаемого результата и пациент продолжает чувствовать боль, врач направляет его на физиотерапию или лечебную физкультуру. Одной из главных специализаций немецкого медицинского центра Gelenk Klinik в г. Фрайбург является регулирующая терапия основанная на клеточных технологиях. Применение вибротерапии в лечебной практике способствует стимуляции обмена веществ в воспаленной синовиальной сумке плечевого сустава, что помогает побороть воспаление в кратчайшие сроки.
Матричная терапия состоит из нескольких модулей, взаимодействующих в области остановки развития воспалительного процесса и здоровья тканей между собой. На данном изображении представлена биомеханическая стимуляция (БМС) мышц плечевого сустава при помощи вибрирующего прибора. Данная методика помогает вылечить травмы, воспаления и нарушения структуры сухожилий плеча. Воспаление слизистой сумки является одним из главных показаний для проведения данного лечения. © gelenkreha.deТолько в тех случаях когда медикаментозное лечение бурсита плечевого сустава, а также физиотерапия оказались безуспешными и человек продолжает чувсвовать покалывания в плече, появляется необходимость проведения оперативного лечения субакромиального бурсита. Обращаем Ваше внимание на то, что лечение бурсита плечевого сустава проводится при помощи артоскопических малоинвазивных методик. Данная операция, во время которой хирург полностью удаляет воспаленную суставную сумку выполняется через так называемую «замочную скважину».
Артроскопия плечевого сустава — это малоинвазивная операция при боли в плече, для которой хирург использует микроскопические инструменты диаметром в 0,5 - 1 см. Артроскопическая камера помогает врачу получить ограниченное, но точное изображение операционного поля. Данное вмешательство заключается в аспирации (отсасывание) из суставной сумки содержимого. Кроме того, параллельно хирург может провести лечение таких заболеваний, вызывающих бурсит, как импиджмент-синдром или кальциноз предплечья. © bilderzwerg / fotoliaВ дополнение к операции специалист исследует, а при необходимости начинает лечение всех структур плечевого сустава. Таким образом, при подозрении на бурсит, во время артроскопии можно удалить отложения кальция из сухожилия надостной мышцы плеча, а также костные шпоры под акромионом.
После хирургического удаления околосуставной сумки плеча (бурсэктомия) в течение короткого времени на этом же месте образуется новая бурса, выполняющая функции удаленной ткани в полном объеме.
Двигательные функции плеча восстанавливаются спустя несколько дней после операции. Болевой синдром пропадает сразу.
Почти сразу пациент может двигать плечом как раньше и вернуться к прежней активности. Швы снимаются примерно через 10 дней.
Количество просмотров: 87 043
Дата последнего обновления: 20.12.2021 г.
Среднее время прочтения: 6 минут
Содержание:
Причины
Виды воспаления десен (гингивита)
Диагностика воспаления десен
Профилактика гингивита
Местное лечение гингивита гелем МЕТРОГИЛ ДЕНТА®
Помочь в этом сможет антибактериальный стоматологический гель МЕТРОГИЛ ДЕНТА® который, устраняя бактерии в полости рта, отлично борется с воспалением.
Узнайте больше о лечебном геле для десен
Наверх к содержанию
Наверх к содержанию
Катаральный. Наиболее распространенная форма заболевания. Беспокоят неприятные ощущения и зуд в деснах, кровоточивость при чистке зубов или во время еды, реже - болевые ощущения и отечность десны.
Язвенный. Часто выступает следующей стадией после катарального воспаления. Нередко язвенный гингивит развивается в результате общего переохлаждения, после перенесенной инфекции, на фоне авитаминоза. Сначала десны болят и чешутся, потом появляется отек и синюшность тканей. При надавливании начинается кровотечение.
Атрофический. Признаки воспаления не столь выражены, как при других формах. Мягкие ткани атрофируются (уменьшаются в объеме), поэтому постепенно уровень десны становится ниже, и в результате обнажается корень зуба. Симптомом заболевания является боль при употреблении горячей или очень холодной пищи.
Гипертрофический. При гипертрофической форме воспаления десневые сосочки увеличиваются и начинают закрывать часть зуба. Сначала болезнь протекает бессимптомно. На более поздних стадиях при отсутствии лечения воспаления десен отмечаются их кровоточивость и болезненность во время еды и при надавливании. Как правило, поражаются передние области верхней и нижней челюсти, участки с плотным расположением зубов или с различными стоматологическими патологиями.
Наверх к содержанию
Беседа с пациентом. Первичный прием у стоматолога начинается со сбора анамнеза – то есть сведений о состоянии здоровья пациента. Во время беседы врач обратит внимание на следующие аспекты:
Осмотр полости рта. Во время осмотра врач оценит состояние зубов, десен, языка и слизистой оболочки, обратит внимание на правильность прикуса и состояние зубных протезов (при наличии). Если стоматолог обнаружит, что слизистая оболочка полости рта отекла и покраснела, на зубах присутствует микробный налет или камень, это поможет подтвердить диагноз. Чтобы оценить подвижность зубов и состояние десен, стоматолог может попробовать «пошатать» зубы специальным пинцетом. Осмотр ротовой полости обычно проходит абсолютно безболезненно.
Наверх к содержанию
Общие правила профилактики воспалений в полости рта включают удаление зубного налета, зубного камня, соблюдение правил личной гигиены, правильное лечение стоматологических патологий, устранение других способствующих факторов. Хорошей профилактической мерой также является регулярное использование ополаскивателя для полости рта, например, LISTERINE®. Лицам с повышенной предрасположенностью к воспалительным заболеваниям десен целесообразно профилактически производить очищение зубов от налета инструментально у стоматолога (от 2 раз в месяц до 2–4 раз в год).
Наверх к содержанию
Стоматологический гель МЕТРОГИЛ ДЕНТА® поможет устранить причину воспаления десен, уменьшить боль в деснах и кровоточивость во время чистки зубов и/или приема пищи.
Активными компонентами геля являются противомикробный препарат метронидазол и антисептик хлоргексидин. Сочетание данных компонентов обеспечивает высокую эффективность МЕТРОГИЛ ДЕНТА® в отношении бактерий, которые чаще всего вызывают гингивит.
Благодаря текучей консистенции и приятному мятному вкусу гель удобен в применении. Препарат используется для лечения гингивита во взрослой стоматологии с 18 лет. Гель наносится на десны дважды в день. Средняя продолжительность курса лечения – от 7 до 10 дней.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Сердечная сумка (перикард) - это двухслойная оболочка из нежной ткани с тонкой разделительной щелью между двумя слоями. Перикард огибает сердце со всех сторон и обеспечивает бесперебойную насосную функцию сердца с направлением крови в полость грудной клетки. Самой частой причиной воспаления этой сумки являются вирусные инфекции. Реже -бактериальные инфекции отвечают за воспаление. Наряду с вирусными и бактериальными инфекциями, также инфаркт сердца, иммунные реакции, заболевания обмена веществ, опухолевые заболевания или травмы могут приводить к воспалению сердечной сумки или к выпоту в перикард.
Тяжелым осложнением выпота в перикарде является тампонада сердца. При этом сердце за счет давления на него скопившейся жидкости в перикарде сжимается и вдавливается. Нормальная работоспособность сердца из-за этого сжатия и давления сильно нарушается. В таком случае необходимо действовать безотлагательно, чтобы разгрузить сердце. В качестве отдалённых последствий перикардит может приводить к образованию рубцов на перикарде. Рубцы могут так сильно „зашнуровывать“ сердечную сумку, что сердце может лишиться способности к достаточной эластичности и растяжимости. В этом случае говорят о панцирном сердце (Pericarditis constrictiva – констриктивный перикардит).
В зависимости от степени тяжести перикардита, картина жалоб может быть разной - более или менее выраженной. Иногда пациенты чувствуют себя только несколько разбитыми и у них немного повышена температура тела. Но также и колющие боли за грудиной, которые усиливаются при вдохе, могут указывать на перикардит. Дифференцировать перикардит от других заболеваний, протекающих в грудной клетке, зачастую дается с трудом из-за неспецифических симптомов.
При выпоте в перикард с тампонадой сердца возникают одышка с нехваткой воздуха, цианоз (синюшная окраска кожи) и пальпитации (усиленное сердцебиение), а также может развиться шоковое состояние.
Наряду с внешним физикальным осмотром, включая выслушивание сердца методом аускультации, для диагностики перикардита или выпота в перикарде проводятся дополнительные исследования. К ним относятся ЭКГ, [эхокардиография], анализы крови и, в любом случае, такие радиологические исследования, как КТ или МРТ.
Лечение перикардита зависит от причины воспаления сердечной сумки. Воспаления сердечной сумки вирусной этиологии лечат при помощи противовоспалительных и обезболивающих медикаментов. В случае бактериального перикардита дополнительно к этому назначают антибиотики. При воспалениях сердечной сумки в связи с иммунной реакцией назначают кортизон.
При выпоте в перикард или тампонаде перикарда жидкость необходимо откачать как можно быстрее. Это возможно при пункции полости перикарда. Хирургические возможности лечения с частичным или полным удалением сердечной сумки применяются при хроническом перикардите или рубцевании сердечной сумки.
Воспаление (лат. inflammatio ) — вид защитной реакции организма в ответ на действие повреждающих факторов . Воспалительный ответ включает клетки иммунной системы, клетки соединительной ткани, некоторые белки крови и кровеносные сосуды. Целью воспаления является отграничение вредного фактора, его нейтрализация и восстановление поврежденных тканей.
Механизм воспалительной реакции очень сложный . Проще говоря, можно считать, что инициаторами воспаления являются особые клетки иммунной системы или клетки соединительной ткани, встречающиеся во всех тканях организма.Через специальные белки, называемые цитокинами, они подают сигнал другим клеткам иммунной системы размножаться и мигрировать к месту воспаления. Иммунные клетки попадают в ткани через кровеносные сосуды, лимфатические сосуды, естественные протоки организма или напрямую. Разные клетки иммунной системы выполняют разные функции. Например, нейтрофилы и макрофаги способны поглощать микробы и вредные молекулы и выделять вещества, нейтрализующие микробы.Различные типы лимфоцитов вырабатывают антитела и уничтожают поврежденные клетки.
Различают острое и хроническое воспаление. Острое воспаление обычно длится до нескольких дней и состоит из трех основных стадий: повреждения тканей, усиления кровотока и притока иммунных клеток (экссудата) и заживления. Хроническое воспаление длится недели . В его течении одновременно протекают все три стадии воспаления.Хроническая активность иммунных клеток приводит к постепенному повреждению пораженных тканей и их фиброзированию. Примеры включают атрофию слизистой оболочки при хроническом гастрите или цирроз печени при хроническом вирусном гепатите.
Причинами воспаления могут быть:
К биологическим факторам относятся бактерии, вирусы, грибки, паразиты . Иногда источником воспаления являются не только сами бактерии, но и выделяемые ими токсины. К физическим факторам, вызывающим воспалительную реакцию, относятся, например, механическая травма и ионизирующее излучение . Химическое повреждение может быть вызвано коррозионными веществами, такими как кислоты, основания и некоторые производные углеводородов. При наличии некроза иммунные клетки пытаются разграничить и удалить некротизированные ткани.Некроз может возникать при ишемических изменениях или некоторых новообразованиях.
Иммунный ответ может быть направлен против внешних факторов или против собственных тканей. Причиной аллергических или анафилактических реакций является недостаточно усиленная реакция иммунной системы на безвредный или умеренно вредный фактор. При аутоиммунных заболеваниях, таких как псориаз или системная волчанка, иммунные клетки нарушаются и затем атакуют здоровые ткани организма.
Новообразования также могут быть источником воспалительной реакции. Раковые клетки могут быть распознаны иммунной системой как ненормальные, что сигнализирует об их удалении. Определенные вещества, выделяемые раковыми клетками, также могут вызывать паранеопластические синдромы .
Согласно определению воспаление характеризуется следующими характеристиками: повышение температуры, покраснение, отек, боль и поражение тканей .Воспалительный экссудат может иметь различную природу. Одним из них может быть гнойный экссудат, появляющийся при абсцессах или гнилях стопы. Экссудат также может быть геморрагическим, гангренозным, фибринозным и серозным. В зависимости от тяжести воспаления также могут появиться системные симптомы, такие как лихорадка, озноб, слабость, головная боль или головокружение, потеря аппетита и мышечные боли.
Воспаление может быть подтверждено анализом крови. В анализе крови может быть увеличение (в некоторых случаях снижение) количества лейкоцитов, а иногда и увеличение количества тромбоцитов. Часто используемым индикатором воспаления является концентрация так называемого С-реактивный белок (СРБ).
Хроническое воспаление часто приводит к постепенному повреждению рассматриваемой ткани. Например, воспалительные изменения в суставах при ревматоидном артрите вызывают боль, тугоподвижность и деформацию суставов.В свою очередь хронический гастрит вызывает нарушения секреции желудочного сока.
Существует множество веществ, которые могут помочь уменьшить воспаление. Широко используемой группой препаратов является нестероидных противовоспалительных препаратов (НПВП) . Одним из старейших является ацетилсалициловая кислота , также известная как аспирин . К более новым представителям этой группы относятся такие вещества, как кетопрофен, ибупрофен, напроксен, этофенамат, диклофенак, нимесулид, мелоксикам и многие другие.Эти препараты, помимо противовоспалительного действия, обладают также обезболивающим и жаропонижающим действием.
Стоит помнить, что популярный парацетамол, который также часто входит в эту группу, не обладает противовоспалительным действием, а только обезболивающим и жаропонижающим.
Пероральные противовоспалительные препараты, такие как ибупрофен, доступны в виде капсул, таблеток, порошков для растворов, спреев и капель для детей.Другие препараты, такие как диклофенак, кетопрофен и этофенамат, доступны в виде гелей, мазей и пластырей для нанесения на кожу .
Нестероидные противовоспалительные препараты широко доступны без рецепта . Это удобство, из-за которого ими очень часто злоупотребляют. Стоит помнить, что у каждого препарата есть побочные эффекты. В случае НПВП одним из основных является поражение слизистой оболочки ЖКТ, приводящее к тяжелым язвам желудка.Подгруппа НПВП, называемая коксибов, лишен этого эффекта, но способствует тромботическим явлениям.
Другой широко используемой группой противовоспалительных препаратов являются глюкокортикостероиды , широко известные как стероиды . Их противовоспалительное действие используется, в том числе, в при аутоиммунных заболеваниях, системных воспалительных заболеваниях, аллергических заболеваниях, а также при лечении местных воспалений кожи, глаз, ушей, слизистых оболочек. Стероидные препараты доступны по рецепту .Примеры веществ включают гидрокортизон, преднизолон и дексаметазон. Стероиды также доступны в различных формах, в том числе для перорального, внутривенного, ингаляционного и местного применения.
Считается, что многие растения обладают противовоспалительным действием. Кора белой ивы является природным источником салициловой кислоты, производным которой является аспирин. Другие травы, используемые для лечения воспаления, включают, среди прочего, шалфей, одуванчик, зубчатый ястреб (дьявольский коготь) и имбирь.Препараты растений доступны в аптеках в виде сушёных, драже, спиртовых экстрактов, сиропов, гелей, мазей и многих других.
Естественные методы лечения воспаления включают некоторые физические методы лечения . Холодные компрессы , применяемые при воспалительных изменениях, например суставов, не только уменьшают боль, но и часто уменьшают воспалительную реакцию. Физические методы, такие как термотерапия, массаж и кинезиотерапия, являются очень важным элементом в лечении хронических воспалительных заболеваний опорно-двигательного аппарата.
.90 000 Хроническое воспаление — тихий и коварный вор нашего здоровья 90 001Большинство из нас связывает воспаление в основном с острым, но временным и чаще всего ограниченным определенным местом или системой нарушением здоровья, которое является защитной реакцией организма, например, на какую-либо травму или инфекцию. Правда в том, что воспаление — гораздо более широкое понятие. В хронической, генерализованной форме она встречается у значительной части нас. Что это означает на практике, - объясняет доктор Даниэль Слиз из Варшавского медицинского университета.
Фото: PAP/P.WerewkaВ средствах массовой информации появляется все больше сообщений о хроническом, генерализованном, вялотекущем воспалении, о котором говорят, что оно очень опасно для нашего здоровья. Что стоит знать об этом?
На самом деле воспаление у большинства людей весьма узко ассоциируется, например, с гноетечением из раны, тонзиллитом или пневмонией, а значит, с инфекционным или травматическим воспалением.Это сильно ограничивает наше мышление, потому что воспаление присутствует в нашем организме практически все время по разным причинам. Хотя бы потому, что наш обмен веществ постоянно производит какие-то побочные продукты, требующие детоксикации, или потому, что мы вводим в организм специфические, нездоровые продукты или вещества, которые генерируют свободные радикалы или способствуют образованию т. н. клетки-зомби, неспособные к дальнейшей продуктивной жизни и являющиеся лишь обузой.Образование раковых клеток в нашем организме, которое происходит почти каждый день, также способствует возникновению воспаления. Следовательно, это состояние, в котором наш организм должен задействовать различные виды сил и средств, в том числе наша иммунная система, чтобы обнаружить и нейтрализовать все эти ненужные или вредные элементы. Все это требует энергии, много энергии. Поэтому чем интенсивнее, чем интенсивнее воспаление в нашем организме, тем больше негатива оно окажет на наше общее состояние, и наоборот.Это работает как порочный круг, особенно если мы сами регулярно «добавляем в эту топку».
Как именно мы сами разжигаем этот огонь?
Вопреки видимости, не только за счет явно вредных для здоровья вещей, таких как курение или употребление алкоголя. Воспаление в нашем организме также может быть вызвано или усугублено сильным стрессом, например, когда мы злимся на что-то или кого-то. Однако на самом деле таких факторов, вызывающих воспаление, много.Например, если мы не высыпаемся, потому что смотрим фильмы до поздней ночи и наш организм не высыпается нужного количества сна (т.е. 6-8 часов), на следующий день начинается гормональная игра. приводит к увеличению аппетита к сладкой и соленой пище, а также стимулирует различные другие механизмы, мобилизующие организм к действию, что, в свою очередь, приводит к развитию воспаления. Хотя гной из наших ушей не льется, то на клеточном уровне, то есть невидимом и неосознаваемом, происходит ряд неблагоприятных явлений.В том числе затем усиливается так называемое окислительный стресс (увеличивается количество и вредное воздействие свободных радикалов), который представляет особую угрозу для нашей тонкой генетической системы, т.е. ДНК, депонированной в клетках.
Другим примером является чрезмерное потребление мяса, которое заставляет наши клетки распознавать потребляемые белки. Идентифицировать животный белок как чужеродный для человеческого организма гораздо сложнее, чем в случае с растительными белками, потому что первые ближе к нам в видовом отношении, а вторые более далеки.Другое дело отсутствие физической активности или слишком низкий ее уровень. Хотя, глядя в краткосрочной перспективе, нужно признать, что интенсивная физическая активность вызывает временное усиление воспаления в организме, но глядя в долгосрочную перспективу, мы знаем, что регулярная, умеренная физическая активность защищает нас от воспаления и многих других неблагоприятных процессов. . Такая активность означает, что наше тело просто лучше сконфигурировано с точки зрения энергии, лучше адаптировано и больше приспособлено к повышенным усилиям, а также больше ориентировано на регенерацию и реконструкцию, чем на деконструкцию, которая прогрессирует и ускоряется.в с возрастом.
То есть сознательно, через наш образ жизни, наш ежедневный выбор и поведение, мы можем увеличить или уменьшить воспаление в нашем теле .
Да, мы действительно оказываем на него большое влияние, хотя, конечно, есть и множество других факторов, не всегда зависящих от нас, таких как загрязнение окружающей среды или наша генетическая предрасположенность, которые также могут влиять на динамику и интенсивность воспаления. К сожалению, на практике тяжелое хроническое воспаление сохраняется у многих из нас в течение длительных периодов времени или даже постоянно на протяжении всей жизни.
Как распознать чрезмерное хроническое воспаление? Существуют ли специальные тесты для диагностики? Какие-то маркеры?
Легче всего распознать острое воспаление, например, вызванное сильной текущей инфекцией. Такое воспаление обычно очень сильно выражено, т.е. высокой концентрацией так называемого С-реактивный белок (СРБ) в крови. Более универсальными и чувствительными маркерами воспаления, а также менее выраженного и хронического воспаления являются интерлейкины (1.и 6.) и TNF-альфа. Эти маркеры также обнаруживаются в крови. Однако лабораторные тесты такого рода не нужны для диагностики хронического воспаления у многих людей.
Интересно, а как узнать?
Достаточно простого медицинского анамнеза или даже интервью с самим собой. Это потому, что если кто-то курит сигареты каждый день, известно, что в его организме есть хроническое воспаление. Если общий уровень физической активности человека составляет менее 3,5 часов в неделю, он, безусловно, воспален.То же самое относится и к людям, которые регулярно не высыпаются, едят много мяса или регулярно пьют алкоголь. На практике это лучшие маркеры хронического воспаления.
Значит, врач должен прописать по рецепту изменение образа жизни, например, частые прогулки и поедание салатов вместо лекарств?
Начать однозначно стоит, тем более что это не дорогие и сложные вмешательства, а могут принести действительно хорошие результаты.Вместо кровяной колбасы больной может есть каши, приправленные овощами, а вместо подслащенных напитков пить минеральную воду. Это будет дешевле и здоровее. Когда дело доходит до здоровья, многое действительно зависит от нашего ежедневного выбора.
Если же кто-то не любит овощи, а еще любит пить алкоголь и при этом мало спит, что почти наверняка является хроническим повышенным воспалением, что это означает на практике? Какие могут быть последствия?
Более быстрое старение организма, повышенный риск развития многих хронических заболеваний, зависящих от образа жизни (на мой взгляд, путано называемых цивилизацией), более быстрая смерть.Только это и многое другое.
О каких конкретных заболеваниях они говорят?
К заболеваниям, развитию которых способствует хроническое воспаление, относятся: гипертония, инфаркт миокарда, инсульт, диабет 2 типа и рак.
Но, наверное, сегодня все знают, что инфаркты и инсульты являются результатом закупоривания артерий отложениями холестерина. Обычный человек вряд ли свяжет такие проблемы со здоровьем с хроническим воспалением как причиной.
Атеросклероз, или заболевание, приводящее к инфарктам и инсультам, представляет собой хроническое воспалительное заболевание артерий. При этом заболевании сначала накапливаются отложения холестерина в сосудах, именно под их эндотелием, т. е. под ковром, а затем этот холестерин окисляется, т. е. прогоркает, как это бывает, например, с долго хранившимся сливочным маслом. В результате там развивается воспаление, в связи с чем возникает так называемая медиаторы воспаления, которые, в свою очередь, привлекают различные клетки иммунной системы, такие какмакрофаги пытаются «убрать» весь этот беспорядок. Это приводит к ряду постоянных негативных последствий, которые со временем могут привести к целому каскаду негативных изменений и трагическому финалу. Аналогично и в легких, где иммунная система пытается удалить вдыхаемые нами токсины из смога или табачного дыма, что приводит к растворению клеток легочной паренхимы, что может привести, например, к развитию ХОБЛ или легочного фиброза.
Это воспаление может немного различаться в каждом организме, но пораженные ткани всегда быстрее стареют и тем или иным образом дегенерируют.Хроническое воспаление, поражающее нервную систему, может, в свою очередь, привести к различным когнитивным расстройствам, таким как деменция, вызванная болезнью Альцгеймера, а также к депрессии. Таким образом, депрессия также была признана воспалительным заболеванием в течение некоторого времени. Хорошим примером разрушительного воздействия хронического воспаления на организм человека является сравнение внешнего вида и здоровья двух однояйцевых близнецов, один из которых курит, а другой нет. Хотя они одного возраста, курильщик обычно выглядит намного старше.
А аутоиммунные заболевания тоже имеют такой генез?
Это более сложный вопрос. Безусловно, аутоиммунные заболевания вызывают или усиливают воспаление. С другой стороны, воспаление также может способствовать их развитию, но наибольший риск развития заболеваний в этой группе обусловлен генетической предрасположенностью. Известно, например, что от него чаще страдают женщины.
Воспаление изначально локального характера, т.е.внутри определенного органа, распространяется по всему телу с течением времени?
Если у кого-то атеросклероз, то на практике он не ограничивается, например, коронарными сосудами. Скорее имеет место генерализованный атеросклероз, поражающий все артерии, хотя в одних местах этих отложений холестерина может скапливаться больше, чем в других. Может случиться и так, что вместо одного большого инсульта чей-то атеросклероз вызывает тысячи микроинсультов, которые со временем перейдут в слабоумие (т.н.вазогенный). Аналогично, если, например, у нас есть воспаление в одном зубе и мы измеряем уровень СРБ, взяв кровь из ноги, то получится, что в результате этого воспаления в зубе в ноге также будет выявлено за счет различных медиаторов воспаления, циркулирующих в крови. Другими словами, любое воспаление влияет на весь организм в большей или меньшей степени. Таким образом, не существует такого понятия, как изолированное местное воспаление, хотя оно, конечно, может быть более сильным в одном месте. Для каждого риск, связанный с ним, может быть направлен и проявлен по-разному в зависимости от:в от генетической предрасположенности и общего состояния.
Правда ли, что ожирение вызывает хроническое воспаление?
Да. Жировая ткань, особенно висцеральная, т.е. та, которая прилипает к нашим внутренностям, очень гормонально активна, что вызывает общее хроническое воспаление. Мы как будто еще тлеем, может быть, не слишком большим, но все же разрушительным, потому что огонь, который не гаснет, охватывает весь организм. Вот почему ожирение является фактором риска развития стольких серьезных заболеваний, в том числе:в диабет 2 типа, рак, атеросклероз, почечная недостаточность или депрессия. Итак, возвращаясь на мгновение к вопросу о маркерах воспаления, можно сказать, что еще одним надежным маркером является измерение окружности живота (талии) с помощью простого сантиметра. Если он превышает 80 см у женщин и более 94 см у мужчин, то можно диагностировать абдоминальное ожирение первой степени, о чем свидетельствуют, в том числе, о хроническом воспалении, связанном с ним. Стоит добавить, что из-за ожирения у мужчин значительно падает уровень тестостерона, который подвергается эстрогенизации.В результате, в т.ч. их половое влечение снижается, и анаболические возможности организма, то есть способность восстанавливать и восстанавливать свои ткани, снижаются.
Так что действительно стоит позаботиться о правильном весе тела и похудеть, если у нас слишком много килограммов.
Определенно. Также стоит позаботиться о своем здоровье, чтобы время от времени давать организму отдых от отягощающей его пищи, стимуляторов и прочих факторов риска. Я думаю здесь, между прочим о так называемом прерывистые, т. е. голодания продолжительностью в несколько часов, один раз в месяц или даже раз в неделю, которые, однако, лучше всего проводить после консультации с врачом, чтобы исключить противопоказания.Такие посты позволяют, среди прочего чтобы перенастроить наши клетки и очистить себя от многих ненужных или вредных примесей. Голод, тело "ест", в том числе вышеупомянутые клетки-зомби, которые нам не нужны и живут своего рода паразитической жизнью. Уже известно, что разумно и умеренно применяемые ограничения калорийности способствуют, в том числе, для стимуляции так называемого сиртуиновая система, деятельность которой способствует «обновлению» организма на клеточном уровне, а значит, и задерживает старение.Благодаря этому и другим полезным процессам, происходящим во время короткого голодания, снижается и интенсивность переваривающего нас воспаления. Такие выводы можно сделать из растущего числа научных исследований и популяционных наблюдений.
Британская певица Адель прославилась тем, что придерживалась специальной диеты для стимуляции сиртуиновой системы. Из чего состоит такая диета?
Диета Sirt, поскольку мы говорим о ней здесь, содержит продукты, богатые различными природными антиоксидантами и биоактивными веществами, в том числе:в капуста, лук, соевые бобы, гречка, петрушка, оливковое масло, какао, перец чили, зеленый чай, черника и кофе. На самом деле очень много так называемых "Sirtuin food", а также публикации о самой диете Sirtuin, так что все желающие могут ознакомиться с подробностями.
Как насчет красного вина? Предположительно, другая известная британка, королева Елизавета, ежедневно употребляет небольшое количество алкоголя и, как видите, прекрасно себя чувствует...
Алкоголь в любом количестве вреден для здоровья. Если бы алкоголь действительно служил здоровью и долголетию, у нас в Польше было бы гораздо больше задорных 90-летних и 100-летних, принимая во внимание тот факт, что большой процент поляков регулярно употребляет алкоголь, т.е.в виде знаменитых «мартышек». Однако, конечно, это не так. Так что, возможно, британская королева употребляет алкоголь в небольших количествах, но в то же время для баланса у нее, безусловно, очень здоровая, «противовоспалительная» диета, а также она чрезвычайно активна. Благодаря этому все можно сбалансировать каким-то здоровым образом. Возможно, также защитным фактором в ее случае являются специфические, индивидуальные генетические предрасположенности. Однако повторяю со всей силой: безопасной для здоровья дозы алкоголя не существует.Поэтому употребление его всегда несет в себе больший или меньший риск для здоровья. В этом контексте я хотел бы напомнить вам еще несколько интересных цифр: каждый год мы выпиваем до 40 миллиардов злотых в Польше и сжигаем еще 25 миллиардов. Между тем, для сравнения, мы тратим 100 млрд злотых на Национальный фонд здравоохранения. Дает пищу для размышлений, правда?
Вот! Спасибо за беседу.
Беседовал: Виктор Щепаняк, Zdrowie.pap.pl
Даниэль Слиз, доктор медицинских наук, терапевт
Врач, специалист по внутренним болезням и общественному здравоохранению.Доцент 3-й кафедры внутренних болезней и кардиологии Варшавского медицинского университета. Президент Польского общества медицины образа жизни. Соредактор книги «Медицина образа жизни», в которой всесторонне обсуждается влияние различных элементов образа жизни на здоровье человека на основе последних научных исследований (ДМ). Он является первым специалистом в Польше в Международном совете медицины образа жизни в области медицины образа жизни.
.Прежде чем мы начнем обсуждать, что такое периостит, как его распознать и лечить, полезно сначала ответить на вопрос, что такое сама надкостница, так как многие люди не подозревают о ее существовании.
Надкостница (лат. Periosteum ) представляет собой сильно кровоснабжаемую и иннервированную фиброзную оболочку, окружающую кость. Он выполняет три разные, очень важные функции.В первую очередь его задачей является защита костей от механических повреждений, благодаря надкостнице наши кости способны выдержать многое. Он также отвечает за их реконструкцию и регенерацию благодаря костеобразующим клеткам (остеобластам), без которых невозможен рост и реконструкция костной ткани и сращение костей в случае перелома. Третьей функцией надкостницы является питание кости. Кровеносные сосуды в надкостнице входят в кость через каналы Фолькмана, снабжая костную ткань необходимыми питательными веществами.
Таким образом, периостит представляет собой воспаление ткани, окружающей кость. Этот недуг представляет угрозу для всех, независимо от возраста и пола, от него могут страдать даже младенцы. Бегуны очень часто страдают периоститом. Различают острое и хроническое воспаление, а также периостит.
[INSERT_ELEMENTOR идентификатор = 5528]
Характерным симптомом периостита является сильная и иррадиирующая боль в костях, которая возникает внезапно и быстро усиливается.У больного периоститом часто может быть припухлость над костью. Дополнительно у больного обычно отмечаются общие симптомы воспаления, такие как повышение температуры тела, общая слабость, озноб, одышка, головная боль, недомогание. При периостите ощущается сильная зубная боль, из-за чего больному трудно есть, пить и говорить.
Врач обычно назначает рентген для диагностики этого состояния.Сканирование костей также очень эффективно для подтверждения периостита. Также может быть проведена МРТ, которая может выявить локальный отек в месте прикрепления мышц к кости. На основании проведенных осмотров и опроса врач оценивает состояние костей и принимает решение о методе лечения.
Причины периостита могут различаться в зависимости от типа воспаления, которое они вызывают (он может быть острым или хроническим).
Острый периостит обычно развивается в результате невылеченной травмы или при попадании патогенных микроорганизмов в надкостницу из близлежащих воспаленных участков.Даже инфекции в других частях тела, такие как инфекция мочевыводящих путей или сифилис (передающийся половым путем), могут привести к развитию острого периостита. К другим заболеваниям, которые могут привести к периоститу, относятся лейкемия и все виды рака, а также некоторые аутоиммунные заболевания. С другой стороны, этому недугу больше подвержены люди с проблемами кровообращения, диабетом и хроническими язвами.
Острый периостит может поражать и младенцев, в этом случае речь идет о синдроме Кэффи-Сильвермана.Заболевание обусловлено генетически и симптомы исчезают сами по себе, когда ребенок достигает двухлетнего возраста. Синдром Каффи-Сильвермана, кроме болей в костях, проявляется также покраснением кожи и повышением температуры пораженных тканей. Чаще всего поражается нижняя челюсть и длинные кости.
Воздействие вредного ионизирующего излучения или отравление фосфором может привести к хроническому периоститу. Это также может быть одним из симптомов другого заболевания: гипертрофического остеоартрита, который представляет собой аномальный рост костей и кожи.Тогда речь идет о хроническом периостите длинных костей. В основном поражаются кости запястий, стоп, большеберцовой кости и предплечья.
Спортсмены особенно подвержены риску хронического периостита, особенно бегуны, тяжелоатлеты и прыгуны в высоту. Постоянное давление на кости и вызванный им стресс могут привести к воспалительным изменениям в тканях, защищающих кости.
Периостит лечится назначением антибиотиков для уменьшения воспаления.Терапия обычно длится от 7 до 14 дней. Врачи чаще всего решают ввести клиндамицин. Этот антибиотик очень хорошо проникает в костную ткань. Прохладные компрессы рекомендуются при отечности места воспаления. А в случае хронического периостита врач может направить пациента на физиотерапевтические процедуры, чтобы ускорить лечение воспаления и уменьшить боль. Однако помните, что решение о лечении принимает врач. В случае периостита нельзя идти к физиотерапевту самостоятельно без консультации врача.В некоторых ситуациях необходимо хирургическое вмешательство.
Если причиной периостита являются слишком интенсивные физические нагрузки, необходимо сделать перерыв в тренировках. Прежде всего, вы должны избегать тех упражнений, которые сильно нагружают кости, таких как прыжки, бег, поднятие тяжестей. Однако вы можете выбрать более легкую тренировку, например: езду на велосипеде или плавание, если не хотите полностью отказываться от физических нагрузок. Тем не менее, мы должны помнить, чтобы принять это решение после консультации с врачом.Также стоит использовать охлаждающие компрессы на опухшую область и рассмотреть возможность использования противовоспалительных средств.
Люди, занимающиеся спортом, должны уделять особое внимание своему питанию. Исследования показывают, что соблюдение диеты, содержащей богатые антиоксидантами фрукты и овощи, может помочь людям с периоститом, вызванным перегрузкой костей. Витамин Е, омега-3 жирные кислоты и селен обладают свойствами, которые помогают организму бороться с воспалениями, поэтому употребляйте продукты, которые их вызывают.Вы также можете рассмотреть возможность использования поливитаминов, чтобы обеспечить организм необходимыми питательными веществами. Добавки, однако, не заменят сбалансированную, полезную диету, а лишь дополнят ее.
Невылеченный периостит приводит к серьезным осложнениям со здоровьем и даже к летальному исходу. Воспаление может распространяться на другие ткани и органы, вызывая миокардит, менингит и сепсис.
Периостит — это особый тип периостита.Образуется в результате инфильтрации очага воспаления в сторону альвеолярного отростка. Воспаление надкостницы зуба чаще поражает ткань между зубом и челюстной костью, т. е. периодонт (лат. Periodontium) . Эта ткань выполняет очень важные функции. Прежде всего, именно благодаря ей зуб остается в лунке. Кроме того, он амортизирует воздействие механических сил на зубы, что крайне важно при пережевывании пищи. Он также играет регенеративную и костеобразующую роль, питает зуб и опосредует ощущение давления и боли.
Причин воспаления надкостницы зуба может быть несколько. Вы можете упомянуть здесь, среди прочего:
Периостит также может быть следствием: воспаления поднижнечелюстных узлов, воспаления поднижнечелюстной железы, осложнений после местной анестезии или осложнений после перелома челюсти.
Основным симптомом является сильная пульсирующая боль, которая иррадиирует в лоб, глаз или ухо, а в некоторых случаях даже в голову и шею. Боль мешает больному есть, пить и даже говорить. Область вокруг воспаленного зуба краснеет, зуб становится более подвижным.Десна также опухает и может кровоточить, когда вы чистите зубы. Часто заметен отек мягких тканей лица (губ или щеки), а также отек шеи и лица. Иногда больной также страдает от тризма. При периостите могут быть обычные признаки воспаления, такие как повышение температуры тела, слабость, недомогание, головные боли.
Если вы страдаете от периостита, вы можете использовать обезболивающие и холодные компрессы, чтобы облегчить боль.Однако визит к стоматологу необходим, если мы хотим вылечить больной зуб. Целью лечения является устранение причины воспаления. У стоматолога есть два варианта в зависимости от состояния больного зуба. Во-первых, это лечение корневых каналов, когда зуб можно спасти. К сожалению, иногда больной зуб находится в таком состоянии, что необходимо удаление и последующее протезирование. Стоматолог может также принять решение об использовании антибиотиков. Затем пациенту обычно назначают клиндамицин. Лечение антибиотиками показано не всем пациентам.Все зависит от прогрессирования воспалительного процесса зуба, поэтому вопрос о назначении антибиотика всегда принимает врач на основании опроса.
Не следует откладывать визит к стоматологу, так как невылеченный периостит приводит к очень сильным болям, препятствующим нормальному функционированию.
Периостит связан с сильной болью, которая мешает нормальному функционированию. К счастью, диагностика и лечение этого состояния относительно просты, особенно если воспаление не развилось слишком сильно.Именно поэтому следует как можно скорее обратиться к врачу или стоматологу (при сильной зубной боли). Если причиной заболевания стали чрезмерные физические нагрузки, стоит какое-то время воздержаться от интенсивных тренировок. Слишком быстрое возвращение к интенсивным упражнениям может привести к рецидиву после выздоровления. Лучше всего проконсультироваться с врачом о возможности начала тренировок. Периостит не следует воспринимать легкомысленно не только из-за интенсивной иррадиирующей боли, но и из-за серьезных осложнений, к которым он может привести.
[INSERT_ELEMENTOR идентификатор = 5528]
.Что вызывает вагинит?
Хотя различные типы патогенов могут вызывать вагинит, бактериальные инфекции являются одними из наиболее распространенных инфекций. Интимные зоны женщины защищены чрезвычайно тонким слоем эпителия, что увеличивает риск инфицирования. Особенно во время полового акта и во время менструации. На возникновение интимной инфекции влияет также сама физиология женщины и расположение влагалища вблизи уретры и прямой кишки, которые являются источниками бактерий и возбудителей.Затем возникают бактериальные инфекции. В свою очередь, те, которые вызваны грибами, могут возникать после антибиотикотерапии, используемой для лечения респираторных заболеваний. Это связано с тем, что антибиотик убивает лактобациллы, подавляющие рост грибков. Поэтому во время приема антибиотика стоит использовать противогрибковые препараты. Вирусные инфекции – это те, которые передаются половым путем. Самый популярный из них – вирус ВПЧ, то есть вирус папилломы человека.
Симптомы, связанные с вагинитом, включают:К ним относятся: жжение и зуд, дискомфорт, который может усилиться после полового акта или лечения антибиотиками, боль, покраснение вульвы и влагалища, а также выделения из влагалища и неприятный запах. Кроме того, могут возникать кровянистые выделения между менструациями.
К симптомам нельзя относиться легкомысленно! Даже если интимная инфекция протекает в легкой форме, следует начинать лечение. В противном случае это может привести к более серьезным заболеваниям, включая скрытые и хронические инфекции.
Помимо страха перед правильной гигиеной интимных зон , женщине следует опасаться вагинальной флоры .Стоит выбирать специализированные жидкости для интимной гигиены с подобранным к интимной среде значением рН, а также отказаться от ванн с маслами или ароматическими солями в пользу душа. Кроме того, тампоны следует часто менять во время менструации, а при пользовании туалетом протирать спереди назад, тем самым предотвращая размножение бактерий и перенос возбудителей в область влагалища.
После развития воспаления и для того, чтобы сопоставить сопутствующие симптомы с эффективным лечением, обратитесь к врачу, поскольку каждый возбудитель требует своего типа лечения.Нередко для точного определения вида инфекции необходимо проведение лабораторных исследований, в том числе цитологического, что в случае вирусных инфекций позволяет быстро их выявить и предотвратить дальнейшие изменения в организме женщины. Во время лечения врач может назначить противовоспалительные, обезболивающие, местноанестезирующие и дезинфицирующие препараты. Одним из таких препаратов является Тантум Роза: https://www.apteka-melissa.pl/produkt/tantum-rosa-0532-g-10-sasz,1718.html, действующим веществом которого является бензидамин.Этот препарат хорошо усваивается и точно попадает в очаг воспаления, способствуя его заживлению.
Пародонтит, широко известный как пародонтит, представляет собой серьезное инфекционное заболевание тканей пародонта. В крайних случаях инфекция может привести к расшатыванию и потере даже здоровых зубов. Каковы причины, симптомы и возможное лечение пародонтита?
Пародонт – это группа тканей, которые окружают зуб и удерживают его на месте. Задача периодонта – защитить зуб от попадания инфекции из инфицированного корневого канала или десневого кармана.Пародонт во рту человека состоит из десен, периодонта, надкостницы, корневого цемента и альвеолярной кости. Эти ткани и мембраны окружают зуб и удерживают его в лунке.
Правильная гигиена пародонта требует использования щетки с мягкой или средней жесткостью щетины, зубной нити, различных видов ополаскивателей, а также проведения наддесневых и поддесневых процедур по удалению зубного камня. Однако даже при относительно хорошей гигиене полости рта могут появиться изменения, негативно влияющие как на пародонт, так и на здоровый зубной ряд.
Одним из заболеваний этих тканей является пародонтит (лат. periodontitis). Это инфекция тканей пародонта, которая в некоторых ситуациях может привести к расшатыванию и потере зубов. В польской систематике классифицируется как одно из заболеваний пародонта (пародонтопатии). Профилактика и лечение заболеваний пародонта относится к области стоматологии: пародонтология.
Среди причин заболеваний пародонта:
На пародонтит может влиять как один, так и множество факторов, поэтому иногда сложно выделить какой-то один фактор. Широко распространено мнение, что пародонтиту чаще подвержены лица старше 35 лет, а также лица, курящие сигареты.
С другой стороны, возникновение заболеваний пародонта может влиять на другие заболевания организма, такие как гипертония, атеросклероз и некоторые виды рака. Пародонтотерапия может, в свою очередь, привести к отмене этих заболеваний.Оказывается, пародонтитом страдает до 50% взрослого населения.
К первым симптомам пародонтита относится обнажение шеек зубов, возникающее одновременно с гингивитом. Во время болезни утрачиваются кости альвеолярного отростка и связочный аппарат зуба. При остром воспалении также могут появиться боль и кровоточивость десен.
Появление любого из вышеперечисленных симптомов должно побудить вас посетить кабинет стоматолога-специалиста и пародонтолога для осмотра.
Целью пародонтотерапии является устранение воспаления и промывание пародонтальных карманов. Раннее выявление проблем пародонта позволяет бороться с ними неинвазивным способом. Пародонтит легкой степени можно вылечить систематическим удалением зубного камня, соблюдением правил гигиены полости рта, исправлением неправильно изготовленных пломб или протезов.
Этап гигиены - на начальном этапе стоматолог проводит профессиональную гигиену и рекомендует пациенту позаботиться о правильной гигиене полости рта в домашних условиях.
Фаза коррекции – начинается с пародонтологического лечения без хирургического вмешательства. На этапе коррекции проводится процедура по удалению налета, который находится под деснами.В рамках этого этапа также полируются корневые поверхности. Хирургические вмешательства выполняются при наличии у пациента глубоких карманов.
Поддерживающая фаза. Последним этапом лечения пародонтита является сохранение результатов, достигнутых на предыдущей фазе. На этом этапе важны систематические пародонтологические и гигиенические проверки.
Пародонтит может привести к потере даже здоровых зубов, поэтому необходимо не только правильно лечить это заболевание, но и не допускать его повторного появления.
Если вас интересуют процедуры, проводимые в нашем офисе, свяжитесь с нами.Мы также рекомендуем вам записаться на повторный прием, который позволит вам профессионально оценить состояние ваших зубов и провести возможное лечение.
Записаться на прием!
. Здоровые десны розовые и твердые. Воспаленные десны, такие как покраснение и отек, могут быть признаком проблем с деснами. Существует несколько причин гингивита, поэтому стоит знать их все.
Причины гингивита могут включать:
Зубной налет - Отложение зубного налета является частой причиной первой стадии заболевания десен, гингивита.Бактерии зубного налета постоянно накапливаются на зубах и вокруг них. Если налет не удаляется при регулярной чистке зубов, он может раздражать десны, вызывая их покраснение и воспаление. В целом воспаление, связанное с заболеванием десен, не вызывает болезненных ощущений, но если его не лечить, оно может перейти в периодонтит — более серьезную, необратимую стадию заболевания десен, которая в конечном итоге может привести к потере зубов.
Афты - Это красные, белые или серые язвы, которые могут быть болезненными и могут появиться в любом месте во рту, включая десны, вызывая боль и воспаление.Язвы могут появляться поодиночке или появляться одновременно в разных местах рта. Хотя они неприятны, они обычно безвредны и исчезают через несколько дней. Антибактериальная жидкость для полоскания рта, такая как Corsodyl 0,2%, может помочь ускорить заживление и предотвратить инфекции. Стойкие или повторяющиеся стоматиты следует проконсультироваться с врачом.
Истирание десен - Слишком сильная или агрессивная чистка зубов может повредить нежную ткань десен, вызывая боль и воспаление.Эффективный метод, помогающий решить эту проблему, — чистить зубы мягкими круговыми движениями.
Поскольку причин гингивита много, следует обратиться к стоматологу, который определит причину воспаления и посоветует подходящий метод лечения.
Если воспаление является признаком гингивита, лучше спросить своего стоматолога о том, как улучшить ежедневную гигиену полости рта.Может быть достаточно чистить зубы два раза в день в течение двух минут фторсодержащей зубной пастой или специальной зубной пастой для ежедневного ухода за деснами, такой как пародонтакс.
Замена зубной пасты на parodontax может помочь остановить и предотвратить кровоточивость десен. При мытье два раза в день эта зубная паста в четыре раза эффективнее обычной зубной пасты удаляет бактерии зубного налета, скопившиеся вдоль линии десен * (где десна встречается с зубом), помогая сохранить здоровье десен и силу зубов.
Тем, у кого есть риск серьезных проблем с деснами, стоматолог может порекомендовать использование межзубных ершиков или зубной нити для очистки труднодоступных мест, а также короткий курс ополаскивателя для полости рта 0,2% Corsodyl для предотвращения образования зубного налета.
* Не применимо к отбеливанию пародонтакс
.Воспаление кожи головы является естественным ответом иммунной системы на внутренний или внешний фактор. Воспаление как процесс заключается в защите от развития заболевания. Обычно это сопровождается такими симптомами, как покраснение, жжение и зуд кожи головы. Это может предвещать начало грибковой или бактериальной инфекции, поэтому после распознавания симптомов следует принять меры для быстрой остановки инфекции.Как избавиться от воспаления кожи головы?
Воспаление кожи головы может быть себорейным или атопическим. Несмотря на то, что симптомы возникновения воспалений схожи, причины их возникновения могут иметь разные причины. В то время как себорейный дерматит в большинстве случаев поражает кожу головы, атопический дерматит может поражать другие участки тела.Основное различие между двумя типами воспаления заключается в том, что себорейное воспаление связано с возникновением грибковой инфекции, вызванной патологическим разрастанием дрожжей Malassezia spp. противогрибковая активность. В свою очередь, атопический дерматит представляет собой острую аллергическую реакцию, провоцирующую иммунный ответ на появление аллергена.
Симптомы воспаления кожи головы включают:
Для обоих типов дерматита симптомы могут усугубляться несоблюдением гигиенического образа жизни, включая диету, хроническим стрессом, недосыпанием и применением стимуляторов.
Себорейный дерматит — хроническое воспаление кожи головы с тенденцией к рецидивам, преимущественно в осенне-зимний период.Заболевание охватывает участок кожи головы, где расположены сальные железы. В группу риска попадают молодые люди, в основном мужчины, хотя это может встречаться и у младенцев. Особенно восприимчивы пациенты, страдающие психическими и неврологическими расстройствами.
Первыми симптомами воспаления являются перхоть и избыточное выделение кожного сала. На последующих стадиях развития болезни образуются маслянистые струпья, желтоватые участки прослоек кожного сала и утолщения рогового слоя. Высыпания чаще распространяются на лоб, надбровные дуги, носовые и губные складки, заднюю часть шеи и область за ушами.Больной испытывает постоянную потребность почесать больные участки.
Причинами себорейного дерматита являются нарушения работы иммунной системы и эндокринные нарушения, связанные с повышенным уровнем андрогенов. Неправильный уход, перегревание волосистых участков головы и чрезмерное использование средств для укладки также способствуют усугублению воспаления.
Атопический дерматит — аллергическое поражение кожи, которое может располагаться по всему телу, преимущественно в сгибах суставов, на туловище и волосистой части головы.Наблюдаются чрезмерная сухость, покраснение кожи и мелкие пятна, разбросанные по пораженному участку. Симптомы могут появляться и исчезать сами по себе. Этот тип дерматита диагностируется уже у грудных детей, и в связи с тем, что это хроническое заболевание, в более позднем возрасте рецидивирует. Тотальное ограничение контакта с потенциальным аллергеном, чрезмерно стерильные условия жизни ребенка могут вызвать атопический дерматит у взрослых.
В основе атопического дерматита могут лежать следующие факторы:
Атопический дерматит характеризуется сезонным характером своего возникновения, симптомы обычно обостряются весной в связи с опылением растений.
Воспаление кожи головы, возникающее при жирной перхоти, симптоматически связано с ускоренным эпидермальным кератозом.Естественный цикл перестройки кераноцитов укорачивается с 28 до 7-15 дней, что приводит к образованию утолщений эпидермиса и образованию чешуек. Постоянные недомогания, такие как жжение и зуд кожи головы, сопровождаются выпадением волос.
Терапия должна быть основана на применении препаратов, ограничивающих воспаление кожи головы и все сопутствующие симптомы грибкового происхождения. Домашним средством от воспалений станет использование эффективного шампуня против перхоти, содержащего вещество с фунгицидным действием.Например, противовоспалительный шампунь Низорал, эффективность которого клинически доказана.
В сложных случаях может потребоваться посещение врача-трихолога, который тщательно проведет диагностику проблемы и назначит курс лечения воспаления кожи головы.
Лечение воспалений кожи головы — сложный процесс, который должен осуществляться на нескольких уровнях.Срок выздоровления зависит от стадии развития данного заболевания. Стоит принимать самостоятельные меры по уменьшению воспалений и связанных с ними недугов.
Домашние средства от воспаления кожи головы
В серьезных с медицинской точки зрения случаях стоит обратиться за консультацией к специалисту. Суть в том, чтобы диагностировать причину и построить таргетную терапию.
препарат. Михал Домбровский 9000 3 .