2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Под гнойными заболеваниями молочных желез понимают целую группу патологических состояний, связанных с развитием воспалительного процесса данной локализации. Чаще всего речь идет маститах — воспалении ткани молочной железы. В зависимости от того функционального состояния, на фоне которого развивается заболевание, выделяют лактационный и нелактационный мастит. Имея общую причину — микроб-возбудитель, эти две формы существенным образом отличаются по патогенезу, подходам к лечению, прогнозам, профилактике. Значительно реже встречаются гнойные осложнения после маммопластики. Но именно эти состояния часто отличаются тяжестью течения и крайне неблагоприятным косметическим исходом.
Другое название заболевания — послеродовый мастит, т.е. возникающий после родов в период лактации. Наиболее частым возбудителем заболевания является золотистый стафилококк, который обычно проникает в ткань молочной железы через трещины в соске, которые нередко возникают в процессе грудного вскармливания. При этом важнейшим моментом в развитии патологического процесса считается лактостаз — застой молока в различных отделах молочных желез. Лактостаз приводит к возникновению отека ткани железы, нарушениям микроциркуляции, что является благоприятным фоном для развития инфекции. В своем развитии воспалительный процесс в молочной железе может проходить несколько стадий, на основании которых выделяют следующие формы лактационного мастита: серозный, инфильтративный, гнойный. Первые две формы обратимы — воспалительный процесс может стихнуть на фоне консервативного лечения. Гнойный мастит требует выполнения срочной операции. Задержка с ее проведением обычно приводит к распространению патологического процесса, вовлечению в него новых участков молочной железы. В дальнейшем при подобном течении заболевания могут возникнуть серьезные проблемы, связанные с формированием дефекта и деформации молочной железы.
Лечение лактационного мастита зависит от его формы. При серозном и инфильтративном мастите основные задачи консервативного лечения связаны с ликвидацией лактостаза, антибактериальной терапией, улучшением микроциркуляции в ткани железы. Борьба с лактостазом является краеугольным камнем в лечении лактационного мастита. Без решения этой проблемы другие методы лечения не будут иметь необходимого эффекта. Сцеживание молочных желез обычно выполняется ручным способом, либо с помощью специальных механических вакуум-устройств. С учетом инфекционного процесса, антибактериальной терапии использовать полученное молоко для кормления ребенка нельзя. Т.е., как правило, идет речь о временном переходе на искусственное вскармливание. При положительной динамике на фоне консервативного лечения возможно возобновление грудного вскармливания через 2-3 дня после отмены антибактериальных препаратов. При возникновение проблем с ликвидацией лактостаза, рецидивирующем его течении стоит рассмотреть вопрос о медикаментозном подавлении лактации, не дожидаясь перехода воспаления в гнойно-деструктивную фазу. Диагноз гнойного лактационного мастита (помимо клинических данных большое значение имеет ультразвуковое исследование) является основанием для выполнения неотложного хирургического вмешательства. Задачи хирургического лечение: вскрытие гнойника, некрэктомия, дренирование раны. Важен вопрос о том, как быть с лактацией в послеоперационном периоде. Ее можно пытаться сохранить, обеспечив адекватное сцеживание молочных желез. Практика показывает, что здесь серьезные проблемы могут быть с прооперированной железой. Часто имеет место продолжающийся застой молока, что может способствовать прогрессированию и распространению воспалительного процесса. Поэтому зачастую при гнойном мастите вопрос о возможности и целесообразности сохранения лактации решается в сторону ее прекращения.
Профилактика лактационного мастита реализуется в двух основных направлениях:
1) Подготовка сосков к кормлению в дородовом периоде + гигиенические процедуры во время кормления
2) Борьба с лактостазом в случае его возникновения
Как следует из названия, воспалительный процесс в этом случае развивается в нелактирующей молочной железе. При сходстве с лактационным маститом в этиологии (бактериальная инфекция, чаще всего золотистый стафилококк) патогенез этих форм воспаления ткани молочной железы во многом различен. Наиболее частым фоном, на котором развивается нелактационный мастит, является такое распространенное в современном мире заболевание как фиброзно-кистозная мастопатия. Она может существовать многие годы, не вызывая существенных жалоб у пациенток. При присоединении инфекции (нагнаиваются кисты) все в одночасье меняется. Острый воспалительный процесс заставляет большинство пациенток незамедлительно обратиться к врачу. В диагностике заболевания помимо клинических данных (покраснение, уплотнение, боль, повышение температуры) основное значение имеют ультразвуковое исследование и пункция. Выраженность воспаления при нелактационном мастите, как правило, меньше, чем при лактационном, что нередко приводит к попыткам длительного консервативного лечения в амбулаторных условиях. Оно редко бывает достаточно эффективным. В лучшем случае воспалительный процесс из острой фазы переходит в хроническую. Нелактационный мастит также характеризуется типичной локализацией: параареолярная или субареолярная область (именно там обычно находятся наиболее крупные кисты). В некоторых случаях при гнойном нелактационном мастите нет одиночных или множественных нагноившихся крупных кист. Может формироваться достаточно больших размеров воспалительный инфильтрат, который на разрезе (в процессе операции) представляет собой пропитанные гноем соты (множественные мелкие кисты). Такая форма заболевания является более сложной для традиционной диагностики (ультразвуковое исследование выявляет инфильтративные изменения без полостей и участков абсцедирования). Лечение нелактационного мастита хирургическое. Важным моментом является удаление всех воспалительно измененных участков молочной железы (вместе с нагноившимися кистами) с обязательным морфологическим исследованием иссеченного материала. Подобный подход является очень важным в связи с тем, что иногда под маской воспалительного процесса в молочной железе развивается злокачественная опухоль — рак.
При хирургическом лечении любых форм мастита необходимо учитывать и косметические аспекты, связанные с возможным формированием послеоперационных деформаций молочных желез, грубых рубцов.
Профилактика нелактационного мастита в основном базируется на своевременной диагностике и лечении (консервативном и хирургическом) фиброзно-кистозной мастопатии.
Рис. 1. Гнойный нелактационный мастит. Нагноение субареолярной кисты левой молочной железы. Рис. 2. Вид раны после вскрытия гнойника и иссечения кисты. Рис. 3. Через 5 дней после первой операции наложен косметический шов.Абсцесс молочной ткани возникает в случае лактостаза, повреждения кожных покровов (царапины, раздражение, трещины и т. д.), недостаточного соблюдения правил личной гигиены или на фоне снижения иммунитета.
Причиной гнойного мастита может стать инфильтрат молочной железы, который характеризуется повышенной концентрацией лимфы и крови в тканях, что увеличивает объем груди и уплотняет структуру органа.
При гнойном мастите воспаление сопровождается расплавлением тканей и их нагноением. В 8 из 10 случаев ему часто сопутствует регионарный лимфаденит (абсцесс лимфатических узлов, расположенных рядом).
В тяжелых случаях возможно развитие гангренозного мастита, если к гнойному воспалению присоединяется тромбоз сосудов или агрессивные гнилостные и анаэробные возбудители.
Гнойная киста молочной железы менее опасна, ведь процесс нагноения ограничен — его сдерживает капсула кисты.
| Ключевые | Другие |
| Температура до 38,5 °C | Увеличение груди за счет отека |
| Уменьшение количества молока | Гнойные выделения из соска |
| Ощущение жара в молочной железе | Втягивание соска |
| Повышенная чувствительность | Увеличение и болезненность лимфоузлов |
| Пульсирующая боль в груди, невозможность кормить ребенка из-за дискомфорта | Общие признаки интоксикации: тошнота, слабость, головная боль, отсутствие аппетита |
Гной в грудной железе сосредотачивается по-разному. Зависимо от этого различают 5 видов абсцессов.
Подкожный. Находится поверхностно, поэтому гной просвечивается и его легко увидеть.
Субареолярный. Располагается в околососковой зоне. Чаще возникает в кормящих женщин.
Интрамаммарный. Возникает в толще железистой ткани молочной железы. Может соединяться с протоковой системой или нет.
Ретромаммарный. Располагается в зоне между ретромаммарной жировой клетчаткой и мышцами грудной клетки. Опаснейшая форма болезни, представляющая риск гнойного расплавления мышц и прорыва абсцесса в грудную полость.
Интраканаликулярный. Означает воспаление протоков, галактофорит редко бывает обособленным или гнойным. Как правило, не нуждается в оперативном лечении и является элементом других маститов.
Спасибо!
Мы получили заявку и свяжемся
с вами в течение 20 минут.
Поверхностные формы заболевания диагностируются рано. При глубоких маститах (особенно ретромаммарных) симптомы абсцесса появляются позже. В процессе осмотра и постановки диагноза маммолог или хирург собирает анамнез, осматривает пациентку и выявляет характерные признаки гнойного образования: гиперемию кожи (локальное покраснение), чувствительность определенного участка, увеличенные подмышечные лимфоузлы.
В диагностике абсцессов молочной железы большое значение имеет УЗИ и маммография. Важна пункционная биопсия очага с обязательным исследованием микроскопического состава. Ее проводят, чтобы определить возбудитель и его чувствительность к антибиотикам.
Встречаются сложные клинические случаи гнойного мастита с преобладанием отечно-инфильтративной формы, который нужно отличить от онкологии молочной железы и рака в стадии распада. Нередко болезнь сопровождается рожей, гематомой или аллергическими процессами.
Несвоевременное обращение за медицинской помощью прямо влияет на объем поражения молочной железы и характер течения заболевания. Впоследствии это может развить стойкие изменения в груди от рубцовой деформации до фиброзного мастита (цирроза молочной железы). Особенно важно осознавать, что своевременная диагностика воспалительных процессов в молочной железе и правильное лечение сократят период болезни, предупредят грубые изменения тканей груди и сохранят ее эстетичный вид.

Фото 1. Будьте внимательны к себе и консультируйтесь со специалистом, если заметили даже малейшие изменения в груди
Лечение абсцесса в 99% случаев — хирургическое. От расположения образовавшейся в тканях молочной железы полости зависит не только клиническое проявление и сложность обнаружения гнойника, но и тяжесть состояния, характер и объем оперативного лечения, выбор анестезии. Пункционная тактика лечения воспалений молочных желез применяется, как правило, при абсцедировании кист молочной железы.
Лечение гнойного абсцесса хирургическим путем предполагает общее обезболивание. Допустима местная анестезия, которую комбинируют с ретромаммарной блокадой. После разреза рану осматривают, вскрывают все обнаруженные гнойники и соединяют их в одну полость, гной удаляют и промывают рану раствором антисептика. Затем устанавливают дренаж и рану частично ушивают.
Разрез для вскрытия абсцесса врач выбирает в зависимости от места его локализации в железе. После того как вам вскрыли гнойный мастит, назначается антибактериальная терапия, перевязки с промыванием полости абсцесса и заменой дренажей.
Острый мастит требует быстрой постановки диагноза. В нашей клинике работают маммологи высшей категории с опытом от 10 лет и есть врачи смежных профилей. Для обследования используем аппараты экспертного класса. Все это дает нам возможность быстро ставить единоверные диагнозы и помогать женщинам сохранить здоровье и красоту.
Операция по удалению абсцесса в клинике не проводятся, но, если возможно, мы решаем проблему другим способом или даем рекомендации.
Стоимость услуг маммологического центра указана в разделе «Цены». В блоке «Профили докторов» вы можете ознакомиться с фото и подробной информацией о врачах, а также отзывами других пациентов.
Мы предоставляем полное ведение пациентов с заболеваниями молочных желез (доброкачественными и злокачественными): консультации, приёмы, ведение на всех этапах лечения, хирургические вмешательства и послеоперационный период, перевязки, пункции и прочие малые хирургические манипуляции, направление на химиотерапию и лучевое лечение.
Хирурги-маммологи клиники "Скандинавия" работают в команде с пластическими хирургами. У нас выполняется полный объем эстетических операций, в том числе после радикального хирургического лечения онкологических заболеваний. Необходимый объем вмешательств подбирается индивидуально для каждого пациента.
Чтобы получить консультацию. позвоните по тел.: +7 (812) 600-78-18.
С какими возможными осложнениями можно столкнуться после оперативного лечения на молочной железе и как с ними справиться?
Для того, чтобы уменьшить интенсивность негативных проявлений и ускорить процесс восстановления, желательно начинать комплекс реабилитационного лечения как можно раньше. Практически в каждом случае после удаления молочной железы возможно полноценное восстановление, физическое и психологическое.
Мастопатия – достаточно распространенное заболевание, проявляющееся в патологическом разрастании тканей молочной железы. Причиной могут служить различные неблагоприятные факторы и нарушения работы органов и систем: гормональные сбои, генетическая предрасположенность, хирургическое вмешательство, нездоровый образ жизни и многое другое. Такая патология почти всегда нуждается в лечении, но большинство существующих средств либо не дают должного эффекта, либо имеют негативные последствия: нарушения гормонального фона, длительная реабилитация после хирургического вмешательства.
Если выбирать средство, способствующее уменьшению отечности и поддержанию здоровья молочных желез, то одним из вариантов будут кремы для груди при мастопатии. Они действуют внешне и просты в использовании. В состав таких средств обычно входят растительные компоненты, богатые фитоэстрогенами – растительными аналогами женских гормонов.
Средства подобного типа нельзя рассматривать в качестве отдельных кремов для лечения мастопатии. При этом врач может порекомендовать применять их в качестве дополнения к основной терапии. Крем наносится местно и способствует сохранению здоровья женской груди снаружи.
В сознании многих людей такая патология не представляется каким-то страшным заболеванием, однако врачи понимают всю серьезность положения. Мастопатия может рассматриваться как один из возможных факторов развития злокачественных образований, поэтому ее всегда необходимо лечить и контролировать развитие патологических изменений в тканях.
Все перечисленное может повлиять на внешний вид груди. Поскольку кремы для груди используются внешне и не содержат в своем составе гормонов, при использовании их по назначению врачу будет проще спрогнозировать результаты приема других таблеток.
В поддержании женской груди немалую роль играют профилактические мероприятия. Ведь даже если использовать кремы, без правильного отношения к своему организму все усилия будут напрасны. Среди основных методов профилактики можно отметить следующие:
Ношение подходящего бюстгальтера. Он должен быть правильного размера, без синтетических тканей и уплотняющих вставок. Предпочтение стоит отдавать белью с широкими бретельками, которые не доставляют дискомфорта при носке.
Отказ от вредных привычек и здоровое питание. Особенно важно ограничить употребление алкоголя, так как он негативно влияет на все обменные процессы в организме.
Чередование периодов активности и отдыха с учетом общего самочувствия.
Ежедневный здоровый сон – не менее 7-8 часов.
Прохождение регулярного профилактического обследования у маммолога или гинеколога.
При этом всегда необходимо помнить о соблюдении рекомендаций своего врача и не пытаться самостоятельно решить проблему.
Современная многопрофильная клиника МЕДСИ, расположенная в шаговой доступности от станции метро «Тульская», станции МЦК «ЗИЛ» и съезда с третьего транспортного кольца. Предоставляет широкий спектр услуг: в штате клиники более 25 высококвалифицированных специалистов (терапевты, оториноларингологи, гастроэнтерологи, хирурги, неврологи, офтальмологи, кардиологи, эндокринологи) различных направлений специализации, в том числе 3 кандидата медицинских наук.
За медицинской помощью могут обратиться взрослые пациенты.
Одной из новейших сфер деятельности физиотерапевтов в нашей больнице, а также в мире, является сотрудничество физиотерапевта с акушеркой и консультантом по грудному вскармливанию.
В каких ситуациях можно обратиться за помощью к физиотерапевту?
Среди прочего, когда речь идет о:
и в ситуациях, не связанных с лактацией, таких как:
Вернемся к теме лактации.
Простые упражнения помогают сэкономить время и улучшить лактацию. Делать их можно между кормлениями в первые дни после родов Они призваны «освободить» область подмышек, улучшить кровоток в сосудах, облегчить приток молока и поддержать правильный рисунок осанки после родов.
Каждое упражнение можно повторять любое количество раз, помня о регулярности, отдыхе и взаимодействии с дыханием.
Анна Якобик, урогинекологический физиотерапевт
.Бактерия Staphylococcus aureus, или золотистый стафилококк, обычно вызывает развитие послеродового мастита.Staphylococcus aureus – грамположительная бактерия, встречающаяся в носоглотке и на коже человека. В послеродовом периоде мастит возникает в результате переноса золотистого стафилококка из носоглоточной полости ребенка на кожу вокруг соска матери.
Развитие послеродового мастита обычно происходит в ранний период лактации, обычно в течение 2-3 недель грудного вскармливания ребенка.В этот период новоиспеченная мама только начинает учиться прикладывать ребенка к груди, она еще совершает ошибки, которые могут привести к развитию послеродового мастита.
Существует два пути развития послеродового мастита. Причиной его образования может быть восходящее инфицирование золотистым стафилококком, возникающее в результате травм и разрывов соска.Кроме того, развитие послеродового мастита может произойти и в результате застоя молока в груди – ребенок может не опорожнить грудь полностью, а свежеиспеченная мама, не подозревая о возможных последствиях, может не сцедить остатки молока. молоко в бутылочку, что в свою очередь вызывает застой молока в молочной железе.
Первым симптомом послеродового мастита является болезненность молочных желез, а также покраснение кожи на молочных железах.По мере развития мастита вся грудь краснеет и становится все более болезненной, появляется отек, иногда значительных размеров. В более запущенных случаях также увеличиваются подмышечные лимфатические узлы. Также может быть лихорадка, иногда очень высокая, до 40 градусов Цельсия, обычно сопровождающаяся сильно выраженным ознобом. Сильно выраженные симптомы говорят о том, что в груди развился абсцесс в результате воспаления.
Если кормящая женщина начинает испытывать болезненность груди и замечает покраснение кожи и припухлость на груди, она должна немедленно обратиться к акушерке. Акушерка осмотрит молочные железы, на основании этого оценит, насколько далеко зашло воспаление в железе, и решит, что делать дальше. Если воспаление не слишком сильное, акушерка, вероятно, порекомендует согревать грудь теплыми компрессами и, возможно, теплым душем.Также будет целесообразно чаще прикладывать ребенка к груди, чтобы грудь больше и быстрее опорожнялась. Иногда эффективными оказываются «бабушкины методы» — компрессы из замороженных капустных листьев. Если после осмотра груди акушерка обнаружит, что воспаление более развито, она порекомендует посещение гинеколога. Затем ваш врач решит, какое лечение является подходящим. В зависимости от степени воспаления будет показано лечение антибиотиками, нестероидными противовоспалительными препаратами или препаратами, подавляющими лактацию.Если в железе есть какие-либо абсцессы, может потребоваться их хирургическое опорожнение.
Помните, при абсцессе соска нельзя прикладывать ребенка к груди!
В первую очередь кормящая женщина должна обратить внимание на то, не была ли механически повреждена соска после кормления ребенка.Если женщина заметит на ней ссадины или трещины, это будет признаком того, что ей нужно начать использовать ухаживающие за кожей мази, которые заживят пораженный участок. Кроме того, если трещины и ранки большие и глубокие, стоит на один-два дня отучить ребенка от груди и сцеживать молоко молокоотсосом – так ранки быстрее заживут и риск заражения снизится. сведен к минимуму.
Непослеродовой мастит встречается очень редко, составляя лишь около 5% всех случаев мастита.
Болезненность молочных желез возникает главным образом при непослеродовом мастите. Дополнительным симптомом является втяжение соска, часто связанное с выделениями из соска. При прикосновении можно нащупать воспаленную опухоль или абсцесс в груди.
При лечении непослеродового мастита используется соответствующая антибактериальная терапия, а при развитии абсцесса может потребоваться хирургическое вмешательство.
Помните, что длительное, несмотря на правильное лечение, воспаление соска является абсолютным показанием для дополнительной диагностики в плане возможного наличия рака молочной железы!
Еще один вид мастита — неонатальный мастит.Он вызывает инфицирование набухших молочных желез у новорожденного в результате действия гормонов матери во время беременности. Встречается относительно редко и более характерно для недоношенных детей и девочек. В ситуации, когда возникает данный вид воспаления, необходимо внутривенно вводить ребенку антибиотики в условиях стационара.
.Внезапно вы заметили покрасневшую и опухшую часть груди. Грудь болезненна как во время кормления, так и между кормлениями. Вы заметили, что ребенок сосет меньше времени, чем раньше, или вообще не хочет сосать. Вы чувствуете себя так, как будто у вас грипп: у вас озноб, боли в мышцах, головные боли, вы устали, у вас жар. Вы боитесь, что это серьезное заболевание, и не знаете, сможете ли вы прокормиться.

Рис.iStock.com
Воспаление может поражать молочную железу частично или полностью и обычно является системным, но не всегда бактериальным, но не всегда симптоматическим. Может возникнуть на любом этапе лактации, но чаще всего между 2-й и 6-й неделями после родов. Зимой чаще, чем в летние месяцы.
Чаще всего развивается односторонне в верхненаружном квадранте молочной железы (рис. 1), достоверных различий между правой и левой молочными железами не обнаружено. Причиной развития воспаления является неправильное ведение в период лактации и неправильная техника кормления.Но причиной также могут быть все предрасполагающие к закупорке молочных протоков факторы, перечисленные в разделе «Непроходимость молочного или выводного протоков», а также неполноценное питание, анемия, переутомление, стресс, нарушения иммунитета, повреждение сосков или наличие в анамнезе воспаление молочной железы. Чаще всего он развивается как осложнение невылеченной или плохо вылеченной обструкции молочных протоков (например, при интенсивном массаже).
Воспаление диагностируют при проникновении частиц пищи в ткани молочной железы вследствие дальнейшего переполнения молочных протоков и альвеол в результате повреждения эпителия млечных протоков.Это вызывает защитную реакцию в организме в виде локального воспаления. Когда частицы пищи попадают в кровеносные сосуды, все тело реагирует гриппоподобными симптомами. Дальнейшей стадией болезни будет размножение бактерий в оставшейся пище. Повреждение сосков облегчает проникновение микроорганизмов с кожи в железу.
 Рис. 1. Воспаление молочной железы в верхненаружном квадранте.
Рис. 1. Воспаление молочной железы в верхненаружном квадранте.  Рис. 2. Подмышечное положение рекомендуется при воспалении в наружных квадрантах молочной железы.
Рис. 2. Подмышечное положение рекомендуется при воспалении в наружных квадрантах молочной железы.
После: Неринг-Гугульска М., Жуковска-Рубик М., Петкевич А. (ред.): Грудное вскармливание в теории и на практике, там же.
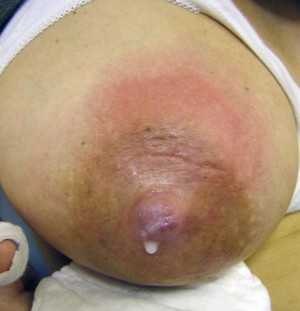
Рис.3. Абсцесс молочной железы, расположенный вблизи ареолы; короткое четырехдневное интервью.
После: Неринг-Гугульска М., Жуковска-Рубик М., Петкевич А. (ред.): Грудное вскармливание в теории и на практике, там же.
Наиболее распространенными бактериями являются золотистый стафилококк ( Staphylococcus aureus ), устойчивый к пенициллину MSSA (наиболее распространенный), иногда устойчивый к метициллину золотистый стафилококк MRSA, кожный стафилококк ( S. epidermidis ), MSCNS, толстой кишки и редко дрожжи толстой кишки.Показания к рутинной культуре питания отсутствуют. Этими показаниями являются только: воспаление, которое не поддается лечению, рецидивирующие воспаления и тяжелые или атипичные внутрибольничные инфекции.
Наиболее важным лечебным действием является частое опорожнение груди . Лучший способ сделать это – правильно сосать ребенка. Если ваш ребенок не сосет грудь, вы должны опорожнить грудь с помощью молокоотсоса в том же ритме. Пища безопасна для ребенка (бактерии покрыты антителами, неактивны в пище).
Начните кормить больной грудью, но если у вас есть проблемы с потоком молока, начните со здоровой груди и переключитесь на больную грудь, когда поток молока начнется. Кормите часто, каждые 2 часа, особенно если вы на грудном вскармливании. Кормите правильно и в течение длительного времени (см. Как правильно прикладывать ребенка к груди?).
Меняйте положение для кормления таким образом, чтобы подбородок или нос ребенка при сосании были обращены к пораженному участку (рис. 2).
После кормления облегчение принесут холодные компрессы на больную часть груди (влажные компрессы, лед, гелевые компрессы).Носите подходящий бюстгальтер без давления между кормлениями.
Чтобы улучшить свое состояние, вам следует увеличить потребление жидкости, правильно питаться, отдыхать в постели и просить близких о помощи по дому.
Воспаление молочной железы — это состояние, при котором вводятся лекарства , . Наиболее распространены нестероидные противовоспалительные препараты, обезболивающие, а по показаниям - антибиотик на 10-14 дней. Наиболее часто используются пероральные изоксазолилпенициллины, амоксициллин с клавулановой кислотой, цефалоспорины 1-го и 2-го поколения или макролиды.Противопоказаний для грудного вскармливания ребенка в связи с приемом этих препаратов нет.
Антибиотик не всегда нужен. Если у вас здоровые соски груди, вы исправляете то, что можете в ходе процедуры, применяете все вышеперечисленные рекомендации и чувствуете себя значительно лучше в течение 24 часов, вы сможете обойтись без антибиотиков. Однако, если ваше состояние не улучшается, а даже ухудшается, грудь болит все сильнее, температура не спадает или у вас с самого начала были синяки на сосках – не откладывайте визит к врачу.Стоит поискать еще и советника по лактации - все устроишь комплексно. Не бойтесь антибиотика. Если есть показания, берите. Своевременное и правильное применение лечения снижает риск осложнений.
Практики, давно забытые в медицинской литературе и сохранившиеся до сих пор, приводят к серьезным осложнениям. Зная, что они вредны, никогда не используйте их! Не массируйте, не разминайте грудь! Не используйте горячие компрессы!
Если вы хотите продолжать грудное вскармливание, не принимайте бромокриптин или другие препараты, подавляющие лактацию.
Не отлучайте ребенка от груди сейчас! На это будет время позже.
Наиболее частым осложнением мастита является его рецидив . Им страдают около 20% матерей. Он обусловлен неправильным или несвоевременным лечением первичного воспаления: неспособностью распознать заболевание и несвоевременным началом лечения, неполным излечением мастита (слишком коротким, продолжительностью менее 10 дней или плохо подобранной антибактериальной терапией), стойким поражением сосков и другие.Причин рецидива очень много. Чтобы устранить причину и разорвать цикл повторяющихся инфекций, стоит обратиться в клинику лактации (см. Список клиник лактации).
Вторым по частоте, а иногда и сопутствующим осложнением является снижение уровня лактации .
Серьезным осложнением, которого боится каждая мама, является развитие абсцесса молочной железы (рис. 3). Его типичными симптомами являются сильная локальная боль, высокая температура, типичное поражение молочной железы и четко определенный резервуар жидкости, видимый на УЗИ.
Это происходит без паники. В настоящее время методы лечения не столь радикальны, как раньше. Как с диагностической, так и с лечебной целью при небольших изменениях (до 3 см в диаметре) проводят аспирацию содержимого абсцесса под контролем УЗИ. Иногда его нужно повторить. Рецидивов заболевания нет, косметический эффект отличный. Только очень обширные, многокамерные абсцессы требуют дренирования через хирургический дренаж. Если повязка обеспечивает доступ к соску, вы можете кормить или сцеживать молоко.Еда безопасна для ребенка. Однако если в нем есть гной или кровь, это означает, что проток мог быть поврежден, и кормление не рекомендуется. Лекарства вводят как при мастите (см. выше), антибиотик подбирают по антибиотикограмме. Такое лечение позволяет в большинстве случаев сохранить лактацию.
Воспаление молочных желез длится 3-4 дня, пик симптомов приходится на 2-й день заболевания. Если с самого начала действовать правильно, лихорадка и общие симптомы исчезают через 24-36 часов, покраснение и болезненность исчезают через 2 часа.–3. день. Использование адекватной антибактериальной терапии значительно снижает риск осложнений.
.Это низкочастотное, но относительно высокоиндуктивное пульсирующее магнитное поле. Он проникает во все структуры системы независимо от их плотности или гидратации, вызывая ритмичное движение ионов в клетке, изменение полярности клеточных мембран и тем самым влияя на метаболические процессы.
Дисплей
Противопоказания
Стимуляция процессов оздоровления организма с помощью лазерного излучения.Слово «лазер» означает усиление света за счет стимулированного излучения.
Дисплей
Противопоказания
Метод лечения, заключающийся в снижении температуры тканей организма.Биологический эффект криотерапевтических процедур заключается в индукции благоприятных физиологических реакций организма на холод, купировании болей, уменьшении отечности, выраженной гиперемии кожных покровов.
Дисплей
Противопоказания
Это лампа, которая подает тепловую энергию глубоко в ткани тела.Здесь используются фильтры двух цветов: синий — оказывает обезболивающее действие, красный — согревающее действие.
Противопоказано
Это тип механической вибрации, частота которой превышает предел слышимости, воспринимаемый человеческим ухом.Этот метод основан на механических вибрациях, получаемых путем стимуляции извне специализированных вибрационных систем.
Дисплей
Противопоказания
Процедура, предполагающая местное применение специального препарата, усиливающего терапевтический эффект ультразвука.Этот эффект достигается заменой связующего вещества лекарственным средством.
Показания и противопоказания такие же, как для применения УЗИ.
Эти токи, известные также как токи Бернара, возникают в результате выпрямления синусоидальных переменных токов частотой 50 Гц и 100 Гц.Бернар описал шесть видов тока: MF, DF, CP, LP, RS, MM. Выбор и последовательность применения этих видов тока зависят от вида и характера заболевания.
Дисплей
Противопоказания
- Используемая частота (около 4000 Гц) помещает их в группу токов средней частоты. Интерференционные токи возникают из-за интерференции (перекрытия) токов двух пересекающихся друг с другом цепей с несколько разными частотами.Результирующая частота получается путем наложения двух волн протекающего тока, где, например, одна характеризуется частотой 3800 Гц, а другая 4000 Гц.
Дисплей
Противопоказания
Это известно как чрескожная электрическая стимуляция нервов.Токи ЧЭНС в основном используются в обезболивающей терапии. Они работают, останавливая болевые раздражители от достижения мозга. Однако терапия не лечит причину боли, а только облегчает симптомы.
Дисплей
Противопоказания
Это однонаправленный (униполярный) ток со средней частотой около 143 Гц.Используются прямоугольные импульсы длительностью 2 миллисекунды и временем паузы 5 миллисекунд. Ток 15 - 25 мА.
Дисплей
Противопоказания
Гальванический ток
Имеется ток низкой частоты (0-1000Гц) Благодаря благотворному влиянию на организм пациента и широкому спектру действия гальванизация является очень часто применяемой процедурой.
Дисплей
Противопоказания
Процедура, основанная на контролируемой стимуляции мышц с помощью импульсного электрического тока. Лечение заставляет мышцу сокращаться, чтобы укрепить ее.Этот ток является прекрасным дополнением к общеукрепляющим упражнениям.
Дисплей
Противопоказания
например, в электротерапии
Это ток, предназначенный для стимуляции мышц и нервов.на частоте полос акустических колебаний. Нервы и мышцы стимулируются электрическим током с частотами, соответствующими полосе акустических колебаний. Эта процедура очень безопасна и оказывает естественное воздействие на организм
Дисплей
Противопоказания
например, в электротерапии
Лечение заключается во введении лекарственного вещества глубоко в ткани под воздействием постоянного тока.
Дисплей
Противопоказания
В этом устройстве используется электрический ток высокой частоты, что снижает риск термических ожогов.Лечение с помощью этого аппарата приводит к равномерному повышению температуры тканей, что в конечном итоге дает положительный лечебный эффект.
Дисплей
Противопоказания
например, в электротерапии
Современный аппарат для лечения различных заболеваний. Ударные волны значительно ускоряют процесс регенерации поврежденных частей тела за счет ускорения обмена веществ в организме.
Дисплей
Противопоказания
Устройство для местной терапии холодом и/или теплом.
Дисплей
Противопоказания
Аппарат для теплотерапии позволяет точно прогреть более глубокие ткани (даже до 7 см) и контролируемым образом получить терапевтический эффект.
Дисплей
Противопоказания
такой как в сканлабе.
.Аквавиброн - аппарат для вибромассажа.
На конце резинового шланга, по которому течет вода, имеется специальная резиновая диафрагма различной формы (10 видов), подобранная под конкретное заболевание. Вода, протекающая через мембрану с регулируемым давлением, заставляет вибрировать на разных частотах. Колебания диафрагмы улучшают подвижность мышц и суставов, их кровоснабжение, что приводит к значительному ускорению регенерации.Лечебный эффект подобен классическому массажу. Пациент не контактирует с водой (сухая процедура), но может купаться.
Вибромассаж (Аквавиброн) подходит для
при болях в спине, межреберных болях, после травм (особенно мягких тканей), ревматоидном артрите, атрофии, мышечных болях, контрактурах, нарушениях периферического кровообращения, кожной анестезии, лечении т.н.теннисный локоть или реабилитация после мастэктомии. Он также оказывает обезболивающее действие, поскольку расслабляет напряженные мышцы и улучшает настроение, а также успокаивает и расслабляет. Он также помогает при психических заболеваниях, то есть при хроническом стрессе или легкой депрессии. P положительные эффекты массажа проявляются также при таких недугах, как пролежни, предстательная железа, ночное недержание мочи, стойкие запоры, риниты, обморожения конечностей, явления инвалидности у детей с ДЦП, синдром Дауна, периферический атеросклероз, абдоминальные спайки, астматический бронхит, артрит , рассеянный склероз, боль в лобных пазухах, выпадение волос или болезнь Паркинсона.
Противопоказание
для вибромассажа все виды инфекций, лихорадка, острое воспаление, рак, беременность. Ее также нельзя проводить при флебитах и артериитах, запущенном варикозе, диагностированном атеросклерозе или остеопорозе. Противопоказаниями также являются дерматологические изменения, например, труднозаживающие язвы, абсцессы, экзема. Зоны, исключаемые из массажа: шея (кроме затылка), подмышки, пах, соски и область сердца.
ПРАЙС-ЛИСТ
| Аквавиброн (10 мин)
| |
| одноразовая обработка | 20 злотых |
| упаковка из 5 процедур | 95 злотых |
| упаковка из 10 процедур | 190 злотых |
Рак молочной железы изначально протекает бессимптомно. Первым признаком рака молочной железы является опухоль, которая отличается от окружающей ткани, или грубая опухоль, которой нет в другой груди. Рак молочной железы также может привести к изменению формы или увеличению соска. Продвинутые неопластические изменения могут сопровождаться изменениями внешнего вида молочных желез.Подмышечные лимфатические узлы увеличены у некоторых больных раком молочной железы. Прогрессирующее заболевание дает дополнительные симптомы, которые не связаны непосредственно с раком молочной железы. К ним относятся, в том числе отек рук (метастазы в лимфатические узлы), боль в костях (метастазы в кости), сильная головная боль и головокружение (метастазы в головной мозг), потеря аппетита или боль в животе (метастазы в печень).
Наиболее важными факторами риска развития рака молочной железы являются:
Женщины, отнесенные к группе высокого риска, должны находиться под особым наблюдением специалиста. Однако это не то же самое, что рак молочной железы. Однако это повод принять усиленные профилактические меры и вести здоровый образ жизни. Точно так же отсутствие факторов риска рака молочной железы не гарантирует, что заболевание не возникнет.
Рак молочной железы характеризуется наследственной предрасположенностью к заболеванию.Синдром высшей предрасположенности к наследованию заболевания чаще всего связан с наличием мутаций в генах BRCA1 и BRCA2. При наличии мутаций в этих генах вероятность развития рака молочной железы может достигать 80%.
Физикальное обследование имеет большое значение в диагностике рака молочной железы. Он выявляет около 37% злокачественных опухолей. Сбор анамнеза в сочетании с физикальным обследованием позволяет определить вероятность онкологического заболевания у пациента, поставить первоначальный диагноз и назначить целевое лечение.
Для диагностики рака молочной железы используется широкий спектр методов визуализации. Они позволяют обнаружить патологические изменения и метастазы в отдаленных тканях организма, а также определить их локализацию, размеры и форму. В том числе:
USG является основой для профилактики рака молочной железы у молодых и беременных женщин. Первое УЗИ рекомендуется проводить в возрасте от 20 до 30 лет. После 30 лет следует регулярно приходить на обследование один раз в год.Женщины с семейной историей рака молочной железы должны проходить ультразвуковое сканирование каждые шесть месяцев. У женщин старше 40 лет УЗИ молочных желез дополняет маммографию.
Маммография является основным методом скрининга рака молочной железы у женщин старше 40 лет. Чувствительность ММГ в выявлении неопластических изменений составляет около 85%. Чувствительность ниже в груди с высокой плотностью, что характерно для молодых женщин. Польское гинекологическое общество рекомендует маммографию женщинам в возрасте от 45 лет.и 50-летнего возраста каждые 2 года, а у женщин в возрасте 50 лет - ежегодно.
Магнитно-резонансная томография в настоящее время является наиболее чувствительным методом визуализации при диагностике рака молочной железы в каждой возрастной группе. МРТ в качестве скринингового теста рекомендуется женщинам с высоким риском развития рака молочной железы. В эту группу входят женщины с мутациями BRCA1 и BRCA2, с 50%-ным риском этих мутаций (мутация у матери или сестры) и с более чем 20%-ным риском развития рака молочной железы, связанного с семейным анамнезом.Магнитно-резонансная томография также показана женщинам в возрасте до 30 лет, перенесшим лучевую терапию на область грудной клетки.
Любое аномальное образование с подозрением на злокачественную гиперплазию, обнаруженное при пальпации или визуализации, должно быть подвергнуто патоморфологическому исследованию. Патоморфологическое исследование является безусловным условием начала лечения, так как только оно позволяет поставить окончательный диагноз.С целью сбора материала для исследования применяют пункционную или маммотомную биопсию. В запущенных стадиях также открытая хирургическая биопсия. Патоморфолог при микроскопическом исследовании собранного материала определяет характер изменений: гистологический тип и степень злокачественности. В случае операционного материала также размер опухоли и распространение опухоли.
Рак молочной железы излечим, если диагностирован на ранней стадии. Если комок меньше 2 см и нет метастазов в лимфатических узлах, есть хорошие шансы на полное выздоровление.Время играет ключевую роль в диагностике рака молочной железы. Чем раньше будет диагностировано заболевание, тем раньше будет начата соответствующая терапия и выше шансы пациента на полное выздоровление.
.Реконструкции бюста после мастэктомии, т.е. после удаления молочной железы.
Целью правильно выполненной реконструкции является не только воссоздание грудного выступа, но и создание симметрии по отношению к оставшейся груди, что иногда требует дополнительной операции.
Реконструкция груди может быть одномоментной, т.е. выполняться одновременно с процедурой ампутации груди, или отсроченной - выполняться через несколько недель или месяцев после первоначальной процедуры.
Отсроченная реконструкция дает женщине больше времени для принятия решения о типе реставрационной процедуры. Однако это связано с необходимостью повторной госпитализации, хирургического вмешательства и общего наркоза.
Существует множество вариантов операций по восстановлению груди. Процедура зависит от факторов, связанных со здоровьем пациентки, строением тела, размером оставшейся груди и, конечно же, решением женщины.
Реконструкция может быть выполнена с использованием так называемого экспандером (разновидность расширяемого имплантата, используемого для подготовки кожи грудной клетки перед имплантацией правильного протеза) или с помощью аутологичных тканей.
При использовании экспандера реконструкция молочной железы может выполняться в одно- или двухэтапную процедуру. Во время первой процедуры расширитель помещается прямо под кожу грудной клетки. В течение следующих нескольких месяцев ее растягивают, вводя физиологический раствор через специальный клапан. Во время следующей операции экспандер удаляют, а на место подготовленного тканевого ложа вставляют соответствующий протез. Правило состоит в том, чтобы создать коробку большего размера, чем запланированный целевой протез.
Однако все чаще одномоментная операция выполняется с использованием современных протезов, которые сочетают в себе свойства экспандера с надлежащим протезом молочной железы. Как и при двухэтапной процедуре, расширитель постепенно увеличивается в размерах, пока не будет достигнут желаемый эффект. Затем снимаются только кондуит и клапан, используемые для заправки расширителя.
Целью реконструкции груди является восстановление правильной структуры грудной клетки у женщины. Создавая новые груди, придавая им симметрию, не каждая женщина решается реконструировать их после потери груди.Но большинство из них хотят снова почувствовать себя лучше, и поэтому Chirugia дает им такую возможность.
Здоровый пациент при правильном общем обследовании, безусловно, подходит для операции. За 4 недели до процедуры следует отказаться от курения, а также нельзя курить после процедуры (хуже заживление послеоперационных ран). За неделю до операции нельзя принимать какие-либо препараты, нарушающие свертываемость крови, а в течение 6 часов для пластики груди необходимо находиться натощак, т.е. нельзя пить, есть и жевать жвачку.
Процедура проводится под общей анестезией.
Процедура реконструкции занимает примерно 2 часа.
На послеоперационные раны накладывается давящая повязка и показан специальный бюстгальтер. Примерно через 10 дней снимают повязку и снимают швы. Сразу после процедуры на прооперированных участках появляются отеки, синяки, боль можно снять введением обезболивающих.
Запрещено поднимать руки вверх, заниматься физическими упражнениями и плавать в течение 6-8 недель. Грудь заживает в течение нескольких недель, через 3 месяца вы можете увидеть окончательный эффект.
Пребывание в поликлинике длится один день, прогулы от 7-10 дней.
Эффекты при реконструкции молочной железы превосходны. Восстановленная форма и форма груди удовлетворят каждую пациентку. Во-первых, операция помогает восстановить душевное равновесие женщинам, потерявшим грудь в результате рака молочной железы.