2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Слуховые галлюцинации могут быть проявлением не только шизофрении, но и ряда других психических расстройств. За исключением острых психотических состояний, человек, как правило, критически настроен по отношению к голосам в своей голове, то есть воспринимает их как нечто вменённое и страдает от их навязчивости.
Напряжение, которое возникает у пациента по мере того, как он пытается усилием воли заглушить голоса или игнорировать их, может доходить вплоть до физического дискомфорта и боли. Не говоря уже о том, что человек, страдающий от слуховых галлюцинаций, не в состоянии заняться чем-либо ещё. Ему сложно заснуть, сложно сосредоточиться на работе, домашних занятиях или даже необременительном любимом деле, которое обычно не требует особой концентрации.
В клинической практике встречаются самые разные типы слуховых галлюцинаций у больных шизофренией: это могут быть голоса одного или нескольких человек, детские и взрослые, мужские и женские, знакомые и незнакомые — никакой особенной системы здесь нет. Зато есть системный подход в лечении слуховых галлюцинаций, доказывающий свою эффективность на протяжении последних 30 лет.
В поддержку людей, страдающих слуховыми галлюцинациями (и при этом необязательно являющимися психически больными в привычном смысле этих слов), в 1987 г. зародилось движение Hearing Voices Movement. Оно оспаривает принятое соответствие между шизофренией и слуховыми галлюцинациями, способствует социальной реабилитации людей, страдающих от голосов в голове, и борется с их стигматизацией.
Среди прочего, именно движению Hearing Voices пациенты, которые слышат несуществующие голоса в своей голове, обязаны терапевтическим подходом, исключающим активный приём медикаментов для борьбы со слуховыми галлюцинациями. Этот подход фокусируется на когнитивных методиках, позволяющих снижать тревогу и психологическое напряжение при их появлении, переключать внимание на текущие занятия или окружающие явления и в конечном итоге снижать интенсивность возникновения голосов. Этот метод лечения называется метакогнитивной терапией.
Этот метод лечения называется метакогнитивной терапией.
Особое значение в ходе психотерапии слуховых галлюцинаций занимают медитативные приёмы, которые помогают сосредоточиться на продуктивных занятиях. При этом совсем отказываться от медикаментов не стоит — фармакологическая поддержка при правильно подобранной дозировке и сочетании лекарственных средств только способствует успеху когнитивно-поведенческой терапии голосов.
Содержание слуховых галлюцинаций тоже может быть самым разнообразным: одни голоса беседуют с самим человеком, другие — друг с другом, голоса могут комментировать действия человека и окружающую обстановку, могут настойчиво требовать выполнить то, на что человек не решился бы по своей воле, включая насильственные действия по отношению к себе и окружающим. Поэтому признать наличие слуховых галлюцинаций и рассказать об их содержании близким особенно трудно. К сожалению, далеко не везде преодолён стереотип о том, что голоса в голове служат симптомом тяжёлого психического заболевания, и не всегда даже искренность пациента может изменить взгляд его близких на проблему.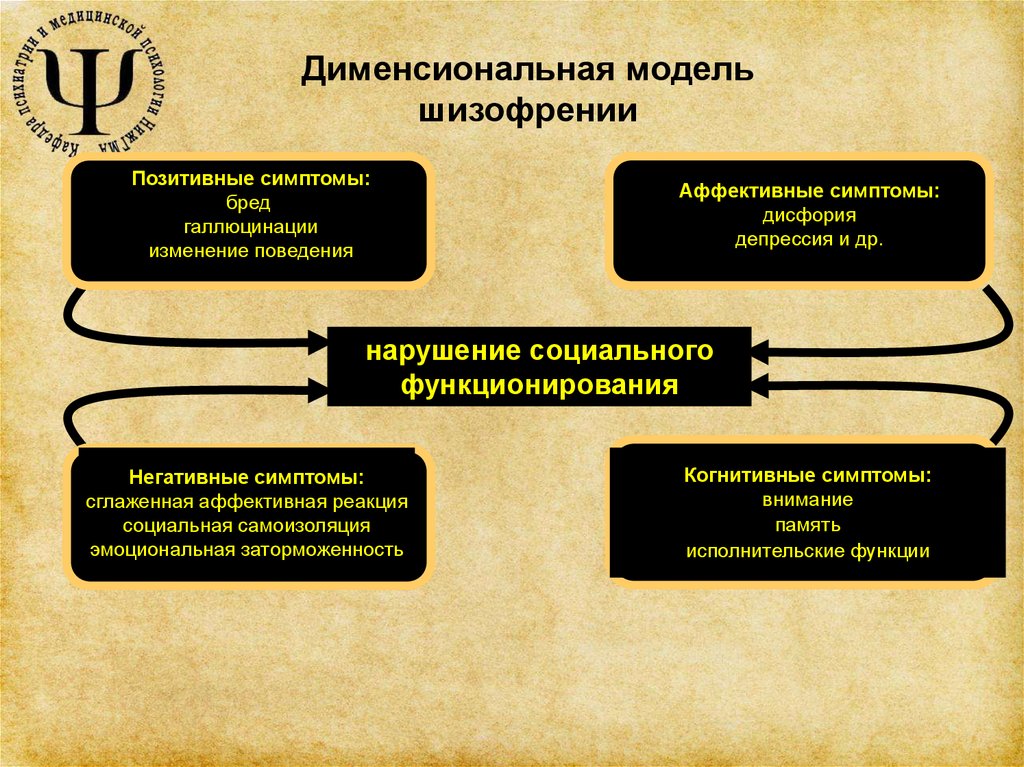 Однако это первое, что следует сделать в ходе лечения слуховых галлюцинаций.
Однако это первое, что следует сделать в ходе лечения слуховых галлюцинаций.
Поделиться:

Шизофрения характеризуется значительными нарушениями в восприятии реальности и изменениями поведения, такими как:

Люди с шизофренией часто также испытывают устойчивые когнитивные или мыслительные нарушения, затрагивающие память, внимание или навыки решения задач.
По меньшей мере у трети больных шизофренией наблюдается полная ремиссия симптомов (1). У некоторых периоды ремиссии и обострения симптомов сменяют друг друга на протяжении всей жизни, у других отмечается постепенное нарастание симптомов.
Шизофренией страдают примерно 24 миллиона человек, или 1 из 300 человек (0,32%) во всем мире. Среди взрослого населения этот показатель составляет 1 на 222 человек (0,45%) (2). Шизофрения отличается менее высокой распространенностью по сравнению с многими другими психическими расстройствами. Начало заболевания чаще всего приходится на поздний подростковый возраст и в возрасте от 20 до 30 лет; при этом у женщин отмечается тенденция к более позднему началу болезни.
Шизофрения часто сопровождается значительным стрессом и трудностями в личных отношениях, семейной жизни, социальных контактах, учебе, трудовой деятельности или других важных сферах жизни.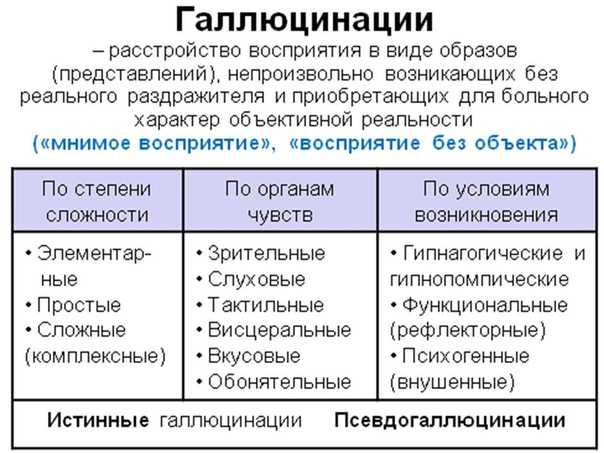
Вероятность ранней смерти у лиц с шизофренией в 2-3 раза выше среднего показателя в популяции (2). Часто это связано с физическими заболеваниями, например сердечно-сосудистыми заболеваниями, болезнями обмена веществ и инфекционными заболеваниями.
Больные шизофренией часто становятся объектом нарушений прав человека как в стенах психиатрических учреждений, так и в обычной жизни. Значительная стигматизация людей с этим заболеванием – широко распространенное явление, которое приводит к их социальной изоляции и оказывает негативное влияние на их отношения с окружающими, включая семью и друзей. Это создает почву для дискриминации, которая в свою очередь ограничивает доступ к медицинским услугам в целом, к образованию, жилью и трудоустройству.
Гуманитарные чрезвычайные ситуации и кризисы в области здравоохранения могут провоцировать сильный стресс и страх, нарушать работу механизмов социальной поддержки, вызывать изолированность и приводить к сбоям в функционировании служб здравоохранения и снабжения лекарственными средствами. Все эти потрясения могут оказывать негативное воздействие на жизнь людей с шизофренией, в частности обостряя существующие симптомы болезни. Во время чрезвычайных ситуаций люди с шизофренией в большей степени уязвимы к различным нарушениям прав человека и, в частности, сталкиваются с пренебрежением, остаются брошенными на произвол судьбы, лишаются крова, испытывают жестокое обращение и социальное отчуждение.
Все эти потрясения могут оказывать негативное воздействие на жизнь людей с шизофренией, в частности обостряя существующие симптомы болезни. Во время чрезвычайных ситуаций люди с шизофренией в большей степени уязвимы к различным нарушениям прав человека и, в частности, сталкиваются с пренебрежением, остаются брошенными на произвол судьбы, лишаются крова, испытывают жестокое обращение и социальное отчуждение.
Наука не установила какой-либо одной причины развития болезни. Считается, что шизофрения может быть следствием взаимодействия ряда генетических и внешних факторов. На возникновение и течение шизофрении также могут оказывать влияние психосоциальные факторы. В частности, с повышенным риском данного психического расстройства ассоциируется сильное злоупотребление марихуаной.
Услуги по оказанию помощиВ настоящее время во всем мире подавляющее большинство людей с шизофренией не получают психиатрической помощи. Примерно 50% пациентов, находящихся в психиатрических больницах, имеют диагноз «шизофрения» (4). Лишь 31,3% людей с психозом получают специализированную психиатрическую помощь (5). Большая часть ресурсов, выделяемых на услуги в области охраны психического здоровья, неэффективно расходуется на лечение пациентов, госпитализированных в психиатрических больницах.
Примерно 50% пациентов, находящихся в психиатрических больницах, имеют диагноз «шизофрения» (4). Лишь 31,3% людей с психозом получают специализированную психиатрическую помощь (5). Большая часть ресурсов, выделяемых на услуги в области охраны психического здоровья, неэффективно расходуется на лечение пациентов, госпитализированных в психиатрических больницах.
Имеющиеся научные данные четко указывают на то, что госпитализация в психиатрических больницах не является эффективным способом оказания помощи в связи с психическими расстройствами и регулярно ассоциируется с нарушением основных прав больных с шизофренией. Поэтому необходимо обеспечить расширение и ускорение работы по передаче функций в области оказания помощи при психических расстройствах от психиатрических учреждений на уровень местных сообществ. Такая работа должна начинаться с организации предоставления широкого спектра качественных услуг в области охраны психического здоровья на базе местных сообществ. Варианты оказания психиатрической помощи на базе местных сообществ включают интеграцию этого вида помощи в первичную медико-санитарную и больничную помощь общего профиля, создание общинных центров охраны психического здоровья, центров амбулаторной помощи, социального жилья с уходом за больными и социальных служб оказания помощи на дому. Важное значение имеет привлечение к процессу оказания помощи самого больного шизофренией, членов его семьи и членов местных общин.
Важное значение имеет привлечение к процессу оказания помощи самого больного шизофренией, членов его семьи и членов местных общин.
Существует целый ряд эффективных подходов к лечению людей с шизофренией, которые включают медикаментозное лечение, психообразование, семейную терапию, когнитивно-поведенческую терапию и психосоциальную реабилитацию (например, обучение жизненным навыкам). Важнейшими мероприятиями по оказанию помощи людям с шизофренией являются проживание с предоставлением ухода, обеспечение специальным жильем и помощь в трудоустройстве. Крайне важным для людей с шизофренией, а также для их семей и/или опекунов является подход, ориентированный на выздоровление, в рамках которого людям предоставляется возможность участия в принятии решений относительно их лечения.
Деятельность ВОЗВ Комплексном плане действий ВОЗ в области психического здоровья на 2013–2030 гг. предусмотрены шаги, необходимые для обеспечения оказания соответствующих услуг лицам с психическими расстройствами, включая шизофрению. Одна из ключевых рекомендаций Плана действий заключается в передаче функции по оказанию помощи от учреждений местным сообществам. Специальная инициатива ВОЗ в области охраны психического здоровья направлена на дальнейшее продвижение к целям, предусмотренным в Комплексном плане действий в области психического здоровья на 2013–2030 гг. путем обеспечения доступа еще 100 миллионов человек к качественной и доступной помощи при психических заболеваниях.
предусмотрены шаги, необходимые для обеспечения оказания соответствующих услуг лицам с психическими расстройствами, включая шизофрению. Одна из ключевых рекомендаций Плана действий заключается в передаче функции по оказанию помощи от учреждений местным сообществам. Специальная инициатива ВОЗ в области охраны психического здоровья направлена на дальнейшее продвижение к целям, предусмотренным в Комплексном плане действий в области психического здоровья на 2013–2030 гг. путем обеспечения доступа еще 100 миллионов человек к качественной и доступной помощи при психических заболеваниях.
В рамках Программы действий ВОЗ по ликвидации пробелов в области психического здоровья (mhGAP) ведется работа по созданию научно обоснованных технических руководств, методических пособий и комплектов учебных материалов в интересах расширения обслуживания в странах, особенно в условиях низкой обеспеченности ресурсами. Программа ориентирована на приоритетный перечень нарушений психического здоровья, включая психоз, и направлена на укрепление потенциала не специализированных медицинских работников в рамках комплексного подхода к охране психическое здоровья на всех уровнях оказания помощи. На настоящий момент Программа mhGAP осуществляется в более чем 100 государствах-членах ВОЗ.
На настоящий момент Программа mhGAP осуществляется в более чем 100 государствах-членах ВОЗ.
Проект ВОЗ «QualityRights» («Право на качественную помощь») предусматривает повышение качества медицинской помощи и более эффективную защиту прав человека в учреждениях, оказывающих психиатрическую и социальную помощь, и расширение возможностей различных организаций и объединений для отстаивания прав лиц с психическими расстройствами и психосоциальной инвалидностью.
Рекомендации ВОЗ по общинным службам охраны психического здоровья и подходам, ориентированным на потребности и права человека, содержат информацию для всех заинтересованных сторон, намеренных развивать или преобразовывать системы и службы охраны психического здоровья в соответствии с международными стандартами в области защиты прав человека, включая Конвенцию ООН о правах инвалидов.
(1) Harrison G, Hopper K, Craig T, Laska E, Siegel C, Wanderling J. Recovery from psychotic illness: a 15- and 25-year international follow-up study. Br J Psychiatry 2001;178:506-17.
Br J Psychiatry 2001;178:506-17.
(2) Institute of health Metrics and Evaluation (IHME). Global Health Data Exchange (GHDx). http://ghdx.healthdata.org/gbd-results-tool?params=gbd-api-2019-permalink/27a7644e8ad28e739382d31e77589dd7 (по состоянию на 25 сентября 2021 г.)
(3) Laursen TM, Nordentoft M, Mortensen PB. Excess early mortality in schizophrenia. Annual Review of Clinical Psychology, 2014;10, 425-438.
(4) WHO. Mental health systems in selected low- and middle-income countries: a WHO-AIMS cross-national analysis. WHO: Geneva, 2009
(5) Jaeschke K et al. Global estimates of service coverage for severe mental disorders: findings from the WHO Mental Health Atlas 2017 Glob Ment Health 2021;8:e27.
1. Клемперер Ф. Призраки, видения, голоса. БМЖ. 1992; 305:1518–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Sartorius N, Jablensky A, Korten A, Emberg G, Anker M, Cooper JE, et al. Ранние проявления и заболеваемость шизофренией при первом контакте в разных культурах. Психомед. 1986; 16: 909–28. [PubMed] [Google Scholar]
Ранние проявления и заболеваемость шизофренией при первом контакте в разных культурах. Психомед. 1986; 16: 909–28. [PubMed] [Google Scholar]
3. Алеман А., Ларой Ф. Галлюцинации. Вашингтон: округ Колумбия: Американская психологическая ассоциация; 2008. Наука об идиосинкразическом восприятии. [Академия Google]
4. Томас П., Матхур П., Готтесман И.И., Нагпал Р., Нимгаонкар В.Л., Дешпанде С.Н. Корреляты галлюцинаций при шизофрении: межкультурная оценка. Шизофр Рез. 2007; 92:41–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Йи Л., Корнер А.Дж., МакСвигган С., Мирес Р.А., Стивенсон Дж. Стойкий галлюциноз при пограничном расстройстве личности. Компр Психиатрия. 2005; 46: 147–54. [PubMed] [Google Scholar]
6. Каттинг Дж. Принципы психопатологии: Два мира — два разума — два полушария. Оксфорд: Издательство Оксфордского университета; 1997. [Google Scholar]
7. Хардинг А.Дж., Бро Г.А., Холлидей Г.М. Зрительные галлюцинации при болезни с тельцами Леви связаны с тельцами Леви в височной доле. Мозг. 2002; 125:391–403. [PubMed] [Google Scholar]
Мозг. 2002; 125:391–403. [PubMed] [Google Scholar]
8. Адачи Н., Ватанабэ Т., Мацуда Х., Онума Т. Гиперперфузия в латеральной височной коре, стриатуме и таламусе во время сложных зрительных галлюцинаций: однофотонная эмиссионная компьютерная томография у пациентов с болезнью Чарльза Синдром Бонне. Психиатр Clin Neurosci. 2000; 54: 157–62. [PubMed] [Академия Google]
9. Кесслер Р. Детские галлюцинации, предшествующие первому психотическому эпизоду. J Nerv Mental Dis. 1997; 185:115–6. [Google Scholar]
10. Грин К., Маккрири К. Явления. Лондон: Хэмиш Гамильтон; 1975. стр. 192–6. [Google Scholar]
11. Тянь А.Ю. Распространение галлюцинаций в популяции. Soc Psychiatr Psychiatr Epidemiol. 1991; 26: 287–92. [PubMed] [Google Scholar]
12. Охайон М. Распространенность галлюцинаций и их патологических ассоциаций среди населения в целом. Психиатр Рез. 2000;97: 153–64. [PubMed] [Google Scholar]
13. Van Os J, Hanssen M, Bijl RV, Strauss RA. Континуум психозов у нормальной популяции? Шизофр Рез. 2000;45:11–20. [PubMed] [Google Scholar]
2000;45:11–20. [PubMed] [Google Scholar]
14. Олфсон М., Льюис-Фернандес Р., Вайсман М.М., Федер А., Геймерофф М.Дж., Пиловски Д. и соавт. Психотические симптомы в городской лечебной практике. Am J Психиатрия. 2002; 159:1412–9. [PubMed] [Google Scholar]
15. Johns LC, Cannon M, Singleton N, Muray RM, Farrell M, Brugha T. Распространенность и корреляты самоотчетных психотических симптомов среди британского населения. Бр Дж. Психиатрия. 2004;185:298–305. [PubMed] [Google Scholar]
16. Дэвис М.Ф., Гриффин М., Вайс С. Аффективные реакции на слуховые галлюцинации в психотических, евангельских и контрольных группах. Br J Clin Psychol. 2001;40:361–70. [PubMed] [Google Scholar]
17. Милхэм А., Истон С. Распространенность слуховых галлюцинаций у медсестер в области психического здоровья. J Психиатр Уход за психическим здоровьем. 1998; 5:95–99. [PubMed] [Google Scholar]
18. Алеман А., Бокер К.Б., де Хаан Э.Х. Предрасположенность к галлюцинациям и яркость слуховых образов у нормальных субъектов. Перцептивные моторные навыки. 2001;93: 268–74. [PubMed] [Google Scholar]
Перцептивные моторные навыки. 2001;93: 268–74. [PubMed] [Google Scholar]
19. Waters FAV, Badcock JC, Maybery MT. Пересмотр факторной структуры шкалы галлюцинаций Лоне-Слэйда (LSHS-R) Person Ind Diff. 2003;35:1351–7. [Google Scholar]
20. Ларой Ф., Марчевски П., Ван дер Линден М. Многомерность предрасположенности к галлюцинациям: Факторная структура модифицированной версии шкалы галлюцинаций Лоне-Слейда в нормальном образце. Европейская психиатрия. 2004; 19:15–20. [PubMed] [Академия Google]
21. Ларой Ф., Ван дер Линден М. Сообщения нормальных субъектов о галлюцинациях. Может ли J Behav Sci. 2005; 37:33–43. [Google Scholar]
22. Ларой Ф., Коллиньон О., Ван дер Линден М. Мониторинг источника действий при предрасположенности к галлюцинациям. Познание нейропсихиатра. 2005; 10:105–23. [PubMed] [Google Scholar]
23. Баррет Т.Р., Этеридж Дж.Б. Вербальные галлюцинации у нормальных людей: I, Люди, которые слышат «голоса» Appl Cogn Psychol. 1992; 6: 379–87. [Google Scholar]
[Google Scholar]
24. Bentall RP, Slade PD. Надежность шкалы, измеряющей предрасположенность к галлюцинациям: краткий отчет. Человек Инд Разн. 1985;6:527–529. [Google Scholar]
25. Dhossche D, Ferdinand R, Van der Ende J, Hofstra MB, Verhulst F. Диагностический результат галлюцинаций, о которых сообщают сами подростки. Психомед. 2002; 32: 619–27. [PubMed] [Google Scholar]
26. McGee R, Williams S, Poulton R. Галлюцинации у непсихотических детей. J Am Acad Детская подростковая психиатрия. 2000; 39:12–3. [PubMed] [Google Scholar]
27. Йошизуми Т., Мурасе С., Хондзё С., Канеко Х., Мураками Т. Галлюцинаторные переживания в выборке японских детей из сообщества. J Am Acad Детская подростковая психиатрия. 2004;43:1030–6. [PubMed] [Академия Google]
28. Альтман Х., Коллинз М., Манди П. Субклинические галлюцинации и бред у непсихотических подростков. J Детская психологическая психиатрия. 1997; 38: 413–20. [PubMed] [Google Scholar]
29. Turvey CL, Schultz SK, Arndt S, Ellingrod V, Wallace R, Herzog R. Отчет опекуна о галлюцинациях и параноидальных бредах у пожилых людей в возрасте 70 лет и старше. Инт Психогер. 2001; 13: 241–9. [PubMed] [Google Scholar]
Отчет опекуна о галлюцинациях и параноидальных бредах у пожилых людей в возрасте 70 лет и старше. Инт Психогер. 2001; 13: 241–9. [PubMed] [Google Scholar]
30. Ливингстон Г., Китчен Г., Манела М., Катона С., Коупленд Дж. Симптомы преследования и нарушения восприятия в выборке пожилых людей. Ислингтонское исследование. Int J Geriatr Psychiatry. 2001; 16: 462–8. [PubMed] [Академия Google]
31. Cole MG, Dawson L, Dendukuri N, Belzile E. Распространенность и феноменология слуховых галлюцинаций среди пожилых людей, посещающих аудиологическую клинику. Int J Geriatr Psychiatry. 2002; 16: 219–24. [PubMed] [Google Scholar]
32. Lyketsos CG, Steinberg M, Tschanz JT, Nortn MC, Steffens DC, Breitner JC. Психические и поведенческие нарушения при деменции: результаты исследования памяти и старения в округе Кэш. Am J Психиатрия. 2000; 157: 708–14. [PubMed] [Академия Google]
33. Ларой Ф., Дефрут Ф., ван Ос Дж., Алеман А., Ван дер Линден М. Ассоциации между галлюцинациями и структурой личности в неклиническом образце: сравнение между молодыми и пожилыми образцами. Человек Инд Разн. 2005; 39: 189–200. [Google Scholar]
Человек Инд Разн. 2005; 39: 189–200. [Google Scholar]
34. Tranulis C, Sephery AA, Galinowski A, Stip E. Следует ли лечить слуховые галлюцинации повторяющейся транскраниальной магнитной стимуляцией. Метаанализ? Can J Психиатрия. 2008; 53: 577–86. [PubMed] [Google Scholar]
35. Fallon IR, Talbott RE. Постоянные слуховые галлюцинации: механизмы преодоления и последствия для управления. Психомед. 1981;11:329–39. [PubMed] [Google Scholar]
36. Ромме М.А., Хониг А., Норторн Э., Эшер А. Как справиться со слухом: подход эмансипатора. Бр Дж. Психиатрия. 1992; 161: 99–103. [PubMed] [Google Scholar]
37. О'Салливан К. Измерения преодоления слуховых галлюцинаций. J Психическое здоровье. 1994; 3: 351–61. [Google Scholar]
38. Наяни Т.Х., Дэвид А.С. Слуховая галлюцинация: феноменологический обзор. Психомед. 1996; 26: 177–89. [PubMed] [Академия Google]
39. Бак М., ван дер Спил Ф., Гюнтер Н., Радстейк С., Делеспол П., ван Ос Дж. Маастрихтская оценка стратегий преодоления (MACS-I): краткий инструмент для оценки преодоления психотических симптомов.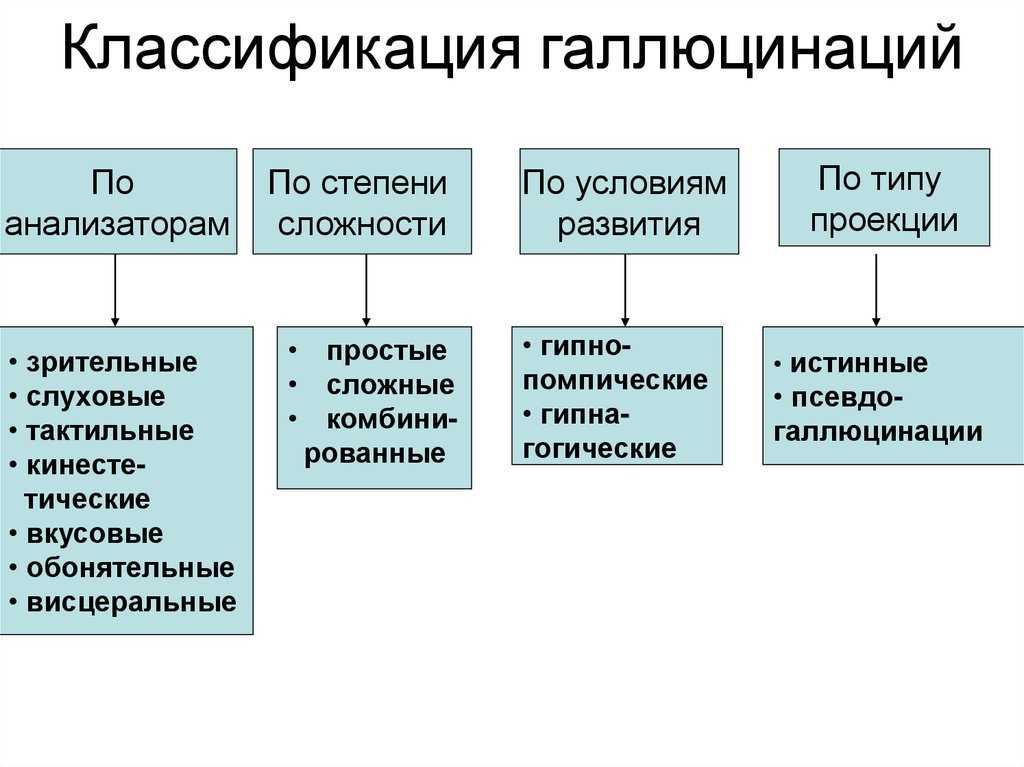 Acta Psychiatr Scand. 2001; 103:453–9. [PubMed] [Google Scholar]
Acta Psychiatr Scand. 2001; 103:453–9. [PubMed] [Google Scholar]
40. Кокшатт Г. Выбор голосов: взгляд слушателя на слышание голосов. Познание нейропсихиатра. 2004; 9: 9–11. [PubMed] [Google Scholar]
41. Rusch N, Angermeyer MC, Corrigan PW. Стигма психических заболеваний: концепции, последствия и инициативы по снижению стигмы. Европейская психиатрия. 2005;20:529–39. [PubMed] [Google Scholar]
42. Garety PA, Fowler D, Kuipers E. Когнитивно-поведенческая терапия симптомов, устойчивых к лекарствам. Шизофр Булл. 2000; 26: 73–86. [PubMed] [Google Scholar]
43. Valmaggia LR, van der Gaag M, Tarrier N, Pijnenborg M, Sloof CJ. Когнитивно-поведенческая терапия рефрактерных психотических симптомов шизофрении, резистентной к атипичным антипсихотикам. Бр Дж. Психиатрия. 2005; 186: 324–30. [PubMed] [Google Scholar]
44. Lynch D, Laws KR, McKennaa PJ. Когнитивно-поведенческая терапия тяжелого психического расстройства: действительно ли это работает. Метааналитический обзор хорошо контролируемых испытаний? Психологическая медицина. 2010;40:9–24. [PubMed] [Google Scholar]
2010;40:9–24. [PubMed] [Google Scholar]
45. Jenner JA, Nienhuis FJ, van de Willige G, Wiersma D. «Ударные» голоса пациентов с шизофренией могут надолго уменьшить стойкие слуховые галлюцинации и их бремя: 18-месячный результат рандомизированного контрольного исследования. . Can J Психиатрия. 2006; 51: 169–77. [PubMed] [Google Scholar]
Шизофрения
Узнайте, как распознавать различные типы галлюцинаций и бреда, которые являются одними из наиболее распространенных симптомов шизофрении
Кэтлин Смит, PhD, LPC
Медицинский обозреватель Рэнди Бресслер, PsyD
Галлюцинации и бред являются одними из наиболее распространенных симптомов шизофрении. Оба считаются положительными симптомами, то есть они не наблюдаются у здоровых людей.
Хотя эти слова иногда используются взаимозаменяемо, каждое из них представляет собой отдельный опыт.
Галлюцинации определяются как переживания и ощущения, которые не воспринимаются другими. Однако человеку, испытывающему их, они могут казаться реальными, срочными и яркими. Примерно 70% больных шизофренией испытывают галлюцинации.
Слуховые галлюцинации чаще всего возникают у больных шизофренией и могут включать в себя слышание голосов — иногда нескольких голосов — или других звуков, таких как шепот или бормотание. Голоса могут казаться злыми или настойчивыми и часто предъявляют требования к галлюцинирующему человеку.
Зрительные галлюцинации включают в себя видение объектов, людей, света или узоров, которых на самом деле нет. Визуализация мертвых любимых, друзей или других людей, которых они знали, может быть особенно неприятным. Восприятие также может быть изменено, что приводит к трудностям в оценке расстояния.
Обонятельные галлюцинации связаны с обонянием или вкусом, как хорошим, так и плохим, которых на самом деле нет. Это может быть особенно опасно, если человек считает, что его отравили, и воздерживается от еды.
Тактильные галлюцинации — это ощущения движения или ощущений в теле, которых на самом деле нет, например, касание тела руками или ползание насекомых вокруг или внутри вас.
Наличие галлюцинаций само по себе не указывает на шизофрению. Люди с расстройствами настроения, шизоаффективными расстройствами, другими психическими расстройствами и нейродегенеративными заболеваниями, такими как болезнь Альцгеймера и Паркинсона, также могут галлюцинировать. Галлюцинации могут возникать при засыпании (известные как гипнагогические галлюцинации) или при пробуждении (известные как гипнопомпические галлюцинации). Те, кто употребляет психоактивные вещества, такие как алкоголь, марихуана, кокаин и ЛСД, также могут испытывать сенсорные нарушения.
Бредовые идеи определяются как убеждения, противоречащие реальности. Бредовые идеи являются одним из наиболее частых симптомов шизофрении. Эти убеждения могут включать:
Бред преследования: Когда человек считает, что человек, группа или организация жестоко обращаются с ним или причиняют ему вред, несмотря на противоречивые доказательства.
Эротоманические заблуждения: Когда человек верит, что другой человек любит его, несмотря на отсутствие доказательств. Этот другой человек часто является знаменитостью или лицом, наделенным властью.
Соматический бред: Когда человек считает, что болен или что его тело поражено странным состоянием, несмотря на противоречивые доказательства.
Грандиозный бред: Когда человек считает, что обладает превосходными способностями или качествами (т.е. талантом, славой, богатством), несмотря на отсутствие доказательств.
Иногда человек испытывает повторяющуюся тему в своих бредах в течение определенного периода времени, что делает их более убедительными для человека, переживающего их.
Старайтесь сохранять спокойствие и не чувствовать себя подавленным, сбитым с толку или бояться того, что кто-то испытывает галлюцинации или бред. Спокойный нрав может помочь человеку соединиться с реальностью. Вот несколько дополнительных советов:
Наше понимание галлюцинаций и бреда предполагает, что они могут быть вызваны широким спектром условий. Те, кто их испытывает, могут испытывать стыд и/или страх, что может затруднить продуктивный разговор. Попробуйте мягко объяснить, что вы не можете видеть или слышать то, что они переживают, и вам нужна помощь, чтобы понять это.
Те, кто их испытывает, могут испытывать стыд и/или страх, что может затруднить продуктивный разговор. Попробуйте мягко объяснить, что вы не можете видеть или слышать то, что они переживают, и вам нужна помощь, чтобы понять это.
Постарайтесь проявить сочувствие. Галлюцинации — это очень поглощающий опыт. Говорите медленно и четко и часто используйте имя человека. Управление собственным беспокойством побудит галлюцинирующего человека быть более отзывчивым.
Не спорь с галлюцинациями или ошибочными наблюдениями. Бесполезно бросать вызов человеку, который борется. Вместо этого воздержитесь от осуждения; работать, чтобы оставаться вовлеченным, говорить спокойным голосом и прилагать согласованные усилия, чтобы понять, что переживает человек; скажите им, что у каждого из вас свое восприятие мира; не сосредотачивайтесь на исправлении их психотического мышления и не поощряйте их искаженную реальность; и подчеркните, что вы здесь как опора и можете получить помощь, если потребуется.
Если вы чувствуете, что не можете помочь человеку, страдающему психозом, обратитесь за помощью. Узнайте, есть ли надежный друг, член семьи, общественный ресурс или эксперт в области психического здоровья/медицинский работник, который следит за их уходом, к которому вы можете обратиться. Если вас беспокоит безопасность, касается ли это вас или того, кто испытывает нарушения мышления, позвоните по номеру 911 или, если вы чувствуете себя в безопасности, доставьте их в отделение неотложной помощи в местном медицинском центре.
Полезные онлайн-ресурсы включают Национальный институт психического здоровья, Национальный альянс по психическим заболеваниям (NAMI) (который также предлагает группы поддержки и другие личные ресурсы) и Институт детского разума.
Галлюцинации и бред могут быть пугающими, но лекарства, терапия, психологическое образование и поддержка семьи могут изменить ситуацию. Симптомы никогда не исчезнут полностью, но люди, страдающие от этих проблем, могут научиться справляться с ними.