2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
"Тяжелую болезнь в начале легче вылечить, но трудно распознать. Когда же она усиливается, ее легче распознать, но уже труднее вылечить" Макиавелли
Смертность от ревматической болезни сердца
Watkins D, et al. N Engl J Med. 2017;377:713–22.
ДИАГНОСТИКА СТРЕПТОКОККОВОЙ ИНФЕКЦИИ
• Клиника: лихорадка >38ºC, передняя шейная лимфаденопатия, нет кашля, охриплости голоса, конъюнктивита.Бета-гемолитический стрептококк группы А
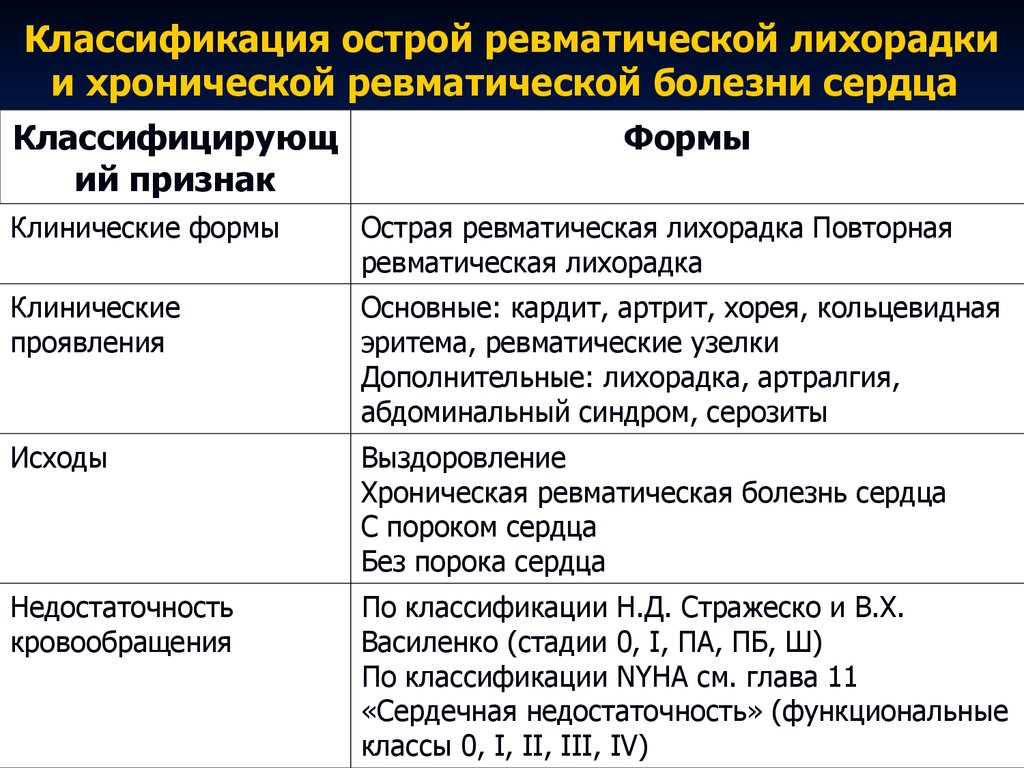
КРИТЕРИИ РЕВМАТИЧЕСКОЙ ЛИХОРАДКИ (Jones T., 1944; AHA)
Большие критерииМалые критерии
• Полиартралгия (моноартралгия при высоком риске).
• Лихорадка ≥38.5°C.
• СОЭ ≥60 мм/ч (≥30 мм/ч при высоком риске) и/или СРБ ≥3.0 мг/дл.
• >PR интервала (исключая кардит).
Ds: 2 больших или 1 большой + 2 малых критерия + стрептококковая инфекция.
Экспресс-тест стрептококковой инфекции
Чувствительность 65–80%, специфичность 95%.
РЕВМАТИЧЕСКИЙ АРТРИТ
Локализация частаяЛокализация редкая
• Плечевые суставы,
• мелкие суставы кистей рук,
• тазобедренные суставы.
Характеристика
• В первой атаке 75%,
• нередко единственный большой критерий,
• через 2–3 нед после стрептококковой инфекции,
• асимметричный,
• мигрирующий,
• непродолжительный (до 2–3 нед без лечения),
• без деструкций и деформаций,
• полиартрит (>3 суставов),
• быстрый (до 48 ч) эффект салицилатов.
Часто поражаемые суставы
ЭХОКАРДИОГРАФИЧЕСКИЕ КРИТЕРИИ РЕВМАТИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА (ВОЗ)
Определенная ревматическая болезнь сердцаПатологическая митральная регургитация
(все четыре критерия должны быть)
• Выявлена в двух исследованиях.Патологическая аортальная регургитация
(все четыре критерия должны быть)
• Выявлена в двух исследованиях.
Морфологические признаки РБС митрального клапана
• Толщина передней створки ≥3, 4 или 5 мм (при возрасте <21, 21–40, >40 лет).
• Утолщение хорды.
• Ограничение движения створки.
• Сильные колебания конца створки в систолу.
Морфологические признаки РБС аортального клапана
• Нерегулярное или локальное утолщение створки.
• Дефект смыкания.
• Ограничение движения створки.
• Пролапс.
Стрептококковый фарингит
КЛАССИФИКАЦИЯ (АРР)
• Варианты: острая, повторная ревматическая лихорадка.
Механизм поражения сердца
Karthikeyan G, Guilherme L. The Lancet. 2018;10142:161–74.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Острая ревматическая лихорадка: миокардит, фибрилляция предсердий, митральный вальвулит, мигрирующий полиартрит. [І01.1]Ревматические вегетации на митральном клапане
ЛЕЧЕНИЕ
• Антибиотики: бензилпенициллин 1.2 млн. ЕД/сут 10 дней, эритромицин 250 мг 4 раза.Ревматический митральный стеноз
ВТОРИЧНАЯ ПРОФИЛАКТИКА (ВОЗ)
• Постоянная антибиотикотерапия пациентов после ревматической лихорадки или с ревматической болезнью сердца для предупреждения стрептококкового фарингита и повторных атак ревматической лихорадки.
ПЕРВИЧНАЯ ПРОФИЛАКТИКА
• Лечение стрептококкового фарингита для предупреждения развития ревматической лихорадки (FDA).10.04.2020. © Белялов Ф.И., 2004–2022.
Лечением заболевания острая ревматическая лихорадка занимается оториноларинголог
В ряде случаев требуется консультация кардиолога, невролога.
Острая ревматическая лихорадка (ОРЛ) — негнойное осложнение, которое возникает через 2-4 недели после перенесенного стрептококкового тонзиллофарингита.
Стрептококковый тонзиллофарингит (далее БГСА-фарингит) — острое инфекционное заболевание с поражением лимфоидного аппарата и слизистой оболочки глотки.
Особую опасность представляют осложнения БГСА-фарингита, которые делятся на:
Острую ревматическую лихорадку и ревматическую болезнь сердца называют болезнями бедности и экономического неблагополучия. Осложнения, вызванные БГСА, являются основной причиной смерти от сердечно-сосудистых заболеваний у людей в возрасте до 50 лет, проживающих в развивающихся странах. ОРЛ может возникнуть в любом возрасте.
Во всем мире ежегодно регистрируется около 470 000 новых случаев ОРЛ и 275 000 случаев смерти, связанных с ревматическим пороком сердца.
Чаще всего ОРЛ встречается у детей от 5 до 15 лет. ОРЛ развивается в 0,5-3% случаев, если БГСА-фарингит не лечили.
Причины развития ОРЛ определены не полностью, но роль БГСА в этом процессе очевидна: ОРЛ возникает только после БГСА-фарингита или скарлатины с сопутствующим фарингитом и не возникает после инфекций кожи и мягких тканей. Предполагается, что это связано с различным иммунным ответом на кожную и глоточную инфекцию, а также с отсутствием ревматогенного потенциала у штаммов, вызывающих кожные инфекции.
Для диагностики ОРЛ используются большие и малые критерии Джонса (Jones Criteria), разработанные американской кардиологической ассоциацией.
Пять больших критериев:
1. Кардит и вальвулит — развивается в 50-70% случаев.
Поражение слоев и клапанов сердца. Возникает в течение 3 недель после БГСА-фарингита. Начинается как правило с эндокардита с последующим развитием панкардита, из клапанов сердца чаще поражаются митральный и аортальный. Прогрессирование заболевания может длиться годами после ОРЛ и приводить к сердечной недостаточности.
Прогрессирование заболевания может длиться годами после ОРЛ и приводить к сердечной недостаточности.
2. Артрит (мигрирующий полиартрит) — развивается в 35-66% случаев.
Воспаление сустава — самое раннее проявление ОРЛ, возникает в течение 21 дня после БГСА-фарингита, длится 4 недели и проходит без следа. Чаще поражается коленный, голеностопный, локтевой, лучезапястный суставы. Артрит носит мигрирующий характер — последовательно поражаются несколько суставов.
3. Поражение центральной нервной системы (ревматическая хорея, хорея Сайденхема, «пляска Святого Витта») — развивается в 10-30% случаев.
Резкие, неритмичные, непроизвольные движения конечностей, мышечная слабость, эмоциональные расстройства. Возникает через 1-8 месяцев после острого БГСА-фарингита. Чаще затрагивается мимическая мускулатура, могут наблюдаться нарушения речи. Эмоциональные изменения проявляются вспышками неуместного поведения, включая плач и беспокойство. У 17-35% пациентов может перерастать в обсессивно-компульсивное расстройство.
4. Ревматическая эритема — развивается менее, чем в 6% случаев.
Розовая или бледно-красная не зудящая кольцевидная сыпь. Локализуется на теле или конечностях, но не на лице. Сыпь может появляться, исчезать, возникать снова.
5. Подкожные узелки — развиваются менее, чем в 10% случаев.
Плотные безболезненные образования от нескольких миллиметров до 2 см. Сохраняются не более месяца. Локализация узелков — чаще над костью, на разгибательных поверхностях, симметрично. Кожа над узелком не воспалена, подвижная.
Малые критерии:
Диагноз ОРЛ устанавливается на основании:

Всем пациентам с подозрением на ОРЛ обязательно проводится ЭКГ и ЭхоКГ (УЗИ сердца) для выявления морфологических изменений клапанов сердца и признаков патологической регургитации (обратного заброса крови). Лабораторные исследования по показаниям (так как они являются неспецифическими) — СОЭ и СРБ. При признаках хореи необходим неврологический осмотр.
Эрадикация БГСА-инфекции необходима независимо от того, есть ли признаки фарингита. Антибактериальная терапия проводится аналогично терапии при остром тонзиллофарингите.
Симптоматическая терапия:
Первичная — своевременная диагностика и лечение БГСА-фарингита.
Вторичная — предотвращение новых эпизодов БГСА-инфекции, в том числе эрадикация БГСА даже при бессимптомном носительстве.
Длительность антибиотикопрофилактики определяется на основании особенностей имеющегося патологического процесса. Если речь о постстрептококковом артрите, ее можно ограничить 1-2 годами. При ОРЛ без кардита длительность приема антибиотиков составляет 5 лет или до 21 года пациента (что дольше), ОРЛ с кардитом без последствий — 10 лет или до 21 года (что дольше), ОРЛ с поражением клапанов сердца — 10 лет или до 40 лет (что дольше), а иногда пожизненно.
Мы проводим своевременную диагностику и адекватное лечение БГСА-фарингита, что снижает частоту ОРЛ почти на 70%. При выборе антибактериальной терапии всегда отдаем предпочтение антибиотикам пенициллинового ряда — как самым эффективным препаратам, доказанно снижающим частоту развития ОРЛ. Мы никогда не сокращаем курс антибактериальной терапии при клиническом улучшении. При выявлении БГСА-фарингита не назначаем местное лечение (полоскания, спреи) в ущерб системной антибактериальной терапии.
Мы никогда не сокращаем курс антибактериальной терапии при клиническом улучшении. При выявлении БГСА-фарингита не назначаем местное лечение (полоскания, спреи) в ущерб системной антибактериальной терапии.
Мы проводим адекватную эрадикационную терапию БГСА при ОРЛ с целью предотвращения рецидивов и прогрессирования ревматической болезни сердца. Предлагаем полное обследование при диагностированной ОРЛ — ЭКГ, ЭХО-КГ, консультирование у кардиолога и невролога с подбором необходимой терапии.
Автор:
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Дата публикации: 9 Января 2020
Дата обновления: 2 Декабря 2022
Острая ревматическая лихорадка является отсроченным осложнением фарингита и кожных инфекций, вызванных Streptococcus pyogenes , которые также называются группой A Streptococcus (стрептококк группы A). Этиология, клинические особенности, диагностика и варианты лечения, прогноз и осложнения, а также профилактика описаны ниже.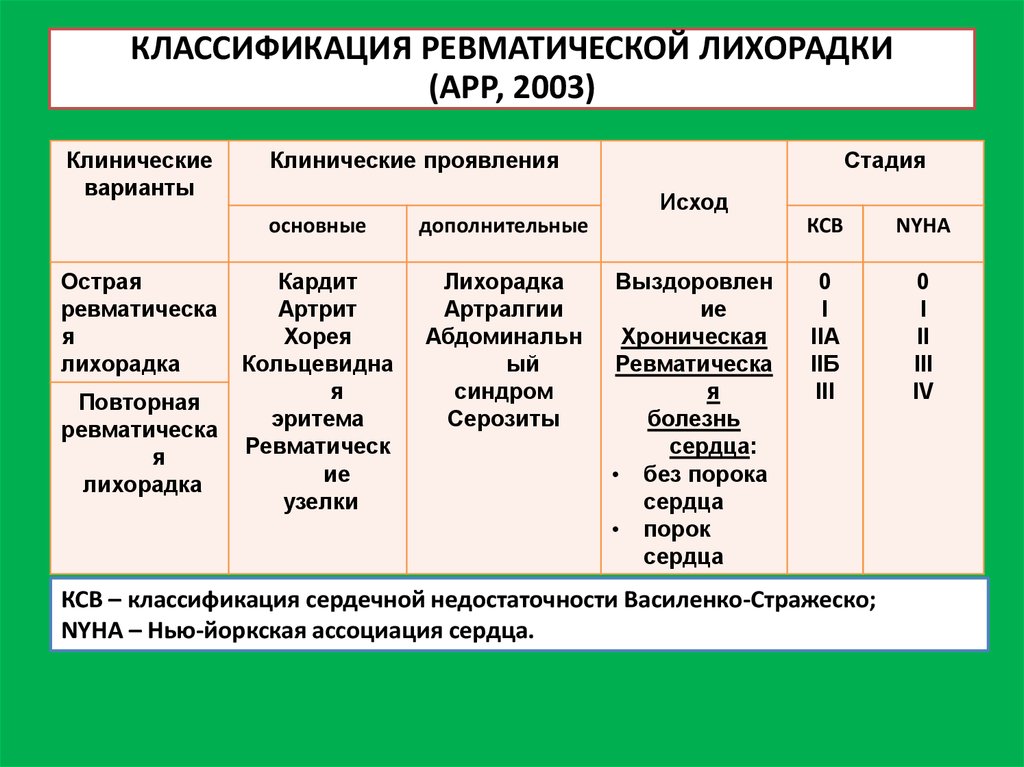
Острая ревматическая лихорадка — это негнойное отсроченное последствие фарингита и кожных инфекций, таких как импетиго, вызванное S.pyogenes . Точный процесс заболевания до конца не известен. Однако заболевание частично обусловлено аутоиммунным ответом на инфекцию S. pyogenes с вовлечением нескольких систем органов. Вовлеченные системы органов обычно включают сердце, суставы и центральную нервную систему. Стрептококковый фарингит обычно предшествует возникновению острой ревматической лихорадки за 1–5 недель. 1
S. pyogenes представляют собой грамположительные кокки, которые растут цепочками (см. рис. 1). Они проявляют β-гемолиз (полный гемолиз) при выращивании на чашках с кровяным агаром. Они принадлежат к группе А в системе классификации Лансфилда для β-гемолитических Streptococcus , поэтому их также называют стрептококками группы А.
Рисунок 1. Streptococcus pyogenes (группа A Streptococcus ) при окраске по Граму. Источник: Библиотека изображений общественного здравоохранения, CDC
Источник: Библиотека изображений общественного здравоохранения, CDC
Острая ревматическая лихорадка обычно характеризуется лихорадкой и поражает несколько систем органов.
Кардит является основным кардиальным проявлением острой ревматической лихорадки, встречается в 50–70% случаев первых эпизодов и связан с вальвулитом. Клинические признаки кардита включают кардиомегалию, впервые появившиеся шумы в сердце (обычно при пороках митрального или аортального клапана), шум трения перикарда, перикардиальный выпот и застойную сердечную недостаточность. Кроме того, на электрокардиографии можно увидеть удлиненный интервал PR.
Также может присутствовать субклинический кардит. В этих случаях классические шумы могут быть не оценены при физикальном обследовании, а заболевание клапана обнаруживается исключительно с помощью эхокардиографии/доплеровского исследования. 2,3 Кардит — единственное проявление, которое может привести к длительной инвалидности или смерти.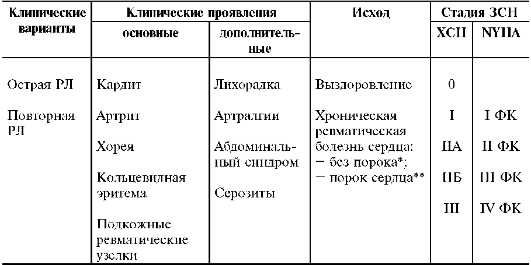
Полиартрит является основным заболеванием опорно-двигательного аппарата. Артрит обычно мигрирующий и поражает следующие крупные суставы: локтевые, запястные, коленные и голеностопные. Поражение суставов может варьироваться от общей артралгии до болезненного воспалительного артрита.
Подкожные узелки и краевая эритема являются двумя основными кожными проявлениями. Подкожные узелки плотные, безболезненные, разного размера (обычно от нескольких миллиметров до 2 сантиметров в диаметре) и обычно обнаруживаются на разгибательных поверхностях суставов. Узелки чаще всего присутствуют у пациентов с кардитом.
Краевая эритема представляет собой эритематозное, незудящее, безболезненное пятнистое поражение на туловище или проксимальных отделах конечностей. Поражения преходящи и имеют тенденцию распространяться наружу с просветлением в центре и часто описываются как серпигинозные.
Хорея, также называемая хореей Сиденгама или пляской Святого Вита, является основным проявлением центральной нервной системы. Хорея — неврологическое расстройство, характеризующееся резкими, бесцельными, неритмичными, непроизвольными движениями, часто сопровождающееся мышечной слабостью и эмоциональной лабильностью. Хорея часто появляется после других проявлений острой ревматической лихорадки. Он также может появиться как единственное проявление острой ревматической лихорадки. 1,4
Хорея — неврологическое расстройство, характеризующееся резкими, бесцельными, неритмичными, непроизвольными движениями, часто сопровождающееся мышечной слабостью и эмоциональной лабильностью. Хорея часто появляется после других проявлений острой ревматической лихорадки. Он также может появиться как единственное проявление острой ревматической лихорадки. 1,4
Неадекватное лечение антибиотиками стрептококкового фарингита или его отсутствие увеличивает риск развития острой ревматической лихорадки. Примерно у трети пациентов острая ревматическая лихорадка следует за субклиническими стрептококковыми инфекциями или инфекциями, по поводу которых не обращались за медицинской помощью. 1
Лица с историей острой ревматической лихорадки имеют повышенный риск рецидива с последующими стрептококковыми инфекциями глотки. 1,5 Риск рецидива после стрептококковой инфекции наиболее высок в течение первых нескольких лет после первичного приступа, а затем снижается.
Заболеваемость острой ревматической лихорадкой наиболее высока у детей в возрасте от 5 до 15 лет. Острая ревматическая лихорадка очень редко встречается у детей в возрасте 3 лет и младше в Соединенных Штатах. Впервые острая ревматическая лихорадка редко встречается у взрослых, хотя рецидивы могут возникать во взрослом возрасте. 5, 6
Скученность, например, в школах, военных казармах и детских садах, увеличивает риск распространения стрептококка группы А и, таким образом, увеличивает риск развития острой ревматической лихорадки.
Дифференциальный диагноз острой ревматической лихорадки широк из-за различных симптомов заболевания. Дифференциальный диагноз может включать, но не ограничивается: ревматоидным артритом, ювенильным идиопатическим артритом, септическим артритом, системной красной волчанкой, сывороточной болезнью, болезнью Лайма, инфекционным эндокардитом, вирусным миокардитом, пурпурой Шенлейна-Геноха, подагрой, саркоидозом, лейкемией и болезнью Ходжкина. болезнь. 1
болезнь. 1
Определенного диагностического теста на острую ревматическую лихорадку не существует. Клинический диагноз острой ревматической лихорадки следует ставить с использованием критериев Джонса. Пересмотренная версия критериев Джонса 2015 года, одобренная Американской кардиологической ассоциацией, теперь включает субклинический кардит в качестве основного критерия и стратификацию основных и второстепенных критериев на основе эпидемиологического риска (например, группы низкого, среднего или высокого риска). 2
Наличие 2 основных проявлений или 1 большого и 2 малых проявлений (см. ниже) указывает на высокую вероятность начальной острой ревматической лихорадки в любой группе риска. Более одного сустава и более одного кардиального проявления могут быть классифицированы только как один большой или один второстепенный критерий, но не оба одновременно. Например, при наличии признаков кардита (основной критерий) удлиненный интервал PR не следует также учитывать в качестве второстепенного критерия. Точно так же, если есть признаки артрита (основной критерий), то артралгию не следует также учитывать как второстепенный критерий.
Точно так же, если есть признаки артрита (основной критерий), то артралгию не следует также учитывать как второстепенный критерий.
В большинстве случаев также должны быть признаки предшествующей стрептококковой инфекции группы А. 2 Доказательства, подтверждающие предшествующую инфекцию стрептококком группы А, включают:
Начало страницы
| Часть A. Для всех групп пациентов с признаками предшествующей стрептококковой инфекции группы А | ||
|---|---|---|
| Диагноз: Начальная ОРЛ | 2 больших проявления или 1 большое плюс 2 малых проявления | |
| Диагноз: Рецидивирующая ОРЛ | 2 больших проявления или 1 большое плюс 2 малых проявления или 3 незначительных проявления | |
| Группы населения с низким уровнем риска* | Население умеренного и высокого риска* | |
Часть B. Основные проявления Основные проявления | Кардитис
Артрит
Хорея Краевая эритема Подкожные узелки | Кардитис
Артрит
Хорея Краевая эритема Подкожные узелки |
| Часть C. Незначительные проявления | Полиартралгия Лихорадка (≥38,5 o С) Повышенные реактанты острой фазы (СОЭ ≥60 мм в первый час и/или СРБ ≥3,0 мг/дл) Удлиненный интервал PR на электрокардиографии с учетом возрастной изменчивости (если только кардит не является основным критерием) | Моноартралгия Лихорадка (≥38 o С) Повышенные реагенты острой фазы (СОЭ ≥30 мм/ч и/или СРБ >3,0 мг/дл) Удлиненный интервал PR на электрокардиографии с учетом возрастной изменчивости (если только кардит не является основным критерием) |
ОРЛ = острая ревматическая лихорадка; СОЭ = скорость оседания эритроцитов; СРБ = С-реактивный белок; мм = миллиметры; мг/дл = миллиграммы на децилитр
*Население с низким уровнем риска определяется как заболеваемость острой ревматической лихорадкой < 2 на 100 000 детей школьного возраста или всех возрастов Распространенность ревмокардита ≤1 на 1000 населения в год. Те, кто не входит в популяцию с низким уровнем риска, определяются как люди с умеренным или высоким риском в зависимости от их референтной популяции.
Те, кто не входит в популяцию с низким уровнем риска, определяются как люди с умеренным или высоким риском в зависимости от их референтной популяции.
Кроме того, рутинная эхокардиография/допплерография в настоящее время рекомендуется для всех подтвержденных или подозреваемых случаев острой ревматической лихорадки, независимо от наличия или отсутствия шума при физикальном обследовании. 2 Сердечный шум без эхокардиографических признаков кардита и других клинических признаков или симптомов может исключить наличие ревмокардита. 2
В некоторых случаях предварительный диагноз острой ревматической лихорадки может быть поставлен без выполнения критериев Джонса. Например, когда отсутствуют клинические данные в районах с высокой заболеваемостью острой ревматической лихорадкой, необходимо использовать клиническую оценку в отношении соответствующего диагноза и применения антибиотикопрофилактики. 2 Кроме того, острая ревматическая лихорадка может рассматриваться в случаях хореи и вялотекущего хронического кардита, несмотря на отсутствие лабораторного подтверждения наличия стрептококка группы А или выполнения критериев Джонса. 2
2
Лица с историей ревматической болезни сердца или предшествующим эпизодом острой ревматической лихорадки подвергаются повышенному риску рецидивов острой ревматической лихорадки. У этих лиц предварительный диагноз рецидива может быть поставлен при наличии документированной стрептококковой инфекции группы А с любым из следующих признаков: 2
Дополнительную информацию см. в таблице выше.
При наличии 3 незначительных проявлений диагноз рецидивирующей острой ревматической лихорадки следует ставить только в том случае, если исключены другие более вероятные причины.
Пациенты с острой ревматической лихорадкой должны начинать терапию для симптоматического лечения острой ревматической лихорадки, включая салицилаты и противовоспалительные препараты для снятия воспаления и снижения температуры, а также лечение сердечной недостаточности. Этим пациентам также следует начать лечение антибиотиками для лечения фарингита, вызванного стрептококком группы А, независимо от наличия или отсутствия фарингита на момент постановки диагноза, чтобы исключить остаточное носительство стрептококка группы А. 5
Этим пациентам также следует начать лечение антибиотиками для лечения фарингита, вызванного стрептококком группы А, независимо от наличия или отсутствия фарингита на момент постановки диагноза, чтобы исключить остаточное носительство стрептококка группы А. 5
Ревматическая болезнь сердца является наиболее важным долгосрочным последствием острой ревматической лихорадки из-за ее способности вызывать инвалидность или смерть. 1 Невылеченная ревматическая лихорадка увеличивает риск повторных приступов и ухудшает прогноз. Прогноз связан с предотвращением повторных приступов, степенью поражения клапанов сердца и степенью общего поражения сердца. Сердечные осложнения могут различаться по степени тяжести и включать, помимо прочего, перикардит, эндокардит, аритмии, поражение клапанов и застойную сердечную недостаточность.
Диагностика и адекватное лечение антибиотиками стрептококкового фарингита группы А является основным средством профилактики острой ревматической лихорадки. Однако примерно у трети пациентов острая ревматическая лихорадка следует за субклиническими стрептококковыми инфекциями или инфекциями, по поводу которых не обращались за медицинской помощью. 1
Однако примерно у трети пациентов острая ревматическая лихорадка следует за субклиническими стрептококковыми инфекциями или инфекциями, по поводу которых не обращались за медицинской помощью. 1
Вторичная профилактика ревматизма требует профилактического применения антибиотиков для снижения вероятности повторных приступов у лиц с острой ревматической лихорадкой в анамнезе. Поскольку острая ревматическая лихорадка часто рецидивирует с последующей инфекцией стрептококкового фарингита группы А, продолжительность долгосрочной профилактики следует подбирать индивидуально, но обычно она показана по крайней мере до 21 года. Профилактика обычно включает внутримышечную инъекцию бензатин пенициллина каждые 4 недели или пероральный пенициллин V дважды. повседневная. Сульфадиазин или пероральные макролиды можно принимать ежедневно людям с аллергией на пенициллин. 5,7 Текущие рекомендации Американской кардиологической ассоциации больше не рекомендуют профилактику бактериального эндокардита для пациентов с ревматическим заболеванием сердца, если у пациента нет протеза клапана. 8
8
Распространение стрептококковой инфекции группы А можно уменьшить, если тщательно соблюдать гигиену рук, особенно после кашля и чихания, перед приготовлением пищи или приемом пищи, а также соблюдать респираторный этикет (например, прикрывать рот при кашле или чихании). Лечение инфицированного человека антибиотиком в течение 12 часов или дольше обычно устраняет его способность передавать бактерии. Таким образом, люди со стрептококковым фарингитом или импетиго группы А должны оставаться дома, не ходить на работу, в школу или в детский сад до тех пор, пока:
Заболеваемость острой ревматической лихорадкой значительно снизилась в развитых странах за последнее столетие, и в настоящее время она значительно реже встречается в Соединенных Штатах по сравнению с менее развитыми странами. 9 Однако во всем мире ревматическая болезнь сердца остается серьезной причиной сердечно-сосудистых заболеваний.
Глобальные оценки бремени болезни:
Ежегодная национальная заболеваемость острой ревматической лихорадкой в Соединенных Штатах в значительной степени неизвестна, поскольку это заболевание больше не подлежит регистрации на национальном уровне; однако, вероятно, существуют значительные региональные различия. Например, на Гавайях и в Американском Самоа ежегодные показатели заболеваемости выше, чем в континентальной части Соединенных Штатов, и могут достигать 1,1–1,5 случая на 1000 населения. 13,14 В 1977–1981 гг. показатель в Теннесси оценивался в 0,6 случая на 100 000 населения. 15 Уровень заболеваемости в Юте, штате, где в 1980-х годах отмечались рецидивы острой ревматической лихорадки, оценивается в 3,7 случая на 100 000 населения. 16 Данные о госпитализации показывают, что жители азиатских/тихоокеанских островов, выходцы из Латинской Америки, чернокожие и коренные американцы с большей вероятностью были госпитализированы по поводу острой ревматической лихорадки, чем белые люди. 17
16 Данные о госпитализации показывают, что жители азиатских/тихоокеанских островов, выходцы из Латинской Америки, чернокожие и коренные американцы с большей вероятностью были госпитализированы по поводу острой ревматической лихорадки, чем белые люди. 17
Ревматическая лихорадка — это воспалительное заболевание, которое может развиться при неправильном лечении ангины или скарлатины. Стрептококковая ангина и скарлатина вызываются инфекцией стрептококковыми (strep-toe-KOK-us) бактериями.
Ревматическая лихорадка чаще всего поражает детей в возрасте от 5 до 15 лет. Однако она может развиться у детей младшего возраста и у взрослых. Хотя стрептококк в горле распространен, ревматическая лихорадка редко встречается в Соединенных Штатах и других развитых странах.
Ревматическая лихорадка может вызвать необратимое поражение сердца, включая повреждение сердечных клапанов и сердечную недостаточность.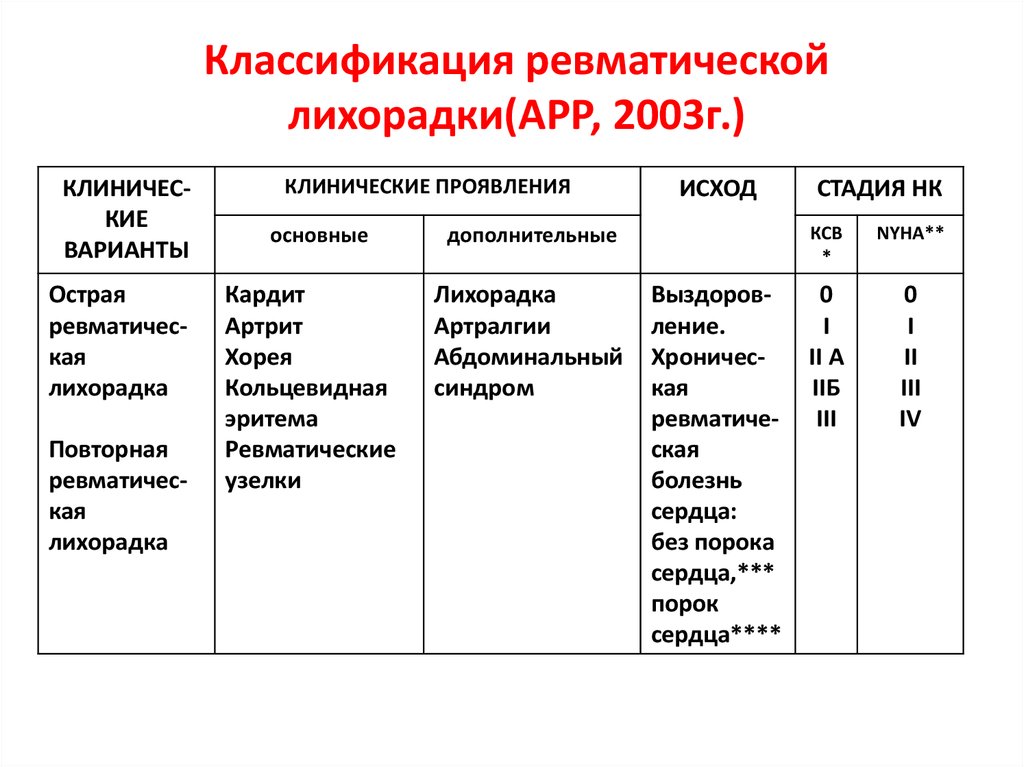 Лечение может облегчить боль, уменьшить ущерб от воспаления и предотвратить рецидив ревматизма.
Лечение может облегчить боль, уменьшить ущерб от воспаления и предотвратить рецидив ревматизма.
Симптомы ревматизма возникают в результате воспаления в сердце, суставах, коже или центральной нервной системе. Симптомов может быть немного или несколько. Симптомы могут меняться в течение болезни. Начало ревматической лихорадки обычно происходит примерно через 2–4 недели после инфекции стрептококкового горла.
Признаки и симптомы ревматизма могут включать:
Запишитесь на прием к врачу вашего ребенка, если у вас возникнут какие-либо из следующих признаков или симптомов острого фарингита:
Надлежащее лечение острого фарингита может предотвратить ревматическую лихорадку.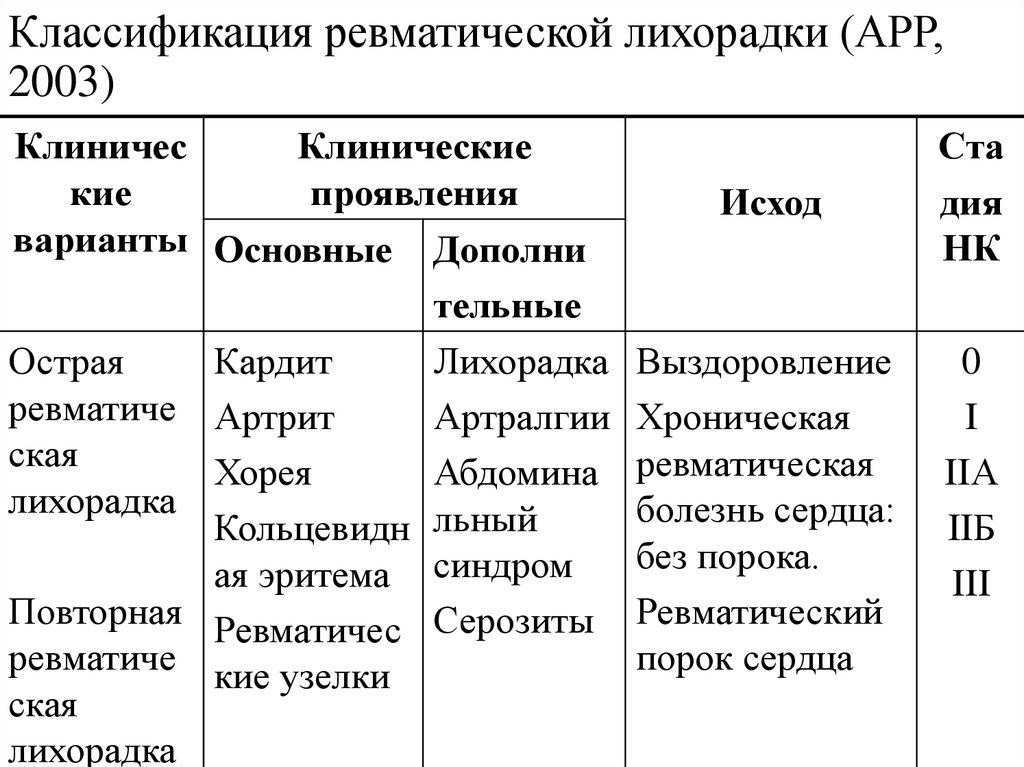
Записаться на прием в клинику Mayo
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Ревматическая лихорадка может возникнуть после инфекции горла, вызванной бактериями, называемыми стрептококками группы А. Инфекции горла, вызванные стрептококком группы А, вызывают острый фарингит или, реже, скарлатину.
Инфекции кожи или других частей тела, вызванные стрептококком группы А, редко вызывают ревматическую лихорадку.
Связь между стрептококковой инфекцией и ревматизмом не ясна. Похоже, что бактерии обманом заставляют иммунную систему атаковать в остальном здоровую ткань.
Иммунная система организма обычно нацелена на бактерии, вызывающие инфекцию. При ревматизме иммунная система ошибочно атакует здоровые ткани, особенно в сердце, суставах, коже и центральной нервной системе. Эта ошибочная реакция иммунной системы приводит к отеку тканей (воспалению).
Вероятность развития ревматической лихорадки мала, если стрептококковую инфекцию быстро лечить антибиотиками и принимать все лекарства в соответствии с предписаниями.
Если у ребенка один или несколько эпизодов острого фарингита или скарлатины, которые не лечатся должным образом, может развиться ревматизм.
Факторы, которые могут увеличить риск ревматизма, включают:
Воспаление, вызванное ревматизмом, может длиться от нескольких недель до нескольких месяцев. У некоторых людей воспаление вызывает долгосрочные осложнения.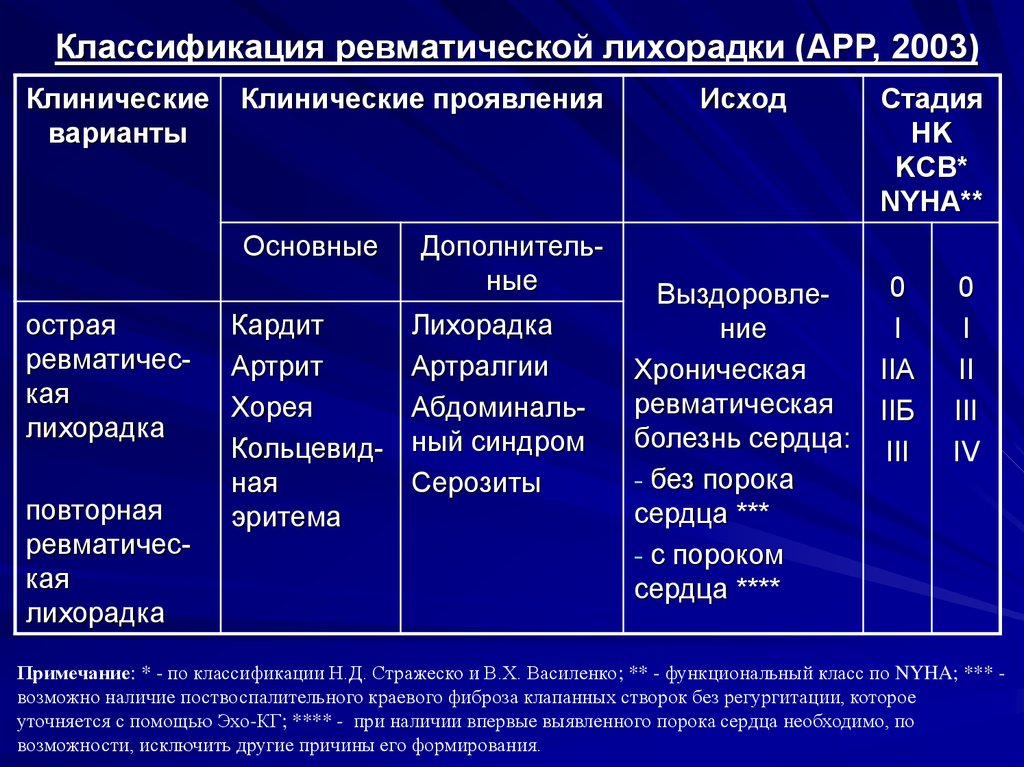
Одним из осложнений ревматизма является необратимое поражение сердца (ревмокардит). Ревматическая болезнь сердца обычно возникает через годы или десятилетия после первоначального заболевания.
Однако тяжелая ревматическая лихорадка может начать повреждать сердечные клапаны, пока у вашего ребенка еще есть симптомы инфекции. Чаще всего повреждается клапан между двумя левыми камерами сердца (митральный клапан), но могут быть поражены и другие клапаны.
Ревматическая лихорадка может вызывать следующие виды поражения сердца:
Повреждение сердечных клапанов или других тканей сердца может привести к нерегулярному, хаотическому сердцебиению (мерцательной аритмии) или сердечной недостаточности в более позднем возрасте.