2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Уникальный случай в отечественной медицинской практике, который дарит надежду тысячам людей. Впервые в нашей стране родился ребенок у женщины, которой ранее удалили поджелудочную железу. Врачам сначала пришлось бороться за жизнь будущей мамы. У нее диагностировали рак. А спустя два года они помогли появиться на свет здоровому малышу. О чуде, которое совершили российские медики.
Рождение маленького Захара Ольга считает не иначе как подарком судьбы. Победив страшную болезнь, пережив боль, отчаяние и страх, теперь она уверена: в 40 лет жизнь только начинается.
Три года назад у женщины обнаружили рак поджелудочной железы. Ее состояние быстро ухудшалось, родные говорят, таяла буквально на глазах. Но врачи только разводили руками, случай был слишком тяжелый.
«Когда выписали из местной больницы, из областной больницы выписали, сказали жить полтора месяца, деваться некуда, муж начал искать врача, который занимается проблемой поджелудочной железы», - рассказывает Ольга Душанкова.
Нашли в Москве. В больницу имени Бахрушиных муж принес Ольгу на руках. Ходить она уже не могла, постоянное кровотечение сильно ослабило организм. Гемоглобин был ниже нормы в три раза. Надо было срочно принимать решение об операции. Но хирурги сомневались - такую опухоль поджелудочной железы они видели впервые.
«В хвосте и теле была еще доброкачественная, а в области головки была злокачественная. Чтобы доказать, что это именно эта опухоль, мы привлекли экспертов из Германии, и они подтвердили наш диагноз, и это, можно считать, первое достоверное описание такой опухоли в России», - рассказывает заведующий отделением онкологии КГБ им. братьев Бахрушиных Вячеслав Егоров.
Только во время операции хирургам стало понятно, что ситуация намного серьезнее, чем они предполагали. Им пришлось удалить не только всю поджелудочную железу, но также желчный пузырь, двенадцатиперстную кишку и селезенку. Все органы были поражены опухолью.
Сложнейшая операция, шесть курсов химиотерапии и безграничная поддержка близких помогли Ольге победить рак. Она вернулась домой, а спустя два года забеременела. В ее родном городе специалисты настоятельно отговаривали рожать. Ведь из-за отсутствия поджелудочной железы у женщины развился сахарный диабет, а это постоянные уколы инсулина. Беспокойство врачей вызывала и боязнь рецидива рака.
«Боялись просто от незнания. Их можно понять, они не встречались с этой патологией. Понимаете, здесь нужна мультидисциплинарная команда, которая включает не только акушеров-гинекологов и неонатологов, но еще и онколог, и генетик, даже иногда и психолог; то есть большая команда, которая решает вопрос, а что дальше делать», - говорит главный врач Научного центра акушерства, гинекологии и перинатологии им. В.И. Кулакова Роман Шмаков.
Рожать решили в Москве, в Центре имени Кулакова, где и подобрали Ольге специальную терапию. На свет Захар появился чуть раньше срока, весом четыре килограмма, абсолютно здоровый малыш. Он стал первым ребенком в России, который родился у женщины без поджелудочной железы. Но далеко не единственным, чья мать перенесла рак.
«Во-первых, и рост онкологии, рост и в общей популяции, плюс то, что наши современные девушки откладывают рождение ребенка на более поздний репродуктивный период, карьера, вы понимаете, поэтому после 35 лет это достаточно частая ситуация», - поясняет главный врач Научного центра акушерства, гинекологии и перинатологии им. В.И. Кулакова Роман Шмаков.
Частая, но не безнадежная. Рак стали диагностировать и во время самой беременности, но, как уверяют медики, торопиться с решением о ее прерывании не стоит. Все зависит от срока. Химиотерапию безопасно проводить во втором и третьем триместрах, когда основные органы ребенка уже сформированы. Как доказательство, 500 здоровых малышей, которые родились у женщин с подобным диагнозом в этом перинатальном Центре за последние 10 лет.
Это руководство поможет вам подготовиться к операции тотальной панкреатэктомии в центре Memorial Sloan Kettering (MSK). Оно также поможет вам понять, чего ожидать в процессе выздоровления.
Прочтите это руководство хотя бы один раз до операции и используйте его для справки во время подготовки к дню операции.
Берите это руководство с собой на все визиты в центр MSK, включая день операции. Вы и ваша лечащая команда будете руководствоваться им в процессе лечения.
Вернуться к началу страницыТотальная панкреатэктомия — это операция по удалению всей поджелудочной железы. Поджелудочная железа расположена в задней части брюшной полости (живота) позади желудка и прямо над тонким кишечником (см. рисунок 1).
Рисунок 1. Поджелудочная железа
Поджелудочная железа вырабатывает ферменты, помогающие переваривать жиры. После операции вам нужно будет во время еды принимать лекарство, содержащее заменитель ферментов.
Поджелудочная железа также вырабатывает 2 гормона: инсулин и глюкагон. Они помогают регулировать уровень сахара в крови. После удаления поджелудочной железы у вас разовьется диабет. Вам нужно будет проверять уровень сахара в крови и принимать инсулин для поддержания его на безопасном уровне. В больнице вы встретитесь с эндокринологом (врачом, который занимается лечением диабета и других гормональных нарушений), и он поможет вам контролировать диабет. Вам также понадобится врач, который будет помогать вам справляться с этим заболеванием после выписки из больницы.
Во время операции хирург удалит поджелудочную железу. Из-за ее расположения придется удалить еще и часть желудка, двенадцатиперстную кишку (начальный отдел тонкого кишечника), конец общего желчного протока, желчный пузырь и селезенку (см. рисунок 2).
Хирург соединит желудок и оставшуюся часть общего желчного протока с тощей кишкой — вторым отделом тонкого кишечника (см. рисунок 3). Это обеспечит поступление пищи и желчи в тонкий кишечник.
Такая операция занимает 3–4 часа.
Рисунок 2. Органы, которые будут удалены во время операции
Рисунок 3. Брюшная полость после операции
Вернуться к началу страницыИнформация в этом разделе поможет вам подготовиться к операции. Прочтите этот раздел после назначения вам операции и обращайтесь к нему по мере приближения даты операции. В нем содержатся важные сведения о том, что вам потребуется сделать до операции.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вы и ваша лечащая команда будете готовиться к операции вместе.
Помогите нам сделать вашу операцию максимально безопасной: скажите нам, соответствует ли какое-либо из приведенных ниже утверждений вашей ситуации, даже если вы не совсем в этом уверены.
Количество употребляемого алкоголя может повлиять на ваше состояние во время и после операции. Очень важно сообщить медицинским сотрудникам, сколько алкоголя вы употребляете. Это поможет нам спланировать ваше лечение.
Чтобы предотвратить возможные проблемы, до операции вы можете:
Во время проведения операции у курящих могут возникнуть проблемы, связанные с дыханием. Отказ от курения даже за несколько дней до операции поможет предотвратить такие проблемы. Если вы курите, ваш медицинский сотрудник направит вас в программу лечения табакозависимости (Tobacco Treatment Program). Вы также можете обратиться в эту программу по телефону 212-610-0507.
Приступы апноэ во сне — это распространенное расстройство дыхания, из-за которого во время сна человек на короткий период перестает дышать. Самый распространенный вид — синдром обструктивного апноэ во сне (obstructive sleep apnea, OSA). При OSA дыхательные пути полностью блокируются во время сна. OSA может вызвать серьезные осложнения во время и после операции.
Сообщите нам, если у вас случаются приступы апноэ во сне, или если вы предполагаете, что у вас могут случаться такие приступы. Если вы используете дыхательный аппарат (например, аппарат СИПАП [CPAP]) для профилактики приступов апноэ во сне, возьмите его с собой в день проведения операции.
Перед операцией вам назначат дооперационное исследование (presurgical testing, PST). Дата, время и место его проведения будут указаны в напоминании о приеме, которое вы получите в кабинете хирурга. Вы поможете нам, если на дооперационное исследование возьмете с собой:
В день приема вы можете принимать пищу и лекарства как обычно.
Во время дооперационного исследования вы познакомитесь с медсестрой/медбратом высшей квалификации. Это медицинский сотрудник, работающий с анестезиологами (медицинскими сотрудниками, прошедшими специальную подготовку, которые будут делать анестезию во время операции). Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Вам нужно будет пройти ряд исследований, в том числе электрокардиограмму (ЭКГ) для проверки ритма сердца, рентген грудной клетки, анализы крови и другие исследования, необходимые для планирования лечения. Помимо этого, медсестра/медбрат высшей квалификации может направить вас к другим специалистам.
Медсестра/медбрат высшей квалификации также сообщит, какие лекарства вам необходимо будет принять утром в день операции.
Если вы еще не заполнили бланк доверенности на принятие решений о медицинской помощи (Health Care Proxy), мы рекомендуем сделать это прямо сейчас. Если вы уже заполнили эту форму, или у вас есть иные предварительные распоряжения, возьмите их с собой на следующий прием.
Доверенность на принятие решений о медицинской помощи — это правовой документ, где указывается человек, который будет представлять ваши интересы в случае, если вы не сможете делать это самостоятельно. Указанный там человек будет вашим представителем по вопросам медицинской помощи.
Поговорите с медицинским сотрудником, если вы заинтересованы в заполнении доверенности на принятие решений о медицинской помощи. Вы также можете прочитать материалы Заблаговременное планирование ухода и Как быть представителем по медицинской помощи, чтобы получить информацию о доверенностях на принятие решений о медицинской помощи, других предварительных распоряжениях и исполнении обязанностей представителя по медицинской помощи.
До операции выполняйте глубокие вдохи и прокашливайтесь. Ваш медицинский сотрудник выдаст вам стимулирующий спирометр, который поможет расширить легкие. Дополнительную информацию вы можете узнать в материале Как пользоваться стимулирующим спирометром.
Постарайтесь ежедневно выполнять аэробные упражнения. Аэробные упражнения — это любые упражнения, ускоряющие сердцебиение, например ходьба, плавание или езда на велосипеде. В холодную погоду ходите по лестнице в своем доме, отправляйтесь в торговый центр или в магазин. Физические нагрузки помогут улучшить состояние организма для проведения операции, а также помогут облегчить и ускорить процесс выздоровления.
До операции старайтесь получать хорошо сбалансированное здоровое питание. Если вам необходима помощь в составлении диеты, попросите своего медицинского сотрудника направить вас к врачу-диетологу — специалисту по питанию.
4 % раствор CHG — это средство для очищения кожи, которое убивает различные микроорганизмы и предотвращает их появление в течение суток после использования. Приняв душ с этим раствором перед операцией, вы снизите риск инфицирования после операции. Вы можете приобрести антисептическое средство для очищения кожи на основе 4 % раствора CHG в ближайшей аптеке без рецепта.
Возможно, медицинский сотрудник скажет, что вам потребуется провести подготовку кишечника, чтобы очистить его перед операцией. Вам расскажут что нужно делать.
Вам нужно приобрести следующее:
Вы можете купить их в местной аптеке без рецепта.
Вам потребуется соблюдать нулевую лечебную диету до операции. Лучше приобрести прозрачные жидкости заранее. Список прозрачных жидкостей, которые вы можете пить, смотрите в разделе «Соблюдайте нулевую лечебную диету».
Если вы принимаете aspirin и любые лекарства, содержащие aspirin, возможно, вам придется изменить дозу или не принимать их в течение 7 дней до операции. Аспирин может вызвать кровотечение.
Выполняйте инструкции своего медицинского сотрудника. Не прекращайте прием аспирина без соответствующих указаний. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Прекратите принимать витамин Е, мультивитамины, лечебные средства из трав и другие диетические добавки за 7 дней до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Лечебные средства из трав и лечение рака.
Прекратите принимать НПВП, такие как ibuprofen (Advil® и Motrin®) и naproxen (Aleve®), за 2 дня до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации прочтите материал Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Сотрудник приемного отделения позвонит вам после 14:00 накануне дня операции. Если проведение операции запланировано на понедельник, вам позвонят в предыдущую пятницу. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014.
Сотрудник сообщит, когда вам следует приехать в больницу на операцию. Вам также напомнят, как пройти в отделение.
Вам нужно приехать по адресу:
Центр дооперационной подготовки (Presurgical Center), который находится по адресу:
1275 York Avenue, между East 67th и East 68th streets
New York, NY 10065 Лифт B, 6-й этаж
Вам потребуется соблюдать нулевую лечебную диету в день перед операцией. Ваш медицинский сотрудник сообщит, необходимо ли вам начинать соблюдать ее раньше, и следует ли делать дополнительную подготовку кишечника перед операцией.
Соблюдая эту диету:
Если у вас диабет, обсудите с медицинским сотрудником, у которого вы наблюдаетесь по поводу этого заболевания, что вам следует делать при соблюдении нулевой лечебной диеты.
При соблюдении нулевой лечебной диеты часто проверяйте уровень сахара в крови. Если у вас возникли вопросы, обратитесь к своему медицинскому сотруднику.
| Нулевая лечебная диета | ||
|---|---|---|
| Можно | Нельзя | |
| супы; |
|
|
| Сладости |
|
|
| Напитки |
|
|
Если ваш медицинский сотрудник сказал вам, что вам требуется подготовка кишечника к операции, начните ее за 1 день до операции.
Утром дня, предшествующего дню операции, смешайте все 238 граммов MiraLAX с 64 унциями (1,9 л) прозрачной жидкости до полного растворения порошка MiraLAX. Когда MiraLAX растворится, вы можете поставить смесь в холодильник.
Средство очистки кишечника MiraLAX вызовет частые опорожнения кишечника. Вечером накануне операции оставайтесь вблизи туалета.
В 17:00 в день, предшествующий вашей операции, начните пить средство очистки кишечника MiraLAX. Выпивайте 1 стакан (8 унций или 240 мл) раствора каждые 15 минут, пока не выпьете весь. Окончив пить MiraLAX, выпейте 4-6 стаканов прозрачной жидкости. Вы можете продолжать пить прозрачные жидкости до полуночи, но это необязательно.
После каждого опорожнения кишечника наносите мазь на основе оксида цинка (Desitin®) на кожу вокруг анального отверстия. Это позволит предотвратить раздражение.
Вечером накануне дня операции примите душ с антисептическим средством для очищения кожи на основе 4 % раствора CHG.
Ложитесь спать пораньше и постарайтесь хорошо выспаться.
Не принимайте пищу после полуночи перед вашей операцией. Это также касается леденцов и жевательной резинки.
Вы можете выпить не более 12 унций (350 мл) воды в период между полуночью и за 2 часа до времени прибытия в больницу. Больше ничего не пейте.
За два часа до запланированного времени прибытия в больницу перестаньте употреблять какие-либо жидкости. Это также касается воды.
Если ваш медицинский сотрудник сказал вам принять некоторые лекарства утром перед операцией, примите только эти лекарства, запив их маленьким глотком воды. В зависимости от лекарств это могут быть все или некоторые из лекарств, которые вы обычно принимаете по утрам, либо их вообще не нужно будет принимать.
Примите душ с антисептическим очищающим средством для кожи на основе 4 % раствора CHG перед выпиской из больницы. Используйте то же средство, что и накануне вечером.
Не наносите после душа какой-либо лосьон, крем, дезодорант, макияж, пудру, духи или одеколон.
Гараж MSK находится на East 66th Street между York Avenue и First Avenue. О ценах на парковку можно узнать по номеру телефона 212-639-2338.
Для въезда в гараж необходимо повернуть на East 66th Street с York Avenue. Гараж расположен приблизительно в четверти квартала от York Avenue. Он расположен на правой (северной) стороне улицы. Из гаража в больницу ведет пешеходный туннель.
Другие парковочные гаражи находятся по следующим адресам:
Когда вы войдете в больницу, поднимитесь на лифте B на 6-й этаж. Пройдите в приемный покой дооперационного центра (PSC) и отметьтесь в регистратуре.
Вас попросят несколько раз назвать и продиктовать по буквам ваше имя и фамилию, а также указать дату рождения. Это необходимо для вашей безопасности. Люди с одинаковыми или похожими именами могут оперироваться в один день.
Когда наступит время переодеться перед операцией, вам выдадут больничную рубашку, халат и нескользящие носки.
Вы встретитесь с медсестрой/медбратом перед операцией. Сообщите ей/ему дозы всех лекарств, которые вы принимали после полуночи, а также время их приема (в том числе не забудьте упомянуть все рецептурные и безрецептурные лекарства, пластыри, кремы и мази).
Медсестра/медбрат может поставить внутривенную (ВВ) капельницу в одну из вен, обычно на руке или кисти. Если медсестра/медбрат не поставит капельницу, ваш анестезиолог сделает это, когда вы будете в операционной.
Перед операцией вы также встретитесь со своим анестезиологом. Этот специалист:
Перед операцией вам потребуется снять слуховой аппарат, зубные и другие протезы, парик и религиозные атрибуты (если у вас есть что-либо из перечисленного).
Вы пройдете в операционную самостоятельно, или сотрудник центра отвезет вас туда на каталке. Член операционной бригады поможет вам лечь на операционный стол и наденет вам на голени компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах.
Когда вы удобно расположитесь на столе, анестезиолог введет анестезию через внутривенную капельницу, и вы заснете. Через ВВ-капельницу вам также будут вводить жидкости во время и после операции.
Когда вы уснете, вам через рот в трахею введут дыхательную трубку, чтобы помочь дышать. Вам также установят мочевой катетер (Foley) для отведения мочи из мочевого пузыря.
После завершения операции на ваш разрез будут наложены хирургические скобки или швы, а поверх них — повязка.
Дыхательная трубка обычно извлекается, пока вы еще находитесь в операционной.
Вернуться к началу страницыИнформация в этом разделе позволит вам узнать, что стоит ожидать после операции, пока вы будете находиться в больнице и когда уедете домой. Вы узнаете, как безопасно восстанавливаться после операции.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
После операции вы проснетесь в палате пробуждения (Post Anesthesia Care Unit, PACU). Вы останетесь там на ночь.
Вы будете получать кислород через тонкую трубочку, которая называется носовой канюлей и располагается под носом. Медсестра/медбрат будет следить за температурой вашего тела, а также за пульсом, артериальным давлением и уровнем кислорода.
Вам установят аппарат для аналгезии, управляемой пациентом (patient-controlled analgesia, PCA). В аппарате для анальгезии используется контролируемая компьютером помпа, при помощи которой обезболивающее лекарство вводится в вену или эпидуральное пространство (в позвоночнике). Для получения дополнительной информации ознакомьтесь с материалом Управляемая пациентом аналгезия (УПА) (Patient-Controlled Analgesia (PCA)).
В ваш мочевой пузырь будет введен катетер Foley для отслеживания количества вырабатываемой мочи. Его должны извлечь через 2 или 3 дня после операции. Кроме того, вам наденут компрессионные ботинки для улучшения кровообращения. Когда вы сможете ходить, их снимут.
Вам могут установить дренаж в брюшной полости для отведения лишней жидкости из этой области. В большинстве случаев дренаж снимается через несколько дней. Если дренаж остается у вас после выписки, медсестра/медбрат научит вас, как за ним ухаживать.
После пребывания в палате пробуждения сотрудник переведет вас в больничную палату стационарного отделения. Вам помогут встать с кровати и пересесть в кресло.
Медсестра/медбрат расскажет вам, как восстановиться после операции. Ниже описаны некоторые рекомендации, которые помогут сделать этот процесс более безопасным.
После операции вы будете испытывать некоторую боль в местах разрезов. Врач и медсестра/медбрат будут регулярно спрашивать вас о болевых ощущениях. Если необходимо, вам дадут лекарства для снятия боли. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Обезболивание крайне необходимо для того, чтобы вы могли откашливаться, глубоко дышать, использовать стимулирующий спирометр, а также вставать с постели и ходить.
Во время пребывания в больнице вы встретитесь с эндокринологом (врачом, который занимается лечением диабета и других проблем эндокринной системы) и медсестрой/медбратом-инструктором по диабету. Медсестра/медбрат обучит вас тому, как контролировать диабет. Вы узнаете:
После выписки из больницы вам нужно будет посещать эндокринолога по месту жительства, он поможет вам справляться с диабетом. Мы поможем вам найти такого врача, если вы этого еще не сделали.
Вы будете соблюдать нулевую лечебную диету в течение одного или двух дней после операции. После этого вы можете постепенно перейти к диабетической диете.
До вашей выписки, диетолог поможет вам составить рацион питания.
В первое время вы не сможете съедать такие же порции, как и до операции. Старайтесь есть небольшими порциями 4–6 раз в день. Если после операции у вас ухудшился аппетит, вы можете попробовать принимать пищевые добавки, например Glucerna®.
Вы будете принимать ферменты поджелудочной железы в таблетках перед каждым приемом пищи и во время перекусов. Они помогут вам переваривать жиры. Если вы страдаете от поноса, скажите об этом своему врачу или медсестре/медбрату. Возможно, вам придется изменить дозировку ферментов. Подбор требуемой дозы может занять несколько недель или даже месяцев.
В большинстве случаев пациенты, перенесшие тотальную панкреатэктомию, остаются в больнице на 5–7 дней, но длительность их пребывания будет зависеть от той операции, которая была проведена.
Длительность присутствия боли и дискомфорта у каждого человека разная. Болевые ощущения могут остаться у вас и в момент возвращения домой, и, возможно, вы будете принимать обезболивающее лекарство.
Приведенные ниже рекомендации помогут вам снимать боль в домашних условиях.
Некоторые рецептурные обезболивающие лекарства (например, опиоиды) могут вызывать запоры (опорожнение кишечника происходит реже, чем обычно).
Да, чувство усталости (слабость) — это распространенное явление после операции. Оно может длиться от 6 до 8 недель, но со временем ваше состояние будет понемногу улучшаться. Попытайтесь ежедневно повышать уровень активности — это поможет преодолеть слабость. Поднимайтесь с постели, одевайтесь и ходите пешком. Возможно, вам будет необходимо поспать в течение дня, но старайтесь бодрствовать как можно дольше — тогда вы будете хорошо спать ночью.
Да. Теплый душ расслабляет и помогает уменьшить мышечную боль. Принимая душ, используйте мыло и осторожно вымойте разрез. После душа насухо промокните эти зоны полотенцем и не накладывайте повязку на разрезы при отсутствии выделений. Позвоните своему врачу, если вы заметили покраснение или выделения из разреза.
Не принимайте ванну, пока не обсудите это со своим врачом во время первого визита после операции.
Расположение разреза будет зависеть от типа перенесенной операции. Если кожа под разрезом онемела, это нормально, ведь часть нервных окончаний была отсечена при операции. Через некоторое время онемение пройдет.
Меняйте повязку не менее одного раза в сутки и чаще, если она намокает от выделений. Если выделения из разреза прекратились, можно оставить его открытым.
Если при выписке на разрез наложены полоски пластыря Steri-Strips™, они отойдут и отпадут сами. Если они не отпадут через 10 дней, вы можете снять их.
Если при выписке на швы наложен клей, он также отойдет и слезет сам, подобно пластырю Steri-Strips.
Вам нужно будет соблюдать диабетическую диету. Благодаря сбалансированному питанию уровень сахара у вас в крови будет находиться в допустимых пределах. Специалисты вашей лечащей команды обсудят с вами рацион питания. Если у вас возникли какие-либо вопросы, вы можете обратиться к своему диетологу по телефону 212-639-7312.
После операции у вас может наблюдаться потеря аппетита. В течение всего дня старайтесь есть свои любимые блюда часто и небольшими порциями. Важно не пропускать приемы пищи, так как это может вызвать гипогликемию (низкий уровень сахара в крови). Если гипогликемию не лечить, она может стать очень серьезной проблемой. Симптомы гипогликемии включают ощущение предобморочного состояния, проблемы со зрением, головную боль, дрожь, потливость и учащенное, усиленное сердцебиение.
Всегда носите с собой источник сахара. Это могут быть леденцы или таблетки глюкозы. Воспользуйтесь ими немедленно, если у вас появились симптомы гипогликемии.
Вы можете потерять вес в течение первых недель после операции. По мере улучшения аппетита и увеличения количества потребляемой пищи вы можете постепенно набрать прежний вес, но это происходит не со всеми. Ваша цель должна заключаться в поддержании нового веса.
Вы можете снова водить машину через 2–3 недели после операции, если вы не принимаете обезболивающие лекарства — они могут вызвать сонливость.
Физические упражнения помогут вам набраться сил и улучшить свое самочувствие. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Прежде чем переходить к более интенсивным физическим упражнениям, проконсультируйтесь со своим врачом или медсестрой/медбратом.
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. В большинстве случаев вам не следует поднимать ничего тяжелее 10 фунтов (4,5 кг) в течение как минимум 6 недель после операции. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей.
Ваш первый визит после операции состоится через 7–10 дней после выписки из больницы. Медсестра/медбрат дадут вам указания, как записаться на прием, в том числе сообщат номер телефона, по которому следует позвонить.
После операции в связи с тяжелым заболеванием, вы можете испытать новое для вас чувство подавленности. Многие люди говорят, что в некоторые моменты им хотелось плакать, приходилось испытывать печаль, обеспокоенность, нервозность, раздражение и злость. Может оказаться, что вы не в состоянии сдерживать некоторые из этих чувств. Если это случится, постарайтесь найти эмоциональную поддержку.
Первый шаг на этом пути — рассказать о своих чувствах. Друзья и близкие могут помочь вам. Медсестра/медбрат, врач и социальный работник могут успокоить и поддержать вас и дать совет. Обязательно рассказывайте этим специалистам о своем эмоциональном состоянии и об эмоциональном состоянии ваших друзей и близких. Для пациентов и членов их семьи доступны многочисленные материалы. Где бы вы ни находились — в больнице или дома — медсестры/медбратья, врачи и социальные работники готовы помочь вам, вашим друзьям и близким справиться с эмоциональными аспектами болезни.
Если у вас возникли вопросы или опасения, обратитесь к своему врачу или медсестре/медбрату. Вы можете связаться с ними с понедельника по пятницу, с 9:00 до 17:00.
После 17:00, а также в выходные и праздничные дни позвоните по телефону 212-639-2000 и спросите врача, который дежурит вместо вашего.
Вернуться к началу страницыСообщите своему медицинскому сотруднику, если у вас:
В этом разделе приводится перечень вспомогательных служб, которые могут помочь вам подготовиться к операции и восстановиться после нее.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Для получения дополнительной информации онлайн, ознакомьтесь с разделом «Виды рака» (Cancer Types) на веб-сайте www.mskcc.org.
Приемное отделение (Admitting Office)
212-639-7606
Позвоните, если у вас есть вопросы по госпитализации, включая подачу запроса на одноместную палату.
Отделение анестезии (Anesthesia)
212-639-6840
Позвоните, если у вас есть вопросы об анестезии.
Кабинет доноров крови (Blood Donor Room)
212-639-7643
Позвоните для получения информации, если вы хотите стать донором крови или тромбоцитов.
Международный центр Бобст (Bobst International Center)
888-675-7722
MSK принимает пациентов из всех стран мира. Если вы приехали из другой страны, позвоните для получения помощи в организации вашего лечения.
Центр по предоставлению консультаций (Counseling Center)
646-888-0200
Многим людям помогают психологические консультации. Мы предоставляем консультации отдельным лицам, парам, семьям и группам лиц, а также даем лекарства, чтобы помочь вам справиться с беспокойством или депрессией. Чтобы записаться на прием, попросите направление у своего медицинского сотрудника или позвоните по указанному выше номеру телефона.
Программа по вопросам сексуальной медицины и здоровья для женщин (Female Sexual Medicine and Women’s Health Program)
646-888-5076
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа сексуальной и репродуктивной медицины для женщин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, преждевременная менопауза или проблемы, связанные с детородной функцией. Позвоните для получения дополнительной информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Программа «Кладовая продуктов» (Food Pantry Program)
646-888-8055
Программа «Кладовая продуктов» предоставляет продукты питания малообеспеченным пациентам во время лечения рака. Для получения дополнительной информации обратитесь к своему медицинскому сотруднику или позвоните по указанному выше номеру телефона.
Служба интегративной медицины (Integrative Medicine Service)
646-888-0800
Служба интегративной медицины (Integrative Medicine Service) предлагает различные услуги в дополнение к традиционному медицинскому уходу. В эти услуги входят музыкальная терапия, терапия души/тела, танцевальная и двигательная терапия, йога и тактильная терапия.
Программа по вопросам сексуального здоровья и репродуктивной медицины для мужчин (Male Sexual and Reproductive Medicine Program)
646-888-6024
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа сексуальной и репродуктивной медицины для мужчин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, эректильная дисфункция. Позвоните для получения информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Библиотека MSK
library.mskcc.org
212-639-7439
Вы можете зайти на веб-сайт нашей библиотеки или обратиться к персоналу библиотеки, чтобы получить дополнительную информацию о конкретном виде рака. Кроме того, вы можете ознакомиться с разделом LibGuides на веб-сайте библиотеки MSK по адресу libguides.mskcc.org
Обучение пациентов и ухаживающих за ними лиц
www.mskcc.org/pe
Посетите веб-сайт, посвященный обучению пациентов и ухаживающих за ними лиц, где вы сможете поискать обучающие материалы в нашей виртуальной библиотеке. Вы можете найти обучающие ресурсы, видеозаписи и онлайн-программы.
Программа взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program)
212-639-5007
Вас может поддержать беседа с человеком, который проходил лечение, подобное вашему. Благодаря нашей программе взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program) вы можете поговорить с бывшим пациентом MSK или с лицом, ухаживавшим за таким пациентом. Такие беседы являются конфиденциальными. Вы можете общаться при личной встрече или по телефону.
Служба выставления счетов пациентам (Patient Billing)
646-227-3378
Позвоните, если у вас есть вопросы по предварительному согласованию (preauthorization) с вашей страховой компанией. Это также называют предварительным разрешением (preapproval).
Представительская служба для пациентов (Patient Representative Office)
212-639-7202
Позвоните, если у вас есть вопросы в связи с бланком доверенности на принятие решений о медицинской помощи или сомнения по поводу ухода за вами.
Периоперационная поддержка близких медсестрами/медбратьями (Perioperative Nurse Liaison)
212-639-5935
Позвоните, если у вас есть вопросы о том, кому MSK будет давать информацию о вас во время операции.
Офис персональных медсестер/медбратьев (Private Duty Nursing Office)
212-639-6892
Вы можете запросить помощь персональной(-ого) медсестры/медбрата или сопровождающих. Позвоните для получения дополнительной информации.
Программа «Ресурсы для жизни после рака» (Resources for Life After Cancer [RLAC] Program)
646-888-8106
В MSK уход за пациентами не заканчивается после завершения активной стадии лечения. Программа «Ресурсы для жизни после рака» (RLAC) создана для пациентов, которые уже завершили свое лечение, а также для членов их семей. Эта программа предлагает разнообразные услуги, например семинары, мастер-классы, группы поддержки, консультации, касающиеся жизни после лечения. Она также помогает решать проблемы, связанные с медицинской страховкой и трудоустройством.
Социальные службы (Social Work)
212-639-7020
Социальные работники помогают пациентам, членам их семей и друзьям справляться с проблемами, характерными для онкологических заболеваний. Они предоставляют индивидуальные консультации и группы поддержки во время курса лечения и могут помочь вам в общении с детьми и другими членами вашей семьи. Наши социальные работники также могут направить вас в местные агентства и на различные программы, а также предоставить информацию о дополнительных финансовых ресурсах, если вы имеете на это право.
Духовная поддержка
212-639-5982
Наши капелланы (духовные наставники) готовы выслушать и поддержать членов семьи, помолиться, связаться с местным духовенством или религиозными группами, просто утешить и протянуть руку духовной помощи. За духовной поддержкой может обратиться любой человек вне зависимости от его формальной религиозной принадлежности. Межконфессиональная часовня центра MSK находится рядом с основным вестибюлем Memorial Hospital. Она открыта круглосуточно. Если у вас произошла экстренная ситуация, позвоните по номеру 212-639-2000. Попросите соединить вас с дежурным капелланом.
Программа лечения табакозависимости (Tobacco Treatment Program)
212-610-0507
Если вы хотите бросить курить, в центре MSK есть специалисты, которые могут помочь. Позвоните для получения информации.
Виртуальные программы
www.mskcc.org/vp
Виртуальные программы MSK предлагают онлайн-обучение и поддержку для пациентов и лиц, ухаживающих за ними, даже если вы не можете прийти в MSK лично. С помощью интерактивных занятий вы можете больше узнать о своем диагнозе и о том, что ожидать во время лечения и как подготовиться к различным этапам лечения рака. Занятия проводятся конфиденциально, бесплатно и с привлечением высококвалифицированных медицинских работников. Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.
Организация Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
Центр MTA в Нью-Йорке предлагает совместные поездки и услуги сопровождения для людей с ограниченными возможностями, которые не могут воспользоваться автобусом или метро.
Организация Air Charity Network
www.aircharitynetwork.org
877-621-7177
Предоставляет поездки в лечебные центры.
Американское общество по борьбе с раком (American Cancer Society, ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Предлагает разнообразную информацию и услуги, в том числе «Приют надежды» (Hope Lodge) — место для бесплатного проживания пациентов и ухаживающих за ними лиц на время лечения рака.
Веб-сайт «Карьера и рак» (Cancer and Careers)
www.cancerandcareers.org
Ресурс, на котором собраны образовательные материалы, инструменты и информация о различных мероприятиях для работающих людей, заболевших раком.
Организация CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (между West 25th Street и 26th Street)
New York, NY 10001
Предоставляет консультации, группы поддержки, образовательные мастер-классы, публикации и финансовую помощь.
Общество Cancer Support Community
www.cancersupportcommunity.org
Предоставляет поддержку и образовательные материалы людям, столкнувшимся с раком.
Организация Caregiver Action Network
www.caregiveraction.org
800-896-3650
Предоставляет образовательные материалы и поддержку для людей, которые заботятся о близких с хроническими заболеваниями или ограниченными возможностями.
Организация Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Предлагает бесплатные поездки для лечения по стране за счет свободных мест на корпоративных авиарейсах.
Организация Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Место, где мужчины, женщины и дети, больные раком, получают социальную и эмоциональную поддержку благодаря общению, участию в мастер-классах, лекциях и общественных мероприятиях.
Организация Good Days
www.mygooddays.org
877-968-7233
Предлагает финансовую помощь для покрытия доплат во время лечения. У пациентов должна быть медицинская страховка, они должны соответствовать ряду критериев, и им должны быть назначены лекарства, которые входят в формуляр Good Days.
Организация Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Предоставляет финансовую помощь для покрытия доплат, взносов медицинского страхования и нестрахуемых минимумов на определенные лекарства и виды лечения.
Организация Joe’s House
www.joeshouse.org
877-563-7468
Предоставляет больным раком и членам их семей список мест для проживания рядом с лечебными центрами.
Ресурс LGBT Cancer Project
http://lgbtcancer.com/
Предоставляет поддержку и защиту интересов для представителей ЛГБТ-сообщества, включая группы поддержки онлайн и базу данных клинических испытаний, толерантных к представителям ЛГБТ-сообщества.
Организация LIVESTRONG Fertility
www.livestrong.org/we-can-help/fertility-services
855-744-7777
Предоставляет информацию о репродуктивной функции и поддержку больных раком, лечение которых включает риски, связанные с фертильностью, а также излечившихся от рака.
Программа «Выгляди хорошо и чувствуй себя лучше» (Look Good Feel Better Program)
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Эта программа предлагает мастер-классы, которые помогут научиться позитивнее воспринимать свой внешний вид. Для получения дополнительной информации или для записи на мастер-класс позвоните по указанному выше номеру телефона или посетите веб-сайт программы.
Национальный институт рака (National Cancer Institute)
www.cancer.gov
800-4-CANCER (800-422-6237)
Национальная сеть правовых служб по вопросам рака (National Cancer Legal Services Network)
www.nclsn.org
Бесплатная программа по защите правовых интересов больных раком.
Национальная сеть больных раком из ЛГБТ-сообщества (National LGBT Cancer Network)
www.cancer-network.org
Предоставляет образовательные материалы, обучающие курсы и защиту интересов пациентов — представителей ЛГБТ-сообщества, перенесших рак и входящих в группу риска.
Ресурс Needy Meds
www.needymeds.org
Предоставляет список программ, поддерживающих пациентов в получении непатентованных лекарств и лекарств с зарегистрированной торговой маркой.
Организация NYRx
www.nyrxplan.com
Предоставляет льготы при приобретении рецептурных лекарств настоящим и бывшим сотрудникам бюджетного сектора штата Нью-Йорк, которые соответствуют определенным требованиям.
Товарищество по оказанию помощи при приобретении рецептурных лекарств (Partnership for Prescription Assistance)
www.pparx.org
888-477-2669
Помогает соответствующим определенным требованиям пациентам, у которых нет страхового покрытия рецептурных лекарственных препаратов, получать лекарства бесплатно или приобретать их по низкой цене.
Фонд обеспечения доступа для пациентов (Patient Access Network Foundation)
www.panfoundation.org
866-316-7263
Предоставляет помощь в покрытии доплат для пациентов со страховкой.
Фонд защиты интересов пациентов (Patient Advocate Foundation)
www.patientadvocate.org
800-532-5274
Предоставляет доступ к медицинскому уходу, финансовой помощи, помощи в вопросах страхования, помощи в сохранении рабочего места и доступ к национальному справочнику ресурсов для людей с недостаточным медицинским страхованием.
Организация RxHope
www.rxhope.com
877-267-0517
Предоставляет помощь в получении лекарств, на которые у людей может не хватать денег.
В этом разделе приводится перечень обучающих материалов, которые упоминались в данном руководстве. Эти материалы помогут вам подготовиться к операции и безопасно восстановиться после нее.
Читая эти материалы, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вернуться к началу страницыАктуальность
Поджелудочная железа - это орган в брюшной полости, который вырабатывает желудочный сок для переваривания пищи. В ней также содержатся клетки, секретирующие инсулин, которые поддерживают уровень сахара в крови. Рак поджелудочной железы это агрессивный вид рака. Хирургические операции по удалению раковой опухоли улучшают выживаемость. Однако, у трети пациентов с раком поджелудочной железы - местно-распространенный вид рака, вовлекающий крупные кровеносные сосуды, которые обычно не удаляют из-за опасений возникновения осложнений после операции. Такие пациенты получают паллиативное лечение. Полагают, что резекция (удаление части органа) поджелудочной железы является альтернативой паллиативному лечению пациентов с местно-распространенным раком поджелудочной железы. Однако, в этой группе пациентов польза и вред от хирургической резекции по сравнению с другими видами лечения не ясны. Мы решили ответить на этот вопрос, выполнив тщательный поиск литературы на предмет исследований, в которых хирургическое удаление сравнивали с паллиативными видами лечения. Мы включили только рандомизированные контролируемые испытания, которые при надлежащем дизайне могут помочь избежать ошибочных выводов. Мы провели поиск литературы, чтобы найти все исследования, опубликованные на декабрь 2013 года. Два автора независимо друг от друга оценивали испытания для включения в обзор и независимо друг от друга извлекали данные из испытаний для минимизации ошибок.
Характеристика исследований
Мы нашли два клинических испытания, в которых сравнивали хирургическое удаление поджелудочной железы с другими видами лечения у пациентов с местно-распространенным раком поджелудочной железы. В этих двух испытаниях приняли участие всего 98 пациентов. 47 пациентов перенесли хирургическое вмешательство, в то время как остальные получали паллиативное лечение. Выбор способа лечения (кому будут проводить хирургическое вмешательство или другие виды лечения) определяли с помощью метода, схожего с подбрасыванием монеты.
Основные результаты
Приблизительно 97% пациентов, перенесших операцию по удалению раковой опухоли, выжили после операции в двух испытаниях. Вероятность выживаемости была в два раза выше у пациентов, перенесших хирургическое вмешательство, по сравнению с пациентами, получавшими другие виды лечения. Выжившие пациенты наблюдались в течение, по меньшей мере, пяти лет. В группе паллиативного лечения через два года выживших не было, в то время как приблизительно 40% пациентов, перенесших хирургическую операцию, были живы через три года после операции. Различия в выживаемости были статистически значимыми. В исследованиях не сообщали об осложнениях, связанных с хирургическим вмешательством, хотя, вероятно, что у значительной части пациентов были осложнения в обеих группах. Ни в одном из испытаний не сообщали о качестве жизни. Также не было доказательств каких-либо различий в продолжительности госпитализации (включая все посещения пациента, связанные с лечением) между двумя группами. Общие затраты на лечение были существенно ниже в группе с хирургическим лечением (около 10000 долларов США), чем в группе с паллиативным лечением в испытании, проведенном в Японии. В другом испытании, проведенном в Греции, не было представлено информации о затратах.
Качество доказательств
В целом, в испытаниях был высокий риск смещения (следовательно, есть вероятность ошибочных выводов). Это связано с отсутствием четкой информации, как проводили рандомизацию, а также о том, знали ли люди, оценивающие исходы, к какой группе относятся участники, и все ли участники испытаний были включены в анализ. Общее качество доказательств было очень низким, так как в испытаниях был высокий риск смещения, и было слишком мало испытаний, чтобы оценить, были ли опубликованы исследования только с отрицательными результатами.
Выводы
Существуют доказательства очень низкого качества, что хирургическая резекция повышает уровень выживаемости и снижает затраты на лечение, по сравнению с паллиативными видами лечения у пациентов с местно-распространенным раком поджелудочной железы с вовлечением вен. Для отдельных пациентов с местно-распространенным раком поджелудочной железы, готовых принять потенциально повышенный риск осложнений, связанных с операцией, может быть рассмотрена возможность проведения резекции поджелудочной железы, при наличии достаточного опыта.
Дальнейшие исследования
Необходимы дальнейшие рандомизированные контролируемые испытания для получения более точных результатов, оценки качества жизни пациентов, а также соотношения затрат и эффективности хирургического вмешательства в сравнении с другими видами лечения при местно-распространенном раке поджелудочной железы.
Способности и возможности человеческого тела поражают. Например, без многих органов можно жить полноценной жизнью – нужно лишь выполнять рекомендации врачей. Что это за органы и можно ли назвать их ненужными, корреспондент «РИАМО в Люберцах» узнала у эксперта.
Эксперимент «РИАМО в Люберцах»: можно ли похудеть на готовой здоровой еде?>>
«Ненужных органов нет!»
Заведующий хирургическим отделением Исмаиллинской центральной районной больницы в Азербайджане Эльман Халилов рассказал «РИАМО в Люберцах», что на самом деле нет органов, которые можно однозначно назвать ненужными. Каждый выполняет определенные функции в организме.
Тем не менее, без некоторых органов человек может жить долго и полноценно. Порой для этого необходимо выполнять рекомендации врачей, соблюдать много условий и правил. Интересно, что таких органов гораздо больше, чем многие привыкли думать.
Как организовать режим дня школьника>>
Аппендикс
На звание «ненужного» органа напрашивается аппендикс, ведь его часто удаляют при воспалении. По сути это придаток начала толстой кишки, и до сих пор продолжаются споры, нужен ли он человеку.
Некоторые удаляют аппендикс новорожденным для профилактики аппендицита. Это спорное решение: в этом органе собраны лимфатические узлы, которые участвуют в формировании иммунитета, что особенно важно для ребенка. Кроме того, аппендикс стимулирует сокращения кишечника.
При этом удаление аппендикса у взрослых – это популярная, быстрая и довольно простая операция. Когда шов заживет, человек не заметит отсутствие этого органа.
Как получить льготные лекарства в Подмосковье>>
Миндалины
Миндалины – еще один элемент иммунной системы. Их удаляют, если человек страдает хроническим тонзиллитом. Частые ангины могут привести к осложнениям, в том числе на суставы и сердце, поэтому в этом случае действительно требуется хирургическое вмешательство.
Удаление миндалин – одна из распространенных операций. Как и с аппендиксом, отсутствие этих органов влияет на человека только в детском возрасте, когда формируется иммунная система. Взрослый организм легко адаптируется к изменениям.
Жесткий ЗОЖ: жительница Люберец рассказала, почему ходит в противогазе>>
Щитовидная железа
Многих удивит, что можно жить без щитовидной железы, ведь этот орган вырабатывает важные гормоны, которые регулируют обмен веществ и другие процессы. Тем не менее, иногда приходится удалить щитовидку по медицинским показаниям.
Современная медицина позволяет справиться со всеми последствиями операции.
Дефицит тиреоидных гормонов в организме можно компенсировать специальными лекарствами.
«Русский Халк» из Люберец про мировые рекорды, коронавирус и пропаганду ЗОЖ>>
Легкие
© Pxhere.com
Прожить можно и без одного легкого. Чаще всего этот орган удаляют при возникновении злокачественной опухоли. Есть частичная резекция, а есть полная. В любом случае это серьезная операция.
Если удалить одно легкое, может возникнуть кислородная недостаточность, у человека появляется одышка, ему противопоказаны физические нагрузки. Как и со всеми парными органами, нагрузка полностью ложится на второе легкое. Необходимо наблюдаться у специалиста.
«Заболел и поверил»: история жителя Люберец, отрицавшего коронавирус>>
Желудок
© сайт GIPHY
Частичное удаление желудка – востребованная операция, применяемая для лечения ожирения. Также ее делают при раке, причем могут и полностью удалить орган. Сложность в том, что желудок – важный компонент пищеварительной системы. Он выделяет специальный сок, там пища размягчается, а также всасывается белок.
Если удалить орган частично или целиком, у человека развивается белковая недостаточность, начинается истощение, снижение иммунитета.
Поэтому после таких операций врачи составляют особую диету, назначают режим питания, прописывают специальные препараты.
Главврач медклиники в Люберцах о дистанционке и здоровье школьников>>
Селезенка
Жить можно и без селезенки, но этот орган выполняет множество функций. Когда эмбрион только начинает развиваться, она выполняет кроветворную задачу. Ребенок рождается и растет, а селезенка продолжает создавать, только уже лимфоциты – важные клетки иммунной системы. Селезенку еще называют «депо крови», так как в ней накапливаются тромбоциты, эритроциты и лейкоциты.
После удаления селезенки надо очень внимательно относиться к здоровью: не общаться с теми, у кого вирусные заболевания и другие инфекции, беречься от переохлаждения. Также по рекомендации врача следует принимать определенные препараты, в том числе витамины.
Что делать, если врач не выдал положенные лекарства от COVID‑19>>
Желчный пузырь
Желчный пузырь выделяет и накапливает желчь – особую жидкость, участвующую в пищеварении. Если удалить этот орган, то вся нагрузка ляжет на печень, которая тоже выделяет желчь. Однако жить без него можно долго и полноценно.
После удаления желчного пузыря человеку нужно наблюдаться у гастроэнтеролога. Также важно, чтобы печень была здоровой. Чаще всего прописывают диету, исключающую жирную пищу и алкоголь, назначают поддерживающие препараты.
Люберчане‑вегетарианцы: «Родители думали, что без котлет я заболею»>>
Печень
© Pixabay.com
А вот полностью удалить печень нельзя – без нее человек жить не может. Возможно только частичное удаление органа, и то после операции пациентам необходимо наблюдаться у врача и строго соблюдать диету. Опять же – никакого алкоголя, это враг номер один для печени.
Как зимой заниматься спортом на улице и не заболеть>>
Почки
© Сайт министерства здравоохранения Московской области
Снова парный орган. Человек может жить без одной почки, но в таком случае функция очистки организма падает на оставшуюся. Поэтому важно регулярно наблюдаться у врача и выполнять все рекомендации, вести здоровый образ жизни, заботиться о своем организме.
Мама больного ребенка с СМА: «Есть лекарство, но его не регистрируют в России»>>
Мочевой пузырь
© Gilhy.com
Мало кто задумывается о том, что можно жить без мочевого пузыря. Операцию по его удалению чаще всего назначают онкопациентам. На животе делают отверстие и создают новый канал из мочеточника для выделения жидкости – стому. Через нее моча вытекает в мешок, который зафиксирован снаружи.
Чтобы жить без мочевого пузыря, нужно тщательно следить за здоровьем и гигиеной. Здесь скорее могут возникнуть психологические проблемы, однако и они преодолимы, если проконсультироваться с врачом и обратиться к грамотному специалисту.
Толстая кишка
Толстую кишку могут удалить целиком или только участок, где обнаружена жизнеугрожающая патология, которая не подчиняется консервативному, то есть медикаментозному лечению.
После резекции толстой кишки организм постепенно адаптируется к изменениям. Однако могут возникнуть боли в области операции, метеоризм, изменение стула. Нужно дать время – период окончательной адаптации занимает несколько месяцев.
«ВИЧ – это уже не смертельное заболевание, а хроническая болезнь»>>
Органы репродуктивной системы
Женщина может полноценно жить и рожать детей без одного яичника. Удаление этого органа показано тем, у кого обнаружили крупные кисты. После операции важно наблюдаться у гинеколога и следить за гормональным фоном.
Зачать и родить ребенка можно и с одним придатком – фаллопиевой трубой. Через них яйцеклетка переходит в матку, а удаляют их чаще всего из-за внематочной беременности и опухолевых процессов. Удаляют и матку, но после этого женщина не сможет родить.
Мужчина может жить без простаты.
Предстательная железа выделяет секрет и обеспечивает движение сперматозоидов, а после ее удаления могут возникнуть проблемы с половой жизнью.
На самом деле, у каждого оперативного вмешательства есть последствия. Все органы важны и нужны, поэтому нужно беречь себя и заботиться о своем здоровье, а главное – при возникновении проблем не заниматься самолечением, а сразу же обращаться к врачу.
Поджелудочная железа – это крупная удлиненная пищеварительная железа, которая находится сзади желудка. Она состоит из трех частей: головки, тела и хвоста. Ее ткани соединены мелкими протоками, которые выводят панкреатический сок в кишечник. Это самая большая железа в пищеварительной системе человека, которая является также и эндокринной железой.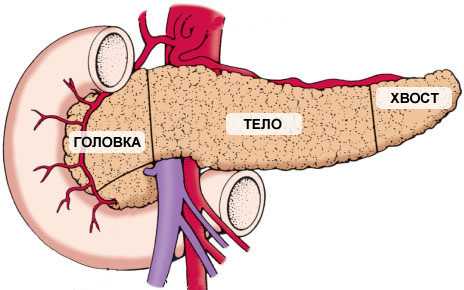
Она вырабатывает инсулин, глюкагон, соматостатин и панкреатический полипептид. Инсулин снижает уровень сахара в крови. При нарушении работы железы у человека развивается сахарный диабет.
C хроническим панкреатитом люди живут долгую жизнь, следуя простым диетам и рекомендациям врачей. А вот может ли человек жить без поджелудочной железы? Разберем этот вопрос по пунктам.
Клетки поджелудочной железы вырабатывают ферменты, без которых невозможно пищеварение в просвете тонкого кишечника. Эти ферменты способствуют расщеплению жиров, белков и углеводов в химус (комок, облегчающий дальнейшее прохождение пищи по пищеводу). Процесс полного переваривания пищи и усваивания из нее полезных компонентов невозможно без участия этой железы.
Функции поджелудочной железы могут быть нарушены по многим причинам. Основные из которых это алкоголь, жирная пища, курение. Самое распространенное заболевание железы это панкреатит. В некоторых случаях для лечения нужно прибегнуть к хирургическому вмешательству. Чаще всего операции делают при обострении хронического панкреатита, при возникновении панкреонекроза, опухолей, для лечения хронических кист.
Сами специалисты считают поджелудочную нежным и непредсказуемым органом, потому что неизвестно как она себя поведет во время хирургического вмешательства. Даже если операция проводится не на этом органе, а поблизости или даже на отдаленном расстоянии от нее, она может привести к осложнениям в виде развития острого панкреатита. Часто острый панкреатит может появиться из-за попадания мелкого камня из желчного пузыря в проток поджелудочной. Большинство людей с таким диагнозом быстро выздоравливают, но у некоторых воспаление обостряется и требует операции. Долгосрочное воспаление поджелудочной железы повышает риск развития рака поджелудочной.
Одним из методов лечения рака этой железы является панкреатектомия. Это операция по удалению поджелудочной железы. Во время процедуры может быть удалена вся железа или только ее часть. В некоторых случаях удаляют органы, которые находятся поблизости, такие как желчный пузырь, селезенку, часть желудка или тонкой кишки, лимфатические узлы.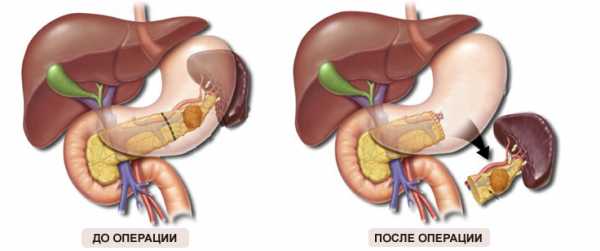
Удаление части поджелудочной железы и селезенки
Во время удаления поджелудочной железы могут возникнуть серьезные осложнения. Может возникнуть избыточное кровотечение. В ходе операции есть возможность занесения инфекции. Кроме этого, каждый человек по-разному реагирует на анестезию. Бывают случаи, когда из-за анестезии возникало головокружение, снижалось артериальное давление.
Существуют определенные факторы, которые увеличивают риск возникновения осложнений. К таким факторам относят ожирение, проблемы с сердцем, неправильное питание, курение, преклонный возраст.
Операцию проводят таким образом: врач разрезает брюшную полость и удаляет пораженную часть поджелудочной железы и другие пострадавшие органы. Разрез закрывают швами или скобками. Эта процедура очень рискованна, и спрогнозировать, сколько человек может прожить без этого органа сложно. Раньше считали, что жить без поджелудочной железы невозможно. Впервые ее удалили в XX веке. Сначала пациенты умирали или в ходе операции или через некоторое время после нее, но современная медицина смогла решить эту проблему.
В организме человека трудно переоценить роль поджелудочной. Заменить ее не сможет никакой другой орган. Отсутствие этого органа приводит к значительному нарушению пищеварения. Но жить без нее вполне можно, только нужно применять терапию, которая заменит функции выполняемой поджелудочной железой. Больным придется на протяжении всей жизни принимать ферменты и делать инъекции инсулина.
Панкреатектомия — это очень тяжелая и серьезная операция. На реабилитацию после процедуры может уйти много времени. Организм сможет восстановиться только через несколько месяцев. Этот процесс сложный не только с физической точки зрения, а и с психологической. Болезненные ощущения после операции можно устранять с помощью обезболивающих препаратов, а облегчить психологическое состояние может присоединение к группе поддержки.
Кроме того, важную роль играет питание. Без поджелудочной можно долго прожить, если соблюдать строгую диету. Первые дни после операции пациент вынужден голодать. Врачи разрешают лишь пить негазированную минеральную воду. В сутки нужно выпивать литр жидкости, но не сразу, а маленькими порциями.
Через несколько дней разрешают выпить немного чая, несоленый суп и омлет из одних белков, приготовлен на пару. Можно употреблять гречневую или рисовую кашу, но они должны быть приготовлены на воде или молоке.
Через неделю в рацион можно добавить немного хлеба, сливочного масла и творога. Также позволяются овощные супы без капусты. Перед употреблением их нужно тщательно перетереть.
Через несколько дней можно готовить суфле из нежирной рыбы или мяса. С десятого дня можно употреблять фрикадельки, но только приготовленные на пару. Для того чтоб организм быстрее восстановился нужно употреблять побольше витаминов.
Это те продукты, которые нужно включать в рацион непосредственно после операции. На протяжении жизни также следует придерживаться диеты. Ежедневное меню должно включать много белков. Жиры и углеводы можно принимать в минимальном количестве. Соль в таких случаях можно употреблять только в дозировке не больше восьми грамм в сутки. Все жирное, копченое, соленое, мучные изделия и другие вкусности нужно исключить из рациона навсегда, иначе могут возникнуть серьезные проблемы. Принимать пищу людям с удаленной поджелудочной железой нужно пять раз на день небольшими порциями.
Кроме определенных продуктов питания нужно исключить алкоголь и никотин. Также нельзя подвергать себя стрессам и депрессиям.
Удаление любого органа это серьезное испытание для организма и сколько человек сможет прожить при таких обстоятельствах, предсказать очень сложно даже самым опытным специалистам.
Внимание! Статьи на нашем сайте носят исключительно информационный характер. Не прибегайте к самолечению, это опасно, особенно при заболеваниях поджелудочной. Обязательно проконсультируйтесь с врачом! Вы можете записаться онлайн на прием к врачу через наш сайт или подобрать врача в каталоге.
Холецистэктомия — операция по удалению желчного пузыря. При холецистэктомии патологически измененный желчный пузырь удаляют полностью вместе с конкрементами путем хирургического вмешательства.
По данным зарубежной и отечественной литературы, у 90–95% больных холецистэктомия полностью излечивает симптомы, которые наблюдались до операции.
Лапароскопическая холецистэктомия является «золотым стандартом» в лечении хронического калькулезного холецистита и зачастую при лечении острого холецистита. Ее выполняют с помощью специального инструментария через 3–4 прокола в брюшной стенке диаметром 5–10 мм. В эти проколы вводят специальные трубки (троакары), в брюшную полость с помощью инсуффлятора (насоса) вводят углекислый газ — накладывают карбоксиперитонеум. Введенный газ создает пространство для работы инструментов. Через троакары с помощью видеокамеры и специальных зажимов и электродов выделяют анатомические элементы желчного пузыря — пузырную артерию и пузырный проток, накладывают на них специальные металлические скобки (клипсы) и пересекают. Современные видеосистемы предоставляют отличное качество изображения и визуализации структур, намного превосходящие таковые при открытых операциях. Желчный пузырь отделяют от печени и удаляют через один из проколов брюшной стенки.
Преимуществами лапароскопической холецистэктомии является малотравматичность, что сказывается на отсутствии болевого синдрома в послеоперационной ране, быстрый период восстановления после операции, снижение сроков пребывания в стационаре (1–2 дня), быстрое восстановление сил и возвращение к повседневной деятельности и работе.
К сожалению, в 1–5% случаев выполнить холецистэктомию из лапароскопического доступа невозможно. Чаще всего это обусловлено анатомическими аномалиями желчных путей, выраженным воспалительным или спаечным процессом, развитием интраоперационных осложнений. В таких случаях выполняют переход на открытую операцию (конверсия).
Открытую холецистэктомию выполняют из верхней срединной лапаротомии или косых подреберных разрезов типа доступов Кохера и Федорова, которые обеспечивают широкий доступ к желчному пузырю, желчным протокам и другим органам брюшной полости. При таких доступах выполнимы все методы интраоперационной ревизии внепеченочных желчных протоков, включая измерение их ширины, зондирование протоков, интраоперационную холангиографию, интраоперационное ультразвуковое исследование, интраоперационное эндоскопическое исследование желчных протоков.
Общий риск летальности вследствие холецистэктомии варьирует в пределах 0,14–0,15%, зависит от возраста, физического состояния пациентов и формы желчнокаменной болезни.
В первый месяц после операции происходит восстановление функций и общего состояния организма. Тщательное соблюдение врачебных рекомендаций является залогом полноценного восстановления здоровья. Основными направлениями реабилитации являются соблюдение режима физической нагрузки, диета, медикаментозное лечение и уход за ранами.
Людям с удаленным желчным пузырем в первый месяц необходимо соблюдение диеты на время, пока организм адаптируется к изменениям функционирования желчной системы. В этот период возможны (но не обязательны) послабления стула или его учащение до 2–3 раз в сутки. Через 4–6 месяцев после операции человек может вести обычный образ жизни, практически без ограничений. Однако у отдельных пациентов, у которых заболевание протекало длительное время и с осложнениями, часть симптомов не удается устранить холецистэктомией, и они требуют дальнейшего лечения.
После лапароскопической холецистэктомии обычно требуется минимальное медикаментозное лечение. Болевой синдром после операции обычно выражен незначительно, но у некоторых пациентов требуется применение анальгетиков в течение 2–3 дней. Обычно это нестероидные противовоспалительные препараты, например кеторол. У некоторых пациентов возможно применение спазмолитиков в течение 7–10 дней. Прием препаратов урсодезоксихолевой кислоты (Урсосан) позволяет улучшить текучесть желчи и снизить риски формирования микроконкрементов в желчных путях. Прием медикаментозных препаратов должен выполняться строго по указанию лечащего врача в индивидуальной дозировке.
Швы после лапароскопической холецистэктомии снимают на 7–8-е сутки после операции. Это амбулаторная процедура, снятие швов проводит доктор или перевязочная медицинская сестра, процедура является безболезненной.
Соблюдение диеты требуется в срок до 1 месяца после лапароскопической холецистэктомии. Рекомендовано исключение алкоголя, легкоусваиваемых углеводов, жирной, острой, жареной, пряной пищи, регулярное питание 4–6 раз в день. Вводить новые продукты в рацион следует постепенно, через 1 месяц после операции возможно снятие диетических ограничений по рекомендации гастроэнтеролога.
Любая операция может сопровождаться нежелательными эффектами и осложнениями. После любой технологии холецистэктомии возможны осложнения.
Это могут быть подкожные кровоизлияния, которые проходят самостоятельно в течение 7–10 дней. Специального лечения не требуют. Частота раневой инфекции составляет 1–2%, нагноение ран – редкое осложнение, однако оно может потребовать хирургического вмешательства под местной анестезией с последующими перевязками и применением антибиотиков. У 0,3% больных возможно развитие грыж в местах проколов. Данное осложнение чаще всего связано с особенностями соединительной ткани пациента и может потребовать хирургической коррекции в отдаленном периоде. Очень редко возможны осложнения со стороны брюшной полости, которые могут потребовать повторных вмешательств либо малоинвазивных пункций под контролем ультразвука. Частота таких осложнений не превышает 0,001%. Это могут быть внутрибрюшные кровотечения, гематомы, гнойные осложнения в брюшной полости.
Повреждения желчных протоков являются одними из наиболее тяжелых осложнений при всех видах холецистэктомии, в том числе и лапароскопической. В традиционной открытой хирургии частота тяжелых повреждений желчных протоков составляла 1 на 1500 операций. В первые годы освоения лапароскопической технологии частота этого осложнения выросла в 3 раза — до 1 на 500 операций, однако с ростом опыта хирургов и развитием лапароскопической технологии стабилизировалась на уровне 1 на 1000 операций. Известный российский специалист по этой проблеме Эдуард Израилевич Гальперин в 2004 году писал: «Ни длительность заболевания, ни характер операции (неотложная или плановая), ни диаметр протока и даже профессиональный стаж хирурга не влияют на возможность повреждения протоков...» Возникновение такого осложнения может потребовать повторного оперативного вмешательства и длительного периода реабилитации.
Венозный тромбоз и тромбоэмболия легочной артерии являются опасными для жизни осложнениями любого оперативного вмешательства. Именно поэтому большое внимание уделяют профилактике этих осложнений. В зависимости от определенной лечащим врачом у вас степени риска будут назначены профилактические мероприятия: эластическая компрессия нижних конечностей и введение низкомолекулярных гепаринов.
Любое оперативное вмешательство несет определенный риск осложнений, однако отказ от операции или затягивание с ее выполнением также имеет риск развития тяжелых заболеваний или осложнений. Выполнение холецистэктомии в плановом порядке, при незапущенных формах болезни несет гораздо меньший риск нежелательных отклонений от нормального течения операции и послеоперационного периода. Большое значение также имеет и ответственность пациента за строгое соблюдение режима и рекомендаций врачей.
Большинство пациентов после оперативного лечения полностью избавляются от симптомов, которые их беспокоили, и через 1 месяц после операции возвращаются к обычной жизни. Если холецистэктомия выполнена вовремя, до возникновения сопутствующей патологии со стороны других органов пищеварительной системы, пациент может питаться без ограничений (что не отменяет необходимости правильного здорового питания), не ограничивать себя в физических нагрузках, не принимать специальных препаратов.
Автор статьи —
Галина Ивановна Масалыгина,
врач-эндокринолог клиники «Dixion»
В своей повседневной практике врачу-эндокринологу приходится отвечать на множество вопросов своих пациентов. Чаще всего это вопросы, касающиеся питания, образа жизни при сахарном диабете. Но в тех случаях, когда вопросы есть, а ответ на них получить негде, среди больных рождаются своеобразные «мифы», которыми пациенты охотно делятся друг с другом. Цель этой статьи — развенчать самые распространенные из этих мифов и помочь пациентам разобраться, что в них правда, а что нет. Итак, самые распространенные 10 мифов о диабете.
Миф первый:
Если есть много сладкого, то обязательно заболеешь сахарным диабетом.
Неправда. Сам по себе сахарный диабет только от поедания сладостей не возникает. Если у вас нет наследственной предрасположенности к диабету, нормальные вес и физическая активность, то сладости вам можно есть, сколько хочется.
Но если ваши близкие родственники страдают сахарным диабетом, а употребление сладостей приводит к развитию у вас ожирения — то да, вы в группе риска по сахарному диабету.
Но вы точно также окажетесь в группе риска, если у вас есть ожирение, малоподвижный образ жизни — и при этом вы практически не едите сладостей, а вес растет от потребления гамбургеров, чипсов, пива и прочих, совсем не сладких продуктов.
Миф второй:
Если у меня родственники заболели сахарным диабетом в зрелом возрасте, то мне его тоже не избежать.
Неправда. Да, роль наследственности при сахарном диабете 2 типа очень высока. Но если вы будете вести здоровый образ жизни, правильно питаться, а, главное, будете иметь нормальный вес, то вероятность развития сахарного диабета у вас чрезвычайно мала.
А при сахарном диабете 1 типа роль наследственности еще меньше.
Вероятность передачи его по наследству детям, если болен один из родителей всего 3-5%.
Миф третий:
Сахарный диабет можно вылечить методами нетрадиционной медицины.
Неправда. Это самое опасное заблуждение. Методы нетрадиционной медицины при 2 типе сахарного диабета (вместе с традиционным лечением) могут давать положительный эффект, но к излечению не приведут. Бывают случаи, когда при 2 типе диабета человек худеет до нормального веса, продолжает занятия спортом, соблюдает диету — и его сахар крови остается нормальным без приема таблеток. Но это не значит, что он вылечился.
Стоит ему прекратить все это делать, начать набирать вес — и сахар крови неизбежно начнет повышаться. А при 1 типе сахарного диабета (когда человек не может жить без ежедневных инъекция инсулина) никакие «целители» и чудо-методы никогда не смогут дать главного — восстановить погибнувшие бета-клетки поджелудочной железы, которые вырабатывают инсулин.К сожалению, гибель этих клеток необратима.
Миф четвертый:
Если я не буду есть углеводы, то мой сахар крови будет нормальным.
Неправда. Если бы все так было просто — не ешь углеводы и не будет диабета! Углеводы жизненно необходимы нам, т.к. глюкоза — это источник энергии для нашего организма, а получить ее мы можем только из углеводов. В рационе больного сахарным диабетом углеводы должны составлять 60% суточного калоража. Все дело в их виде и количестве.
Чтобы не было быстрого и выраженного подъема сахара крови после еды, не рекомендуется есть легкоусваиваемые углеводы (сахар, сахаросодержащие продукты, сладкие напитки, виноград и т.д.).
А вот медленноусваиваемые углеводы — каши, овощи, фрукты — в питании должны быть обязательно. Только их не должно быть много!
Миф пятый:
Больному сахарным диабетом можно есть только гречневую кашу, а картофель и макароны нельзя.
Неправда. И каша, и картофель, и макароны относятся к медленноусваиваемым углеводам. Но снова дело в их виде и количестве.
Крупы при диабете могут быть любыми (кроме манной), но каша должна быть сварена на воде, рассыпчатая.
Макароны — твердых сортов пшеницы (класса А) и не разваренными, а с легкой твердинкой.
Картофель можно есть, но не жаренный, а отварной, запеченый, тушеный.
Миф шестой:
Алкоголь снижает сахар крови, поэтому при высоком сахаре крови он только на пользу.
Неправда. Такое заблуждение не только глупое, но и опасное. Высокий сахар крови от спиртного не снижается. Сахар крови падает после алкоголя потому, что алкоголь блокирует поступление углеводов из печени в кровь! В организме два источника повышения сахара крови: углеводы из пищи и глюкоза из печени.
А теперь представьте, что будет, если в кровь перестанет поступать глюкоза из печени: глюкоза из пищи вся будет усвоена клетками организма и уровень сахара крови упадет ниже 3,3 ммоль/л, т.к. механизм, препятствующий этому падению (глюкоза печени) заблокирован алкоголем. Разовьется тяжелая гипогликемия!
Миф седьмой:
При диабете можно есть только зеленые и кислые яблоки (а красные и сладкие нельзя).
Неправда. Цвет, как и вкус яблока, не влияет на количество углеводов в нем. Вкус в большей степени зависит от фруктовых кислот, придающих яблоку кислый вкус (чем их больше — тем яблоко кислее).
Дело в размере. Зеленое кислое и красное сладкое яблоки одного размера имеют равное содержание углеводов.
Поэтому обращайте внимание на размер и количество, а не на вкус и цвет фруктов.
Миф восьмой:
Если печенье, вафли и прочие сладости вместо сахара содержат фруктозу, то есть их можно сколько хочешь.
Неправда. Фруктоза всасывается медленнее, чем сахар, но точно так же повышает глюкозу крови. Кроме того, и печенье, и вафли испечены из теста, которое содержит муку, а она тоже повышает сахар крови. Так что снова нужно вспомнить о количестве. Одна-две штуки безопасны, а целая пачка за один прием — уже перебор.
Миф девятый:
Если я больна сахарным диабетом, то беременность мне противопоказана.
Неправда. Если девушка, страдающая сахарным диабетом, держит свой сахар крови под контролем, не имеет тяжелых осложнений диабета, обучена самоконтролю и правилам питания, то беременность ей не противопоказана. Но! Важно помнить, что беременность обязательно должна быть запланированной!
За полгода до предполагаемой беременности нужно контролировать свой диабет, чтобы значения сахара крови были от 4 до 8 ммоль/л.
Также необходимо пройти обследование у окулиста, невролога, сдать анализы крови и мочи, в том числе на микроальбуминурию и гликозилированный гемоглобин. И удачи!
Миф десятый:
При сахарном диабете нужно беречь себя и избегать физических нагрузок.
Неправда! Этого не нужно делать ни в коем случае! Физическая нагрузка при сахарном диабете — это такой же элемент лечения, как диета и лекарства. При физиче- ской нагрузке работающие мышцы становятся более чувствительны к действию инсулина, активнее поглощают глюкозу из крови, тем самым снижая ее содержание.
Многочисленными исследованиями доказано, что пациенты с диабетом, регулярно занимающиеся спортом, имеют более благоприятный прогноз в развитии осложнений: ретинопатии, нейропатии и прочих. Физическая нагрузка благоприятно влияет на все виды обмена: усиливается расщепление жиров, снижается масса тела, улучшается жировой состав крови.
Только нужно помнить, что приступать к занятиям можно при сахаре крови ниже 10 ммоль/л, нагрузка должна быть посильной, и не забывать предпринять меры для предотвращения гипогликемии, т.к. сахар крови при физических нагрузках может снизиться значительно.
Вы слышали о поджелудочной железе, но не знаете, где она расположена, какую функцию выполняет и как определить, что с ней что-то не так? Это стоит выяснить, потому что это действительно важный орган.
Сначала вам нужно запомнить несколько вещей. Поджелудочная железа состоит из долек и является одним из паренхиматозных органов, как почки и печень. По структуре его можно разделить на головку, шейку, стебель и хвост.С другой стороны, мы различаем функционально эндокринную и экзокринную части. К последним относятся везикулы, выделяющие панкреатический сок, а также междольковые протоки. В свою очередь эндокринная часть включает в себя так называемую панкреатические островки (острова Лангерганса), т.е. скопления различных типов клеток.
Подсчитано, что их число составляет около 2 миллионов, а они составляют всего 2 процента. общая масса поджелудочной железы. Большая часть островов состоит из бета-клеток (около 60 процентов).), которые выделяют инсулин, и из альфа-клеток (около 25%), которые выделяют глюкагон.
Как мы уже знаем, поджелудочная железа по своей функции делится на экстра- и эндокринную часть. Первый вырабатывает более 1 л панкреатического сока в сутки, который поступает в двенадцатиперстную кишку и позволяет переваривать белки, углеводы и жиры (с участием желчи).
Вторая часть отвечает за поддержание надлежащего уровня глюкозы в крови за счет секреции соответствующих гормонов.Инсулин стимулирует всасывание глюкозы в клетки, синтез гликогена в печени и мышцах, синтез жирных кислот в жировой ткани. Он также увеличивает скорость метаболизма глюкозы и стимулирует синтез белка. Глюкагон, напротив, действует на клетки печени и жировой ткани, приводя к повышению уровня глюкозы в крови. Поджелудочная железа также влияет на функцию желчного пузыря, выделяя гормон под названием гастрин.
Да. Поджелудочная железа — чрезвычайно важный орган, но ее можно резецировать, т. е. удалять полностью или частично.Конечно, это допускается только в исключительных случаях, таких как, например, запущенная опухолевая болезнь. Затем можно частично или полностью удалить орган в зависимости от степени заболевания и состояния пациента.
Первая операция такого типа была проведена в 1930-х годах. С тех пор многое изменилось, и у нас гораздо больше знаний в области анестезиологии и интенсивной терапии. Однако эта операция не является рутинной, в т.ч.в из-за расположения и затрудненного доступа к органу. Люди без поджелудочной железы должны всю оставшуюся жизнь принимать лекарства и соблюдать легкоусвояемую диету.
Прежде всего жгучая боль в эпигастральной области, иррадиирующая в спину, которая усиливается в положении лежа на спине. В случае поджелудочной железы дискомфорт обычно усиливается сразу после питья или еды (особенно жирной пищи). Однако это не правило, так как боль может появиться и через несколько часов после еды и сохраняться в течение нескольких дней.
Проблемы с поджелудочной железой приводят к плохому перевариванию пищи и снижению усвоения питательных веществ, что очень часто приводит к потере веса или недоеданию. Наше внимание также должны обратить на лихорадку, тошноту, головную боль и проблемы с концентрацией внимания. К сожалению, это не очень специфические симптомы, которые нельзя интерпретировать самостоятельно.
К наиболее частым заболеваниям поджелудочной железы относятся воспаления, как острые, так и хронические, новообразования и кисты поджелудочной железы. Непосредственной причиной острого воспаления является внезапная активация так называемых протеолитических ферментов внутри клеток поджелудочной железы, что приводит к перевариванию белков, входящих в состав органа и прилегающих тканей. Хронический панкреатит — длительно текущий воспалительный процесс, приводящий к необратимым изменениям структуры поджелудочной железы. В запущенных случаях это может привести даже к фиброзу, появлению кальцинатов или исчезновению паренхимы.
Оба типа воспаления могут предшествовать возникновению рака поджелудочной железы, который обычно встречается в развитых странах. Было установлено, что рак поджелудочной железы является четвертой по значимости причиной смерти как мужчин, так и женщин в Европе и Соединенных Штатах. Это касается, в частности, в связи с бессимптомным течением заболевания и возможностью диагностики только на запущенной стадии.
Другим очень распространенным заболеванием в нашей популяции является сахарный диабет, метаболическое заболевание, связанное с нарушением регуляции уровня глюкозы и нарушением толерантности к глюкозе, что приводит к гипергликемии (уровень глюкозы в крови повышается выше нормы).
Большинство заболеваний поджелудочной железы тесно связаны с образом жизни, поэтому рекомендуется внести некоторые изменения как в профилактику, так и в лечение этих заболеваний. Прежде всего, начните с ограничения количества потребляемых сахаросодержащих и мучных продуктов. Диета должна включать овощи, такие как капуста, брокколи, цветная и брюссельская капуста, а также продукты, богатые клетчаткой. Также рекомендуется есть бобовые и рыбу.
Следует отказаться от алкогольных напитков и полностью отказаться от курения. Факторами, повышающими риск заболеваний поджелудочной железы, также являются избыточный вес и ожирение, поэтому помимо изменения рациона питания стоит также ввести в свой распорядок дня физическую активность.
.Основной причиной проблем с поджелудочной железой является алкоголь.Его чрезмерное потребление может привести к воспалительным состояниям этого органа. Исследования показывают, что целых 70-90 процентов. у людей, у которых диагностировано такое воспаление, алкоголь был виновником испытываемых ими недомоганий.
Поэтому на вопрос "что вредит поджелудочной?" первое, что нужно ответить, это алкогольные напитки. Однако эти вещества приводят к поражению не только поджелудочной железы, но и других внутренних органов.
Чрезмерное употребление алкоголя разрушает клетки поджелудочной железы, вырабатывающие ферменты, расщепляющие белки, углеводы и жиры.Когда возникает вопрос: «почему болит поджелудочная железа?» возникает необходимость учитывать, как выглядит ежедневный рацион и сколько употребляется алкоголя.
Не каждое количество алкогольных напитков сразу приводит к негативным симптомам. Однако они обязательно возникнут, если такие напитки употреблять регулярно.
Есть где поджелудочная железа полностью не переносит алкоголь.Эта ситуация в основном затрагивает людей, борющихся с хроническим воспалением. Тогда каждый бокал вина запрещен и опасен для здоровья. Этот орган ослабевает при частом употреблении алкоголя, что может привести к развитию рака.
Кроме того, кофе и крепкий чай также вредны для поджелудочной железы. Отказ от этих напитков поможет сохранить этот орган здоровым.
Мясные продукты, встречающиеся в магазинах, очень часто содержат «усилители», то есть, например, консерванты и усилители вкуса. Эти ингредиенты пагубно влияют на здоровье. Поэтому частое употребление субпродуктов и мясных продуктов однозначно негативно скажется на работе этого органа.
Вредными для поджелудочной железы продуктами являются колбасы, паштеты или головные сыры.Их не следует слишком часто держать в холодильнике, особенно если вы сидите на диете при остром или хроническом воспалении этого органа.
При заболевании поджелудочной железы также следует избегать рубца, печени, телячьих ножек и желудков. В них много холестерина, который напрягает работу этого органа. Бывает, что потроха наполнены стероидами и даже антибиотиками, поэтому их не стоит включать в ежедневный рацион. Стоит есть нежирное мясо и рыбу, т.е.судак или щука.
Такие симптомы, как частые боли в верхней части живота, кожный зуд, жажда, потемнение мочи, резкая потеря веса могут свидетельствовать о проблемах с поджелудочной железой. По этой причине мы рекомендуем анализы крови, чтобы проверить, как работает орган. Профилактические осмотры следует проводить один раз в год.
На поджелудочную железу также влияют сладости, которые любят большинство детей и взрослых.К сожалению, чрезмерное их поедание плохо сказывается не только на этом органе, но и на общем состоянии здоровья. Употребление слишком большого количества сахара может привести к диабету, который довольно часто встречается при заболеваниях поджелудочной железы. Сладости также способствуют набору веса, а затем и формированию избыточного веса и ожирения. Поэтому к продуктам, вредным для поджелудочной железы, относятся: джемы, шоколадные конфеты, фруктовые сиропы, цветные напитки и т. д.
Обратите внимание, что обычные продукты также содержат сахар.Поэтому при рассмотрении вопроса «почему болит поджелудочная железа?», стоит проверить, нет ли, например, в кукурузных хлопьях и других продуктах, употребляемых каждый день, избытка этого продукта. Его высокое содержание может показать хлеб и даже кетчуп. Поэтому особая бдительность при совершении повседневных покупок точно пригодится.
Позаботьтесь о своей диете для поджелудочной железы, чтобы читать этикетки продуктов.Это важно при исключении сахара из ваших блюд. Следует помнить, что этот ингредиент также может присутствовать в пище под другим названием, например, глюкозно-фруктозный сироп. Так что же вредит поджелудочной железе? Все продукты, содержащие простые сахара. Также следует быть осторожным при употреблении фруктов, так как в некоторых из них много фруктозы, то есть фруктового сахара.
Когда поджелудочная железа нездорова, вы также должны проверить свой рацион на наличие слишком большого количества жареной пищи.Любимый многими фаст-фуд не должен часто заменять полноценную еду.
Жареный картофель фри или мясо в панировке вредны для здоровья. Эти продукты относятся к категории трудноусвояемых. Они создают нагрузку на поджелудочную железу и могут привести к воспалению.
При соблюдении диеты важно исключить жирную и жареную пищу.Стоит отказаться от употребления говядины, баранины или свинины. Продукты, полезные для поджелудочной железы, — это нежирное мясо, такое как индейка.
Лучшее решение – запекание в фольге и приготовление на пару. Сливочную котлету можно есть со вкусом, но поджелудочной железе она точно не нравится. Когда этот орган в плохом состоянии, следует обратить внимание на то, чтобы в рационе преобладали нежирные продукты.
Вопреки тому, что вы можете подумать, сырые овощи и фрукты также вредны для поджелудочной железы.Они считаются полезными продуктами, но их нельзя включать в рацион людям, которые страдают от дискомфорта в этом органе. В такой ситуации их следует особенно избегать. Если вы заметили вздутие живота и боли в животе после приема внутрь, то еще целесообразнее отказаться.
Полностью исключать овощи из своего рациона — плохая идея, поэтому их следует готовить на пару.В случае с фруктами хорошим решением являются компоты.
Однако есть продукты, которые из-за их вздутия следует исключить из ежедневного рациона у людей с больной поджелудочной железой. Это, среди прочего:
Исследования показывают, что среди людей, страдающих острым или хроническим панкреатитом, подавляющее большинство курят сигареты. Этот продукт, как и алкоголь, занесен в красный список веществ, негативно влияющих на работу внутреннего органа. Наличие и того, и другого в ежедневном рационе крайне вредно.
Однако не следует забывать, что здоровым людям также следует воздерживаться от курения.Это зависимость, которая также плохо влияет на легкие. Более того, это основная причина рака как у мужчин, так и у женщин. Таким образом, хорошим первым шагом к сохранению здоровья будет прекращение употребления алкоголя и сигарет.
Что есть, если болит поджелудочная железа? Это вопрос, который часто задают только после появления первых тревожных симптомов этого органа.Однако о соответствующей профилактике в этом плане стоит позаботиться быстрее. Вы должны ежедневно избегать стимуляторов и жареных продуктов.
Полезными для поджелудочной железы продуктами являются в основном постное мясо и рыба, а также вареные овощи. Они должны присутствовать в ежедневном рационе каждого человека. Чтение этикеток продуктов — полезная привычка в заботе о своем питании. Рекомендуем пить настои трав, приготовленные на основе специальных смесей, например Панкреас - смесь трав из Натуральной Медицины.
Это может вас заинтересовать:
Она маленькая, но очень важная.Он играет ключевую роль в процессах пищеварения, а также вырабатывает гормоны. Как герой детских мультиков - Попай - любит...
Зузанна ОпольскаСтатистический поляк выпивает 194 банки или бутылки пива в год.- Производители пива добились маркетинговых успехов. Благодаря рекламе пиво окружено аурой...
Эдита БжозовскаСогласно рекомендациям Института пищевых продуктов и питания (IŻŻ), рыбу следует есть не менее двух раз в неделю. Употребление рыбы и морепродуктов рекомендуется с ...
Наталья Швед-Киселевич, МассачусетсПеганская диета уже несколько лет вызывает большой интерес.Это очередной маркетинговый ход? Что это такое и какие эффекты можно получить после него...
Паулина КраузеЖизнь в наши дни, сопровождающие ее постоянные стрессы и ритм работы усугубляют течение мигрени у людей, страдающих от нее.Часто лечение ...
Маржена МайЧерный пудинг — незаменимое лакомство во время барбекю и садовых встреч.Во многих домах его охотно едят на обед, желательно с жареным луком и маринованным...
Александра ФранковскаБезглютеновая диета бьет рекорды популярности.Хотя не всем нужно избегать глютена, все больше и больше людей добровольно исключают его из своего меню. Что это за...
Каролина ЛонковскаПо статистике, у половины поляков может быть повышенный уровень холестерина, который является одной из основных причин инфаркта, ишемической болезни сердца, инсульта или ...
Редакция МедонетаЖенщинам, придерживающимся диеты с низким содержанием жиров, богатой овощами, фруктами и зерновыми продуктами, не нужно беспокоиться о том, что они могут подвергаться большему риску...
Редакция МедонетаРак поджелудочной железы заслуженно печально известен. Однако ситуация меняется: у нас появляется все больше вариантов лечения и есть люди, которые годами живут с этим раком, ведут увлекательную жизнь. Читайте о них. Вместо того, чтобы сосредотачиваться на неправильном прогнозе, важно знать симптомы и факторы риска, чтобы иметь возможность своевременно реагировать.
ФотоПАП / П. ВеревкаДело непростое, потому что рак поджелудочной железы обычно начинает проявляться явными симптомами только в запущенной стадии. Обнаружение его на такой поздней стадии является причиной низкого процента людей, живущих пять лет с момента постановки диагноза (в онкологии пятилетняя выживаемость является общепринятым показателем излечения). Многие из симптомов, которые начинаются при раке поджелудочной железы, аналогичны симптомам, обнаруживаемым при других состояниях, таких какпри хроническом панкреатите, возникшем в результате частого употребления алкоголя и курения.
Узнайте, какой вирус может вызывать рак печени
Не стоит недооценивать тонкие сигналы, показанные в рассказах Катажины Хмелевской-Войцеховской и Патриции Рзадковской. У обоих развился рак поджелудочной железы в молодом возрасте, и оба не подвергались риску.
Информация об относительно быстрой смерти известных людей от рака поджелудочной железы - напр.Ни Пшибыльска, ни Патрик Суэйзи, ни Стив Джобс не могут получить надежды и решимости от многих пациентов, которые слышат подобный диагноз. Но есть и другие истории. Например, Катажина Хмелевская-Войцеховская и Патриция Рзадковская.
Они не оставили без внимания первые признаки и последовательно пытались объяснить причину тревожных симптомов.
- Сидел на работе и вдруг заболел живот. Очень тяжело и по-другому, чем когда-либо. Боль была такая ослепляющая, чуть под ребра.У меня не было никакой тошноты, но боль была сильной и продолжалась в течение нескольких часов. Я тогда даже не знала, где находится поджелудочная железа, - вспоминает Катажина.
В тот день из-за болей она рано ушла с работы, а на следующий день, когда остались только воспоминания, Катажина Хмелевская пошла к врачу. У него обнаружено раздражение слизистой оболочки желудка. Поскольку это больше не болело, она тоже волновалась. Но когда через несколько месяцев боль вернулась, хотя и исчезла, Катажина больше не хотела о ней забывать.Она решила выяснить, в чем причина. Она начала посещать врачей и делать больше анализов.
Одни только их результаты еще не вызывали тревогу; Что меня беспокоило, так это динамика изменения некоторых показателей и состояние Катажины - она похудела, у нее была анемия. После дальнейших тревожных тестов консультирующий врач, хирург и трансплантолог больницы МВД и администрации проф. Марек Дурлик решил, что ждать больше нет смысла и что надо, как говорится на медицинском жаргоне, «вскрыть желудок», чтобы посмотреть, что там происходит.
Стоит знать, что, хотя мы наблюдаем огромный прогресс медицинских технологий, многие заболевания до сих пор не могут быть обнаружены с помощью визуализационной диагностики и лабораторных исследований. Например, правильное УЗИ органов брюшной полости не исключает рака поджелудочной железы!
Во время операции выяснилось, что у Катажины небольшая опухоль в поджелудочной железе. Хирурги вырезали его и отправили гистопатологу. Только его анализ показал, что Екатерина, несомненно, заболела раком поджелудочной железы.Прошел почти год с тех пор, как она почувствовала необычную, ослепляющую боль в животе.
Шесть лет спустя у Катажины больше нет поджелудочной железы, потому что ее пришлось удалить, вырезали часть печени, она страдает диабетом, у нее рецидив. Но она еще и жена, мать восьмилетнего мальчика, а за последние три года пробежала марафон и покорила альпийскую вершину. И у нее была большая вечеринка по случаю дня рождения. Она говорит, что теперь знает, что со всеми ими стоит поиграть, независимо от болезни.
«Конечно, я прекрасно знал, с какой болезнью имею дело.И эти циклические боли мобилизовали меня на поиск дополнительных вариантов лечения. От диеты через образ жизни, традиционную и нетрадиционную медицину. Как и тысячи людей до меня и после меня, я начал искать лекарство от рака. Я не нашел, что я мог бы поделиться этой хорошей новостью с миром, но я открывал для себя новые области укрепления себя, получения знаний и борьбы с трудными эмоциями. Я заинтересовался иммуноонкологией, видя в ней надежду на новое онкологическое открытие. Тем временем я ходил на семинары Саймонтона и терапию к психоонкологу.Я начал бегать (еще под химиотерапией). За это время я убедился, что должен активно участвовать в процессе своего выздоровления. Что я не обязана быть просто пациенткой, проходящей лечение, но могу и даже должна сознательно управлять этим сама, пишет Катажина Хмелевская-Войцеховская в своем блоге «Преодолеть рак поджелудочной железы».
История госпожи Патриции настолько отличается, что никакого дискомфорта она не почувствовала. Ее спасло то, что она решила худеть разумно – поэтому вместо модных методов начала с врачебной консультации.
- Хотел похудеть, но с умом. Вот почему я пошел к своему врачу, который сначала направил меня на различные анализы, в том числе УЗИ брюшной полости, говорит она.
Врач заметил что-то тревожное на изображении брюшной полости и направил Патрисию на компьютерную томографию. Ей повезло, потому что УЗИ показало что-то тревожное в ее поджелудочной железе. Зачастую УЗИ бесполезно при ранней диагностике рака поджелудочной железы, поскольку чаще всего видны только крупные солидные опухоли, к тому же расположенные в специфических отделах этой крупной железы внутренней секреции.
На следующий день Патриции сделали компьютерную томографию. При этом обследовании выявлена опухоль размером 16 см в теле и хвосте поджелудочной железы. В таких ситуациях ждать операции не приходится - она проводится очень быстро.
Более двух лет спустя Патриция защитила магистерскую диссертацию по психологии и специализируется на психоонкологии. Он наслаждается жизнью, в т.ч. она отправилась со своими верными друзьями на фестиваль Open Air и отлично провела время.
Оба пациента признают, что диагноз рака поджелудочной железы в контексте сообщений СМИ является очень обременительным.
- Рак поджелудочной железы действительно является одним из самых неблагоприятных прогнозов, - говорит доктор Лешек Край, онколог отделения внутренних болезней, гематологии и онкологии Варшавского медицинского университета. - По статистике шанс прожить пять лет составляет около 5 процентов. больной. Если его диагностировать рано – по статистике, около 30 процентов выживают в течение этих пяти лет. больной.
Он добавляет, что если сравнить статистику так называемого выживаемость при раке молочной железы в зависимости от стадии развития опухоли даже превышает 80%.Но это всего лишь статистика.
- Диагноз любого рака не является смертным приговором. Каждый болеет индивидуально. То, о чем говорит прогноз, это статистика по какой-то группе. По статистике у меня и у моей собаки по три ноги, — подчеркивает доктор.
А Катажина пишет в своем блоге: «Всем советую подходить к статистике со смирением. Потому что случаются и события с низкой статистической вероятностью. В основном у больного человека статистика одна - пятьдесят/пятьдесят, как говорила моя мама.Либо работает, либо терпит неудачу. Будущее покажет, что произойдет, а не статистика.
В интервью Serwis Zdrowie Магдалена Нагальска, психоонколог из Варшавского института онкологии, подчеркнула, что рак сопровождается страхом и является естественной реакцией человека на такого рода переживания. Однако мы отличаемся стратегиями (обычно неосознанными) борьбы с этим страхом.
- Самая здоровая стратегия, которую мы пытаемся продвигать, а также учить наших пациентов, - это реакция на знакомство с фактами, а не на ложь им, даже когда это сложно.Отсутствие конфронтации увеличивает страх. Если мы убегаем от чего-то, оно продолжает преследовать нас, и если мы остановимся и встретимся со своим страхом лицом к лицу, может оказаться, что мы можем что-то с этим сделать, что он не такой большой, как мы думали сначала - Магдалена Нагальска говорил.
При этом и в здравии, и в болезни стоит быть внимательным к тонким сигналам, которые посылает нам организм, и не игнорировать осмотры. Такой подход дает шанс защитить не только от рака поджелудочной железы.
Эффективных скрининговых тестов на рак поджелудочной железы не существует. Тем не менее, УЗИ брюшной полости может помочь в раннем выявлении, хотя стоит знать, что иногда опухоль настолько локализована, что УЗИ ее не обнаружит. Важно самочувствие, необычные боли и некоторые отклонения в показателях крови (например, повышенный билирубин). Особенно осторожными в связи с раком поджелудочной железы должны быть те, у кого среди близких родственников есть человек с таким диагнозом.Также стоит знать, что развитию рака поджелудочной железы способствует, в частности, употребление алкоголя, курение и ожирение.
Обратитесь к врачу, когда:
Кроме того, исследования показывают, что диабет 2 типа возникает внезапно.у людей старше 50 лет и пожилые люди могут быть ранним симптомом рака поджелудочной железы, особенно когда он связан с низким индексом массы тела (ИМТ), потерей веса и отсутствием диабета в семейном анамнезе. Внезапные изменения уровня сахара в крови у пациентов с хорошо контролируемым диабетом также должны вызывать беспокойство. Люди с панкреатитом также должны быть бдительными.
Патриция и Катажина познакомились друг с другом благодаря раку поджелудочной железы, но это их не только связывает. Оба могут наслаждаться испытанной группой настоящих родственников и людей, которые мудро их поддерживают.Иногда нетипично; например, друзья Патриции пришли в палату накануне операции, чтобы спеть и пошутить. У обоих болезнь не смогла отнять семейную жизнь и страсть.
Если вы хотите найти достоверную информацию о раке поджелудочной железы и его лечении, см. руководство ESMO (Европейское общество медицинской онкологии), также на польском языке: https://www.esmo.org/content/download/104657/1841551/file /PL-Cancer-Pancreas-Guide-for-patients.pdf
Юстина Войтечек, Моника Высоцкая, здоровье.pap.pl
Источник:
Материалы для прессы с конференции, организованной Онкологическим центром в Варшаве и фондом EuropaColon Polska по случаю Всемирного дня поджелудочной железы, 20 ноября 2019 г.
Блог Катажины Хмелевской-Войцеховской "Преодоление рака поджелудочной железы"
Интервью с Патрицией Рзадковской и Катажиной Хмелевской-Войцеховской от 2018 года, предоставлено фондом EuropaColon Polska.
Поджелудочную железу часто недооценивают. Обычно мы не замечаем ее работы в повседневной жизни, но когда она терпит неудачу, вся жизнь начинает крутиться вокруг нее. В сегодняшнем посте мы хотели бы представить, среди прочего наиболее распространенные симптомы панкреатита и других заболеваний, влияющих на него.
Давайте начнем с выяснения , что на самом деле представляет собой поджелудочная железа и какую роль она играет в организме человека. Это продолговатый орган длиной от 12 до 20 сантиметров, расположенный сразу за желудком. В его задачи входит производство поджелудочной кислоты, которая позволяет нам переваривать жиры, белки и углеводы. Он также отвечает за поступление в кровь гормонов, регулирующих уровень глюкозы, таких как инсулин и глюкагон. В дальнейшей части текста вы узнаете, как выглядят самые популярные симптомы заболевания поджелудочной железы .
Наиболее распространенным заболеванием при панкреатите является воспаление .Различают три типа панкреатита:
ОЗТ - Острый панкреатит - Чаще всего острый панкреатит возникает в результате чрезмерного употребления алкоголя или в результате желчнокаменной болезни. Симптомы панкреатита включают сильную боль в верхней части живота, диарею, рвоту, тошноту, повышенную жажду и учащенное сердцебиение.
ПЗТ - Хронический панкреатит - Это заболевание, при котором частое и рецидивирующее воспаление приводит к постепенному замещению паренхимы поджелудочной железы волокнистой соединительной тканью.Результат - прогрессирующий отказ. Хронический панкреатит имеет следующие симптомы: метеоризм, жирный понос, потеря веса и кожный зуд.
AZT - Аутоиммунный панкреатит - Имеет два типа. Характерным признаком аутоиммунного панкреатита 1 типа является повышенный уровень иммуноглобулина G4 (IgG4) в сыворотке крови. Кроме того, воспалительный процесс при данном виде заболевания может распространяться и на другие органы, например, на органы.желчный пузырь, печень, почки, предстательная железа. Аутоиммунный панкреатит второго типа – заболевание, при котором отсутствует повышенный уровень IgG4, а воспаление ограничивается только поджелудочной железой.
Развитие около 10% случаев рака поджелудочной железы связано с генетической предрасположенностью. Итак, если хотя бы у двух членов вашей семьи был этот вид рака, вам следует уделить особое внимание регулярному обследованию этого органа.
Обычно проблемы с поджелудочной железой возникают у пожилых людей старше 55 лет. По статистике мужчины болеют чаще, чем женщины, но диспропорции не слишком велики, поэтому, даже если вы тридцатилетняя женщина, это не значит, что риск панкреатита и рака поджелудочной железы на вас совсем не распространяется.
Было доказано, что курение увеличивает вероятность заболеть как минимум в 20 раз. Вероятность увеличивается как с количеством выкуренных сигарет, так и с продолжительностью курения. Этот риск не уменьшается до 10-15 лет после отказа от курения! Подсчитано, что около 20-30% случаев рака поджелудочной железы вызваны курением.
Поджелудочная железа сильно зависит от жирной диеты и веса пациента. Тучные люди, которые едят много красного мяса и мало овощей, также подвержены риску. Однако никаких конкретных диетических рекомендаций для поддержки функционирования поджелудочной железы не установлено.Лучше всего включить в свое ежедневное меню здоровую, необработанную пищу с ограниченным количеством сахара. Такое меню положительно скажется не только на работе поджелудочной железы, но и других органов.
Лабораторные исследования при заболеваниях поджелудочной железы должны быть направлены на выявление бессимптомного, хронического воспаления поджелудочной железы. Также важно, чтобы они выявляли риск развития злокачественного заболевания поджелудочной железы в будущем.
Наиболее важные тесты:
Липаза - оценивает активность липазы в крови пациента. Наиболее важной из липаз является панкреатическая липаза , вырабатываемая поджелудочной железой, которая расщепляет триацилглицерин на свободные жирные кислоты и моноацилглицерин. Липаза секретируется клетками поджелудочной железы в неактивной форме, а трансформируется в активную форму в двенадцатиперстной кишке под влиянием желчных кислот, фосфолипидов и колипазы. Как и амилаза, он является маркером острого панкреатита, обладая специфичностью и чувствительностью к поджелудочной железе, превосходящими амилазу.
Амалаза - Амилазы представляют собой ферменты, принадлежащие к гидролазам, которые расщепляют крахмал и другие полисахариды, в основном вырабатываемые секреторными клетками поджелудочной железы и слюнных желез. Повышение активности амилазы крови свидетельствует о поступлении фермента в плазму из протоков поджелудочной железы, повышение выражено при остром воспалении и незначительно при хронических состояниях. Повышение активности амилазы сыворотки, сопровождающее клинические симптомы панкреатита, позволяет диагностировать панкреатит с чувствительностью, близкой к 90%.
CA 19-9 - Сывороточный маркер рака поджелудочной железы, рака гепатобилиарного тракта и колоректального рака. Очень значительное повышение концентрации СА 19-9 происходит в сыворотке больных раком поджелудочной железы (в том числе у бессимптомных больных). Клиническая чувствительность теста при раке поджелудочной железы до 95%, специфичность до 100%.
Вы можете заказать все эти тесты, включая сбор образцов, прямо у себя на пороге. Все, что вам нужно сделать, это посетить веб-сайт www.upacjenta.pl вы вводите свой адрес и выбираете дату, которая вам подходит. К вам приедет квалифицированный специалист для проведения анализов крови на дому, благодаря чему вам не придется тратить время на стояние в очередях в пункте сбора.
.проф. Марек Дурлик, трансплантолог, директор Центральной клинической больницы МВД в Варшаве.
Поджелудочная железа пересажена относительно поздно. Однако эти трансплантаты, в отличие от печени, сильно не развились. Что является причиной этого?Беседовала Марта Кобланска
.В связи с вышеописанными функциями поджелудочной железы диета является одним из важнейших лечебных факторов при заболевании этого органа.В случае острого панкреатита соответствующее меню должно разгрузить больной орган и успокоить его функциональные функции. При хроническом панкреатите целью диеты является обезболивание, предотвращение потери веса и дефицита питательных веществ. При данном заболевании его следует продолжать на протяжении всей жизни больного.
Причиной острого панкреатита является внезапная активация панкреатических проферментов в их активные формы (ферменты) в поджелудочной железе, т.е. до их высвобождения в желудочно-кишечный тракт.Это заставляет их работать внутри клеток органа, что, в свою очередь, заставляет орган самопереваривать . Проявляется резкими болями в брюшной полости, нередко иррадиирующими в спину, сопровождающимися такими симптомами, как тошнота, рвота, метеоризм, а в тяжелых случаях - кишечной непроходимостью, нарушением дыхания и кровообращения, почечной недостаточностью и другими. Независимо от течения заболевания (легкое или тяжелое) больной должен быть как можно скорее госпитализирован. Помимо стационарного лечения диета является необходимым фактором, влияющим на течение заболевания и прогноз.
Питание при остром панкреатите можно разделить на три этапа. Первая фаза начинается в больнице и длится около месяца. Прежде всего, цель диеты – максимально успокоить поджелудочную железу, поэтому в первые несколько дней внутрь не вводят ни пищи, ни жидкостей. Пациент получает необходимое количество жидкости внутривенно.
При легком течении заболевания пероральное питание обычно начинают на третий-четвертый день, а при тяжелом течении - позже вводят пероральное питание, а энтеральное питание применяют с третьего дня заболевания.На первом этапе перорального питания применяют легкоусвояемую диету с пониженным содержанием жиров, при которой особенно ограничивают: пищевые волокна, продукты, вызывающие вздутие живота, и жиры. Общее количество жиров (добавляемых и содержащихся в продуктах) не должно превышать 40 г в сутки Чрезвычайно важно, чтобы больной питался небольшими порциями 4-5 раз в определенное время, чтобы разгрузить секреторные функции больного органа. Продукты, разрешенные в диете для поджелудочной железы:
Методы приготовления должны быть исключены из жарки, тушения с предварительным обжариванием и запекания с добавлением жира. Блюда лучше всего готовить в воде, на пару и запекать. Если будете тушить, откажитесь сначала от жарки.
На первом этапе нельзя есть следующие продукты:
Второй этап диеты при постостром панкреатите также длится месяц и проводится по тем же принципам, что и первый, но количество жиров увеличивается до 50 г в сутки. Если больной чувствует себя лучше и не сопровождается желудочно-кишечными симптомами, такими как: вздутие живота, бурление, жирный стул, он может перейти к третьему этапу, предполагающему переход на полноценное питание, медленное увеличение количества жиров до 60–80 г. в день.
При хроническом панкреатите развивается прогрессирующее поражение поджелудочной железы.Возникают нарушения всасывания и пищеварения. Хронический панкреатит вызывает необратимые изменения в органе, поэтому диету и лечение необходимо соблюдать пожизненно . Подсчитано, что 30-40 процентов. это заболевание приводит к развитию сахарного диабета.
Основными причинами острого панкреатита являются камни в желчном пузыре и чрезмерное употребление алкоголя. Поэтому человеку, страдающему хроническим панкреатитом, нельзя употреблять алкоголь. Если желчнокаменная болезнь является причиной хронического панкреатита, ее следует лечить хирургическим путем.Основным принципом диеты при хроническом панкреатите является снижение содержания жиров. В начале диеты должно быть до 50 г жиров в сутки. Если переносимость жиров хорошая, их постепенно увеличивают в рационе до максимум 80 г в день, наблюдая за желудочно-кишечными симптомами: метеоризм, жирный стул (сальный, блестящий). Если они все же возникают, количество жиров в рационе снова снижается.
Диета должна легко усваиваться. Как и при остром панкреатите, разрешены продукты: легкий и черствый хлеб, крупы, макаронные изделия тонкого помола, рис, обезжиренное молоко и молочные продукты, нежирная рыба, постное мясо, птица, телятина и говядина, небольшое количество добавленных жиров: сливочное масло, масло соевое, подсолнечное, масло оливковое и мед, варенье, картофель, овощи и фрукты. Однако запрещены: мука грубого помола, цельнозерновой хлеб, крупы грубого помола, коричневый рис, жирное молоко и молочные продукты, жирное мясо и рыба, копчености, сливки, сало, маргарины, орехи, шоколад, халва, жирные пирожные. , кремы, слоеное и слоеное тесто, овощи и фрукты: капуста, лук, перец, бобовые, сливы, груши.
При хроническом панкреатите целесообразно разделить меню на небольшие приемы пищи, 5–6 приемов пищи в день. Диета больных хроническим панкреатитом также должна быть адаптирована к их предпочтениям и переносимости. Например, одни больные хорошо переносят сырые овощи и фрукты в тертом виде, другим требуется термическая обработка (например, печеные яблоки) перед подачей овощей и фруктов.
Иногда пациенту с острым панкреатитом в анамнезе требуется лечение экстрактами поджелудочной железы (панкреатин).При хроническом панкреатите и явлениях мальабсорбции применяют низкожировую диету с содержанием жира менее 60 г в сутки и прием жирорастворимых витаминов (А, D, Е, К) . Людям с хроническим панкреатитом, возникшим в результате злоупотребления алкоголем, обычно требуется , а также добавка витаминов группы В, включая фолиевую кислоту (витамин В9). Если диетотерапия и изменение образа жизни не приводят к нормализации дефекации и прекращению снижения массы тела, применяют лечение препаратами поджелудочной железы.
Исследования последних лет показывают, что длительный прием антиоксидантов, таких как витамин С, Е, бета-каротин и селен, может способствовать снижению частоты симптомов хронического панкреатита (особенно болей в животе). Вероятно, компенсируя дефицит антиоксидантов, можно облегчить окислительный дисбаланс в поджелудочной железе.Среди добавок, поддерживающих работу поджелудочной железы и пищеварительной системы, мы также можем найти препараты , содержащие травы, например.Среди прочих: зверобой, фенхель, тмин, трава чабреца, трава артишока, трава одуванчика . Однако следует помнить, что травы могут взаимодействовать с лекарствами, которые принимает пациент. Поэтому, прежде чем вводить травы в лечение хронического панкреатита, необходимо проконсультироваться с лечащим врачом.
.Рак поджелудочной железы является одним из видов рака с самой высокой смертностью - 5-летняя выживаемость в Польше составляет всего 6-7%, а 25% выживают в течение года после постановки диагноза. больной. Раннее выявление рака поджелудочной железы, когда опухоль еще возможно удалить, увеличивает ваши шансы на выживание.
Вы читаете эту статью по платной подписке. Ваша подписка активна
Несмотря на достижения в терапии в целом по онкологии, рак поджелудочной железы все еще остается небольшим.Этот рак уже является более распространенной причиной смерти, чем рак молочной железы, за ним следуют только рак легких и колоректальный рак, наиболее распространенные неопластические заболевания. Сеть действий по борьбе с раком поджелудочной железы предупреждает, что в 2020 году рак поджелудочной железы станет второй ведущей причиной смерти от рака.
СМОТРИТЕ ТАКЖЕ >> Прогнозы ВОЗ: больше случаев рака в 2018 году
Блажей Равицкий сказал PAP, что рак поджелудочной железы является единственным видом рака в мире с однозначной пятилетней выживаемостью, от 2 до 9 процентов. В США она в последнее время несколько увеличилась с 7 до 8 процентов, а в Польше не превышает 6-7 процентов. Только каждый четвертый пациент выживает через год после постановки диагноза. Основной причиной этого является отсутствие раннего выявления рака поджелудочной железы и часто очень агрессивное течение заболевания.Уже при постановке диагноза рак поджелудочной железы обычно находится на поздних стадиях. Всего 15-20 процентов. пациенты могут пройти операцию по удалению опухоли. Но даже среди этих людей только каждый пятый доживает до 5 лет, потому что даже у них есть скрытые метастазы, которые пока не обнаруживаются доступными методами.
Этот вид рака чаще всего встречается у людей среднего и пожилого возраста.Более 80 процентов поражает людей старше 55 лет, однако заболевание все чаще выявляют у лиц молодого возраста.
Рак поджелудочной железы был диагностирован у Катажины Хмелевской в возрасте 33 лет, через год после появления первых симптомов. «До того, как мне поставили диагноз, у меня не было никаких серьезных или хронических заболеваний, — говорит она. Патриции Рзадковской было 25 лет, когда у нее обнаружили опухоль диаметром 16 см, которая покрывала всю поджелудочную железу.По профессии она психолог и начала специализироваться в области психоонкологии. "Я хочу помогать другим. Делюсь своей историей, потому что, может быть, кто-то пойдет на анализы и успеет вовремя, до рака поджелудочной железы», — рассуждает он.
«Симптомы рака поджелудочной железы довольно неспецифичны, и не выявлена группа значительно повышенного риска, заслуживающая надлежащего наблюдения.В результате болезнь плохо диагностируется, поэтому еще важнее понять все ее предупреждающие сигналы», — утверждает Блажей Равицкий, президент фонда EuropaColon Polska.
Онкология
Экспертный бюллетень с самой важной информацией о лечении онкологических больных
СПАСИТЕ МЕНЯ
×
Онкология
Отправляется ежемесячно
Очень важно обнаружить рак поджелудочной железы, когда опухоль можно удалить.Исследования показывают, что у пациентов с ранним диагнозом этого рака, которые могут пройти операцию, больше шансов выжить в течение 5 лет или дольше.
Фонд EuropaColon Polska напоминает, что стоит обратить внимание на такие недуги, как:
СМОТРИТЕ ТАКЖЕ >> Рак поджелудочной железы: запутанные симптомы задерживают диагностику
«Для пациентов с неоперабельным раком поджелудочной железы и людей с метастазами химиотерапия является единственным вариантом и направлена на максимально возможное продление жизни, хотя долгосрочная перспектива все еще не оптимистична», — объясняет президент Центрально-европейского онкологического исследовательского центра. Группа (CECOG), проф.Кристоф Зелински, директор отделения онкологии Венского университета.
Заведующий клиникой онкологии и лучевой терапии Онкологического центра в Варшаве д-р хаб. н.мед.проф. дополнительный Люциан Вирвич утверждает, что в случае рака поджелудочной железы самые большие инновации касаются только форм введения химиотерапии, а не внедрения новых, прорывных препаратов. Эта опухоль не очень чувствительна к все более широко используемым методам лечения, которые стимулируют иммунную систему для борьбы с раком.«Последние результаты исследований новых методов предоперационного лечения, а также нового стандарта послеоперационного лечения внушают оптимизм. На самом деле в этом плане я не нахожу у нашего центра никаких ограничений по отношению к лучшим европейским центрам», — уверяет проф. Упражнение. (ПАП)
.











