2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Несахарный диабет – заболевание, вызываемое недостатком гормона вазопрессина, регулирующего водный баланс в организме.
С сахарным диабетом, который вызывается постоянно высоким уровнем сахара в крови, его роднит только схожесть симптомов. Причины же и лечение этих заболеваний абсолютно разные.
Болезнь проявляется чрезмерно частыми мочеиспусканиями, которые приводят к обезвоживанию организма. Пациенты с несахарным диабетом без адекватного лечения, могут терять до 15 литров жидкости в сутки, что опасно для здоровья и жизни.
Главные признаки несахарного диабета – это частое мочеиспускание (при этом моча фактически без цвета и запаха) и чувство жажды. Среди сопутствующих симптомов также возможны:
Несахарный диабет может сопровождаться развитием патологий надпочечников.
Несахарный диабет обычно возникает из-за нарушений работы гипоталамуса или гипофиза, но возможно и нарушение чувствительности почек вазопрессину. Причиной развития болезни могут стать черепно-мозговые травмы, операции или инфекции, поражающие мозг человека, например менингит.
При признаках несахарного диабета, для постановки диагноза проводятся:
Для лечения несахарного диабета применяется заместительная гормональная терапия – компенсация недостающих гормонов в организме. Если проблема в невосприимчивости почек к гормону, то устраняются воспалительные процессы в них. Для эффективного лечения несахарного диабета важно параллельно лечить заболевания, опухоли или травмы, которые его вызвали.
При лечении несахарного диабета важно снизить нагрузку на почки, поэтому врач эндокринолог разработает индивидуальный рацион, исходя от особенностей организма пациента.
Записаться на прием к специалисту эндокринологу можно по телефону или заполнив форму на сайте.
Несахарный диабет – патологическое состояние, связанное с нарушением функции гипоталамуса или гипофиза. Основными признаками заболевания являются постоянное ощущение жажды и значительное количество суточной мочи. Несахарный диабет не имеет четкой половозрастной привязки и с одинаковой частотой фиксируется у представителей обоих полов и возрастных групп, в том числе – у детей младшего возраста.
В числе основных и косвенных факторов, способных вызвать развитие заболевания, называют:
Установить точную причину заболевания удается приблизительно в 60-70% случаев. В отношении остальных пациентов предполагается неизвестный источник заболевания, прямо или косвенно связанный с нарушениями в работе головного мозга.
Симптоматическая картина может проявляться стремительно или последовательно. Основные настораживающие факторы – сильная жажда, с которой не получается справиться даже при обильном питье, и учащенное мочеиспускание. Некоторые пациенты могут употреблять в сутки до 10-15л воды, что негативно влияет на обменные процессы в организме. В числе прочих признаков:
У детей несахарный диабет определяется по следующим признакам:
У новорожденных сахарный диабет выражается в обильном количестве мочи, беспокойном поведении, отказе от еды и снижении массы тела. Наблюдается резкое изменение температуры тела, рвота, предпочтение воды вместо материнского молока. В случае обострения заболевания ребенок может демонстрировать судорожную готовность или терять сознание.
При отсутствии своевременного лечения заболевание может негативно отражаться на репродуктивной функции, вызывая импотенцию у мужчин и бесплодие у женщин. Возросшая нагрузка на почки может стать причиной их дисфункции и отказа, что становится причиной состояния, опасного для жизни пациента. Одновременно усиливаются неврологические симптомы, признаки истощения, нарушения в работе пищеварительного тракта и т.д. Нагрузка на мочевой пузырь с ослаблением его стенок приводит к перерастяжению и симптомам недержания, а также может стать причиной его прободения и разрыва.
Поставить первичный диагноз можно на основании изученного анамнеза и характерных жалоб пациента на постоянную жажду и увеличение количества выделяемой мочи. Для подтверждения предположения пациента направляют на лабораторное тестирование мочи и крови. в анализе первой при несахарном диабете могут прослеживаться изменения плотности и осмотических параметров, повышенная концентрация вазопрессина. В крови наблюдается увеличение объема натрия. Уточнить причину патологии и ее связь с гипофизом и гипоталамусом головного мозга позволяет магнитно-резонансная томография.
Направление лечения зависит от симптоматической картины и характера основного заболевания, ставшего причиной развития сахарного диабета:
Лечебный эффект оказывает ежегодное санаторно-курортное лечение с обязательной физической нагрузкой, бальнеотерапией, грязелечением, процедурами физиотерапии и т.д.
В подготовке статьи использованы следующие материалы:
| Антиква® Рапид | Таб., диспергируемые в полости рта, 60 мкг: 10, 30 или 100 шт. рег. №: ЛП-004562 от 28.11.17 Дата перерегистрации: 20.06.18Таб., диспергируемые в полости рта, 120 мкг: 10, 30 или 100 шт. рег. №: ЛП-004562 от 28.11.17 Дата перерегистрации: 20.06.18 | |||
| Вазомирин | Спрей назальный дозированный 10 мкг/1 доза: фл. 25 или 50 доз с дозир. устройством рег. №: ЛСР-010922/09 от 31.12.09 Дата перерегистрации: 14.05.10 | Произведено: APOTEX (Канада) | ||
| Гидрохлоротиазид | Таб. 100 мг: 10, 20, 30, 40, 50, 60, 80 или 100 шт. рег. №: ЛС-000726 от 21.06.10 | |||
| Гидрохлоротиазид | Таб. 100 мг: 10, 20, 30, 40, 50, 60, 80, 100, 120 или 200 шт. рег. №: ЛП-002767 от 17.12.14 | Произведено: ОЗОН (Россия) | ||
| Гидрохлоротиазид | Таб. 25 мг: 10, 20, 30, 40, 50, 60, 80 или 100 шт. рег. №: ЛС-000726 от 21.06.10 | |||
| Гидрохлоротиазид | Таб. 25 мг: 10, 20, 30, 40, 50, 60, 80, 100, 120 или 200 шт. рег. №: ЛП-002767 от 17.12.14 | Произведено: ОЗОН (Россия) | ||
| Гидрохлортиазид | Таб. 100 мг: 20 шт. рег. №: Р N001621/01 от 31.08.07 | |||
| Гидрохлортиазид | Таб. 25 мг: 10, 14, 20, 21, 28, 30, 40 или 50 шт. рег. №: ЛП-004823 от 24.04.18Таб. 100 мг: 10, 14, 20, 21, 28, 30, 40 или 50 шт. рег. №: ЛП-004823 от 24.04.18 | |||
| Гидрохлортиазид | Таб. 25 мг: 20 шт. рег. №: Р N001621/01 от 31.08.07 | |||
| Гидрохлортиазид | Таб. 25 мг: 20 шт. рег. №: ЛП-006513 от 16.10.20 | |||
| Гидрохлортиазид-Сар | Таб. 25 мг: 50 шт. рег. №: Р N003748/01 от 02.10.09 | |||
| Гипотиазид® | Таб. 100 мг: 20 шт. рег. №: ЛП-№(000114)-(РГ-R U) от 15.01.21 Предыдущий рег. №: П N013510/01 | |||
| Гипотиазид® | Таб. 25 мг: 20 шт. рег. №: ЛП-№(000114)-(РГ-R U) от 15.01.21 Предыдущий рег. №: П N013510/01 | |||
| Десмопрессин | Капли назальные 100 мкг/1 мл: фл.-капельн. 5 мл рег. №: ЛС-001672 от 13.12.11 | |||
| Десмопрессин | Таб. 100 мкг: 10, 20, 30 40, 50, 60, 80 или 100 шт. рег. №: ЛП-002764 от 17.12.14 | Произведено: ОЗОН (Россия) | ||
| Десмопрессин | Таб. 200 мкг: 10, 20, 30 40, 50, 60, 80 или 100 шт. рег. №: ЛП-002764 от 17.12.14 | Произведено: ОЗОН (Россия) | ||
| Десмопрессин | Таб. 100 мкг: 30 шт. рег. №: ЛП-001402 от 28.12.11 Дата перерегистрации: 23.06.21Таб. 200 мкг: 30 шт. рег. №: ЛП-001402 от 28.12.11 Дата перерегистрации: 23.06.21 | |||
| Зептол | Таб. 200 мг: 100 шт. рег. №: П N011348/01 от 05.09.11 | |||
| Карбамазепин | Таб. 200 мг: 10, 20 или 50 шт. рег. №: Р N002370/01 от 29.08.08 | |||
| Карбамазепин | Таб. 200 мг: 10, 20, 30, 40 или 50 шт. рег. №: Р N002612/01-2003 от 15.08.11 | |||
| Карбамазепин | Таб. 200 мг: 10, 20, 30, 40 или 50 шт. рег. №: Р N003759/01 от 13.11.09 | |||
| Карбамазепин | Таб. 200 мг: 20, 30 или 50 шт. рег. №: Р N001329/01 от 21.07.09 | |||
| Карбамазепин | Таб. 200 мг: 20, 30, 40, 50 или 60 шт. рег. №: ЛП-004756 от 27.03.18 | |||
| Карбамазепин | Таб. 200 мг: 40 или 50 шт. рег. №: Р N001134/01 от 11.09.08 | |||
| Карбамазепин | Таб. 200 мг: 50 или 100 шт. рег. №: Р N003681/01 от 05.06.09 | |||
| Карбамазепин Авексима | Таб. 200 мг: 10, 20, 30, 40 или 50 шт. рег. №: ЛП-007132 от 28.06.21 | |||
| Карбамазепин ретард-Акрихин | Таб. пролонгир. действия 200 мг: 10, 20, 30, 50 или 100 шт. рег. №: Р N003829/01 от 10.12.09 | |||
| Карбамазепин ретард-Акрихин | Таб. пролонгир. действия 400 мг: 10, 20, 30, 50 или 100 шт. рег. №: Р N003829/01 от 10.12.09 | |||
Несахарный диабет
Тиреотоксикоз
Киста щитовидной железы
Сахарный диабед — 1-ого типа
Гинекомастия
Миастения
Эндокринология — область медицины, которая занимается изучением строения и функционирования эндокринных желез, которые в свою очередь вырабатывают жизненно важные для человека гормоны. Различные стрессы, ухудшение экологии, а также факторы наследственности способны нарушить нормальную работу желез внутренней секреции, что приводит к эндокринным заболеваниям.
Если вы страдаете ожирением, у вас в роду были люди которые имели эндокринные заболевания, например, сахарный диабет или вы заметили у себя такие симптомы как: потливость, усиленное сердцебиение, утомляемость или сухость кожи, то в этом случаем вам рекомендовано обратиться к врачу-эндокринологу за консультацией.
Скорей всего, вам придется пройти диагностическое обследование, которое включает в себя: сдачу анализов на содержание различных гормонов, опрос пациента, МРТ, УЗИ. Гормоны играют важную роль в повседневной жизнедеятельности человека, ведь они контролируют такие факторы как: рост, обмен веществ, репродукцию и половое созревание. Поэтому, необходимо как можно раньше выявить любые нарушения в работе желез внутренней секреции и предотвратить возможные осложнения.
Что это такое? Несахарный диабет – эндокринное заболевание, связанное с нарушением функционирования гипофиза и/или гипоталамуса. Встречается редко: примерно на 100000 человек 3 случая заболевания с одинаковой частотой у мужчин и женщин. Возраст заболевших от 25 до 50 лет.
Почему развивается несахарный диабет, и что это такое? Одна из функций гипоталамуса – регуляция секреции двух важных гормонов: окситоцина и вазопрессина (антидиуретического гормона). Основная роль последнего гормона заключается в обратном всасывании (резорбции) воды почками. Местом временного хранения гормонов после их секреции является гипофиз. Именно из него по мере необходимости выделяется в кровяное русло вазопрессин и другие гормоны. Дефицит вазопрессина сопровождается нарушением всасывания воды в почках, которое приводит к проявлению симптомов заболевания, напоминающие симптомы сахарного диабета, для которого так же характерны мочеизнурение, жажда. Другая причина несахарного диабета – это невосприимчивость тканей почек к воздействию этого гормона.
Что это такое — тиреотоксикоз считается одной из наиболее распространенных болезней щитовидной железы. Это заболевание характеризуется усиленной работой щитовидки, которая продуцирует слишком большое количество гормонов. Подобная патология ведет к сбою работы многих органов и систем организма, а также отрицательно сказывается на состоянии самой щитовидной железы. Тиреотоксикоз является болезнью противоположной гипотиреозу, при котором выработка гормонов, наоборот, замедляется.
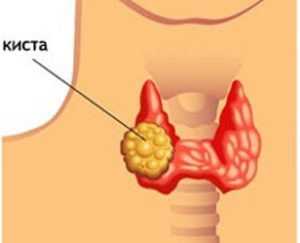
Киста щитовидной железы – окруженное капсулой полое образование с жидкостным содержимым в большинстве случаев имеющее доброкачественную природу. Иными словами – это пузырек, стенки которого выстланы эпителием, вырабатывающим жидкость. Из всех эндокринологических заболеваний около 3-5% приходится на долю кист щитовидной железы.
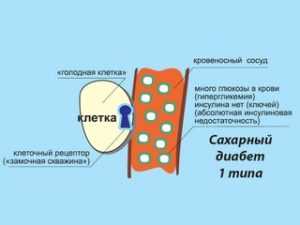
Эпидемией 20 века часто называют заболевание сахарный диабет. Ускоренный ритм жизни, стрессы, неправильное питание и сидячий образ жизни провоцируют болезнь, при которой эндокринная система не справляется со своими функциями. Организм не способен перерабатывать углеводы, поскольку недостаточно инсулина — гормона поджелудочной железы. Гормон помогает превратить глюкозу и другие элементы питания в жизненную энергию. Если же инсулина не хватает, происходит сбой во всем организме. Больной теряет активность, появляется слабость, нарушается сон, страдают почки и нервно — сосудистая система.
Что это такое — до недавних пор гинекомастия считалась довольно редким заболеванием. Однако, как показывает статистика, в последнее время количество мужчин, которые страдают от данного недуга, значительно увеличилось. Сам термин «гинекомастия» пришел к нам с греческого языка, где он обозначает два слова «грудь» и «женщина». Современная медицина определяет понятие гинекомастии как заболевание, связанное с чрезмерным увеличением молочных желез у мужской части населения. Данная патология может иметь различные причины возникновения. Таким образом, лечение подбирают исходя из этиологии болезни и индивидуальных особенностей пациента.
Что это такое? Миастения – классическое аутоиммунное заболевание, что характеризуется нарушением передачи возбуждения на уровне нервно-мышечного синапса, проявляется патологическим безсилием, утомляемостью преимущественно скелетных мышц, предназначенных для выполнения различных действий. Опасность заболевания лежит в развитии критических состояний – миастенических кризов, что могут заканчиваться летальным исходом. Хотя следует сказать, что современные методы диагностики и лечения позволили максимально снизить процент смертности, а большинство пациентов достигают стойкой ремиссии.
| Подробное описание | Фон: Для дифференциальной диагностики рекомендуется измерение аргинина вазопрессина (AVP) в плазме. несахарного диабета и полидипсии. Однако измерение AVP громоздко. AVP является производным из более крупного пептида-предшественника вместе с копептином, который непосредственно является более стабильным пептидом зеркалирование производства AVP. Копептин легко определяется в плазме. Цель: оценить диагностическую точность уровней копептина при диагностике и дифференциальной диагностике. диагностика несахарного диабета. Дизайн: проспективное наблюдательное многоцентровое исследование. Учреждение: Отделение эндокринологии Университетской клиники Базеля. Пациенты: пациенты с подозрением на центральную (полную или частичную) нефрогенную (полный или частичный) или психогенный несахарный диабет, проходящий стандартизированную воду тест на депривацию. Вмешательство: Все пациенты с подозрением или известным несахарным диабетом будут проходить тест на водную депривацию в течение ночи и стандартизированный тест на водную депривацию, как обычно выполняется при диагностической оценке несахарного диабета. Плазма AVP и копептин будут измеряется на исходном уровне (8 часов утра до начала жажды) и ежечасно во время воды тест на депривацию. Гипотеза исследования: уровни копептина обеспечат лучшую диагностическую точность при постановке диагноза. и дифференциальная диагностика несахарного диабета по сравнению с измерением AVP. Анализ: Мы будем изучать 5 групп пациентов: А) Пациенты с полным центральным диабетом. несахарный, Б) Пациенты с частичным центральным несахарным диабетом, В) Пациенты с полным несахарным диабетом. нефрогенный несахарный диабет, D) Пациенты с частичным нефрогенным несахарным диабетом и Д) Пациенты с психогенным несахарным диабетом. Все группы будут состоять из 10 пациентов из расчета исходя из следующих предположений: на основании пилотных исследований мы предполагаем, что пациенты в группе A) будут имеют значение копептина 2,5 ± 1,0; Группа Б) 3,0 ± 1,0, Группа В) 15,0 ± 5; Группа D) 6 ± 2,0 и группа E) 4,0 ± 1,0 пмоль / л. Это приводит к мощности 90% для обнаружения разницы в уровни копептина 0,8 пмоль / л между двумя ближайшими группами, то есть пациентами с частичным Центральный несахарный диабет и пациенты с психогенным несахарным диабетом. Значение: измерение копептина позволит лучше различать пациентов с несахарный диабет, особенно для различения частичных центральных, нефрогенных и психогенный несахарный диабет. |
|---|
Несахарный диабет — это редкое заболевание, при котором выделяется очень большое количество мочи (более 3 литров) в день, известное как полиурия. Это приводит к обезвоживанию организма и, таким образом, вызывает повышенное чувство жажды, несмотря на потребление большого количества жидкости. Причина несахарного диабета чаще всего связана с недостаточной продукцией, секрецией или действием гормона, отвечающего за управление жидкостью в организме, так называемогоантидиуретический гормон ( антидиуретический гормон - АДГ), также известный как вазопрессин.
Этот гормон секретируется гипоталамусом и накапливается в гипофизе, небольшой железе, расположенной в головном мозге. Он регулирует работу почек, отвечающих за выведение воды из организма. На водный баланс в организме человека влияет количество потребляемой нами жидкости (регулируемой жаждой) и выделяемой почками. Когда организм обезвоживается, усиливается жажда и высвобождается вазопрессин, что вызывает задержку воды и уменьшение количества необходимой мочи.Когда в организме много воды, почки выделяют лишнюю воду с разбавленной мочой. При отсутствии антидиуретического гормона или неправильном его функционировании нарушается водный баланс, что приводит к избыточному выделению жидкости и может привести к опасному обезвоживанию организма. В зависимости от стадии, на которой этот сложный регуляторный процесс нарушается, различают разные формы несахарного диабета:
В некоторых случаях (приблизительно 30%) причину несахарного диабета установить не удается. Это называется Идиопатический несахарный диабет.
Несахарный диабет является относительно редким заболеванием. Несахарный диабет диагностируется у 1 из 25 000 человек.Чаще всего возникает в результате повреждения вазопрессинпродуцирующей системы: опухолями (25%), нейрохирургическими вмешательствами (20%), травмами головы (16%), воспалительными заболеваниями (8%). Семейный несахарный диабет встречается примерно у 2% больных.
Наиболее распространенными симптомами несахарного диабета являются повышенная жажда и повышенное выделение большого количества разбавленной мочи в день. В зависимости от тяжести расстройства количество мочи может составлять от 3 до даже 20 л/сут (обычно у человека выделяется 1,5-2,5 л мочи/сут).Также обычно необходимо мочиться несколько раз за ночь.
У некоторых пациентов могут быть симптомы гипоталамо-гипофизарной опухоли.
Чрезмерное выделение жидкости без адекватного потребления может привести к дегидратации и нарушениям электролитного баланса (натрия и калия). Затем мы можем наблюдать сухость во рту, сухость кожи, общую слабость, ухудшение логического контакта, головные боли, мышечные судороги и боли, похудание, снижение артериального давления, учащенное сердцебиение, нарушения натриевого баланса (повышение концентрации натрия в организме).
Если вы заметили сильную жажду и повышенный диурез, обратитесь к врачу общей практики. После сбора анамнеза и осмотра пациента врач назначит основные анализы (натрий, калий, уровень глюкозы в крови, анализы мочи) для исключения других причин недуга (например, сахарного диабета). При подозрении на несахарный диабет врач направляет пациента для уточнения диагноза к эндокринологу.В ожидании приема пейте столько жидкости, сколько хотите. Также рекомендуется ограничить действия, которые могут привести к обезвоживанию, в том числе физические упражнения, а также пребывание в жарких местах.
Поскольку симптомы несахарного диабета могут быть вызваны другими состояниями, врач назначит ряд анализов для диагностики. Информация об истории черепно-мозговой травмы и список лекарств, которые принимал пациент, также важны, так как некоторые лекарства, используемые в основном для лечения психических расстройств (например,соли лития) могут усиливать жажду и тем самым нарушать баланс жидкости в организме. После подтверждения того, что это несахарный диабет, целесообразно найти его причину. Также необходимо определить тип несахарного диабета, так как лечение каждой формы заболевания отличается. В ходе диагностики выполняются:
Диагноз центрального несахарного диабета является показанием для визуализации (обычно магнитно-резонансной томографии - МРТ) гипофиза.
Иногда симптомы несахарного диабета ( несахарный диабет ) можно спутать с повторяющимся и частым мочеиспусканием у больных диабетом ( сахарный диабет ), что связано с повышением уровня глюкозы в крови. Хотя некоторые симптомы этих болезней и их названия на латыни схожи, их причины и методы лечения кардинально различаются.
Лечение несахарного диабета зависит от его типа.
Несахарный диабет: Его причиной является нарушение выработки вазопрессина, лечение заключается во введении его синтетической формы - десмопрессина. Его вводят интраназально в виде аэрозоля, перорально в виде таблеток или в виде инъекций. Дозировку определяют индивидуально, руководствуясь исчезновением клинических симптомов и правильными результатами тестов, оценивающих водно-электролитный баланс организма. Поскольку потребность в десмопрессине во время заболевания может изменяться, во избежание опасных осложнений передозировки рекомендуется ежедневно контролировать массу тела, оценивать количество выделяемой мочи в течение суток (оптимально должно быть 2-4 л/сут). и периодически проверять удельный вес мочи.У большинства пациентов десмопрессин эффективен и безопасен и позволяет значительно уменьшить необходимое количество мочи. Если центральный несахарный диабет вызван аномалией гипофиза, например, опухолью, воспалением, то лечение проводится для устранения причины. С другой стороны, если несахарный диабет является следствием травмы головы, он может быть обратимым, но может длиться до нескольких месяцев.
Несахарный диабет: Вызывается неспособностью почек реагировать на действие вазопрессина, концентрация которого обычно в норме, поэтому его синтетическая форма в данном случае неприменима.Что делать, зависит от причины. При приобретенном поражении почек рекомендуется лечение основного заболевания, соблюдение диеты с ограничением соли (что способствует уменьшению количества диуреза) и потребление достаточного количества жидкости. Тиазидный препарат эффективен в некоторых случаях несахарного диабета. Хотя он и является мочегонным средством, в данном случае он способствует уменьшению количества выделяемой мочи. Если повреждение почек вызвано приемом лекарств, рекомендуется прекратить их использование.
В некоторых случаях возможно полное купирование симптомов, например, после травм головы в разное время может нормализоваться функция желез, отвечающих за выработку и секрецию вазопрессина. В некоторых случаях центрального несахарного диабета, вызванного, например, опухолью или воспалительным процессом, симптомы могут пройти после лечения. Однако в некоторых случаях несахарного диабета известной причины и во всех случаях идиопатического несахарного диабета (неустановленной причины) лечение носит хронический характер и включает длительное применение синтетического вазопрессина и потребление достаточного количества жидкости для предотвращения обезвоживания. .Чаще всего это позволяет пациентам нормально функционировать.
Больной несахарным диабетом должен иметь при себе информацию о наличии несахарного диабета, например в виде браслета или выписки из стационара. Тогда в случае обморока, благодаря ранней диагностике, можно будет быстро оказать ему профессиональную медицинскую помощь. При правильном лечении и соблюдении регламентированного образа жизни другие серьезные проблемы со здоровьем обычно отсутствуют.Однако следует помнить, что больной всегда должен иметь при себе запас воды и лекарств, куда бы он ни направлялся (путешествие, работа, учеба).
Методов профилактики несахарного диабета не существует. Повлиять на возникновение некоторых видов несахарного диабета можно только принимая нужное количество жидкости и избегая применения препаратов, повреждающих почки (лекарства, стимуляторы). Будьте осторожны, желательно после консультации с врачом, а также принимайте безрецептурные лекарства (например,нестероидные противовоспалительные средства – ибупрофен, ацетилсалициловая кислота), особенно при совместном применении, в течение длительного времени.
.90 000 Несахарный диабет - причины, симптомы, лечение, диагностикаНесахарный диабет - центральная форма возникает в результате дефицита вазопрессина, гормона, отвечающего за концентрацию мочи в почках. Заболевание проявляется чрезмерным выделением мочи, в том числе ночью, и усилением жажды. Заболевание со временем приводит к электролитным нарушениям, поэтому лечение необходимо. Узнайте о причинах, симптомах и методах лечения несахарного диабета.
Несахарный диабет — это заболевание, вызванное дефицитом вазопрессина , гормона гипоталамуса, который транспортируется в заднюю долю гипофиза и оттуда высвобождается в кровь.Вазопрессин (АДГ) отвечает за концентрацию мочи в почках. Его дефицит приводит к выделению повышенного количества неконцентрированной мочи, что характерно для несахарного диабета. Заболевание встречается редко с частотой 1:25 000.
Гипофиз — одна из наиболее важных желез внутренней секреции — органов, выделяющих гормоны в кровь в организме человека. Находится в средней черепной ямке, в углублении, называемом турецким седлом.По обеим сторонам гипофиза расположены кавернозные синусы, в которых проходят артериальные и венозные сосуды, а также нервы, отвечающие за движение глаз и чувствительную иннервацию лица. Над гипофизом находится место пересечения волокон зрительного нерва. Знание анатомии гипофиза важно, так как при заболеваниях гипофиза с увеличением поражаются и прилежащие структуры, что обусловливает специфическую клиническую симптоматику.
Гипофиз состоит из двух долей: передней и задней.
Передняя доля, называемая железистой, , содержит пять типов клеток, вырабатывающих гормоны. Это так называемые тропные гормоны, влияющие на функцию других желез внутренней секреции. К ним относятся адренокортикотропин (АКТГ), регулирующий функцию надпочечников и выработку кортизола, тиреотропин (ТТГ), влияющий на функцию щитовидной железы, гонадотропины (ФСГ, ЛГ), для которых органами-мишенями являются яички и яичники, пролактин (ПРЛ), регулирующий лактацию, и соматотропин, который является гормоном роста (GH).
Задняя доля гипофиза, , известная как нерв , состоит из окончаний нервных клеток в гипоталамусе, с которыми гипофиз соединяется воронкой. Эта часть гипофиза хранит два гормона, вырабатываемых в гипоталамусе и транспортируемых в заднюю долю: вазопрессин и окситоцин. Гипофиз и гипоталамус влияют на функцию друг друга, образуя гипоталамо-гипофизарную систему
Заболевания гипофиза представляют собой очень разнообразную группу заболеваний.Их симптомы могут быть связаны с избытком гормонов, как в случае с гормонально активными опухолями гипофиза; они также могут быть вызваны только давлением опухоли гипофиза на окружающие структуры. Другая группа заболеваний связана с дефицитом гормонов гипофиза, возникающим при гипопитуитаризме различного генеза (травмы, ишемия, рак). К заболеваниям гипофиза относится также несахарный диабет – заболевание, приводящее к нарушению концентрации мочи вследствие дефицита вазопрессина.
Опухоли гипофиза составляют примерно 10% всех опухолей головного мозга. Мы можем разделить их на нефункционирующие гормоны, возникающие в основном в результате сдавления близлежащих нервов и сосудов, и на гормонпродуцирующие опухоли. В зависимости от типа вырабатываемого гормона различают пролактиновые опухоли, опухоли, секретирующие гормон роста, которые приводят к заболеванию, называемому акромегалией, опухоли, секретирующие АКТГ, лежащие в основе болезни Кушинга, гонадотропные опухоли и тиреотропные опухоли.
Несахарный диабет — заболевание, вызванное дефицитом вазопрессина, гормона гипоталамуса, который транспортируется в заднюю долю гипофиза и оттуда высвобождается в кровь. Вазопрессин (АДГ) отвечает за концентрацию мочи в почках. Его дефицит приводит к выделению повышенного количества неконцентрированной мочи, что характерно для несахарного диабета. Заболевание встречается редко с частотой 1:25 000.
ДефицитАДГ препятствует белкам – аквапоринам, формирующим каналы, по которым избыточная вода всасывается из мочи в кровь, встраиваясь в почечные канальцы.Отсутствие этих водных каналов означает, что моча не может быть должным образом сконцентрирована и выводится из организма в больших количествах. В результате организм теряет много воды. Это вызывает сильную жажду и потребность пить много жидкости; если жидкости не будут подаваться, они быстро обезвоживаются.
Несахарный диабет приводит к нарушениям электролитного баланса с течением времени . Так как всасывание воды из мочи в кровь нарушено, кровь недостаточно разжижается и вещества в ней со временем сильно концентрируются.Это особенно верно в отношении натрия, высокие уровни которого сужают нервные клетки головного мозга и вызывают неврологические симптомы.
Симптомы несахарного диабета включают:
В запущенных случаях возможны спутанность сознания, спонтанные мышечные спазмы, судороги и кома.
Дефицит АДГ может быть вызван повреждением гипоталамуса, задней доли гипофиза или воронки, соединяющей эти две структуры, различными факторами:
Помимо центрального несахарного диабета существует также несахарный диабет, при котором вазопрессин секретируется в нормальных количествах, но почечные канальцы на него не реагируют. Однако это не гипофиз, а заболевание почек.
Заболевания гипофиза могут проявляться по-разному, а это значит, что до выявления причины симптомов пациент может обратиться к офтальмологу, неврологу или терапевту. Однако лечить пациента с заболеванием гипофиза должен врач-эндокринолог. Перед посещением врача больной должен как можно больше узнать о характере своего заболевания, его возможных причинах и течении, чтобы лучше понять рекомендации врача по терапевтической тактике. Для этого можно использовать медицинскую литературу и медицинские интернет-порталы.
Вот несколько вопросов, которые вы должны задать своему врачу:
Перед началом диагностики следует исключить другие причины обильного мочеиспускания:
Для выявления несахарного диабета проводят , дегидратационную пробу. При этом исследовании больной обезвоживается в течение определенного периода времени, в течение которого определяются удельный вес и осмоляльность (концентрация осмотически активных веществ) последовательных порций мочи и осмоляльность плазмы. Больного также взвешивают каждые полчаса. Испытание продолжают до тех пор, пока не будет наблюдаться потеря веса > 3% или концентрация натрия не превысит верхний предел нормы. У больных несахарным диабетом оно занимает несколько часов, у больных без несахарного диабета обследование продолжается до 18 часов.
У здоровых людей недостаток жидкости стимулирует высвобождение вазопрессина, что позволяет моче концентрироваться и повышать ее осмоляльность. Если причиной недомогания больного является несахарный диабет, тест показывает увеличение моляльности плазмы без повышения моляльности мочи и удельного веса (которые указывают на степень его концентрации).
После диагностирования несахарного диабета следует проверить, вызван ли он нарушениями структур гипофиза и гипоталамуса, или же патология касается почек.С этой целью больному вводят перорально или интраназально десмопрессин - аналог вазопрессина, а затем проверяют концентрацию в моче. Концентрация мочи не менее 50% свидетельствует о простом центральном несахарном диабете. Такой диагноз влечет за собой необходимость проведения визуализирующих исследований гипофиза (компьютерная томография, магнитно-резонансная томография) для установления причины нарушения.
Лечит основного заболевания , лежащего в основе расстройства (опухоль гипофиза, воспаление) и восполнения дефицита АДГ. Вводить десмопрессин перорально или назально из дозатора. Эффективность лечения можно контролировать, исследуя осмоляльность плазмы и концентрацию натрия в крови, а также наблюдая за исчезновением клинических симптомов. При правильной заместительной терапии пациентов могут нормально функционировать . Сам по себе несахарный диабет не опасен для жизни, если вы пьете достаточно жидкости, даже если его не лечить. Прогноз выживания зависит от основного заболевания.
Поскольку трудно контролировать потребление жидкости у людей без сознания, пациентам с несахарным диабетом рекомендуется иметь при себе информацию о заболевании. Это помогает поддерживать адекватный баланс жидкости в случае возможной потери сознания в результате травмы или операции.
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе последних новостей о здоровье и здоровом образе жизни, посетите наш портал еще раз!
Несахарная болезнь почек может иметь две формы: врожденную, которая встречается только у мужчин, или приобретенную в результате поражения почек. Проявляется полиурией, т.е. выделением очень большого количества мочи, а также усилением жажды. Несахарный диабет не представляет опасности для здоровья, если жидкость правильно пополняется, иначе он может привести к нарушениям электролитного баланса.
Суть нарушения при почечном несахарном диабете заключается в неспособности почек адекватно реагировать на антидиуретический гормон или почечное заболевание, которое препятствует концентрации мочи независимо от вазопрессина.
Почки – парный орган, расположенный в брюшной полости. Их основная функция:
Они также отвечают за удаление избытка воды из организма или удержание ее в случае дефицита жидкости. Выделение воды регулируется, в том числе, гормонами.Одним из гормональных регуляторов является антидиуретический гормон (также называемый вазопрессином или АДГ). Он вырабатывается гипоталамусом и хранится в гипофизе.
Гипофиз и гипоталамус являются частями головного мозга и в то же время важными частями эндокринной системы (также известной как эндокринная система). Он регулирует многие процессы в организме, вырабатывая соединения, называемые гормонами. Вазопрессин — это гормон, который в первую очередь действует на почки.Он заставляет мочу сгущаться за счет повторного поглощения воды и удержания ее в организме — он высвобождается в ситуациях дефицита жидкости, когда организм подвержен риску, например, обезвоживания.
Суть нарушения при почечном несахарном диабете заключается в неспособности почек правильно реагировать на антидиуретический гормон или почечное заболевание, которое препятствует концентрации мочи независимо от вазопрессина.
Болезни, которые могут вызывать приобретенный несахарный диабет:
Для несахарного диабета характерны три симптома (названия, используемые в медицинской литературе, приведены в скобках):
У детей раннего возраста (до 2 лет) вместо полиурии может возникать диарея.Очень характерно для несахарного диабета ночное мочеиспускание (никтурия), его отсутствие практически исключает возникновение этого заболевания.
Несахарный диабет Врожденная болезнь почек обычно диагностируется в детстве, когда родители, обеспокоенные чрезмерным мочеиспусканием ребенка, обращаются к терапевту или педиатру. Его роль заключается в исключении других более распространенных причин чрезмерного мочеиспускания.
То же самое относится и к взрослым, которые при обращении к врачу должны в первую очередь пройти диагностику других причин полиурии, которая чаще всего возникает при сахарном диабете. Именно поэтому сахарный диабет из-за его высокой распространенности в обществе следует исключить в первую очередь.
Важным фактором является также т.н. психогенная полидипсия – то есть избыточное потребление жидкости вследствие психических расстройств (чаще всего в течении шизофрении).Эта причина исключена на основании теста на обезвоживание .
Лечение обычно продолжают эндокринологи (гормональные нарушения), занимающиеся дальнейшей диагностикой (преимущественно исключающей центральный несахарный диабет), или нефрологи, если установлено, что несахарный диабет возник на фоне других заболеваний почек.
Для диагностики несахарного диабета доступны два диагностических теста.Они:
1. Тест на обезвоживание (также известный как тест на концентрацию мочи)
Проверяет способность концентрировать мочу в случае ограничения жидкости. Правильно, при дефиците жидкости почки должны постепенно концентрировать мочу, например, под влиянием антидиуретического гормона. Лабораторными показателями этого состояния являются повышение осмоляльности и удельного веса мочи. Вследствие нарушения концентрации при несахарном диабете не повышается ни осмоляльность, ни удельный вес мочи, что позволяет предположить диагноз несахарного диабета.Увеличение этих показателей исключает несахарный диабет и свидетельствует о психических расстройствах в качестве основного заболевания (психогенная полидипсия).
Испытание на обезвоживание. Процедура:
2. Тест на вазопрессин
Это второй этап диагностики. Он используется для отличия несахарного диабета от другой формы заболевания, центрального (или центрального) несахарного диабета. При центральном несахарном диабете в результате различных причин, нарушающих продукцию вазопрессина , возникает его дефицит, что, как и при почечном несахарном диабете, приводит к нарушению концентрации мочи и сходным симптомам.
Однако различие между этими двумя типами очень важно по разным причинам - это приводит к совершенно другому обращению .Вещество, вводимое в этом тесте, представляет собой десмопрессин - соединение с почти идентичным действием антидиуретического гормона. При простом центральном несахарном диабете, лишенном вазопрессина, введение соединения с практически таким же эффектом улучшит концентрирующую функцию мочи и улучшит показатели тестируемых образцов. При почечном несахарном диабете вазопрессин вырабатывается правильно, поэтому введение его синтетического аналога ничего не изменит из-за поражения почек, параметры останутся прежними.
При приобретенных формах отмечаются также изменения дополнительных анализов (анализы крови, мочи и др.), специфичные для рассматриваемого заболевания.
Тест на вазопрессин - курс тестов:
Лечение несахарного диабета состоит из нескольких частей:
Нелеченный несахарный диабет не опасен для жизни, пока пациент адекватно восполняет потерю жидкости с мочой. Пациенту может быть полезно (в кошельке, вместе с документами и т.п.) иметь информацию о том, что он болеет несахарным диабетом - это позволит врачам поддерживать соответствующий баланс жидкости, который нарушается в процессе несахарный диабет, в экстренных ситуациях (например, авария, тяжелая травма). В случае с врожденными формами важно понимать, что болезнь нельзя вылечить, но с ней можно нормально жить, контролируя потребление и потерю жидкости.
Читайте также:
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе последних новостей о здоровье и здоровом образе жизни, посетите наш портал еще раз!
Вет. Ольга Аниолек - специалист по ветеринарной лабораторной диагностике
Ветеринарная клиника на Бажантарне
Несахарный диабет — эндокринное заболевание, связанное с дефицитом антидиуретического гормона АДГ, который влияет на правильную концентрацию мочи в почках.Причина может быть и в том, что почки нечувствительны к этому гормону. Я доверяю мочиться часто и много. Бывает, что сразу после прогулки она долго мочится на одном месте. Однако полиурию не следует путать с неконтролируемым мочеиспусканием или мочеиспусканием. Последствием полиурии является полидипсия - повышенная жажда и употребление значительно больших количеств воды, которая, однако, не запасается в организме. Эти животные часто сильно обезвожены.

Диарея — гормональное заболевание.Проявляется прежде всего усилением жажды и полиурией, т. е. более частым и обильным мочеиспусканием.
При появлении у собаки или кошки симптомов, которые могут свидетельствовать о несахарном диабете, начинаем диагностику для исключения заболеваний выделительной и мочевыделительной систем. Мы также дифференцируем с другими формами болезни, которые могут вызывать такие симптомы болезни. Залогом точного диагноза, помимо анализов крови широкого профиля, как биохимического, так и морфологического и гормонального, является исследование мочи.При этом исследовании мы наблюдаем очень характерные изменения, а именно гипостенурию, т. е. то, что масса мочи снижена и составляет менее 1,012 г/см3. Это очень важный диагностический показатель. Часто также отмечают некоторые вторичные бактериальные инфекции мочевыводящих путей.
Снижение удельного веса мочи может свидетельствовать о дегенерации почек, пиелонефрите, болезни Кушинга, хроническом интерстициальном нефрите и несахарном диабете.
Лечение этого заболевания основано на введении антидиуретического гормона.Мы используем назальный препарат, который даем конъюнктивально. Дозировка индивидуальна, начинаем с 1-4 капель этого препарата в день, чтобы определить наименьшую эффективную дозу. Препарат всасывается в системный кровоток и фильтруется через почки, где начинает действовать. Пероральное лечение этого заболевания недоступно в Польше из-за отсутствия зарегистрированных в нашей стране препаратов. Оценка эффективности лечения основана на оценке способности концентрировать мочу и улучшении других биохимических показателей, а также на клиническом улучшении, т.е. уменьшении полидипсии и полиурии.
Резюме

Название
Сахарный диабет - что это за болезнь?
Описание
Что такое несахарный диабет? Как это проявляется? Как вылечить это заболевание? На эти вопросы отвечает ветеринар. Ольга Аниолек - специалист по ветеринарной лабораторной диагностике.
.Гипоталамо-гипофизарная радужка
ОписаниеЭто редкое заболевание, вызванное дефицитом вазопрессина, гормона, вырабатываемого в гипоталамусе и секретируемого задней долей гипофиза, отвечающего за правильную концентрацию мочи в почках.
СимптомыДля связи с врачом требуется :
Нет известных методов профилактики заболевания.
КурсПробег зависит от причины, вызвавшей заболевание. Если поражение гипофиза и гипоталамуса вызвано внутричерепной опухолью или аневризмой, возможно оперативное вмешательство. Симптомы несахарного диабета, вызванные черепно-мозговой травмой, обычно исчезают спонтанно в течение года. Как правило, инфекции головного мозга и мозговых оболочек вызывают необратимые повреждения, и болезнь неизлечима.
Осложнения ТестыС целью определения степени дефицита вазопрессина проводят дегидратационную пробу, при которой исследуют способность концентрировать мочу и определяют ее количество в условиях дефицита жидкости и скорость потери массы тела вследствие обезвоживания. Тест на обезвоживание должен проводиться под тщательным медицинским наблюдением.
Цель лечения
Фармакологическое лечение
Применяются синтетические препараты вазопрессина в виде капель, назального порошка или инъекций.
Разработан
препарат.врач Агнешка Мадей-Пиларчик
Отделение эндокринологии, Институт CMDiK
Правильное суточное количество выделяемой мочи составляет от 1,5 до 2 литров (с запасом около 2 литров жидкости). Полиурия, или полиурия, — выделение большого количества мочи, превышающее 2,5–3 л/сутки .Причинами полиурии являются как избыточное потребление жидкости, так и нарушение задержки воды почками. Причинами полиурии также могут быть низкая температура и большая высота над уровнем моря.
Чрезмерное мочеиспускание не обязательно является патологией , это нормальная, физиологическая реакция у людей, которые много пьют. Однако полиурия как симптом патологии может быть вызвана различными нарушениями, в том числе:
При сахарном диабете имеет место осмотический диурез - высокая концентрация сахара (глюкозы) в моче (свыше 250 мг/дл - так называемый "почечный порог") превышает резорбционную способность почечных канальцев - это приводит к высокой концентрации глюкозы в трубки и вторичный пассивный транспорт воды в почечный мочеиспускательный канал, тем самым увеличивая количество выделяемой мочи.
Осмотический диурез – выделение большого количества мочи из-за наличия в ней глюкозы, обладающей способностью втягивать в клетки повышенный объем воды.
Полиурия при хронических заболеваниях почек может зависеть от их резистентности к вазопрессину - Нефрогенный несахарный диабет . Симптомами являются полиурия и сильная жажда. Почки не способны концентрировать мочу.
Гормонально-зависимая полиурия называется центральным несахарным диабетом . Это вызвано дефицитом вазопрессина (антидиуретического гормона) из-за гипоталамо-гипофизарных заболеваний.Она может быть полной (полное отсутствие вазопрессина) или частичной (недостаточное количество вазопрессина). Он также подразделяется на первичный (иначе генетический) и вторичный (приобретенный другими словами, например, после черепно-мозговых травм или опухолей, гранулем, саркоидоза, туберкулеза, аневризм, тромбов, менингита).
Помимо несахарного диабета почечного происхождения и центрального (гормонального) происхождения причинами полиурии являются также полиурии, связанные с компульсивным употреблением большого количества воды. психогенная полидипсия .
Диагноз полиурии в основном основывается на дифференциации почечных, гормональных и психогенных причин. Тщательный анамнез должен включать информацию о количестве выпитой и выделенной жидкости, а также о перенесенных и хронических заболеваниях, особенно диабете, психических заболеваниях, саркоидозе, амилоидозе, гиперпаратиреозе, серповидноклеточной анемии.
Важна информация о лекарствах, особенно диуретиках.При физикальном обследовании следует искать кахексию, которая может указывать на рак, сухость во рту и глазах, которая может указывать на синдром Шегрена (синдром сухости), при осмотре кожи - наличие подкожных узелков или язв может указывать на саркоидоз. Несахарный диабет подозревают при наличии у больного опухолевого или гранулематозного заболевания (тогда возникает гиперкальциемия - повышенный уровень кальция в крови).
Дополнительными тестами при диагностике полиурии являются в основном: концентрация глюкозы в крови, концентрация электролитов (натрий, калий, хлорид) с концентрацией кальция в сыворотке и моче, осмоляльность сыворотки и мочи и концентрация АДГ в плазме (вазопрессин).
Что означает низкий или высокий уровень натрия? Низкий уровень натрия (ниже 137 мг-экв/л) может возникать из-за чрезмерного потребления воды из-за повышенной жажды. Высокая концентрация натрия (более 142 мэкв/л) может свидетельствовать об экскреции избыточного количества воды при центральном несахарном диабете или нефрогенном диабете.Кроме того, для диагностики полиурии используется тест на дегидратацию — мы оцениваем изменения концентрации натрия и осмоляльности сыворотки и мочи в ответ на обезвоживание и введение вазопрессина.Пробу проводят утром и продолжают до снижения артериального давления и увеличения частоты сердечных сокращений (тахикардическая ортостатическая гипотензия), снижения массы тела на 5% от исходного уровня, увеличения удельного веса мочи или осмоляльности в последующих почасовых пробах. Концентрацию электролитов и осмоляльность сыворотки определяют натощак и после введения 5 ЕД вазопрессина.
При центральном несахарном диабете характерна неспособность концентрировать мочу до осмоляльности выше осмоляльности плазмы; осмоляльность мочи увеличивается после введения вазопрессина.
Нефрогенный несахарный диабет характеризуется неспособностью концентрировать мочу выше осмоляльности плазмы, и введение вазопрессина ничего не меняет.
При психогенной полидипсии осмоляльность мочи низкая, и ограничение потребления воды приводит к уменьшению диуреза, повышению осмоляльности натрия и сыворотки.
Определение концентрации АДГ является простейшим методом диагностики в конце теста на обезвоживание; до введения вазопрессина концентрация АДГ низкая при центральном несахарном диабете и повышается при нефрогенном несахарном диабете.
Лечение полиурии зависит от основной причины. При центральном несахарном диабете (при отсутствии вазопрессина) применяют десмопрессин — синтетический аналог вазопрессина. Его можно вводить перорально, интраназально, внутривенно и подкожно. Тиазиды, хлорпропамид, карбамазепин, клофибрат и ингибиторы простагландинов также используются для уменьшения полиурии.
.Диабетическая мочевина — это состояние, которое влияет на нормальное функционирование почек. Люди с этим расстройством, как правило, испытывают неконтролируемую ненасытную жажду, сопровождающуюся перепроизводством мочи. Симптомы обычно вызваны генетическим или приобретенным дефицитом антидиуретического гормона (АДГ), хотя другие проблемы, такие как хроническое заболевание почек или высокий уровень кальция, также могут вызывать влажную уремию. Врачи могут назначить ежедневную гормональную терапию или другую форму лечения после подтверждения причины.
Существует два основных типа несахарного диабета. Центральная уремия диабета относится к дефициту или отсутствию АДГ в организме из-за проблем с гипоталамусом или гипофизом. Наследственные дефекты, травмы головы или шеи и серьезные инфекции горла могут нарушать способность организма вырабатывать и выделять нормальные уровни АДГ. Второй тип, нефрогенный несахарный диабет, связан с проблемой самих почек. Заболевания почек, высокий уровень кальция, генетические дефекты и некоторые лекарства, такие как литий, мешают вашей способности отфильтровывать достаточное количество воды обратно в кровоток.
Симптомы обоих типов несахарного диабета схожи. Наиболее очевидным симптомом является чрезмерная жажда, когда организм реагирует на более низкий, чем обычно, уровень воды в крови. У человека может появиться сухость во рту, хриплый голос, быстрая утомляемость, головные боли, если практически отсутствует постоянный доступ к жидкости. Чрезмерное мочеиспускание отчасти является симптомом основного заболевания, а отчасти связано с повышенным потреблением жидкости. Проблемы, связанные с травмой, инфекцией или повреждением почек, могут возникнуть в любом возрасте, но симптомы обычно проявляются у детей с генетическим заболеванием.
Человек, у которого симптомы сильной жажды и мочеиспускания проявляются в течение более одного или двух дней, должен обратиться в больницу. Ваш врач может проанализировать образцы мочи, чтобы определить, содержат ли они очень высокое содержание воды и очень низкий уровень соли. Часто берут кровь для проверки на наличие инфекции, а МРТ головы может быть выполнено для выявления явного повреждения гипоталамуса или гипофиза. Если основная причина не обнаружена, генетическое тестирование может выявить наследственное заболевание.
Для купирования кратковременных симптомов пациентам рекомендуется ежедневно выпивать определенное количество жидкости, много отдыхать и сообщать лечащим врачам о любых изменениях в мочеиспускании. Пациентам с дефицитом АДГ обычно назначают специальную синтетическую версию АДГ, называемую десмопрессином, которую необходимо принимать ежедневно для стабилизации функции почек. Хирургическое вмешательство требуется редко, когда одна из почек или желез в горле серьезно повреждена инфекцией или травмой.