2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Большинство женщин, едва узнав о наступившей беременности, ждут плохого самочувствия, приступов тошноты и даже рвоты. И действительно, ранний токсикоз зачастую становится постоянным спутником многих будущих мам на ранних сроках беременности. Можно ли как-то облегчить эти неприятные симптомы?
Токсикоз (а врачи называют это состояние гестозом) – это синдром, который определяют как нарушение адаптации женщины к беременности. По времени возникновения выделяют ранний гестоз, о котором и пойдет речь в данной статье, и поздний гестоз, который появляется в последние 2-3 месяца беременности и проявляется отеками, повышением артериального давления и появлением белка в моче.
Ранний токсикоз обычно возникает в первой половине беременности. Как правило, после окончания формирования плаценты, то есть в 12-13 недель беременности явления токсикоза прекращаются. Во время нормальной беременности в организме женщины происходят адаптационные изменения функции почти всех органов и систем, которые регулируются нервной системой с участием желез внутренней секреции. Токсикоз же возникает вследствие невозможности адаптационных механизмов организма будущей мамы адекватно обеспечить потребности развивающегося плода.
Самым частым проявлением токсикоза является рвота. Очень редко встречаются другие формы раннего токсикоза:
Существует множество теорий, пытающихся объяснить причины и механизмы развития раннего токсикоза: наиболее признанными считаются так называемая нервно-рефлекторная и иммунологическая.
Согласно нервно-рефлекторной концепции, рвота возникает вследствие нарушения взаимоотношений между корой головного мозга и подкорковыми структурами. Во время беременности интенсивнее, чем обычно, начинают работать подкорковые центры мозга, которые ответственны за большинство защитных рефлексов, в том числе дыхание и сердечную деятельность. В тех же областях подкорковых структур располагаются рвотный и слюноотделительный центры, ядра обонятельной системы мозга. Процессы возбуждения захватывают и их. Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов, изменение обоняния.
Определенную роль в развитии гестоза играют иммунологические нарушения. Сроки появления рвоты обычно совпадают с формированием кровообращения в плаценте, усиленным размножением белых кровяных клеток – лимфоцитов, которые участвуют в иммунных реакциях. Плод является чужеродным для материнского организма, и ее иммунная система таким образом на него реагирует. После полного созревания плаценты, которая накапливает в себе все эти иммунные клетки, токсикоз обычно проходит.
Определенную роль в развитии рвоты беременных играет хорионический гонадотропин человека (ХГЧ). Этот гормон вырабатывается плацентой во время беременности. Его высокая концентрация может провоцировать рвоту.
Основным симптомом раннего токсикоза беременных является рвота. В зависимости от частоты ее возникновения, а также степени нарушения обменных процессов в организме будущей мамы, врачи выделяют три степени тяжести рвоты беременных.
Лечение легкой формы токсикоза обычно проводится дома. Но, тем не менее, беременная женщина должна находиться под контролем медиков, сдавать все рекомендованные доктором анализы, соблюдать назначения. Это позволит врачу контролировать состояние организма будущей мамы и вовремя предупредить возможные осложнения. Женщине необходимо организовать нормальный режим сна и отдыха, показаны прогулки на свежем воздухе, спокойная обстановка в семье.
Питаться нужно маленькими порциями, дробно, через каждые 2-3 часа. Еда должна быть легкоусваиваемой, по возможности высококалорийной и витаминизированной. В связи со снижением аппетита рекомендуют разнообразную и приятную для будущей мамы пищу, то есть продукты выбираются с учетом желаний беременной, за исключением острых блюд, копченостей. Важно помнить, что очень горячая или очень холодная еда часто провоцируют рвоту, поэтому блюда должны быть теплыми. Показан прием щелочных минеральных вод в небольших объемах 5-6 раз в день.
Если тошнота и рвота возникают утром, сразу после пробуждения, рекомендуется завтракать, лежа в постели, не вставая. На завтрак можно съесть сухие крекеры, сухарик, попить чая или воды с лимоном, разрешен легкий йогурт. Все это лучше заранее положить рядом с кроватью или попросить кого-нибудь принести завтрак.
Каждая женщина сама подбирает для себя средство, помогающее бороться с тошнотой. Кому-то помогает долька апельсина, лимона или яблока, некоторые будущие мамы для облегчения симптомов токсикоза носят при себе сухарики или мятные конфеты. Хорошим противорвотным действием обладает тыквенный сок. Очень многим беременным помогает имбирный чай. Он готовится очень просто:
мелко нарезанный или натертый на крупную терку корень имбиря заливают кипятком и настаивают в течение 15-20 минут. Чай можно пить в теплом или охлажденном виде, добавив в него лимон, мяту или мед.
Жиры и белки животного происхождения рекомендуется употреблять в первой половине дня, когда более активны ферменты поджелудочной железы. Молочные продукты лучше есть после обеда или перед сном.
Не рекомендуется использовать пищу с консервантами, мясо бройлерных кур, продукты быстрого приготовления, фаст фуд.
Для поддержания обменных процессов в организме желательно выпивать 2-2,5 литра жидкости в сутки. При учащении рвоты не рекомендуется одновременно употреблять твердую и жидкую пищу. Жидкости не стоит пить за 30 минут до и в течение 1,5 часов после еды, поскольку это провоцирует рвоту за счет растяжения стенок желудка и влияния на рецепторы.
В качестве обволакивающего средства, то есть вещества, которое образует слизистую пленку и препятствует раздражению рецепторов на стенках желудка и кишечника, рекомендуется овсяный отвар. Готовится он следующим образом: 2--3 ст. ложки овсяных зерен промывают, заливают 500-700 мл воды, кипятят на медленном огне под крышкой в течение 30 минут. Отвар сливают, зерна измельчают и заливают новой водой и варят до полной готовности. Полученную массу измельчают блендером. Употреблять отвар нужно натощак и вечером перед сном, но не ранее, чем через 2 часа после ужина, а также в течение всего дня небольшими порциями.
Особенно хорошее воздействие он оказывает в сочетании с настоем шиповника.
Этот настой является хорошим источником витаминов и микроэлементов – содержит витамины С, К, Р и РР, калий, марганец, железо, способствует нормализации функции желчного пузыря. Чтобы его приготовить, нужно 1 ст. ложку измельченных плодов шиповника залить 250 мл кипятка и настаивать в термосе около 2 часов.
Уменьшению тошноты и улучшению состояния будущей мамы способствуют следующие настои и отвары.
Взять поровну: корня валерианы, плодов аниса обыкновенного, листьев кипрея, цветков липы, цветков календулы лекарственной, побегов черники обыкновенной, плодов боярышника кроваво-красного. 1 ст. ложку измельченной в кофемолке смеси залить 500 мл кипятка и настаивать в термосе в течение 2 часа, затем процедить. Принимать настой по необходимости, до 6 раз в сутки в подогретом виде по 1/3 стакана.
Для приготовления данного сбора понадобятся: тысячелистник обыкновенный (10 г), трава мяты перечной (20 г), трава пастушьей сумки (20 г), корневища валерианы лекарственной (10 г), соцветия календулы лекарственной (20 г) и соцветия ромашки лекарственной (20 г). 10 г смеси залить 400 мл воды, выдержать на водяной бане 30 минут, процедить. Принимать по 50 мл 6 раз в день в течение 25 дней, три курса с 15-дневными перерывами.
Растереть 2 ст. ложки свежих ягод калины обыкновенной, залить их 250 мл кипятка, нагревать 10 минут на водяной бане, процедить, добавить немного меда. Принимать по 1/3 стакана теплого настоя перед едой 3-4 раза в день.
Отжать сок из 250 г ягод клюквы, охладить его, жмых вскипятить в 1 л воды, добавить 1 ст. ложку листьев мяты и настоять 15 минут под крышкой. Процедить, растворить в горячем отваре 2-3 ст. ложки меда, дать остыть до комнатной температуры, добавить охлажденный клюквенный сок и дольку лимона. Употреблять по 0,5 стакана после еды или при возникновении тошноты.
Измельченные плоды шиповника (примерно 1 ст. ложку) залить 250 мл кипятка, добавить 0,5 ст. ложки сушеных яблок, нагревать на водяной бане в течение 15-20 минут. Этот напиток можно употреблять в течение дня вместо чая.
Для приготовления напитка потребуются: 1 ст. ложка плодов шиповника, 1 ст. ложка плодов малины, 1 ст. ложка листьев черной смородины, 1 ст. ложка листьев брусники. 2 ст. ложки смеси залить 500 мл кипятка, кипятить в течение 5 минут, настаивать 1 час, процедить. Принимать по 100 мл отвара 3 раза в день.
Среди немедикаментозных средств хорошим эффектом обладает лечебная физкультура. Комплекс упражнений включает хождение, глубокое дыхание с потягиванием мышц туловища и конечностей. Необходимо исключить наклоны, они могут усиливать тошноту. В комплекс входят динамические упражнения для тренировки мышц рук, ног, упражнения на расслабление. Занятия лечебной гимнастикой предусматривают также обучение техникам дыхания. Как следствие, происходит насыщение организма кислородом, снижается возбудимость рвотного центра - токсикоз облегчается.
Среди физиотерапевтических процедур для лечения раннего токсикоза применяют электросон, иглорефлексотерапию, лазеротерапию. Электросон - это метод, использующий низкочастотные токи, вызывающие засыпание. Продолжительность процедуры - от 60 до 90 минут, курс лечения – 6-8 сеансов.
В комплексной терапии раннего токсикоза применяется облучение крови гелий-неоновым лазером через световод, проведенный через иглу, помещенную в локтевую вену. Процедура длится 15-20 минут. Лечебный эффект достигается за счет влияния лазера на клетки крови, изменение ее свойств, накопление в крови биологически активных веществ. В результате изменяется обмен веществ в клетках, увеличивается устойчивость тканей и организма к неблагоприятным условиям, повышается жизненный тонус.
Это методы лечения, основанные на раздражении биологически активных точек и зон на теле и лице. При раннем токсикозе такое воздействие изменяет тонус нервной системы беременной женщины. Сеанс иглотерапии проводится 1-2 раза в неделю и длится 15-30 минут.
При утренней тошноте и рвоте беременных эффективен метод точечного массажа. Для этого надо пальцем надавить на точку, которая находится на внутренней стороне запястья, посередине, на 3 поперечных пальца выше ладони.
Применение ароматов растений – оказывает положительное воздействие на будущую маму и малыша. Вдыханием приятных ароматов можно достичь хорошего психологического эффекта, создать хорошее настроение, уменьшить явления токсикоза. Во время беременности преимущественно используются аромалампы, аромамедальоны, подушечки – саше. Для облегчения тошноты и рвоты подходят масла лавра благородного, лимона, лаванды, кардамона настоящего, укропа, мелиссы, мяты перечной, аниса, эвкалипта, имбиря. Для ароматизации воздуха можно использовать следующую смесь 0 3 капли масла лаванды, 1 капля масла мяты перечной, 1 капля эвкалиптового масла.
Даже при легком течении раннего токсикоза беременных лечащий врач обязательно назначит ряд анализов – общий анализ крови, общий анализ мочи, биохимический анализ крови, гемостазиограмму. Это необходимо для контроля состояния беременной женщины и для своевременного назначения медикаментозных средств для коррекции возникающих в организме изменений.
При неэффективности немедикаментозных средств доктор назначает лекарства, которые помогают бороться с токсикозом. В первую очередь это растительные успокоительные средства, гомеопатические лекарства от тошноты, препараты витамина В6, противорвотные лекарства.
Если, несмотря на всю проводимую терапию, рвота усиливается, доктор обнаруживает изменения в анализах крови и мочи, а масса тела продолжает прогрессивно снижаться, показана госпитализация в стационар.
В стационаре проводится внутривенное вливание лекарств, которые восстанавливают потерянную организмом жидкость, микроэлементы и белки. В сутки беременная получает не менее 2-2,5 литров жидкости внутривенно.
Для улучшения кровотока через плаценту и улучшения поступления кислорода к плоду может назначаться оксигенотерапия - вдыхание кислородно-воздушной смеси в течение 20-30 минут дважды в день.
Чаще всего явления токсикоза постепенно уменьшаются к 12 – 13 неделям беременности.
При легкой степени рвота натощак или после приема пищи наблюдается от 3 до 5 раз в сутки. Несмотря на рвоту, часть пищи все-таки удерживается и значительного похудения у таких беременных не наблюдается. Общее состояние существенно не страдает, изменений в анализах крови и мочи нет. Такая рвота легко поддается лечению различными немедикаментозными средствами, а зачастую самостоятельно проходит после нормализации режима питания и отдыха.
Умеренная рвота (или рвота средней тяжести) выражается в учащении рвоты до 10 раз в сутки независимо от приема пищи. Характерна упорная тошнота. Наступает обезвоживание организма, уменьшение массы тела на 3 – 5 кг (6% от исходной массы). Общее состояние беременных ухудшается. Будущие мамы жалуются на слабость, апатию, отмечается плаксивость, иногда депрессия. Кожа бледная, сухая, язык обложен белым налетом, может отмечаться желтушность кожи.
Тяжелая форма (чрезмерная рвота беременных) встречается редко. Частота рвоты до 20 раз в сутки и более. Для чрезмерной рвоты характерно выраженное обезвоживание организма и интоксикация. Это состояние может возникнуть как продолжение рвоты беременных средней тяжести или изначально приобрести тяжелый характер. При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов.
Рвоту средней и тяжелой степеней лечат в стационаре.
Пожалуй, в мире почти нет взрослых людей, которые ни разу не слышали о токсикозе. Однако знания об этом неприятном недомогании у многих весьма поверхностны, и оно вызывает массу вопросов. Сколько длится это осложнение беременности, на каком сроке начинается, чем грозит будущей маме и малышу, как с ним бороться? Чтобы помочь вам подготовиться к возможному появлению токсикоза, мы собрали в этой статье проверенную информацию о нем.
Он может появиться на ранних сроках — уже на 4-й акушерской неделе1, т.е. почти сразу после задержки, но может прийти позже. А отступает он обычно в конце первого триместра — в 12–13 недель, реже — продержаться до 16-й недели1. Примерно у 10% беременных его симптомы сохраняются и после этого срока.
Это недомогание является спутником большинства беременностей. Им страдают 3 из 4 женщин2, причем только у одной из них симптомы ограничиваются тошнотой, у двух других вместе с ней приходит рвота3.
Многие женщины, настрадавшиеся во время первой беременности, очень боятся встретиться с ним вновь. Такое возможно, но вовсе не обязательно. Наличие или отсутствие этого недуга и то, насколько тяжело он протекал, никак не помогает прогнозировать, что будет при следующей беременности.
Никто не знает точно. Одни медики полагают, что он — последствие значительного изменения гормонального фона у беременных, и причисляют к виновникам токсикоза ХГЧ (хорионический гонадотропин человека), эстрадиол4, прогестерон. Другие считают его психологическим состоянием, чем-то типа невроза, и доказывают свою точку зрения тем, что токсикоз при беременности нередко возникает на фоне стрессового состояния женщины. Оно может быть вызвано многими факторами, в том числе страхом перед первыми родами. Об этом мы подробно рассказываем тут.
Есть теория, что токсикоз — вовсе не заболевание, а, наоборот, эволюционное преимущество5. И действительно, когда он начинается? На ранних сроках, т.е. именно тогда, когда плод наиболее уязвим к токсинам. При этом организм беременной реагирует на самые опасные запахи — мясо, рыба (потенциальные источники паразитов, вредных бактерий), алкоголь, сигаретный дым, другие остро пахнущие продукты питания, бытовая химия и т.д. Получается, с помощью токсикоза организм говорит вам о том, что, мы надеемся, вы и так прекрасно понимаете: при беременности, особенно в первом триместре, нужно очень внимательно следить за своим питанием и здоровьем.
Тошнота и рвота, если вам повезло — только тошнота. Иногда приступы недомогания происходят без видимых причин, но чаще всего являются реакцией на острые запахи и вкусы. Другие симптомы, такие как боли в животе, головная боль, высокая температура, нехарактерны для токсикоза и встречаются редко. Если вместе с рвотой вас посетил понос, скорее всего, это просто отравление.
О других изменениях в женском организме во время беременности читайте тут.
По степени выраженности симптомов выделяют две разновидности токсикоза на ранних сроках беременности. Легкая или умеренная форма — это когда рвота приходит не более 5 раз в сутки, и женщина не теряет или почти не теряет в весе. Звучит не очень легко, но это еще цветочки :)
Тяжелая степень называется на латыни Hyperemesis gravidarum, а по-русски — чрезмерная рвота беременных6. Для этой формы характерна неконтролируемая рвота, приводящая к обезвоживанию организма, потере веса и кетозу (углеводному голоданию клеток с образованием в печени ацетона и других вредных веществ). Hyperemesis gravidarum — не очень частое явление, мы желаем, чтобы вам не пришлось с ним познакомиться. Однако полностью сбрасывать его со счетов не стоит: чрезмерная рвота случается у 0,3–2,0% беременных7 и является причиной следующих неприятных последствий:
Потеря более 5% веса.
Обезвоживание, запоры.
Дефицит питательных веществ, в первую очередь витаминов B1, B6, B12.
Расстройства обмена веществ.
Физический и психологический стресс.
Значительное ухудшение качества жизни при беременности, проблемы в быту и на работе.
Современная медицина умеет бороться с этим состоянием, но раньше оно приводило к серьезным последствиям, вплоть до смерти будущей мамы. Например, все факты указывают на то, что известная британская писательница XIX века Шарлотта Бронте, автор знаменитого романа «Джейн Эйр», скончалась на четвертом месяце беременности именно от осложнений тяжелого токсикоза8. При этом герцогиня Кембриджская Кэтрин Миддлтон, хоть и страдала от Hyperemesis gravidarum на ранних сроках при всех трех беременностях9, успешно прошла через это и радует нас фотографиями с принцессой и двумя принцами.
Обычно он не оказывает ни малейшего воздействия на развитие плода. Даже наоборот: некоторые исследования показывают связь между токсикозом и вероятностью выкидыша: у беременных, страдающих от тошноты и рвоты, она ниже10, чем у женщин, которые на ранних сроках избежали этого недуга. Как видите, у всего есть свои положительные стороны :)
Проблемой могут стать только очень тяжелые случаи, когда токсикоз доводит организм женщины до сильного истощения. Но, повторим, современная медицина имеет в своем арсенале методики терапии, позволяющие справиться с этим состоянием.
Есть несколько простых методов, которые могут облегчить симптомы токсикоза. Вот некоторые из них:
Полноценный сон. Недосып может стать усугубляющим фактором. В этот период беременным необходимо спать не менее 8 часов в сутки.
Правильная диета. Токсикоз «реагирует» на резкие запахи и вкусы, поэтому на ранних сроках будущей маме нужно исключить из рациона жирные, копченые, острые блюда, ограничить потребление жареного мяса, рыбы. Проще говоря, убрать все то, что и без беременности бросает серьезный вызов пищеварению.
Особый режим питания. При токсикозе рекомендуется есть мало, но часто — около 5–6 раз в день. Еду нельзя сильно разогревать: все блюда должны быть комнатной температуры или лишь чуть теплыми.
Обильное питье. Рвота является причиной обезвоживания организма, и потерянную жидкость необходимо восполнять. Во время токсикоза при беременности нужно выпивать не менее 2 литров воды в сутки. Но только не газированной!
Прогулки. Неспешные прогулки на свежем воздухе тоже могут помочь. Если в обычной жизни вы редко ходите дальше припаркованной машины, пересматривайте свои привычки.
Йога. Активные занятия спортом слабо совместимы с токсикозом. А вот йога — очень даже, и она может принести облегчение.
Имбирь. Непонятно в чем причина, но имбирь помогает11. Некоторые мамы также отмечают благотворное влияние на ранних сроках отваров из мяты и ромашки, воды с медом или лимоном. Вот вам простой рецепт «антитоксикозного» напитка: натрите на мелкой терке или измельчите в блендере свежий имбирь, смешайте с лимонным соком, залейте кипяченой водой. Начинайте пить мелкими глотками, когда остынет.
Витамины. Витаминно-минеральные комплексы также могут внести вклад в борьбу с недугом. Врачи отмечают, что он протекает легче у будущих мам, которые принимали витамины при подготовке к беременности3.
В тяжелых случаях токсикоз может стать причиной серьезных последствий для будущей мамы, и, чтобы предотвратить их, врачи нередко принимают решение о госпитализации. В больнице специалисты предпринимают ряд терапевтических мер, в основном направленных на прекращение рвоты и восстановление баланса питательных веществ в организме беременной.
Надежным лекарственным методом лечения считается комбинация пиридоксина (витамина B6) и доксиламина. Многочисленные исследования подтверждают высшую безопасность этих препаратов для беременной женщины и плода12.
И самое главное: при возникновении любых опасений по поводу токсикоза не стесняйтесь обращаться к своему врачу!
Festin, M (3 June 2009). Nausea and vomiting in early pregnancy. BMJ Clinical Evidence. 2009.
Einarson, Thomas R.; Piwko, Charles; Koren, Gideon (2013-01-01). Prevalence of nausea and vomiting of pregnancy in the USA: a meta analysis. Journal of Population Therapeutics and Clinical Pharmacology. 20 (2): e163–170.
ACOG Practice Bulletin 189: Nausea and Vomiting of Pregnancy. Obstetrics and Gynecology. May 2018.
Lagiou, P; Tamimi, R; Mucci, LA; Trichopoulos, D; Adami, HO; Hsieh, CC (April 2003). "Nausea and vomiting in pregnancy in relation to prolactin, estrogens, and progesterone: a prospective study". Obstetrics and Gynecology. 101 (4): 639–44.
Pepper GV, Craig Roberts S (October 2006). Rates of nausea and vomiting in pregnancy and dietary characteristics across populations. Proceedings of the Royal Society B. 273 (1601): 2675–2679.
Antonette T. Dulay, MD, Main Line Health System. Чрезмерная рвота беременных. Октябрь 2017.
Goodwin, TM (September 2008). Hyperemesis gravidarum. Obstetrics and Gynecology Clinics of North America. 35 (3): 401–17, viii.
Allison, SP; Lobo, DN (10 February 2019). "The death of Charlotte Brontë from hyperemesis gravidarum and refeeding syndrome: A new perspective". Clinical nutrition (Edinburgh, Scotland).
Kensington Palace (2017-09-04) Twitter. The Duke and Duchess of Cambridge are very pleased to announce that The Duchess of Cambridge is expecting their third child.
Chan, Ronna L.; Olshan, A. F.; Savitz, D. A.; Herring, A. H.; Daniels, J. L.; Peterson, H. B.; Martin, S. L.; et al. (Sep 22, 2010). Severity and duration of nausea and vomiting symptoms in pregnancy and spontaneous abortion. Human Reproduction. 25 (11): 2907–12.
Thomson, M.; Corbin, R.; Leung, L. (2014). Effects of Ginger for Nausea and Vomiting in Early Pregnancy: A Meta-Analysis. The Journal of the American Board of Family Medicine. 27 (1): 115–122.
Koren, G (December 2014). Treating morning sickness in the United States – changes in prescribing are needed. American Journal of Obstetrics and Gynecology. 211 (6): 602–6.
Оглавление:
Токсикозами (гестозами) называют состояния беременных женщин, возникающие из-за отравления вредными веществами, которые образуются в организме матери при развитии зародыша, характеризующиеся множественностью симптомов, из которых наиболее постоянными и выраженными являются нарушение функции центральной нервной системы, сосудистые расстройства и нарушения обмена веществ. С прекращением беременности проходят и симптомы заболевания.
Эти состояния беременных классифицируют по сроку возникновения. Различают ранние токсикозы и поздние гестозы (токсикозы). Они отличаются по своему клиническому течению.
Ранний токсикоз обычно наблюдают в I триместре, и он проходит в начале II триместра беременности, то есть возникает в первые 12 недель беременности.
Гестозы возникают во втором или третьем триместрах.
Распространенность раннего токсикоза настолько велика, что очень часто его симптомы считают классическими признаками беременности, в то время как развитие токсикоза свидетельствует о нарушении механизмов регуляции обмена веществ и поведенческих реакций в организме беременной женщины, а это значит, что основы раннего токсикоза патологические. Нормально протекающую беременность, в отличие от токсикоза принято считать особым физиологическим (нормальным) состоянием организма женщины, а не патологией (то есть болезнью).
Точная причина и механизмы развития раннего токсикоза беременных окончательно не установлены. Несомненным является тот факт, что токсикоз является проявлением патологической реакции организма женщины на развивающуюся в нем беременность.
Факторами риска развития ранних токсикозов у беременных являются недосыпание, переутомление, нерациональное питание, курение, злоупотребление алкоголем.
Женщина жалуется на слабость, сонливость, раздражительность, угнетенное состояние, плохое самочувствие, повышенное слюнотечение, потерю аппетита, изменение вкусовых ощущений, тошноту, рвоту, снижение веса.
Гораздо реже ранний токсикоз принимает форму дерматозов (поражения кожи), астмы беременных (изменение реактивности бронхов), остеомаляции (размягчение костного вещества), тетании (спазмы скелетных мышц).
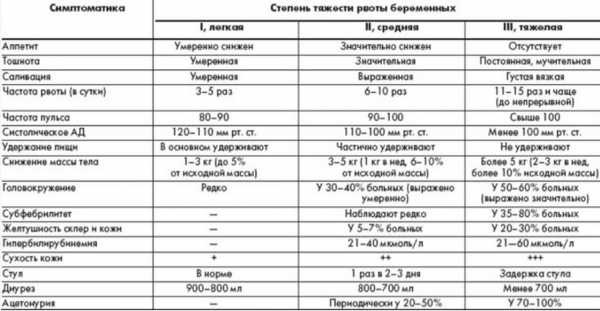
Рвота беременных - это одно из наиболее частых проявлений раннего токсикоза беременных. Распространенность рвоты беременных достигает 60%, из которых до 10 % нуждаются в лечении. Обычно рвота возникает на протяжении первых 20 недель беременности. Обычно чем раньше появляется рвота, тем она тяжелее. Выраженность рвоты может быть различной; в связи с этим различаем три степени тяжести рвоты беременности:
Первая степень – легкая рвота. Рвота возникает не более 5 раз в сутки, чаще после еды. Общее состояние беременной женщины остается нормальным, а потеря веса составляет не более 3 кг.
Вторая степень – рвота средней тяжести. Рвота появляется до 10 раз в сутки (натощак или после еды), а потеря веса за 2 недели может составить 3 кг. Общее состояние беременной женщины ухудшается. Частота пульса увеличивается, а артериальное давление наоборот снижается.
Третья степь – неукротимая, чрезмерная рвота. Рвота возникает до 25 раз в сутки. Такая рвота вызывает обезвоживание организма и резкое похудание беременной (потеря массы тела может достигнуть 10 кг). Кожа ее становится сухой и дряблой, изо рта появляется неприятный запах, температура тела повышается, пульс учащается, артериальное давление снижается, отмечается общая заторможенность. Анализы показывают нарушение функции почек. В некоторых случаях при чрезмерной рвоте ставится вопрос об искусственном прерывании беременности.
На ранних стадиях токсикоза рвоте обычно предшествует тошнота, которую также можно рассматривать как один из симптомов раннего токсикоза. В дальнейшем рвота может появляться и без тошноты. В некоторых случаях тошнота является независимым симптомом раннего токсикоза и не приводит к рвоте.
Слюнотечение (птиализм) является вторым по распространенности симптом раннего токсикоза беременности и часто сопровождает рвоту беременных. В некоторых случаях выделение слюны настолько интенсивное, что в сутки беременная женщина теряет более 1,5 литров слюны. Вместе со слюной из организма выводятся белки и минеральные соли. Именно поэтому интенсивное слюнотечение быстро приводит к ухудшению общего состояния беременной женщины и требует лечения.
Это менее распространенное, но крайне неприятное проявление раннего токсикоза беременных. Чаще всего дерматоз беременных проявляется в виде рассеянного зуда кожи, который может распространяться и на область половых органов. Зуд вызывает нарушения сна, раздраженность, депрессию. Во всех случаях возникновения зуда во время беременности нужно исключить наличие молочницы (кандидоза), аллергии, сахарного диабета, которые также могут вызвать зуд.
Возникает редко, но протекает тяжело. Основные симптомы астмы беременных - это приступы удушья и хронический сухой кашель. Бронхиальную астму беременных следует отличать от обычной формы бронхиальной астмы, которая обычно присутствует и до начала беременности.
Являются проявлениями нарушения обмена кальция и фосфора в организме беременной женщины. Остеомаляция проявляется разрыхлением костной ткани и грозит переломами костей. Тетания проявляется судорогами мышц верхних конечностей ("рука акушера"), реже нижних конечностей ("нога балерины"), лица ("рыбий рот").
Профилактика ранних токсикозов заключается в своевременном лечении хронических заболеваний, устранении психических нагрузок, неблагоприятных воздействий внешней среды.
Помните о том, что любой токсикоз - признак неблагополучия. При появлении первых же симптомов срочно обращайтесь к акушеру-гинекологу (лечение ранних токсикозов проводят в женской консультации). Вовремя начатое лечение в большинстве случаев позволяет устранить неприятности. В этот период очень полезны прогулки.
Во время раннего токсикоза очень важно питаться часто и небольшими порциями. Пища должна быть негорячей и доставлять удовольствие. Регулярно взвешивайтесь, если ваш вес резко снижается или увеличивается - это сигнал бедствия. Может появиться неукротимая рвота. Доводить до этого нельзя, а потому срочно обращайтесь к врачу. Несмотря на плохое самочувствие, беременность желательно сохранить, ведь в следующий раз токсикоз повторится, причем в более тяжелой форме.
Ребенок, который ни на минуту не перестает расти и развиваться, движения которого вы совсем скоро ощутите, - это ни с чем несравнимая радость.
Диагноз раннего токсикоза беременных обычно устанавливается на основе симптомов болезни (тошнота, рвота, слюнотечение и пр.). Однако даже при наличии «классических» симптомом окончательная диагностика требует проведения дополнительных исследований, позволяющих исключить другие болезни с похожими симптомами (инфекции, болезни центральной нервной системы, заболевания органов пищеварительного тракта).
Утреннюю тошноту, рвоту, слабость, знакомые многим будущим мамам, у нас называют токсикозом первого-второго триместров беременности. Западные медики предпочитают другой термин — NVP (Nausea and Vomiting of Pregnancy; ТРБ — «тошнота и рвота беременных»). И в этом есть свой резон.
Слово «токсикоз» происходит от греческого «ядовитый». Так обозначают реакцию организма на какую-нибудь отраву, угрожающую жизни. Но ничего ядовитого в тошноте при беременности нет. Более того: американские медики полагают её одним из признаков нормального развития плода.
Тошнота и рвота — обычное явление, которое, по статистике, затрагивает до 70–80% всех беременных женщин.
Но всё же иногда токсикоз становится опасным.
Вот основные признаки:
В редких случаях тошнота и рвота первого-второго триместра бывают острыми, сильными, почти постоянными. Это состояние называется гиперемезис беременных (hyperemesis gravidarum). Оно встречается у 0,3–2% беременных.
Из-за непрекращающейся тошноты женщина не может есть, теряет вес, её тело недополучает важнейших питательных веществ, что угрожает здоровью, а то и жизни как будущей мамы, так и её малыша. Нередки случаи, когда измученная жертва токсикоза даже решается на аборт — лишь бы прекратить пытку.
Гиперемезис требует обязательной консультации у врача. Возможно, понадобится лечение в условиях стационара, работа с психотерапевтом и привлечение соцслужб, которые помогут женщине пережить сложный период (это важно, если беременная живёт одна и тем более в одиночку воспитывает старших детей).
Есть ещё один вид токсикоза — поздний. Поздний токсикоз (он же — гестоз) возникает во второй половине беременности, как правило, после 28 недель, и считается патологией. Его симптомы: сильные отёки, в том числе внутренних органов, резкое повышение артериального давления, судороги. Такое состояние лечится исключительно в условиях стационара или даже реанимации, и это отдельная история.
Учёные до сих пор не в курсе. Им так и не удалось выяснить, какой же именно фактор запускает токсикоз. Предполагается, что причина ТРБ комплексная:
Вы в группе риска, если:
Также есть данные, что повышенному риску токсикоза подвергаются женщины:
К сожалению, поскольку причины токсикоза ещё не ясны, конкретного лечения тоже не существует. Можно лишь попробовать побороть неприятные симптомы, внеся изменения в образ жизни.
Вот что медики рекомендуют делать при токсикозе первого-второго триместров беременности:
Если, несмотря на изменения в образе жизни, симптомы токсикоза не уменьшаются, обязательно сообщите об этом гинекологу. Медик порекомендует противорвотные препараты, безопасные для беременных.
Читайте также 🤰🙍♀️👩⚕️
Гинеколог
Темишева
Яха Ахмедовна
Стаж 45 лет
Врач акушер-гинеколог высшей категории, кандидат медицинских наук, член Ассоциации гинекологов-эндоскопистов РФ, член Ассоциации эндометриоза, член Общества репродуктивной медицины и хирургии, член European Society of Gynecology
Записаться на приемБеременные женщины часто страдают особенно формой отравления организма – токсикозом. Патология сопровождается подташниваем и рвотой. У беременных происходит отравление организма продуктами плода. Эта патология проявляется широким набором симптомов. Современная медицина способна устранить недуг.
Токсикоз – это отравление. Плод выделяет продукты внутри организма женщины. Последний начинает воспринимать работу плода как враждебную. В результате проявляются симптомы отравления.
Признаки токсикоза беременных:
Патология проявляет себя во время первого триметра беременности. Но наблюдают ее не все женщины. Почему так происходит – точного ответа до сих пор нет. С течением времени явление само по себе исчезает. Но у некоторых проявляется токсикоз на поздней стадии беременности. Это более опасная форма токсикоза, поскольку она может негативно повлиять на ход беременности. Потребуется наблюдение специалистами на стационаре.
Симптоматика патологии проявляется постепенно после зачатия. В начале наблюдают исчезновение аппетита и повышенную раздражительность. Недуг постепенно усиливается. Но для одной женщины характерны лишь несколько симптомов, а не все сразу. И так для всех.
У вас появились симптомы токсикоза?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Во время беременности происходит гормональная перестройка женского организма. Это естественный процесс.
Точного ответа о развитии токсикоза современная наука не способна дать. У каждой женщины этот недуг развивается индивидуально. Все зависит от иммунитета и физиологических особенностей организма беременной. Качественная терапия требует индивидуального похода.
Зарождающийся плод производит продукты жизнедеятельности и вырабатывает токсины. Недуг не страшен и бояться его не стоит. Задача будущей матери – облегчить свое положение возможными способами.
Дополнительные причины развития токсикоза:
Развитие токсикоза сопровождает немалое количество факторов. Самостоятельно пытаться определить источник проблемы и способы воздействия на него затруднительно. Специалисты АО «Медицина» (клиника академика Ройтберга) помогут женщине избавиться от ощущений дискомфорта и превратить начальную стадию беременности в удовольствие.
Несмотря на естественное происхождение недуга, он несет в себе риски. Они связаны с протеканием беременности и качеством вынашивания плода. Также недуг может негативно влиять на общее состояние женщины.
Факторы риска токсикоза у беременных:
Плод требует дополнительных ресурсов женского организма для развития. Но организм не отдыхает и не получает качественного питания для роста плода.
Выделяют несколько степеней раннего токсикоза у беременных:
Наблюдение общего ухудшения самочувствия и активного проявления симптомов – повод обратиться к специалисту. Рвотные позывы и непринятие пищи лишают плод важных питательных веществ.
Влияние токсикоза на организм беременной зависит от степени развития недуга. Первая степень безвредна для организма женщины и протекает естественным путем. В некоторых случаях и вторая степень не представляет угрозы. При нормальном течении к 14 неделе симптоматика исчезает.
Третья степень опасна для здоровья женщины и плода. Происходит обезвоживание организма и его истощение. У женщин возникает риск развития осложнений:
Не всегда у беременных токсикоз протекает в легкой форме. Здоровье плода в руках матери и отца. При развитии симптоматики заболевания пропорционально увеличивается риск возникновения осложнений.
Не следует полагаться на собственные силы при преодолении токсикоза на ранних стадиях и его последствий. Специалисты АО «Медицина» (клиника академика Ройтберга) считают, что беременность должна быть комфортной. Несмотря на отсутствие угрозы со стороны легкой формы недуга, все равно следует наблюдаться у врача.
Факторы, определяющие срочное обращение к доктору в центре Москвы при токсикозе беременных:
Перечисленные факторы токсикоза отражают серьезные проблемы с организмом. Оттягивание времени приведет к еще большим проблемам.
Плохое самочувствие, постоянное разрежение и рвота требуют подготовки перед самостоятельным посещением медицинского центра. Стоит расслабиться перед выходом в больницу.
Близким требуется:
При возникновении острых проблем стоит дождаться выезда врача на дом. Скорая помощь – эффективная мера при борьбе с токсикозом, поскольку пациентка может быть неспособной передвигаться самостоятельно.
Очевидные симптомы не дают право самостоятельной постановки диагноза токсикоза при беременности. Больную должен осмотреть специалист. Занимаются лечением заболеваний доктора различных направленийнашего многопрофильного медицинского центра в центре Москвы. Зависит это от силы недуга и наличия дополнительных патологий.
Семье и непосредственно беременной следует заранее подготовиться к периоду, когда начинается токсикоз. Делают это на стадии беременности, чтобы не нервировать лишний раз женщину. АО «Медицина» (клиника академика Ройтберга) предоставляет весь спектр медицинских услуг для беременных в Центральном округе.
Сильные проявления недуга требуют прима специализированных препаратов. Самолечение может навредить, поэтому обязательно следует консультироваться со специалистами АО «Медицина» (клиника академика Ройтберга). Так будет отсутствовать риск нанесения вреда плоду.
Принципы лечения:
Медикаментозные средства назначают квалифицированные врачи по результатам анализов. Неподкрепленные исследованиями выводы и лечение по ним опасны для здоровья.
Народные средства могут облегчить легкую форму недуга. Беременной и близким следует позаботиться о выполнении проверенных методов.
Домашние способы лечения токсикоза:
Не стоит поддаваться стрессам и переутомлению. Контроль над эмоциями поможет достичь счастливой встречи с новорожденным. Народные средства помогут легко перенести простую форму токсикоза.
Существуют устоявшиеся мнения по поводу проявления токсикоза. Далеко не все из них правдивы. Не следует прислушиваться к общественному мнению.
Точные ответы на вопросы могут дать только специалисты.
Меры по профилактике направлены на предотвращение возникновения побочных эффектов токсикоза. Молодой маме важно контролировать себя на протяжении дня.
Полезные приемы:
Профилактика позволит улучшить самочувствие. Явления токсикоза при соблюдении режима дня практически не потревожат молодую маму.
АО «Медицина» (клиника академика Ройтберга) занимается обслуживанием клиентов в ЦАО и помогает тогда, когда начинается токсикоз у беременных. Пациенты клиники могут вызвать на дом скорую помощь нашего центра, чтобы оперативно уменьшить мощный токсикоз при беременности +7 (495) 229-00-03.
Записаться на прием вы можете по телефону +7 (495) 775-73-60, на сайте с помощью формы для записи или у администраторов в клинике: 2-й Тверской-Ямской пер, 10.
 Беременность: Pixabay
Беременность: PixabayКогда начинается токсикоз — этот вопрос заставляет нервничать многих женщин, которые только планируют завести ребенка. Вероятность возникновения проблем со здоровьем пугает и беспокоит будущим мам. Однако не все женщины во время вынашивания малыша страдают от тошноты и слабости. Давайте разберемся, что такое токсикоз, почему он появляется во время беременности, какими признаками сопровождается и что делать, чтобы почувствовать себя лучше.
Почему же так происходит, что одни девушки всю беременность испытывают дискомфорт и тошноту, а другие даже не знают, что такое токсикоз? Исследователи затрудняются дать ответ на этот вопрос. Но некоторые специалисты утверждают, что проблема заключается в психологии. Когда будущая мать дала себе команду, что ей будет плохо по утрам, то, вероятнее всего, так и будет случаться.
Моя коллега Е.Е. Вишневская из ФГБУ НИИАГ им. Д. О. Отта СЗО РАМН в научной статье более детально разобралась в вопросе влияния психологического состояния беременной на развитие токсикоза раннего характера.
Что такое токсикоз? Болезнь? На самом деле, нет. Подобное утверждение многих людей является неверным. Считается, что токсикоз — приспособление женского организма к новому положению.
 Мейриева П. М., Аушева Р. Б.: Ранний токсикоз беременных / Молодой ученый. — 2019. — №5. — С. 67-68.
Мейриева П. М., Аушева Р. Б.: Ранний токсикоз беременных / Молодой ученый. — 2019. — №5. — С. 67-68.Врач-гинеколог Г. М. Савельева в собственной книге рассказывает, что это состояние женского организма проявляется такими признаками:
Дополнительно может появиться общая слабость во всем теле, постоянное желание пойти поспать и высокий уровень раздражительности. У некоторых беременных также присутствует высокая температура при токсикозе.
Если заметили такие симптомы, не стоит впадать в панику. Обратитесь к лечащему доктору, который расскажет, чем обусловлен токсикоз и как с ним справиться.
Считается, что тошнота по утрам во время беременности встречается у 60% будущих мам. Позывы происходят около 2–3-х раз в день и не оказывают никакого влияния на аппетит.
Порой случаются ситуации, когда женщины, вынашивающие малыша, не могут съесть даже минимум еды. В результате они теряют массу, организм начинает обезвоживаться, увеличивается количество ударов сердца, а тошнотные позывы только учащаются. Представленные симптомы называют тяжелой степенью недомогания. Подобные признаки говорят о необходимости лечения.
Независимо от того, какая причина токсикоза у женщины при вынашивании ребенка, если степень недомогания легкая, переживать не стоит. Стресс плохо скажется на будущем малыше.
Давайте разберемся, почему возникает такой признак токсикоза, как тошнота с утра. К основным факторам риска мои коллеги относят влияние различных внешних раздражителей на организм беременной женщины, а также стрессовые ситуации, наследственную предрасположенность и хронические недуги.
Вишневская Е.Е., Мозговая Е.В., Петрова Н.Н.: Характеристика личностно-психологических особенностей и психического состояния беременных с ранним токсикозом, 2014.Существует предположение, что причиной прогрессирования раннего токсикоза является противостояние иммунологического характера организма матери и плода.
Дискомфорт на ранних сроках может появиться вследствие гормональных деформаций, когда уровень гормонов резко подскакивает или снижается. Именно эти элементы оказывают влияние на функционирование органов и систем ЖКТ.
Вне зависимости от причины появления токсикоза у беременной, если недомогание проходит в легкой форме, то волноваться незачем, ведь все знают, что будущим мамочкам нельзя переживать.
Я и мои коллеги часто встречаемся с подобными ситуациями у беременных. На практике причин может оказаться сразу несколько. Их всегда нужно проверять и подтверждать, чтобы принять правильные меры. На своем опыте скажу, что, если вас сильно мучит токсикоз, необходимо обязательно записаться на консультацию к медику, а не искать в интернете какую-либо информацию.
Многие женщины задаются актуальным вопросом: «На какой неделе начинается токсикоз?». Как правило, первые симптомы недомогания появляются на 21 день после зачатия. Но иногда у девушек появляется тошнота после приема пищи даже спустя несколько дней. В этот ранний период беременность может не подтвердиться.
Обычно плохое самочувствие у беременных ярко выражено в первые 90 дней. Но это напрямую зависит от самого организма. Моя коллега Скоркина С. М. в диссертации «Влияние раннего токсикоза (рвота беременных) на систему агрегатного состояния крови» выделила основные особенности раннего токсикоза.
Токсикоз начинает исчезать, когда заканчивается образование плаценты и нормализуется уровень гормонов. Зачастую это происходит на 12 неделе вынашивания малыша. К 16 неделе у большей части пациенток пропадают любые признаки недомогания. Если этого не произошло, то, скорее всего, у беременной симптоматика позднего токсикоза. Подобное состояние намного серьезнее простого недомогания.
При позднем токсикозе проявляются следующие симптомы:
Подобное нарушение в организме беременной появляется в результате регулярного недосыпа, травмирования сосудов и проблем с иммунной системой.
Я была свидетелем подобной ситуации, когда несколько женщин столкнулись с признаками позднего токсикоза. Могу сказать наверняка, что сдача анализов и своевременная консультация у специалиста дают возможность улучшить состояние пациентки в кратчайшие сроки.
Когда появляется токсикоз, облегчить общее состояние можно простыми способами, которые приведены в авторитетном интернет-издании WebMD:
Моя практика подтверждает: такие простые советы действительно помогают избавиться от плохого самочувствия. Лично я встречала многих женщин, которых мучил токсикоз во время вынашивания ребенка. Как только они начинали придерживаться рекомендаций медиков, их состояние быстро приходило в норму. Подобные способы избавления от токсикоза я, как врач, одобряю и рекомендую.
Теперь вы знаете, на каком сроке начинается токсикоз, его признаки и причины появления. Правильно составленный рацион питания, регулярные прогулки на свежем воздухе, полноценный сон, систематические консультации с лечащим доктором и позитивный настрой помогут справиться с плохим самочувствием. Наслаждайтесь беременностью и ожидайте желанного ребенка, отбросив все волнения в долгий ящик.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Источники:
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Оригинал статьи: https://www.nur.kz/health/motherhood/1766244-kogda-nacinaetsa-toksikoz-posle-zacatia/
Токсикоз и другие трудности беременной, 6-13 неделя
Не пожалейте времени на то, чтобы понять от чего вам хуже и от чего лучше. Многие женщины обнаруживают, что с тошнотой помогают справиться минимальные дополнения к стилю жизни.
Если вас тошнит по утрам, попробуйте, не вставая с постели, съедать печеньице, запивая стаканом воды. Возможно, вам сейчас лучше избегать спешки по утрам и добираться на работу после часа пик. Распределяйте работу в соответствии с вашим самочувствием, а если от каких-то обязанностей вам становится хуже, меняйтесь с коллегами.
Если вы можете есть, ешьте все, что захочется — на здоровом питании можно сосредоточиться позже. Сейчас вам может стать лучше просто от повышения сахара в крови, так что «поклюйте» хоть что-нибудь, а потом, когда тошнота пройдет сможете поесть как следует. Ешьте часто и понемногу. Всегда носите с собой яблок, орешки или бутерброды, чтобы успеть перекусить, пока вас не начало тошнить.
Если вы не можете есть, постарайтесь больше пить — воды, разбавленных соков или даже бульона. Попытайте счастье с мороженым: очень холодные продукты обычно не пахнут.
Очень важно следить за тем, чтобы пить много жидкости. Если и это вам трудно, вот несколько подсказок:
- Держите под рукой стакан воды
- Пейте через соломинку
- Экспериментируйте: вода-обычная или газированная — с лимонным соком. Подберите нужную пропорцию.
- Меняйте температуру жидкостей — вода со льдом, теплая вода с лимоном, охлажденные фруктовые чаи.
- Иногда помогает есть и пить одновременно - выпейте чего-нибудь и попробуйте после этого поесть.
Симптомы отравления беременных включают, но не ограничиваются: отеки лица и конечностей, нарушения зрения, повышение артериального давления и протеинурия, т.е. повышенное выделение белка с мочой. Отравление беременных, или гестоз, – это осложнение, возникающее обычно во второй половине беременности, чаще всего на последнем месяце. Обычно появляется у женщин, беременных впервые.Он проходит в два этапа. Первый – это так называемый преэклампсия, а вторая — очень опасная для матери и ребенка — эклампсия беременных.
Врачи различают два вида гестозов: ранний и поздний . Ранний гестоз может появиться в первом триместре беременности. Его основными симптомами являются тошнота и рвота, обычно по утрам.Однако иногда они могут дразнить вас в течение дня.
Частая рвота при беременности быстро приводит к обезвоживанию организма. Затем необходимо ввести электролиты внутривенно. В большинстве случаев , ранние отравления беременностью проходят самостоятельно и не требуют медицинского вмешательства.
Причины раннего гестоза видятся в гормональных изменениях, происходящих в организме женщины во время беременности или в психических расстройствах, например непринятие беременности .
Беременность гестоз
Симптомами гестоза являются отек лица и конечностей, гипертония, протеинурия, нарушения зрения.
посмотреть галереюПоздний гестоз имеет две стадии.Это преэклампсия и эклампсия беременных. Отравление на поздних сроках беременности происходит в третьем триместре беременности. К симптомам позднего гестоза относятся:
Опухание лодыжек или икр у беременных не является патологией , если они исчезают после ночного отдыха.Беспокоят, однако, генерализованные отеки, возникающие на различных участках тела, особенно в области лица, живота, верхней части ног и рук, которые не исчезают после ночного сна.
Женщина с диагнозом гестоз подвергается серьезному риску эклампсии , которая может привести к гипоксии центральной нервной системы, преждевременной отслойке плаценты и тяжелым перинатальным кровотечениям.
Гестационная эклампсия включает комплекс симптомов, сопровождающих гестоз в сочетании с судорогами.Каковы симптомы надвигающейся эклампсии? Они:
Судороги при эклампсии похожи на эпилептический припадок. Иногда они появляются не только в 9009 последнего триместра беременности, , но и во время или после родов.
Заболевания во время беременности
По оценкам ВОЗ, более 20 миллионов женщин ежегодно сталкиваются с
проблемами со здоровьем. читать статьюСудороги, возникающие во время родов, требуют принятия решения о стимуляции родов или о проведении кесарева сечения - в зависимости от состояния беременной.Эклампсия может сопровождаться учащенным сердцебиением и лихорадкой.
Чем раньше будет диагностировано отравление беременностью , тем легче его лечить. Именно поэтому так важны ежемесячные визиты к врачу, проведение анализов, измерение артериального давления и массы тела.
Беременная женщина с подозрением на отравление беременных . направлена в стационар, где проводится тщательная диагностика.При гестозе рекомендуется постельный режим. Пациенту назначают лекарства для снижения артериального давления, регулирования водно-электролитного баланса организма и предотвращения схваток.
Через несколько дней беременная обычно возвращается домой. Требуется длительная госпитализация, если артериальное давление остается высоким и состояние больного не улучшается. Переношенная беременность может быть показанием к кесареву сечению .
Отравление беременных сопряжено с риском гипоксии или гибели плода, выкидыша, преждевременных родов или рождения ребенка с нарушениями развития, в том числев с умственной отсталостью.
Профилактика отравлений беременных включает, среди прочего, соблюдение специальной диеты с низким содержанием натрия (ограничение потребления соли для снижения риска гипертонии) и диеты с высоким содержанием белка. Дефицит белка во время беременности следует восполнять, употребляя в пищу продукты, богатые этим питательным веществом, такие как сыр, фасоль, горох или нежирное мясо.
.Гинеколог начинает подозревать у своей пациентки гестоз, когда у нее появляются отеки, повышается артериальное давление, а в анализах мочи выявляется протеинурия.
В родильном доме за индекс гестоза принимали значения артериального давления, равные или превышающие 140/90 мм рт.ст. Значения артериального давления должны быть подтверждены двумя независимыми измерениями с интервалом в шесть часов и более. Кроме того, для гинеколога показателем отравления беременных также является повышение систолического АД на 30 мм рт.ст. и более и диастолического АД на 15 мм рт.ст. и более.Следует также помнить, что риск как для матери, так и для плода определяется не только абсолютной величиной артериального давления, но и скоростью и стремительностью его повышения. Если артериальное давление нарастает очень быстро, это может привести к преждевременной отслойке плаценты.
Отек — еще один симптом отравления беременных. Они являются ранним признаком гестоза. Следует ли расценивать все отеки, возникающие у женщины во время беременности, как симптом отравления беременных? Конечно, нет.Генерализованные отеки, которые также присутствуют утром после ночного отдыха, и те, которые, помимо нижних конечностей, также включают лицо, верхние конечности и брюшную стенку, трактуются как показатель гестоза. Следует также помнить, что отек при отравлении беременных не подчиняется гидростатическим законам.
Еще одним поздним симптомом отравления беременных является протеинурия. Протеинурия может быть определена в общем анализе мочи. Поэтому крайне важно регулярно проводить этот тест, ведь во время контрольного визита гинеколог, ознакомившись с результатами, сможет определить, правильно ли работают почки в организме беременной и ничего тревожного не происходит. .
Конечно, хотел бы. Изменения органов затрагивают почки, печень, а также сердце, мозг и зрение. При тяжелом гестозе больной может отмечать расстройства зрения в виде гемианопсии, кроме того, иногда беременные отмечают нечеткость контуров изображений, видение предметов в увеличенных или уменьшенных размерах, дефекты поля зрения или появление скотом. перед глазами или видя сквозь туман.Однако лабораторные анализы показывают повышенный уровень мочевины и креатинина, а также увеличение лабораторных показателей, свидетельствующих о поражении печени.
Отравление во время беременности может быть легким, но может быть и тяжелым. В случае тяжелого отравления беременных гинеколог диагностирует у пациентки преэклампсию, т.е. наличие протеинурии, генерализованных отеков и артериальной гипертензии, но иногда отравление беременных становится еще более тяжелым.Тогда это также называют эклампсией.
Эклампсия проявляется теми же симптомами, что и преэклампсия, и дополнительно сопровождается приступами тонико-клонических судорог и потерей сознания у больного.
Если отдельные припадки происходят очень близко друг к другу или вообще не имеют перерывов, это называется эклампсией.
Ваш гинеколог всегда должен отличать приступы эклампсии или преэклампсии от других состояний, при которых могут развиться приступы. Судороги могут также присутствовать при течении эпилепсии, тетании, гипогликемии или опухоли головного мозга.
Прежде всего, женщина с диагнозом преэклампсия должна находиться под постоянным наблюдением своего гинеколога.Он должен проходить регулярные осмотры, систематически выполнять все назначенные врачом лабораторные исследования и, если врач сочтет это необходимым, проходить госпитализацию.
При преэклампсии в первую очередь рекомендуется бессолевая диета или с очень низким содержанием соли, так как соль задерживает воду в тканях и вызывает отеки и повышение артериального давления.
Кроме того, также рекомендуется лежать на боку, такой отдых должен длиться не менее 18 часов.Для снижения артериального давления пациентам назначают метилдопу, диазоксид и сульфат магния. Хотя преэклампсию легкой степени можно лечить в домашних условиях, из-за высокого риска как для матери, так и для ребенка гинеколог всегда принимает решение о госпитализации пациентки, чтобы она находилась под постоянным круглосуточным наблюдением специалистов. В ситуации, когда у беременной пациентки развивается эклампсия, ей требуется немедленная профессиональная помощь, так как это опасное для жизни состояние как для нее самой, так и для ее ребенка.
В первую очередь беременную следует уложить на спину или, возможно, на бок и защитить от механических повреждений и раздражающих внешних раздражителей. Затем следует разблокировать дыхательные пути и, при необходимости, отсосать оставшийся секрет из верхних дыхательных путей. Затем женщине назначают противосудорожные препараты, а на следующем этапе лечения также назначают препараты, повышающие диурез, в том числе фуросемид и маннит, а также глюкокортикостероиды.Иногда также возникает необходимость переливания больной плазмы и альбумина.
Во время беременности нужно обязательно регулярно посещать гинеколога и выполнять все его рекомендации, а также регулярно проводить все лабораторные исследования. Благодаря этому, если врач обнаружит что-то тревожное, можно будет сразу начать соответствующее лечение и избежать серьезных последствий для здоровья.
. 30.11.2020 | Беременность
30.11.2020 | Беременность Беременность высокого риска — это беременность, при которой по разным причинам повышен риск выкидыша, преждевременных родов, рождения больного ребенка или низкой массы тела. Это может быть связано с возрастом матери и ее генетическими дефектами. Тем не менее, он также часто поражает здоровых женщин, которые не входят в группу риска. Это распространенная проблема, особенно на ранних сроках беременности, тем более, что каждая пятая женщина испытывает проблемы в первом триместре.
Опасности могут возникнуть на любом сроке беременности, что в итоге может привести к гибели эмбриона или плода. Одной из причин проблем с сохранением беременности является недостаток прогестерона – гормона, вырабатываемого в желтом теле, в яичниках. Под его воздействием слизистая оболочка матки распушается, позволяя оплодотворенной яйцеклетке закрепиться там. Его правильный уровень очень важен, потому что после зачатия этот гормон помогает сохранить беременность.Наиболее важные причины невынашивания беременности также включают генетические факторы и анатомические аномалии (например, аномалии шейки матки), которые могут увеличить риск преждевременных родов. Также существует угроза от интимных инфекций, которые могут привести к малой массе тела ребенка при рождении. При этом важную роль играют социально-экономические факторы (алкоголь, наркотики) и психосоматические факторы.
Беременность высокого риска также может быть следствием возраста матери. Если она впервые ждет ребенка после 35 лет.лет, он находится в группе риска. У женщин в этом возрасте проблема гестационного диабета и гестоза, т.е. отравление беременных. Также особого наблюдения требуют совсем молодые мамы. Женщины до 16 лет часто имеют проблемы с повышенным артериальным давлением во время беременности, а беременные до 18 лет чаще страдают дисфункцией матки. Также мы говорим о беременности в группе риска в случае матерей, страдающих некоторыми аутоиммунными заболеваниями, хроническими (астма, эпилепсия, диабет, гипертония, заболевания печени и сердца) и инфекционными заболеваниями (оспа, корь, краснуха, токсоплазмоз, цитомегалия, листериоз, СПИД).
Есть несколько симптомов, которые могут указывать на беременность под угрозой. К тревожным сигналам относятся кровянистые выделения и кровотечения из половых путей, боли (особенно сильные боли в животе и позвоночнике), ритмичные сокращения матки, отеки и повышение АД. Следует обратить особое внимание на все тревожные симптомы, которые до сих пор не возникали во время беременности. При появлении таких симптомов нужно быть бдительными и немедленно обращаться к гинекологу, который установит причину и проведет соответствующее лечение.С такими симптомами обязательно нужно консультироваться, но сразу паниковать не стоит. Пятнистость на ранних сроках беременности не означает, что эмбрион погиб. Это может произойти во время ожидаемого периода до 12-й недели беременности. Самое главное – быстро реагировать при появлении тревожных симптомов и далее следовать указаниям врача.
В случае беременности высокого риска гинеколог может оставить беременную в стационаре или отправить домой с конкретными рекомендациями.Однако стоит знать, что в большинстве случаев показаний к госпитализации нет. Обычно это связано с более частыми посещениями врача с целью раннего выявления возможных рисков. Если причиной проблемы является дефицит прогестерона, возникающий в результате недостаточности желтого тела, специалист может порекомендовать принимать его в виде пероральных или вагинальных таблеток. Когда причиной являются анатомические факторы, такие как аномалии матки, лечение может включать хирургическое вмешательство.В случае угрожающей беременности врач порекомендует будущей маме, в первую очередь, отдых. Однако каждую проблему с прерыванием беременности следует рассматривать индивидуально, именно поэтому так важен незамедлительный визит к специалисту.
При беременности с высоким риском ничто так не помогает, как отдых. Врачи чаще всего рекомендуют временно прилечь. Это положение снижает артериальное давление, облегчает кровоток через матку, уменьшает давление на шейку матки и улучшает функцию почек.Тогда придется отказаться от профессиональной деятельности и остаться дома. Будущая мама должна в это время соблюдать осторожность, избегать стрессов и ограничивать физические нагрузки до минимума. Ей нельзя поднимать или убирать, так как эти, казалось бы, невинные действия могут привести к отслойке плаценты или преждевременным родам. Для многих женщин это непростое испытание, поэтому нельзя забывать о своем самочувствии. Стоит относиться к этому периоду как к времени для себя и своего малыша. Вы можете наверстать упущенное в чтении или съемке.В это время для женщины очень важно поддержать своих близких, которые помогут ей в трудную минуту.
Что такое листериоз?
Листериоз представляет собой инфекционное бактериальное и зоонозное заболевание, вызываемое Listeria monocytogenes. Заражение обычно происходит при употреблении в пищу продуктов, содержащих бактерии, вызывающие листериоз (например, сырое мясо, сыры с плесенью и созревшие сыры, непастеризованное молоко, сырая и копченая рыба, вареное и замороженное мясо, сырые овощи и фрукты), а также при прямом контакте с экскрементами. также с выделениями зараженного животного.Пути заражения – желудочно-кишечный тракт, слизистые оболочки и плацента. Листериоз чаще всего поражает людей со сниженным иммунитетом, т.е. пациентов после трансплантации, беременных женщин, плодов, новорожденных, людей, получающих иммунодепрессанты, людей с онкологическими заболеваниями, пожилых людей, носителей ВИЧ.
У взрослых с ослабленным иммунитетом листериоз обычно протекает в легкой или бессимптомной форме. Симптомы бактериальной инфекции появляются от нескольких часов до нескольких дней после употребления зараженной пищи и являются основными симптомами гриппа, такими как высокая температура, костно-суставные боли, рвота, диарея и судороги.Игнорирование симптомов пожилыми людьми или людьми с ослабленным иммунитетом может привести к менингиту и энцефалиту, эндокардиту и спепсии. Если у вас появятся эти симптомы, как можно скорее обратитесь к врачу.
Листериоз лечится антибиотиками.
У беременных симптомы листериоза обычно напоминают грипп и могут возникнуть в любой момент беременности.Чаще всего это происходит в третьем триместре беременности, когда наблюдается наибольшее снижение клеточного иммунитета.
Листериоз — один из важнейших возбудителей перинатальных инфекций бактериального происхождения. В результате инфекции могут возникать выкидыши и преждевременные роды, а дети, рожденные в срок из-за инфекции, имеют симптомы тяжелого заболевания, например. полиорганная недостаточность, пневмония, увеличение печени и селезенки, необычная эритематозно-узелковая сыпь.Заражение новорожденных может произойти в результате прохождения листериоза через плаценту и размножения в плаценте, а также в перинатальном периоде, т.к. Listeria monocytogenes заселяют родовые пути.
Ранняя диагностика и соответствующая антибактериальная терапия могут привести к рождению здорового ребенка
Профилактика
Для снижения риска листериоза, прежде всего, соблюдать правила гигиены при приготовлении пищи, часто мыть руки, овощи и фрукты перед едой, избегать продуктов переработки, полуфабрикатов и деликатесов.Важно, что листериозные бактерии погибают в результате воздействия высокой температуры, поэтому стоит часто есть вареные или пастеризованные продукты.
Библиография:
Первые признаки беременности могут появиться уже через 10 дней после зачатия. Их не всегда легко распознать. Вы можете принять их за пищевое отравление, простуду или симптомы ПМС.
На них жалуется большинство беременных женщин. Тошнота и рвота в первом триместре беременности являются нормальными симптомами. Тошнота вызвана гормональными изменениями в организме беременной женщины.
Как правило, рвота при беременности не опасна ни для ребенка, ни для матери.Однако бывают случаи, когда беременную женщину мучает «рвота при недержании», чрезвычайно тяжелая форма рвоты, которая не проходит и возникает внезапно. Они могут привести к значительной потере веса и обезвоживанию. В этом случае необходимо госпитализировать беременную.
Высокий уровень гонадотропина (ХГЧ), сохраняющийся до третьего месяца беременности, является причиной так называемого утреннее недомогание. Он замедляет перистальтику желудочно-кишечного тракта, влияя на продолжительность пищеварения, а если пища остается в желудке, может вызвать тошноту.После 16-й недели беременности тошнота обычно проходит. Уровень гонадропина в организме повышается сразу после зачатия, поэтому на ранних сроках беременности могут возникнуть неприятные последствия гормональной перестройки в виде тошноты.
Не вставайте на голодный желудок. Перед тем, как встать с постели, немного перекусите. Хрустящий хлеб, сухари, печенье или банан, съеденные медленно, еще в постели примерно за полчаса до подъема, — хороший способ уменьшить тошноту.
Пейте травяные чаи – мята, ромашка и мелисса помогают бороться с тошнотой.
Пейте много негазированной воды. В воду можно добавить сок лимона. Не забывайте пить медленно небольшими порциями. Не пейте много сразу.
Проверьте свойства имбиря. Можно добавить несколько ломтиков в горячую воду или чай.
Не забудьте взять с собой полезные перекусы. Яблоко или орехи в сумочке могут помочь в экстренной ситуации.Пустой желудок и падение сахара в организме могут вызвать у вас тошноту. Если вы вышли из дома и проголодались, перекусите.
Ешьте небольшими порциями в течение дня. Избегайте больших порций. Переедание заставляет вас чувствовать себя больным.
Не ешьте на ночь.
Беременность – это большие усилия для организма, и изменения, происходящие в организме матери с самого начала, существенно сказываются на ее состоянии.Усталость и упадок сил являются следствием повышенного количества прогестерона – женского гормона, задачей которого является подготовка матки к имплантации яйцеклетки. Прогестерон необходим для поддержания и правильного развития беременности и предотвращения преждевременных родов. Уровень прогестерона повышается на протяжении всей беременности и падает к концу, что сигнализирует матке о начале родов.
Прогестерон замедляет пищеварение и снижает артериальное давление. С первых дней беременности влияет на уровень утомляемости, которая не проходит и носит постоянный характер.Будущая мама может спутать раннюю беременность с инфекцией. Однако, в отличие от недомогания, вызванного болезнью, усталость не «проходит», как инфекция, и мама ощущает хроническую слабость и постоянную потребность во сне. Это состояние обычно заканчивается во втором триместре беременности.
Гормональные изменения также влияют на настроение молодой мамы. Если вы смеетесь, а через несколько мгновений заливаетесь слезами, это может быть сигналом того, что вы беременны. На перепады настроения влияет высокая концентрация прогестерона.Именно его повышенный запас дает побочные эффекты в виде сильных неконтролируемых эмоциональных реакций.
Мать раздражена и сильно эмоциональна на протяжении большей части беременности. Диета также влияет на изменения настроения на более поздних сроках беременности. Если беременная женщина неправильно питается и ее рацион не сбалансирован, нервная система даст вам знать об этом через перепады настроения или проблемы с концентрацией внимания.
Бывает, что на ранних сроках беременности у будущей мамы пропадает аппетит.Гормональные изменения и тошнота снижают материнский аппетит. Если вам не хочется есть, хотя любимое блюдо ждет вас в холодильнике, возможно, вы находитесь на раннем сроке беременности. На этом этапе вполне нормально отсутствие аппетита.
Если в течение нескольких дней вы страдаете от отсутствия аппетита и вас тошнит, обратитесь к врачу.
Ребенок еще очень мал, поэтому потребность в калориях совсем не увеличивается. В первом триместре количество потребляемых мамой калорий не должно увеличиваться более чем на ок.300 ккал в день.
Ваша грудь увеличилась, стала более нежной и болезненной? Еще до того, как вы подтвердите свою беременность у врача, ваше тело говорит вам, что вы, вероятно, ждете ребенка. Боль в груди является распространенным симптомом приближающейся менструации, но также может предвещать беременность. Повышение уровня гормонов при беременности влияет на ткани молочных желез. Они становятся более чувствительными. При этом из-за усиления кровотока в сосудах грудь более набухшая и напряженная.Молочные протоки развиваются. Ощущение более полной груди будет сопровождать вас на протяжении всей беременности. В груди также увеличивается количество жира в организме, что может сделать ее больше. К концу беременности размер бюстгальтера может удвоиться.
Ваш любимый латте не пахнет как обычно, и вас просто отталкивает запах духов? Если вы стали чувствительны к запахам, это может быть сигналом того, что вы находитесь на первых неделях беременности. Возможно, причиной повышенной чувствительности к запахам у беременных является естественная защита от употребления в пищу чего-либо, что может навредить развивающемуся ребенку.Запах сигаретного дыма, выхлопных газов или кофе может стать невыносимым.
Поскольку увеличивающаяся матка давит на мочевой пузырь, ограничивая его вместимость, беременной женщине приходится чаще ходить в туалет. Примерно через 3 недели после зачатия вы можете начать испытывать повышенные позывы к мочеиспусканию, которые обычно проходят примерно на 14-й неделе беременности. Здесь матка поднимается, сводя к минимуму давление на мочевой пузырь. Проблема обычно возвращается в конце беременности, когда ребенок давит головкой на мочевой пузырь мамы.
Если у вас нет менструации в ожидаемую дату, даже если у вас регулярные менструации, возможно, вы беременны. Кровотечение при беременности не обязательно означает, что оно не плохое, но всегда требует врачебной консультации, если оно обильное, не ждите - вызывайте скорую помощь.
Нередки кровянистые выделения, известные как имплементационные кровянистые выделения, возникающие в дни предполагаемой менструации, несмотря на беременность. Это результат имплантации эмбриона в матку. Это более шумно, чем обычная менструация.Также случается, что в течение первых 2,3 месяцев беременности у вас будут небольшие кровотечения в те дни, когда у вас обычно были менструации. Причиной может быть отслаивание частей слизистой оболочки матки.
Если вы заметили симптомы беременности на ранних сроках, стоит купить домашний тест на беременность, который обычно продается в аптеках. Он должен подтвердить беременность примерно через 2 недели после зачатия. Если он окажется положительным, следует записаться на прием к гинекологу в первый раз. Если тест на беременность не показывает, что вы беременны, но вы все еще испытываете симптомы беременности, подождите еще несколько дней и повторите тест.Возможно, вы сделали первый тест слишком рано. Если вы не хотите ждать, вы можете сдать анализ крови в клинике, чтобы подтвердить, что вы беременны.
.Сальмонеллы — грамотрицательные бактерии, вызывающие определенные заболевания желудочно-кишечного тракта у человека. Род Salmonella включает бактерии, вызывающие брюшной тиф — Salmonella typhi и парадуру — Salmonella paratyphi, а также незлокачественные Salmonella bongori и Salmonella enterica. В настоящее время известно более 2500 серотипов, т.е. специфических разновидностей этого возбудителя.Наиболее частые инфекции вызывают сальмонеллезный энтеридит.
Бактерии сальмонеллы живут как у людей, так и у животных. Заражение происходит при употреблении продуктов питания или воды, зараженных этими микроорганизмами – чаще всего это яйца (и продукты, их содержащие), недоваренное мясо птицы. Также возможно заражение при употреблении в пищу других зараженных продуктов, таких как морепродукты, соусы, определенные специи, пирожные с кремом, молочные продукты или зараженные овощи.Сальмонелла также часто является причиной так называемого диарея путешественников.
Заражение сальмонеллой может принимать различные формы в зависимости от этиологического агента. Наиболее часто инфекции нетуберкулезными штаммами протекают в форме острого гастроэнтерита, хотя бывает и развитие других форм инфекции, которые могут представлять угрозу для здоровья и жизни больного. Брюшнотифозные штаммы сальмонелл вызывают системные инфекции.
Сальмонеллез довольно распространен во всем мире, обычно в развивающихся странах, которые борются с проблемами гигиены и надлежащего функционирования здравоохранения и профилактики. В высокоразвитых странах заражение сальмонеллезом чаще всего происходит при употреблении зараженных пищевых продуктов, например, в результате несоблюдения действующих санитарных правил работниками сферы общественного питания.
Инкубационный (инкубационный) период сальмонеллезной инфекции обычно составляет от 6 до 48 часов.Это время между употреблением зараженной пищи и появлением первых симптомов заболевания. Основные жалобы пациентов, инфицированных сальмонеллой:
Заболевание в большинстве случаев проходит самостоятельно, симптомы исчезают в течение 3–7 дней.В некоторых случаях (например, при инфекциях у детей) интенсивная рвота и диарея могут привести к обезвоживанию организма и нарушениям водно-электролитного баланса. Затем могут появиться дополнительные заболевания, такие как нарушение сознания, головокружение, сонливость. Если вы заметили такие симптомы, как можно скорее обратитесь в больницу или к врачу для диагностики, лечения и коррекции дефицита электролитов и восполнения потерянной жидкости.
Описанные выше заболевания относятся к наиболее распространенной форме сальмонеллеза, т.е. желудочно-кишечному сальмонеллезу.Иногда может развиться тяжелая генерализованная форма септического сальмонеллеза. Чаще всего это касается людей с нарушением работы иммунной системы, а также детей раннего возраста и пожилых людей. В течении септического сальмонеллеза отмечается значительное ухудшение общего состояния больного, диссеминированная бактериемия, обезвоживание и опасные перепады артериального давления. Это состояние требует стационарного лечения.
Кроме того, сальмонелла может вызывать инфекции в других органах и системах, помимо пищеварительной системы, например, вмочевыводящие пути, горло, легкие, поджелудочная железа, менингит. Каждая из этих инфекций может иметь различную клиническую картину и требовать индивидуального подхода в плане диагностики и дальнейшего лечения.
В некоторых случаях также возможно развитие бессимптомного носительства сальмонеллы. Это явление связано с присутствием этих возбудителей в желудочно-кишечном тракте при отсутствии симптомов заболевания. Выявление носителей имеет эпидемиологическое значение, поскольку они являются потенциальным источником инфекции.
Инфекции, вызванные бактериями Salmonella, у детей могут протекать тяжелее, чем у взрослых. Основные симптомы сальмонеллеза у детей такие же, как и у взрослых, включая лихорадку, боль в животе, тошноту, рвоту и диарею. Однако у детей (особенно в возрасте до 4 лет) осложнения возникают гораздо чаще. Обезвоживание особенно опасно для детей раннего возраста, оно возникает в очень короткие сроки и может значительно ухудшить общее состояние ребенка.Наиболее часто наблюдаемые симптомы обезвоживания у детей раннего возраста:
При появлении таких симптомов или сохранении диареи и лихорадки следует как можно скорее обратиться к врачу, который сможет принять решение о необходимости госпитализации на основании осмотра ребенка.Больничное лечение может быть необходимо для быстрого и эффективного восполнения потерь жидкости и электролитов из-за диареи и рвоты.
Из-за разнообразия симптомов сальмонеллеза трудно поставить диагноз только на основании клинической картины. По этой причине для подтверждения сальмонеллезной инфекции необходимы соответствующие лабораторные анализы.
Основным диагностическим тестом на сальмонеллезную инфекцию является анализ кала.Наиболее распространенным методом посева кала является посев и идентификация бактерий, присутствующих в собранном материале. Тестирование стула на сальмонеллу обычно проводится на трех образцах стула, взятых с интервалом в один день. Это связано с периодическим выделением этих бактерий – даже если возбудитель присутствует в желудочно-кишечном тракте больного, не каждый кал будет содержать бактерии, которые можно было бы выявить во время исследования.
Дополнительно возможно проведение серологических тестов на сальмонеллез.Серологические исследования проводятся с образцом венозной крови и заключаются в определении специфических антител к бактериям сальмонеллы. Обнаружение наличия антител свидетельствует о контакте больного с данным возбудителем. В зависимости от концентрации отдельных классов иммуноглобулинов (IgM, IgG, IgA) можно оценить, как давно началась сальмонеллезная инфекция. Для получения углубленной диагностической информации можно повторить этот тест несколько раз, что позволит выявить изменения уровней антител с течением времени.
Сальмонеллез обычно является самоограничивающимся заболеванием, которое исчезает само по себе через короткое время. Лечение обычно симптоматическое — оно направлено на уменьшение дискомфорта, испытываемого пациентом, без непосредственного устранения причин инфекции. Кроме того, крайне важно правильно пополнять запасы жидкости и электролитов, которые могут быть чрезмерно потеряны из-за диареи и рвоты.
Рутинное использование антибиотиков при желудочно-кишечном сальмонеллезе не рекомендуется из-за повышенного риска бессимптомного носительства инфекции.Врач принимает решение о начале антибактериальной терапии.
При других видах сальмонеллеза и в отдельных случаях, когда имеется повышенный риск развития осложнений, врач может принять решение о начале соответствующего антибактериального лечения, но это решение принимается в индивидуальном порядке с учетом течения инфекции и дополнительные состояния здоровья пациента.
Основным методом предупреждения распространения инфекций, вызываемых сальмонеллезными бактериями, является соблюдение гигиенических и санитарных правил производителями пищевых продуктов и в широком понимании сферой общественного питания.Всегда помните о соблюдении правил личной гигиены, особенно в связи с приемом пищи и приготовлением пищи – крайне важно тщательно мыть руки после контакта с возможным источником бактерий сальмонеллы. Продукты, являющиеся потенциальным источником инфекции (такие как яйца, фрукты и овощи), всегда должны быть тщательно вымыты, а мясо (особенно птица) – должным образом термически обработано.
Также стоит помнить о правилах, связанных с хранением и обработкой пищевых продуктов, которые при использовании в домашних условиях позволяют эффективно защитить продукты от заражения бактериями.Некоторые из этих правил включают:
Артикул:
. Образ материнства: красивая женщина нежно поглаживает свой пухлый животик, излучает внутреннее сияние, с нетерпением ожидая решения для встречи с долгожданным малышом.
Вот так я себе представляла беременность, в предыдущей я была ходячим послом материнства. Я чувствовала себя фантастически (не считая изжоги в первом триместре) у меня было впечатление, что я распираю вновь обретенной женственностью. К сожалению, это время закончилось, мой второй раз в благословенном состоянии полон испытаний.Все чаще убеждаюсь, что недомогание и плохое настроение сопровождают подавляющее большинство беременных! Почему об этом не говорят открыто? Почему общество позволяет перепадам настроения оставаться табу? Имеют ли право грустные и обескураженные грузовики чувствовать вину за такое положение вещей?
В женском организме происходят гормональные изменения (здесь шире), которые напрямую влияют на настроение, резкий скачок прогестерона напоминает затянувшиеся симптомы ПМС.После первого триместра нормализуется гормональный фон, медленно развивается плацента, которая начинает вырабатывать собственные нейромедиаторы. Почему тогда настроение не улучшается?
Потому что гормоны тоже влияют на пищеварительную систему, и я не знаю, видели ли вы когда-нибудь радостного, бодрого человека с длительным пищевым отравлением? Бета-ХГЧ, повышающийся до 20-й недели беременности, т.е. почти до пяти месяцев (!), замедляет перистальтику желудка и кишечника.В то же время он сенсибилизирует рвотный центр, повышая чувствительность к запахам, что вызывает тошноту и рвоту.
Кроме того, лечение жалоб беременных значительно ограничено ради развития ребенка. Неважно, боль в спине, простуда или прыщи. Большинство доступных лекарств либо не изучены, либо противопоказаны. Беспомощность появляется из-за неэффективности домашних средств, и начинает нарастать чувство отсутствия контроля над собственным телом.
Теория Роттера о локусе чувства контроля указывает на то, что дисбаланс в деятельности человека в собственной жизни приводит к кризису. Очень сложно представить будущее в розовых тонах, когда женщина в юном возрасте чувствует, что физические недуги ежедневно мешают нормальному функционированию. Это создает постоянную тревогу и отсутствие смысла. Как доказал Абрамовиц в своем исследовании, расширив гипотезу о чувстве контроля, чем больше наша жизнь зависит от внешних факторов, тем больше склонность к депрессии! Более того, по шкале стресса Холмса и Рейха беременность является стрессором, опережающим даже появление нового члена семьи!И неважно, первая это беременность или следующая, ведь она всегда сопровождается неуверенностью в завтрашнем дне.
Но ведь они всегда были беременны и когда-то так не жаловались, кто-то любезно сказал. Да, но времена резко изменились, прежде чем люди жили в многоквартирных домах. Когда грузовику стало плохо, у нее не было сил готовить, она могла рассчитывать на старших. Ее недуги были не так заметны. Кроме того, она всегда слышала добрые слова утешения от окружающих женщин, помнящих свои неудобства.
Тем более, что во времена наших бабушек на повестке дня были женские кружки - вышивали, шила или пекли вместе. Все обсуждалось в семейной обстановке, а более опытные дамы выслушивали, поддерживали, а иногда даже советовали. Теперь мы живем в больших городах, отделенных друг от друга стенами, бронированными дверями и охраняемыми кварталами. Качество жизни значительно улучшилось, но часто за счет семейных отношений.
Как видите, большинство факторов, влияющих на настроение беременной, от нас не зависят, и сейчас даже погода не располагает к радостным мыслям.Отсутствие солнца, дождь и холод эффективно запирают нас в четырех стенах, к счастью, мы не совсем бессильны.
Когда наступает кризис, мы часто не в состоянии справиться с собой, поэтому первый шаг – согласиться быть беспомощным. Раньше я бы советовал, что стоит записаться в родильное отделение, потому что оно часто включает в себя встречу с психологом, но касается консультации после рождения ребенка.
В больших городах организовываются встречи для мам, и я сама туда хожу."Сила притяжения" - группа психологической поддержки грузовиков при фонде "Сто Поцех". Может там встретимся? Мне нравится сама мысль о встрече с другими девушками, которые находятся в похожей ситуации, борются с другими эмоциями. Что делать, если вы живете в маленьком городе? К счастью, есть Интернет и группы поддержки, например, в Facebook, там вас ждет понимание. Однако самое главное, что каждый день рядом с вами кто-то есть. Не обязательно предлагать готовые решения, потому что зачастую ключом к возникающим эмоциям является простое слушание.
.