2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Все мамы малышей-аллергиков знают, что одни продукты менее аллергенны, другие же, наоборот, обладают повышенной степенью аллергенности, и ребенку, склонному к аллергии, их давать ни в коем случае нельзя.
Источник: [email protected]_mama
Как же классифицировать продукты по степени аллергенности?
По способности вызывать пищевую аллергию продукты делятся на три группы.
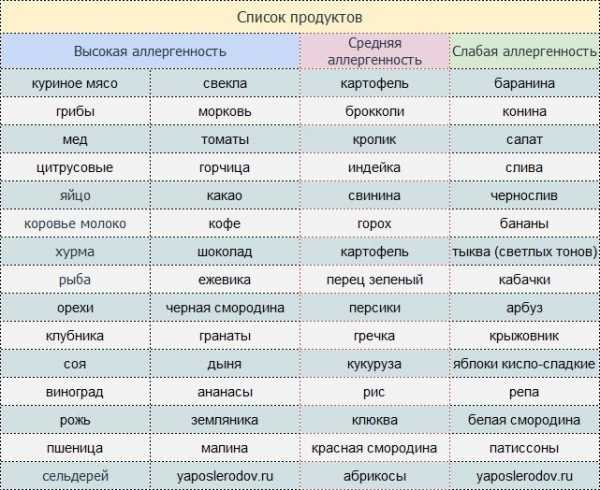
Первая группа — продукты с высокой степенью риска развития аллергических реакций. В нее входят:

Источник: [email protected]_mama
Вторая группа — со средней степенью аллергенности. В нее входят:
Следует с осторожностью вводить эти продукты в рацион малыша, не форсируя сроки, рекомендуемые педиатром.

Источник: [email protected]_mama
В третью группу входят продукты с самой низкой аллергенностью. К ним относятся:
Их можно спокойно давать малышам, соблюдая правила введения прикорма.
Однако нельзя забывать, что аллергическая реакция очень индивидуальна. Вышеуказанное деление продуктов на группы весьма относительно. Возможна, например, реакция на яблоко, при этом ребенок может отлично переносить апельсины.

Источник: [email protected]_mama
Мнение редакции может не совпадать с мнением автора статьи.
Использование фото: П.4 ст.21 ЗУ "Об авторских и смежных правах - "Воспроизведение с целью освещения текущих событий средствами фотографии или кинематографии, публичное сообщение или сообщение произведений, увиденных или услышанных во время таких событий, в объеме, оправданном информационной целью."
Абсолютно на любой продукт (в т.ч на лекарство, косметику и пр.) может быть аллергическая реакция или реакция индивидуальной непереносимости. Список примерный, может быть использован для коррекции диеты у кормящих мам и пр.
Высокая:
Абpикосы
Авокадо
Алкогольные напитки
Ананасы
Апельсины
Арбузы
Баклажаны
Бульоны: мясные, рыбные и грибные
Ветчина
Виноград (изюм)
Газированные напитки
Горчица
Гранаты
Гранаты
Грейпфруты
Грибы
Гусь
Дрожжевой грибок: определенные сорта сыров, приправы, уксус, витаминизированное молоко, кефир, молочные напитки с добавлением солода, йогурты, хлеб из пшеницы, ржи, крекеры, кислую капусту, томатный соус, сухофрукты, пиво, пивные дрожжи, колбасу, ветчину к завтраку, а также лекарственные средства - витамины группы В, сделанные из дрожжей, антибиотики грибкового происхождения (пенициллин, линкомицин, тетрациклин).
Дыня
Ежевика
Жареное: мясо, рыба, овощи и т.д.
Зелень
Земляника
Злаки: следует избегать употребления сосисок, мясных консервов для завтрака, колбас, пирожков, подливок, плавленых сыров со злаковыми наполнителями, пшеничных хлопьев, проросшей пшеницы, хлеба из пшеничной муки, блинов, вафель, пирогов, тортов, пирожных, вермишели, макаронных изделий, овощей с густыми мучными соусами, запеканок, пудингов, шоколадных леденцов.
Икра
Йогурты
Какао
Капуста квашеная
Квас
Кефир
Киви
Клубника
Колбасные изделия
Консервы
Копчености
Кофе
Кремы
Курица
Лимоны
Майонез
Малина
Манго
Мандарины
Маринады
Мед (прополис)
Молоко (любое)
Морковь
Мороженое
Облепиха
Орехи
Пеpсики
Перец
Перец болгарский
Пиво
Пирожные
Пищевые добавки: красители, ароматизаторы, эмульгаторы или консервирующие средства. Так, например, ароматические добавки встречаются в жевательной резинке, замороженных фруктах, глазури, замороженных
молочных десертах, леденцах, сосисках, сиропах в т.ч. лекарственных (экспумизан,саб-симплекс, гели для десен). Резкое ухудшение состояния у некоторых людей наблюдают при употреблении пищи, содержащей краситель тартразин - вещество, придающее желтую окраску (оболочка таблеток, сыры,газировка и др.). Многие фрукты (бананы, яблоки, груши, апельсины, томаты) собирают задолго до их созревания и обрабатывают этиленом - нефтепродуктом, ускоряющим созревание. Серные добавки (метабисульфит) используют для сохранения продуктов, напитков, лекарств. Однонатриевый глютамат - ароматизатор, используемый во многих расфасованных продуктах. Консерванты витамин С
Помидоры
Простокваша
Пряности и специи
Пшеница
Редис
Редька
Рожь
Рыба
Ряженка
Свекла
Сдобное тесто
Сельдерей
Смородина черная
Соя (соевые бобы и соевые смеси)
Сыры, особенно ферментированные и мягкие сорта типа адыгейского или сулугуни, т.е. непастеризованные
Торты
Творог
Тыква(оранжевая)
Телятина
Уксус
Утка
Хрен
Хурма
Шоколад
Шпинат
Яйца (в т.ч перепелинные)
Средняя:
Бананы
Вишня
Говядина
Горох
Гречиха
Картофель
Кролик
Кукуруза
Овес
Перец зеленый
Пшено
Рис
Репа
Смородина красная
Топленое масло
Шиповник
Чернослив
Низкая:
Баранина
Брокколи
Брусника
Груша - зеленые сорта
Зеленый горошек
Кабачок
Капуста белокочанная
Клюква
Компоты
Кролик
Конина
Индейка
Крыжовник
Огурцы
Патиссоны
Перловка
Растительное масло (подсолнечное, оливковое и др.)
Салат
Сливы - желтые сорта
Смородина белая
Тыква (светлых тонов)
Фасоль зеленая стручковая
Фруктоза (слабит)
Цветная капуста
Чай
Черешня - белая и желтая
Яблоки кисло-сладкие
-------
Возможные перекрестные реакции между различными видами аллергенов
Коровье молоко:
Козье молоко, продукты, содержащие белки коровьего молока, говядина, телятина и мясопродукты из них, шерсть коровы, ферментные препараты на основе поджелудочной железы крупного рогатого скота, злаки (пшеница, рожь, овес)
Кефир (кефирные дрожжи):
Плесневые грибы, плесневые сорта сыров (рокфор, бри, дор-блю и т. п.), дрожжевое тесто, квас, антибиотики пенициллинового ряда, грибы , витамины группы В
Рыба:
Речная и морская рыба, морепродукты (крабы, креветки, икра, лангусты, омары, мидии и др.), корм для рыб (дафнии)
Куриное яйцо:
Куриное мясо и бульон, перепелиные яйца и мясо, мясо утки, соусы, кремы, майонез с включением компонентов куриного яйца, перо подушки, лекарственные препараты (интерферон, лизоцим, бифилиз, некоторые вакцины)
Морковь:
Петрушка, сельдерей, b-каротин, витамин А
Клубника:
Малина, ежевика, смородина, аспирин, салицилаты
Яблоки:
Груша, айва, персик, слива, пыльца березы, ольхи, полыни
Картофель:
Баклажаны, томаты, перец стручковый зеленый и красный, паприка, табак
Орехи (фундук и др.):
Орехи других сортов, киви, манго, мука рисовая, гречневая, овсяная, кунжут, мак, пыльца березы, орешника
Арахис:
Соя, бананы, косточковые (слива, персики и т.п), зеленый горошек, томаты, латекс
Бананы:
Глютен пшеницы, киви, дыня, авокадо, латекс, пыльца подорожника
Цитрусовые:
Грейпфрут, лимон, апельсин, мандарин
Свекла:
Шпинат, сахарная свекла
Бобовые:
Арахис, соя, горох, фасоль, чечевица, манго, люцерна
Слива:
Миндаль, абрикосы, вишня, нектарины, персики, дикая вишня, черешня, чернослив, яблоки
Киви:
Банан, авокадо, орехи, мука (рисовая, гречневая, овсяная), кунжут, латекс, пыльца березы, злаковых трав
------
Особенности приготовления пищи для детей с пищевой аллергией.
При приготовлении блюд гипоаллергенной диеты необходимо строго соблюдать особенности технологической обработки продуктов. Так, крупы для удаления возможных пестицидов вымачивают в холодной воде в течение 10 - 12 часов.
Если у ребенка наблюдается аллергия на крахмал, а также при начале введения в рацион ребенка картофеля, желательно очищенный и мелко нарезанный картофель вымачивать в холодной воде или 1%-ном растворе поваренной соли в течение 12 - 14 часов. Это способствует удалению части крахмала и нежелательных примесей. Все остальные овощи, приготовленные к варке, выдерживают в холодной воде 1 - 2 часа.
Мясо подвергают двойному вывариванию для более полного удаления экстрактивных веществ. Для этого мясо сначала заливают холодной водой, варят в течение 30 минут, затем бульон сливают, мясо вторично заливают холодной водой и варят до готовности.
Вся пища для детей, страдающих пищевой аллергией, отваривается, готовится на пару, тушится или запекается в духовом шкафу. Категорически исключается жареное: мясо, рыба, овощи и т.д.»
Общая информация об исследованииПод аллергологическими исследованиями, содержащими в своем названии слово «панель», подразумевается комплексное скрининговое исследование, которое позволяет выявить сенсибилизацию (повышенную чувствительность организма) к определенной группе аллергенов. Результат выдаётся с указанием концентрации IgE по каждому аллергену в отдельности. Панель аллергенов "Фрукты/Ягоды" состоит из 7 пищевых аллергенов фруктов и 6 пищевых аллергенов ягод, наиболее часто вызывающих аллергическую реакцию. Она предназначена для скринингового обследования с целью выявления значимых аллергенов при подозрении на аллергию на фрукты и ягоды. В панель входят:
Более подробное описание по каждому из аллергенов этой панели представлено на сайте в разделе «Пищевые аллергены». Показания для назначения данного исследования:
Литература: 1. Кишкун А. А. Иммунологические исследования и методы диагностики инфекционных заболеваний в клинической практике. - М.: ООО «Медицинское информационное агенство», 2009. |
|
|
|
|
Наличие пищевой аллергии может вызвать серьезные симптомы и повлиять на употребление организмом малыша питательных веществ. Узнайте о том, на какие признаки следует обращать внимание, какие продукты питания с наибольшей вероятностью вызывают аллергическую реакцию, как и когда безопасно вводить в рацион аллергенные продукты, а также почему грудное вскармливание может помочь снизить риск развития аллергии у ребенка.
Пищевая аллергия представляет собой чрезмерную реакцию иммунной системы на конкретное вещество. Симптомы начала аллергической реакции могут быть быстрого типа, очевидными и возникнуть сразу же после употребления пищи, или замедленными в форме более долгосрочных или повторяющихся симптомов, таких как экзема и проблемы с пищеварением.
Пищевая аллергия развивается у малышей чаще, чем у взрослых, и затрагивает примерно 6–8 % детей в раннем возрасте. Успокаивает то, что многие дети в дальнейшем перерастают свою аллергию.
По мере введения в рацион малыша твердой пищи, Вы без сомнения заметите, какие продукты ребенку нравятся, а каки — нет. Однако более важно следить за появлением любых признаков пищевой аллергии. От пищевой аллергии страдает лишь 1 ребенок из 17, и у большинства малышей никогда не возникнет ни одного из аллергических симптомов.
Наиболее распространенными симптомами пищевой аллергии быстрого типа являются:
отек глаз и губ;
диарея или рвота;
свистящее дыхание, насморк, покраснение глаз и чихание;
зуд, крапивница и атопический дерматит
Симптомы аллергии могут быть лёгкими, умеренными или сильно выраженными. И хотя кажется, что некоторые люди испытывают симптомы аллергии одинаковой степени тяжести каждый раз при аллергической реакции, нет никакой гарантии того, что лёгкая реакция в одном случае не приведет к более серьезной реакции в другом случае. Вот почему так важно диагностировать и лечить аллергию у детей, а также предотвратить ее развитие.
Тяжёлая быстрого типа аллергическая реакция представляющая опасность для жизни, называется анафилактической реакцией. Сильные хрипы в груди, затрудненное дыхание, отёк Квинке, зуд всего тела, крапивница, рвота, боли в животе, диарея, головокружение, потеря сознания могут быть признаками анафилактического шока, что требует неотложной медицинской помощи. К счастью, аллергическая реакция такого типа возникает редко.
Продукты питания вызывающие аллергическую реакцию чаще, чем другие:
Если Вы в настоящее время беременны и страдаете от аллергии, Вы, возможно, переживаете о том, не разовьется ли аллергия и у Вашего ребенка. Передача предрасположенности к аллергии по наследству составляет от 30 до 50%, если один из родителей страдает аллергией, если же оба родителя аллергичны, риск увеличивается ещё больше. В связи с этим целесообразно иметь представление о других типах аллергических реакций, в том числе и oб аллергии на коровье молоко, на тот случай, если она вдруг появится у Вашего малыша. Если никто в Вашей семье аллергией не страдает, риск того, что у Вашего ребёнка проявится аллергия, намного меньше — в этом случае только у 10 % детей.
Если в Вашей семье имеется генетическая предрасположенность к аллергии, и Вы обеспокоены тем, что у Вашего малыша может развиться пищевая аллергия, уделите особое внимание его самочувствию и поведению после того, как в его рационе питания появятся аллергенные продукты.
Eсли Вы кормите ребенка грудью, продолжайте грудное вскармливание на протяжении первого года жизни, если это возможно, параллельно вводу прикорма, чтобы сократить риск развития аллергии.
Начинайте с небольшого количества аллергенного продукта и подождите несколько дней, прежде чем вводить другой продукт любого рода. Если у Вашего ребенка возникнет реакция, Вы с легкостью сможете определить, какой продукт питания вызвал появление симптомов. Если Вы подозреваете, что у Вашего малыша аллергия, обратитесь к своему врачу: он сможет поставить диагноз Вашему ребенку, а также предложит решение относительно того, как устранить симптомы этого заболевания.
На то, чтобы узнать обо всех особенностях аллергии, а также о том, какие продукты Ваш ребенок может употреблять в пищу, а какие — нет, может потребоваться время. Пока Вы находитесь в процессе изучения этой информации, внимательно читайте состав продуктов на этикетках, даже у тех продуктов, в отношении которых Вы и не подозревали, что они могут содержать аллерген, которого Вам следует избегать.
Законодательство, устанавливающее требования к маркировке продуктов питания, упрощает процесс поиска аллергенов в питании вашего малыша.
В зависимости от продукта питания, на который у Вашего ребенка аллергия, исключение его из рациона питания может создать риск дефицита основных питательных веществ. Правильное решение— обратиться к врачу, чтобы убедиться в том, что Ваш ребенок получает весь спектр питательных веществ, необходимых для роста и развития.
Эксперты сходятся во мнении, что грудное вскармливание помогает защитить младенцев от развития аллергии. Это происходит за счет поддержки их незрелой иммунной системы, поскольку грудное молоко богато антителами, которые обеспечивают защиту малыша в первые месяцы жизни. Грудное вскармливание помогает снизить уровень воздействия аллергенных продуктов в раннем возрасте, а также способствует развитию желудочно-кишечного тракта и микробиоты кишечника.
Грудное вскармливание или кормление сцеженным грудным молоком из бутылочки на протяжении хотя бы первых 4-6 месяцев жизни Вашего малыша способно сократить риск развития аллергии.
Одним из самых распространенных заболеваний в современном мире является аллергия. По подсчетам некоторых специалистов, ею страдают до половины всего населения планеты, а к наиболее частой разновидности причисляют пищевую.
Обычно аллергические проявления начинаются еще с детского возраста, со временем у взрослого человека формируется целый список запрещенных продуктов. Но иногда люди и зрелого возраста наблюдают внезапные реакции. Почему же появляется аллергия на продукты?
Любой продукт питания, будь он растительного или животного происхождения, в своем составе содержит белки, чужеродные нашему организму. И, если работа иммунной системы человека не нарушена, обменные процессы в организме протекают в нормальном режиме и нет каких-либо генетических заболеваний, то человеческий организм способен выделять то количество ферментов, которые переваривают чужеродный белок. А вот возникновение аллергической реакции до сих пор до конца не изучено, специалисты связывают аллергию с количеством тучных клеток в организме.
Указанные клетки в случае аллергической реакции высвобождают гистамин, который противостоит аллергенам. Именно гистамин провоцирует кожный зуд, высыпания, расстройство кишечника и т.д. Лекарств, полностью устраняющих причину аллергии, пока не изобретено, современные препараты только могут облегчить ее течение, снизив количество тучных клеток.
Аллергия может проявиться абсолютно на любую пищу, однако существуют категории продуктов, к употреблению которых стоит отнестись с особой осторожность. Они могут вызвать не только высыпания или кожный зуд, но и опасный отек дыхательных путей, который порой приводит к летальному исходу. Поэтому каждому человеку важно знать, на какие продукты у него проявляются аллергические реакции.
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!
Аллергия на коровье молоко – наиболее распространенная пищевая аллергия у детей раннего возраста, но она редка у взрослых. Эта пищевая аллергия проявляется широким спектром клинических синдромов из-за иммунологических реакций на белки коровьего молока, которые могут быть как опосредованы иммуноглобулином E (IgE), так и не опосредованы им. Важно: понятие аллергии на коровье молоко не включает другие побочные реакции на молоко, такие как непереносимость лактозы, которые не опосредованы иммунитетом, то есть аллергии на лактозу не существует, это не иммунологическая проблема.
Аллергия на коровье молоко поражает примерно 2 % детей в возрасте до четырех лет, еще более распространена она у младенцев. В двух исследованиях, результаты которых были опубликованы в 1990-х годах, сообщалось о распространенности этой патологии среди 2,2—2,8 % детей в возрасте одного года, что согласуется с показателем, обнаруженным в другой когорте из более чем 6000 новорожденных, наблюдаемых в течение 18–34 месяцев. Напротив, у трехлетних детей был зарегистрирован более низкий показатель - 0,6 %. Распространенность аллергии на коровье молоко у взрослых не так хорошо изучена. Частота встречаемости по результатам опроса пациентов в многонациональном опросе 17280 взрослых (в возрасте от 20 до 44 лет) из 15 стран, в котором участникам задавались вопросы о продуктах питания, которые «почти всегда» вызывали «болезнь» или «неприятности», составила 4,3 %. Однако при детальном обследовании с использованием панелей диагностических тестов выяснилось, что среди сообщивших об аллергии на молоко она реально присутствовала лишь у 0,1—0,3 %.
Аллергия может сохраняться с детства, но есть основания полагать, что большинство взрослых приобрели аллергию на коровье молоко уже в зрелом возрасте.
Гендерное распределение зависит от возраста. Среди взрослых до 80 % - женщины, в детстве же аллергия на коровье молоко чаще встречается у мальчиков.
Коровье молоко является третьим наиболее распространенным аллергенным продуктом питания после арахиса и орехов. Оно может вызывать в том числе тяжелые анафилактические реакции (10—19 % всех случаев), среди анафилаксий, приведших к летальному исходу, молоко было триггером в 8—15 % случаев. Среди амбулаторных посетителей клиник, специализирующихся на пищевой аллергии, пациенты с аллергией на коровье молоко составляют примерно 40 %. Примерно 37 % детей с атопическим дерматитом имеют клинически значимую пищевую гиперчувствительность, опосредованную IgE, из них у 17 % диагностируется аллергия на коровье молоко.
Острые аллергические реакции на молоко возникают из-за IgE, направленного против различных аллергенов в молоке. Все молочные белки являются потенциальными аллергенами, и у большинства пациентов происходит полисенсибилизация сразу к нескольким белкам.
Коровье молоко содержит казеин (альфаS1-, альфаS2-, бета- и каппа-казеины) и сывороточные белки (альфа-лактальбумин [ALA], бета-лактоглобулин [BLG], бычий лактоферрин, бычий сывороточный альбумин [BSA] и бычьи иммуноглобулины). На долю казеинов приходится примерно 80 % всех аллергий, на сывороточные белки – оставшиеся 20 %. Клиническая значимость сенсибилизации к различным белкам молока в значительной степени неизвестна.
Термическая снижает аллергенность сывороточных белков, особенно BLG, предположительно за счет денатурации термолабильных белков, что приводит к потере конформационных эпитопов. Это может объяснить, почему сильно нагретое молоко (например, молоко в выпечке) лучше переносится многими пациентами. Точно так же йогуртовые культуры, которые ферментируют и подкисляют молоко, уменьшают количество неповрежденного сывороточного белка в молоке. При этом они намного лучше переносятся людьми с доказанной сенсибилизацией к молочным белкам.
Патогенез не-IgE-опосредованной аллергии на молоко и аллергии на молоко из-за смешанных процессов изучен недостаточно.
Клинически симптомы аллергии на коровье молоко часто появляются в течение первых нескольких месяцев жизни, часто в течение нескольких дней или недель после введения смеси на основе коровьего молока в рацион, хотя симптомы могут также возникать при исключительно грудном вскармливании, если мать пьет цельное коровье молоко. Обычно у таких людей имеется широкий спектр клинических синдромов, как опосредованных IgE, так и не опосредованных.
Опосредованные IgE реакции, вызванные пищей, обычно возникают немедленно, в течение нескольких минут или двух часов после приема пищи. Эти реакции могут проявляться в виде признаков и симптомов со стороны кожи, ротоглотки, верхних и нижних дыхательных путей, желудочно-кишечного тракта и/или сердечно-сосудистой системы. Симптомы варьируют от легкой сыпи до опасной для жизни анафилаксии. Воздействие на рабочем месте и в быту, включая вдыхание паров от приготовления пищи или обработки, содержащих капли молока, может вызвать респираторные симптомы. Случайный контакт путем прикосновения может вызвать локализованную крапивницу.
Атопический дерматит (экзема). Пищевая аллергия играет важную роль в этой подгруппе пациентов, в первую очередь младенцев и детей с атопическим дерматитом. Молоко – вторая по частоте аллергия (аллергия на яйца – на первом месте) у младенцев и детей раннего возраста с умеренным и тяжелым атопическим дерматитом.
Аллергические эозинофильные желудочно-кишечные расстройства. Молоко также является одним из основных аллергенов, выявленных в аллергическом эозинофильном эзофагите, расстройство характеризуется эозинофильным воспалением пищевода. Пациенты с этим заболеванием имеют симптомы, указывающие на гастроэзофагеальный рефлюкс (ГЭР), но не реагируют на обычные методы лечения рефлюкса. Другие симптомы включают нарушения питания, рвоту, боль в животе, дисфагию и затруднение приема пищи. Пациенты с аллергическим эозинофильным гастроэнтеритом (эозинофильная гастроэнтеропатия желудка и кишечника) могут иметь такие симптомы как боли в животе, тошнота, рвота, диарея или потеря массы тела.
Не опосредованные IgE реакции возникает через примерно два часа после приема молока.
Белок-индуцированный энтероколит. Заболевание, которое в первую очередь встречается у детей раннего возраста. Оно может быть представлено одним из двух вариантов. Типичное проявление: сильная рвота и диарея в течение двух-четырех часов после приема молока, вызывающие глубокое обезвоживание, летаргию, а иногда и шок. Острая фаза может быть первым проявлением патологии или может возникнуть, когда аллерген удаляется из рациона, а затем снова вводится. Хроническое воздействие вызывающего аллергическую реакцию белка может проявляться менее выраженными симптомами, такими как срыгивание, небольшая диарея, задержка развития и гипоальбуминемия. Коровье молоко - один из основных вызывающих это заболевание аллергенов.
Белок-индуцированный проктит. Помимо молочных белков вызывается белками сои, встречается у детей старше шести месяцев жизни, проявляется жидким стулом с прожилками крови, иногда поносом при грудном вскармливании, если аллергены потребляет мать.
Белковая энтеропатия. Состояние с затянувшейся диареей в течение первых девяти месяцев жизни, в течение нескольких недель после введения триггерной пищи. У большинства младенцев с этой патологией наблюдается нарушение нормального развития, а у некоторых фиксируется мальабсорбция. Это проявление стало встречаться гораздо реже из-за обычной практики перехода на гипоаллергенную смесь вскоре после появления симптомов.
Синдром Хайнера (пищевой гемосидероз легких) — это заболевание легких, которое вызвано пищевой гиперчувствительностью, в первую очередь, к коровьему молоку. Это заболевание в основном поражает младенцев. Симптомы включают кашель, рецидивирующую лихорадку, одышку, заложенность носа, рецидивирующий средний отит, кровохарканье, задержку развития, одышку, колики, анорексию, рвоту, диарею и гематохезию. Пациенты имеют преципитирующие антитела IgG к белкам коровьего молока, а также могут иметь специфические для молока IgE.
Другие проявления включают гастроэзофагеальный рефлюкс, колики и запоры, однако сами по себе они не будут изолированными или единственными проявлениями аллергии на коровье молоко.
В подавляющем большинстве случаев детская аллергия на коровье молоко проходит. Быстрее это случается у детей с вариантом, не опосредованным Ig E. В том случае, если вовлечен IgE, то часть детей становятся толерантными к молоку к трем годам, к 12 годам саморазрешение наблюдается у 64 % детей. Быстрее этот процесс также идет, если нет сопутствующих аллергических заболеваний по типу аллергического ринита или бронхиальной астмы.
Диагноз основывается на анамнезе и лабораторных исследованиях, если они доступны (диагностические тесты для IgE-неопосредованных проявлений ограничены). Золотым стандартом диагностики является двойная слепая плацебо-контролируемая пероральная провокационная проба под контролем врача, хотя часто бывает достаточно обычной открытой проверки. Измерение специфических IgE в крови коровьего молока может помочь в диагностике IgE-опосредованной аллергии и устранить необходимость в пероральной провокационной пробе.
За исключением иммуноанализа in vitro на специфические IgE (которые до сих пор часто называют радиоаллергосорбентными тестами на IgE [RAST]), другие диагностические процедуры, включая кожные пробы, должны выполняться врачами-специалистами с соответствующей подготовкой.
IgE-опосредованные реакции. Аллергические реакции немедленного типа в анамнезе, состоящие из типичных аллергических симптомов, подтвержденные положительными тестами на специфические антитела к IgE, достаточны для установления предварительного диагноза при подозрении на IgE-опосредованные реакции. Кожные прик-тесты и/или тесты in vitro на IgE обычно проводятся вначале.
Более высокие концентрации специфичных для коровьего молока IgE и более высокие результаты кожных проб коррелируют с повышенной вероятностью реакции при приеме внутрь, хотя эти результаты основаны на ограниченном количестве клинических исследований. К сожалению, эти значения не позволяют предсказать характер или степень реакции на молоко.
Если анамнез и анализы не позволяют сделать окончательных выводов, диагностическая процедура может включать исключение подозреваемого продукта питания в течение двух-восьми недель с последующим провокационным тестированием (если вероятность выше) или повторным введением (если вероятность ниже). У младенцев, находящихся на грудном вскармливании, исключение из рациона включает скорректированную материнскую диету, исключающую белок коровьего молока, а для младенцев, вскармливаемых молочными смесями, использование либо экстенсивно гидролизованных смесей, либо смесей на основе аминокислот. Если при диете без молока отмечается минимальное улучшение или его отсутствие и при повторном введении не отмечается никаких значительных различий (или проблема отрицательная), рассматриваемая пища не вызывает симптомов, диета недостаточно ограничена или пациент может у вас множественная пищевая аллергия, и дополнительные продукты могут считаться подозрительными.
Диагностические ловушки. Переваривание, различные методы обработки (нагрев, варки), и ферментация может влиять на количество соответствующего аллергена в конечном продукте. Таким образом, переносимость молока в обработанных пищевых продуктах не может исключать аллергию на молоко в таких формах, как жидкое молоко или мороженое.
Изначально коровье молоко может быть упущено как потенциальный аллерген из-за повсеместной природы белков молока. Его также следует рассматривать как возможное загрязняющее вещество у младенцев, реагирующих на смешанное детское питание в банках.
Дифференциальная диагностика. Дифференциальная диагностика аллергии молока включает в себя другие пищевые аллергии, особенно аллергия на яйца, так как яичные обычно присутствуют в одних и тех же продуктах, что и молочные (например, блины, торты, печенье, макароны и сыр).
Другие патологии для дифференциального диагноза:
Самый простой подход к лечению любой пищевой аллергии – это полное избегание пищи, являющейся причиной ее возникновения. Исключение молока из рациона может быть трудным и может вызвать проблемы с питанием, а также с качеством жизни, поскольку молоко является широко распространенной пищей, важным источником жира и белка в раннем детстве. Молоко является или может быть ингредиентом выпечки, хлопьев, шоколада, конфет, заварного крема, пудинга, щербета, мясных обедов, хот-догов, колбас, маргарина, заправки для салатов, продуктов в панировке, запеканок, супов, а также картофеля, макаронных изделий и овощных блюд. Его также можно найти в некоторых заменителях молока, сливок и масла, даже в тех, которые помечены как «немолочные». Случайные воздействия – обычное явление. В одном проспективном исследовании из 500 младенцев в возрасте от 3 до 15 месяцев с подозрением или подтвержденной аллергией на яйца и/или молоко, у 72 % была аллергическая реакция, чаще всего на молоко, яйца или арахис каждый год в течение трехлетнего периода. 87 % этих реакций были вызваны случайным воздействием.
Рекомендации для людей с аллергией на коровье молоко:
Около 1/3 людей утверждают, что у них "аллергия" на определенные продукты, но это настоящая аллергия Пищеварительный тракт встречается у 4-8% детей и 2-4% взрослых. Среди наиболее распространенных аллергенов К пищевым сенсибилизирующим детям относятся: коровье молоко (1-5%) и яйца. У взрослых аллергия обычно рыба и морепродукты, орехи, сельдерей, помидоры, специи, злаки, соя, цитрусовые.
Пищевая аллергия — это группа симптомов, которые повторяются у восприимчивых людей. после употребления пищи (иногда в следовых количествах), не вызывающей у здоровых людей недомогания.
IgE, направленный против, отвечает за возникновение аллергической реакции в организме больного. определенный пищевой ингредиент (см. Что такое аллергия? ).
Около трети людей заявляют, что у них «аллергия» на определенные продукты питания, но настоящая пищевая аллергия встречается у 4-8% детей и 2-4% взрослых.
Наиболее распространенными пищевыми аллергенами, вызывающими сенсибилизацию у детей, являются коровье молоко (1-5%) и яйца.У взрослых обычно аллергия на: рыба и морепродукты, орехи, сельдерей, помидор, специи, хлопья, соя, цитрусовые. Предвестник возникновения пищевой аллергии у ребенка обычно развитие аллергического ринита и бронхиальной астмы.
Пищевая аллергия является наследственным заболеванием.
Потребление сенсибилизирующей пищи вызывает желудочно-кишечные симптомы у пациента с пищевой аллергией желудочно-кишечные (тошнота, рвота, схваткообразные боли в животе, диарея), а также другие сопутствующие симптомы аллергические заболевания (в т.ч. атопический дерматит и анафилактический шок).Некоторые дети с пищевой аллергией страдают рецидивирующими респираторными инфекциями, раздражительны и плохо спят. (см.: Симптомы аллергических заболеваний ).
Пищевые продукты, вызывающие аллергию, могут вызывать разные симптомы у разных пациентов (например, диарею у одного человека и сыпь у другого). Количество аллергенных продуктов обычно увеличивается с возрастом ребенка. Облегчение симптомов аллергии характерно при исключении из рациона определенной пищи (например, отказ от молока) и ее повторном появлении после ее повторного введения.
Существует несколько форм пищевой аллергии.
Синдром оральной аллергии возникает у людей с одновременной перекрестной аллергией к ингаляционным аллергенам и пищевым аллергенам. В Польше им чаще всего страдают пациенты с аллергией на пыльцу березы, которая развивается через несколько минут после употребления в пищу яблока (а также моркови, фундука, персиков). зуд, комки и отек во рту. Подобные симптомы после употребления помидоров обнаруживаются у больные аллергией на пыльцу трав, а после бананов – на латекс.
Пищевая аллергия может вызывать воспаление слизистой оболочки в определенных отделах тракта Пищеварительная система , например, желудок, кишечник и даже регургитация желудочной кислоты в пищевод (так называемая кислотно-рефлюксная болезнь).
Наиболее опасным проявлением пищевой аллергии является анафилактический шок. Люди с астмой подвергаются особому риску, и наиболее распространенными продуктами, вызывающими шок, являются арахис, кунжут, сельдерей, куриные яйца, рыба и креветки.Иногда только интенсивные физические нагрузки провоцируют шок после приема какой-либо пищи.
Симптомы, похожие на пищевую аллергию, также могут быть вызваны содержащимися в пище микроорганизмов или токсинов. Пищевая псевдоаллергия вызывается веществами, добавляемыми в пищу (консерванты, красители) и даже ее натуральными ингредиентами (например, так называемыми биогенными аминами, такими как гистамин или тирамин). Чрезмерное потребление сыра или рыбы, содержащих гистамин, может привести к крапивнице, обморокам, тошноте, рвоте, диарее, головной боли и даже судорогам.Тирамин, содержащийся в шоколаде, сельди и красном мясе, может вызывать мигрень, учащенное сердцебиение и повышение артериального давления.
Так называемый пищевая непереносимость, вызванная неаллергическими механизмами. Пищевая непереносимость обычно обусловлена нарушением метаболизма того или иного компонента пищи, как правило, недостатком фермента, т.е. вещества, вызывающего его дальнейшее преобразование в организме.Например, непереносимость молочного сахара — лактозы — вызвана дефицитом фермента лактазы, расщепляющего его на две молекулы сахара (глюкозу и галактозу), что делает возможным переваривание молока. Непереваренная лактоза ферментируется в кишечнике, что вызывает скопление газов, вздутие живота, схваткообразные боли в животе и обильный понос примерно через 0,5-2 часа после употребления молока. У новорожденных уровень лактазы обычно высок (врожденный дефицит встречается редко), а затем снижается с возрастом ребенка после грудного вскармливания.Подсчитано, что до 70% взрослых, живущих в Азии и Африке, могут иметь так называемую первичная непереносимость лактозы (в Польше около 20-40%). В некоторых частях мира, обычно у потомков традиционных скотоводческих народов (например, в Скандинавии), обнаружено, что генные изменения, унаследованные от поколения к поколению, поддерживают высокую активность лактазы на протяжении всей жизни.
Стоит знать, что существует и вторая форма непереносимости лактазы – вторичная, связанная с некоторыми заболеваниями кишечника или приемом антибиотиков или обезболивающих.
Некоторые люди с непереносимостью лактозы могут пить молоко в небольших количествах (при пищевой аллергии на белок коровьего молока это невозможно) и переносят сыр, йогурт и кефир (лактоза в этих продуктах расщепляется бактериями). В диагностике непереносимости лактозы наиболее важным является конкретный анамнез; иногда так наз. водородный дыхательный тест или тест на переносимость лактозы, реже другие тесты. Принцип водородного дыхательного теста заключается в обнаружении водорода в дыхании пациента, поступающего из кишечника, всасываемого в кровь, а затем в легкие избыточного газа, вызванного наличием в кишечнике непереваренной лактозы.Принцип теста на толерантность к лактозе заключается в том, что после употребления молока не происходит естественного повышения уровня глюкозы в крови.
Другим примером пищевой непереносимости является непереносимость глютена (целиакия, или нетропическая спру , чувствительная к глютену энтеропатия, глютеновая болезнь). Больной глютеновой болезнью характеризуется нарушением всасывания глютена, что связано с реакцией иммунной системы на фрагменты белков злаков, напр.в глиадин (в пшенице), секалин (в ячмене), гордеин (в силе). Результатом этой реакции является поражение кишечника, приводящее к расстройству пищеварения.
Заболевание имеет семейный характер. Чаще встречается у детей и женщин старше 50 лет, а также у людей, страдающих некоторыми заболеваниями щитовидной железы или диабетом. Заболеваемость целиакией достигает 1%.
Болезнь может вызывать множество симптомов, поражающих несколько органов.
Типичные симптомы:
Взрослые могут испытывать другие, часто сбивающие с толку, симптомы (пациентов лечат многие специалисты):
В настоящее время для диагностики глютеновой болезни используются: определение титра антител против тканевой трансглютаминазы (фермента, участвующего в абсорбции глютена из кишечника) и т.н.эндомизий гладкой мускулатуры кишечника (один из компонентов кишечной стенки). Иногда врач проводит осмотр кишечника с помощью специального зеркала (эндоскопия), берет небольшой фрагмент кишечной стенки и заказывает ее состояние под микроскопом. Безглютеновая диета используется при лечении целиакии. Запущенная целиакия грозит развитием опухолей желудочно-кишечного тракта.
Если вы испытываете такие симптомы, как: звон в ушах, ощущение сильной слабости, жара, покалывания и зуда кожи боли в животе, немедленно прекратите есть.
Эти симптомы могут предвещать развитие опасного для жизни анафилактического шока. Вызовите скорую помощь (№ 999 или 112 ). Если у вас уже был анафилактический шок, ваш врач, возможно, предоставил вам предварительно наполненный адреналином шприц, который вам нужно сделать самостоятельно. Лечение также включает антигистаминные препараты и пероральные глюкокортикостероиды.
Как и при других видах аллергии, наиболее важным элементом в диагностике пищевой аллергии является опрос .Ваш врач спросит о типе пищи, вызывающей ваши симптомы, как долго возникает реакция на пищу и при каких обстоятельствах (например, некоторым людям с анафилактическим шоком могут помочь физические упражнения), и есть ли у вас или ваших родственников какие-либо симптомы. другие аллергические заболевания.
Во время осмотра врач сосредоточится на поиске признаков аллергических заболеваний.
Важнейшим тестом в диагностике пищевой аллергии является провокационная проба , во время которой под наблюдением врача пациенту дают аллергическую пищу и наблюдают, развиваются ли симптомы.На практике применяется элиминационная диета, лишенная аллергенная пища – исчезновение симптомов после введения данной диеты и их повторное появление в случае употребления в пищу аллергенной пищи свидетельствуют о наличии аллергии.
Положительный кожный тест с некоторыми пищевыми аллергенами не всегда подтверждает роль этот аллерген при формировании пищевой аллергии; отрицательный результат более важен, позволяя исключить это. Также используется титрование специфического IgE. Проводятся другие тесты реже (напр.биопсия слизистой оболочки желудочно-кишечного тракта) или имеют значение только поддерживающие меры (например, измерение эозинофилов в крови или общий титр IgE).
Самое главное в лечении людей, страдающих пищевой аллергией, — избегать аллергенных продуктов. Врач подбирает специальную диету, исключающую наиболее аллергенные продукты (так называемая элиминационная диета), следя за тем, чтобы она покрывала потребности пациента в питательных веществах (например, при аллергии на белок коровьего молока рекомендуются соевые препараты).На рынке представлено множество специальных смесей для младенцев и детей раннего возраста (включая Нутрамиген, Хумана СЛ, Бебилон пепти 1 и 2, Синлак и другие). Элиминационная диета обычно соблюдается в течение нескольких лет. Правильно подобранная диета обеспечивает нормальное развитие ребенка и предотвращает формирование дефицита питательных веществ. Преимущество лечения заключается в том, чтобы избежать недоедания и тяжелых аллергических реакций, таких как анафилактический шок. Элиминационная диета позволяет восстановить стенку кишечника и добиться со временем толерантности к аллергенным продуктам и, например, к биогенным аминам.
Диета иногда дополняется фармакологическим лечением, особенно в случае сосуществования других форм аллергии (однако ни одно лекарство не будет эффективным без диеты). Используются кромоны и кетотифен.
Пероральные антигистаминные препараты обычно эффективны при оральном синдроме или поражениях кожи. Глюкокортикостероиды (в виде таблеток или инъекций) рекомендуются на короткое время в случае выраженных симптомов воспаления желудочно-кишечного тракта (например, желудка). Пациенты с риском развития анафилактического шока должны иметь при себе предварительно наполненный адреналином шприц.
Считается, что около 30% пациентов избавляются от пищевой аллергии в течение 1-2 лет отказа от аллергенных продуктов . Особенно это касается детей, большинство из которых «перерастают» пищевую аллергию. Так происходит в случае аллергии на белок коровьего молока – у 85% детей аллергия на него исчезает к 3 годам. С другой стороны, до 80% детей с аллергией на арахис не избавляются от аллергии на арахис на более поздних стадиях.Многие люди с пищевой аллергией должны избегать продуктов, вызывающих аллергию, на протяжении всей своей жизни.
Наиболее важным элементом мониторинга состояния пациента с пищевой аллергией является сохранение симптомов. Контрольные тесты, особенно такие, как кожные пробы или определение специфических IgE, не имеют большого значения. За пациентами, находящимися на диете, особенно за детьми, следят за их правильным развитием.
Каждый пациент должен избегать продуктов, которые могут вызвать у него аллергию.Все чаще производители продуктов питания в Польше сообщают на упаковке, содержит ли продукт хотя бы следовые количества, например, орехов, соевых бобов, кунжута. Некоторые пищевые аллергены вызывают сенсибилизацию только в сырых продуктах (например, во фруктах) и теряют эту способность при приготовлении. Другие все еще вызывают аллергию, например, пар, поднимающийся над приготовленной рыбой или морепродуктами, может вызвать симптомы у человека с тяжелой аллергией на эти продукты. Следует избегать продуктов с высоким содержанием биогенных аминов и искусственных пищевых добавок. Люди, страдающие пищевой аллергией, должны понимать, что им лучше есть пищу, приготовленную дома, а не в ресторане, например, где риск неосознанно съесть аллергенную пищу выше.
Не существует абсолютно эффективного метода защиты от развития пищевой аллергии, которая является семейным заболеванием. Однако было показано, что грудное вскармливание в течение по крайней мере 4-6 месяцев может защитить от возникновения этого заболевания (у некоторых младенцев симптомы появляются после того, как мать съела пищу, вызывающую у них сенсибилизацию). После 6-месячного возраста следует осторожно вводить в рацион ребенка новые продукты, особенно молоко или яйца (лучше всего начинать с небольших количеств, а затем увеличивать их, внимательно наблюдая за ребенком, или напр.никаких кожных изменений на лице не проявится).
С 1990 года в Польше действует сеть измерительных пунктов Центра исследования аллергенов окружающей среды, которые проводят мониторинг концентрации пыльцы растений и спор микроскопических грибов в крупных польских городах. Как это делается?
У нас общие аллергены
То, что в разговорном языке обычно называют аллергеном, например пыльцевые зерна, споры микроскопические грибки или шерсть домашних животных являются лишь переносчиками аллергенов.
Компоненты загрязнителей воздуха могут усугублять аллергические процессы, например, путем прямого изменения сенсибилизирующей способности пыльцы. Например, было обнаружено, что березы, растущие в городских районах вблизи оживленных улиц, производят больше аллергенов, чем деревья, растущие вдали от автомобильного движения. Озон, оксиды азота и другие компоненты промышленных поллютантов могут повреждать эпителий дыхательных путей, облегчая доступ аллергенов.
Концентрационные исследования аллергенов проводятся как снаружи, так и внутри жилых помещений и на рабочих местах.Оценка концентрации аллергена используется в аллергологической диагностике, в юриспруденции (медицина труда) и в научных исследованиях.
С 1990 года в Польше действует сеть измерительных пунктов Исследовательского центра экологических аллергенов, осуществляющих мониторинг концентрации пыльцы растений и спор микроскопических грибов в крупных польских городах.
Испытания проводят на аппаратах, в которых прозрачная лента, покрытая липким клеем, наматывается на барабан, приводимый в движение часовым механизмом со скоростью 2 мм в час. Воздух, втягиваемый электродвигателем внутрь аппарата, направляется через узкую входную щель на движущуюся ленту.
Аппарат всасывает 10 литров воздуха в минуту. Зная объем воздуха и скорость ленты, подвергаемой микроскопическому анализу, можно представить результаты в пересчете на крупинки и споры грибов в 1 кубометре воздуха.Ленту, к которой прилипли зерна пыльцы растений и споры грибов из атмосферного воздуха, снимают с измерительного прибора и разрезают на 48-миллиметровые отрезки, соответствующие 24-часовым периодам (лента движется со скоростью 2 мм в секунду). час). Микроскопический анализ проводят выборочно через каждые 2 или 4 дорожки (в зависимости от используемого увеличения микроскопа).
С 2008 года в некоторых точках измерения Центра исследования аллергенов окружающей среды используется уникальная в мире система автоматического распознавания зерен пыльцы растений (система, разработанная командой Варшавского технологического университета и OBAŚ).Результаты анализа отдельных часовых полос чаще всего суммируются и усредняются, давая среднее значение за весь 24-часовой период (сутки).
Анализируются пробы домашней пыли, собранные с помощью специализированных приборов или простых пробоотборников, устанавливаемых на входной патрубок пылесоса. Специализированный акарологический анализ позволяет идентифицировать тела отдельных особей клещей в пробе пыли и отнести их к конкретным видам.Этот метод позволяет идентифицировать клещей, обитающих в данной среде.
Более простыми, дешевыми и быстрыми являются непрямые методы, основанные на изучении концентрации в испытуемом образце гуанина – аминокислоты, присутствующей в фекалиях клещей.
Иммуноанализ, используемый для выявления наличия аллергена Der p 1 в образцах домашней пыли, намного точнее и, в то же время, ненамного дороже. Тест основан на принципе комбинирования специфических антител IgE (помещенных на тестовую пластину) со специфическим аллергеном (в данном случае Der p 1), который находится в собранном образце пыли.
Для измерения требуется собрать образец пыли в специальный пробоотборник (поставляется с реагентами), помещенный на входную трубу пылесоса, а затем смешать собранный образец пыли с реагентом. После тщательного перемешивания образца пыли с раствором проводится простой тест, и результат получается всего за несколько минут. Иммуноанализ дешев и быстр в проведении, не требует специальных навыков (как в случае распознавания видов клещей) и широко доступен как врачам, так и пациентам.
Иммуноанализы для обнаружения аллергенов животных в образцах пыли доступны для большинства основных аллергенов, наиболее часто вызывающих сенсибилизацию у домашних животных, например аллергены кошек и собак (см.: Аллергия на шерсть кошек , Аллергия на шерсть собак ). Кроме того, доступны тесты для обнаружения аллергенов многих других животных, находящихся в окружающей среде человека, таких как аллергены мышей, крыс и тараканов (см. Аллергены мелких грызунов ).
.Термин аллергия происходит от греческих слов allos (другой) и ergos (действие). В буквальном переводе оно означает различную реакцию организма на тот или иной фактор. Венский педиатр Клеменс Петер фон Пирке впервые описал случаи аллергии в 1906 году. Он отметил, что у некоторых пациентов иммунная система чрезмерно реагирует после второй дозы вакцины против оспы.В то время аллергия считалась редким заболеванием неизвестной природы. Сегодня с ним борются до 40% поляков, и заболеваемость продолжает расти.
Аллергия (также известная как аллергия, гиперчувствительность) — патологическая реакция иммунной системы в ответ на контакт с аллергеном. Безвредный для здоровых людей фактор вызывает выделение т.н. медиаторы воспаления, приводящие к повреждению собственных тканей. На возникновение аллергии влияют как генетическая отягощенность, так и факторы окружающей среды.В аллергическую реакцию вовлечены многие компоненты иммунной системы: лимфоциты, эозинофилы, тучные клетки, высвобождающие гистамин, и специфические антитела класса Е (IgE).
В зависимости от скорости реакции организма и типа вовлеченных в воспалительный процесс компонентов иммунной системы различали четыре типа гиперчувствительности:
Аллергия может быть легкой, ограничиваться временными симптомами, вызывающими только дискомфорт, до анафилактического шока, который может быть опасен для жизни.
Аллергия может быть вызвана различными факторами: продуктами питания, пыльцой, шерстью животных, пылевыми клещами, спорами плесени, ядом насекомых, лекарствами и химическими веществами.
По типу аллергена, вызывающего реакцию гиперчувствительности, аллергию можно разделить на:
Аллергия – это динамическое заболевание системного характера, симптомы которого меняются с возрастом. У маленьких детей обычно развивается пищевая аллергия или атопический дерматит. Со временем характерные для них симптомы исчезают и сменяются респираторными заболеваниями (астмой, аллергическим ринитом или кашлем). Бывает, когда заболевание было запущено или лечилось только симптоматически (без исключения вредного фактора из рациона), а нераспознанный аллерген стал причиной стойкого воспаления в течение длительного времени.
В диагностике аллергии используются следующие методы:
Аллергия является хроническим заболеванием, которое во многих случаях не может быть полностью излечено при современном уровне знаний. Лечение обычно симптоматическое и помогает только облегчить симптомы. Среди препаратов, применяемых при лечении аллергии, выделяют следующие:
Антигистаминные препараты перорально - их механизм действия заключается в блокировании гистаминовых рецепторов, высвобождение которых является основной причиной аллергических реакций.Их можно разделить на препараты первого поколения и второго поколения.
Антигистаминные препараты, вводимые интраназально - например, антазолин, левокабастин и азеластин. Местное действие этих веществ используется для лечения симптомов аллергического ринита.
Антигистаминные препараты офтальмологические - препараты, облегчающие симптомы аллергического конъюнктивита, чаще всего содержат кетотифен, эмедастин, левокабастин и олопатадин.
Кожные антигистаминные препараты - Диметинден - входит в состав противоаллергических гелей для местного применения. Приносит облегчение после укусов насекомых и аллергической крапивницы, и даже после незначительных ожогов. Действует через несколько минут, а терапевтический эффект достигает максимума через 2-4 часа. Через кожу всасывается всего около 10%, поэтому, несмотря на то, что он относится к препаратам первого поколения, существенных побочных эффектов не вызывает.
Глюкокортикостероиды пероральные (в просторечии «стероиды», сокращенно ГКС) — представляют собой группу синтетических производных природного гормона, вырабатываемого в коре надпочечников — кортизола.Они проявляют сильное противовоспалительное, противоаллергическое и иммунодепрессивное действие. При пероральном или внутривенном введении они вызывают множество серьезных побочных эффектов (например, увеличение массы тела, повышение уровня глюкозы в крови, повышение артериального давления, задержку воды, тромбоз, остеопороз), поэтому этот путь введения используется только в течение короткого времени при обострениях аллергические заболевания или угрожающие жизни состояния, связанные с анафилактическим шоком. В эту группу препаратов входят: метилпреднизон, преднизолон, преднизолон и триамцинолон.
Глюкокортикостероиды для местного применения - за счет изменения пути введения этих препаратов удалось свести побочные эффекты к минимуму. Ингаляционные глюкокортикостероиды в настоящее время являются основным средством в лечении астмы: беклометазон, будесонид, циклесонид, флутиказон, мометазон . Можно сочетать с вазоконстрикторами (α-миметиками). Побочные эффекты включают охриплость голоса и стоматит.Вы можете уменьшить риск возникновения этих симптомов, тщательно прополаскивая рот после каждой дозы лекарства. Назальные препараты , содержащие беклометазон, будесонид, флутиказон и мометазон, эффективны при лечении симптомов аллергического ринита. Глюкокортикоиды также можно наносить на кожу в виде мазей, кремов или лосьонов при атопическом дерматите и аллергической контактной экземе (особенно бетаметазон, гидрокортизон, флутиказон, мометазон и триамцинолон).
Кромоний - Кромогликат натрия считается самым безопасным противоаллергическим средством . Он работает путем стабилизации тучных клеток, базофилов и тучных клеток, что ограничивает высвобождение медиаторов воспаления . Он редко вызывает побочные эффекты и хорошо переносится организмом. В настоящее время кромогликат натрия используется в наружных назальных препаратах для лечения аллергического ринита и в виде глазных капель для облегчения симптомов конъюнктивита.
Антилейкотриеновые препараты - представителями являются монтелукаст и пероральный зафирлукаст. Они действуют, блокируя специфические лейкотриеновые рецепторы, оказывая противовоспалительное действие, предотвращая бронхоспазм и подавляя гиперпродукцию слизи. используются при хроническом лечении астмы отдельно или в комбинации с кортикостероидами. Они также помогают облегчить симптомы аллергического ринита. Эти препараты обычно хорошо переносятся с побочными эффектами, ограничивающимися изменениями настроения, гиперактивностью и головными болями (редко они могут вызывать суицидальные мысли), а с помощью зафирлукаста можно улучшить результаты печеночных проб.
Вазоконстрикторы - иначе известные как α-миметики или симпатомиметики. Они действуют на симпатическую систему подобно нейротрансмиттерам (таким как адреналин), стимулируя адренергические рецепторы избирательно или неселективно. В результате они сужают кровеносные сосуды и расширяют бронхи. Симпатомиметики уменьшают заложенность носа, уменьшая отек, поэтому применяют при лечении аллергического ринита как перорально (эфедрин, фенилэфрин, псевдоэфедрин), так и интраназально (оксиметазолин, ксилометазолин, нафазолин, тетризолин).В пероральных препаратах они часто встречаются в сочетании с антигистаминными средствами. Пероральные сосудосуживающие средства могут вызвать, среди прочего, сухость во рту, возбуждение, нервозность, головная боль и головокружение, повышение давления, тремор мышц и нарушение сердечного ритма. Также имеется ряд противопоказаний к их применению, таких как артериальная гипертензия, ишемическая болезнь сердца и депрессия, леченные ингибиторами моноаминоксидазы. В свою очередь, введение назальных α-миметиков более 5-7 дней может привести к развитию медикаментозного ринита , нарушениям обоняния и необратимому повреждению слизистой оболочки носа. При аллергическом конъюнктивите применяют нафазолин , вводимый в конъюнктивальный мешок в виде капель.
Ингаляционные β-эта2-миметики - избирательно стимулируют β2-адренорецепторы, большие скопления которых обнаружены среди прочих в клетках дыхательных путей. Вызывают бронходилатацию, уменьшают отек слизистой оболочки бронхов, уменьшают секрецию слизи и способствуют ее выведению . Все эти действия делают их полезными при лечении астмы .Различают две группы β2-миметиков: короткого действия (ДДБА) и длительного действия (ДДБА). Короткодействующие препараты этого класса (фенотерол, сальбутамол) применяют в экстренном порядке для купирования приступов бронхиальной астмы , вызванных внезапным бронхоспазмом. Длительно действующие β2-агонисты (формотерол, салметерол) применяют при хроническом лечении бронхиальной астмы совместно с противовоспалительными глюкокортикостероидами. Они предотвращают возникновение бронхоспазма , который может быть вызван физической нагрузкой, вдыханием аллергенов или воздействием холодного воздуха.Головная боль, мышечный тремор и учащенное сердцебиение являются одними из наиболее частых побочных эффектов.
Теофиллин - синтетически полученное производное растительного алкалоида - метилксантины. Эффект от его работы, в том числе стимуляция дыхательного центра в мозговом веществе, расслабление гладкой мускулатуры бронхов и усиление сократительной способности диафрагмы, благодаря чему облегчает дыхание при сужении дыхательных путей . Его можно использовать перорально при лечении астмы, но он менее эффективен, чем ингаляционные β-агонисты.
Ипратропия бромид – производное атропина, действующее путем блокирования мускариновых М3-рецепторов, присутствующих в дыхательных путях. При вдыхании вызывает кратковременную бронходилатацию (до 6 часов). Ипратропия бромид может применяться при лечении бронхиальной астмы в сочетании с β-агонистами.
Анти-IgE моноклональные антитела – например, омализумаб для подкожного введения. Моноклональные антитела производятся с помощью генной инженерии.Они обладают способностью специфически связываться с иммуноглобулинами класса IgE человека, благодаря чему снижает общий пул антител, способных вызывать аллергическую реакцию . Концентрация IgE снижается в процессе лечения, но возвращается к исходному уровню через год после окончания терапии. Моноклональные антитела используются в качестве дополнительной терапии к для улучшения контроля IgE-опосредованной астмы у пациентов, чувствительных к круглогодичным вдыхаемым аллергенам. Другим показанием для лечения омализумабом является снижение функции легких, беспокоящие симптомы, возникающие много раз в день, и повторяющиеся эпизоды тяжелых астматических приступов, несмотря на применение высоких доз кортикостероидов и β-агонистов.Препараты этой группы всасываются медленно, а максимальная концентрация в крови наблюдается только после одной недели терапии.
Эпинефрин (адреналин) – это вещество, стимулирующее симпатическую нервную систему. Вводится под кожу, спасает жизни от анафилактического шока и тяжелых приступов астмы. Перенесшие анафилактический шок лица должны всегда иметь при себе автоматический шприц на случай случайного контакта с сильным аллергеном.Стоит помнить, что существуют разные дозы для детей и взрослых. После самостоятельного введения адреналина, даже если симптомы исчезают, всегда следует обращаться за профессиональной медицинской помощью.
При IgE-зависимой аллергии возможна специфическая иммунотерапия, направленная на приобретение организмом толерантности к аллергенам . Этот метод заключается во введении аллергена в виде так называемой Вакцины, которые со временем изменяют иммунную систему пациента, подавляя активность сверхактивных клеток.
Десенсибилизацию можно начинать с 5 лет.
Состав вакцины следует подбирать в соответствии с характером и тяжестью аллергии, поэтому перед лечением проводят кожные пробы, анализы крови на специфические IgE-антитела и даже провокационные пробы. Аллерген вводят сублингвально или подкожно в постепенно увеличивающихся дозах. Первоначально интервал дозирования составляет одну неделю (для капель — ежедневно), а поддерживающие дозы вводят 1 раз в месяц (капли — через день).Лечение обычно длится пять лет, и его эффективность оценивают путем повторного проведения диагностических тестов. Вакцины, содержащие аллергены пыльцы и клещей, дают постоянную переносимость у 50-80% пролеченных лиц, а вакцины с ядом насекомых почти у 100%. Ингаляционная аллергия часто сопровождается перекрестной аллергией на растительную пищу (например, яблоко, вишню, картофель, морковь и т. д.). В этих случаях десенсибилизация пыльцевой вакциной в сочетании с диетой, исключающей пищу, дает очень хорошие результаты.
Основой лечения пищевой аллергии является правильная диагностика, позволяющая выявить все аллергены и полностью исключить их из рациона . Это решение позволяет избежать симптомов, но не лечит болезнь. Чем больше аллергенов диагностировано, тем сложнее составить меню и тем выше риск случайного контакта с аллергеном. Ежегодно в среднем 15% больных по незнанию употребляют в пищу продукты, содержащие «скрытый» аллерген, испытывая при этом аллергическую реакцию различной степени тяжести (в том числе анафилактический шок). Самые маленькие дети, чья иммунная система все еще развивается, имеют больше шансов приобрести толерантность к аллергенным продуктам. Меры, улучшающие прогноз, включают:
Аллергенспецифическая иммунотерапия является многообещающим методом, но все еще требующим дальнейших исследований, для восстановления пищевой толерантности у людей с пищевой аллергией.Такая терапия особенно важна для детей 4-5 лет с аллергией на арахис, стойкой аллергией на коровье молоко или белки куриных яиц, а также у взрослых в связи с ничтожной вероятностью приобретения толерантности естественным путем. Существует три метода проведения лечения:
Хотя некоторые исследования подтверждают приобретение толерантности к все более высоким дозам аллергена, в настоящее время этот метод не нашел широкого применения в медицинской практике. Проблема заключается в долговечности полученных лечебных эффектов, поскольку у некоторых людей развиваются так называемые десенсибилизация, т. е. временное отсутствие иммунного ответа, обусловленное постоянным воздействием аллергена.Десенсибилизация к арахису дает самые многообещающие результаты. В Соединенных Штатах успешно продвинулись клинические испытания первого препарата, предназначенного для лечения аллергии на арахис. Использование этого метода при лечении аллергии на другие пищевые аллергены дает стойкий результат лишь у 28% больных с аллергией на яичный белок и у 40% с аллергией на белки коровьего молока. Существенным недостатком иммунотерапии является относительно высокий риск развития побочных реакций, особенно в виде анафилаксии.С целью повышения безопасности такого лечения ученые разрабатывают модификации этого метода: комплекс антиген-антитело.
В лечении аллергии самое главное – правильная диагностика, которая позволяет распознать все факторы, вызывающие недомогание.Лучше всего избегать контакта с аллергеном, но на практике это часто невозможно. К счастью, в распоряжении аллергиков есть много классов лекарств, помогающих облегчить симптомы. Продолжающиеся исследования по совершенствованию этиотропной терапии дают большие надежды на возможность постоянного лечения аллергии в будущем.
.Существует одна фундаментальная проблема с никелем. Это происходит повсеместно. Мы находим его в почве, в водопроводной воде, в воздухе, в продуктах питания, в украшениях, а также во многих повседневных предметах и даже в собственном теле! К сожалению, никель также является очень аллергенным элементом. Аллергия на этот металл встречается примерно у 17% взрослых и 8% детей. Таким образом, он находится в верхней части списка самых популярных аллергенов.Диета с низким содержанием никеля — эффективный метод борьбы с симптомами аллергии на никель. И это тема диеты, которую мы рассмотрим в этой статье.

Основной причиной является высокое воздействие этого металла. Чем больше мы соприкасаемся с никелем, тем больше у нас на него аллергии. Вопреки расхожему мнению, аллергия на никель бывает не только у дам с детства, которые носят серьги или украшения. Хотя на самом деле у женщин встречается в 4 раза чаще, чем у мужчин.Однако каждый день мы используем множество других предметов, содержащих этот элемент: кастрюли, столовые приборы, оправы для очков, пуговицы, пряжки, застежки, заклепки, ручки, ножницы, ключи и монеты. Это лишь некоторые из многих предметов повседневного обихода, содержащих никель.
Никельпредставляет собой высоко химически активный переходный металл, широко распространенный в окружающей среде человека. Мы находим его в почве, питьевой воде, воздухе, атмосфере и биосфере. Интересно, что следовые количества этого элемента также присутствуют в организме человека.Какова его роль там? В первую очередь он участвует в активации некоторых ферментов, повышает гормональную активность, участвует в стабилизации структур нуклеиновых кислот и липидном обмене.
Никель попадает в организм несколькими путями: через кожу, пищеварительную и дыхательную системы. Благодаря своим физическим и химическим свойствам он может вызвать сильную реакцию иммунной системы, которая приведет к возникновению аллергии.3 механизма способствуют аллергической реакции.
Аллергия на никель может принимать разные формы, в зависимости от запускающего механизма аллергической реакции. Нет! Он может изменить свой характер с годами! Как? Начнем с того, что основным симптомом аллергии на никель являются кожные поражения различного характера - от зудящих, мокнущих пятен, до трещин и сухости эпидермиса.Чаще всего они появляются на руках, но могут появляться и на других частях тела, таких как лицо, ноги или живот. Контакт с никелем также может вызвать конъюнктивит, ринит, бронхиальную астму и даже абдоминальные симптомы, такие как диарея, метеоризм и боль в животе.
См. также: Ринит - причины, методы лечения
Говоря о никеле, следует различать два вида аллергии на этот элемент – контактную и пищевую аллергию.В первом случае симптомы аллергии в виде зудящей сыпи появляются при прикосновении к коже предмета, содержащего никель (например, пуговицы брюк, серьги). Во втором случае симптомы аллергии в виде кожных изменений, абдоминальных или респираторных недугов появляются после употребления в пищу продукта, содержащего вредный металл. Бывает, что у больного сначала возникает контактная аллергия и только позже он начинает реагировать на пищу. В данном случае речь идет о третьем типе аллергии на никель, так называемой аллергии на никель.генерализованная аллергия.
Иногда аллергия на никель может забыться на долгие годы и проявиться только под влиянием какого-либо фактора, например сильного стресса. Женский пол также увеличивает риск аллергии на никель. И связано это не только с тем, что дамы чаще носят украшения. Как показали некоторые научные исследования, гормональные колебания, связанные с менструальным циклом, также могут влиять на тяжесть или уменьшение симптомов.Симптомы аллергии, как правило, слабее во время овуляции и сильнее во время менструации. Некоторые пациенты также сообщают об ухудшении симптомов во время беременности или при использовании гормональной контрацепции.
Вам, наверное, интересно, можно ли просто так избавиться от аллергии? Ответ - нет. И уж точно не настолько, чтобы о болезни никогда не вспомнили. Метода десенсибилизации нет.Если вы хотите, чтобы аллергия на никель перестала доставлять вам неудобства, вы должны свести к минимуму воздействие никеля. Поскольку никель содержится во многих продуктах, помимо отказа от ювелирных украшений, вам, возможно, придется изменить свои привычки в еде. Конечно, полностью исключать никель из рациона нельзя, ведь продуктов, его содержащих, слишком много. Если бы мы попытались полностью исключить из меню вредный металл, у нас бы только развился серьезный дефицит питательных веществ.Вот почему мы говорим о диете с низким содержанием никеля, а не о диете без никеля.
Количество никеля в данном пищевом продукте зависит от нескольких факторов, в том числе от того, является ли он продуктом животного или растительного происхождения. Также большое значение имеет тип почвы и степень обработки этого продукта. В продуктах растительного происхождения больше никеля, чем в продуктах животного происхождения. Мы также можем найти больше вредного элемента в продуктах с высокой степенью переработки.
Низконикелевая диета заключается в исключении из ежедневного рациона наиболее вредных элементов.Людям с аллергией на никель следует избегать:
Относительно безопасными для людей с аллергией на никель являются такие пищевые продукты, как:
Помните, что аллергия на никель очень индивидуальна.У каждого пациента несколько разная чувствительность к определенным группам продуктов. Поэтому ему приходится экспериментировать на себе, чтобы увидеть, как он реагирует на определенные продукты питания.
Стоит прочитать: Калорийность диеты - калорийность не равна
Водопроводная вода является богатым источником никеля. Концентрация вредного элемента в нем увеличивается в течение ночи, когда он стоит в трубах. Поэтому человеку с аллергией на никель нельзя пить или готовить утром порцию воды.В идеале посуда, в которой готовятся блюда, также должна быть без никеля. В этом случае стоит вернуться к традиционным эмалированным кастрюлям.
Основным диагностическим инструментом при аллергии на никель, помимо анамнеза, является так называемый патч-тесты. Эпидермальный пластырь — это тест, который выявляет сенсибилизацию к контактным аллергенам. Это очень просто. На кожу спины пациента наклеивают пластырь, содержащий набор наиболее распространенных контактных аллергенов.Помимо никеля, это может быть, например, кобальт или хром. Через 48 часов пластыри удаляются, и дерматолог оценивает наличие аллергической реакции. У аллергика в месте контакта с аллергеном могут появиться везикулы, папулы или эритемы различной величины. Их наличие подтверждает аллергию на данный аллерген.
Диета с низким содержанием никеля — непростая диета. Это требует исключения многих пищевых продуктов, к сожалению, и тех, которые считаются здоровыми.Любая элиминационная диета несет в себе риск дефицита питательных веществ. Поэтому лучше всего не вводить его самостоятельно, а под наблюдением диетолога, имеющего в этом опыт. Только врач-диетолог сможет составить план питания таким образом, чтобы он, с одной стороны, обеспечивал все необходимые питательные вещества, и в то же время не усиливал аллергическую реакцию.
Подводя итог, можно сказать, что аллергия на никель является одной из наиболее распространенных аллергических реакций человека. Она может принимать форму контактной или генерализованной аллергии.Затем аллергическая реакция возникает и после употребления в пищу продуктов, содержащих этот элемент. Основным признаком аллергии на никель являются кожные поражения различного характера. Также могут возникать ринит, конъюнктивит и бронхиальная астма. Пищевая аллергия на никель лечится элиминационной диетой, предпочтительно составленной врачом-диетологом.
Симптомы кожной аллергии являются большой проблемой для пациента. Сопутствующие видимые изменения, такие как аллергическая сыпь или красные пятна, становятся в основном эстетической проблемой. Если мы добавим к этому зуд, мы получим полную картину неприятности кожной аллергии. К счастью, с ним можно эффективно бороться. Для этого нужно знать, что вызывает у вас аллергию. Стоит знать, что аллергия при беременности может в некоторых случаях исчезнуть.
Когда на коже появляется аллергическая сыпь , крапивница и зуд, это чаще всего кожная аллергия.
Эта аллергия – очень неприятное заболевание, негативно влияющее на самочувствие, здоровье и внешний вид больного. Чтобы обезопасить себя от него, стоит помнить о соответствующей профилактике , куда входят, например,использование гипоаллергенных продуктов.
Как выглядит кожная аллергия? Фото, которых много в сети, показывают разную степень выраженности от легкого покраснения до больших красных пятен.
Наиболее распространены красные пятна . Они могут появляться в виде комочков, в которых скапливается жидкость. На коже появляются гнойные пятна, которые имеют тенденцию вскрываться и сочиться.
Кроме того, при них возникает зуд или жжение .Это заставляет пациента расчесывать пятна и образовывать небольшие ранки.
Шелушение и огрубение кожи также могут быть симптомом кожной аллергии. Грубая кожа может затвердеть, в результате чего могут появиться болезненные трещины. Пятна, сыпь и шелушение кожи входят в число основных симптомов кожной аллергии .
Кожная аллергия возникает в результате прямого контакта кожи с аллергенами или в результате воздействия аллергена на кровоток. Аллергенами могут быть продукты питания, химические вещества, растения и т. д.
Установлено, что крапивница является наиболее распространенной аллергической сыпью, однако точно установить, что ответственно за ее появление, не удалось.
Аллергические высыпания могут появляться по многим причинам. Растения очень часто несут ответственность за свой внешний вид.У людей с выраженной аллергией достаточно небольшого количества аллергического вещества, чтобы появилась сыпь.
В некоторых случаях даже не требуется прямого контакта с источником аллергена . Достаточно косвенного контакта через одежду, содержащую аллергены, или через животных, которые контактировали с ними.
Когда кожная аллергия сопровождается зудом, человек страдает от расчесов. Это не распространяет сыпь. Однако, когда мы царапаем поражений кожи , они становятся раздраженными.При слишком интенсивном расчесывании также могут остаться рубцы.
сенсибилизация кожи и аллергии чаще всего вызываются:
Узнайте о распространенных причинах сыпи у детей [10 фото]
Кремы с УФ-фильтрами обеспечивают защиту от вредных лучей, но некоторые ингредиенты в них
посмотреть галереюКрайне интересно, что аллергия при беременности может быть как сильной, так и отсутствовать, аллергия может исчезнуть совсем .
Лечение кожной аллергии основано на применении антигистаминных препаратов нового поколения. Также можно использовать десенсибилизацию.
Если аллергия сопровождается интенсивным зудом, врач может назначить препараты первого поколения в дополнение к антигистаминным препаратам нового поколения.Они отвечают за успокоение зуда и оказывают успокаивающее действие .
Если у вас сильная кожная аллергия, ваш врач может принять решение о более сильном лечении. В случае крапивницы применяют глюкокортикостероиды 9009 и назначают их внутрь. Однако их нельзя использовать слишком долго, так как они имеют много побочных эффектов.
Конечно, не следует забывать о первичном лечении кожной аллергии, а именно об избегании аллергена .
Если у вас кожная аллергия, обратитесь к врачу. Даже при незначительных аллергических поражениях рекомендуется посещение врача, так как соответствующее лечение позволяет избавиться от симптомов.
Мы также можем использовать профилактику аллергии самостоятельно. При появлении симптомов кожной аллергии следует подумать о том, что может их вызвать. Если аллергия возникает после ношения новой чистой одежды, аллергеном может быть стиральный порошок или кондиционер.
В этом случае используйте гипоаллергенное моющее средство . Если после использования определенных косметических средств возникает аллергия, от них стоит отказаться. Если это происходит после контакта с пыльцой растений, его следует избегать.
Всегда старайтесь найти причину аллергии на . Благодаря этому врач сможет лучше выбрать правильный метод лечения, и мы будем знать, чего следует избегать.
.Диагностика аллергии с использованием компонентов аллергенов – мощный инструмент современной аллергологии. Благодаря ему можно точно определить компоненты аллергена, ответственные за симптомы. Он также позволяет оценить риск развития выраженной клинической симптоматики и развития толерантности к данному аллергену, помогает при введении таргетной специфической иммунотерапии.Многопараметрические диагностические тесты EUROLINE DPA-Dx позволяют одновременно диагностировать множество аллергенных компонентов из одного образца крови, а результатом теста является подробный индивидуальный профиль сенсибилизации пациента.
Современная молекулярная диагностика аллергии использует отдельные компоненты аллергена для обнаружения специфических IgE вместо традиционно используемых экстрактов аллергенов. Компоненты аллергена представляют собой высокоочищенные белки, выделенные непосредственно из источника аллергена или генетически модифицированные в виде рекомбинантных белков. Компоненты обеспечивают более высокую степень стандартизации по сравнению с экстрактами, а также обеспечивают более совершенную диагностику.
Аллергодиагностика на основе компонентов аллергена помогает врачу принять решение о применении специфической иммунотерапии, т.е. десенсибилизации. Перед началом лечения необходимо точно определить, какой аллерген вызывает аллергию. Это очень сложный этап, так как у большого количества пациентов наблюдается множество положительных реакций как при кожных прик-тестах, так и при серологических реакциях на основе экстрактов аллергенов.Это может быть связано с фактической аллергией на несколько аллергенов (поливалентная аллергия) или на один аллерген (моновалентная аллергия) с сопутствующими перекрестными реакциями на другие аллергены.
Перекрестная реактивность представляет собой реакцию первоначально продуцируемых IgE-антител к одному аллергену с другими аллергенами схожей структуры (так называемыми паналлергенами) и может вызывать появление клинических симптомов на аллергены, к которым у пациента изначально не было аллергии или даже никогда не было связаться с ними. Анализ аллерген-специфических компонентов аллергенов и наиболее важных паналлергенов позволяет быстро и точно определить причину аллергии и применить направленную специфическую иммунотерапию.
Диагностика компонентов также полезна при оценке риска развития клинических симптомов. Реакции на различные компоненты аллергенов могут вызывать симптомы различной степени тяжести. Молекулярная аллергодиагностика позволяет в ряде случаев оценить, относится ли пациент к группе высокого риска развития тяжелых системных реакций, напр.анафилактический шок. Затем пациент может быть проинформирован о необходимости избегать соответствующего аллергена и о медицинских возможностях в случае возможного контакта.
Педиатрическая панель EUROLINE DPA-Dx (код исследования: 781)
Наиболее распространенные детские аллергии включают коровье молоко, куриные яйца и арахис. Последнее настолько опасно, что очень часто заканчивается общей реакцией организма в виде анафилактического шока. Точная диагностика аллергии у младенцев и детей очень важна при оценке риска генерализованных реакций, оценке вероятности развития толерантности к данному аллергену или необходимости введения диетических ограничений. Прежде всего, для самых маленьких пациентов, а также для взрослых, был разработан педиатрический панельный тест EUROLINE DPA-Dx для диагностики аллергии на вышеупомянутые компоненты аллергена.
Яйцо: При аллергии на куриные яйца основным компонентом, определяющим тяжесть симптомов, является Gal d1 (овомукоид).Если у вас аллергия на Gal d1, вы почувствуете симптомы после употребления как сырых, так и вареных яиц. С другой стороны, аллергия на термолабильные компоненты Gal d2 (овальбумин), Gal d3 (кональбумин) и Gal d4 (лизоцим) обычно возникает только после употребления сырого или слегка подогретого яйца. В этом случае возможна переносимость вареного яйца. Кроме того, овальбумин входит в состав некоторых вакцин (в Польше это вакцины против гриппа и желтой лихорадки), поэтому люди с аллергией на этот компонент должны находиться под особым медицинским наблюдением во время вакцинации.В свою очередь, лизоцим (Gal d4) обычно используется в пищевой промышленности в качестве консерванта под индексом E1105. Люди с аллергией на него должны избегать его.
Молоко : Реакция на Bos d8 (казеин) свидетельствует о тяжелой аллергии на молоко и молочные продукты. Казеин очень часто используется в качестве добавки к другим пищевым продуктам, таким как: мясо, шоколад, чипсы, что также может вызывать симптомы аллергии у людей на него. Сенсибилизация к термолабильным компонентам: Bos d (лактоферрин), Bos d4 (альфа-лактоальбумин), Bos d5 (бета-лактоглобулин), Bos d6 (БСА - бычий сывороточный альбумин) обычно связана с реакцией на свежее, термически необработанное молоко.В этом случае возможна переносимость кипяченого молока. Кроме того, аллергия на Bos d6 может вызвать аллергию на говядину.
EUROLINE DPA-Dx Педиатрическая панель позволяет быстро и точно определить аллергию на молоко, яйца, арахис, что позволяет принять решение о десенсибилизации и информирует о том, какие продукты следует исключить из рациона.
Панель с арахисом EUROLINE DPA-Dx (тестовый код: 3959)
Профиль Peanuts обеспечивает беспрецедентный уровень точности диагностики компонентов аллергенов арахиса. Это первый в мире многопараметрический тест, предназначенный для диагностики аллергии на компоненты арахиса.
В дополнение к компонентам высокого риска Ara h2, Ara h3, Ara h4, Ara h9 и компоненту перекрестной реакции Bet v1 (гомолог Ara h8), описанным выше, новый профиль также включает следующие компоненты: Ara h5, Ara h6 и Ара h7. Ara h6 и h7 являются запасными белками и связаны с Ara h3, компонентами высокого риска, вызывающими сильный ответ иммунной системы.В свою очередь, реакции на компонент Ara h5 выражены слабо и очень редко сопровождаются тяжелыми симптомами.
Панель Арахис EUROLINE DPA-Dx обеспечивает наиболее полную диагностику IgE-зависимой аллергии на компоненты арахиса. Уникальными компонентами этого профиля являются Ara h5 и h7, которые недоступны для стороннего тестирования.
Панель Яды насекомых EUROLINE DPA-Dx (тестовый код: 854)
Аллергия на яды насекомых, особенно у взрослых, может вызвать очень серьезные реакции.Больные с аллергией на яды насекомых часто реагируют в кожных и серологических реакциях одновременно с пчелиным и осиным ядом. Это может быть связано со структурным сходством эпитопов аллергенов. Путем тестирования аллергенных компонентов пчелиного и осиного ядов можно определить, действительно ли у пациента двойная аллергия на оба яда или двойной положительный результат обусловлен перекрестной реактивностью антител.
Панель ядов насекомых EUROLINE DPA-Dx обеспечивает диагностику специфических аллергенных компонентов яда осы: Ves v1 и Ves v5 и пчелиного яда: Api m1, Api m2 и Api m10.Кроме того, профиль обогащен полным экстрактом обоих ядов для обеспечения максимальной чувствительности.
Диагностика аллергии на яд насекомых с использованием профиля, основанного на компонентах аллергена, может помочь клиницистам решить, нужна ли пациенту десенсибилизация к одному или обоим ядам. Успех десенсибилизации также зависит от правильного решения, особенно если мы имеем дело с пациентом с аллергией только на Api m10. Успех десенсибилизации у этих пациентов может быть очень низким из-за небольшого количества компонента Api m10 в десенсибилизирующих вакцинах.
Панель EUROLINE DPA-Dx пыльца (тестовый код: 773)
Диагноз аллергии на пыльцу затруднен, даже если симптомы у пациента носят сезонный характер и доступны результаты анализов. Пациенты очень часто реагируют на многие вдыхаемые аллергены при кожных прик-тестах.
Молекулярная диагностика ингаляционных аллергий дает ответ на вопрос, имеем ли мы дело с одновременной аллергией на многие виды пыльцы или полученные результаты обусловлены перекрестными реакциями с такими паналлергенами, как кальцийсвязывающие белки или профилины.Белки, связывающие кальций, обнаружены во многих пыльцах, а профилины представляют собой белки, связывающие актин, которые содержатся как в пыльце, так и в других растительных продуктах, таких как фрукты и овощи.
В Европе наиболее распространенными причинами аллергии на пыльцу являются береза и тимофеевка. Их можно точно диагностировать с помощью пылезащитной панели EUROLINE DPA-Dx . Каждая тест-полоска содержит полные экстракты березы и тимофеевки, а также специфические и перекрестно реагирующие компоненты, благодаря которым мы получаем индивидуальный профиль сенсибилизации пациента.
Реакция со специфическими компонентами: Bet v1 (береза), Phl p1 и/или Phl p5 (тимофеевка) указывает на первичную аллергию на данную пыльцу, а также является показанием к десенсибилизации. С другой стороны, реакции с перекрестно-реагирующими компонентами: Bet v2 и/или Bet v4 и Phl p7 и/или Phl p12 указывают на перекрестные реакции с другой пыльцой. Диагноз пациента с помощью теста на пыльцу DPA-Dx облегчает принятие решения о проведении десенсибилизации и определяет ее успех.
Аллергия в развитых странах представляет собой серьезную социально-экономическую проблему.Более 40% европейского населения страдают как минимум одной формой аллергии. Поэтому ученые постоянно ищут новые решения для улучшения качества жизни больных аллергией. Последние достижения в области диагностики IgE-зависимой аллергии открывают новые возможности.
Молекулярная диагностика, отвечая на вопрос, какой компонент аллергена является причиной аллергии, позволяет провести соответствующее лечение и оценить риск развития серьезных клинических симптомов. Новаторские тесты EUROLINE DPA-Dx направлены на точную диагностику наиболее распространенных и потенциально наиболее опасных для здоровья аллергий на: арахис, молоко, яйца, яды насекомых, пыльцу березы и тимофеевки.
Тесты, доступные в предложении общенациональной сети медицинских лабораторий ДИАГНОСТИКА по всей стране:
EUROLINE DPA-Dx Pediatric Panel : 14 аллергенов + CCD. Код теста: 781
Панель пыльцы EUROLINE DPA-Dx : 10 аллергенов + CCD. Код теста: 773
Панель Арахис EUROLINE DPA-Dx : 8 аллергенов + CCD. Код теста: 3959
Панель Яды насекомых EUROLINE DPA-Dx : 7 аллергенов + CCD.Код теста: 854
Панель аллергенов молока EUROLINE DPA-Dx : 6 аллергенов + CCD. Код теста 782
мгр Михал Подкалицки, старший менеджер по продукции для аллергологии, EUROIMMUN Polska Sp. ООО .
.Немедленная пищевая аллергия никогда не развивается после однократного контакта с аллергеном, и у вас не может быть аллергии на продукт, который вы никогда не ели. Только при следующем контакте иммунной системы с аллергеном может возникнуть патологическая реакция, т. е. гиперпродукция IgE-антител и выброс медиаторов аллергической реакции (например, гистамина), что приводит к проявлению аллергических симптомов.
Симптомы пищевой аллергии будут зависеть от количества потребляемого аллергена, степени иммунного ответа и количества вырабатываемых медиаторов. У детей симптомы обычно появляются после следовых количеств аллергена, в то время как у взрослых очень часто требуется около 10 г сенсибилизирующего белка (хотя это не всегда так), или симптомы могут появиться при употреблении аллергена при активной физической нагрузке. . В любом случае при IgE-зависимой аллергии симптомы проявляются немедленно, т.е. в течение от нескольких минут до нескольких часов после употребления пищи, составляющей аллерген.
Последний симптом настолько опасен, что без немедленной медицинской помощи (укол адреналина) может привести к летальному исходу. Симптомы анафилаксии обычно появляются через два часа после приема аллергена (время, необходимое для того, чтобы он достиг кровообращения).
Аллергены – это белки, полученные из различных видов животных, растений или грибов, которые после попадания в организм вызывают аллергическую реакцию. К пищевым аллергенам относятся при их поступлении через пищеварительный тракт – также упоминаются ингаляционные (через органы дыхания) и контактные (через кожу).
Немедленная пищевая аллергия обычно связана с наиболее распространенной группой аллергенов, хотя в редких случаях симптомы могут проявляться при употреблении других продуктов.
Аллергические симптомы встречаются несколько реже после употребления сельдерея, помидоров, киви, манго, бананов, какао, чечевицы, люпина, гороха, семян подсолнечника, кунжута, пчелиного меда и специй, таких как карри, анис, кориандр, горчица и перец. Большинство людей с IgE-опосредованной пищевой аллергией реагируют на небольшое количество аллергенов (иногда только на один).
Однако иммунная система не безошибочна, и в определенных ситуациях у нее могут развиться симптомы после воздействия аллергена, отличного от аллергена, на который у нее аллергия.Это тот случай, когда два аллергена химически совместимы не менее чем на 70%. Затем речь идет о так называемом перекрестная реакция, которая может возникать не только в области пищевой аллергии, но и между пищевыми продуктами и ингаляционными или контактными аллергенами.
Выбор подходящего теста на аллергию должен зависеть в первую очередь от имеющихся симптомов. Если симптомы тяжелые и появляются быстро, следует поставить диагноз IgE-опосредованной пищевой аллергии, хотя анафилаксия исключает некоторые методы. В случае отсроченных и хронических симптомов диагностируют другие виды непереносимости.
Получить тестовую цену на еду ❱
Наиболее распространены кожные точечные тесты .Однако кожные пробы не проводят после перенесенного анафилактического шока.
Существует также измерения концентрации антител IgE для аллергенов из определенных пищевых панелей. Во время этого теста не наблюдалось никаких неприятных недомоганий, а дополнительным преимуществом является то, что они не требуют отмены уже используемых препаратов, которые позволяют уменьшить неприятные симптомы аллергии. Анализы крови – это способ тестирования многих аллергенов одновременно, что ускоряет постановку правильного диагноза, а кроме того, с помощью молекулярной технологии можно точно определить белковые молекулы, ответственные за сенсибилизацию и риск перекрестной аллергии у пациента. .
Диагностика также может предусматривать исключение подозрительных продуктов из рациона не менее чем на две недели – исчезновение симптомов указывает на аллергию на этот продукт. Тест на выбывание Однако может быть большое количество ненужных попыток.
В ряде случаев аллергологи рекомендуют провокационные тесты , которые являются наиболее инвазивными, поэтому проводятся в условиях стационара. В этом исследовании после временного устранения возможных аллергенов пациенту дают капсулы с возрастающими дозами аллергена и плацебо для наблюдения за симптомами.Этот тест позволяет исключить возможные симптомы, возникающие в результате так называемого эффект плацебо.
Лечение пищевой аллергии зависит от типа реакции:
Аллерген, подтвержденный тестами на пищевую аллергию, должен быть полностью исключен из рациона как минимум на 2-3 года. В большинстве случаев необходимо исключить продукты, которые могут содержать даже следовые количества аллергена, но это зависит в основном от индивидуальной переносимости. По истечении этого времени можно провести повторное тестирование или кормление и контролировать симптомы.
При пищевой аллергии диетотерапия может быть дополнена фармакотерапией (антигистаминные препараты, кортикостероиды, адреналин) и специфической иммунотерапией.
Автор контента: Катажина Стартек, магистр наук, диетолог
Обновление: 09.11.2018