2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Зеленая мокрота возникает при долевой пневмонии, хроническом бронхите и бронхоэктатической болезни, туберкулезе. Реже причиной симптома выступают микозы легких, муковисцидоз, онкологические процессы. Густая зеленая мокрота встречается при хроническом гайморите. С диагностической целью применяются инструментальные (рентгенография, КТ легких, бронхоскопия) и лабораторные методики (микроскопическое и бактериологическое исследование мокроты, анализ крови). План лечения включает антибиотики, бронходилататоры, отхаркивающие препараты. Иногда назначается кислородная поддержка, хирургические вмешательства.
Отхаркивание зеленой мокроты — типичный признак сегментарной или крупозной пневмонии. Гнойное отделяемое с неприятным запахом появляется на 2-4 день заболевания. У больного начинается мучительный приступ кашля, после которого выделяется умеренное количество мокроты. Для пневмонии не характерно выделение гноя «полным ртом», как при деструктивном поражении легких.
Откашливание мокроты продолжается 1-2 недели. Постепенно количество зеленой слизи уменьшается, выделения становятся бело-желтыми, мутными. Помимо этого симптома человека беспокоит тупая болезненность в грудной клетке, усиливающаяся при кашле. Наблюдается фебрильная температура, общее недомогание, учащение дыхания. Пациенты избегают глубоких вдохов, чтобы не обострять боль в груди.
Зеленая густая мокрота в основном отделяется у людей, болеющих 4-5 лет и дольше. В бронхах формируются деформации, которые способствуют застою слизистого секрета и размножению в нем патогенной микрофлоры. Для хронической формы бронхита типично откашливание зеленой слизи по утрам после сна. У человека возникает мучительный кашлевой приступ, который завершается выделением мокроты. В течение дня симптом беспокоит редко.
В период обострения бронхита объем зеленой мокроты увеличивается до 200-300 мл за сутки. Пациенты предъявляют жалобы на усиление одышки, слабость и недомогание. Температура тела повышена. Кашель становится постоянным, сочетается с отхаркиваем густой желто-зеленой либо серо-зеленой слизи, имеющей неприятный запах. Обострение длится 2-3 недели, после чего количество зеленой мокроты уменьшается.
При этом заболевании возникает застой секрета в расширенных и деформированных бронхах, из-за чего он инфицируется патогенными бактериями. При обострениях болезни и кашлевых пароксизмах выделяется большой объем зеленого секрета со зловонным запахом. Усиленное отхождение слизи происходит после нахождения в положении лежа с опущенным головным концом или после дыхательной гимнастики.
Для периода ремиссии типична скудная слизисто-гнойная мокрота зеленого оттенка, которая выделяется отдельными плевками при кашлевом приступе. У страдающих бронхоэктатической болезнью отмечается хроническая гипоксия, поэтому пациенты жалуются на повышенную утомляемость, головокружения, деформацию концевых фаланг пальцев. Если патология возникает у детей, обычно выявляется отставание в физическом развитии.
Зеленая мокрота
В придаточных пазухах образуется густой зеленый секрет, который зачастую стекает по задней стенке глотки, вызывая кашлевой рефлекс. Приступообразный кашель чаще наблюдается утром, сразу после пробуждения, поскольку за ночь успевает скопиться большое количество выделений. Человека беспокоит боль и тяжесть на пораженной стороне лица, головные боли, усиливающиеся при наклонах туловища вперед.
Зеленоватый оттенок слизи характерен для обострения болезни и массивного поражения легочной ткани либо для присоединения вторичной инфекции. При туберкулезе симптом появляется на фоне повышения температуры тела, интенсивных болей в груди, ночной потливости. Больных беспокоят приступообразные пароксизмы кашля, сопровождающиеся выделением скудной зеленой мокроты, которая отличается неприятным запахом.
Симптомы заболевания выявляются в детском возрасте. В бронхах в больших количествах образуется вязкий секрет, который с трудом откашливается. Пациент выделяет мокроту после продолжительного мучительного кашля. Дыхательные пути очищаются гораздо лучше после пребывания в дренажном положении. Выделения густые и вязкие, имеют зеленый или серо-зеленый оттенок, могут содержать отдельные слизистые комочки.
Часто патология осложняется бронхитом или пневмонией, мокрота становится более жидкой и приобретает желто-зеленый цвет. Помимо влажного кашля больных беспокоит одышка, слабость, частые воспаления верхних дыхательных путей (синуситы, тонзиллиты) со специфической клинической картиной. При смешанной форме муковисцидоза присоединяются расстройства пищеварения.
Для грибковой пневмонии типична слизисто-гнойная зеленая мокрота, отхаркивающаяся в небольшом количестве. При аспергиллезе отделяемое имеет вид плотных грязно-зеленых комочков, смешанных со слизью, при зигомикозе симптом дополняется кровохарканьем или легочным кровотечением. Грибковые инфекции протекают с выраженной интоксикацией. Крайне тяжелое состояние больных характерно для микст-формы пневмомикозов, сопутствующего иммунодефицита.
При бронхопульмональном раке симптом возникает в периоде распада опухоли. Мокрота обильная, грязно-зеленая или сероватая, обладает резким зловонным запахом. Нередко в ней можно заметить бурые частицы легочной паренхимы или прожилки крови. Подобная клиническая картина наблюдается при раке легких или мелких бронхов. Прорастание опухоли с вовлечением в процесс плевры характеризуется сильными болями в пораженной части грудной клетки.
Выявлять этиологические факторы, повлекшие выделение зеленой мокроты, должен квалифицированный врач-пульмонолог. При обследовании обращают внимание на симметричность участия грудной клетки в акте дыхания, признаки легочной недостаточности, выслушивают характерные дыхательные шумы. Информативная диагностика заболеваний невозможна без лабораторных и инструментальных методов:
Дополнительно необходимы клинический и биохимический анализ крови, в которых обнаруживают признаки воспалительного процесса. Для уточнения диагноза выполняется МРТ легких. Чтобы осмотреть поверхность легочной ткани, рекомендована диагностическая торакоскопия. Если зеленая мокрота вызвана инфекцией полости носа, назначается консультация отоларинголога с проведением риноскопии и рентгенографии придаточных пазух.
Ингаляционная терапия
При появлении гнойной зеленой мокроты очень важно обеспечить очищение дыхательных путей от скопившегося секрета. Пациентам рекомендуют несколько раз в день находиться в положении для постурального дренажа, делать дыхательную гимнастику. Нельзя принимать противокашлевые препараты, которые усугубляют течение болезни. Зеленая мокрота бывает при серьезных инфекционных или хронических процессах, поэтому самолечение недопустимо.
Нетяжелые формы хронической патологии лечат амбулаторно. Заболевания, вызывающие зеленую мокроту, зачастую резко ухудшают состояние пациента, поэтому требуется госпитализация. Если возникают признаки дыхательной недостаточности, оказывается кислородная поддержка. Этиопатогенетическая терапия включает следующие группы лекарственных средств:
При неэффективности стандартных мероприятий прибегают к бронхоальвеолярному лаважу и аспирации гнойного секрета. При проведении лечебной бронхоскопии возможно внутрибронхиальное введение антибактериальных препаратов. Из физиотерапевтических методов активно рекомендуется вибрационный массаж грудной клетки, лекарственный электрофорез, ингаляции.
При бронхоэктатической болезни выполняют удаление пораженных участков легкого — сегментэктомию или лобэктомию. При осложненном течении пневмонии с развитием зон деструкции проводится их иссечение. При деструктивных формах туберкулеза показана кавернэктомия, торакопластика, плеврэктомия. Для больных с раком легкого хирургическое вмешательство является основным методом лечения и дополняется химиотерапией.
Зеленая мокрота возникает при долевой пневмонии, хроническом бронхите и бронхоэктатической болезни, туберкулезе. Реже причиной симптома выступают микозы легких, муковисцидоз, онкологические процессы. Густая зеленая мокрота встречается при хроническом гайморите. С диагностической целью применяются инструментальные (рентгенография, КТ легких, бронхоскопия) и лабораторные методики (микроскопическое и бактериологическое исследование мокроты, анализ крови). План лечения включает антибиотики, бронходилататоры, отхаркивающие препараты. Иногда назначается кислородная поддержка, хирургические вмешательства.
Отхаркивание зеленой мокроты — типичный признак сегментарной или крупозной пневмонии. Гнойное отделяемое с неприятным запахом появляется на 2-4 день заболевания. У больного начинается мучительный приступ кашля, после которого выделяется умеренное количество мокроты. Для пневмонии не характерно выделение гноя «полным ртом», как при деструктивном поражении легких.
Откашливание мокроты продолжается 1-2 недели. Постепенно количество зеленой слизи уменьшается, выделения становятся бело-желтыми, мутными. Помимо этого симптома человека беспокоит тупая болезненность в грудной клетке, усиливающаяся при кашле. Наблюдается фебрильная температура, общее недомогание, учащение дыхания. Пациенты избегают глубоких вдохов, чтобы не обострять боль в груди.
Зеленая густая мокрота в основном отделяется у людей, болеющих 4-5 лет и дольше. В бронхах формируются деформации, которые способствуют застою слизистого секрета и размножению в нем патогенной микрофлоры. Для хронической формы бронхита типично откашливание зеленой слизи по утрам после сна. У человека возникает мучительный кашлевой приступ, который завершается выделением мокроты. В течение дня симптом беспокоит редко.
В период обострения бронхита объем зеленой мокроты увеличивается до 200-300 мл за сутки. Пациенты предъявляют жалобы на усиление одышки, слабость и недомогание. Температура тела повышена. Кашель становится постоянным, сочетается с отхаркиваем густой желто-зеленой либо серо-зеленой слизи, имеющей неприятный запах. Обострение длится 2-3 недели, после чего количество зеленой мокроты уменьшается.
При этом заболевании возникает застой секрета в расширенных и деформированных бронхах, из-за чего он инфицируется патогенными бактериями. При обострениях болезни и кашлевых пароксизмах выделяется большой объем зеленого секрета со зловонным запахом. Усиленное отхождение слизи происходит после нахождения в положении лежа с опущенным головным концом или после дыхательной гимнастики.
Для периода ремиссии типична скудная слизисто-гнойная мокрота зеленого оттенка, которая выделяется отдельными плевками при кашлевом приступе. У страдающих бронхоэктатической болезнью отмечается хроническая гипоксия, поэтому пациенты жалуются на повышенную утомляемость, головокружения, деформацию концевых фаланг пальцев. Если патология возникает у детей, обычно выявляется отставание в физическом развитии.
Зеленая мокрота
В придаточных пазухах образуется густой зеленый секрет, который зачастую стекает по задней стенке глотки, вызывая кашлевой рефлекс. Приступообразный кашель чаще наблюдается утром, сразу после пробуждения, поскольку за ночь успевает скопиться большое количество выделений. Человека беспокоит боль и тяжесть на пораженной стороне лица, головные боли, усиливающиеся при наклонах туловища вперед.
Зеленоватый оттенок слизи характерен для обострения болезни и массивного поражения легочной ткани либо для присоединения вторичной инфекции. При туберкулезе симптом появляется на фоне повышения температуры тела, интенсивных болей в груди, ночной потливости. Больных беспокоят приступообразные пароксизмы кашля, сопровождающиеся выделением скудной зеленой мокроты, которая отличается неприятным запахом.
Симптомы заболевания выявляются в детском возрасте. В бронхах в больших количествах образуется вязкий секрет, который с трудом откашливается. Пациент выделяет мокроту после продолжительного мучительного кашля. Дыхательные пути очищаются гораздо лучше после пребывания в дренажном положении. Выделения густые и вязкие, имеют зеленый или серо-зеленый оттенок, могут содержать отдельные слизистые комочки.
Часто патология осложняется бронхитом или пневмонией, мокрота становится более жидкой и приобретает желто-зеленый цвет. Помимо влажного кашля больных беспокоит одышка, слабость, частые воспаления верхних дыхательных путей (синуситы, тонзиллиты) со специфической клинической картиной. При смешанной форме муковисцидоза присоединяются расстройства пищеварения.
Для грибковой пневмонии типична слизисто-гнойная зеленая мокрота, отхаркивающаяся в небольшом количестве. При аспергиллезе отделяемое имеет вид плотных грязно-зеленых комочков, смешанных со слизью, при зигомикозе симптом дополняется кровохарканьем или легочным кровотечением. Грибковые инфекции протекают с выраженной интоксикацией. Крайне тяжелое состояние больных характерно для микст-формы пневмомикозов, сопутствующего иммунодефицита.
При бронхопульмональном раке симптом возникает в периоде распада опухоли. Мокрота обильная, грязно-зеленая или сероватая, обладает резким зловонным запахом. Нередко в ней можно заметить бурые частицы легочной паренхимы или прожилки крови. Подобная клиническая картина наблюдается при раке легких или мелких бронхов. Прорастание опухоли с вовлечением в процесс плевры характеризуется сильными болями в пораженной части грудной клетки.
Выявлять этиологические факторы, повлекшие выделение зеленой мокроты, должен квалифицированный врач-пульмонолог. При обследовании обращают внимание на симметричность участия грудной клетки в акте дыхания, признаки легочной недостаточности, выслушивают характерные дыхательные шумы. Информативная диагностика заболеваний невозможна без лабораторных и инструментальных методов:
Дополнительно необходимы клинический и биохимический анализ крови, в которых обнаруживают признаки воспалительного процесса. Для уточнения диагноза выполняется МРТ легких. Чтобы осмотреть поверхность легочной ткани, рекомендована диагностическая торакоскопия. Если зеленая мокрота вызвана инфекцией полости носа, назначается консультация отоларинголога с проведением риноскопии и рентгенографии придаточных пазух.
Ингаляционная терапия
При появлении гнойной зеленой мокроты очень важно обеспечить очищение дыхательных путей от скопившегося секрета. Пациентам рекомендуют несколько раз в день находиться в положении для постурального дренажа, делать дыхательную гимнастику. Нельзя принимать противокашлевые препараты, которые усугубляют течение болезни. Зеленая мокрота бывает при серьезных инфекционных или хронических процессах, поэтому самолечение недопустимо.
Нетяжелые формы хронической патологии лечат амбулаторно. Заболевания, вызывающие зеленую мокроту, зачастую резко ухудшают состояние пациента, поэтому требуется госпитализация. Если возникают признаки дыхательной недостаточности, оказывается кислородная поддержка. Этиопатогенетическая терапия включает следующие группы лекарственных средств:
При неэффективности стандартных мероприятий прибегают к бронхоальвеолярному лаважу и аспирации гнойного секрета. При проведении лечебной бронхоскопии возможно внутрибронхиальное введение антибактериальных препаратов. Из физиотерапевтических методов активно рекомендуется вибрационный массаж грудной клетки, лекарственный электрофорез, ингаляции.
При бронхоэктатической болезни выполняют удаление пораженных участков легкого — сегментэктомию или лобэктомию. При осложненном течении пневмонии с развитием зон деструкции проводится их иссечение. При деструктивных формах туберкулеза показана кавернэктомия, торакопластика, плеврэктомия. Для больных с раком легкого хирургическое вмешательство является основным методом лечения и дополняется химиотерапией.
Зеленая мокрота возникает при долевой пневмонии, хроническом бронхите и бронхоэктатической болезни, туберкулезе. Реже причиной симптома выступают микозы легких, муковисцидоз, онкологические процессы. Густая зеленая мокрота встречается при хроническом гайморите. С диагностической целью применяются инструментальные (рентгенография, КТ легких, бронхоскопия) и лабораторные методики (микроскопическое и бактериологическое исследование мокроты, анализ крови). План лечения включает антибиотики, бронходилататоры, отхаркивающие препараты. Иногда назначается кислородная поддержка, хирургические вмешательства.
Отхаркивание зеленой мокроты — типичный признак сегментарной или крупозной пневмонии. Гнойное отделяемое с неприятным запахом появляется на 2-4 день заболевания. У больного начинается мучительный приступ кашля, после которого выделяется умеренное количество мокроты. Для пневмонии не характерно выделение гноя «полным ртом», как при деструктивном поражении легких.
Откашливание мокроты продолжается 1-2 недели. Постепенно количество зеленой слизи уменьшается, выделения становятся бело-желтыми, мутными. Помимо этого симптома человека беспокоит тупая болезненность в грудной клетке, усиливающаяся при кашле. Наблюдается фебрильная температура, общее недомогание, учащение дыхания. Пациенты избегают глубоких вдохов, чтобы не обострять боль в груди.
Зеленая густая мокрота в основном отделяется у людей, болеющих 4-5 лет и дольше. В бронхах формируются деформации, которые способствуют застою слизистого секрета и размножению в нем патогенной микрофлоры. Для хронической формы бронхита типично откашливание зеленой слизи по утрам после сна. У человека возникает мучительный кашлевой приступ, который завершается выделением мокроты. В течение дня симптом беспокоит редко.
В период обострения бронхита объем зеленой мокроты увеличивается до 200-300 мл за сутки. Пациенты предъявляют жалобы на усиление одышки, слабость и недомогание. Температура тела повышена. Кашель становится постоянным, сочетается с отхаркиваем густой желто-зеленой либо серо-зеленой слизи, имеющей неприятный запах. Обострение длится 2-3 недели, после чего количество зеленой мокроты уменьшается.
При этом заболевании возникает застой секрета в расширенных и деформированных бронхах, из-за чего он инфицируется патогенными бактериями. При обострениях болезни и кашлевых пароксизмах выделяется большой объем зеленого секрета со зловонным запахом. Усиленное отхождение слизи происходит после нахождения в положении лежа с опущенным головным концом или после дыхательной гимнастики.
Для периода ремиссии типична скудная слизисто-гнойная мокрота зеленого оттенка, которая выделяется отдельными плевками при кашлевом приступе. У страдающих бронхоэктатической болезнью отмечается хроническая гипоксия, поэтому пациенты жалуются на повышенную утомляемость, головокружения, деформацию концевых фаланг пальцев. Если патология возникает у детей, обычно выявляется отставание в физическом развитии.
Зеленая мокрота
В придаточных пазухах образуется густой зеленый секрет, который зачастую стекает по задней стенке глотки, вызывая кашлевой рефлекс. Приступообразный кашель чаще наблюдается утром, сразу после пробуждения, поскольку за ночь успевает скопиться большое количество выделений. Человека беспокоит боль и тяжесть на пораженной стороне лица, головные боли, усиливающиеся при наклонах туловища вперед.
Зеленоватый оттенок слизи характерен для обострения болезни и массивного поражения легочной ткани либо для присоединения вторичной инфекции. При туберкулезе симптом появляется на фоне повышения температуры тела, интенсивных болей в груди, ночной потливости. Больных беспокоят приступообразные пароксизмы кашля, сопровождающиеся выделением скудной зеленой мокроты, которая отличается неприятным запахом.
Симптомы заболевания выявляются в детском возрасте. В бронхах в больших количествах образуется вязкий секрет, который с трудом откашливается. Пациент выделяет мокроту после продолжительного мучительного кашля. Дыхательные пути очищаются гораздо лучше после пребывания в дренажном положении. Выделения густые и вязкие, имеют зеленый или серо-зеленый оттенок, могут содержать отдельные слизистые комочки.
Часто патология осложняется бронхитом или пневмонией, мокрота становится более жидкой и приобретает желто-зеленый цвет. Помимо влажного кашля больных беспокоит одышка, слабость, частые воспаления верхних дыхательных путей (синуситы, тонзиллиты) со специфической клинической картиной. При смешанной форме муковисцидоза присоединяются расстройства пищеварения.
Для грибковой пневмонии типична слизисто-гнойная зеленая мокрота, отхаркивающаяся в небольшом количестве. При аспергиллезе отделяемое имеет вид плотных грязно-зеленых комочков, смешанных со слизью, при зигомикозе симптом дополняется кровохарканьем или легочным кровотечением. Грибковые инфекции протекают с выраженной интоксикацией. Крайне тяжелое состояние больных характерно для микст-формы пневмомикозов, сопутствующего иммунодефицита.
При бронхопульмональном раке симптом возникает в периоде распада опухоли. Мокрота обильная, грязно-зеленая или сероватая, обладает резким зловонным запахом. Нередко в ней можно заметить бурые частицы легочной паренхимы или прожилки крови. Подобная клиническая картина наблюдается при раке легких или мелких бронхов. Прорастание опухоли с вовлечением в процесс плевры характеризуется сильными болями в пораженной части грудной клетки.
Выявлять этиологические факторы, повлекшие выделение зеленой мокроты, должен квалифицированный врач-пульмонолог. При обследовании обращают внимание на симметричность участия грудной клетки в акте дыхания, признаки легочной недостаточности, выслушивают характерные дыхательные шумы. Информативная диагностика заболеваний невозможна без лабораторных и инструментальных методов:
Дополнительно необходимы клинический и биохимический анализ крови, в которых обнаруживают признаки воспалительного процесса. Для уточнения диагноза выполняется МРТ легких. Чтобы осмотреть поверхность легочной ткани, рекомендована диагностическая торакоскопия. Если зеленая мокрота вызвана инфекцией полости носа, назначается консультация отоларинголога с проведением риноскопии и рентгенографии придаточных пазух.
Ингаляционная терапия
При появлении гнойной зеленой мокроты очень важно обеспечить очищение дыхательных путей от скопившегося секрета. Пациентам рекомендуют несколько раз в день находиться в положении для постурального дренажа, делать дыхательную гимнастику. Нельзя принимать противокашлевые препараты, которые усугубляют течение болезни. Зеленая мокрота бывает при серьезных инфекционных или хронических процессах, поэтому самолечение недопустимо.
Нетяжелые формы хронической патологии лечат амбулаторно. Заболевания, вызывающие зеленую мокроту, зачастую резко ухудшают состояние пациента, поэтому требуется госпитализация. Если возникают признаки дыхательной недостаточности, оказывается кислородная поддержка. Этиопатогенетическая терапия включает следующие группы лекарственных средств:
При неэффективности стандартных мероприятий прибегают к бронхоальвеолярному лаважу и аспирации гнойного секрета. При проведении лечебной бронхоскопии возможно внутрибронхиальное введение антибактериальных препаратов. Из физиотерапевтических методов активно рекомендуется вибрационный массаж грудной клетки, лекарственный электрофорез, ингаляции.
При бронхоэктатической болезни выполняют удаление пораженных участков легкого — сегментэктомию или лобэктомию. При осложненном течении пневмонии с развитием зон деструкции проводится их иссечение. При деструктивных формах туберкулеза показана кавернэктомия, торакопластика, плеврэктомия. Для больных с раком легкого хирургическое вмешательство является основным методом лечения и дополняется химиотерапией.
Зеленая мокрота возникает при долевой пневмонии, хроническом бронхите и бронхоэктатической болезни, туберкулезе. Реже причиной симптома выступают микозы легких, муковисцидоз, онкологические процессы. Густая зеленая мокрота встречается при хроническом гайморите. С диагностической целью применяются инструментальные (рентгенография, КТ легких, бронхоскопия) и лабораторные методики (микроскопическое и бактериологическое исследование мокроты, анализ крови). План лечения включает антибиотики, бронходилататоры, отхаркивающие препараты. Иногда назначается кислородная поддержка, хирургические вмешательства.
Отхаркивание зеленой мокроты — типичный признак сегментарной или крупозной пневмонии. Гнойное отделяемое с неприятным запахом появляется на 2-4 день заболевания. У больного начинается мучительный приступ кашля, после которого выделяется умеренное количество мокроты. Для пневмонии не характерно выделение гноя «полным ртом», как при деструктивном поражении легких.
Откашливание мокроты продолжается 1-2 недели. Постепенно количество зеленой слизи уменьшается, выделения становятся бело-желтыми, мутными. Помимо этого симптома человека беспокоит тупая болезненность в грудной клетке, усиливающаяся при кашле. Наблюдается фебрильная температура, общее недомогание, учащение дыхания. Пациенты избегают глубоких вдохов, чтобы не обострять боль в груди.
Зеленая густая мокрота в основном отделяется у людей, болеющих 4-5 лет и дольше. В бронхах формируются деформации, которые способствуют застою слизистого секрета и размножению в нем патогенной микрофлоры. Для хронической формы бронхита типично откашливание зеленой слизи по утрам после сна. У человека возникает мучительный кашлевой приступ, который завершается выделением мокроты. В течение дня симптом беспокоит редко.
В период обострения бронхита объем зеленой мокроты увеличивается до 200-300 мл за сутки. Пациенты предъявляют жалобы на усиление одышки, слабость и недомогание. Температура тела повышена. Кашель становится постоянным, сочетается с отхаркиваем густой желто-зеленой либо серо-зеленой слизи, имеющей неприятный запах. Обострение длится 2-3 недели, после чего количество зеленой мокроты уменьшается.
При этом заболевании возникает застой секрета в расширенных и деформированных бронхах, из-за чего он инфицируется патогенными бактериями. При обострениях болезни и кашлевых пароксизмах выделяется большой объем зеленого секрета со зловонным запахом. Усиленное отхождение слизи происходит после нахождения в положении лежа с опущенным головным концом или после дыхательной гимнастики.
Для периода ремиссии типична скудная слизисто-гнойная мокрота зеленого оттенка, которая выделяется отдельными плевками при кашлевом приступе. У страдающих бронхоэктатической болезнью отмечается хроническая гипоксия, поэтому пациенты жалуются на повышенную утомляемость, головокружения, деформацию концевых фаланг пальцев. Если патология возникает у детей, обычно выявляется отставание в физическом развитии.
Зеленая мокрота
В придаточных пазухах образуется густой зеленый секрет, который зачастую стекает по задней стенке глотки, вызывая кашлевой рефлекс. Приступообразный кашель чаще наблюдается утром, сразу после пробуждения, поскольку за ночь успевает скопиться большое количество выделений. Человека беспокоит боль и тяжесть на пораженной стороне лица, головные боли, усиливающиеся при наклонах туловища вперед.
Зеленоватый оттенок слизи характерен для обострения болезни и массивного поражения легочной ткани либо для присоединения вторичной инфекции. При туберкулезе симптом появляется на фоне повышения температуры тела, интенсивных болей в груди, ночной потливости. Больных беспокоят приступообразные пароксизмы кашля, сопровождающиеся выделением скудной зеленой мокроты, которая отличается неприятным запахом.
Симптомы заболевания выявляются в детском возрасте. В бронхах в больших количествах образуется вязкий секрет, который с трудом откашливается. Пациент выделяет мокроту после продолжительного мучительного кашля. Дыхательные пути очищаются гораздо лучше после пребывания в дренажном положении. Выделения густые и вязкие, имеют зеленый или серо-зеленый оттенок, могут содержать отдельные слизистые комочки.
Часто патология осложняется бронхитом или пневмонией, мокрота становится более жидкой и приобретает желто-зеленый цвет. Помимо влажного кашля больных беспокоит одышка, слабость, частые воспаления верхних дыхательных путей (синуситы, тонзиллиты) со специфической клинической картиной. При смешанной форме муковисцидоза присоединяются расстройства пищеварения.
Для грибковой пневмонии типична слизисто-гнойная зеленая мокрота, отхаркивающаяся в небольшом количестве. При аспергиллезе отделяемое имеет вид плотных грязно-зеленых комочков, смешанных со слизью, при зигомикозе симптом дополняется кровохарканьем или легочным кровотечением. Грибковые инфекции протекают с выраженной интоксикацией. Крайне тяжелое состояние больных характерно для микст-формы пневмомикозов, сопутствующего иммунодефицита.
При бронхопульмональном раке симптом возникает в периоде распада опухоли. Мокрота обильная, грязно-зеленая или сероватая, обладает резким зловонным запахом. Нередко в ней можно заметить бурые частицы легочной паренхимы или прожилки крови. Подобная клиническая картина наблюдается при раке легких или мелких бронхов. Прорастание опухоли с вовлечением в процесс плевры характеризуется сильными болями в пораженной части грудной клетки.
Выявлять этиологические факторы, повлекшие выделение зеленой мокроты, должен квалифицированный врач-пульмонолог. При обследовании обращают внимание на симметричность участия грудной клетки в акте дыхания, признаки легочной недостаточности, выслушивают характерные дыхательные шумы. Информативная диагностика заболеваний невозможна без лабораторных и инструментальных методов:
Дополнительно необходимы клинический и биохимический анализ крови, в которых обнаруживают признаки воспалительного процесса. Для уточнения диагноза выполняется МРТ легких. Чтобы осмотреть поверхность легочной ткани, рекомендована диагностическая торакоскопия. Если зеленая мокрота вызвана инфекцией полости носа, назначается консультация отоларинголога с проведением риноскопии и рентгенографии придаточных пазух.
Ингаляционная терапия
При появлении гнойной зеленой мокроты очень важно обеспечить очищение дыхательных путей от скопившегося секрета. Пациентам рекомендуют несколько раз в день находиться в положении для постурального дренажа, делать дыхательную гимнастику. Нельзя принимать противокашлевые препараты, которые усугубляют течение болезни. Зеленая мокрота бывает при серьезных инфекционных или хронических процессах, поэтому самолечение недопустимо.
Нетяжелые формы хронической патологии лечат амбулаторно. Заболевания, вызывающие зеленую мокроту, зачастую резко ухудшают состояние пациента, поэтому требуется госпитализация. Если возникают признаки дыхательной недостаточности, оказывается кислородная поддержка. Этиопатогенетическая терапия включает следующие группы лекарственных средств:
При неэффективности стандартных мероприятий прибегают к бронхоальвеолярному лаважу и аспирации гнойного секрета. При проведении лечебной бронхоскопии возможно внутрибронхиальное введение антибактериальных препаратов. Из физиотерапевтических методов активно рекомендуется вибрационный массаж грудной клетки, лекарственный электрофорез, ингаляции.
При бронхоэктатической болезни выполняют удаление пораженных участков легкого — сегментэктомию или лобэктомию. При осложненном течении пневмонии с развитием зон деструкции проводится их иссечение. При деструктивных формах туберкулеза показана кавернэктомия, торакопластика, плеврэктомия. Для больных с раком легкого хирургическое вмешательство является основным методом лечения и дополняется химиотерапией.
Если у человека простуда или грипп, то они часто сопровождаются кашлем. Он часто бывает с бывает с выделениями. Мокрота - это жидкость, которая отхаркивается. Она может быть разного цвета. Встречается прозрачная мокрота, белая, желтая или зелёная. Также зеленая мокрота при кашле может содержать другие выделения, например, кровь или гной. Ещё она может иметь какой-либо запах. По тому, какого цвета мокрота при кашле выделяется у человека, можно определить характер его заболевания. По изменениям цвета и состава ее можно следить за изменением состояния больного как в лучшую, так и худшую стороны.
Следует знать, что у здорового человека может вырабатываться ежедневно до 100 миллитров специального бронхиального секрета. Данная жидкость также может частично выходить вместе с кашлем, обычно это происходит утром. Но она имеет прозрачную структуру, не содержит примесей и не пахнет. Выделение данной мокроты также может вызвать кашель. Но он не связан с каким-либо заболеванием и имеет физиологический характер. Некоторые маленькие детки имеют такой вид кашля.
В том случае, когда организм человека заражён каким-либо заболеванием, в жидкость, которая образовывается в лёгких, попадают микроэлементы, которые способствуют возникновению мокроты зеленого или желтого цвета. Кашель может возникать по причине присутствия в организме разных болезней. Для того чтобы узнать, каким заболеванием заражён организм человека, необходимо определить, какой характер имеет кашель. Он может быть мокрым или сухим, жёстким или мягким и так далее. Также важно, выделяется ли зеленая мокрота при кашле или нет. Если это происходит, то нужно посмотреть, есть ли в ней ещё какие-то примеси, имеет ли она запах. Если мокрота зеленого цвета при кашле, это говорит о том, что в организме что-то не в порядке, возможно, есть воспалительный процесс. Его нужно срочно устранить. Это значит, что требуется правильное лечение.
Довольно часто люди не замечают, что у них выделяется мокрота зеленая. Они надеются на то, что все пройдёт само собой, либо вообще не акцентируют на этом внимание.
Но в действительности зеленая мокрота при кашле должна стать сигналом того, что в организме присутствует серьезное заболевание, и для его точного диагностирования следует показаться врачу, чем быстрее, тем лучше, так как выявление болезни на ранней стадии обеспечивает возможность принять все необходимые меры по быстрейшему выздоровлению. Следует знать, что мокрота зеленого цвета при кашле может сопровождаться повышенной температурой. Но также может выделяться и без нее. Второй случай говорит о том, что заболевание проходит в лёгкой форме.
Почему появляется без температуры зелёная мокрота при кашле? Причины могут быть разные. Сейчас их детально рассмотрим.
Если у человека отхаркивается зелёная мокрота, а температура тела не повышается, это значит, что организм человека поражён лёгкой формой абсцесса. Также подобное явление может свидетельствовать о начале такого заболевания, как гангрена.
Еще почему отходит зеленая мокрота при кашле? Такое явление указывает на то, что в организме идёт воспалительный процесс. Поэтому при дальнейшем обследовании может быть диагностирован гайморит или воспаление бронхов. Зелёный цвет мокроты является следствием возникновения инфекции в организме.
Трахеобронхит может вызвать появление подобных выделений. Данное заболевание начинается просто с насморка, которому человек может не придать большого значения. Но затем он отпускается в бронхи, и начинает отходить зеленая мокрота при кашле. Отметим, что выделения имеют специфический запах.
Кашель с зеленой мокротой у взрослых без повышенной температуры тела указывает на то, что человек может быть болен одним из нижеперечисленных заболеваний.
В детском возрасте появление зеленой мокроты может быть следствием глистных инвазий, сухого воздуха в помещениях. Также организм может таким образом отреагировать на какие-либо химические продукты, которые попали в него. Стресс и нервное перевозбуждение ребёнка могут вызвать у него мокроту зеленого цвета. Присутствие какого-либо инородного тела в лёгких. Такое заболевание, как коклюш, является причиной зелёных отхаркиваний. Какие-либо нарушения, связанные с работой желудка или кишечника, являются причиной того, что в организме ребенка появляется зеленая мокрота при кашле. Лечение должно быть начато незамедлительно, так как детский организм не настолько крепок, как взрослый.
Зелёная мокрота является следствием какого-либо заболевания. А если при этом у человека поднимается температура тела, то это признак того, что организм начал бороться с недугом. Давайте разберемся в причинах подобных изменений.
Какие болезни характеризуются такими симптомами, как повышенная температура, кашель с зеленой мокротой? Прежде всего, это может быть абсцесс легких. Также зеленая мокрота может свидетельствовать о таких недугах, как отек лёгких и воспаление лёгких. Бронхиальная астма имеет подобные симптомы. Инфаркт и рак лёгких можно предполагать по таким же признакам. Воспаление бронхов сопровождается повышением температуры тела и такими выделениями.
А сильный кашель с зеленой мокротой - это основные симптомы острого бронхита. При этом выделения слизисто-гнойные.
Самым лучшим способом решения проблемы является визит к врачу. Даже если у человека зеленая мокрота при кашле без температуры, ему незамедлительно стоит обратиться к доктору. Такие выделения являются сигналом того, что в организме присутствует какая-то инфекция. Поэтому для ее устранения нужно провести лечение. Назначить нужные медикаменты может только врач по результатам обследования больного.
Не стоит заниматься самолечением, так как из вышесказанного понятно, что причин возникновения зеленой мокроты может быть несколько. Поэтому важно, чтобы врач поставил точный диагноз и назначил лечение, которое приведёт к скорейшему выздоровлению пациента. Встречаются случаи, когда у человека присутствует зеленая мокрота без кашля.
Для того чтобы лечение было эффективным, необходимо соблюдать нижеперечисленные рекомендации. Прежде всего, необходимо диагностировать причину появления мокроты.
То есть врач должен поставить точный диагноз. При лечении соблюдать рекомендации доктора по приему медикаментов. А именно дозировку и схему лечения. Также осуществлять другие назначенные процедуры.
Прежде всего, необходимо добиться уменьшения количества мокроты в организме. Если количество зеленых выделений уменьшится, это будет признак того, что лечение идёт в правильном направлении. Также признаком улучшения состояния здоровья является более жидкая консистенция мокроты.
Рекомендации по лечению:
Лечение мокроты прежде всего связано с причинами ее появления. Поэтому при обращении к врачу больному назначается обследование.
Как правило, оно включает в себя сдачу анализов, УЗИ, рентген и прочие мероприятия, позволяющие точно поставить диагноз.
Прежде всего необходимо выявить причину появления мокроты. Если в организме малыша присутствует инфекция, то необходимо пропить курс антибиотиков. Какие именно необходимо давать ребёнку, определит лечащий врач в зависимости от типа заболевания. Если у малыша диагностирован бронхит, то ему назначают препараты, которые будут помогать отхаркивать мокроту. А вот средства от кашля, наоборот, будут ее заглушать. Если у ребёнка выявлены такие заболевания, как туберкулёз, отек лёгкого, пневмония, то лечение проводится в стационаре под наблюдением врачей.
Какой цвет мокроты на какое заболевание указывает?
Если заболевание, из-за которого появляется зеленая мокрота, диагностировано правильно, то выздоровление пойдёт быстро. Любому человеку важно заботиться о своем организме, следить за ним и осуществлять профилактические мероприятия с целью предупреждения каких-либо болезней. В целях профилактики, прежде всего, необходимо вести здоровый образ жизни. А именно, заниматься физкультурой, проводить время на свежем воздухе, ходить пешком, посещать плавательный бассейн. Затем необходимо правильно питаться. Нужно, чтобы в рационе человека присутствовали продукты, наполненные микроэлементами и витаминами.
Следует соблюдать режим дня, особенно это касается маленьких детей. Но и взрослым людям рекомендуется выделять время на сон не менее 8 часов в сутки. Нужно отказаться от таких привычек, как курение и алкоголь. Так как они способствуют понижению иммунитета организма. А это явление приводит к возникновению различных заболеваний.
Теперь вы знаете, почему появляется зеленая мокрота при кашле. Мы рассмотрели разные причины такого явления. Как видите, этот симптом может быть признаком серьезной болезни. Поэтому, если вы заметили у себя зеленую мокроту, не ждите, а сразу же отправляйтесь к доктору, чтобы он обследовал вас, назначил необходимые анализы, исследования, определил точный диагноз и прописал подходящие препараты.
Боль в грудной клетке. Боль может носить разнообразный характер. Она может быть постоянной или усиливаться на вдохе. Боль может иррадиировать в шею, плечо, лопатку. Боль в грудной клетке игнорировать нельзя, поскольку она может быть проявлением не только «пресловутого остеохондроза», или «межреберной невралгии», а гораздо более серьезных и опасных заболеваний. Кроме того, боль в груди может иметь настоящую причину вовсе и не в грудной клетке, а, например, в животе или забрюшинном пространстве. Боль в груди – это повод для обращения к врачу, а не для самолечения в виде бездумного и бесконтрольного употребления таблеток и разогревающих мазей.
Кашель и мокрота. Кашель бывает сухой (когда мокрота не откашливается) и влажный (с отхождением мокроты). Кашель – это один из наиболее постоянных симптомов легочной патологии, хотя и не строго обязательный. Кашлем могут сопровождаться не только заболевания легких, но и болезни сердца, прием некоторых лекарственных препаратов, болезни периферических нервов, желудка и пищевода и т.д. Мокрота, которую пациент откашливает, имеет свои характеристики, которые могут помочь в диагностике. Например, важен цвет мокроты. Слизистая мокрота – белая и (или) прозрачная, гнойная мокрота имеет цвет от светло-желтого до зеленого. При наличии крови в мокроте, она может быть от алой до ржавой или коричневой. Важен так же запах мокроты. Зловонный гнилостный запах – свидетельствует о деструктивных процессах в легких. К сожалению, зачастую пациенты пренебрегают обращением к врачу, считая, что ежедневный кашель это обычное явление «Я курю-значит кашляю», «Да, подкашливаю, надо будет обратиться». К сожалению, нередко при несвоевременном обращении помочь больному трудно, а бывает что и невозможно.
Одышка и удушье. Пожалуй, это единственная жалоба, которая не позволяет откладывать в долгий ящик визит к врачу. Одышка может быть при физической нагрузке, может беспокоить пациента в покое и даже во сне. Бывает, что одышка усиливается или возникает при контакте с резкими запахами или домашними животными. Некоторые больные одышку «списывают» на возраст, массу тела, курение, усталость. Причин для одышки очень много. Это могут быть: болезни легких (астма, ХОБЛ, бронхит, туберкулез, рак и т.д.), болезни сердца (миокардит, аритмия, ИБС, сердечная недостаточность, пороки сердца), болезни крови (анемия, эритрэмия), болезни сосудов (тромбоэмболия легочной артерии, легочные васкулиты, легочная артериальная гипертензия), болезни почек (гломерулонефрит, пиелонефрит, поликистоз почек), болезни обмена веществ (ожирение) и многое, многое другое. Для того, что бы выявить причину одышки необходимо пройти углубленное обследование, которое позволит поставить правильный диагноз и начать лечение. Одышка – это ВСЕГДА ГРОЗНЫЙ СИМПТОМ, требующий немедленного обращения за помощью.
Храп. К сожалению, храпу у нас в стране уделяют внимание исключительно как к неудобство для окружающих, а не симптому заболевания. На самом деле у каждого пятого жителя земли после 30 лет – храп является симптомом тяжелого заболевания – синдром обструктивного апноэ сна или сокращенно СОАС. Это заболевание повышает в десятки раз риск смерти от инфаркта или инсульта, является причиной ощущения хронической усталости и разбитости. Для того, чтобы определить угрожает ли храп Вам и Вашему здоровью, необходимо обратиться к врачу и пройти обследование.
Как видно из многообразия болезней и симптомов, провести диагностику болезней органов дыхания самостоятельно (при помощи интернета, справочников, знакомых) сложно. При возникновении любого из вышеперечисленных симптомов следует обратиться к врачу-пульмонологу.
Ларинготрахеит — это инфекционно-воспалительное поражение гортани и трахеи, сопровождающееся признаками острой респираторной инфекции.
У взрослых ларинготрахеит проявляется нарушениями дыхания и мучительным кашлем, а у детей может проявляться признаками тяжелого осложнения — ложного крупа.
Обычно ларинготрахеит развивается у детей, хотя могут болеть и взрослые. Зачастую ларинготрахеит является осложнением острой респираторной инфекции или возникает при снижении иммунной защиты либо в области дыхательной системы, либо всего организма в целом. Заболевания могут возникать каждое по отдельности – ларингит или трахеит, но обычно из-за особенностей строения органов протекают вместе, и дают сходные клинические проявления.
Трахея выполняет функцию воздухо-проводящей трубки и при воспалении может возникать отек в области ее слизистой оболочки. Это приводит к образованию трудно отделяемого содержимого, раздражающего рецепторы и нарушающего проведение воздушных масс.
Гортань же, помимо воздухо-проводящей функции, играет роль еще и голосообразовательного элемента. За счет голосовых связок. Потоки воздуха и колебания связок создают определённый звук, слышимый ухом.
При воспалении голосовые связки повреждаются и отекают, а область околосвязочной клетчатки начинает накапливать жидкость, и сдавливать область гортани.
Может возникнуть осложнение – ложный круп (отек со сдавлением дыхательных путей и удушьем).
Выделяют острые и хронические ларинготрахеиты. Острый ларинготрахеит разделяется на
Первичный острый ларинготрахеит может иметь три варианта течения:
По течению острый ларинготрахеит может быть непрерывным или волнообразным.
Хронический ларинготрахеит возникает при неправильном лечении острого или в отсутствие его лечения. Часто возникает при профессиональном перенапряжении связок.
Острый ларинготрахеит проявляет себя на фоне ОРВИ, начинаясь остро или постепенно. Возникают:
По мере развития процесса кашель становится влажным, менее болезненным, с большим количеством мокроты слизисто-гнойного характера.
Могут среагировать шейные лимфоузлы – они становятся болезненными и увеличенными. При прослушивании легких отмечаются жесткое дыхание и сухие хрипы в проекции трахеи.
Хронический ларинготрахеит возникает постепенно, основные симптомы:
Обострения хронического ларинготрахеита могут возникать при гормональных перестройках у женщин, при переохлаждении, после стрессов, после сильных нагрузок на связки – при крике, пении с надрывом.
При хроническом ларинготрахеите кашель обычно постоянный, с небольшим отделением мокроты, а на фоне обострений приступы кашля учащаются и мокроты становится больше. На фоне кашля, в области трахеи и гортани может быть чувство зуда и сухости.
Основа диагноза это типичные жалобы пациента – хриплый голос, сухой кашель и боли за грудиной, а также осмотр и прослушивание легких и области трахеи.
Дополняется диагноз проведением микро-ларингоскопии и трахеоскопии – осмотр голосовых связок и гортани при помощи специального аппарата. Проводится посев мокроты с определением возбудителя, при необходимости назначаются рентген и КТ области гортани и трахеи.
При хроническом ларинготрахеите необходимо проведение ларингоскопии с забором кусочка ткани на биопсию с целью исключения рака, а при возникновении хрипов – рентген грудной клетки с исключением пневмонии и бронхита.
Важно отличать ларинготрахеит от инородного тела гортани и трахеи от дифтерии и папилломатоза гортани, заглоточных абсцессов.
Лечением ларинготрахеита занимаются ЛОР-врачи, при неосложненном течении лечение проводится амбулаторно, под контролем врача поликлиники.
При остром или обостренном хроническом процессе для облегчения кашля необходим прием большого количества теплых жидкостей в виде чая, компотов. Воздух в помещении требует увлажнения и прохлады.
При вирусной природе болезни назначают противовирусную и иммуномодулирующую терапию. При микробном процессе – антибиотики широкого спектра действия.
Дополняет лечение прием:
При хроническом процессе на фоне выше приведенного лечения поводится иммуномодулирующая терапия, назначение повышенных доз витаминов, массажей, ингаляций с лекарственными травами и физиотерапии.
Прогноз при ларинготрахеите благоприятный, однако, у людей, чья профессия связана с пением или длительными разговорами ларинготрахеит может нарушать голосообразование, и становиться причиной проф. непригодности.
Кашляю гнойной мокротой. У меня тошнотворный привкус во рту. Ничего не беспокоит, кроме кашля, что делать дальше?
препарат. врач Ивона Виткевич
специалист по болезням легких
Заведующий отделением болезней легких и туберкулеза Специализированной больницы. проф. А. Соколовский в Щецине
Воеводский консультант в области болезней легких и туберкулеза в Западно-Поморском воеводстве
Гнойные выделения чаще всего являются выражением колонизации бронхов или придаточных пазух носа бактериями.Если это проявление инфекций пазух или бронхов, оно чаще всего сопровождается лихорадкой, мышечными болями, а иногда головными болями или хрипами. Отсутствие этих симптомов исключает достаточно острую респираторную инфекцию.
Гнойная мокрота также периодически возникает у больных хронической обструктивной болезнью легких (ХОБЛ), при которой наиболее обильное отхаркивание происходит утром, сразу после пробуждения. Однако наиболее частой причиной хронического отхаркивания гнойной мокроты без других клинических симптомов являются бронхоэктазы.Бронхоэктазы – это стойкое расширение дыхательных путей с утратой эластических элементов. Спред может быть:
Врожденный:
Приобретено в связи с:
Бронхоэктазы быстро колонизируются многочисленными бактериями, самые распространенные: Haemophilus infulenzae и Moraxella catarrhalis и более трудно эрадикируемые (элиминационные) стрептококки и синемасляная палочка.
Начало заболевания, если только не начинается тяжелое инфицирование, обычно довольно скрытное. Доминирует кашель с отхаркиванием мокроты, количество которой постепенно увеличивается. В дальнейшем развиваются частые инфекции дыхательных путей, в том числе пневмония, а в случае неадекватного лечения и слишком частой эмпирической антибактериальной терапии может возникнуть суперинфекция грибами. Диагноз ставится на основании рентгенографии органов грудной клетки, дополненной компьютерной томографией высокого разрешения (CTWR).Лечение включает целенаправленную антибактериальную терапию, основанную на антибиотикограмме, отхаркивающие средства и, что особенно важно, респираторную реабилитацию с позиционным дренированием.
Отсюда следует, что отхаркивание гнойной мокроты нельзя игнорировать, особенно если оно продолжается более шести недель после заражения. Необходимо посетить врача, который на основании подробного опроса назначит анализы, особенно спирометрию для диагностики или исключения хронической обструктивной болезни легких (ХОБЛ), рентгенографию органов грудной клетки, при необходимости дополненную томографией органов грудной клетки (вариант ХОБЛ) и бактериологическое исследование отхаркиваемой мокроты.
Мокрота в горле представляет собой густое липкое вещество, доставляющее дискомфорт – больные, борющиеся с этим неприятным недугом, часто жалуются на закупорку горла, вынуждены отхаркивать выделения, а иногда также имеют проблемы со свободным дыханием. Многих интересует, каковы основные возбудители мокроты в горле. О чем говорят желтые, зеленые, черные или красные выделения? Как бороться с этим состоянием и когда стоит обратиться к врачу?
Прежде чем мы представим наиболее распространенные причины мокроты в горле, стоит объяснить, что такое мокрота на самом деле (лат. мокрота ). Это густое вещество вязкой консистенции, представляющее собой физиологический секрет дыхательных путей, вырабатываемый слизистыми оболочками. В случае инфекции мокрота защищает клетки от вредоносных патогенов и действует как увлажнитель тканей. Часто мокрота в горле вызывает кашлевой рефлекс, вызывает тошноту и неприятный запах изо рта. Задержка, чрезмерная продукция или дренирование выделений по стенке глотки указывает на болезненные состояния - на что?
При избытке мокроты в глотке больные часто вынуждены откашливаться, а иногда даже отхаркивать слизь. Многие люди, которые часто борются с проблемой секреции в горле, задаются вопросом, откуда берется мокрота. Каковы наиболее распространенные причины мокроты в горле? Часто наличие мокроты в горле связано с перенесенной ранее вирусной или бактериальной инфекцией – этот недуг наблюдается у взрослых и детей, недавно переболевших гриппом или простудой (характерное явление – отхаркивание белой мокроты по утрам).Нередко причиной мокроты является также насморк, т.е. ринит и аллергия. О чем свидетельствует белая, желтая, зеленая, красная или черная мокрота в горле? О каком заболевании свидетельствует изменение цвета выделений? Странный цвет мокроты может быть предвестником различных заболеваний.
Кашель с кровянистой мокротой и охриплость голоса могут быть связаны с раком легких. Медицинский термин для этого — кровохарканье. Конечно, отхаркивание слизи с кровью и осиплость голоса – не единственные симптомы рака легких, к другим симптомам этого коварного заболевания относятся кашель, одышка и свистящее дыхание (обычно оно возникает при выдохе больного).Если вы знаете об этих потенциальных симптомах, немедленно обратитесь к врачу. Стоит добавить, что курение табака является одной из основных причин рака легких.
Красный цвет мокроты в горле может быть следствием сужения или закупорки легочной артерии, т.е. легочная эмболия. Кровохарканье часто сопровождается сухим кашлем, учащением пульса, сильной одышкой и болью в груди. В более тяжелых случаях возникают обмороки и обмороки.Около 1/3 больных также имеют симптомы тромбоза глубоких вен — отек, боль и покраснение на одной стороне голени.
Наличие мокроты в окровавленном горле иногда является проявлением саркоидоза (также называемого болезнью Бенье-Бека-Шаумана), который атакует иммунную систему, образуя воспалительные узелки, так называемые гранулемы (часто вовлекающие легкие). Помимо кровохарканья, больных беспокоят одышка, кашель, боли в суставах и мышцах. Точная этиология этого состояния до сих пор не известна.Саркоидозом чаще всего болеют молодые люди в возрасте 20-29 лет.
Зеленовато-желтые выделения из зева и кашель характерны для бронхита. Эта популярная инфекция нижних дыхательных путей может быть вызвана бактериями или вирусами (например, аденовирусами, вирусами парагриппа, вирусами герпеса, риновирусами). Зеленоватый цвет мокроты указывает на бактериальную инфекцию. Другими распространенными симптомами являются слабость, субфебрилитет или лихорадка и мышечные боли.
Черная мокрота в горле возникает у людей, проживающих и работающих в сильно загрязненных районах. Может быть следствием пневмокониоза - профессионального заболевания горняков, которые в результате вдыхания угольной пыли оседают в легких, вызывая патологические изменения (фиброз и потерю эластичности). Стоит добавить, что черную слизь могут отхаркивать и заядлые курильщики.
Хроническая обструктивная болезнь легких (ХОБЛ), возникающая у курильщиков, является причиной желтых гнойных выделений из горла.Это тяжелое и прогрессирующее состояние вызывает одышку, кашель, свистящее дыхание и чувство стеснения в груди. Если вы хотите остановить развитие этой смертельной болезни, вы должны полностью бросить курить.
Белая мокрота в горле может быть симптомом гастроэзофагеальной рефлюксной болезни (ГЭРБ), при которой кислотный рефлюкс из желудка попадает обратно в пищевод. Люди, имеющие этот тип проблемы, также часто жалуются на ком в горле, пустую и кислую отрыжку, осиплость голоса, сухой кашель, боли в желудке.От рефлюкса часто страдают пациенты с ожирением, злоупотребляющие алкоголем, беременные женщины и диабетики.
Абсцесс легкого — это редкое заболевание, которое является либо осложнением пневмонии, либо симптомом рака легкого. Развивается в паренхиме легкого. Больные отхаркивают гнойную желтую мокроту, отмечают озноб, кашель и высокую температуру. Возможность метастазов и осложнений означает, что это заболевание не следует недооценивать (при неэффективности антибактериальной терапии может потребоваться удаление части легкого).
Успешному удалению мокроты из зева должна предшествовать соответствующая диагностика. Только зная источник проблемы со здоровьем, можно успешно ее устранить. Как мы можем избавиться от мокроты, если мы знаем, что это связано с сезонной инфекцией? Что касается фармакотерапии, в аптеках есть множество безрецептурных препаратов от мокроты, которые помогают разжижать слизь. В качестве профилактики стоит укреплять иммунитет приемом препаратов с экстрактом свежих листьев алоэ вера, обладающих иммуностимулирующими свойствами.Однако если мокрота бактериального происхождения, врач назначит антибактериальную терапию. Если причиной обильного выделения мокроты является аллергия, ограничьте контакт с аллергеном и обратитесь к аллергологу.
Таким образом, мокрота в горле может быть проявлением легких заболеваний, таких как ринит, простуда, бронхит, или может сигнализировать о серьезных заболеваниях, таких как рак легких, саркоидоз или абсцесс легких. Если ощущение остаточной мокроты сохраняется более 2 недель и мы наблюдаем другие симптомы заболевания – разумным шагом будет немедленное посещение терапевта, который на основании подробного анамнеза и физикального осмотра установит источник недомоганий. и реализовать оптимальную лечебную терапию.
препарат. Михал Домбровский 9000 3
.
Мокрота в горле или секрет, стекающий по задней стенке глотки, — неприятное ощущение, часто сопровождающееся попыткой откашляться — более или менее действенной.Иногда может сопровождаться охриплостью по утрам, обычно после пробуждения - отхаркивание мокроты наиболее интенсивно в это время суток из-за лежачего положения во время сна.
Проблемы с горлом, такие как ком в горле, могут сопровождаться изменением тембра голоса, а также снижением вокальных способностей или тишиной. Пострадавший имеет хриплый голос, пониженный тон голоса и может даже бороться с его исчезновением.
Сигналом тревоги всегда должна быть мокрота с кровью из горла - она может указывать на возможную бактериальную суперинфекцию или сопровождать вирусную инфекцию, но также является потенциальным предвестником других более серьезных заболеваний.
Независимо от количества крови любое кровохарканье следует тщательно диагностировать. Курильщики производят больше слизи - перепроизводство слизи является защитным механизмом организма от вредных соединений, содержащихся в сигаретах. Также стоит упомянуть, что у хронически больных людей, употребляющих ингаляционные стероидные препараты, чаще развивается такая охриплость - это побочный эффект ингаляции стероидов. Однако чаще всего основной причиной является инфекция — обычно сначала вирусная, а затем бактериальная.
Остаточная мокрота является распространенным симптомом простуды и других вирусных инфекций верхних дыхательных путей. Наличие выделений, слизи или мокроты в горле является следствием продолжающегося воспаления в горле, но не только. Стекание выделений по горлу может сопровождать гайморит или ринит – тогда стоит позаботиться о правильном лечении воспаления в пазухах. Мы также можем выделить психосоматические основы мокроты.Общие психосоматические заболевания включают, среди прочего, бронхиальная астма, язвенная болезнь или психогенная дисфония - нарушение голоса, вызванное, среди прочего, хронический стресс.
Стоит помнить о нескольких важных правилах, первое из которых – повышенный приток жидкости – это облегчает разжижение выделений и подогрев горла и позволяет избежать выхода на улицу без шарфа. Также следует позаботиться о правильном увлажнении и не допускать обезвоживания горла, что в отопительный сезон бывает затруднительно – поможет увлажнитель воздуха.
В случае мокроты в горле сработают и домашние средства, такие как луковый сироп, чесночный, медовый и лимонный сиропы - известные хиты осени и зимы. Альтернативой могут быть: теплый настой имбиря, тимьяновый чай с отхаркивающими свойствами или настой шалфея с вяжущими и антисептическими свойствами.
Несколько правил при попытках вылечить мокроту в горле:
Среди имеющихся на аптечной полке средств, которые помогут избавиться от мокроты из горла, можно найти смеси солей - в виде ингаляций, леденцов или шипучих таблеток, а также порошок для растворения и полоскания горла. Солевые смеси содержат комплекс катионов и анионов различных элементов, ответственных за разжижение густого секрета за счет осмоса (более высокая концентрация солей вызывает перенос воды).Разжижение слизи этими средствами способствует размягчению комков в горле. Здесь, однако, люди на диете с низким содержанием соли должны проявлять осторожность.
Хорошо известные травы, такие как плющ, также могут помочь - сироп плюща от остаточного секрета в горле, гортани или бронхах отлично подойдет. Так же, как примула, тимьян или мать-и-мачеха. Есть также комбинации трав: мать-и-мачеха и чабрец, а также чабрец, мята и шалфей. Среди трав от охриплости можно выделить и исландский лишайник, который увлажняет горло и применяется при сухом кашле.
Вы также можете найти полезные «аптечные леденцы» с эфирными маслами, такие как хвойные леденцы или пастилки с ароматизирующим маслом.
В случае наличия мокроты в бронхиальных путях, глотке и гортани нецелесообразно применять средства, подавляющие рефлекс отхаркивания! Когда мы откашливаем большое количество иногда окрашенной мокроты, это может показаться патологическим, но это основной защитный рефлекс.
С его помощью очищаются дыхательные пути человека - мы можем усилить этот отхаркивающий эффект, используя отхаркивающие средства или муколитики (разжижающие слизь):
Это ингредиенты популярных лекарств от влажного (продуктивного) кашля.
Охриплость и другие заболевания горла, длящиеся более нескольких дней, обычно требуют консультации врача и более детальной диагностики.
Известно, что большинство инфекций этого типа вызываются вирусами, а длительное воспаление является хорошей средой для других возбудителей, например бактерий.Мокрота в горле всегда что-то холодное? Не обязательно! Иногда охриплость может сопровождать кислотный рефлюкс – повышенное выделение слизи является защитной реакцией на кислотное содержимое, выбрасываемое в рот, – стоит рассмотреть эту возможность. Ваш врач может назначить препараты для снижения кислотности желудка (препараты из группы так называемых ингибиторов протонной помпы).
Таким образом, длительные заболевания горла с осиплостью голоса и застоем слизи могут свидетельствовать о:
Для исключения некоторых заболеваний врач назначит соответствующие анализы, такие как компьютерная томография придаточных пазух носа или рентген придаточных пазух и посев отделяемого. В случае охриплости, связанной с заболеваниями щитовидной железы - исследование тиреоидных гормонов.
.90 000 Первые симптомы ХОБЛ - на что обратить внимание!Одна из причин, по которой ХОБЛ является таким опасным заболеванием, заключается в том, что ее выявляют слишком поздно. Во всем мире миллионы людей не знают, что они больны. Они узнают о своем заболевании, когда болезнь уже находится в запущенной стадии и больной попадает в реанимационное отделение с острой дыхательной недостаточностью.
Почему это происходит? Почему в нынешний век передовой медицины такое серьезное заболевание дыхательной системы выходит из-под контроля даже опытных врачей? Ответ прост, первые симптомы развивающейся ХОБЛ весьма неспецифичны.Это означает, что они «замаскированы» другими заболеваниями или настолько «мягки», что сами больные не осознают, что в их организме происходит что-то тревожное. Ранние симптомы болезни, такие как кашель или отхаркивание гнойной мокроты, выделяют как последствия, возникшие, в том числе, в результате от курения сигареты. Пациенты обращаются к врачу или в больницу, когда их состояние здоровья серьезно.
Ранние симптомы включают:
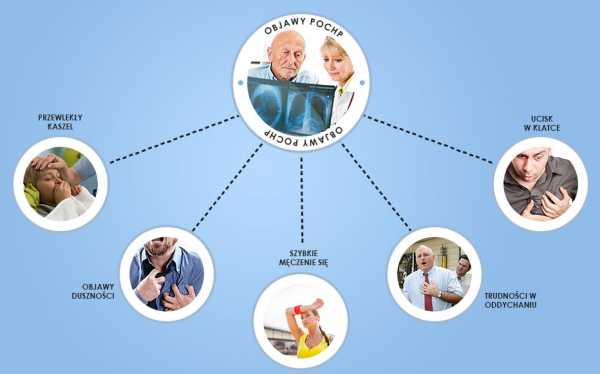
«Курю, значит, кашляю» — так обычно реагируют курильщики на вопрос о кашле. Это правда, что курение сигарет вызывает это состояние, но также верно и то, что курение является основным патогеном, вызывающим ХОБЛ. Доказано, что у каждого четвертого курильщика развивается ХОБЛ. Итак, когда кашель является серьезным? Согласно рекомендациям GOLD*, хроническим кашлем считается кашель, который длится более двух месяцев. Кашель может возникать периодически (например, несколько раз в год) или быть постоянным симптомом.Больной кашляет в течение всего дня, редко только ночью. Чаще всего приступы кашля появляются утром, сразу после пробуждения, больной интенсивно кашляет, часто сопровождается отхаркиванием мокроты/мокроты в легких, этот симптом называют «утренним туалетом бронхиального дерева».
Больные часто отхаркивают гнойную мокроту в легких после приступа кашля. Хотя не все пациенты испытывают этот симптом.Количество отхаркивающей мокроты также не является однозначной величиной, важным фактом является то, что по мере развития болезненного процесса больной откашливает все больше мокроты.
Ощущение одышки, иначе описываемое больными как: «неспособность вдохнуть воздух (...)». Наличие одышки, как и хронический кашель, является важным симптомом обструктивной болезни легких. К сожалению, очень часто больные игнорируют этот симптом, объясняя его наличие возрастом, снижением физической подготовки или следствием курения.В начальной стадии заболевания больной может не испытывать одышки, первым симптомом патологических изменений будет субъективное ощущение быстрой утомляемости даже во время повседневных домашних дел, таких как одевание или приготовление пищи. Особого внимания заслуживает «нарастающее чувство одышки». Это ощущение возникает, когда мы сначала заметили спонтанную одышку — такую, которая возникает при интенсивных физических нагрузках, например, при езде на велосипеде — спонтанная одышка исчезает, когда физическая нагрузка прерывается.Однако со временем чувство одышки сопровождает нас во время ходьбы, а через некоторое время появляется и при выполнении повседневных дел, например, при одевании, мытье посуды или приготовлении пищи. На ранних стадиях заболевания больные очень часто приспосабливаются к своим ограничениям, бросают спорт, пользуются лифтом и со временем все больше ограничивают свою жизнь, часто увольняются с работы и остаются дома.
Эти два симптома больше не являются признаками ХОБЛ.Они могут возникать на ранних стадиях ХОБЛ или не возникать вовсе. Короткие хрипы гораздо чаще встречаются у астматиков. Свистящее дыхание возникает у пациентов с ХОБЛ, у которых развилась эмфизема. ХОБЛ является неизлечимой болезнью, но ранняя диагностика дает шанс улучшить комфорт пациента и продлить жизнь пациента. Поэтому, если вы старше 40 лет, курите сигареты и наблюдаете у себя (или у кого-то из близких) хотя бы один из описанных выше симптомов, немедленно обратитесь к своему терапевту и попросите направление на необходимые анализы.
.Мокрота в горле представляет собой густой секрет, лежащий на задней стенке горла. Чрезмерное выделение мокроты из носовых пазух в горло вызывает беспокойство и проблемы. Стоит знать, что мокрота – это естественный секрет, вырабатываемый организмом для увлажнения дыхательной системы. Проблема возникает, когда вырабатывается слишком много мокроты. Это вызывает хриплый голос, кашель, потерю голоса или потерю голоса. Курильщики часто борются с избытком мокроты, отсюда и кашель курильщика.Избыток мокроты также может означать ларингит, фарингит, ангину или гипотиреоз. В этой статье вы узнаете о причинах, симптомах и методах лечения избыточной мокроты.
Мокрота в горле – это инфекция, о которой организм сигнализирует нам таким образом. Это может быть признаком синусита, фарингита, простуды, гриппа и Covid-19. Мокрота в горле также может указывать на аллергию на пыльцу деревьев, травы или растений.Курильщики особенно подвержены риску появления избытка мокроты в горле, потому что их организм вырабатывает избыточные выделения для защиты дыхательной системы от вредных веществ, содержащихся в сигаретах. Помимо курильщиков, в группу риска попадают и люди, проживающие в крупных городах с высоким уровнем загрязнения воздуха. Избыток мокроты в горле может появиться нервным в ситуациях сильного стресса.
Мокрота в горле проявляется охриплостью, кашлем и изменением тембра голоса.Наиболее интенсивное отхаркивание избыточного секрета происходит утром, так как ночью тело лежало и секрет не мог стекать. Слизь в дыхательной системе бывает зеленой, черной, желтой или белой в зависимости от ее причины.
Вы можете избавиться от мокроты в горле с помощью домашних средств.Достаточно обеспечить адекватную гидратацию организма (что поможет разжижать мокроту). Также важно, чтобы воздух в вашей квартире был чистым, особенно это важно зимой, когда загрязнение воздуха больше. Также можно использовать ингаляции с эфирными маслами. Если причиной мокроты является аллергия, рекомендуется провести тесты на аллергию, чтобы выяснить, какого аллергена следует избегать. Если у вас есть мокрота, вы можете подумать о том, чтобы бросить курить.Если вы предпочитаете принимать лекарства вместо домашних средств, вам могут помочь Vocaler, Fiorda, Isla и т. д.
Если помимо мокроты у вас есть такие симптомы, как лихорадка и слабость, обязательно позвоните нам и запишитесь на прием. Во время консультации врач расскажет, как избавиться от стойких симптомов.
Чтобы стать пациентом клиники, заполните заявление врача о выборе, а затем предъявите его нам.
.90 000 зеленая мокрота при кашле - что это значит?Цвет мокроты, сопровождающей кашель, может частично помочь в диагностике различных респираторных заболеваний. Эта статья покажет вам, что может означать кашель с зеленой мокротой.

Последнее обновление: 12 ноября 2020 г.
Что происходит, когда вы получаете зеленую мокроту при кашле ? Всегда ли инфекция требует лечения антибиотиками?
Эта жидкость организма выделяется слизистой оболочкой дыхательных путей млекопитающих и, согласно справочным материалам , ее функция заключается в поддержании влажности этой области .Кроме того, мокрота останавливает и облегчает изгнание инородных тел из организма.
Поскольку он также содержит лизоцимов (антибактериальные вещества) и антител, можно сказать, что он обладает антимикробными свойствами.
Как ни странно, цвет мокроты может выявить характер заболевания пациента . В этой статье мы объясним, что это значит, и особенно на что указывает зеленая мокрота. Мы также объясним, какие шаги предпринять.
Как бы это ни было неприятно, Понимание того, откуда берется цвет мокроты и почему бывают разные цвета, необходимо для выявления различных заболеваний.
Медицинские организации различают разные цвета, которые может приобретать мокрота:
Как мы видим, цвет мокроты показывает, что иммунная система пытается вывести из организма . Например, кашель с коричневой мокротой может означать, что больной длительное время вдыхал почву или минеральные вещества.Также это может свидетельствовать о наличии засохшей крови в некоторых отделах дыхательных путей.
С другой стороны, красный оттенок в некоторых случаях может указывать на серьезное заболевание. Это может означать кровотечение в тех частях тела, которые соприкасаются с носом и ртом.
В следующем разделе мы сосредоточимся на этом конкретном случае — что означает зеленая мокрота при кашле? Вот ответ.
Кашель может сопровождаться болью в груди и горле, что также может помочь в диагностике.
Подробнее: Вирусный фарингит - как лечить?
Как мы уже упоминали, наличие зеленой мокроты при кашле указывает на то, что организм борется с инфекцией. Как это ни парадоксально, зеленоватый оттенок вызван большим количеством мертвых лейкоцитов и других веществ, борющихся с вирусом или бактериями.
Наиболее распространенными инфекциями, вызывающими эту мокроту, являются следующие.
Исследования показывают, что острый бронхит является наиболее частой причиной кашля у амбулаторных больных . В данном случае мы имеем дело с инфекцией вирусного происхождения, так как причиной в 90% случаев являются риновирусы (которые вызывают простуду ).
Хотя это и не так часто, мы должны также отметить, что некоторые формы бронхита вызываются бактериями.Согласно источнику, указанному выше, 32% пациентов с кашлем, продолжающимся более 2 недель, инфицированы бактерией Bordetella pertussis .
Некоторые симптомы:
При этом является гораздо более агрессивным и серьезным заболеванием , поскольку оно связано с определенным риском летального исхода (по данным исследований до 1,33 случая на миллион жителей).Фонд кистозного фиброза (CFF) сообщает, что заболевание является наследственным и характеризуется нарушением работы экзокринных желез.
Железы обычно вырабатывают слизь, слюну и другие жидкости, которые помогают организму нормально функционировать. У больных муковисцидозом эта слизь слишком густая и закупоривает легкие и кишечник . Кашель со стойкой зеленоватой мокротой — это попытка избавиться от этой густой, нефункциональной слизи.
Другими важными фактами об этом заболевании являются:
По данным Всемирной организации здравоохранения (ВОЗ), пневмония является причиной 15% всех смертей у детей в возрасте до пяти лет. Это болезнь , вызванная инфекцией , вирусом, бактерией или грибком. Опять же, зеленая мокрота при кашле свидетельствует об иммунной борьбе с этими микроорганизмами.
Некоторыми возбудителями являются бактерии Streptococcus pneumoniae , Haemophilus influenza e типа b, патогенный грибок Pneumocystis Jiroveci и респираторно-синцитиальный вирус. Это заболевание вызывает наполнение альвеол пациента жидкостью и гноем. Это делает дыхание болезненным и снижает поглощение кислорода.
Кашель с зеленой мокротой типичен для бактериального синусита. Согласно статистическому исследованию, проведенному в США, , это состояние затрагивает приблизительно 31 миллион пациентов ежегодно.
В этом случае патогенные бактерии накапливаются в пазухах, вызывая заложенность носа, выделение слизи, боль или давление в области носа и глаз.
Синусит проявляется головной болью за глазами и вокруг носа.
Вас может заинтересовать: Атипичная пневмония – что это за болезнь?
Как видите, зеленая мокрота при кашле может указывать на иммунный ответ на инфекцию или наследственное заболевание, такое как муковисцидоз .Многие натуральные средства могут помочь успокоить раздражение горла, но в зависимости от тяжести состояния может потребоваться лечение.
Во многих случаях респираторная терапия не требуется, поскольку мокрота исчезает сама по себе. Это означает, что иммунная система пациента может самостоятельно справиться с инфекцией. Тело будет свободно от симптомов в течение недели.
В других случаях может потребоваться применение антибиотиков, ингаляторов для открытия суженных дыхательных путей в легких и даже хирургических вмешательств .Решение принимает специалист, который занимается заболеванием.
Вот почему визит к врачу так важен .
Это может вас заинтересовать....У вас может быть вовсе не простуда, а что-то более серьезное. Посмотрите, о каких проблемах со здоровьем свидетельствует мокрота в горле.
Зеленовато-желтый оттенок мокроты обычно означает, что ваш организм борется с инфекцией, такой как простуда. Мокрота вначале чаще всего желтая и постепенно становится зеленой.Но более серьезные инфекции, такие как бронхит и синусит, а также хроническая обструктивная болезнь легких, также могут производить эту окрашенную мокроту.
Если мокрота коричневого цвета, вероятно, в ней есть старая кровь.Это может быть признаком бактериальной пневмонии и хронического бронхита. Вдыхание опасных веществ, таких как асбест, также может вызвать неизлечимое заболевание легких, ведущее к появлению коричневой мокроты. В тяжелых случаях коричневая слизь может даже быть признаком легочного абсцесса. Независимо от причины, обязательно обратитесь к врачу, если вы обнаружите, что кашляете с мокротой.
Белая мокрота может быть признаком вирусного бронхита.Это также часто вызывается желудочным рефлюксом и хронической обструктивной болезнью легких. Застойная сердечная недостаточность является еще одним виновником.
Хотите избежать гриппа? Обязательно почистите эти вещи
Черная мокрота часто является признаком вдыхания какой-либо пыли (напр.майнерами).
Однако это также может сигнализировать о чем-то более зловещем, например, о редкой грибковой инфекции, являющейся осложнением муковисцидоза. Черную слизь отхаркивают также курильщики и наркоманы.
Прозрачная мокрота помогает поддерживать влажность дыхательных путей и показывает, что ваше тело здорово.Однако аллергия, такая как сенная лихорадка, может увеличить его выработку и, следовательно, стать заметной. Мы также наблюдаем заметное увеличение производства мокроты в зимние месяцы, что позволяет прогревать холодный воздух. Помните, однако, что в начале вирусных инфекций слизь тоже прозрачная – только через некоторое время она становится желтой или зеленой.
Вас часто утомляет насморк и кашель? Мы знаем, почему
Красный или розовый цвет указывает на наличие крови в мокроте.Это может быть признаком запущенной легочной инфекции, такой как пневмония или туберкулез. Виновниками этого также часто становятся застойная сердечная недостаточность и тромбоэмболия легочной артерии. В тяжелых случаях красновато-фиолетовая мокрота может быть признаком рака легких.
Помните: если вы заметили необычный цвет, кашель более трех недель или боль в груди, похудение или затрудненное дыхание - обязательно обратитесь к врачу.
.