2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Базалиома (базально-клеточный рак) кожи — злокачественная опухоль, возникающая в результате мутации клеток эпидермиса, близких к базальному слою дермы. Это самый частый вид онкологии кожных покровов, он редко дает метастазы, однако может заметно увеличиваться в размерах, распространяясь на соседние ткани, что приводит к косметическим дефектам и функциональным нарушениям в пораженных слоях и органах.
Болезнь выявляют преимущественно у светлокожих людей старше 40 лет, у мужчин и женщин с одинаковой частотой. Обычно опухоль развивается на лице или шее. Факторами риска являются пребывание под активными солнечными лучами без защитных средств, частое и бесконтрольное посещение солярия, взаимодействие с канцерогенами и токсичными веществами, частое травмирование одних и тех же участков кожи, радиация.
Госпитализация онкологических больных. Ежедневно. Круглосуточно
Нам доверяют 9500 пациентов ежегодно.
Содержание
В начале развития новообразование может выглядеть как небольшой безболезненный бледно-розовый или красноватый узелок, по мере роста может появляться сероватая корочка, однако после удаления появляется снова и постепенно увеличивается в размерах, покрывается сосудистой сеточкой. Существует несколько клинических форм базалиом, которые проявляются по-разному, например:
Также выделяют цилиндрому, поверхностную, склеродермоподобную, фиброзную форму базалиом.
Наш эксперт в этой сфере:
Сулима Татьяна Игоревна
Дерматолог, онколог, дерматовенеролог, косметолог, трихолог, физиотерапевт
Высшая категория
Опыт работы: Более 16 лет
Отправьте документы на почту [email protected]. Возможность проведения лечения рассмотрит главный врач клиники.
В развитии заболевания выделяют 4 стадии: на первой опухоль не превышает 2 см, на второй может быть больше, однако не проникает в соседние ткани, на третьей распространяется на прилегающие органы (кости, мышцы), может метастазировать в регионарные лимфоузлы. На четвертой стадии развиваются метастазы в отдаленных органах.
При базальноклеточном раке кожи дифференциальная диагностика осуществляется с помощью гистологических и цитологических исследований мазка-отпечатка или соскоба, а также биопсии пораженных тканей. На этом этапе устанавливается точный диагноз, базалиома дифференцируется от волчанки, лишая, псориза, себорейного кератоза, меланомы и других заболеваний.
В каждом случае учитывается специфика новообразования, ее размеры, расположение, степень прорастания в другие ткани, а также состояние пациента и ранее проводившаяся терапия. При базалиоме операция по удалению является основным методом лечения, причем может использоваться не только традиционный скальпель, но и лучевые методики (радиохирургия) или жидкий азот (криодеструкция).
Дополнительно после удаления базалиомы химиотерапия применяется местно, что позволяет эффективно воздействовать именно на ту зону, где могли остаться раковые клетки, и минимизировать побочные эффекты по сравнению с пероральным или внутривенным введением препаратов.
Записаться на консультацию к онкодерматологу или другому специалисту клиники НАКФФ вы можете по телефону +7 (495) 172-70-08.
+7 (495) 172-70-08
Позвоните или оставьте заявку
Наши врачи
Смотреть все отзывы
Базально-клеточный рак кожи (БКРК) (синонимы: базально-клеточная карцинома, базалиома, базально-клеточная эпителиома) является одной из наиболее распространенных опухолей эпителиального происхождения у лиц европейской расы [1, 2], входит в группу немеланомных злокачественных новообразований кожи (НМЗНК) [3].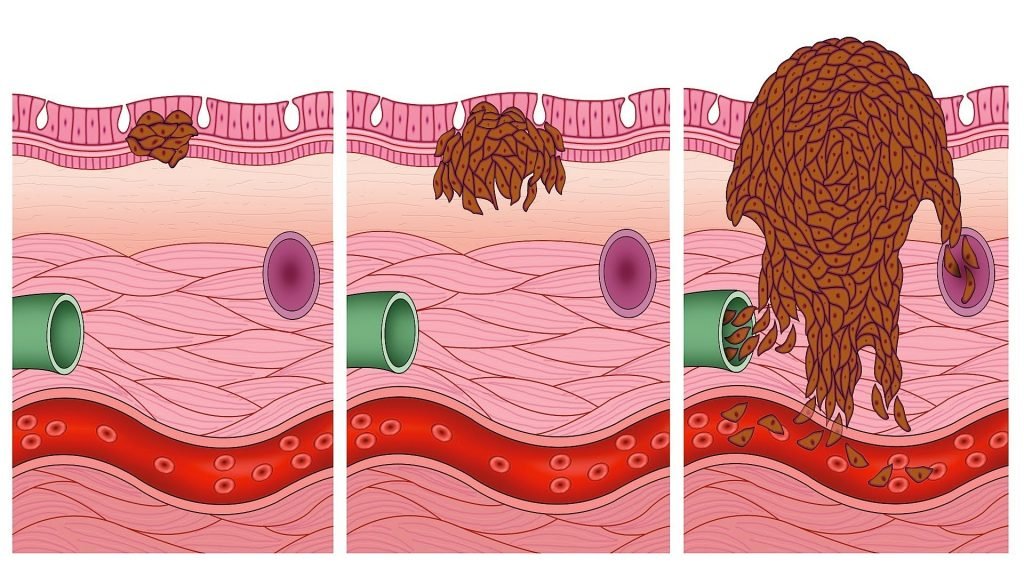 Комитет ВОЗ определяет БКРК как медленно-распространяющуюся, местно-деструирующую и редко метастазирующую опухоль, которая возникает из эпидермиса или волосяных фолликулов и в которой периферические клетки схожи с клетками базального слоя эпидермиса [4—6]. БКРК чаще возникает после многократных эпизодов повышенной и интенсивной инсоляции, преимущественно у пожилых людей [2, 5]. Очаги БКРК могут возникать практически на любом участке кожного покрова, но наиболее частой локализацией является кожа лица (в особенности углы глаз, нос, ушные раковины и височные области) и волосистой части головы [7, 25].
Комитет ВОЗ определяет БКРК как медленно-распространяющуюся, местно-деструирующую и редко метастазирующую опухоль, которая возникает из эпидермиса или волосяных фолликулов и в которой периферические клетки схожи с клетками базального слоя эпидермиса [4—6]. БКРК чаще возникает после многократных эпизодов повышенной и интенсивной инсоляции, преимущественно у пожилых людей [2, 5]. Очаги БКРК могут возникать практически на любом участке кожного покрова, но наиболее частой локализацией является кожа лица (в особенности углы глаз, нос, ушные раковины и височные области) и волосистой части головы [7, 25].
Частота БКРК среди злокачественных эпителиальных новообразований кожи составляет 75—96% [6, 8]. В 2009 г. показатель заболеваемости всеми немеланомными эпителиальными опухолями кожи, зарегистрированными лечебными учреждениями в России, составил 42,4 на 100 000 лиц обоих полов и занял первое место в структуре онкологической заболеваемости. С 2004 по 2009 г. наблюдается увеличение заболеваемости на 6% у мужчин и на 5,7% у женщин.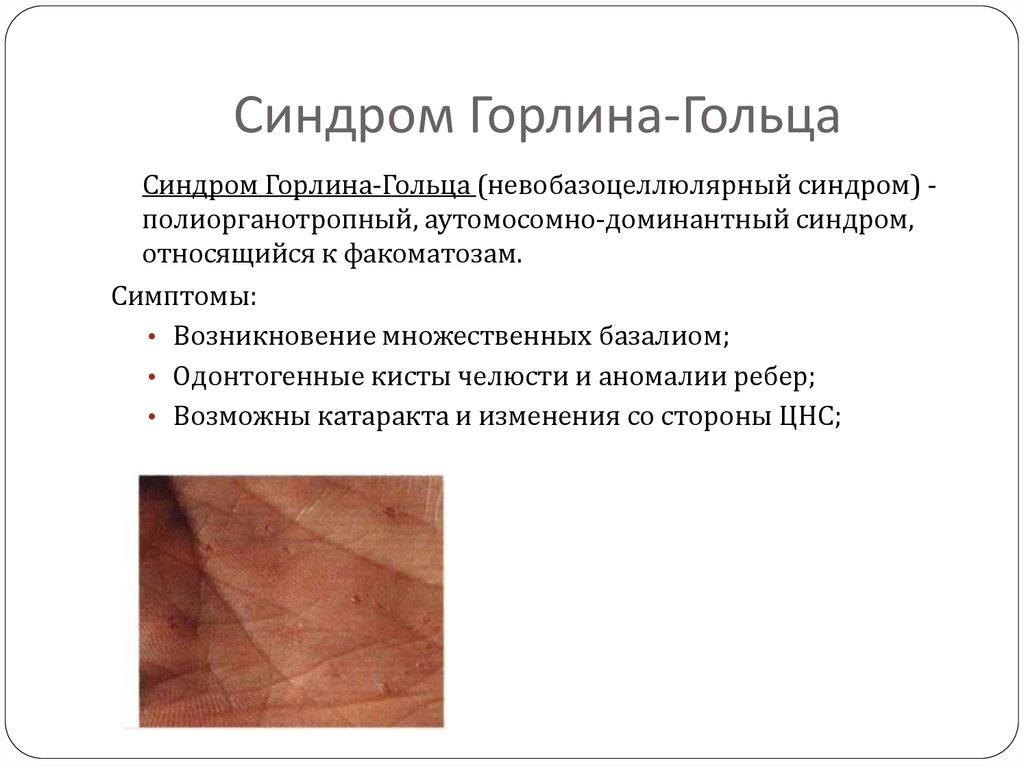 Средний возраст пациентов составил 69,2 года [5, 9].
Средний возраст пациентов составил 69,2 года [5, 9].
Избыточная инсоляция. По результатам большинства исследований, основным этиологическим фактором возникновения БКРК является длительное и избыточное ультрафиолетовое воздействие на кожу [5, 9, 31].
Пол. Отмечается больший уровень заболеваемости БКРК у мужчин, что, вероятнее всего, связано с особенностями профессиональной деятельности. Однако в последние годы наблюдается рост заболеваемости у женщин [5].
Возраст. Заболеваемость БКРК увеличивается с возрастом. Более 90% БКРК диагностируют у пациентов старше 60 лет [9].
Индивидуальные факторы риска: I и II фототипы кожи, рак кожи в семейном анамнезе, генетические нарушения (альбинизм, пигментная ксеродерма) [4, 10].
Иммуносупрессивные состояния: прием цитостатиков, иммуносупрессантов, хронический лимфолейкоз [3, 5].
Прочие факторы: рентгеновское и радиоактивное излучение, рубцы, ожоги, хроническое воспаление, воздействие на кожу соединений мышьяка [2, 30].
Понимание участия сигнального пути Hedgehog в развитии БКРК стало важным достижением в молекулярной биологии [3, 5].
Для БКРК характерен медленный рост опухоли [1, 5], причем наиболее активный прогресс образования наблюдают по периферии очага с явлениями клеточного апоптоза, в результате чего в центре опухоли происходит изъязвление. Со временем опухоль распространяется в глубину, при этом может происходить разрушение мягких тканей и костей [5, 8].
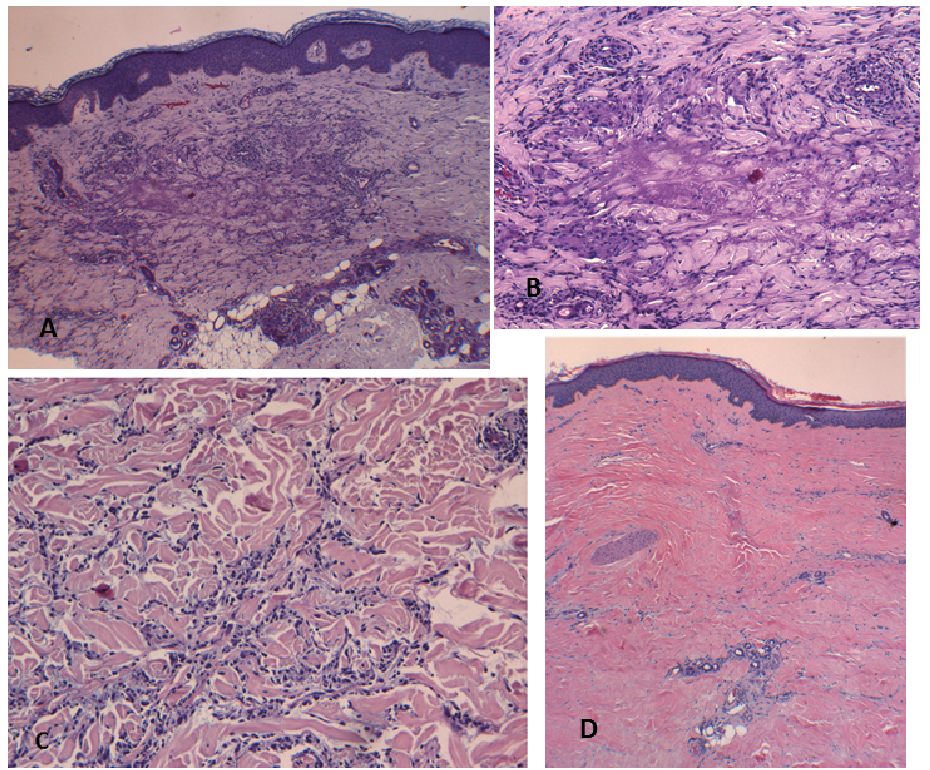
По строению БКРК подразделяют на поверхностный, нодулярный (узелковый), язвенный, склеродермоподобный, инфильтративный, метатипический, пигментный и фиброэпителиому Пинкуса.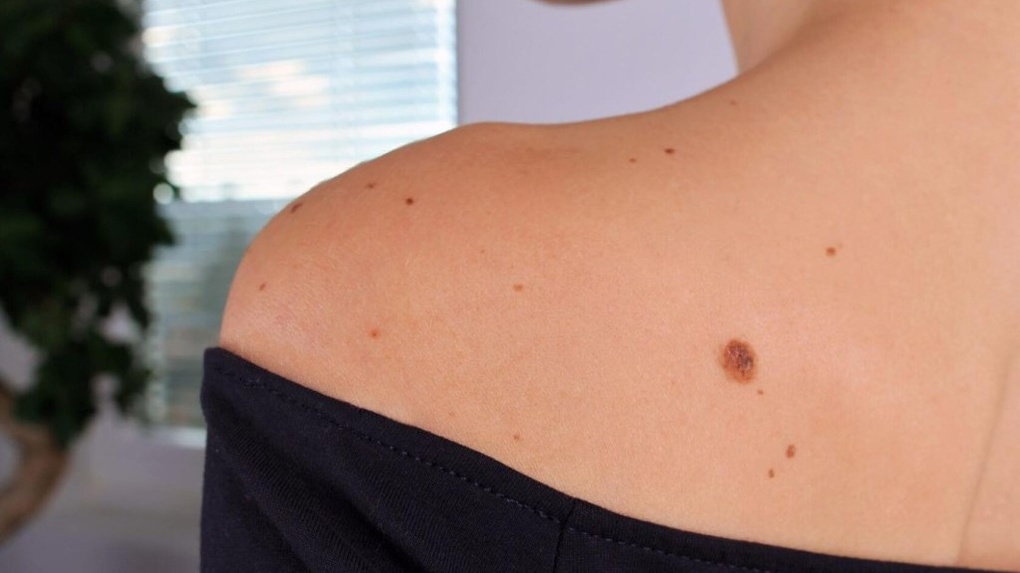 По гистологическому типу опухоли определяют прогноз и эффективность лечения [3, 5, 11].
По гистологическому типу опухоли определяют прогноз и эффективность лечения [3, 5, 11].
Поверхностная форма характеризуется образованием розового пятна с блестящей поверхностью и приподнятыми краями. Чаще локализуется на туловище и конечностях (до 60%). Для поверхностной формы характерно доброкачественное течение: очаг БКРК длительно существует, при этом может происходить лишь медленное незначительное увеличением его по площади [5].
Нодулярный вариант составляет около 75% всех случаев БКРК. Опухоль представляет собой медленно растущее экзофитное округлое образование розового цвета с легко кровоточащей поверхностью. Наиболее частая локализация нодулярной формы БКРК (более 90%) — кожа головы и шеи [1, 5, 6].
Язвенный вариант. В результате апоптоза клеток опухоли в центральной зоне происходит разрушение очага с последующим формированием язвы с валикообразными краями, покрытой гнойно-некротическими корочками. Размеры язвы могут быть от минимальных (несколько миллиметров) до больших язвенных дефектов с глубокой инвазией и разрушением окружающих структур [1, 2, 8].
Склеродермоподобная форма характеризуется бляшковидным образованием телесного цвета с валикообразными краями и перламутровым блеском. Клинически склеродермоподобная форма БКРК напоминает рубец. Данная форма составляет примерно 6% от всех БКРК; в 95% случаев очаги локализуются на коже головы и шеи. Характерно агрессивное течение, инвазивный рост в жировую клетчатку и мышцы [5].
Инфильтративная форма образуется в результате прогрессирования нодулярной или склеродермоподобной форм БКРК, для нее характерны выраженный инфильтративный компонент, более серьезный прогноз и склонность к рецидивированию [1].
Метатипический вариант характеризуется сочетанием признаков базальноклеточного и плоскоклеточного раков кожи. Для данной формы БКРК типично наиболее агрессивное течение, возможность роста, распространения и образование регионарных и отдаленных метастазов, как при плоскоклеточном раке кожи [1].
Пигментная форма БКРК характеризуется повышенным содержанием меланина в опухоли, что затрудняет дифференциальную диагностику с меланомой кожи [1].
Фиброэпителиома Пинкуса локализуется чаще на коже поясничного отдела спины, клинически напоминает фиброэпителиальные полипы или себорейный кератоз [1].
В 80—85% случаев БКРК носит солитарный характер, в 15–20% — множественный [6]. Первично-множественная форма БКРК наблюдается в 10% случаев [12]. Невобазоцеллюлярный синдром Горлина—Гольтца проявляется возникновением множественных очагов БКРК в раннем детском возрасте, также наблюдается образование одонтогенных кист челюстей и аномалий ребер [13].
Существует три уровня диагностики БКРК: ранняя, своевременная и поздняя [14,15]. «Золотым стандартом» верификации БКРК является морфологическая диагностика. В связи с наружной локализацией опухоли и легкостью получения материала для исследования морфологическая верификация достигает 99% [5].
Диагностическими критериями БКРК при дерматоскопии служат разветвленные «древовидные» сосуды, язвы, множественные серо-голубые глобулы, серо-голубые овоидные скопления, симптом «колесных спиц», «листоподобные» структуры [5, 16].
Также для диагностики БКРК могут использоваться спектрофотометрический интрадермальный анализ (СИАскопия), флюоресцентная биомикроскопия кожи с акридиновым оранжевым и фотосенсибилизатором, ультразвуковое исследование, конфокальная лазерная сканирующая микроскопия [17].
На сегодняшний день существует большое количество терапевтических стратегий и эффективных методик лечения БКРК [2, 8]. Выбранный метод терапии должен обеспечивать полную элиминацию опухолевых клеток, сохранение функции пораженного органа и наиболее приемлемый косметический результат [8].
Выбор метода лечения зависит от ряда критериев, в частности от вида опухоли, ранее проводимых методов лечения, от навыков врача и личных качеств пациента, а также от финансовых аспектов. Также необходимо учитывать факторы, связанные непосредственно с самим опухолевым процессом: клиническая форма БКРК, гистологическая картина (признаки агрессии, тип клеток), локализация очага, наличие первичного очага или рецидива, единичный или множественный очаг, размер, глубина инвазии, длительность существования, скорость опухолевого роста, возможность определения ее границ [2].
БКРК с локализацией в центре лица и в области ушных раковин характеризуются более высокой вероятностью развития рецидива [6]. Важным фактором прогнозирования риска рецидивирования является также и размер опухоли. При определении размеров БКРК предлагают использовать различные граничные значения, наиболее часто применяют показатель «более чем (или менее чем) 2 см в наибольшем диаметре» [3]. Низкая степень дифференцировки опухоли (по сравнению с высокой) и рецидивирующий процесс (по сравнению с первичным) также являются неблагоприятными прогностическими факторами [3, 18]. При первичном БКРК рецидивы отмечаются в 1,2—42,9% случаев, при рецидивном — в 4,8—80% [3, 17].
Вероятность развития рецидива БКРК зависит от выбранного метода лечения. Для определения наиболее эффективной тактики терапии в каждом конкретном случае были разработаны две концепции «низкого риска» и «высокого риска» вероятности развития рецидива БКРК (табл. 1) [2].
Таблица 1. Базально-клеточный рак кожи низкого и высокого риска
Существующие методы лечения БКРК можно разделить на две большие группы: хирургические и нехирургические (табл.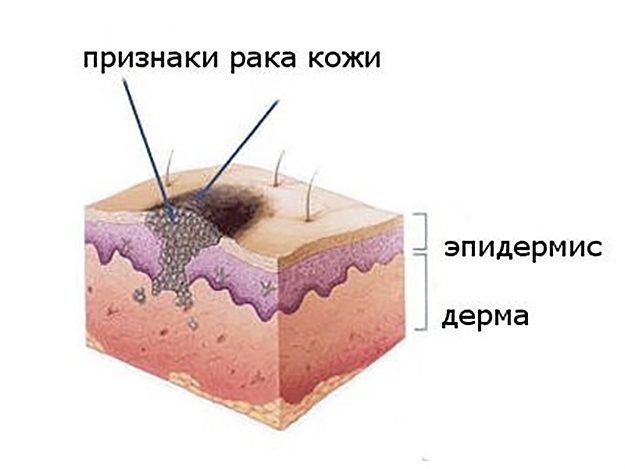 2) [8].
2) [8].
Таблица 2. Методы лечения БКРК
Хирургическая эксцизия. Основной целью любого метода лечения БКРК является полная элиминация опухолевых клеток, в связи с чем при хирургическом иссечении обязательно проводят изучение краев резекции. Их определение зависит от размеров опухоли, ее анатомической локализации, от клинических проявлений, наличия изъязвления и от видимой глубины инвазии. Общепринятым считается отступ 5 мм от видимой границы очага [1, 5, 19, 20]. После хирургического иссечения частота рецидива выше при рецидивных опухолях, поражениях большого размера (более 10 мм) и при локализации опухоли на коже носа, век и ушных раковин [21]. При местно-деструирующем росте БКРК необходимо проведение более широкого иссечения, а в последующем потребуется выполнение реконструктивно-пластической операции. От правильного определения истинных границ опухоли зависит радикальность ее элиминации и частота рецидивирования в послеоперационном периоде [21].
1. Поверхностная форма (менее 2 см).
2. Узелковая форма (менее 2 см).
3. БКРК с четкими границами.
4. Первичные БКРК.
5. Локализация очагов на туловище, конечностях.
1. Размер опухоли более 2 см.
2. Преклонный возраст пациента.
3. Непереносимость обезболивающих средств.
4. Невозможность полного удаления опухоли из-за ее особой локализации (область вокруг глаз, нос, ушная раковина).
5. Рецидивирующий БКРК.
6. Пациенты, принимающие антикоагулянты.
Операция по Мохсу считается одним из стандартных и эффективных методов лечения БКРК [5]. Преимущество метода заключается в том, что опухоль удаляется полностью, при этом окружающая здоровая ткань максимально сохраняется. При операции по Мохсу происходит послойное удаление БКРК, при этом проводят гистологическое исследование криостатных срезов каждого удаленного слоя опухоли [1]. Эффективность операции по Мохсу при первичном БКРК составляет 98%, а при рецидивирующем — 95% [2, 5, 10].
Эффективность операции по Мохсу при первичном БКРК составляет 98%, а при рецидивирующем — 95% [2, 5, 10].
1. Крупный размер опухоли (более 2 см).
2. Рецидивирующий БКРК.
3. Молодой возраст пациента.
4. Склеродермоподобная форма.
5. Инфильтративная форма.
6. Зона повышенного риска рецидивирования (угол глаза, носогубная область, крылья носа, ушные раковины, веки, периорбитальная область, кожа волосистой части головы).
7. Нечеткие границы опухоли.
8. Признаки агрессивного характера БКРК при гистологическом исследовании.
Электрокоагуляцию и кюретаж применяют наиболее часто при лечении БКРК. Данные методики характеризуются рядом преимуществ, а именно: простотой выполнения и быстрым достижением результата. К их существенным недостаткам относятся отсутствие гистологического контроля, риск повреждения нервов, сосудов и связок, высокая вероятность формирования гипертрофических рубцов, зон гипопигментации, что в целом обеспечивает недостаточный косметический результат [2]. После проведения электрокоагуляции и кюретажа наблюдается высокая степень развития рецидивов (до 40%) [2].
После проведения электрокоагуляции и кюретажа наблюдается высокая степень развития рецидивов (до 40%) [2].
1. Поверхностная форма (менее 2 см).
2. Первичный БКРК.
3. Локализация вне зоны повышенного риска рецидивирования.
1. Инфильтративная форма.
2. Склеродермоподобная форма.
3. Большие размеры (более 2 см).
4. Рецидивирующий БКРК. Очаги с нечеткими границами.
5. Локализация в зоне повышенного риска рецидивирования.
6. Пациенты с кардиостимулятором.
Криодеструкция. При аппликационной криодеструкции, в отличие от аэрозольной, глубина воздействия не превышает 10 мм, в связи с чем может использоваться только при лечении поверхностной формы БКРК. Криодеструкцию проводят в несколько циклов, экспозиция обычно составляет от 20 до 170 с и определяется анатомической локализацией и клинической формой очага. Криодеструкцию проводят с захватом 1,0—1,5 см визуально здоровой кожи вокруг очага [1, 23, 24]. Преимуществами метода являются возможность проведения процедуры в амбулаторных условиях, незначительная болезненность и удовлетворительные косметические результаты; к недостаткам — отсутствие гистологического контроля полноты воздействия, вероятность развития нарушений пигментации, рубцов, нейропатий, участков стойкого облысения [1]. Рецидивы после криодеструкции при первичном БКРК составляют 4—9%, при рецидивирующем — 13—22% [2].
Криодеструкцию проводят с захватом 1,0—1,5 см визуально здоровой кожи вокруг очага [1, 23, 24]. Преимуществами метода являются возможность проведения процедуры в амбулаторных условиях, незначительная болезненность и удовлетворительные косметические результаты; к недостаткам — отсутствие гистологического контроля полноты воздействия, вероятность развития нарушений пигментации, рубцов, нейропатий, участков стойкого облысения [1]. Рецидивы после криодеструкции при первичном БКРК составляют 4—9%, при рецидивирующем — 13—22% [2].
1. Поверхностная форма (до 2 см).
2. Микронодулярная форма.
3. Язвенная форма.
4. Пожилые пациенты.
5. Множественные БКРК.
1. Макронодулярная форма.
2. Инфильтративная форма.
3. Склеродермоподобная форма.
4. Размер опухоли больше 2 см.
5. Локализация в зоне повышенного риска рецидивирования.
6. Криоглобулинемия.
7. Криофибриногенемия.
8. Холодовая агглютинация.
9. Феномен Рейно.
10. Аутоиммунные заболевания.
Лазеротерапия характеризуется эффективностью и хорошим косметическим результатом при воздействии на очаги БКРК размером 1,0—2,0 см в диаметре [1]. При лазеротерапии используют различные установки, работающие в импульсном (неодимовый лазер) или в непрерывном (СО2-лазер) режимах. Механизм метода заключается в появлении в зоне воздействия локального коагуляционного некроза тканей с четкими границами. При использовании неодимового лазера при первичных опухолях рецидивы составляют 1,1—3,8%, при рецидивных — 4,8—5,6%. При использовании СО2-лазеров эти показатели достигают 2,8% и 5,7—6,9% соответственно [1, 26].
1. Поверхностная форма (до 2 см).
2. Множественные очаги.
3. Рецидивирующий БКРК.
4. Локализация БКРК в труднодоступных местах.
1. Размеры опухоли более 2 см.
2. Склонность к образованию келоидных рубцов.
3. Локализация в периорбитальной области.
Лучевая терапия. В последние годы применение лучевой терапии снизилось в связи с патогенетической значимостью радиации и инсоляции в развитии БКРК и его рецидивов [22, 26]. Также для метода характерен ряд недостатков: лучевой дерматит, рубцовая алопеция, дистрофия кожи, нарушения пигментации, пойкилодермия. При первичном БКРК рецидивы после лучевой терапии возникают в 1,2—6,9% случаев, а при рецидивном — в 14—48% случаев [1].
1. Поверхностная форма.
2. Локализация в зонах повышенного риска рецидивирования.
3. Пожилой возраст.
4. Неблагоприятные клинические проявления.
1. Нодулярная форма.
2. Склеродермоподобная форма.
3. Кровоточащие язвенные БКРК.
4. Синдром Горлина—Гольтца.
5. Большой размер опухоли (более 5 см).
6. Юношеский и молодой возраст (до 45 лет).
7. Множественные очаги.
8. Тяжелая сопутствующая соматическая патология.
9. Локализация опухоли на рубцово-измененной коже и над хрящевой тканью.
При местной химиотерапии БКРК используют 5% фторурациловую, 30—50% проспидиновую мази, 5—10% фторафуровую, 0,5—10% омаиновую (колхаминовая), 30% глицифоновую мази или эмульсию фторурацила [27]. Мазь наносят на очаг тонким слоем с захватом около 5 мм клинически неизмененной кожи на сутки под окклюзионную повязку. Курс лечения зависит от формы БКРК и в среднем составляет 14—21 день [27]. При применении цитостатических мазей могут наблюдаться интоксикация и длительное заживление образовавшихся язв [1, 27]. Эффективность метода довольно низкая (60—78%), а степень рецидива высокая [2].
При применении цитостатических мазей могут наблюдаться интоксикация и длительное заживление образовавшихся язв [1, 27]. Эффективность метода довольно низкая (60—78%), а степень рецидива высокая [2].
1. Поверхностная форма.
2. Рецидивирующие БКРК.
3. Больные преклонного возраста, имеющие противопоказания к другим методам лечения.
1. Нодулярная форма.
2. Склеродермоподобная форма.
3. Инфильтративная форма.
Системная химиотерапия при БКРК характеризуется низкой эффективностью. Иногда системную химиотерапию назначают перед проведением криодеструкции или хирургического иссечения опухоли с целью уменьшения исходных размеров очага. Также возможно применение системных цитостатических препаратов (5-фторурацил) для внутрикожных или подкожных инъекций в очаг и в окружающую зону здоровой кожи [27].
1. Рецидивирующий БКРК.
2. Язвенная форма.
3. Первично-множественные БКРК.
1. Тяжелая сопутствующая патология.
2. Иммунодефицитное состояние.
Интерферонотерапия характеризуется местным или системным применением иммуномодулирующих препаратов. Применяют рекомбинантные интерфероны — альфа-2β-реаферон, виферон (Россия), интрон, А (США), местный иммунотропный препарат крем имиквимод. После проведения интерферонотерапии отмечается регресс большинства опухолей [1, 7]. Однако метод характеризует ряд побочных эффектов: общая слабость, энцефалопатия, анорексия, психомоторные нарушения, транзиторная лейкопения, тромбоцитопения, тошнота, нарушение вкуса, диарея. Широкое применение крема имиквимод ограничено возникновением таких побочных эффектов, как выраженная воспалительная реакция, невозможность использования на чувствительных участках кожи, системные побочные реакции. Также к недостаткам интерферонотерапии относят высокую стоимость проводимой терапии и относительно низкую степень излеченности [7].
Также к недостаткам интерферонотерапии относят высокую стоимость проводимой терапии и относительно низкую степень излеченности [7].
1. Отказ пациентов от хирургического лечения.
2. Язвенная форма.
3. Поверхностная форма.
4. Нодулярная форма.
5. Наличие неоперабельных крупных БКРК.
Ингибиторы Hedgehog сигналинга. С мутациями генов сигнального пути Hedgehog ассоциировано большинство случаев БКРК [28]. В 2012 г. FDA (Food and Drug Administration, Управление по контролю за продуктами и лекарствами, США) был одобрен препарат висмодеглиб для лечения распространенного БКРК у взрослых пациентов. Препарат обладает низкой токсичностью и избирательным механизмом действия [29]. Наиболее частыми нежелательными явлениями при приеме висмодеглиба бывают мышечные спазмы, алопеция, изменение вкусовых ощущений, потеря массы тела, усталость, тошнота, рвота, диарея, констипационный синдром, артралгии, гипонатриемия, тератогенный эффект.
1. Метастатический БКРК.
2. Рецидивирующий БКРК.
3. Местно-распространенный БКРК у пациентов, не подлежащих хирургическому или лучевому лечению.
Лазероиндуцированная термотерапия (ЛИТТ). Метод находится в стадии разработки. Он заключается в избирательном прогревании опухоли с использованием энергии лазерного излучения. В ответ на гипертермию в сосудах опухоли наблюдаются спазм и микротромбозы, что приводит к гипоксии, а в окружающих здоровых тканях в ответ на прогревание происходит вазодилатация, увеличение объемной скорости кровотока и теплоотдачи. Таким образом, уже при температуре 42,5 °С происходит избирательный перегрев опухолевых клеток с их последующей гибелью. Метод ЛИТТ и его комбинации с лучевой и химиотерапией широко обсуждаются в мировой научной литературе. На данный момент имеются единичные сообщения об эффективности ЛИТТ при нодулярной и поверхностной формах БКРК [6].
Фотодинамическая терапия (ФДТ) представляет собой эффективный и неинвазивный метод лечения БКРК с отличными косметическими результатами, основанный на селективном фотодинамическом повреждении опухолевых клеток в ходе фотохимических реакций. Основным компонентом фотодинамической реакции является фотосенсибилизатор (ФС) — вещество, повышающее чувствительность тканей к свету. ФС бывают системными и местными [34]. К системным ФС 1-го поколения относят производные гематопорфирина: фотофрин (США), фотогем (Россия), фотосан (Германия), и характеризующиеся низким коэффициентом накопления в опухолевых клетках и фототоксичностью. Более перспективными считаются ФС 2-го поколения: фотодитазин (Россия), фотолон (Белоруссия), радахлорин (Россия), фоскан (Германия), аминолевулиновая кислота (АЛК) (Норвегия). Однако при использовании всех системных ФС развивается серьезный побочный эффект в виде длительной фотосенсибилизации всего кожного покрова, которого в свою очередь не наблюдается при использовании местных ФС [30, 32]. Синтез липофильных эфиров АЛК позволяет увеличить селективность ФС и его пенетрацию при проведении ФДТ [32, 33]. Одним из наиболее эффективных и современных местных фотосенсибилизаторов является метиламинолевулиновая кислота (МАЛК), которая выпускается в виде крема метвикс («Галдерма», Швейцария). Фотодинамическая терапия с метиламинолевулиновой кислотой (МАЛК-ФДТ) по сравнению с криодеструкцией и хирургическим иссечением характеризуется достижением более приемлемого косметического результата. В качестве источника света при МАЛК-ФДТ используют лампу, излучающую холодный видимый свет в красном спектре. Дозы световой энергии при ФДТ различных форм БКРК делятся на минимальные, средние и максимальные, которые в свою очередь зависят от размера и локализации очага. Применение МАЛК приводит к селективному увеличению количества порфиринов (сенсибилизаторы) в опухолевых клетках, в результате чего последние становятся чувствительными к свету. А в здоровых клетках, напротив, содержание фотоактивных порфиринов незначительное.
Синтез липофильных эфиров АЛК позволяет увеличить селективность ФС и его пенетрацию при проведении ФДТ [32, 33]. Одним из наиболее эффективных и современных местных фотосенсибилизаторов является метиламинолевулиновая кислота (МАЛК), которая выпускается в виде крема метвикс («Галдерма», Швейцария). Фотодинамическая терапия с метиламинолевулиновой кислотой (МАЛК-ФДТ) по сравнению с криодеструкцией и хирургическим иссечением характеризуется достижением более приемлемого косметического результата. В качестве источника света при МАЛК-ФДТ используют лампу, излучающую холодный видимый свет в красном спектре. Дозы световой энергии при ФДТ различных форм БКРК делятся на минимальные, средние и максимальные, которые в свою очередь зависят от размера и локализации очага. Применение МАЛК приводит к селективному увеличению количества порфиринов (сенсибилизаторы) в опухолевых клетках, в результате чего последние становятся чувствительными к свету. А в здоровых клетках, напротив, содержание фотоактивных порфиринов незначительное. При воздействии на опухолевые клетки красным светом происходит активация фотоактивных порфиринов. После активации светом в присутствии кислорода в результате взаимодействия с проактивными порфиринами нетоксичный триплетный кислород переходит в более активное состояние, образуя так называемый «синглетный» кислород, обладающий выраженным цитотоксичным действием, что приводит к селективному разрушению опухолевых клеток. Эффективность фотодинамической терапии при БКРК обеспечивается за счет трех механизмов: повреждения сосудов опухоли, цитотоксичности фотохимической реакции и за счет формирования иммунного ответа вокруг опухоли [30, 34]. Эффективность ФДТ зависит от формы БКРК, ее размеров, от вида используемого ФС и составляет 73—95%. Цитотоксический эффект зависит от концентрации ФС и глубины проникновения света в опухолевую ткань [33, 35].
При воздействии на опухолевые клетки красным светом происходит активация фотоактивных порфиринов. После активации светом в присутствии кислорода в результате взаимодействия с проактивными порфиринами нетоксичный триплетный кислород переходит в более активное состояние, образуя так называемый «синглетный» кислород, обладающий выраженным цитотоксичным действием, что приводит к селективному разрушению опухолевых клеток. Эффективность фотодинамической терапии при БКРК обеспечивается за счет трех механизмов: повреждения сосудов опухоли, цитотоксичности фотохимической реакции и за счет формирования иммунного ответа вокруг опухоли [30, 34]. Эффективность ФДТ зависит от формы БКРК, ее размеров, от вида используемого ФС и составляет 73—95%. Цитотоксический эффект зависит от концентрации ФС и глубины проникновения света в опухолевую ткань [33, 35].
МАЛК-ФДТ является современным и эффективным методом лечения БКРК и обладает рядом существенных преимуществ: селективностью поражения исключительно опухолевых клеток, органосохраняющим эффектом, возможностью удаления очагов в труднодоступных местах, возможностью многократного применения, косметически более приемлемым эффектом, отсутствием тяжелых местных и системных осложнений, возможностью проведения лечения пожилым людям и больным с тяжелой сопутствующей патологией, возможностью проведения процедуры в амбулаторных условиях.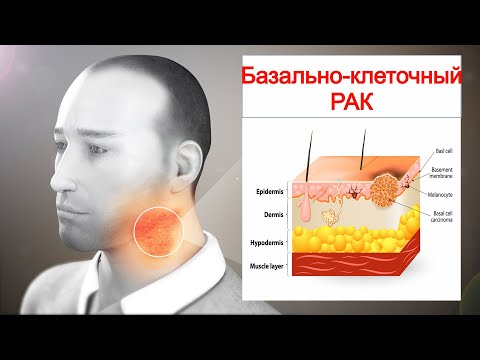 Кроме того, во время одного лечебного сеанса можно проводить обработку нескольких очагов поражения [33—35].
Кроме того, во время одного лечебного сеанса можно проводить обработку нескольких очагов поражения [33—35].
1. Поверхностная форма.
2. Микронодулярная форма.
3. Пожилые пациенты с сопутствующей патологией.
4. Зоны повышенного риска рецидивирования.
1. Склеродермоподобная форма.
2. Повышенная чувствительность к компонентам ФС.
3. Порфирия.
4. Аллергические реакции к арахисовому маслу.
Учитывая известные факторы риска развития БКРК, наиболее эффективной мерой профилактики является ограничение повреждающего воздействия на кожу ультрафиолетового облучения: соблюдение адекватного солнечного режима, применение солнцезащитных средств и солнцезащитной одежды, отказ от искусственных способов получения загара (солярий). Также необходимо применение индивидуальных средств защиты кожных покровов при работе с химическими реагентами и источниками излучения. Важно избегать многократного повреждения кожных покровов и адекватно санировать очаги хронического воспалительного процесса.
Также необходимо применение индивидуальных средств защиты кожных покровов при работе с химическими реагентами и источниками излучения. Важно избегать многократного повреждения кожных покровов и адекватно санировать очаги хронического воспалительного процесса.
Практическому врачу в его повседневной практике необходимо эффективно и своевременно проводить дифференциальную диагностику новообразований кожи, в частности различных форм БКРК, с целью подбора оптимального и наиболее эффективного метода лечения в каждом конкретном клиническом случае, с учетом возможности достижения косметически наиболее приемлемого результата и низкой вероятности развития рецидивов (табл. 3).
Таблица 3. Сравнительная характеристика методов лечения БКРК
При раннем обнаружении большинство базальноклеточных карцином (БКК) можно лечить и вылечить. Своевременное лечение имеет жизненно важное значение, потому что по мере роста опухоли она становится все более опасной и потенциально обезображивающей, что требует более обширного лечения. Некоторые редкие агрессивные формы могут привести к летальному исходу, если их не лечить быстро.
Некоторые редкие агрессивные формы могут привести к летальному исходу, если их не лечить быстро.
Если у вас диагностирован малый или ранний базально-клеточный рак, ряд эффективных методов лечения обычно можно провести амбулаторно с использованием местной анестезии с минимальной болью. После этого большинство ран заживают естественным путем, оставляя минимальные шрамы.
Варианты включают:
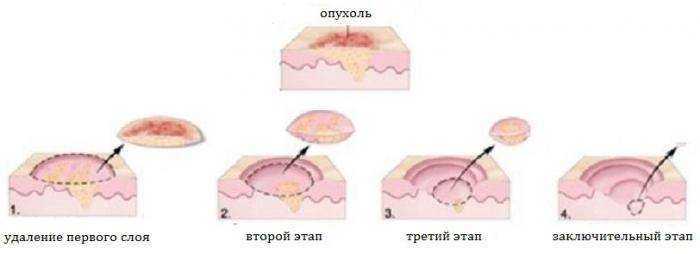
Хирургия Мооса
Дерматолог соскабливает или сбривает базальноклеточную карциному с помощью кюретки (острый инструмент с кольцеобразным наконечником), затем использует тепло или химический реагент для уничтожения оставшихся раковых клеток, остановки кровотечения и закрытия раны. Врач может повторить процедуру несколько раз в течение одного и того же сеанса, пока не останется раковых клеток. Как правило, после операции на месте операции остается круглый беловатый шрам, напоминающий ожог от сигареты.
Врач может повторить процедуру несколько раз в течение одного и того же сеанса, пока не останется раковых клеток. Как правило, после операции на месте операции остается круглый беловатый шрам, напоминающий ожог от сигареты.
Кюретаж и электродесикация могут быть эффективны для большинства небольших очагов БКК. В этих случаях процедура имеет коэффициент излечения, близкий к 9.5 процентов.
Операция по методу Мооса выполняется за одно посещение поэтапно. Хирург удаляет видимую опухоль и очень небольшой участок ткани вокруг и под опухолью. Хирург кодирует ткань цветом и рисует карту, соответствующую области хирургического вмешательства пациента. В лаборатории на месте хирург исследует ткань под микроскопом, чтобы увидеть, остались ли какие-либо раковые клетки. Если это так, хирург возвращается к пациенту и удаляет больше ткани именно там, где находятся раковые клетки. Врач повторяет этот процесс до тех пор, пока не исчезнут признаки рака. Затем рану можно закрыть или, в некоторых случаях, дать ей зажить самостоятельно.
Затем рану можно закрыть или, в некоторых случаях, дать ей зажить самостоятельно.
Хирургия Мооса является золотым стандартом, наиболее эффективной техникой удаления БКК с минимальным повреждением здоровых тканей и достижением максимально возможного уровня излечения — до 99 процентов при впервые пролеченных опухолях. Его часто рекомендуют при БКК, расположенных в областях вокруг глаз, носа, губ, ушей, волосистой части головы, пальцев рук, ног или гениталий. Mohs также используется для больших, агрессивных или быстро растущих БКК, а также для рецидивирующих опухолей, а также опухолей с нечеткими краями. Узнайте больше об операции Мооса здесь.
Используя скальпель, хирург удаляет всю опухоль вместе с «запасом безопасности» окружающих тканей и отправляет ее в лабораторию за пределами клиники для анализа. Край удаляемой кожи зависит от толщины и расположения опухоли. Если лаборатория обнаружит раковые клетки за краями, позже может быть проведена дополнительная операция, пока края не будут свободны от рака.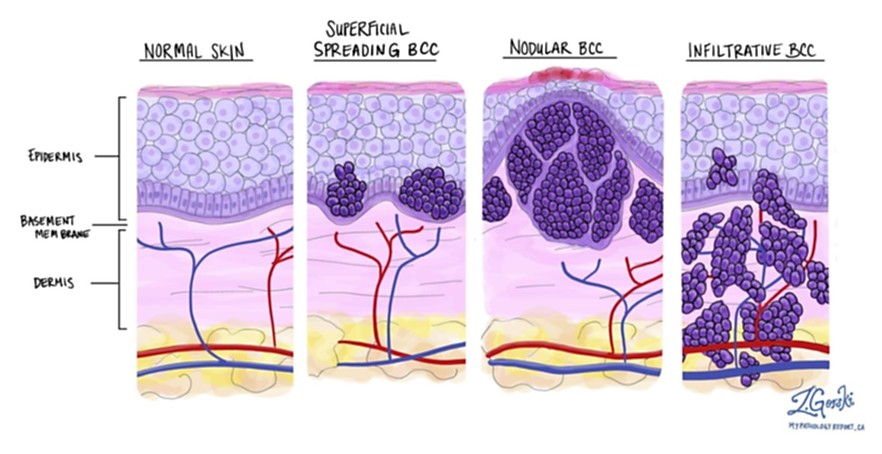
Для небольших, ранних БКК, которые не распространились, эксцизионная хирургия часто является единственным необходимым лечением. Показатели излечения выше 95 процентов на большинстве участков тела, как при кюретаже и электродесикации.
Врач использует низкоэнергетические рентгеновские лучи для разрушения опухоли без необходимости разрезания или анестезии. Для разрушения опухоли может потребоваться несколько процедур в течение нескольких недель или ежедневные процедуры в течение определенного времени.
При лучевой терапии невозможно узнать, что вся опухоль уничтожена. Поскольку эта процедура менее точна и дает коэффициент излечения всего 90 процентов, он в основном используется для БКК, которые трудно поддаются хирургическому лечению, а также у пожилых пациентов или людей со слабым здоровьем, которым не рекомендуется хирургическое вмешательство. В некоторых случаях распространенной БКК, особенно при поражении окружающих нервов, облучение может использоваться после операции или в сочетании с другими методами лечения.
В некоторых случаях распространенной БКК, особенно при поражении окружающих нервов, облучение может использоваться после операции или в сочетании с другими методами лечения.
Дерматолог использует аппликатор с ватным наконечником или распылитель для нанесения жидкого азота, чтобы заморозить и разрушить опухоль. Позже на пораженном участке и окружающей коже могут образоваться волдыри или покрыться коркой и отпасть, позволяя появиться здоровой коже.
Криохирургия эффективна при небольших поверхностных базальноклеточных карциномах. Это особенно полезно для пациентов с нарушениями свертываемости крови или проблемами с переносимостью анестезии. Уровень излечения составляет от 85 до 90 процентов. Этот метод реже используется при инвазивной БКК, потому что он может пропустить более глубокие части опухоли, а также потому, что рубцовая ткань в этом месте может затруднить обнаружение рецидива.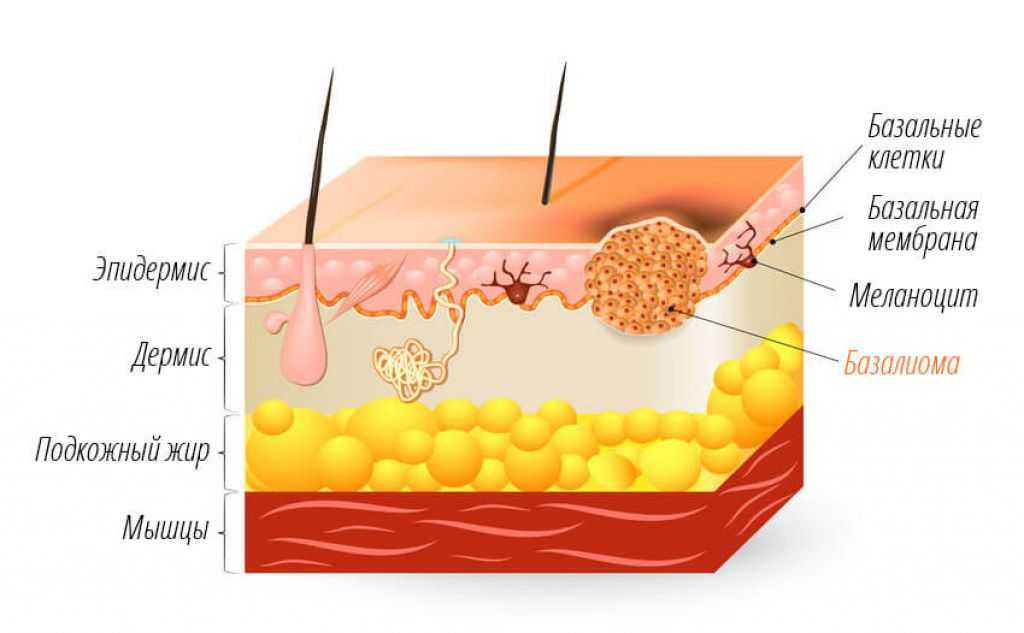
Дерматолог направляет луч интенсивного света на опухоль, чтобы воздействовать на поверхностные БКК. Некоторые лазеры испаряют (аблируют) рак кожи, в то время как другие (неабляционные лазеры) преобразуют луч света в тепло, которое разрушает опухоль, не повреждая поверхность кожи.
Лазерная хирургия еще не одобрена FDA для лечения поверхностного базально-клеточного рака, но иногда используется в качестве вторичной терапии, особенно когда другие методы оказались безуспешными.
Дерматолог наносит местное средство, чтобы сделать поражение чувствительным к свету, или вводит средство в опухоль. После короткого периода времени для поглощения дерматолог использует синий свет или импульсный лазер на красителе (или иногда контролируемый естественный солнечный свет), который вызывает реакцию, разрушающую базально-клеточную карциному. После процедуры пациенты должны строго избегать солнечного света в течение не менее 48 часов, так как воздействие ультрафиолета усилит активацию лекарства и может вызвать серьезные солнечные ожоги.
После процедуры пациенты должны строго избегать солнечного света в течение не менее 48 часов, так как воздействие ультрафиолета усилит активацию лекарства и может вызвать серьезные солнечные ожоги.
ФДТ можно использовать при некоторых поверхностных базальноклеточных карциномах на лице и волосистой части головы, но не рекомендуется при инвазивной базальноклеточной карциноме.
5-фторурацил (5-ФУ) (Эфудекс®, Карак®, Флуороплекс®, Толак®)
Имихимод (Алдара®, Зиклара®)
5-ФУ, химиотерапия, одобренная для лечения некоторых видов рака внутренних органов, также была одобрена FDA для местного применения при поверхностном базально-клеточном раке с показателем излечения от 80 до 90 процентов. Имиквимод одобрен для лечения поверхностного базально-клеточного рака с показателями излечения от 80 до 90 процентов. Часто опухоли, диагностированные при биопсии как поверхностные, имеют другие инвазивные области в пределах одного и того же поражения, что делает выбор соответствующей опухоли для этого лечения по своей сути затруднительным.
Имиквимод одобрен для лечения поверхностного базально-клеточного рака с показателями излечения от 80 до 90 процентов. Часто опухоли, диагностированные при биопсии как поверхностные, имеют другие инвазивные области в пределах одного и того же поражения, что делает выбор соответствующей опухоли для этого лечения по своей сути затруднительным.
Взвешивая все «за» и «против» вариантов лечения, важно учитывать, что у лучевой терапии, криохирургии и местных препаратов есть один существенный общий недостаток — ткань не исследуется под микроскопом, поэтому нет возможности определить, насколько полностью была удалена опухоль. удаленный.
Два пероральных препарата одобрены FDA для лечения взрослых с очень редкими случаями распространенного базальноклеточного рака, который имеет большие размеры или глубоко проникает в кожу, распространяется на другие части тела или сопротивляется многократное лечение и рецидивы.
Висмодегиб (Эриведж®)
Сонидегиб (Одомзо®)
Оба препарата являются таргетными препаратами, принимаемыми внутрь. Они работают, блокируя сигнальный путь «ежа», ключевой фактор развития BCC. В 2012 году висмодегиб стал первым лекарством, когда-либо одобренным FDA для лечения распространенного рака молочной железы. Второй препарат ингибитора пути хеджинга (HHI), сонидегиб, был одобрен для лечения распространенной БКК в 2015 году. глубоко или часто рецидивирующие), которые либо рецидивируют после хирургического вмешательства или облучения, либо не поддаются лечению хирургическим вмешательством или облучением и стали опасными или опасными для жизни.
Sonidegib используется у взрослых с местно-распространенной БКК, глубоко проникающей в кожу или повторно рецидивирующей, а также в случаях, когда другие методы лечения, такие как хирургия или лучевая терапия, не могут быть использованы.
Из-за риска врожденных дефектов беременным женщинам или женщинам, которые могут забеременеть, не следует использовать ни один из этих препаратов.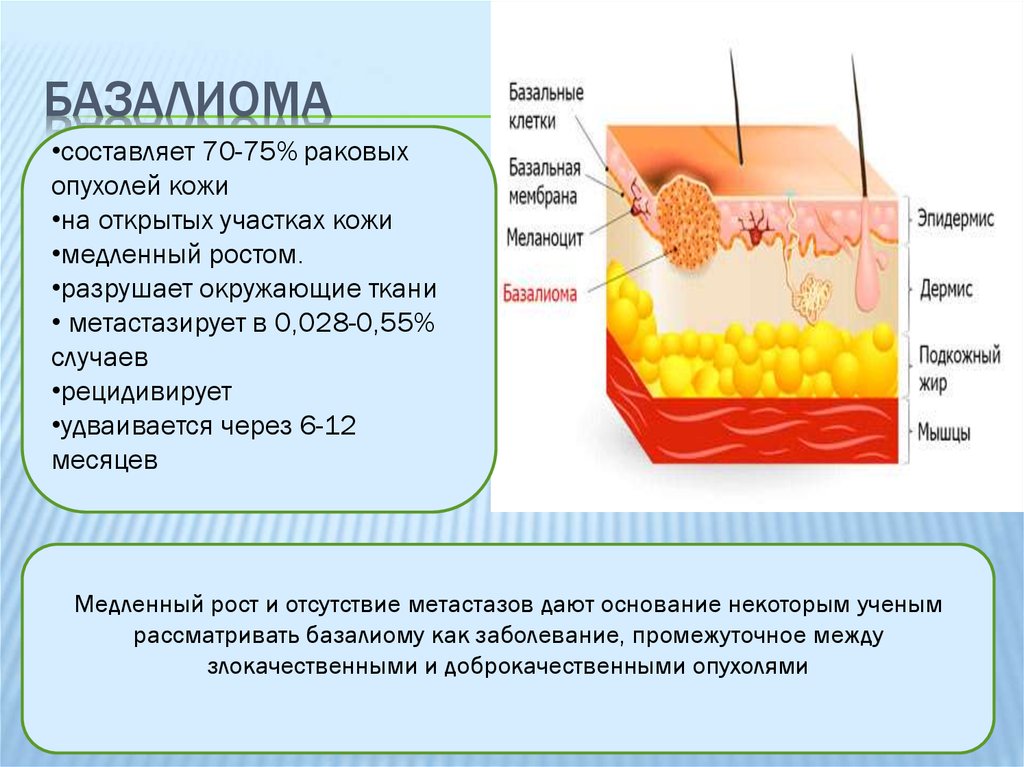 Пары должны использовать противозачаточные средства, если женщина способна забеременеть, пока ее партнер принимает лекарство.
Пары должны использовать противозачаточные средства, если женщина способна забеременеть, пока ее партнер принимает лекарство.
Ученые также изучают несколько других целевых ингибиторов hedgehog в качестве потенциальных средств лечения местно-распространенной и метастатической базально-клеточной карциномы.
В феврале 2021 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило препарат для внутривенной иммунотерапии cemiplimab-rwlc (Libtayo®) для лечения пациентов с некоторыми формами распространенной базально-клеточной карциномы.
Cemiplimab-rwlc (Libtayo®)
Cemiplimab – это тип иммунотерапии, известный как терапия блокады контрольных точек, которая работает, используя силу иммунной системы для борьбы с раком. В нормальных условиях иммунная система использует контрольные точки, которые представляют собой молекулы, подавляющие выработку Т-клеток, белых кровяных клеток, которые помогают защитить организм от инфекции. Эти контрольные точки удерживают Т-клетки от перепроизводства и нападения на нормальные клетки в организме. Однако раковые клетки способны поддерживать активность этих контрольных точек, подавляя иммунную систему, чтобы рак мог расти и процветать. Цемиплимаб блокирует работу определенной контрольной точки, называемой PD-1, поэтому иммунная система может высвобождать огромное количество Т-клеток для атаки и уничтожения раковых клеток.
Эти контрольные точки удерживают Т-клетки от перепроизводства и нападения на нормальные клетки в организме. Однако раковые клетки способны поддерживать активность этих контрольных точек, подавляя иммунную систему, чтобы рак мог расти и процветать. Цемиплимаб блокирует работу определенной контрольной точки, называемой PD-1, поэтому иммунная система может высвобождать огромное количество Т-клеток для атаки и уничтожения раковых клеток.
Узнайте больше о цемиплимабе.
Цемиплимаб используется для лечения пациентов с распространенным базально-клеточным раком (BCC), ранее получавших ингибитор хэджхог-пути (HHI), или для которых HHI не подходит. Полное одобрение было предоставлено для пациентов с местно-распространенной БКК, а ускоренное одобрение было предоставлено для пациентов с метастатическим БКК.
Проверил:
Джули К. Карен, MD
Рональд Л. Мой, доктор медицины
Последнее обновление: апрель 2021 г.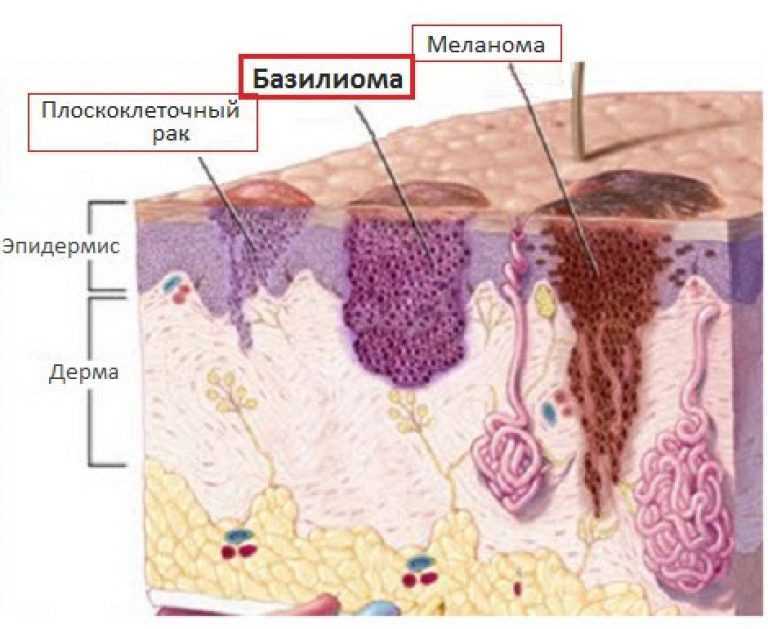
Он предназначен только для образовательных целей. Информация о лечении на этой странице не является рекомендацией или одобрением какого-либо лекарства, устройства или лечения, а также не предполагает, что какое-либо лекарство, устройство или лечение безопасно или эффективно для вас. Если у вас есть какие-либо вопросы о лечении рака кожи, обратитесь к своему лечащему врачу.
Этот раздел стал возможен благодаря поддержке
Для удаления или уничтожения базальноклеточного рака кожи можно использовать несколько видов лечения. Варианты зависят от таких факторов, как размер и расположение опухоли, возраст человека, общее состояние здоровья и предпочтения. Эти виды рака очень редко распространяются на другие части тела, хотя они могут прорасти в близлежащие ткани, если их не лечить.
Все перечисленные здесь методы лечения могут быть эффективными при использовании в соответствующих ситуациях. Вероятность возвращения рака (рецидива) колеблется от менее 5% после операции Мооса до 15% или выше после некоторых других, но это зависит от размера опухоли. Маленькие опухоли реже рецидивируют, чем большие. Даже если опухоль рецидивирует, часто ее все еще можно эффективно лечить.
Вероятность возвращения рака (рецидива) колеблется от менее 5% после операции Мооса до 15% или выше после некоторых других, но это зависит от размера опухоли. Маленькие опухоли реже рецидивируют, чем большие. Даже если опухоль рецидивирует, часто ее все еще можно эффективно лечить.
Для лечения базальноклеточного рака можно использовать различные виды хирургии.
Кюретаж и электродесикация: Это распространенный метод лечения мелкоклеточного базальноклеточного рака. Возможно, ее придется повторить, чтобы убедиться, что все раковые образования удалены.
Иссечение: Иссечение (вырезание опухоли) часто используется для удаления базальноклеточного рака вместе с краем нормальной кожи.
Хирургия Мооса: Хирургия Мооса особенно полезна при лечении рака, который имеет повышенный риск рецидива, например, большие опухоли, опухоли с нечетко очерченными краями, опухоли в определенных местах (например, на или вблизи нос, глаза, уши, лоб, кожа головы, пальцы и область гениталий), а также те, которые вернулись после других видов лечения. Однако он также обычно более сложен и требует больше времени, чем другие методы.
Однако он также обычно более сложен и требует больше времени, чем другие методы.
Лучевая терапия часто является хорошим вариантом для лечения пациентов, которым невозможно провести хирургическое вмешательство, а также для лечения опухолей век, носа или ушей — областей, которые трудно поддаются хирургическому лечению, особенно у пожилых пациентов. где лечение может быть не так важно, как контроль в долгосрочной перспективе. Облучение также иногда используется после операции, если неясно, полностью ли удален рак.
Эти методы лечения иногда являются вариантами лечения очень поверхностных опухолей (опухоли, которые не проросли слишком глубоко в кожу). Необходимо тщательное наблюдение, потому что эти методы лечения не уничтожают раковые клетки, выросшие глубоко под поверхностью.
Криотерапия (криохирургия) может использоваться при некоторых небольших базально-клеточных карциномах, но обычно не рекомендуется при более крупных опухолях или опухолях в определенных частях носа, ушей, век, волосистой части головы или ног.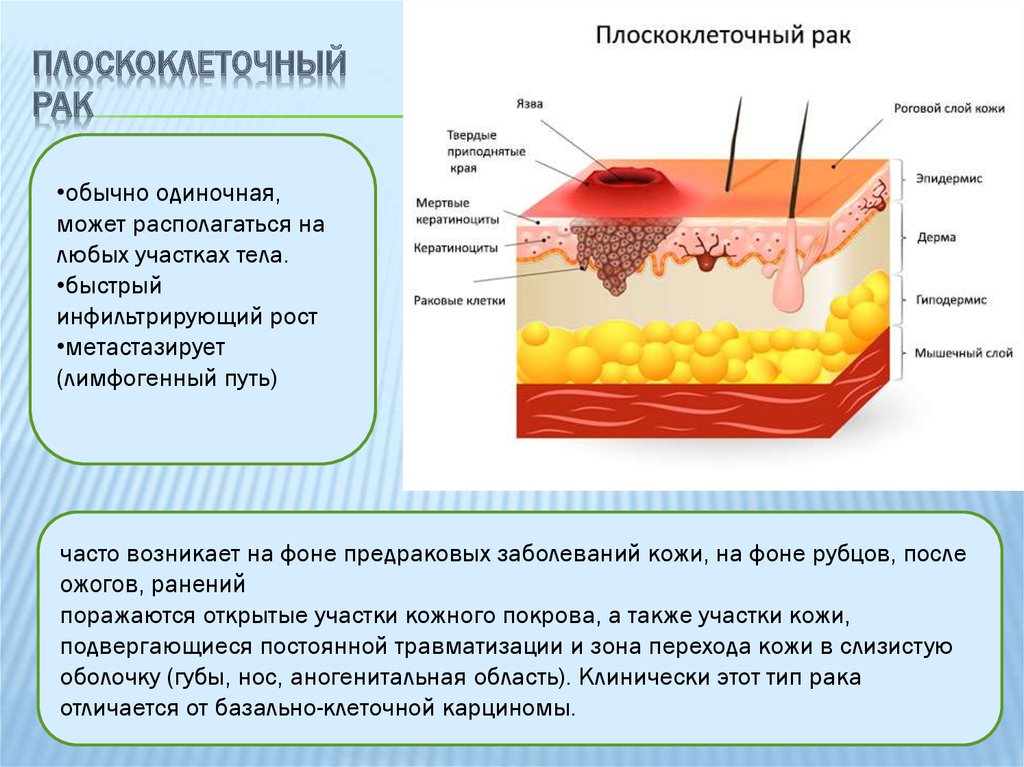
Криотерапия также может использоваться для лечения больших опухолей за один сеанс лечения для облегчения симптомов рака. Место лечения часто занимает месяц или два, чтобы зажить.
В редких случаях, когда базальноклеточный рак распространяется на другие части тела или не может быть вылечен хирургическим путем или лучевой терапией, назначаются таргетные препараты, такие как висмодегиб (Эриведж) или сонидегиб (Одомзо) часто может уменьшаться или замедлять свой рост.
Если эти препараты больше не действуют (или их нельзя принимать по какой-либо причине), иногда может помочь иммунотерапевтический препарат цемиплимаб (Libtayo).
Группа медицинского и редакционного контента Американского онкологического общества
Наша команда состоит из врачей и сертифицированных онкологических медсестер с глубокими знаниями в области лечения рака, а также журналистов, редакторов и переводчиков с большим опытом написания медицинских текстов.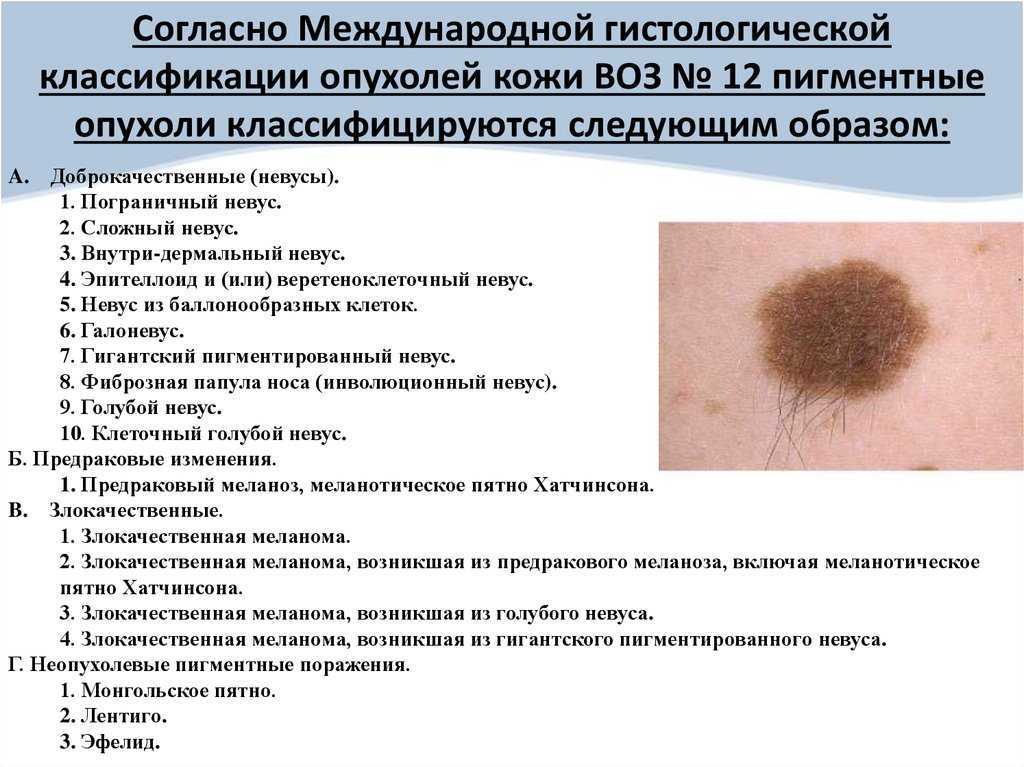
Ааси СЗ. Лечение и прогноз базально-клеточного рака с высоким риском рецидива. До настоящего времени. 2019. Доступ по адресу https://www.uptodate.com/contents/treatment-and-prognosis-of-basal-cell-carcinoma-at-high-risk-of-recurrence 4 июня 2019 г.
Aasi SZ. Лечение и прогноз базально-клеточного рака при низком риске рецидива. До настоящего времени. 2019. Доступ по адресу https://www.uptodate.com/contents/treatment-and-prognosis-of-basal-cell-carcinoma-at-low-risk-of-recurrence 4 июня 2019 г.
Кристенсен С.Р., Уилсон Л.Д., Леффелл Д.Дж. Глава 90: Рак кожи. В: ДеВита В.Т., Лоуренс Т.С., Розенберг С.А., ред. Девита, Хеллман и рак Розенберга: принципы и практика онкологии . 11-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2019.
Мартиньш Р.Г. Системное лечение распространенного плоскоклеточного и базально-клеточного рака кожи. До настоящего времени. 2019. Доступ по адресу https://www.uptodate.com/contents/systemic-treatment-of-advanced-cutaneous-squamous-and-basal-cell-carcinomas 4 июня 2019 г.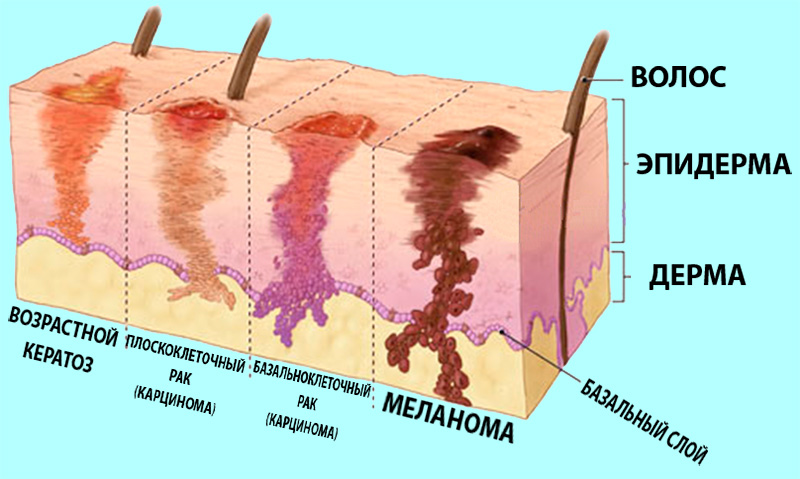 .
.
Национальная комплексная онкологическая сеть (NCCN). Практические рекомендации по онкологии: базально-клеточный рак кожи. Версия 1.2019. Доступ по адресу www.nccn.org/professionals/physician_gls/PDF/nmsc.pdf 4 июня 2019 г.
Xu YG, Aylward JL, Swanson AM, et al. Глава 67: Немеланомный рак кожи. В: Нидерхубер Дж. Э., Армитаж Дж. О., Дорошоу Дж. Х., Кастан М. Б., Теппер Дж. Э., ред. Клиническая онкология Абелоффа . 6-е изд. Филадельфия, Пенсильвания: Elsevier; 2020.
Ссылки
Aasi SZ. Лечение и прогноз базально-клеточного рака с высоким риском рецидива. До настоящего времени. 2019. Доступ по адресу https://www.uptodate.com/contents/treatment-and-prognosis-of-basal-cell-carcinoma-at-high-risk-of-recurrence 4 июня 2019 г.
Aasi SZ. Лечение и прогноз базально-клеточного рака при низком риске рецидива. До настоящего времени. 2019. Доступ по адресу https://www.uptodate.com/contents/treatment-and-prognosis-of-basal-cell-carcinoma-at-low-risk-of-recurrence 4 июня 2019 г.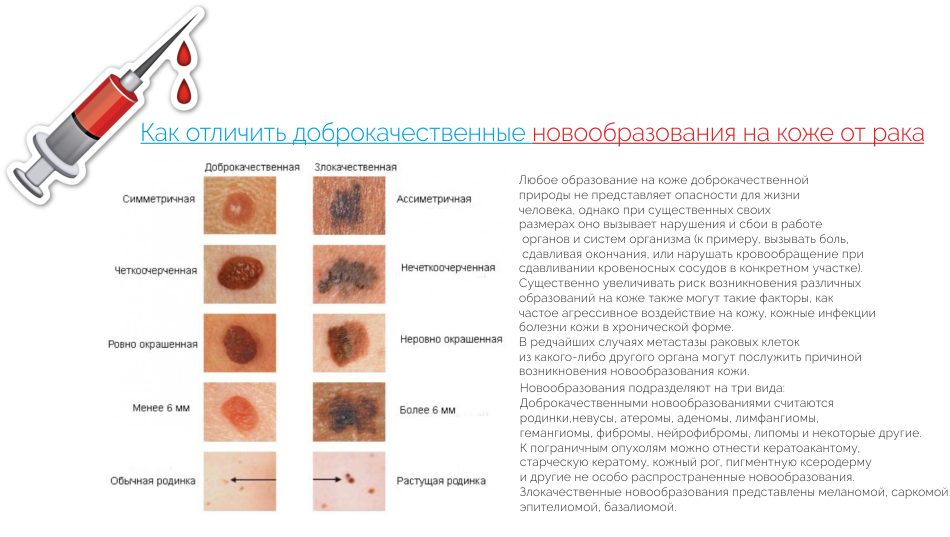
Christensen SR, Уилсон Л.Д., Леффелл Д.Дж. Глава 90: Рак кожи. В: ДеВита В.Т., Лоуренс Т.С., Розенберг С.А., ред. ДеВита, Хеллман и рак Розенберга: принципы и практика онкологии . 11-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2019.
Мартиньш Р.Г. Системное лечение распространенного плоскоклеточного и базально-клеточного рака кожи. До настоящего времени. 2019. Доступ по адресу https://www.uptodate.com/contents/systemic-treatment-of-advanced-cutaneous-squamous-and-basal-cell-carcinomas 4 июня 2019 г.
Национальная комплексная онкологическая сеть (NCCN) . Практические рекомендации по онкологии: базально-клеточный рак кожи. Версия 1.2019. Доступ по адресу www.nccn.org/professionals/physician_gls/PDF/nmsc.pdf 4 июня 2019 г.
Xu YG, Aylward JL, Swanson AM, et al. Глава 67: Немеланомный рак кожи. В: Нидерхубер Дж. Э., Армитаж Дж. О., Дорошоу Дж. Х., Кастан М. Б., Теппер Дж. Э., ред. Клиническая онкология Абелоффа . 6-е изд.